Содержание
10 лучших упражнений от боли в пояснице
26 ноября 2022
Ликбез
Спорт и фитнес
Простой 15-минутный комплекс облегчит ваши мучения.
Ия Зорина
Автор Лайфхакера, атлет, КМС
Почему болит поясница
Боль в пояснице очень распространённая проблема и второй по популярности (после простудных заболеваний) повод обращения к врачу.
Причины боли могут быть самые разные: травмы и спазмы мышц, повреждения связок и сухожилий, дегенерация межпозвоночных дисков, воспаление, сдавливание нервов и даже камни в почках или онкология.
Если боль ещё не заставила вас обратиться к врачу, скорее всего, она не сильная и появляется только время от времени. Например, после долгого рабочего дня в неудобном положении или по утрам.
С такими ощущениями вы вполне можете справиться с помощью несложных упражнений.
Какие упражнения от боли в пояснице выполнять
Исследования показывают, что боль в пояснице часто сопровождается слабостью разгибателей спины — мышц, которые окружают позвоночник и стабилизируют корпус.
Упражнения помогут укрепить слабую спину, пресс и ягодицы, а мягкая растяжка подействует как анальгетик, снимет жёсткость мышц и увеличит диапазон движений.
1. Наклон таза лёжа на спине
Лягте на спину, лучше на твёрдую поверхность. Можете поместить под голову подушку, чтобы было удобнее. Согните колени и поставьте стопы на пол.
Наклоните таз назад, чтобы между вашей поясницей и ковриком не осталось свободного пространства, а ягодицы чуть приподнялись от пола. Можете представить, что тянете лобковую кость к пупку, — это поможет сделать правильное движение.
Зафиксируйте это положение, проведите в нём пять секунд, а затем расслабьтесь, позволив пояснице вновь подняться от пола в естественном прогибе. Повторите упражнение 10 раз.
2. Ягодичный мостик
Лягте на спину, положите руки вдоль корпуса, согните колени и поставьте стопы на пол. Оторвите таз от горизонтали и поднимите его так, чтобы тело от плеч до коленей вытянулось в одну линию.
В верхней точке сожмите ягодицы изо всех сил, а затем медленно опуститесь обратно на пол и повторите упражнение.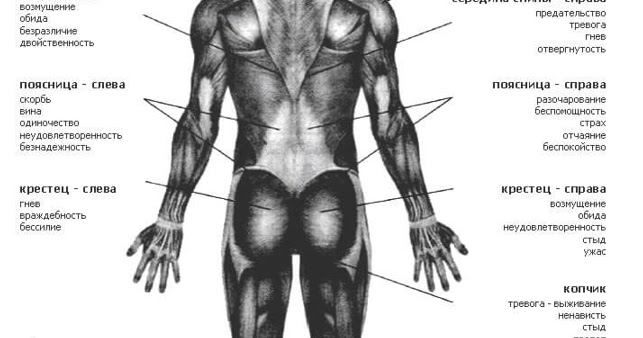 Если хотите увеличить нагрузку, задержитесь в верхней точке на 2–5 секунд. Повторите упражнение 10 раз.
Если хотите увеличить нагрузку, задержитесь в верхней точке на 2–5 секунд. Повторите упражнение 10 раз.
3. Мёртвый жук
Лягте на пол, согните колени и прижмите стопы к коврику. Выполните наклон таза, как в первом упражнении, — прижмите поясницу к полу, напрягите пресс.
Затем, сохраняя поясницу прижатой, вытяните руку над головой и поднимите противоположную ногу. Опустите и повторите с другой стороны. Сделайте по пять раз с каждой.
4. Подтягивание одного колена к груди
Лягте на пол на спину, согните колени и прижмите стопы к коврику. Поднимите одну ногу и возьмитесь руками за бедро под коленом. Мягко подтяните колено к груди настолько близко, насколько получится, но не усердствуйте: вы не должны испытывать боль и сильный дискомфорт — только мягкое растяжение.
Задержитесь в положении на 30 секунд, затем отпустите бедро и повторите с другой ноги. Выполните по три раза на каждую сторону.
5. Подтягивание обоих коленей к груди
Возьмитесь руками за ноги под коленями и подтяните их ближе к груди так, чтобы таз оторвался от пола. Прижмите бёдра к животу и проведите в положении 30 секунд. Затем верните ноги на пол, немного отдохните и повторите ещё два раза.
Прижмите бёдра к животу и проведите в положении 30 секунд. Затем верните ноги на пол, немного отдохните и повторите ещё два раза.
6. Растяжка спины на коленях
Встаньте на четвереньки, расположите колени под бёдрами, ладони — под плечами. Затем подайте таз назад и сядьте на пятки, опустите голову. Проведите в этом положении 30 секунд. Почувствуйте, как растягиваются спина и плечи.
7. Поза кобры на локтях
Лягте на живот, вытяните ноги, положите на пол предплечья и опустите голову лбом на коврик. Опираясь на руки, оторвите грудь от коврика и потянитесь макушкой в потолок.
Не отрывайте бёдра от пола, не задирайте плечи к ушам. Почувствуйте, как растягивается живот. Проведите в этом положении 30 секунд, опустите грудь на пол, немного отдохните и повторите ещё два раза.
8. Скручивание на спине
Лягте на спину, положите руки на грудь, согните колени и поставьте стопы на пол. Прижмите верхнюю часть тела к полу и старайтесь не отрывать лопатки на протяжении всего упражнения. Скрутите корпус и положите оба колена на пол справа от тела. Затем верните их в исходную точку и повторите то же самое в другую сторону.
Скрутите корпус и положите оба колена на пол справа от тела. Затем верните их в исходную точку и повторите то же самое в другую сторону.
Двигайтесь плавно, стремитесь положить колени на пол, но при этом не давите сильно. Выполните по пять раз в каждую сторону.
9. Птица — собака
Встаньте на четвереньки, расположите колени под бёдрами, а ладони — под плечами. Напрягите пресс, чтобы избежать прогиба в пояснице. Одновременно оторвите от пола правую ногу и левую руку и выпрямите их так, чтобы конечности составляли одну прямую линию с корпусом.
Следите, чтобы бёдра и плечи при этом не перекашивались, а поясница — не провисала. Выполните по пять раз с каждой стороны (в сумме 10). Если хотите увеличить нагрузку, фиксируйте положение на 2–5 секунд.
10. Подъём рук и ног лёжа на животе
Лягте на пол на живот, вытяните прямые руки над головой, выпрямите ноги. Одновременно оторвите от пола противоположные руку и ногу, опустите обратно и повторите с другой стороны. Сделайте 10 повторений в сумме, немного отдохните, а затем ещё два подхода.
Сделайте 10 повторений в сумме, немного отдохните, а затем ещё два подхода.
Как часто выполнять упражнения от боли в пояснице
Вы можете заниматься ежедневно и даже несколько раз в день — весь комплекс займёт порядка 12–15 минут, так что вам не придётся сильно перестраивать свой график.
Что касается времени суток, можете выполнять упражнения как утром — в качестве небольшой зарядки, так и вечером, чтобы снять напряжение с мышц под конец дня.
Если есть условия, попробуйте делать какие‑то из движений в перерывах от работы — это поможет разогнать кровь, размять жёсткие мышцы и предотвратить появление боли.
Что делать, чтобы боль в пояснице не вернулась
Если вы ведёте сидячий образ жизни, приближаетесь к среднему возрасту и имеете лишний вес, комплекс упражнений лишь облегчит боль, но не защитит от её появления.
Чтобы забыть о проблемах с поясницей, нужно двигаться регулярно и разнообразно. И речь идёт не об укреплении и растяжке именно спины, а о занятиях, на которых вы тренируете все группы мышц.
Запишитесь на йогу или сходите в тренажёрных зал: силовые нагрузки и упражнения на стабильность и равновесие показывают прекрасные результаты в облегчении и предотвращении боли в пояснице.
Посещайте тренировки регулярно — два‑три раза в неделю, и со временем вы забудете, что такое больная поясница.
Читайте также 🤸♂️💪🧘
- 6 упражнений для профилактики боли и травм в тренажёрном зале
- 13 упражнений из йоги для исправления сколиоза
- При каких проблемах со здоровьем не надо отказываться от спорта
Боль в копчике.
 Причины, как лечить
Причины, как лечить
Боль в копчике может спровоцировать как его поражение, в костно-хрящевой части, так и мышечно-фиброзного окружения и его нервных элементов. Клинические исследования выявили, что провоцирующим фактором, вызывающим боль – мышечный спазм тазового дна, его волокна прикреплены к копчику.
Строение копчика
Копчик состоит из трех-пяти позвонков, соединенных хрящевыми пластинками. В пожилом возрасте они срастаются в одну кость. Грушевидные и часть больших ягодичных мышц прикреплены к наружным частям нижних крестцовых и верхних копчиковых позвонков. Копчиковые мышцы также лежат на крестцово-остистой связке.
Ниже находится мышца, которая поднимает анус. Эти мышцы – структурные элементы тазового дна. Крестцово-бугорная и крестцово-остистая связки частично закреплены на передних стенках копчика. На верхушке копчика закреплены анальный сфинктер и анально-копчиковое сухожилие.
Копчик соединен с крестцом межпозвонковым диском. Крестцово-копчиковое соединение состоит из задних, продольных и боковых связок.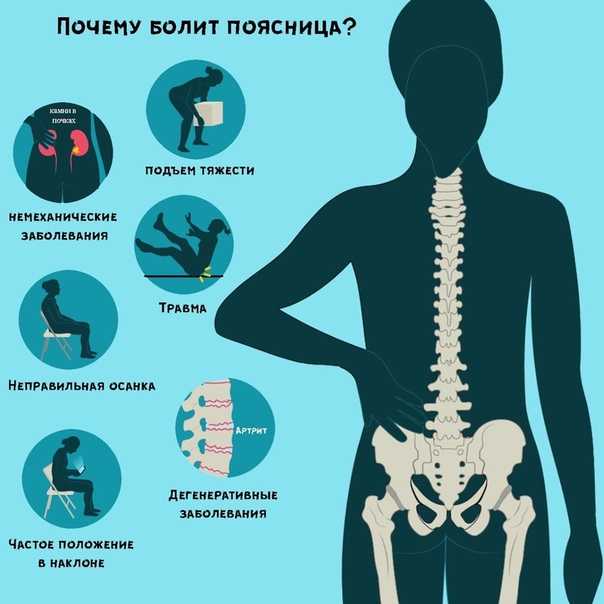
Нервное сплетение, которое образовалось сплетением передних ветвей пятого крестцового и копчикового нервов, располагаются впереди копчика. Сплетение расположено на копчиковой мышце и крестцово-остистой связке. Оно связывается с нижними отделами симпатического нервного ствола, благодаря ему обеспечивается иннервация тазовых тканей и органов. Заднепроходно-копчиковые нервы отходят от копчикового сплетения и инвертируют кожу в копчике и заднем проходе.
Виды боли в копчике
Кокцигодиния может быть:
-
ноющая;
-
мозжащая;
-
судорожная;
-
со жжением.
Болевые ощущения имеют глубинный характер, распространяется на задний проход, ягодицы, крестец, половые органы, в нижний поясничный отдел и в заднюю часть бедер. Обратите внимание: боль можно уменьшить или убрать в положении стоя. Если лечь на спину, наклонить корпус вперед, или долго сидеть на жестком стуле, болевые ощущения станут острее и могут стать сильнее, когда человек будет вставать. Во время месячных или при занятиях сексом неприятные ощущения в копчиковой области могут обостриться, особенно, если пациент перенес тяжелое механическое повреждение. Возникают запоры, трудности с мочеиспусканием , нарушаются сексуальные функции. Эти факторы сильно влияют на эмоциональное состояние и могут привести к депрессии.
Во время месячных или при занятиях сексом неприятные ощущения в копчиковой области могут обостриться, особенно, если пациент перенес тяжелое механическое повреждение. Возникают запоры, трудности с мочеиспусканием , нарушаются сексуальные функции. Эти факторы сильно влияют на эмоциональное состояние и могут привести к депрессии.
Причины боли
Мышечный спазм тазового дна возникает, как рефлекс, реакция на механическое повреждение или патологии органов малого таза, а также в результате дегенеративно-дистрофических изменений позвоночника, или межпозвоночных дисков. Длительный спазм провоцирует вторичные изменения в строении мышц и связок – они уплотняются или укорачиваются (формируя фиброз и контрактуру). И спазм, и фиброз натягивают ткани в копчиковой области. Натяжение сдавливает (ущемляет) нервные волокна, что приводит к боли в копчике, которые на медицинском языке называется «кокцигодинией». Также боль в копчике подразумевается при синдроме мышц тазового дна или при синдроме крестцово-копчикового сустава.
В результате мышечных сокращений нижних отделов тазового дна с двух сторон, происходит сгибание копчика вперед, при одностороннем мышечном сокращении, он одновременно и сгибается, и уходит в сторону.
Движения в направлении вперед-назад возможны, в норме, только в пределах 30 градусов. Отклониться набок возможно на 1 сантиметр. Смещения такого вида на рентгене не должны рассматриваться в качестве перелома или вывиха. Когда возникает спастическое напряжения мышц тазового дна, копчик избыточно сгибается по отношению к крестцу, что вызывает болевые ощущения. Обратите внимание: к возникновению боли может привести вставание со стула за счет напряжения больших ягодичных мышц, часть их пучков прикреплены к боковым отделам крестца и копчика.
Диагностика боли в копчике
Правильное лечение пациентов при кокцигодинии начинается с правильной постановки диагноза. Как правило, это – структурные и функциональные изменения мышц и связок тазового дна, осложнения после травм, позвоночного остеохондроза с грыжами и протрузиями межпозвоночных дисков. Также болевые ощущения в области копчика вызывают:
Также болевые ощущения в области копчика вызывают:
-
патологии прямой кишки и органов и мочеполовой системы;
-
механические повреждения, новообразования, воспаления, вызванные инфекцией крестца или копчика.
Пациенту требуется диагностика, включающая:
-
Сбор информации о состоянии пациента, специалист узнает, переносил ли человек травмы, операции или другие манипуляции полости малого таза и живота, характер болевых ощущений в промежности.
-
Проведение нейроортопедического исследования тазовых суставов, мышц и связок, мышц промежности, ягодичных мышц и мышц тазового дна. Последние подвергаются пальпации через прямую кишку.
-
МРТ копчика.
-
Сдачу анализов крови и мочи.
-
Консультацию уролога, проктолога или гинеколога.
Как видно, боль в копчике может быть вызвана различными патологическими состояниями, с причинами которых должен разобраться врач.
ВАЖНО! Самостоятельное лечение может привести лишь к незначительному ослаблению симптома, но через некоторое время нарушение проявит себя вновь. Следовательно, игнорировать симптом нельзя!
Обязательно необходимо вмешательство специалиста, который решит проблему с профессиональной точки зрения. Запишитесь на прием к мануальному терапевту нашей клиники, где доктор проведет для вас полную консультацию, расскажет о причинах возникновения симптома конкретно в вашем случае и предложит эффективную тактику лечения.
Записаться
Лечение боли с помощью мануальной терапии
Для успешной терапии кокцигодинии нужно расслабить мышцы тазового дна, провести восстановление эластичного связочного аппарата, привести в норму работу крестцово-копчикового соединения и подвздошных суставов. Сделать это возможно с помощью мануального терапевта. Он расслабляет мышцы тазового дна через прямую кишку. Им также проводится лечебная блокада триггерных областей. Если пациента беспокоят патологии прямой кишки или мочеполовой системы, требуется помощь уролога или проктолога.
Если пациента беспокоят патологии прямой кишки или мочеполовой системы, требуется помощь уролога или проктолога.
В нашем центре есть современное оборудование, с помощью которого можно провести УЗИ, МРТ, все лабораторные анализы. Поддерживать здоровье после терапии пациенты могут с помощью занятий в современном зале лечебной физкультуры. Доверьте профессионалам заботу о вас.
Список литературы:
- Хидиятов И.И., Куляпин А.В., Герасимов М.В. и др. Кокцигодиния. Медицинский вестник Башкортостана. 2013
- Попова И.С., Перов Ю.В., Михайлов И.А. Хроническая тазовая боль в колопроктологии – стратификация терминологических понятий Современные проблемы науки и образования. 2017
- Шостак Н.А., Правдюк Н.Г. Хронический болевой синдром в нижней части спины дифференциальная диагностика, подходы к терапии. Современная ревматология. 2009
- Древаль О.Н., Благодарный Л.А., Чагава Д.А. Хронический нейрогенный тазовый болевой синдром. Вопросы нейрохирургии им.
 Н.Н. Бурденко. 2005
Н.Н. Бурденко. 2005
Спондилолистез нижней части спины у взрослых — OrthoInfo
При спондилолистезе одна из костей позвоночника, называемая позвонком, смещается вперед и смещается. Это может произойти в любом месте вдоль позвоночника, но чаще всего в нижней части спины (поясничный отдел позвоночника). У некоторых людей это вообще не вызывает никаких симптомов. У других может быть боль в спине и ногах, которая варьируется от легкой до сильной.
Понимание того, как работает ваш позвоночник, может помочь вам лучше понять спондилолистез. Узнайте больше об анатомии позвоночника на Spine Basics.
Позвоночник состоит из маленьких костей, называемых позвонками, которые расположены друг над другом и создают естественные изгибы спины. Эти кости соединяются, образуя канал, защищающий спинной мозг.
Между вашими позвонками находятся гибкие межпозвонковые диски. Они действуют как амортизаторы при ходьбе или беге.
Спондилолистез возникает, когда один из позвонков в позвоночнике соскальзывает вперед и смещается.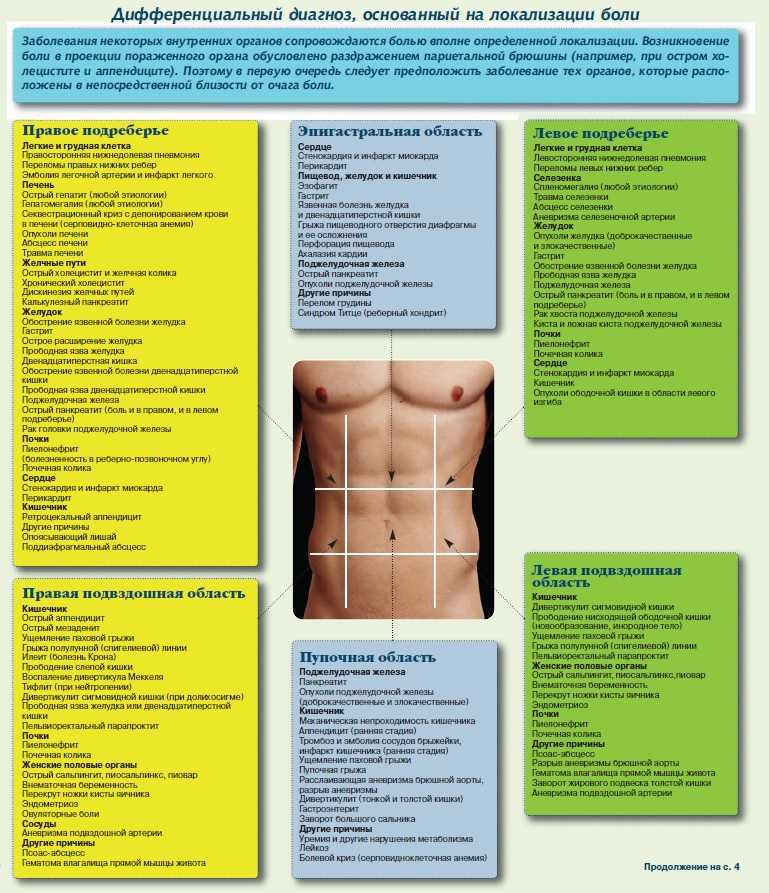 Это создает нестабильность в позвоночнике, может вызвать боль, а также может ускорить образование костных шпор (наростов)/артрита.
Это создает нестабильность в позвоночнике, может вызвать боль, а также может ускорить образование костных шпор (наростов)/артрита.
Существует несколько причин/типов спондилолистеза. Двумя наиболее распространенными типами у взрослых являются дегенеративный и спондилотический/врожденный.
Дегенеративный спондилолистез
С возрастом общий износ вызывает изменения в позвоночнике. С возрастом межпозвонковые диски в позвоночнике теряют высоту, становятся жесткими и начинают усыхать, ослабевать и выпячиваться. По мере того, как эти диски теряют высоту, связки и суставы, которые удерживают наши позвонки в правильном положении, начинают ослабевать. У некоторых людей это может создать нестабильность и в конечном итоге привести к дегенеративному спондилолистезу.
По мере того, как позвоночник продолжает дегенерировать, связки вдоль задней части позвоночника могут начать изгибаться, что приводит к сдавлению нерва.
По мере усугубления проскальзывания позвоночника позвоночный канал также может сужаться. В конечном итоге это сужение и искривление приводят к сдавлению спинного мозга (спинальный стеноз). Стеноз позвоночника является распространенной проблемой у пациентов с дегенеративным спондилолистезом.
В конечном итоге это сужение и искривление приводят к сдавлению спинного мозга (спинальный стеноз). Стеноз позвоночника является распространенной проблемой у пациентов с дегенеративным спондилолистезом.
Женщины чаще, чем мужчины, страдают дегенеративным спондилолистезом, и он чаще встречается у пациентов старше 50 лет. Более высокая заболеваемость была отмечена среди афроамериканского населения.
Дегенеративный спондилолистез
На этом рентгеновском снимке сбоку позвонки в нижней части спины сместились из-за дегенеративного спондилолистеза.
Спондилолитический спондилолистез (истмический спондилолистез)
Еще одной распространенной причиной спондилолистеза является трещина (стрессовый перелом) в позвонке. Перелом обычно происходит в области нижнего (поясничного) отдела позвоночника, называемой межсуставной частью. Этот тип спондилолистеза называется истмическим спондилолистезом.
В большинстве случаев спондилолитического спондилолистеза перелом парциальной части (также называемый спондилолизом) происходит в подростковом возрасте и остается незамеченным до зрелого возраста. Нормальная дегенерация диска, которая происходит во взрослом возрасте, может привести к стрессу при переломе парциальной части и вызвать смещение позвонка вперед. Стресс-перелом не всегда вызывает скольжение, и очень редко смещение значительно прогрессирует и со временем ухудшается. Симптомы истмического спондилолистеза чаще возникают в среднем возрасте.
Нормальная дегенерация диска, которая происходит во взрослом возрасте, может привести к стрессу при переломе парциальной части и вызвать смещение позвонка вперед. Стресс-перелом не всегда вызывает скольжение, и очень редко смещение значительно прогрессирует и со временем ухудшается. Симптомы истмического спондилолистеза чаще возникают в среднем возрасте.
Поскольку при переломе pars передняя (позвонок) и задняя (пластинка) части позвоночника разъединяются, только передняя часть соскальзывает вперед. Это означает, что сужение позвоночного канала менее вероятно, чем при других видах спондилолистеза, таких как СД, при котором вся позвоночная кость смещается вперед. Однако с возрастом у пациентов с истмическим спондилолистезом стеноз позвоночника может возникать так же, как и при дегенеративном спондилолистезе, в результате чего костные шпоры сужают позвоночный канал и приводят к компрессии нерва.
Примерно от 4% до 6% населения США имеют спондилолиз и спондилолистез.
(слева) При спондилолизе часто возникает перелом межсуставной части. (справа) Из-за перелома парциальной кости вперед смещается только передняя часть кости.
(справа) Из-за перелома парциальной кости вперед смещается только передняя часть кости.
На этом рентгенограмме сбоку виден перелом передней части (стрелка) и возникающий в результате спондилолистез.
Дегенеративный спондилолистез
У пациентов с дегенеративным спондилолистезом часто возникают боли в ногах и/или пояснице, когда смещение позвонков начинает оказывать давление на спинномозговые нервы. Наиболее распространенные симптомы в ногах включают чувство разлитой слабости, связанное с длительным стоянием или ходьбой.
Симптомы в ногах могут сопровождаться онемением, покалыванием и/или болью, которые часто зависят от положения тела. Наклоны вперед или сидение часто облегчают симптомы, потому что это открывает пространство в спинномозговом канале. Стояние или ходьба часто усиливают симптомы.
Истмический спондилолистез
Большинство пациентов с истмическим спондилолистезом испытывают боль в пояснице, которая, по их мнению, связана с физической активностью. Боль в спине иногда сопровождается болью в ногах. У пожилых пациентов истмический спондилолистез также может сопровождаться симптомами спинального стеноза.
Боль в спине иногда сопровождается болью в ногах. У пожилых пациентов истмический спондилолистез также может сопровождаться симптомами спинального стеноза.
К началу
Врачи используют одни и те же инструменты для диагностики дегенеративного спондилолистеза и истмического спондилолистеза.
Медицинский анамнез и медицинский осмотр
После обсуждения ваших симптомов и истории болезни врач осмотрит вашу спину. Это будет включать осмотр вашей спины и нажатие на разные области, чтобы увидеть, не болит ли она. Ваш врач может попросить вас наклониться вперед, назад и из стороны в сторону, чтобы увидеть, есть ли у вас ограничение движений или боль.
Тесты изображений
Ваш врач может назначить визуализирующие исследования, чтобы подтвердить ваш диагноз. К ним относятся:
Рентген. Рентгеновские снимки визуализируют кости и показывают, не сместился ли поясничный позвонок вперед. Они также покажут изменения, которые происходят с возрастом, такие как потеря высоты диска или костные шпоры.
Рентгенограмма со сгибанием-растяжением, сделанная, когда вы наклоняетесь вперед и назад, может показать нестабильность или чрезмерную подвижность позвоночника.
Магнитно-резонансная томография (МРТ). МРТ-сканирование создает более качественные изображения, чем рентгеновские снимки мягких тканей, таких как мышцы, диски, нервы и спинной мозг. Они могут более подробно показать соскальзывание и защемление какого-либо нерва.
Компьютерная томография (КТ). КТ создают изображения поперечного сечения вашего позвоночника. Хотя КТ лучше, чем МРТ, для визуализации деталей костей, МРТ лучше подходит для визуализации нервов.
Если вы не можете пройти МРТ из-за сопутствующего заболевания, ваш врач может назначить КТ-миелограмму. В этом тесте рентгенолог введет краситель в ваш спинномозговой канал. Затем, прежде чем сделать компьютерную томографию, они могут попросить вас лечь на стол, который двигается, чтобы краситель мог распространиться внутри спинномозгового канала.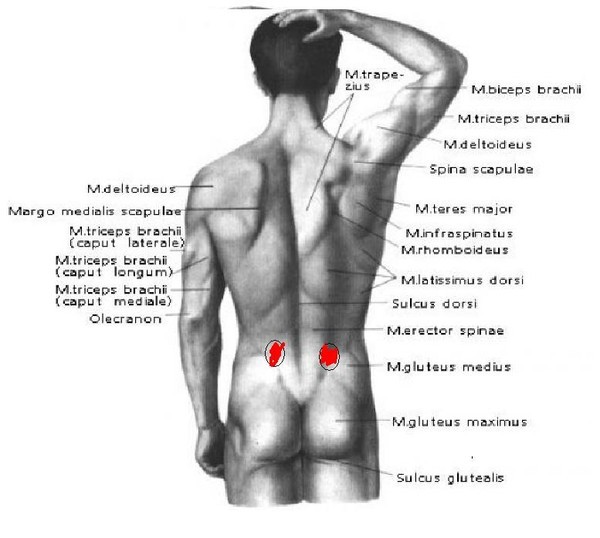
Нехирургическое лечение
Хотя нехирургические методы лечения не устраняют смещение позвонков, многие пациенты сообщают, что эти методы помогают облегчить симптомы.
Физиотерапия и упражнения. Специальные упражнения помогут укрепить и растянуть мышцы нижней части спины и брюшного пресса.
Лекарства. Анальгетики и нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен и напроксен, могут облегчить боль.
Стероидные инъекции. Кортизон является мощным противовоспалительным средством. Кортизон, введенный вокруг нервов или в самую внешнюю часть позвоночного канала (эпидуральное пространство), может уменьшить отек, а также боль. Инъекции кортизона, вероятно, уменьшат боль и онемение, но не слабость в ногах. Пациенты не должны получать инъекции кортизона более трех раз в год.
Хирургическое лечение
Дегенеративный спондилолистез. Если у вас дегенеративный спондилолистез и ваши симптомы не улучшились после 3–6 месяцев консервативного лечения, врач может порекомендовать операцию, особенно если вы не можете ходить или стоять, а боль и слабость негативно влияют на качество вашей жизни. Ваш врач также примет во внимание степень артрита позвоночника и наличие чрезмерных движений в позвоночнике.
Если у вас дегенеративный спондилолистез и ваши симптомы не улучшились после 3–6 месяцев консервативного лечения, врач может порекомендовать операцию, особенно если вы не можете ходить или стоять, а боль и слабость негативно влияют на качество вашей жизни. Ваш врач также примет во внимание степень артрита позвоночника и наличие чрезмерных движений в позвоночнике.
Операция по поводу дегенеративного спондилолистеза преследует две цели: 1) снять компрессию нерва и 2) предотвратить нестабильность. В большинстве случаев снятие компрессии нерва важнее. Обычно это достигается с помощью ламинэктомии — процедуры, во время которой врач удаляет костные шпоры и утолщенные связки, вызывающие компрессию. Иногда ваш хирург может косвенно декомпрессировать позвоночник, используя другие хирургические методы.
Если ваш врач считает, что ваш позвоночник достаточно стабилен, возможно, вам не потребуется стабилизировать его с помощью спондилодеза.
Истмический спондилолистез. Если у вас истмический спондилолистез и ваши симптомы не улучшились после 6-12 месяцев нехирургического лечения, вам может быть показана операция. Другие показания к операции включают прогрессирующие неврологические симптомы, такие как слабость, онемение или падение, и/или симптомы повреждения нервов ниже окончания спинного мозга (синдром конского хвоста).
Если у вас истмический спондилолистез и ваши симптомы не улучшились после 6-12 месяцев нехирургического лечения, вам может быть показана операция. Другие показания к операции включают прогрессирующие неврологические симптомы, такие как слабость, онемение или падение, и/или симптомы повреждения нервов ниже окончания спинного мозга (синдром конского хвоста).
Стабилизация позвоночника является основной целью хирургического лечения истмического сподилолистеза. Это достигается путем слияния позвоночника, процесса сварки, в котором обычно используются винты и стержни для слияния двух или более позвонков в единую твердую кость. Если у вас также есть компрессия нерва, ваш врач может выбрать декомпрессию позвоночника посредством ламинэктомии.
При спондилодезе часто используются винты и стержни для стабилизации позвоночника.
Восстановление после ламинэктомии без спондилодеза может занять от 1 до 2 месяцев, поскольку кости не должны срастаться.
Процесс слияния требует времени. Может пройти несколько месяцев, прежде чем кость затвердеет, хотя ваш уровень комфорта часто быстро улучшается.
Может пройти несколько месяцев, прежде чем кость затвердеет, хотя ваш уровень комфорта часто быстро улучшается.
Для получения дополнительной информации о спондилодезе и восстановлении: Spinal Fusion
Консервативное лечение успешно у большинства пациентов с дегенеративным спондилолистезом и истмическим спондилолистезом. Когда показано хирургическое вмешательство, успешные клинические результаты были зарегистрированы более чем у 85% пациентов. Кроме того, результаты крупнейшего клинического исследования результатов лечения пациентов с позвоночником показали, что у пациентов, прошедших хирургическое лечение, сохранялось значительно большее облегчение боли и улучшение функции, чем у пациентов, которые лечились консервативно.
К началу
Боли в пояснице Симптомы, диагностика и лечение
Боли в спине могут возникать по разным причинам. К счастью, большинство из них несерьезны.
Боль в спине также известна как «люмбаго», название которой происходит от поясничного отдела позвоночника.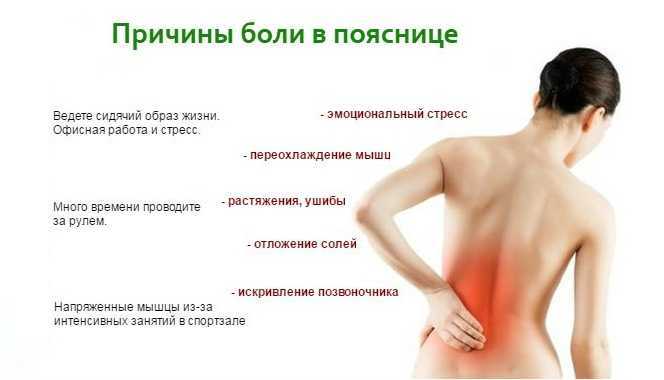
Чтобы понять, как может возникнуть боль в спине, необходимо иметь базовое представление об анатомии позвоночника в поясничном отделе.
НА ЭТОЙ СТРАНИЦЕ
- Насколько распространена боль в пояснице?
- Анатомия нижней части спины
- Лечение болей в нижней части спины
НАСКОЛЬКО РАСПРОСТРАНЕНА БОЛЬ В НИЖНЕЙ ЧАСТИ СПИНЫ?
Боль в пояснице встречается очень часто. До 80% людей на той или иной стадии испытывают боль в пояснице.
Боль в пояснице часто проходит сама по себе, и большинство людей отмечают, что боль в пояснице уменьшается при простом лечении или вообще без лечения.
АНАТОМИЯ НИЖНЕЙ ЧАСТИ СПИНЫ
Нижняя часть спины называется поясничным отделом позвоночника и состоит из пяти позвонков (позвоночных костей) и крестца (часть таза).
Поясничный отдел позвоночника состоит из нескольких сегментов позвоночника. Каждый сегмент позвоночника включает:
- Два позвонка (позвоночные кости)
- Межпозвонковый диск между двумя позвонками (содержит центральное ядро и внешнее кольцо)
- По одному нервному корешку, выходящему из позвоночного канала с каждой стороны
- Один нервный корешок, проходящий через диск и вниз к следующему сегменту с каждой стороны
- Два фасеточных сустава сзади, соединяющие два позвонка
- Мышечные прикрепления и связки
Боль в пояснице можно разделить на механическую или компрессионную.
Механическая боль в пояснице возникает в результате воспаления. Обычно это следствие раздражения или повреждения:
- Межпозвонкового диска (разрыв кольца, дегенерация диска или пролапс диска)
- Фасеточные суставы
- Связки или мышцы спины (мышечно-связочная боль в спине)
- Или в результате спондилолистеза (скольжения одного позвонка на другой).
Менее распространенные, но чрезвычайно важные причины механической боли в пояснице включают:
- Травматические переломы и/или вывихи
- Опухоли, распространившиеся на позвоночник (метастазы)
- Инфекция (дисцит, остеомиелит, эпидуральный абсцесс)
Механическая боль обычно начинается по средней линии или вблизи нее и может распространяться (иррадиировать) в ягодицы и бедра. Для этого типа боли характерно распространение ниже колена. Иногда проблемы с бедром (например, остеоартрит) могут имитировать механическую боль в пояснице.
Сжимающая боль в пояснице возникает при раздражении или защемлении одного или нескольких нервных корешков. Выпадение (грыжа) межпозвонкового диска является частой причиной компрессионной боли.
Сдавливающая боль в спине часто связана с болью, отдающей в ногу (ишиас), а иногда и в стопу. Эта боль в ноге может быть связана с онемением или слабостью.
ЛЕЧЕНИЕ ПРОБЛЕМ НИЖНЕЙ ЧАСТИ СПИНЫ
Лечение болей в пояснице обычно безоперационное. Хирургическое вмешательство необходимо лишь небольшому проценту пациентов.
ИЗМЕНЕНИЕ ФИЗИЧЕСКОЙ АКТИВНОСТИ
Ваш врач может порекомендовать вам изменить некоторые виды вашей физической активности, в том числе избегать определенных видов деятельности, связанных с отдыхом и работой.
ОРТЕЗЫ ДЛЯ СПИНЫ
Специальные ортезы иногда назначают для облегчения болей в спине. Строгий постельный режим обычно не требуется, однако короткие периоды постельного режима могут помочь при тяжелых болезненных эпизодах.
ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ
Комплексная программа физической реабилитации может помочь снять боль и воспаление, улучшить подвижность и силу. Это поможет вам легче заниматься повседневными делами. Обычно рекомендуется сочетание физиотерапии, гидротерапии и клинического пилатеса.
Позы, движения и упражнения назначаются для уменьшения боли. Затрагивается гибкость подколенного сухожилия, а также упражнения на силу и координацию для мышц нижней части спины и брюшного пресса (упражнения на устойчивость корпуса).
Целью этих физиотерапевтических процедур является помочь вам в
- Управление вашим состоянием и контролем ваших симптомов
- Исправление осанки и движений тела для уменьшения нагрузки на спину
- Повышение гибкости и силы кора
Некоторым пациентам также помогают хиропрактики, остеопатия, лечебный массаж и иглоукалывание.
Консультация клинического психолога часто бывает полезной. Стратегии управления болью могут включать когнитивно-поведенческую терапию и программы, основанные на осознанности. Важно лечить любые связанные с депрессией или тревогой проблемы, так как эти состояния могут усиливать болевые ощущения.
Важно лечить любые связанные с депрессией или тревогой проблемы, так как эти состояния могут усиливать болевые ощущения.
ЛЕКАРСТВА
Лекарства играют важную роль в борьбе с болью, ослаблении мышечных спазмов и помогают восстановить нормальный режим сна.
Длительное использование лекарств не должно восприниматься легкомысленно и должно осуществляться под пристальным наблюдением, чтобы избежать таких проблем, как толерантность и зависимость (зависимость).
В некоторых случаях могут быть полезны эпидуральные инъекции стероидов, блокады фасеточных суставов и радиочастотная денервация, а также инъекции оболочки нерва.
ХИРУРГИЯ
Хирургия необходима только в том случае, если консервативное лечение не может удержать вашу боль на терпимом уровне и когда основное заболевание поддается хирургическому вмешательству.
Не всем пациентам с сильными непрекращающимися болями в спине показано хирургическое вмешательство. Хирургическое лечение должно устранять любые механические (нестабильность) и компрессионные (нервное давление) проблемы.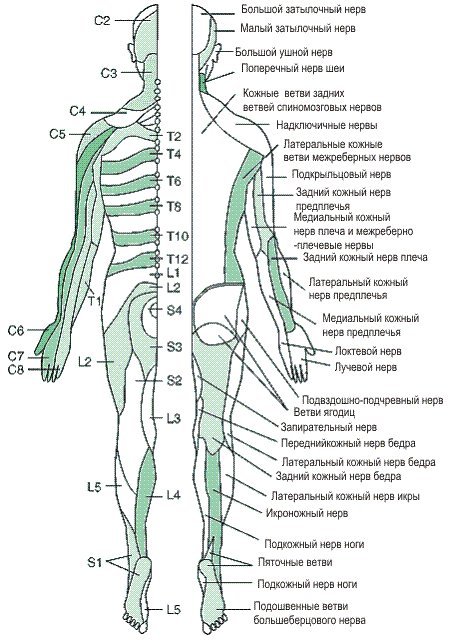

 Н.Н. Бурденко. 2005
Н.Н. Бурденко. 2005