Содержание
Люмбоишалгия — лечение, симптомы, причины, диагностика
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии.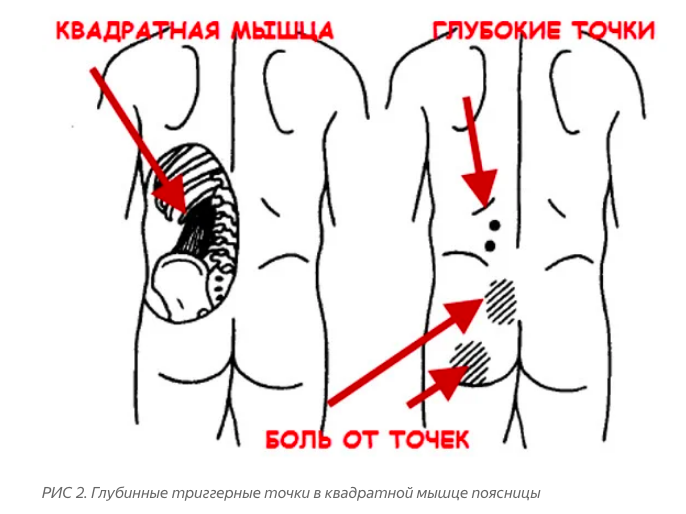 У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому.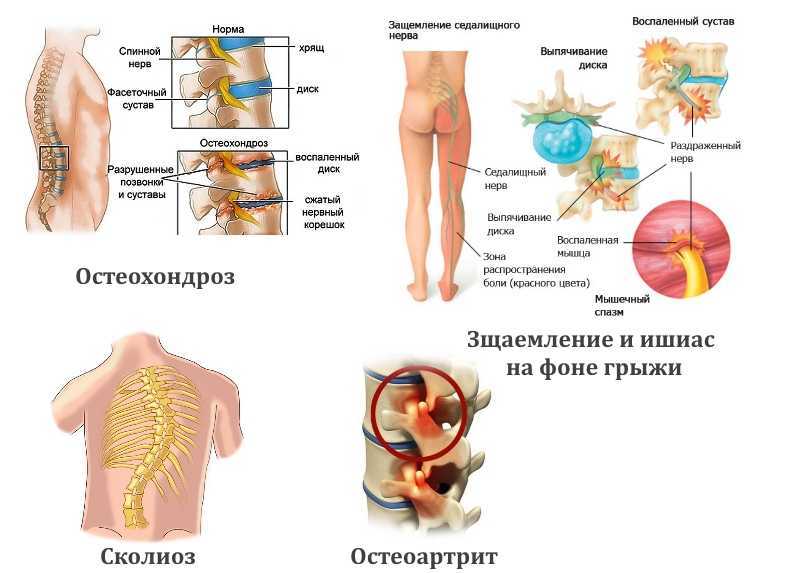 Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц.
 В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва. - Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.

- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец.
 Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Почему болит поясница
Наши специалисты преподают на курсах по остеопатии ИКПК
Пилявская Е.С.
Боль в пояснице знакома практически каждому человеку. Трудно найти того, кто хоть раз не сталкивался с этим симптомом. Проблема хронических болей в пояснице принимает угрожающие масштабы. Средний возраст заболевших стремительно снижается, в настоящее время он составляет 35-45 лет. Регистрируются даже случаи болей у подростков. Сталкиваясь с данной жалобой ежедневно, это заставило меня проанализировать причины, которые я вижу у своих пациентов.
Неврологи рассматривают боли в пояснице, особенно если имеет место иррадиация (распространение) болей по ноге, с грыжами дисков в поясничном отделе, и это действительно так. Но частота возникновения болей провоцируемых грыжами это 1% из 100% обратившихся за помощью пациентов. Гораздо большие масштабы по причинам занимают хронические инфекции кишечника и изменения тонуса поясничной мышцы. Попробуем немного разобраться почему данные проблемы инициируют боли в поясничном отделе?
Но частота возникновения болей провоцируемых грыжами это 1% из 100% обратившихся за помощью пациентов. Гораздо большие масштабы по причинам занимают хронические инфекции кишечника и изменения тонуса поясничной мышцы. Попробуем немного разобраться почему данные проблемы инициируют боли в поясничном отделе?
Начну с того, что грыжи это всегда следствие, а не причина. Грыжи формируются из-за изменения положения позвонков относительно друг друга и фиксации фасеточных суставов этих позвонков. А вот почему формируется изменение положения этих самых позвонков? Если учесть что у пациента не было данных за травму? Остеохондроз? Его проявления на рентгене можно найти у всех пациентов начиная с 40 летнего возраста, но не у всех болит поясница.
Хронически воспаленная кишка имеет локальный спазм что нарушает ее моторику, иннервацию, венозный застой. У кого из нас нет хотя бы одной из следующих жалоб : газообразования, вздутия, периодических болей в области живота, запоров или жидкого стула, или смены запоров с последующей диареей (синдром раздраженной кишки). Паразитозы, простейшие, изменение микрофлоры, и в следствии этого нарушение переваривания, являются причиной хронического воспаления кишки.
Паразитозы, простейшие, изменение микрофлоры, и в следствии этого нарушение переваривания, являются причиной хронического воспаления кишки.
Итак, кишка в организме не сложена кулечком в животе, она имеет огромное количество анатомических связей с другими органами, а так же с фасциями и сосудисто-нервными пучками, спазмированная кишка может просто сдавить сосудисто-нервный пучок и провоцировать боль в пояснице с иррадиацией по седалищному нерву.
Толстая кишка имеет непосредственное соприкосновение с поясничной мышцей, локальное раздражение толстой кишки может провоцировать изменение ее тонуса. К чему это приводит? Поясничная мышца имеет очень мощное прикрепление ко всем поясничным позвонкам, как к поперечным отросткам так и телам.
Поэтому изменение тонуса мышцы, особенно спазм отдельных пучков мышечных волокон, приводит к неизбежному изменению положения позвонков относительно друг друга, и провоцирует с годами проявления остеохондроза и развитие грыж дисков. А так же провоцирует развитие хронических болей в поясничной области.
Все новости
Причины боли в пояснице: 8 причин внезапной и хронической боли
КОГДА МНЕ НУЖНО БЕСПОКОИТЬСЯ…
19 мая 2021 г.
— Кэти МакКаллум
Иногда ты точно знаешь, почему болит спина. Может быть, вы что-то неловко подняли и сразу почувствовали боль. Или, может быть, ваш врач годами предупреждал вас, что плохая осанка может привести к болям в пояснице.
Но в других случаях источник болей в спине может казаться загадкой.
«Поясничный отдел позвоночника, расположенный в нижней части спины, играет решающую роль в поддержании веса верхней части тела. Он также отвечает за повседневные движения, такие как сгибание, скручивание и координацию мышц бедер, таза, ног и ступней. », — говорит доктор Кеннет Палмер, хирург-ортопед, специализирующийся на хирургии позвоночника в Хьюстонской методистской больнице. «Из-за интенсивного использования кости, мышцы, связки, диски и нервы в поясничном отделе позвоночника весьма подвержены как травмам, так и износу с течением времени, что вызывает боль в пояснице».
К симптомам боли в пояснице относятся:
- Тупая боль в бедрах и/или тазу
- Мышечные спазмы или напряжение
- Острая покалывающая боль, которая начинается в нижней части спины и распространяется вниз по одной ноге (также известная как ишиас)
- Боль, усиливающаяся при сидении и быстро уменьшающаяся при ходьбе
- Боль, которая заметно усиливается по утрам
«Обычно человек испытывает некоторую комбинацию этих симптомов, которая может развиться внезапно или со временем. В некоторых случаях боль в пояснице может ощущаться так, будто она приходит и уходит — то и дело вспыхивая, но в целом со временем усиливаясь. », — объясняет доктор Палмер.
Кроме того, доктор Палмер отмечает, что симптомы болей в пояснице могут различаться у разных людей, а также у разных людей могут быть разные причины боли.
Говоря о различных причинах болей в пояснице…
Наиболее распространенными причинами болей в пояснице являются напряжение или вывих
Независимо от того, замечаете вы это или нет, поясничный отдел позвоночника работает на протяжении всей день.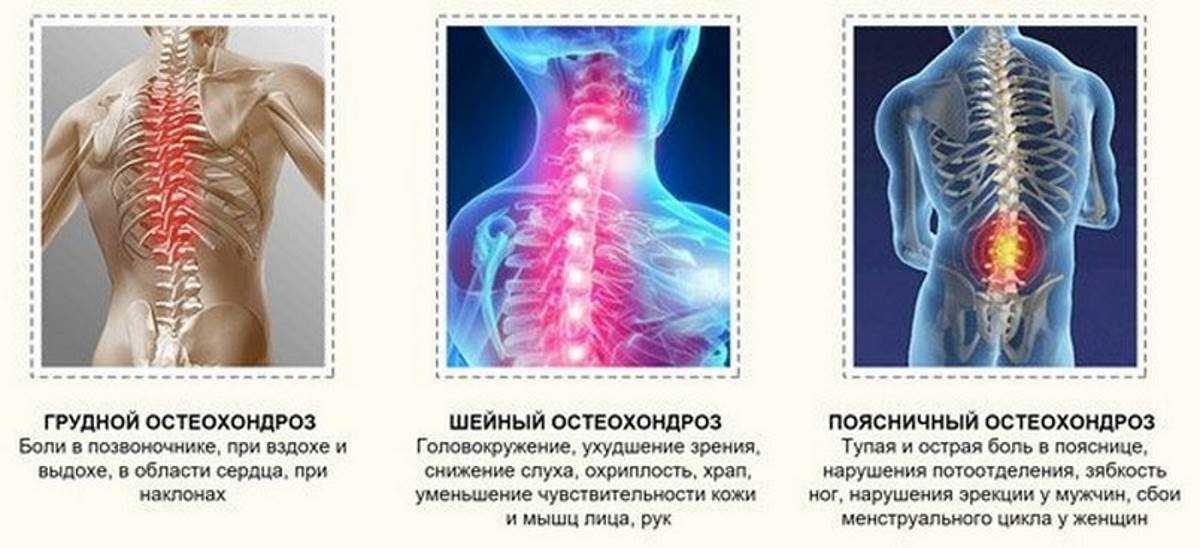
Среди всей этой работы и движения растяжение связок или перенапряжение нижней части спины может возникнуть в результате острой травмы, например, при падении, поднятии слишком тяжелого предмета или занятиях спортом. Растяжение или деформация также могут развиваться со временем из-за повторяющихся движений или плохой осанки.
«Напряжение мышц или растяжение связок являются наиболее распространенными причинами болей в пояснице», — говорит доктор Палмер. «Хотя они могут быть серьезными, эти распространенные причины болей в пояснице непродолжительны — для их лечения требуется от нескольких дней до, самое большее, нескольких месяцев».
Ваш врач может помочь вам определить конкретный курс самопомощи, который поможет вылечить боль в пояснице.
«Лечение растяжения мышцы спины или растяжения связок спины довольно простое и может включать обезболивающие и противовоспалительные препараты, мышечные релаксанты, лед для уменьшения воспаления, тепло для ускорения заживления и избегание физических нагрузок до тех пор, пока боль не утихнет, » объясняет доктор Палмер. «Лучший курс лечения будет зависеть от тяжести вашей травмы, а также от общей силы корпуса и нижней части тела».
«Лучший курс лечения будет зависеть от тяжести вашей травмы, а также от общей силы корпуса и нижней части тела».
Если боль в пояснице сохраняется, несмотря на лечение, возможно, пришло время рассмотреть другие причины болей в пояснице.
Распространенные причины хронической боли в пояснице
«Хроническая боль в пояснице с меньшей вероятностью может быть вызвана повреждением мышц и связок, а скорее с проблемами с поясничными дисками, нервами, суставами или позвонками, — говорит доктор Палмер. «Существует несколько потенциальных причин хронической боли в пояснице».
В целом, остеоартрит (наиболее распространенный тип артрита) и остеохондроз (естественный износ межпозвонковых дисков) являются основной причиной многих видов хронической боли в пояснице. Однако боль в пояснице также может быть вызвана травмой, связанной с несчастным случаем, и острым стрессом.
Грыжа межпозвонкового диска
«Грудной и поясничный отдел позвоночника взрослого человека состоит примерно из 17 костей (позвонков), расположенных друг над другом. Между каждым набором позвонков находится амортизирующий диск, который помогает поглощать давление на эти кости, » объясняет доктор Палмер.
Между каждым набором позвонков находится амортизирующий диск, который помогает поглощать давление на эти кости, » объясняет доктор Палмер.
Каждый диск состоит из внешней оболочки и внутреннего геля.
Грыжа поясничного диска возникает, когда внутренний гель одного из пяти дисков в поясничном отделе позвоночника соскальзывает или выдавливается за пределы внешней оболочки, позволяя этому внутреннему гелю давить на окружающие нервы, вызывая боль. Это соскальзывание может быть связано с травмой или постепенным возрастным износом.
Повреждение фасеточных суставов
Суставы, соединяющие пять позвонков, составляющих нижнюю часть спины, называемые фасеточными суставами, испытывают большие сжимающие нагрузки и напряжение. Со временем разрушение хрящей в фасеточных суставах может привести к болям в пояснице.
«Будь то из-за плохой осанки или повторяющихся чрезмерных нагрузок, повреждение фасеточных суставов часто вызывается остеоартритом и может привести к воспалению, тугоподвижности, мышечным спазмам и боли», — объясняет доктор Палмер.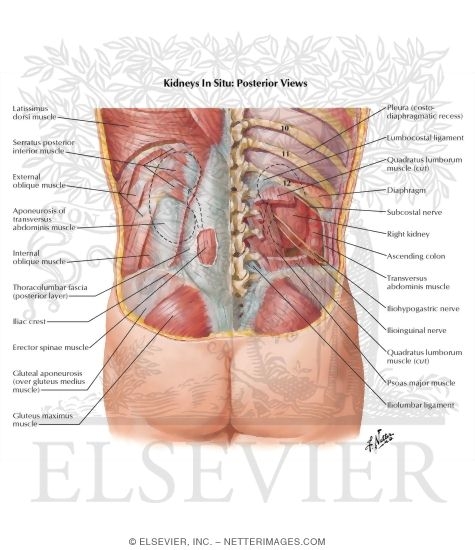 «Кроме того, когда повреждение фасеточных суставов затрагивает близлежащий нерв, это может привести к ишиасу».
«Кроме того, когда повреждение фасеточных суставов затрагивает близлежащий нерв, это может привести к ишиасу».
Компрессионный перелом
«Компрессионный перелом позвоночника происходит, когда позвонок в поясничном отделе практически разрушается сам по себе. Это часто происходит из-за остеопороза, но также может быть результатом травмы», — говорит доктор Палмер.
Этот коллапс может вызвать сильную боль, и люди, страдающие компрессионным переломом поясничного отдела позвоночника, часто испытывают внезапную боль и ограничение подвижности позвоночника.
Стеноз позвоночника
Стеноз поясничного отдела позвоночника возникает, когда позвоночный канал в нижней части спины сужается, оказывая давление на близлежащие нервные корешки. Это может быть вызвано образованием костных шпор, утолщением близлежащей связки или дегенерацией поясничного диска или сустава.
«Когда нервные корешки сдавливаются, это может быть очень болезненно», — говорит доктор Палмер.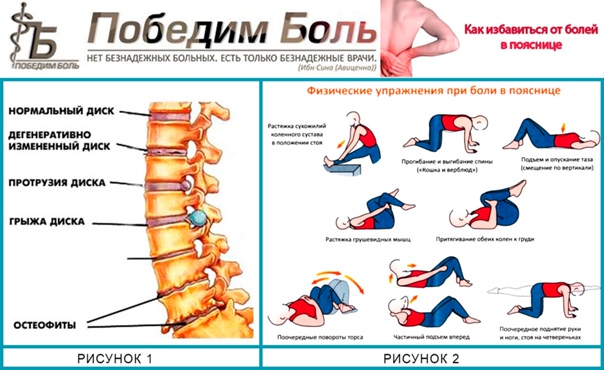 «И стеноз позвоночника не просто вызывает боль в пояснице, он может привести к ишиасу, боли, которая иррадиирует в нижние конечности».
«И стеноз позвоночника не просто вызывает боль в пояснице, он может привести к ишиасу, боли, которая иррадиирует в нижние конечности».
Спондилолистез
Если поясничный позвонок соскальзывает вперед — за верхнюю часть позвонка, находящегося ниже, — это оказывает большое сжимающее усилие на поясничный диск, разделяющий два позвонка. Когда поясничный диск изнашивается, это может вызвать боль в пояснице. Кроме того, если поясничный диск сплющивается от этой силы, это может привести к сдавлению нерва и ишиасу.
«Один из наиболее распространенных типов спондилолистеза, истмический спондилолистез, вызывается переломом небольшого фрагмента кости, называемого межсуставной частью, расположенного рядом с дугоотростчатым суставом. хотя боль ощущается только в более позднем возрасте», — говорит доктор Палмер. «Спондилолистез также может быть результатом дегенеративных или врожденных причин».
Сколиоз
Ваш позвоночник имеет естественную кривизну, которая принимает форму буквы «S», если смотреть сбоку — верхняя часть спины изгибается назад, а поясница — вперед. Однако если ваш позвоночник изгибается вбок, если смотреть сзади, это называется сколиозом — деформацией позвоночника, которая может привести к болям в спине.
Однако если ваш позвоночник изгибается вбок, если смотреть сзади, это называется сколиозом — деформацией позвоночника, которая может привести к болям в спине.
«Когда позвоночник принимает неправильное искривление, это повышает вероятность дегенерации поясничных суставов и дисков», — предупреждает доктор Палмер. «В большинстве случаев сколиоз не требует лечения, но серьезное искривление может вызвать значительную нагрузку на поясницу и привести к боли».
Когда следует обращаться к специалисту по поводу болей в пояснице
Если вы испытываете боль в пояснице, не реагирующую на отдых и уход за собой, пришло время обратиться к специалисту по позвоночнику.
«Вероятно, специалист по позвоночнику проведет медицинский осмотр, а также одно или несколько изображений, чтобы диагностировать первопричину вашей боли в пояснице. В зависимости от вашего диагноза он или она затем разработает план лечения, направленный на облегчение вашей боли. и не позволять ему мешать повседневным занятиям, которые вам нравятся», — говорит доктор Палмер.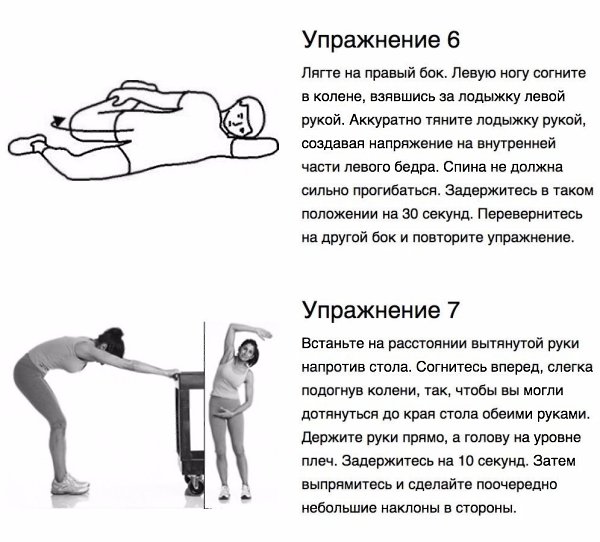
Следующие шаги:
- Если боль в спине мешает вам в повседневной жизни, вам могут помочь специалисты по позвоночнику Houston Methodist >
24 причины иррадиирующей боли в пояснице или бедре с одной стороны
16 наиболее частых причин
Бурсит бедра
Иллюстрация различных вариантов медицинской помощи.
Выпячивание межпозвонкового диска
Иллюстрация медицинского работника, берущего мазок у человека.
Дисфункция крестцово-подвздошного сустава
Хроническая болезнь почек
Анкилозирующий спондилит
Защемление нерва
Иллюстрация различных вариантов медицинской помощи.
Компрессионный перелом
Вертельная боль
Диабетическая невропатия
Стеноз позвоночника
Остеоартрит
Изображение человека, думающего с перевязанными бинтами.
Синдром конского хвоста
Иллюстрация человека, думающего перекрестными бинтами.
Синдром грушевидной мышцы
Иллюстрация медицинского работника, берущего мазок у человека.
Растяжение мышц спины
Иллюстрация различных вариантов медицинской помощи.
Растяжение подколенного сухожилия
Иллюстрация медицинского работника, берущего мазок у человека.
Эпидуральный абсцесс позвоночника
Тест на иррадиирующую боль в пояснице
Пройдите тест, чтобы выяснить, что вызывает вашу боль.
Пройдите тест на иррадиирующую боль в пояснице
Сильная боль всегда привлекает ваше внимание и удерживает его, заставляя задуматься, нет ли чего-то тревожного, что не так.
Боли в спине и наружной части бедра могут быть особенно неприятными, вызывая боль при движении, ходьбе и даже во сне. Боль в седалищном нерве особенно беспокоит, вызывая боль в ягодицах — в буквальном смысле — и стреляющую боль в ноге, которая начинается в середине ягодицы и проходит по задней части ноги до лодыжки.
Мы составили удобное руководство, которое поможет вам определить точную причину вашей боли и узнать, насколько серьезным или легким является ваше состояние, а также узнать, нужно ли вам немедленно обратиться за помощью или обратиться к врачу в удобное для вас время.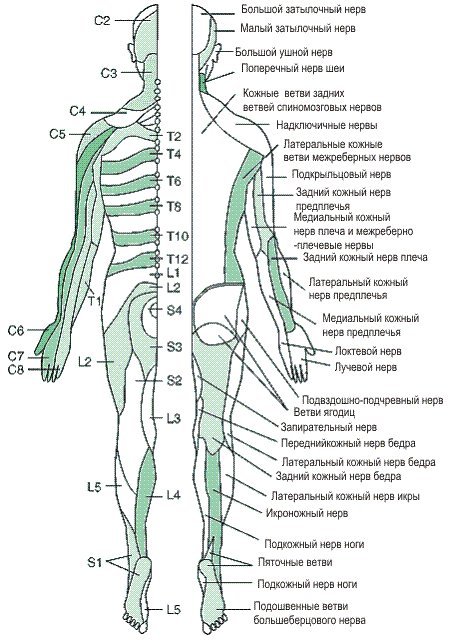
Если вы обеспокоены тем, что причиной вашей иррадиирующей боли в спине/бедре/ноге может быть что-то серьезное, проверьте более серьезные возможные причины вашей боли ниже, чтобы узнать, что врачи говорят о том, когда следует беспокоиться о иррадиирующей боли в бедре и спине.
Вы также можете воспользоваться нашей удобной викториной по боли в спине, которая поможет вам использовать свои симптомы для диагностики возможных причин вашей боли.
Опасна ли иррадиирующая боль в пояснице и бедре?
В большинстве случаев боль в спине безобидна – вызвана сном в неудобном положении, растянутыми мышцами, перенапряжением, слишком долгим сидением или падением на седалищный бугор (кости ягодицы, на которой вы сидите), или незначительными травмами бедра, вызванными скручиванием определенным образом во время таких видов спорта, как волейбол. Многие травмы возникают просто из-за неправильной формы во время упражнений, спортивных травм или растяжений.
Но есть и довольно серьезные причины болей в спине и бедрах. Боль в пояснице, в частности, может быть признаком различных серьезных состояний, таких как прогрессирующие инфекции почек или состояние, называемое интерстициальным циститом, которое может вызвать воспаление тканей мочевого пузыря. Ишиас вызывает боль в пояснице, боль в задней части колена, боль в правой ягодичной щеке, одностороннюю (одностороннюю) боль, боль в бедре, боль за коленом и икроножной мышцей, а также мышечную слабость в ногах.
Боль в пояснице, в частности, может быть признаком различных серьезных состояний, таких как прогрессирующие инфекции почек или состояние, называемое интерстициальным циститом, которое может вызвать воспаление тканей мочевого пузыря. Ишиас вызывает боль в пояснице, боль в задней части колена, боль в правой ягодичной щеке, одностороннюю (одностороннюю) боль, боль в бедре, боль за коленом и икроножной мышцей, а также мышечную слабость в ногах.
Наружная боль в бедре и боковая боль в бедре, хотя обычно не вызывают беспокойства (поскольку бедро не находится рядом с какими-либо крупными органами, такими как сердце, легкие, почки или печень), могут быть признаком серьезного заболевания костей, например как артрит в спине, ревматоидный артрит, остеоартрит или тендинит, но также может указывать на более серьезное состояние костей, такое как перелом, разрыв губы, или состояния, такие как синдром щелкающего бедра или остеонекроз.
Если вы страдаете от боли в бедре, это может быть особенно тяжело, так как кажется, что каждое движение, которое мы делаем, каким-то образом использует бедро. Часто боль в бедре проявляется симптомами вывиха бедра, потому что бедро трещит при движении. Это может быть особенно пугающим, заставляя думать, что бедро сломано. Когда человек испытывает боль в бедре, распространяющуюся по всей правой стороне тела, с болью в нижней части спины с правой стороны над областью бедра в сочетании с болью, которая проходит по задней части ноги или болью в верхней части бедра при ходьбе, вы можете ишиас, состояние, вызванное сдавлением седалищного нерва.
Часто боль в бедре проявляется симптомами вывиха бедра, потому что бедро трещит при движении. Это может быть особенно пугающим, заставляя думать, что бедро сломано. Когда человек испытывает боль в бедре, распространяющуюся по всей правой стороне тела, с болью в нижней части спины с правой стороны над областью бедра в сочетании с болью, которая проходит по задней части ноги или болью в верхней части бедра при ходьбе, вы можете ишиас, состояние, вызванное сдавлением седалищного нерва.
Седалищный нерв — это длинный нерв, который проходит вниз по обеим сторонам тела, начиная с двух нижних позвонков спины, через область бедра и спускаясь вниз по ногам. Боль обычно односторонняя (односторонняя) при этом расстройстве.
Ишиас часто приводит к изнурению, вызывая сильную боль и дискомфорт, которые затрудняют работу, лежание и сон, так как почти невозможно найти способ спать без давления на длинный седалищный нерв в каким-то образом.
Мы опишем ишиас как одну из возможных причин различных типов боли и других причин низкой, средней и высокой степени риска болей в спине и бедре, которые помогут вам быстро диагностировать свое состояние и точно знать, к какой помощи обратиться.
Причины иррадиирующей боли в спине или бедре с низким уровнем риска
С этим можно легко справиться с помощью безрецептурных (OTC) лекарств или избегая движений/стрессовых факторов, вызывающих вашу боль.
1. Синдром грушевидной мышцы
Синдром грушевидной мышцы представляет собой тип неврологического повреждения, вызванного сдавлением седалищного нерва. Грушевидная мышца расположена глубоко внутри ягодицы, позади большой ягодичной мышцы. Она начинается в нижней части позвоночника и соединяется с бедренной мышцей. Этот нерв может сдавливаться из-за отека грушевидной мышцы из-за травмы, мышечных спазмов или воспаления. Синдром грушевидной мышцы вызывает такие симптомы, как боль в задней части бедра, боль в задней части колена, боль в ягодицах, боль в икре, боль в ветвях седалищного нерва (боль в нервах голени и ягодицах), стреляющая боль в боли в ногах и бедрах после сидения.
Синдром грушевидной мышцы не считается серьезной травмой, поэтому RICE подходит для боли, вызванной триггерами, такими как слишком долгое сидение. RICE — это отдых, лед, сжатие и подъем. Кроме того, обратитесь к лечащему врачу или неврологу (специалисту по нервам), который может порекомендовать физиотерапевтические упражнения и упражнения при болях в тазобедренных суставах и других конкретных видах боли, которые помогут вам почувствовать себя лучше. Кроме того, физиотерапевт может предложить способы упражнений, которые обеспечивают облегчение защемленного нерва, так как здесь в первую очередь необходимо обезболивание нерва.
RICE — это отдых, лед, сжатие и подъем. Кроме того, обратитесь к лечащему врачу или неврологу (специалисту по нервам), который может порекомендовать физиотерапевтические упражнения и упражнения при болях в тазобедренных суставах и других конкретных видах боли, которые помогут вам почувствовать себя лучше. Кроме того, физиотерапевт может предложить способы упражнений, которые обеспечивают облегчение защемленного нерва, так как здесь в первую очередь необходимо обезболивание нерва.
2. Растяжение подколенного сухожилия
Часто растяжение или растяжение подколенного сухожилия может вызывать иррадиирующую боль в пояснице, а также боль в области ягодиц. Поэтому часто, если вы много тренируетесь и вдруг говорите своим друзьям: «Моя попа сильно болит, когда я тренируюсь, это, вероятно, из-за растяжения подколенного сухожилия. Часто растяжение подколенного сухожилия может вызывать отраженную боль, например, боль в верхней части бедра или боль в икрах и боль в задней части колена. Симптомы растяжения подколенного сухожилия включают сильную боль во время упражнений и болезненность, боль в мышцах бедра, острую боль в передней части бедра, болезненность и синяки в области бедра.Лучшее обезболивающее для боль в подколенном сухожилии заключается в использовании описанного выше метода RICE и выполнении растяжек, расслабляющих мышцы бедра.0003
Симптомы растяжения подколенного сухожилия включают сильную боль во время упражнений и болезненность, боль в мышцах бедра, острую боль в передней части бедра, болезненность и синяки в области бедра.Лучшее обезболивающее для боль в подколенном сухожилии заключается в использовании описанного выше метода RICE и выполнении растяжек, расслабляющих мышцы бедра.0003
3. Растяжения мышц спины
Если вы занимались спортом, играли в футбол или занимались другими видами спорта или передвигали много тяжелой мебели и вдруг почувствовали иррадиирующую боль в пояснице, скорее всего, вы потянули или растянули мышцы сзади. Часто напряженные мышцы вызывают жжение в нижней части спины, ощущение ограниченности движений. Врачи предпочитают ограничивать назначение опиоидных болеутоляющих средств и могут назначить вам альтернативное лекарство с меньшим риском возникновения зависимости.
4. Артрит
Артрит является частой причиной иррадиирующих болей в пояснице. Симптомы включают боль в спине, которая колеблется, приходит и уходит в течение дня и ночи, а также онемение в области шеи, а также скованность и отсутствие подвижности. Рекомендуемое лечение артрита спины включает в себя тепло, лед, отдых, упражнения и растяжку, а также безрецептурные противовоспалительные препараты. В тяжелых случаях пациенты обращаются за хирургическим вмешательством, но иногда операция приносит больше вреда, чем пользы.
Рекомендуемое лечение артрита спины включает в себя тепло, лед, отдых, упражнения и растяжку, а также безрецептурные противовоспалительные препараты. В тяжелых случаях пациенты обращаются за хирургическим вмешательством, но иногда операция приносит больше вреда, чем пользы.
Тест на иррадиирующую боль в пояснице
Пройди тест и узнай, что вызывает у тебя боль.
Пройдите тест на иррадиирующую боль в пояснице
Причины иррадиирующей боли в спине или бедре с низким и средним риском
Обычно лечится врачом амбулаторно с помощью рецептурных препаратов.
5. Защемление нерва
Защемление нерва в бедре или спине может вызвать иррадиирующую боль в пояснице и бедре. Если вам интересно, на что похожа боль в нервах — она часто включает сильную боль и онемение, которые могут исходить из других частей тела. Например, защемление нерва в верхней части спины может вызвать онемение пальцев. Но если вы страдаете от защемления нерва, ваши главные вопросы, вероятно, связаны с тем, как исправить защемление нерва, как долго длится защемление нерва и как вы избавляетесь от защемления нерва? Часто защемление нервов происходит из-за воспаления из-за мышечных разрывов, травм или растяжений мышц. Иногда рубцовая ткань от старых травм начинает накапливаться и давить на нервы. Лучшим лечением защемленных нервов часто является отдых. Но могут помочь такие лекарства, как инъекции глюкокортикоидов и пероральные НПВП. Для пациентов, у которых корешковая боль не уменьшилась при консервативном лечении в течение шести недель и которые хотят консервативного лечения, может быть целесообразным эпидуральное введение глюкокортикоидов.
Иногда рубцовая ткань от старых травм начинает накапливаться и давить на нервы. Лучшим лечением защемленных нервов часто является отдых. Но могут помочь такие лекарства, как инъекции глюкокортикоидов и пероральные НПВП. Для пациентов, у которых корешковая боль не уменьшилась при консервативном лечении в течение шести недель и которые хотят консервативного лечения, может быть целесообразным эпидуральное введение глюкокортикоидов.
6. Пояснично-крестцовый стеноз
При поясничном стенозе сдавливаются нервы в спинном мозге и нижней части спины. Этот тип травмы может вызвать многие симптомы ишиаса, в том числе онемение и покалывание в ногах и боль в ягодицах. Возможные методы лечения включают блокаду седалищного нерва, инъекции стероидов, опиоидные обезболивающие, физиотерапию и отдых. Однако использование эпидуральных инъекций стероидов не подтверждается ограниченным количеством доступных доказательств.
7. Диабетическая амиотрофия
Более распространенным названием диабетической амиотрофии является диабетическая невропатия. Это состояние, вызванное запущенным сахарным диабетом, которое поражает нервы в ногах, ступнях, бедрах и ягодицах. Симптомы включают истощение мышц ног, а также слабость мышц ног и сильную хроническую боль в ягодицах, ногах и ступнях. Лечение включает в себя мониторинг уровня глюкозы в крови и надлежащий контроль уровня сахара в крови, а также физиотерапию и отдых.
Это состояние, вызванное запущенным сахарным диабетом, которое поражает нервы в ногах, ступнях, бедрах и ягодицах. Симптомы включают истощение мышц ног, а также слабость мышц ног и сильную хроническую боль в ягодицах, ногах и ступнях. Лечение включает в себя мониторинг уровня глюкозы в крови и надлежащий контроль уровня сахара в крови, а также физиотерапию и отдых.
8. Пояснично-крестцовая плексопатия
Пояснично-крестцовая плексопатия, чаще называемая диабетической пояснично-крестцовой плексопатией, представляет собой состояние, вызванное прогрессирующим диабетом, при котором пациенты начинают страдать от изнурительных болей в бедрах, бедрах и ногах. При пояснично-крестцовой плексопатии обычно наблюдается асимметричное истощение мышц ног. Это состояние может затронуть людей, страдающих диабетом I или II типа. Лечение включает в себя контроль уровня глюкозы в крови и купирование хронической нейропатической боли с помощью противосудорожных препаратов (таких как габапентин от болей в спине) и селективных ингибиторов обратного захвата норадреналина (таких как дулоксетин).
9. Мононейропатии ног (например, поражение бедренного/седалищного/малоберцового/большеберцового нерва)
Мононейропатии могут поражать нервы ног, рук или других частей тела. Мононевропатия означает повреждение одного нерва или группы нервов, например, в результате поражения, развившегося вдоль нерва или группы нервов. Синдром запястного канала является хорошим примером мононевропатии, в данном случае поражающей область запястья. При мононейропатии симптомы могут быть внезапными (острыми) или развиваться медленно (хроническими). Некоторые из наиболее распространенных мононевропатий
- бедренная невропатия (поражение нервов голени/бедренной кости)
- дисфункция седалищного нерва (поражение седалищного нерва)
- малоберцовая невропатия (ветвь седалищного нерва, поражающая пальцы ног и стопу).
- большеберцовая невропатия (большеберцовый нерв, поражающий икру и стопу).
Симптомы вышеперечисленных невропатий включают ощущение жжения в области ног, где находятся эти нервы, а также нарушение координации этих мышц ног.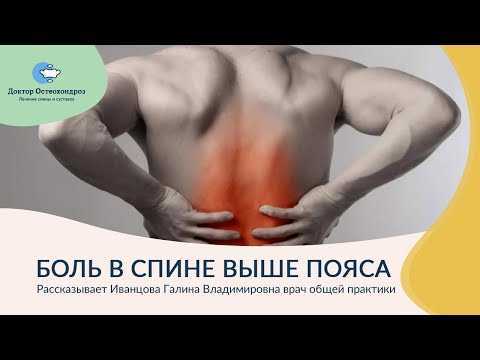 Другие симптомы включают атрофию мышц, боль и подергивание, судороги и спазмы этих нервов. Лечение сосредоточено на выявлении основной причины нервного расстройства и ее устранении с помощью лекарственных препаратов, таких как инъекции глюкокортикоидов и/или физических упражнений.0003
Другие симптомы включают атрофию мышц, боль и подергивание, судороги и спазмы этих нервов. Лечение сосредоточено на выявлении основной причины нервного расстройства и ее устранении с помощью лекарственных препаратов, таких как инъекции глюкокортикоидов и/или физических упражнений.0003
10. Анкилозирующий спондилоартрит
Анкилозирующий спондилоартрит – это тип артрита, который специфически поражает позвоночник. Анкилозирующий спондилоартрит вызывает тяжелое воспаление позвоночника, которое может вызывать изнурительную боль во всей области спины. Это состояние может вызвать скованность и боль не только в позвоночнике, но и воспаление, боль и скованность в ребрах, плечах, грудной клетке, руках и ногах. Симптомы включают тупую боль в нижней части спины и ягодицах, скованность и отсутствие подвижности в бедрах, спине и ногах, потерю аппетита, лихорадку и общее недомогание. Лечение включает в себя физиотерапию, медикаментозное лечение, горячую и холодную терапию, а также упражнения, укрепляющие правильную осанку.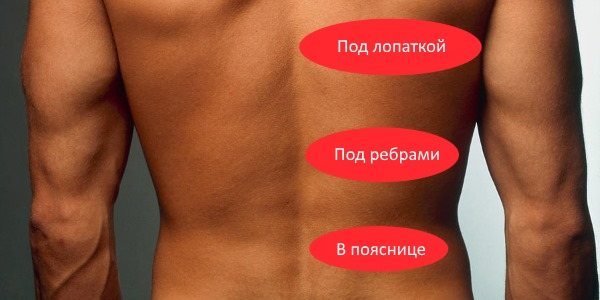
11. Большой вертельный бурсит
Вертельный бурсит – это состояние, вызывающее боль в области бедра. Вертельный бурсит — это воспаление бурсы в наружной области бедра, которая называется областью большого вертела . Когда эта бурса раздражается или воспаляется, это вызывает сильную боль в области бедра. Лечение может включать растяжку при боли в бедре, прием НПВП и противовоспалительных препаратов, опиоидных обезболивающих и физиотерапию.
12. Синдром большевертельной боли
Синдром большевертельной боли описывает боль, которая ощущается во внешней области бедра. Причины включают спортивные травмы, разрывы мышц и травмы в результате дорожно-транспортных происшествий. Боль вызвана сочетанием воспаления в двух различных областях: бурсе бедра и боли в ягодице (ягодичные мышцы). Боль также может быть вызвана тендинитом мышц, отводящих бедро. Симптомы синдрома большой вертельной боли включают боль в бедре ночью в положении лежа на боку, симптомы вывиха бедра и слабость мышц бедра. Облегчить боль в бедре можно с помощью противовоспалительных препаратов, физиотерапии и растяжек от боли в бедре.
Облегчить боль в бедре можно с помощью противовоспалительных препаратов, физиотерапии и растяжек от боли в бедре.
13. Ишиофеморальный импинджмент
Ишиофеморальный импинджмент — распространенная, но малоизвестная причина болей в бедре и спине. Это вызвано сужением пространства между тазовой костью и бедренной костью, которое защемляет мягкие ткани между этими костными выступами. Симптомы ишиофеморального импинджмента включают боль в передней части бедра или ощущение растяжения мышц бедра или тазобедренного тендинита, боль в тазобедренном суставе, боль в бедре ночью в положении лежа на боку и ощущение, будто бедро смещено. Лечение ишиофеморального импинджмента включает покой, противовоспалительные препараты, НПВП, такие как ибупрофен, и физиотерапию, направленную на укрепление ягодичных мышц, чтобы пациент мог лучше контролировать таз.
14. Дисфункция крестцово-подвздошного сустава
Крестцово-подвздошный сустав соединяет нижний отдел позвоночника с тазом, и любая травма или напряжение в этой области может вызвать сильную боль в спине, бедре, паху и седалищном отделе. Дисфункция крестцово-подвздошного сустава (СДС) может вызывать не только иррадиирующую боль в пояснице, но и сильную боль в области бедра, включая боль в бедре ночью во время сна и боль в бедре при сидении. Часто боль напоминает травму бедра, настолько она сильная. SJD также может вызывать сильную боль в области паха. Женщины также могут отмечать боль, проходящую по ходу седалищного нерва. Лечение дисфункции крестцово-подвздошного сустава включает покой, противовоспалительные препараты и массаж седалищного нерва.
Дисфункция крестцово-подвздошного сустава (СДС) может вызывать не только иррадиирующую боль в пояснице, но и сильную боль в области бедра, включая боль в бедре ночью во время сна и боль в бедре при сидении. Часто боль напоминает травму бедра, настолько она сильная. SJD также может вызывать сильную боль в области паха. Женщины также могут отмечать боль, проходящую по ходу седалищного нерва. Лечение дисфункции крестцово-подвздошного сустава включает покой, противовоспалительные препараты и массаж седалищного нерва.
Причины среднего риска иррадиирующей боли в пояснице или бедре
Может потребоваться посещение врача или госпитализация. Могут потребоваться лекарства, отпускаемые по рецепту.
15. Грыжа межпозвонкового диска
Грыжа межпозвонкового диска в спине может вызывать боль, иррадиирующую из нижней части спины в ноги и икры. Это также может вызвать боль в ягодицах и задней части позвоночника, а также боль, распространяющуюся вниз по ногам, и онемение одной ноги. Типичные симптомы включают чувство мышечной слабости в ногах, боль в седалищном нерве, боль в мышцах задней поверхности ноги, покалывание в нервах ноги и боль за коленями. Лечение включает терапию льдом и теплом, противовоспалительные препараты, обезболивающие, физические упражнения, физиотерапию, стероиды для уменьшения воспаления и иногда хирургическое вмешательство.
Типичные симптомы включают чувство мышечной слабости в ногах, боль в седалищном нерве, боль в мышцах задней поверхности ноги, покалывание в нервах ноги и боль за коленями. Лечение включает терапию льдом и теплом, противовоспалительные препараты, обезболивающие, физические упражнения, физиотерапию, стероиды для уменьшения воспаления и иногда хирургическое вмешательство.
16. Компрессионный перелом позвонка
Компрессионный перелом позвонка в позвоночнике происходит, когда один или несколько позвонков размозжены или сдавлены. Эта травма типична для людей с остеопорозом и пожилых людей и может быть вызвана тяжелой травмой спины, например, в автомобильной аварии или после падения. Симптомы включают внезапный хлопающий звук в спине и боль в спине. Лечение может включать отдых, ношение корсета для спины или такие процедуры, как вертебропластика.
17. Отрыв седалищного отростка
Отрыв седалищного отростка представляет собой повреждение седалищной кости, где подколенное сухожилие встречается с костным выступом седалищной кости или седалищным бугром. Отрыв — это травма, при которой движение или травма приводит к сильному и внезапному сокращению подколенного сухожилия, которое тянет за собой часть седалищной кости. Эта травма обычно поражает молодых спортсменов в возрасте от 13 до 25 лет. Симптомы включают боль в седалищном бугре, отек и боль в области бедра, мышечные спазмы и мышечную слабость в ногах. Чтобы залечить травму, как правило, необходимы продолжительный отдых и массаж, а также упражнения на растяжку и упражнения на походку.
Отрыв — это травма, при которой движение или травма приводит к сильному и внезапному сокращению подколенного сухожилия, которое тянет за собой часть седалищной кости. Эта травма обычно поражает молодых спортсменов в возрасте от 13 до 25 лет. Симптомы включают боль в седалищном бугре, отек и боль в области бедра, мышечные спазмы и мышечную слабость в ногах. Чтобы залечить травму, как правило, необходимы продолжительный отдых и массаж, а также упражнения на растяжку и упражнения на походку.
18. Разрыв или отрыв ягодичной мышцы
Средняя ягодичная мышца расположена снаружи бедра. Эта мышца используется для стояния и ходьбы. При травме эти мышцы вызывают хромоту. Если эти мышцы разорваны, это может вызвать сильную боль при ходьбе, сидении или сне. Лечение обычно включает отдых, физиотерапию, а иногда и операцию по восстановлению разорванной мышцы, если никакие другие методы лечения не облегчают боль.
19. Отрыв апофиза гребня подвздошной кости
Отрывные переломы апофизов таза относятся к редким травмам. Эта травма возникает в основном у молодых людей в возрасте от 8 до 14 лет, прежде чем они полностью вырастут. Это связано с тем, что слияние этих костей происходит только в возрасте от 15 до 17 лет. Причиной обычно является сокращение мышц во время занятий экстремальными видами спорта. Лечение включает отдых и физиотерапию, а также обезболивающие препараты.
Эта травма возникает в основном у молодых людей в возрасте от 8 до 14 лет, прежде чем они полностью вырастут. Это связано с тем, что слияние этих костей происходит только в возрасте от 15 до 17 лет. Причиной обычно является сокращение мышц во время занятий экстремальными видами спорта. Лечение включает отдых и физиотерапию, а также обезболивающие препараты.
Тест на иррадиирующую боль в пояснице
Пройдите тест, чтобы узнать, что вызывает вашу боль.
Пройдите тест на иррадиирующую боль в пояснице
Причины средней степени риска иррадиирующей боли в пояснице или бедре
20. Эпидуральный абсцесс позвоночника
Пространство между позвоночником и кожей, которое в редких случаях может инфицироваться бактериями, вызывает спинальную эпидуральную анестезию. Это приводит к скоплению гноя в позвоночнике, который может оказывать давление на нервы и кости, вызывая сильную боль. Эпидуральный абсцесс позвоночника — это редкое, но серьезное заболевание, которое может вызывать боль в позвоночнике, иррадиирующую боль в пояснице и боль в одной ноге.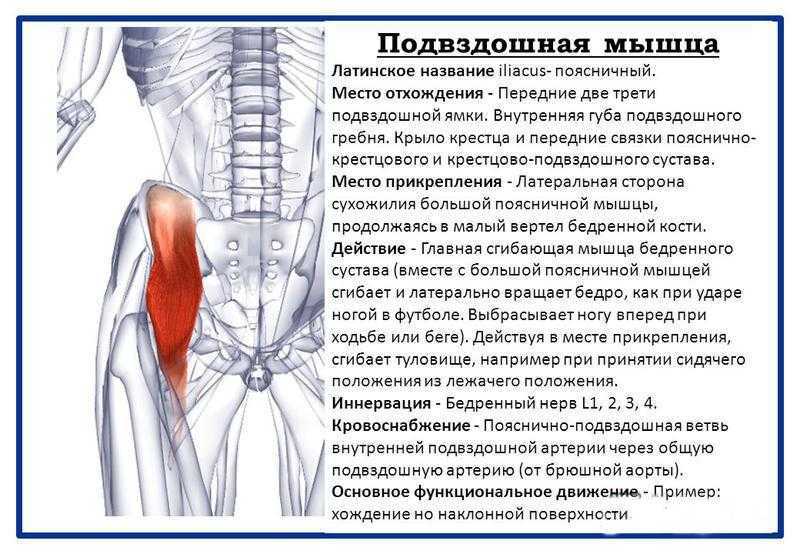 Спинальные эпидуральные абсцессы могут быть вызваны широким спектром инфекций, таких как инфекции кожи, инфекции кровотока или инфекции мочевыводящих путей. Эпидуральные абсцессы позвоночника могут развиваться после операций на позвоночнике или эпидуральных катетеров, используемых для лечения послеоперационной боли. Симптомы включают боль в пояснице в положении лежа, иррадиирующую боль в спине, боль в бедре, покалывание в нижних конечностях, тошноту, лихорадку и рвоту. Лечение включает антибиотики, анальгетики, противовоспалительные препараты и часто дренирование и хирургическое вмешательство.
Спинальные эпидуральные абсцессы могут быть вызваны широким спектром инфекций, таких как инфекции кожи, инфекции кровотока или инфекции мочевыводящих путей. Эпидуральные абсцессы позвоночника могут развиваться после операций на позвоночнике или эпидуральных катетеров, используемых для лечения послеоперационной боли. Симптомы включают боль в пояснице в положении лежа, иррадиирующую боль в спине, боль в бедре, покалывание в нижних конечностях, тошноту, лихорадку и рвоту. Лечение включает антибиотики, анальгетики, противовоспалительные препараты и часто дренирование и хирургическое вмешательство.
21. Дисцит
Дисцит – это инфекция дисков позвоночника. Дисцит может быть вызван бактериальной или вирусной инфекцией. Симптомы включают невыносимую сильную боль в спине, лихорадку, озноб и необъяснимую потерю веса. Дисцит обычно лечат отдыхом, антибиотиками и противовоспалительными препаратами.
22. Злокачественные новообразования
Наиболее частым симптомом опухоли или злокачественного новообразования позвоночника является иррадиирующая боль в спине, усиливающаяся ночью или при пробуждении.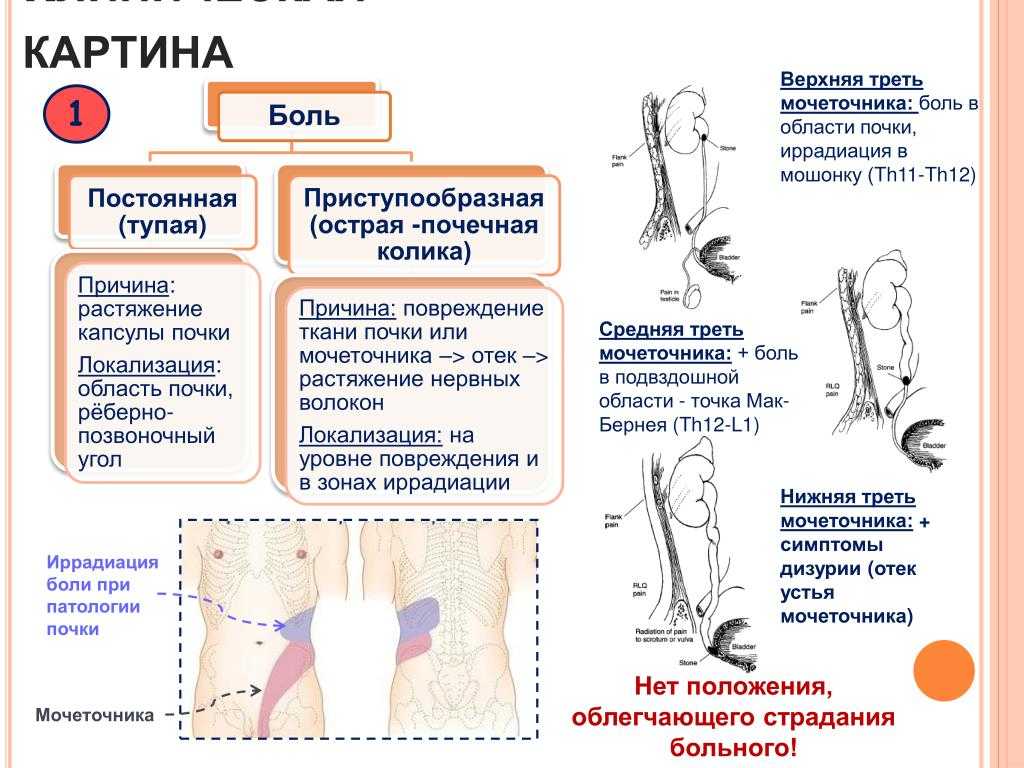 Симптомы включают стреляющую боль, которая распространяется вниз по ногам и спине, а также боль при движении. Лечение включает химиотерапию и/или хирургическое удаление опухоли.
Симптомы включают стреляющую боль, которая распространяется вниз по ногам и спине, а также боль при движении. Лечение включает химиотерапию и/или хирургическое удаление опухоли.
Причины высокого риска иррадиирующей боли в пояснице или бедре
Возможны серьезные и потенциально летальные осложнения; необходимо экстренное вмешательство; Часто требуется уход в отделении интенсивной терапии (ОИТ).
23. Синдром конского хвоста
Хотя синдром конского хвоста является редким заболеванием, он может вызвать необратимую потерю подвижности в нижней части тела (паралич) и постоянное недержание мочи, если его вовремя не выявить. Конский хвост влияет на нервы ног таким образом, что вызывает чувство потери контроля над мышцами ноги. Синдром конского хвоста (лат. «Синдром конского хвоста») представляет собой состояние, вызванное сдавлением нервов у основания позвоночника в пояснично-крестцовом отделе спинного мозга.
Синдром конского хвоста может быть вызван врожденными пороками развития позвоночника у детей или у взрослых, падениями, воспалением, злокачественными опухолями, травмами или, что является наиболее распространенной причиной, разрывом диска в поясничном отделе позвоночника. Симптомы конского хвоста включают иррадиирующую боль в нижнюю часть спины, боль и онемение в ногах и нижней части спины, слабость в нижней части тела, потерю половой функции и потерю контроля над мочевым пузырем. Еще одним заметным симптомом является боль в верхней части ноги, острая боль в бедре, потеря чувствительности в мышцах верхней части ноги и боль во внутренней части бедра. Крайне важно обратиться за немедленной медицинской помощью, часто включая консультацию нейрохирурга,
Симптомы конского хвоста включают иррадиирующую боль в нижнюю часть спины, боль и онемение в ногах и нижней части спины, слабость в нижней части тела, потерю половой функции и потерю контроля над мочевым пузырем. Еще одним заметным симптомом является боль в верхней части ноги, острая боль в бедре, потеря чувствительности в мышцах верхней части ноги и боль во внутренней части бедра. Крайне важно обратиться за немедленной медицинской помощью, часто включая консультацию нейрохирурга,
24. Заболевание почек, почечная недостаточность, прогрессирующая почечная инфекция
Боль в почках, камни в почках, почечная недостаточность и прогрессирующие почечные инфекции могут вызывать иррадиирующую боль в пояснице, особенно боль, поражающую нижние ребра в спине и верхнюю часть ягодиц. Проблемы с почками также могут вызывать боль в области паха и затрудненное мочеиспускание. Боль в паху у женщин, особенно у беременных, вызывает особое беспокойство, и пациентку следует немедленно доставить в отделение неотложной помощи.

 В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
 Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.