Содержание
Как избавиться от пяточной шпоры
Пяточная шпора – это особое состояние, когда отложения кальция создают наросты между пяткой и сводом стопы. Она может случиться независимо от внешних факторов или быть связана с основным состоянием здоровья и являться побочным эффектом хронического заболевания. Люди часто предполагают, что пяточные шпоры являются причиной любой боли в пятке, но это не так. Боль в голеностопе вызывают множество причин: от ушиба до разрушения костной ткани. Внимательно изучите свои симптомы, чтобы определить истинную причину боли.
Народная медицина
Народные рецепты советуют ограничить употребление соленостей, копченостей и соли как таковой. Так как это существенно снизит процессы отложения кальция и предотвратит появление заболевания. Полезным будет употребления большого количества очищенной воды без минеральных солей и примесей. Для достижения этого эффекта используйте бутилированную воду или очищайте ее специальными фильтрами. Диетологи рекомендуют употреблять до 3 л воды за день, в зависимости от вашей физической активности и массы тела.
Хорошо пить отвар шиповника, щелочные минеральные воды, зеленый чай с молоком. Полезным будет ограничить потребление углеводных продуктов и увеличить в своем рационе содержание клетчатки и пектинов. Например, семена льна, псиллиум (шелуха подорожника), пшеничные и овсяные отруби помогут вывести из организма токсины и нормализовать солевой баланс.
Лечение в домашних условиях довольно сложная задача и скорее подходит как дополнительная терапия, чем как основной метод лечения. Растяжки для голени и окружающих мышц, а также подошвенная фасция могут помочь уменьшить напряжение и давление на пяточную шпору. Народными средствами лечения шпоры считаются холодные компрессы и всяческие натуральные припарки, призванные снять воспаление и уменьшить болевые ощущения.
Холодная терапия может помочь существенно уменьшить воспаление пяточной ткани. Один из вариантов — приложить к пятке покрытый тканью пакет со льдом. Вы можете применить холодный компресс со специальным гелем, который можно хранить в холодильнике и использовать несколько раз.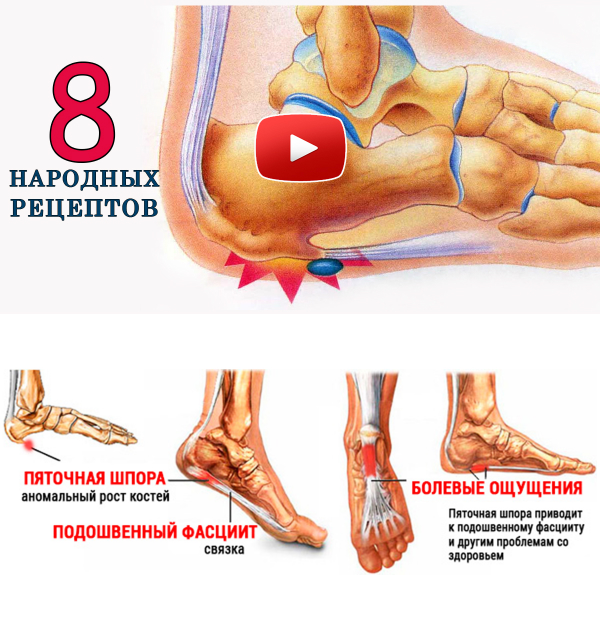 Такой способ снятия боли отличное решение после тяжелого дня даже для уставших ног без пяточной шпоры.
Такой способ снятия боли отличное решение после тяжелого дня даже для уставших ног без пяточной шпоры.
Хорошо зарекомендовала себя арбузная диета, которая содержит достаточное количество калорий и тем самым быстро утоляет чувство голода. Правильно организованное питание, а также диета при пяточной шпоре помогают значительно облегчить симптомы этого заболевания и снизить болевые ощущения. Употребление правильных продуктов ускоряет процесс выздоровления и улучшает состояние всего организма в целом. Главное помнить, что народные средства — это не панацея и в тяжелом состоянии лучше обращаться к врачу.
Причины появления болезни
Возникновение пяточной шпоры становится возможным, когда длительное напряжение мышц и связок изнашивает мягкие ткани пятки. Другой популярной причиной ее возникновения является разрыв мембраны, которая покрывает пяточную кость. Постоянное ношение обуви на каблуке может сделать вашу голень более уязвимой с возрастом. Одной из частых причин возникновения боли в пятке за 2015 год считается изнашивание подушечек в пятке с возрастом. Износ не позволяет им обеспечивать достаточную амортизацию и поддерживать стопу во время движения.
Износ не позволяет им обеспечивать достаточную амортизацию и поддерживать стопу во время движения.
Неправильное питание или ритм жизни со временем может привести к накапливанию отложений кальция под пяткой. Эти отложения образуют костные выступы, вызывающие дискомфорт и болевые ощущения. Разрастания кости в виде своеобразного шипа или клюва рядом с подошвенной поверхностью возле бугра пяточной кости или у места, где прикрепляется ахиллово сухожилие, принято называть пяточными шпорами.
Пяточные шпоры характеризуются сильным дискомфортом и болезненными ощущениями в задней области стопы. В начале заболевания боль возникает только при ходьбе. Чаще всего больные, страдающие этим недугом, жалуются на «стартовую» боль, возникающую, когда нога только коснулась пола и на нее был перенесен вес тела.
Некоторые люди более предрасположены к развитию пяточных шпор, чем другие. Это связано с особенностями строения их костей и сухожилий, наличием лишнего веса, плоскостопием. Большую вероятность получить пяточную шпору имеют спортсмены, люди с хроническими заболеваниями суставов и позвоночника.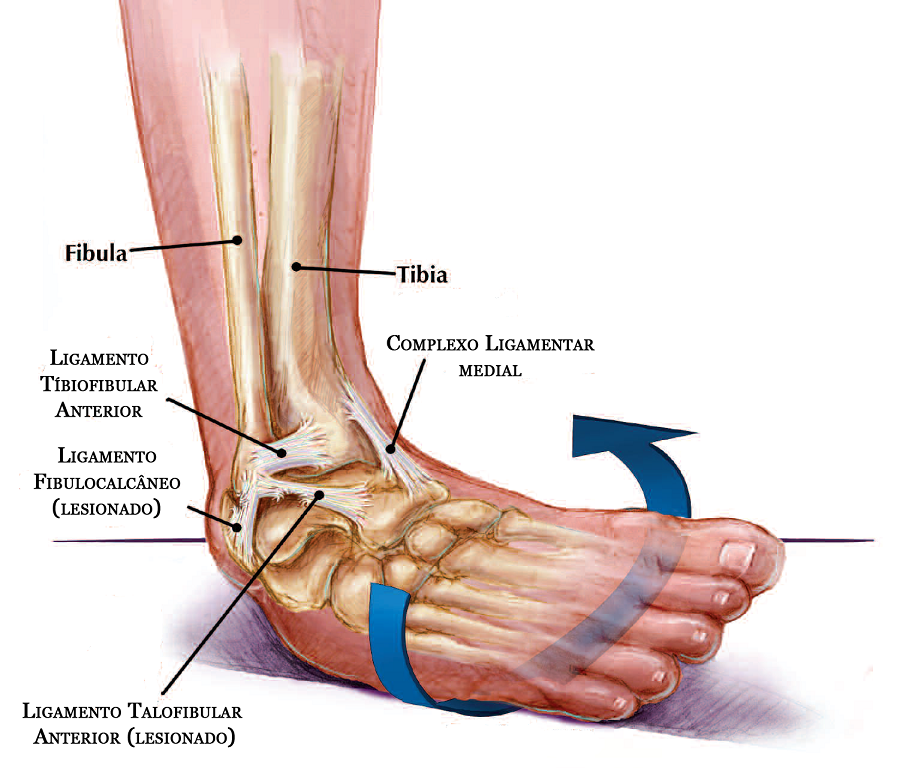 Также причиной образования шпор может быть острая и хроническая травма, ревматизм, инфекция, сосудистые и нейродистрофические расстройства.
Также причиной образования шпор может быть острая и хроническая травма, ревматизм, инфекция, сосудистые и нейродистрофические расстройства.
Основные симптомы
При обнаружении шпоры на пятке особенно трудно даются первые шаги после сна или длительного сидения. Нагрузка усиливает болевые ощущения, поэтому занятия спортом или даже небольшое давление вызывает сильный дискомфорт. Боли в голеностопе могут иметь разную продолжительность и интенсивность. Так болевые ощущения при пяточной шпоре бывают жгучими, острыми при опоре на пятку, определяемые больными как чувство гвоздя в пятке. Они также могут распространяться как по всей области пятки, так и локализоваться на внутренней поверхности стопы. В течении дня боль при ходьбе иногда утихает, а под вечер возникает с новой силой. По прошествии длительного времени боль может приобретает стойкий хронический характер.
Симптомы pyatochnaya shpora могут включать в себя:
- острая боль, словно нож в пятке, когда встаешь утром
- тупая боль в пятке в течение остальной части дня
- воспаление и отек в передней части пятки
- тепло, исходящее от пораженного участка
- маленький, видимый костеобразный выступ под пяткой
- точка чувствительности в нижней части пятки, которая затрудняет ходьбу босиком
Если человек испытывает эти симптомы, врач может сделать рентген стопы, чтобы определить проблему. Если выпячивание отчетливо видно на рентгеновском снимке, то это действенный способ убедиться, что у человека есть шпоры на стопе.
Если выпячивание отчетливо видно на рентгеновском снимке, то это действенный способ убедиться, что у человека есть шпоры на стопе.
Не все больные будут испытывать самые популярные симптомы. Некоторые люди с пяточными шпорами могут вообще не испытывать никаких симптомов. Эти люди могут обнаружить, что у них есть проблема, только если их рентгеновский снимок на нее укажет.
Выбираем медикаментозное лечение
Лечение пяточной шпоры – достаточно трудоемкая задача, и самостоятельно с этой проблемой не справиться. Процесс восстановления подвижности голеностопа должен быть комплексным. Для начала необходимо сделать рентгенографию стопы в боковой проекции. Это необходимо для дифференциальной диагностики и для подбора нужного размера стелек.
В настоящее время медицинское лечение заключается в обеспечении разгрузки стопы применением различного рода стелек и подпятников. Оно включает в себя физиотерапевтический комплекс: грязевые аппликации, ультразвуковая терапия, местное введение блокад кортикостероидов, рентгенотерапия. Если лекарственные препараты для лечения пяточной шпоры не оказывают должного эффекта применяется единственный доступный метод – оперативное вмешательство (удаление костного выроста хирургическим путем и иссечение измененных тканей). Гарантированного метода лечения на сегодня нет. Понять, что именно лучше всего помогает от пяточной шпоры довольно сложно из-за недостатка исследований в этой области. Поэтому рецидив болевого синдрома довольно распространенное явление.
Если лекарственные препараты для лечения пяточной шпоры не оказывают должного эффекта применяется единственный доступный метод – оперативное вмешательство (удаление костного выроста хирургическим путем и иссечение измененных тканей). Гарантированного метода лечения на сегодня нет. Понять, что именно лучше всего помогает от пяточной шпоры довольно сложно из-за недостатка исследований в этой области. Поэтому рецидив болевого синдрома довольно распространенное явление.
По данным Американской академии хирургов-ортопедов, врач обычно порекомендует операцию по удалению пяточной шпоры только в том случае, если консервативные методы, подобные приведенным выше, не дали результата. Существуют различные хирургические процедуры и подходы. Наиболее распространенный подход — отсоединение связки подошвенной фасции от пяточной кости и удаление пяточной шпоры с помощью специальных инструментов. Это снижает давление со стороны подошвенной фасции и устраняет пяточную шпору.
Чтобы уменьшить болезненные ощущения и облегчить ходьбу рекомендуется применять различные мази и крема, которые ускоряют кровообращение, усиливая питание клеток апоневроза. Благодаря этому воспалительные процессы проходят быстрее, а регенерация тканей ускоряется. Лечить стопу при данной проблеме нужно комплексно, а само лечение занимает длительное время, так что не стоит ждать быстрого результата.
Благодаря этому воспалительные процессы проходят быстрее, а регенерация тканей ускоряется. Лечить стопу при данной проблеме нужно комплексно, а само лечение занимает длительное время, так что не стоит ждать быстрого результата.
Мнения о том, что нельзя делать при пяточной шпоре расходятся. Некоторые советуют соблюдать жесткую диету и не допускают поблажек в питании. Другие настаивают, что больным вредны физические нагрузки и рекомендуют исключить спорт и любые проявления активности, которые могут дополнительное травмировать поврежденную ногу. В любом случае важно быть острожным и бережно относится к своему телу, а при первых симптомах недомогания обращаться к врачу.
Что важно учитывать при менопаузе?
Как удалить шрамы и рубцы самостоятельно?
Почему болит голень · Вопросы пациентов · Сосудистый центр им. Т.Топпера
Причин для болей в области голени несколько. Вот некоторые из них:
Вот некоторые из них:
- травма,
- судорога,
- растяжение,
- мышечная боль после физической нагрузки,
- плоскостопие,
- варикозная болезнь нижних конечностей,
- тромбоз вен голени,
- облитерирующий атеросклероз артерий нижних конечностей,
- артериальный тромбоз.
Самыми частыми причинами острой боли в области голени являются:
- травма,
- судорога,
- растяжение мышечно-связочного аппарата голени,
- мышечная боль после физической нагрузки.
Как правило, в этом случае боль в голени появляется сразу или через короткий промежуток времени после травмы или физического усилия. Как правило, такая боль проходит в течение нескольких часов или дней, не оставляя никаких серьёзных последствий. Если же боль в голени с течением времени не стихает и не проходит в течение нескольких дней, то рекомендуется обратиться к общему хирургу или травматологу, которые назначат оптимальный план обследования и лечения.
Почему болят голени при плоскостопии?
Плоскостопие характеризуется неправильной анатомической формы стопы (уплощением её продольного и поперечного свода). Вследствие этого стопа перестаёт функционировать как эффективная пружина при ходьбе.
В результате — дополнительная нагрузка ложится на мышечно-связочный аппарат голени и стопы, которые перегружаются и быстро устают во время ходьбы. Вследствие мышечной усталости и появляются болезненные ощущения в голени, особенно в передней группе мышц. После кратковременного отдыха такие боли, как правило, быстро проходят. Использование удобной обуви с амортизирующей подошвой или ортопедическими стельками значительно облегчает болезненные ощущения в голенях при ходьбе.
Почему болит голень при варикозной болезни?
При варикозном расширении вен в сосудах развивается застой крови. Кровь перестаёт циркулировать по сосудам как у здорового человека. Застой приводит к перерастяжению стенок венозных сосудов и отёку. Эти последствия венозного застоя и являются причиной появления болей. Возвышенное положение ног или использование средств эластической компрессии (компрессионный трикотаж, эластические бинты) приводят к уменьшению или полному исчезновению венозного застоя и приводят к исчезновению болевых ощущений.
Возвышенное положение ног или использование средств эластической компрессии (компрессионный трикотаж, эластические бинты) приводят к уменьшению или полному исчезновению венозного застоя и приводят к исчезновению болевых ощущений.
Также боли в голени при варикозной болезни уменьшаются при ходьбе или занятий на велотренажёре (катании на велосипеде), что также связано со стимуляцией кровообращения в венах и уменьшением застоя. Усиливаются же они при статических нагрузках — длительном нахождении в положении стоя или сидя, а также при подъёмах тяжестей. Если вы заметили у себя признаки венозного застоя, то необходимо проконсультироваться у специалиста в области сосудистой хирургии, в том числе флебологии.
Как узнать, что голень болит от тромбоза вен?
Тромбоз вен (или венозный тромбоз) бывает двух видов — поверхностный и глубокий.
Тромбоз поверхностных вен проявляется воспалением по ходу подкожных вен в виде покраснения кожи и болезненного тяжа в этой области. В случае тромбоза глубоких вен внешне болезнь может никак себя не обнаружить или проявляется лишь отёком конечности. Как поверхностный, так и глубокий венозный тромбоз на ногах — это опасная ситуация, требующая безотлагательного обращения к сосудистому хирургу.
Как поверхностный, так и глубокий венозный тромбоз на ногах — это опасная ситуация, требующая безотлагательного обращения к сосудистому хирургу.
Венозный тромбоз в ногах часто развивается у лиц, страдающих варикозной болезнью, перенёсших оперативные вмешательства, травмы, а также у женщин, принимающих гормональные контрацептивы.
Как проявляется боль в голени при облитерирующем атеросклерозе нижних конечностей?
При заболеваниях артерий ног нарушается доставка крови к мышцам голени. В результате этого мышцы не могут долго работать, так как быстро устают от недостатка поступления кислорода и питательных веществ. Это проявляется чувством усталости, болями или судорогами в мышцах голени при ходьбе на определённое расстояние, пройдя которое пациент вынужден остановиться. В течение несколько минут отдыха боль проходит, и пациент может вновь возобновить ходьбу. Пройдя такое же расстояние, как и в первый раз, он вынужден остановиться вновь. Таким образом, привычные для пациента пешеходные дистанции превращаются в ходьбу с остановками. При своевременном обращении к сосудистому хирургу возможно уменьшение или полное устранение таких жалоб.
При своевременном обращении к сосудистому хирургу возможно уменьшение или полное устранение таких жалоб.
Какая по характеру боль в голени при артериальном тромбозе?
При тромбозе артерий боль в ногах носит острый характер и появляется внезапно. Ей, как правило, сопутствует похолодание, а в некоторых случаях и онемение ноги. Пациенту сложно встать на ногу и передвигаться, нога может становиться «ватной» и не слушаться команд. Такое состояние, как тромбоз артерий нижних конечностей, требует экстренной госпитализации в отделение сосудистой хирургии. Откладывание вопроса о госпитализации может привести к необратимым изменениям в ноге и развитию гангрены.
Подошвенный фасциит и костные шпоры — OrthoInfo
Подошвенный фасциит (fashee-EYE-tiss) является одной из наиболее частых причин боли в нижней части пятки. Ежегодно около 2 миллионов пациентов лечатся от этого заболевания.
Подошвенный фасциит возникает, когда подошвенная фасция, прочная полоска ткани, поддерживающая свод стопы, раздражается и воспаляется.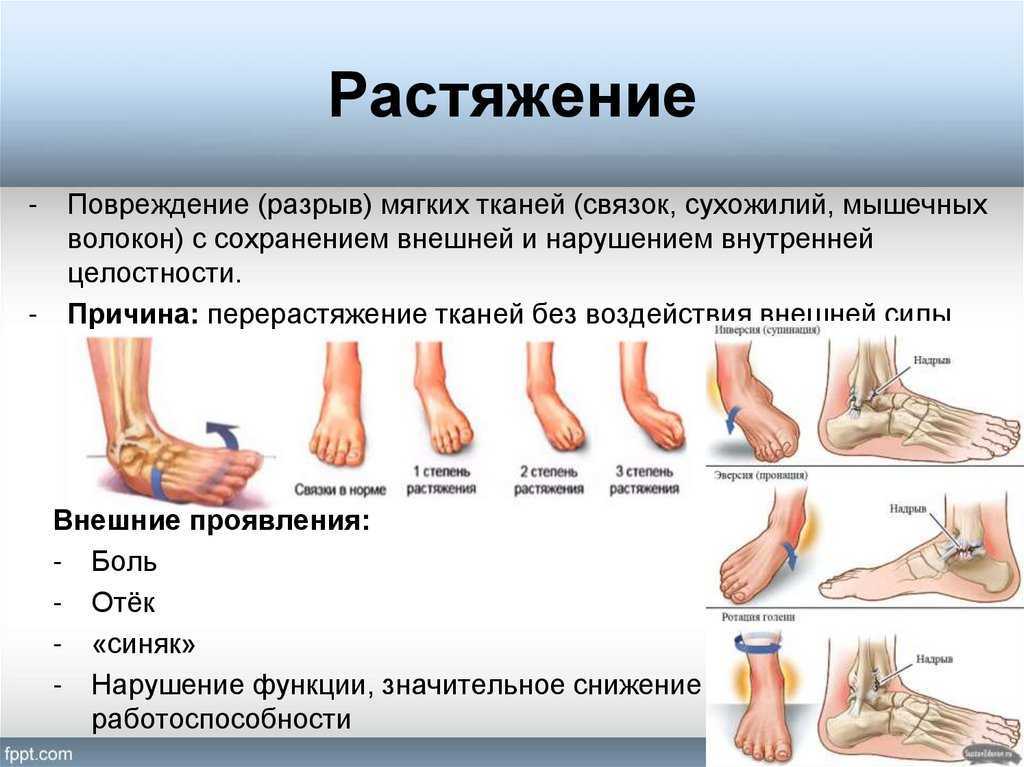
Подошвенная фасция представляет собой длинную тонкую связку, которая лежит непосредственно под кожей на подошве стопы. Он соединяет пятку с передней частью стопы и поддерживает свод стопы.
Подошвенная фасция — это связка, которая находится под кожей на подошве стопы.
Подошвенная фасция предназначена для поглощения высоких нагрузок и нагрузок, которые мы испытываем на стопы при ходьбе, беге и других видах деятельности, таких как занятия спортом. Но иногда слишком сильное давление повреждает или разрывает ткани. Естественной реакцией организма на травму является воспаление, которое приводит к боли в пятке и тугоподвижности при подошвенном фасциите.
Слишком сильное давление на подошвенную фасцию может повредить или разорвать ткани, вызывая боль в пятке.
Факторы риска
В большинстве случаев подошвенный фасциит развивается без конкретной идентифицируемой причины. Однако есть много факторов, которые могут сделать вас более склонными к заболеванию:
- Новая или возросшая активность
- Повторяющаяся деятельность с высокой ударной нагрузкой (бег/танцы/спорт)
- Длительное стояние на твердых поверхностях (особенно среди медсестер, фабричных рабочих и учителей)
- Анатомия (плоскостопие или высокий свод стопы)
- Напряженные икроножные мышцы
- Ожирение
- Возраст (подошвенный фасциит чаще всего встречается у людей в возрасте от 40 до 60 лет)
Наиболее распространенные симптомы подошвенного фасциита включают:
- Боль в подошве стопы возле пятки.

- Боль при первых шагах после подъема с постели утром или после длительного периода отдыха, например, после долгой поездки в машине. Боль стихает через несколько минут ходьбы
- Усиление боли после (но не во время) физической нагрузки или активности.
После того, как вы опишете свои симптомы и обсудите свои опасения, врач осмотрит вашу ногу. Они будут искать следующие признаки:
- Высокий свод стопы или плоскостопие
- Область максимальной чувствительности на подошве стопы, прямо перед пяточной костью
- Ограниченное тыльное сгибание или движение вверх в голеностопном суставе
- Отсутствие симптомов других состояний, таких как инсерционный тендинит ахиллова сухожилия, стрессовый перелом пяточной кости или защемление подошвенного нерва
Ваш врач может назначить визуализирующие обследования, чтобы убедиться, что боль в пятке вызвана плантарным фасциитом, а не другой проблемой.
Рентген
Рентгеновские снимки обеспечивают четкое изображение костей. Они полезны для исключения других причин боли в пятке, таких как переломы или артрит.
Они полезны для исключения других причин боли в пятке, таких как переломы или артрит.
Пяточные шпоры видны на рентгене. Пяточная шпора может быть результатом длительного натяжения места прикрепления подошвенной фасции (место на пяточной кости, где прикрепляется подошвенная фасция). Однако у большинства людей, у которых есть костные шпоры на пятках, боли в пятке нет. Поскольку шпоры пяточной кости не являются причиной подошвенного фасциита, боль при подошвенном фасциите можно лечить, не удаляя шпору.
Пяточные шпоры не вызывают боли при подошвенном фасциите.
Другие тесты визуализации
Другие методы визуализации, такие как магнитно-резонансная томография (МРТ) и УЗИ, обычно не используются для диагностики подошвенного фасцита. Их редко заказывают.
МРТ можно использовать, если боль в пятке не снимается с помощью начальных методов лечения или если ваш врач обеспокоен другой проблемой, вызывающей боль в пятке.
К началу
Нехирургическое лечение
Более чем у 90% пациентов с подошвенным фасциитом наступает улучшение в течение 10 месяцев после начала простых методов лечения.
Остальные. Уменьшение или даже прекращение действий, которые усиливают боль, является первым шагом к уменьшению боли. Возможно, вам придется прекратить занятия спортом, когда ваши ноги стучат по твердой поверхности (например, бег, танцы или степ-аэробика). Ваш врач может порекомендовать вам на короткое время использовать обувь для ходьбы и костыли, чтобы ваша нога могла отдохнуть.
Смена деятельности. Упражнения с низкой ударной нагрузкой, такие как езда на велосипеде или плавание, меньше нагружают суставы и стопы, чем ходьба или бег.
Растяжка. Подошвенный фасциит усугубляется напряжением мышц стоп и икр. Растяжка икр и подошвенной фасции — наиболее эффективный способ облегчить боль, связанную с этим заболеванием.
Растяжка для икр
- Растяжка икр
Наклонитесь вперед к стене, выпрямив одно колено и уперев пятку в пол. Поставьте другую ногу впереди, согнув колено. Чтобы растянуть икроножные мышцы и пяточный канатик, подконтрольно толкайте бедра к стене. Задержитесь в позе на 10 секунд и расслабьтесь. Повторите это упражнение по 20 раз для каждой ноги. Во время растяжки должно ощущаться сильное натяжение икры.
Чтобы растянуть икроножные мышцы и пяточный канатик, подконтрольно толкайте бедра к стене. Задержитесь в позе на 10 секунд и расслабьтесь. Повторите это упражнение по 20 раз для каждой ноги. Во время растяжки должно ощущаться сильное натяжение икры. - Растяжка подошвенной фасции
Растяжка выполняется в положении сидя. Скрестите пораженную ногу над коленом другой ноги. Возьмитесь за пальцы больной стопы и медленно, контролируемо потяните их к себе. Если вам трудно дотянуться до стопы, оберните полотенце вокруг большого пальца ноги, чтобы помочь подтянуть пальцы к себе. Поместите другую руку вдоль подошвенной фасции. При растяжении фасция должна ощущаться как тугая лента вдоль нижней части стопы. Удерживайте растяжку в течение 10 секунд. Повторите 20 раз для каждой ноги. Это упражнение лучше всего делать утром перед стоянием или ходьбой.
Лед. Эффективно катание ногой по бутылке с холодной водой или льду в течение 20 минут. Это можно делать 3-4 раза в день.
Это можно делать 3-4 раза в день.
Нестероидные противовоспалительные препараты (НПВП). Лекарства, такие как ибупрофен или напроксен, уменьшают боль и воспаление. Использование лекарства более 1 месяца должно быть рассмотрено с вашим лечащим врачом.
Физиотерапия. Ваш врач может предложить вам поработать с физиотерапевтом над программой упражнений, направленной на растяжку икроножных мышц и подошвенной фасции. В дополнение к упражнениям, подобным упомянутым выше, программа физиотерапии может включать специальные процедуры со льдом, массаж и другие методы лечения для уменьшения воспаления вокруг подошвенной фасции.
Поддерживающая обувь и ортопедические стельки. Обувь с толстой подошвой и дополнительной амортизацией может уменьшить боль при стоянии и ходьбе. Когда вы делаете шаг и пятка касается земли, на фасцию оказывается значительное напряжение, что вызывает микротравму (крошечные разрывы ткани). Мягкая обувь или вставка уменьшают это напряжение и микротравмы, возникающие при каждом шаге. Мягкие силиконовые подпяточники недороги и работают, поднимая и смягчая пятку. Также полезны готовые или изготовленные на заказ ортопедические стельки (вставки для обуви).
Мягкие силиконовые подпяточники недороги и работают, поднимая и смягчая пятку. Также полезны готовые или изготовленные на заказ ортопедические стельки (вставки для обуви).
Мягкие подпяточники обеспечивают дополнительную поддержку.
Избегайте неудобной и изношенной обуви. Не забудьте заменить старую спортивную обувь, прежде чем она износится и больше не поддерживает ваши ноги.
Ночные шины. Большинство людей спят, повернув ноги вниз. Это расслабляет подошвенную фасцию и является одной из причин утренней боли в пятке. Ночная шина растягивает подошвенную фасцию во время сна. Хотя к этому может быть трудно привыкнуть, ночная шина очень эффективна для уменьшения боли в пятке от подошвенного фасцита.
Другие виды обработки
Ваш лечащий врач может порекомендовать следующие процедуры, если у вас сохраняются симптомы после нескольких месяцев консервативного лечения.
Литье. Ношение гипсовой повязки в течение короткого периода времени может быть чрезвычайно полезным при лечении подошвенного фасцита, поскольку оно обеспечивает неподвижную (без движения) среду для заживления.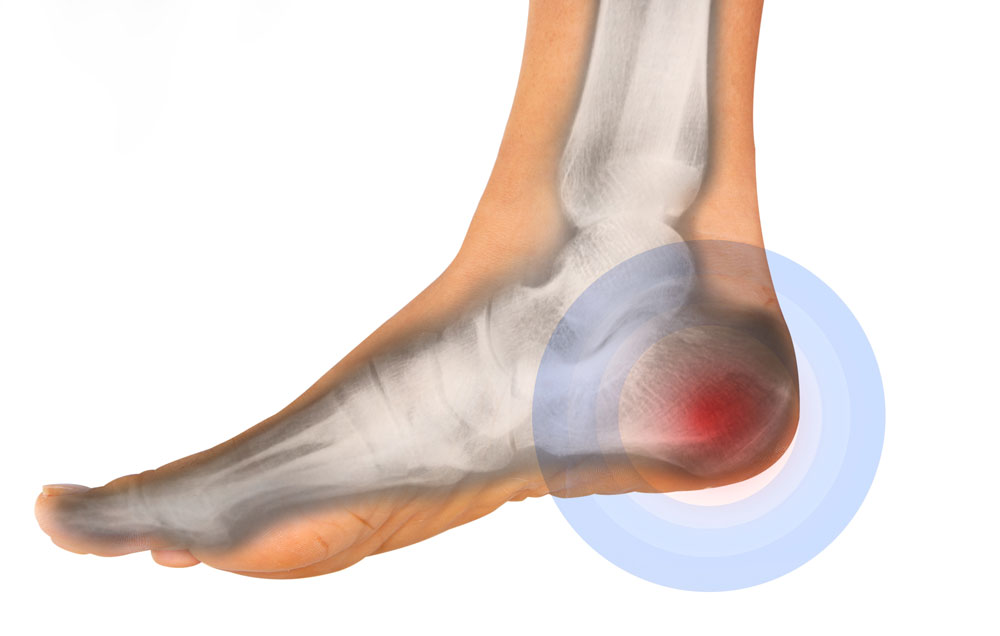 Поскольку гипсовая повязка изготавливается по индивидуальному заказу для вашей стопы и не может быть снята, часто это лучший вариант, чем иммобилизация ботинка.
Поскольку гипсовая повязка изготавливается по индивидуальному заказу для вашей стопы и не может быть снята, часто это лучший вариант, чем иммобилизация ботинка.
Инъекции кортизона. Кортизон, тип стероида, является мощным противовоспалительным средством. Его можно вводить в подошвенную фасцию, чтобы уменьшить воспаление и боль.
Ваш врач может ограничить это лечение или вообще отказаться от него, поскольку инъекции стероидов могут ослабить подошвенную фасцию и привести к разрыву (разрыву), что может привести к уплощению стопы и хронической боли.
Инъекции богатой тромбоцитами плазмы (PRP). PRP получают из собственной крови и могут вводить в подошвенную фасцию для ускорения заживления. Инъекции PRP не имеют такого же риска привести к разрыву подошвенной фасции. Однако это лечение может быть дорогим, и необходимы дополнительные исследования эффективности инъекций PRP.
Экстракорпоральная ударно-волновая терапия (ЭУВТ). Во время этой процедуры высокоэнергетические ударно-волновые импульсы стимулируют процесс заживления поврежденной ткани подошвенной фасции. ЭУВТ не показала стабильных результатов и, следовательно, обычно не выполняется.
Во время этой процедуры высокоэнергетические ударно-волновые импульсы стимулируют процесс заживления поврежденной ткани подошвенной фасции. ЭУВТ не показала стабильных результатов и, следовательно, обычно не выполняется.
ЭУВТ
неинвазивна — не требует хирургического разреза. Из-за минимального риска ЭУВТ иногда пробуют до рассмотрения вопроса об операции.
Ультразвуковая коррекция тканей. Это минимально инвазивный метод лечения пациентов с персистирующим (продолжающимся) подошвенным фасциитом. Ультразвуковая визуализация используется для направления зонда к поврежденной подошвенной фасции. Затем кончик зонда вибрирует, разрушая и удаляя поврежденную ткань.
Хирургическое лечение
Поскольку более 90% пациентов с подошвенным фасциитом выздоравливают при консервативном лечении, операция, как правило, предназначена для людей, у которых не наблюдается улучшения после 12 месяцев агрессивного консервативного лечения.
Рецессия икроножной мышцы. Это хирургическое удлинение икроножных (икроножных) мышц. Поскольку напряженные икроножные мышцы создают повышенную нагрузку на подошвенную фасцию, эта процедура полезна для пациентов, которым все еще трудно сгибать ноги, несмотря на значительные усилия по растяжке икр.
При рецессии икроножной мышцы одна из двух мышц, образующих икроножную мышцу, удлиняется, чтобы увеличить подвижность голеностопного сустава. Процедура может выполняться с помощью традиционного открытого разреза или разреза меньшего размера с использованием эндоскопа, инструмента с небольшой камерой. Ваш врач обсудит процедуру, которая лучше всего соответствует вашим потребностям.
Частота осложнений при рецессии икроножной мышцы низкая, но они могут включать повреждение икроножного нерва и слабость икроножных мышц.
Частичный релиз подошвенной фасции. Частичное освобождение подошвенной фасции, часто выполняемое одновременно с рецессией икроножной мышцы, включает разрез на нижней или боковой части пятки. Хирург идентифицирует место прикрепления подошвенной фасции на пятке (место, где связка прикрепляется к кости) и делает частичный надрез, чтобы снять напряжение в ткани. Если есть большая костная шпора, ее также можно удалить.
Хирург идентифицирует место прикрепления подошвенной фасции на пятке (место, где связка прикрепляется к кости) и делает частичный надрез, чтобы снять напряжение в ткани. Если есть большая костная шпора, ее также можно удалить.
Хотя операция может быть выполнена эндоскопически, она сложнее, чем с открытым разрезом. Кроме того, эндоскопия имеет более высокий риск повреждения нервов, чем открытая хирургия.
- Осложнения. Наиболее частые осложнения операции по освобождению включают неполное купирование боли и повреждение нервов.
- Восстановление. После операции рекомендуется короткий период защищенной нагрузки, чтобы разрез зажил.
Большинство пациентов имеют хорошие результаты хирургического вмешательства. Однако, поскольку операция может привести к хронической боли и неудовлетворенности, она рекомендуется только после исчерпания всех нехирургических мер.
К началу
Информация по этой теме также доступна в виде раздаточного материала OrthoInfo Basics PDF.
Для получения дополнительной информации:
Раздаточный материал по основам
Полезна ли ходьба при подошвенном фасците?
перейти к содержанию
Предыдущий Следующий
- Что такое подошвенный фасциит?
- Почему у меня может быть плантарный фасциит?
- Как диагностируется подошвенный фасциит?
- Какие существуют методы лечения подошвенного фасциита и помогает ли ходьба?
- Могу ли я чем-нибудь помочь своему подошвенному фасциту?
Большинство американцев считают, что их ноги являются «наименее важной частью тела с точки зрения нашего общего состояния здоровья и благополучия». Однако они, скорее всего, изменят свое мнение, если у них возникнет подошвенный фасциит.
Боль в ногах слишком распространена: 77% американцев сообщают, что страдают от нее. В ногах 52 кости, сустава, связки, мышцы и сухожилия. Ваши ноги сложны и выполняют большую работу, поэтому, когда они болят, это влияет как на вашу подвижность, так и на качество вашей жизни.
Ваши ноги сложны и выполняют большую работу, поэтому, когда они болят, это влияет как на вашу подвижность, так и на качество вашей жизни.
Подошвенный фасциит — это состояние, при котором возникает острая стреляющая боль в нижней части стопы. То, что вы считаете само собой разумеющимся, например, вставать с постели или ходить в ванную по утрам, уже не так просто. Что вызывает это распространенное расстройство и помогает ли ходьба? Как вы можете остановить боль при подошвенном фасциите и помочь своим бедным больным ногам?
Что такое подошвенный фасциит?
Подошвенная фасция — это связка или длинный плоский участок ткани на подошве стопы, идущий от пальцев к пятке. Подошвенная фасция следует своду стопы и имеет форму тетивы лука. Его работа заключается в обеспечении амортизации при беге и ходьбе, а также в поддержке свода стопы.
Иногда в этой связке развивается воспаление, состояние, известное как подошвенный фасциит. К симптомам плантарного фасциита относятся:
- Острая колющая боль в пятке или нижней части стопы
- Жжение на ноге
- Боль в ногах после физической нагрузки
- Проблемы с скованностью и подвижностью
Одним из явных симптомов плантарного фасцита является боль, возникающая при первых шагах после того, как вы какое-то время простояли на ногах. Например, когда вы просыпаетесь утром и перекидываете ноги через край кровати, чтобы встать, боль будет усиливаться. Через несколько шагов боль может немного уменьшиться, но в течение дня боль может вернуться с удвоенной силой. Упражнения могут усугубить проблему.
Например, когда вы просыпаетесь утром и перекидываете ноги через край кровати, чтобы встать, боль будет усиливаться. Через несколько шагов боль может немного уменьшиться, но в течение дня боль может вернуться с удвоенной силой. Упражнения могут усугубить проблему.
Почему у меня может возникнуть подошвенный фасциит?
Что заставляет одних людей заболевать подошвенным фасциитом, а других нет? Есть несколько причин, по которым у вас может быть подошвенный фасциит, в том числе:
- У вас чрезмерная пронация, когда ваши ноги слишком сильно загибаются внутрь при ходьбе
- У вас плоскостопие или слишком высокий свод стопы
- Вы много ходите по твердым поверхностям, например, на фабрике, в магазине или на складе
- У вас избыточный вес, который создает нагрузку на ноги
- Вы меняете обувь или повышаете уровень активности
- Вы носите плохую обувь, дешевую, изношенную или неподходящую по размеру
- Ваши икроножные мышцы или ахилловы сухожилия напряжены
Бегуны или спортсмены, которые бегают во время тренировки, могут заболеть подошвенным фасциитом. Танцоры балета, марафонцы на длинные дистанции, инструкторы аэробных танцев и их ученики могут заболеть плантарным фасциитом. Подошвенный фасциит также часто встречается у людей в возрасте от 40 до 60 лет, но им могут заболеть и молодые спортсмены. Артрит может даже вызвать воспаление подошвенной фасции.
Танцоры балета, марафонцы на длинные дистанции, инструкторы аэробных танцев и их ученики могут заболеть плантарным фасциитом. Подошвенный фасциит также часто встречается у людей в возрасте от 40 до 60 лет, но им могут заболеть и молодые спортсмены. Артрит может даже вызвать воспаление подошвенной фасции.
Подошвенный фасциит может появиться внезапно или со временем, и если вы не осмотрите его, он может ухудшиться и стать хроническим. Многие люди пытаются компенсировать боль при подошвенном фасците изменением походки. Это может привести к проблемам со спиной, бедрами или коленями.
Как диагностируется подошвенный фасциит?
Ваш врач может диагностировать подошвенный фасциит. Если вы испытываете жгучую, жгучую боль в нижней части стопы и пятке, обратитесь к врачу. Нет причин страдать, и если вы будете ждать, качество вашей жизни может ухудшиться. Подошвенный фасциит может даже ухудшиться до такой степени, что вы едва сможете ходить.
Во время первоначального осмотра при подозрении на подошвенный фасциит врач соберет анамнез и осмотрит стопу, чтобы определить, когда и, возможно, почему появилась боль. Врач попытается выяснить, насколько сильно вы испытываете отек и болезненность. Ваши рефлексы лодыжки и стопы будут протестированы, а также будет определено выравнивание и диапазон движения.
Врач попытается выяснить, насколько сильно вы испытываете отек и болезненность. Ваши рефлексы лодыжки и стопы будут протестированы, а также будет определено выравнивание и диапазон движения.
Какие существуют методы лечения подошвенного фасциита и помогает ли ходьба?
Подошвенный фасциит поддается лечению. Все пациенты разные, и некоторые пациенты даже получают облегчение от своих симптомов, просто меняя обувь. Ходьба после лежания или сидения может облегчить симптомы подошвенного фасцита, поскольку связка растягивается. Тем не менее, боль будет постепенно усиливаться в течение дня, доставляя вам очень дискомфортные ощущения и влияя на нормальную повседневную деятельность. На самом деле, ходьба может усилить воспаление подошвенной фасции, что приведет к продлению лечения.
Хотя не только ходьба может привести к дальнейшему воспалению связок, но если вы носите неподходящую обувь или слишком много напрягаетесь, подошвенный фасциит может обостриться.
Лечение подошвенного фасциита может занять от шести до девяти месяцев после того, как вы и ваш врач определите план лечения, который может включать:
- Избегание бега или ходьбы по твердым поверхностям
- Смена обуви на ту, которая поддерживает свод стопы и смягчает стопу
- Обледенение стопы и пятки
- Назначение корсета для стопы при подошвенном фасците для ношения на ночь или днем
- Отдых и подъем стопы
- Посещение физиотерапевта, который научит вас упражнениям для растяжки подошвенной фасции
- Инъекция стероидов в нижнюю часть стопы для уменьшения воспаления
- Прием безрецептурных противовоспалительных препаратов, таких как ибупрофен и аспирин
- Растяжка пальцев ног и икр несколько раз в день
Ваш врач может попробовать несколько неинвазивных методов лечения, прежде чем решиться на укол стероидов или даже на операцию для облегчения проблемы.


 Чтобы растянуть икроножные мышцы и пяточный канатик, подконтрольно толкайте бедра к стене. Задержитесь в позе на 10 секунд и расслабьтесь. Повторите это упражнение по 20 раз для каждой ноги. Во время растяжки должно ощущаться сильное натяжение икры.
Чтобы растянуть икроножные мышцы и пяточный канатик, подконтрольно толкайте бедра к стене. Задержитесь в позе на 10 секунд и расслабьтесь. Повторите это упражнение по 20 раз для каждой ноги. Во время растяжки должно ощущаться сильное натяжение икры.