Содержание
Боль в шее: что делать если болит шея?
Позвонить
Перезвоните мне
Главная
Блог
Боли в шее: локализация, причины и лечение
15.01.2021
Шея одна, а причин для боли в шее много. И не всегда это может быть сквозняк, резкий поворот головой или неудачный поход к массажисту.
Боли в шее – цервикалгия – с разной частотой случаются у трети взрослого населения. Боль может выражать себя по-разному и иметь разные причины с обширной симптоматикой, которая в свою очередь помогает правильно поставить диагноз.
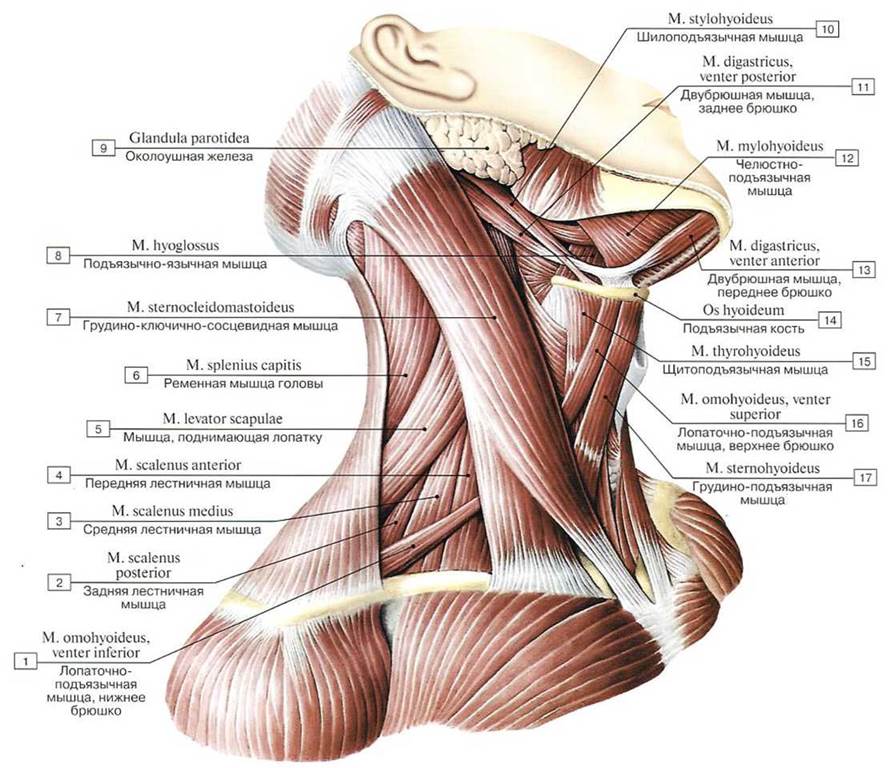
Локализация и причины боли
По причинам возникновения цервикалгии, боли делят на две группы:
- вертеброгенные – следствие патологических изменений шейного отдела позвоночника: грыж, защемления спинномозговых корешков, спинного мозга. Для таких болей характерно «отражение» в затылок, плечо или руку.
 У пациента возникает чувство онемения конечности или затылка, снижается чувствительность и подвижность. Из-за сжатия позвоночных артерий и, как следствие нарушения кровообращения, случаются приступы головной боли, шум в ушах, головокружения, потеря сознания.
У пациента возникает чувство онемения конечности или затылка, снижается чувствительность и подвижность. Из-за сжатия позвоночных артерий и, как следствие нарушения кровообращения, случаются приступы головной боли, шум в ушах, головокружения, потеря сознания. - невертеброгенные – следствие любых других причин: инфекционных и эндокринных заболеваний, опухолей, воспалительных процессов в мышцах, лимфоузлах и т.д. Для некоторых заболеваний характерны разлитые боли, которые затрудняют определение основного источника, если пациент берется за его поиски самостоятельно.
Болит обычно боковая, задняя или передняя часть шеи. Причины определяются в зависимости от локации:
- Боли в передней части (под подбородком): возникают как отраженная реакция на воспаление мышц, новообразования, поражения лимфоузлов, заболевания щитовидной железы, ущемление кровеносных сосудов, нервов или стенокардию. Список провоцирующих факторов очень длинный, поэтому провести самостоятельную диагностику здесь не получится.

- Боли в боковых частях: сопровождаются ощущением жжения, покалывания, «стреляют» в ухо или плечо и могут формировать вторичную кривошею, склоняя голову пациента на болезненную сторону. Часто боковая часть шеи болит после переохлаждения, резкого движения или сильной нагрузки на мышцы шеи, но может свидетельствовать и о болезнях кровеносных сосудов и злокачественных образованиях в глотке, гортани и щитовидной железе.
- Боли в задней части: боли в задней части шеи, как правило, связаны с проблемами шейного отдела позвоночника. Характеризуются как ноющие, тянущие или острые и часто указывают на такие патологии как остеохондроз и его осложнения (протрузии, спондилез), межпозвоночные грыжи, миофасциальный синдром, болезнь Бехтерева, компрессионный перелом позвонка. В редких случаях такая боль свидетельствует о туберкулезе, остеомиелите или синдроме Рейтера.
Определение локализации боли – один из главных этапов диагностики.
Диагностика
Если есть подозрение, что боль в шее – всего лишь отголосок ангины, то за консультацией следует обращаться к терапевту, чтобы вылечить саму ангину. Если же думать на простудное заболевание оснований нет, то стоит поторопиться на прием к неврологу.
Если же думать на простудное заболевание оснований нет, то стоит поторопиться на прием к неврологу.
После визуального осмотра и пальпации врач назначает ряд анализов:
- общий и биохимический анализ крови;
- анализ крови на С-реактивный белок;
- анализ мочи.
Анализы нужны для того, чтобы выявить воспалительные процессы, которыми сопровождается львиная доля заболеваний.
Дополнительную информацию о состоянии шейного отдела и его патологических изменениях дают компьютерная и магнитно-резонансная томография (КТ и МРТ).
Лечение
До обращения к врачу сильный болевой синдром можно облегчить с помощью воротника Шанца. Он разгружает мышцы, что позволяет им расслабиться и стабилизировать кровообращение, которое ухудшается при мышечных спазмах.
Исходя из результатов диагностики, назначается лечение: либо консервативное, либо хирургическое.
Консервативные методы включают в себя прием лекарств и дополнительную терапию: лечебную гимнастику, ортопедическое лечение, физиотерапию. Медикаменты устраняют или блокируют боль, снимают воспаление и мышечное напряжение.
Медикаменты устраняют или блокируют боль, снимают воспаление и мышечное напряжение.
Специальный комплекс упражнений помогает правильно снять напряжение с мышц. Массаж и вытяжение при проблемах с шеей должны выполнять только специалисты, поскольку велик риск усугубить ситуацию, не зная истинных причин боли.
Хирургическое лечение показано при потере чувствительности, снижении подвижности или параличе, то есть в тех случаях, когда повреждены нервные окончания или спинной мозг. Риски таких операций врач оценивает индивидуально для каждого пациента. В некоторых случаях может быть предложена альтернатива оперативному вмешательству. Например, высокочастотная чрескожная денервация или чрескожная лазерная вапоризация. Это малоинвазивные нейрохирургические процедуры, которые позволяют помочь пациенту избавится от боли в шеи с минимальными потерями и быстрее реабилитироваться.
Так как шейный отдел – часть позвоночника, экспериментировать с самолечением тут крайне нежелательно. Если нет острых болей, то можно понаблюдать за состоянием на протяжении 8–10 дней, применяя противовоспалительные препараты и мази. Во всех остальных случаях необходима консультация с неврологом или нейрохирургом.
Во всех остальных случаях необходима консультация с неврологом или нейрохирургом.
Фото:ru.freepik.com
Автор статьи
Аксенов Юрий Анатольевич
Врач-нейрохирург, к.м.н
Укажите Ваши данные и мы обязательно с Вами свяжемся в ближайшее время
Согласен на обработку персональных данных. Условия обработки персональных данных.
Отправить
Мы перезвоним вам, в ближайшее время
ПИСЬМО ГЛАВВРАЧУ
Отправить
Спасибо за ваше обращение
Боль в шее: причины и подходы к лечению
Приблизительно 2/3 людей во всем мире испытывают боль в шее [1]. В основном это люди среднего возраста, женщины страдают несколько чаще, чем мужчины [2,3]. Боль в шее – весьма распространенное явление, и провоцирующих его факторов достаточно много. Основные причины болей в шее можно сгруппировать следующим образом: дегенеративные заболевания позвоночника, травмы шеи, иммунные нарушения, инфекции, опухоли и отраженные боли при заболеваниях внутренних органов, боли при фибромиалгии и психогенные боли [4]. Cреди перечисленных причин основными, наиболее часто встречающимися являются остеохондроз и остеоартроз шейного отдела позвоночника.
Основные причины болей в шее можно сгруппировать следующим образом: дегенеративные заболевания позвоночника, травмы шеи, иммунные нарушения, инфекции, опухоли и отраженные боли при заболеваниях внутренних органов, боли при фибромиалгии и психогенные боли [4]. Cреди перечисленных причин основными, наиболее часто встречающимися являются остеохондроз и остеоартроз шейного отдела позвоночника.
Распространенность дегенеративных заболеваний позвоночника, остеохондроза и остеоартроза, как известно, увеличивается с возрастом. Рентгенологические признаки остеохондроза шейного отдела позвоночника (уменьшение высоты межпозвоночных дисков, остеофиты, дегенеративные изменения межпозвоночных суставов) обнаруживаются у половины людей старше 50 лет и у 75% – старше 65 лет. Но эти находки нередко встречаются и у молодых 30–летних людей [1]. Поэтому довольно сложно установить границу между нормальным старением позвоночника и началом патологического процесса, тем более что взаимосвязь нейровизуализационных находок и клинической симптоматики далеко не всегда бывает очевидной. Патогенез таких болей обычно комплексный, и кроме возрастных дегенеративных изменений определенную роль в нем играют постуральные факторы и малоподвижный образ жизни, тревога и депрессия, постоянное напряжение мышц шеи, производственная и спортивная травматизация [2].
Патогенез таких болей обычно комплексный, и кроме возрастных дегенеративных изменений определенную роль в нем играют постуральные факторы и малоподвижный образ жизни, тревога и депрессия, постоянное напряжение мышц шеи, производственная и спортивная травматизация [2].
Дегенеративно–дистрофические изменения шейного отдела позвоночника могут приводить к развитию четырех основных синдромов: локальной боли (цервикалгия), боли, иррадиирующей из области шеи в руку (цервикобрахиалгия), в голову (цервикокраниалгия) или грудную клетку (цервикоторакалгия), корешковому синдрому (радикулопатии) и повреждению спинного мозга (миелопатии) [5].
Цервикалгия при остеохондрозе обычно тупая, ноющая, реже острая, чаще односторонняя и локализуется в задней части шеи. Также выявляются напряжение мышц шеи и ограничение движений. Боль часто появляется после длительного пребывания в неудобном положении, например утром после сна, может усиливаться при движениях, ослабевает в покое и тепле. При осмотре обнаруживаются болезненность межпозвоночных суставов, ограничение подвижности шейного отдела позвоночника.
Довольно распространены случаи острой боли в шее, или острая кривошея. Это фиксированное положение шеи вследствие спазма мышц и выраженного болевого синдрома. Обычно такое состояние длится от нескольких дней до 2–х нед. Чаще всего острая кривошея встречается в возрасте 12–30 лет. Причины ее возникновения до конца не известны, предположительно, это микроповреждения межпозвоночных дисков и суставов, которые не видны при рентгенографическом исследовании. При осмотре такого пациента обращает на себя внимание вынужденное положение – голова наклонена и слегка повернута в сторону, противоположную боли, разгибание головы ограниченно, мышцы напряжены и болезненны, боль обычно локализуется в шее и не иррадиирует. Острая кривошея чаще всего возникает утром после сна [6].
Радикулопатия возникает при компрессии или раздражении корешка спинномозгового нерва. Это достаточно частая причина болей в шее, ежегодная заболеваемость составляет 83,2/100 тыс. человек. Заболевание чаще возникает на 5–6–м десятилетии жизни. Изменения внутрипозвоночного диска являются причиной приблизительно 20% случаев заболевания, в основном обнаруживается комбинация дискогенных и спондилогенных нарушений. Связь начала болей с физическими нагрузками или травмами выявляется менее чем у 15% пациентов [7]. Проявления радикулопатии на шейном уровне включают боли в шее, парестезии и радикулярные боли. Чаще всего страдает нижний шейный отдел. Сенсорные симптомы обычно присутствуют в области дерматома и миотома, чаще на уровне дерматома корешка C4 (60% случаев), C6 (35% случаев), C7 (34,2% случаев). Боль в области лопатки обнаруживается приблизительно в половине случаев [8]. Для физикального обследования типичны болезненность в области шейного отдела позвоночника, ограничение объема движений, угнетение глубоких сухожильных рефлексов (с бицепса, супинатора и трицепса) [1]. Слабость в верхних конечностях обнаруживается в 15% случаев, снижение чувствительности – у 1/3 пациентов. Гораздо реже можно обнаружить гипотрофию мышц (менее чем в 2% случаев).
Изменения внутрипозвоночного диска являются причиной приблизительно 20% случаев заболевания, в основном обнаруживается комбинация дискогенных и спондилогенных нарушений. Связь начала болей с физическими нагрузками или травмами выявляется менее чем у 15% пациентов [7]. Проявления радикулопатии на шейном уровне включают боли в шее, парестезии и радикулярные боли. Чаще всего страдает нижний шейный отдел. Сенсорные симптомы обычно присутствуют в области дерматома и миотома, чаще на уровне дерматома корешка C4 (60% случаев), C6 (35% случаев), C7 (34,2% случаев). Боль в области лопатки обнаруживается приблизительно в половине случаев [8]. Для физикального обследования типичны болезненность в области шейного отдела позвоночника, ограничение объема движений, угнетение глубоких сухожильных рефлексов (с бицепса, супинатора и трицепса) [1]. Слабость в верхних конечностях обнаруживается в 15% случаев, снижение чувствительности – у 1/3 пациентов. Гораздо реже можно обнаружить гипотрофию мышц (менее чем в 2% случаев). Наиболее типичный уровень поражение в данном случае – С7 (40–46% случаев) и С6 (17–42% случаев). Двустороннее вовлечение встречается в 5–36% случаев [7].
Наиболее типичный уровень поражение в данном случае – С7 (40–46% случаев) и С6 (17–42% случаев). Двустороннее вовлечение встречается в 5–36% случаев [7].
Грыжи, костные шипы, утолщенные спинальные связки и прочие проявления возрастной дегенерации могут сузить спинномозговой канал и вызвать компрессию спинного мозга, т.е. миелопатию. Обычно миелопатия развивается постепенно, она не всегда сопровождается болевыми ощущениями, появляются парестезии и онемение конечностей, слабость и неловкость в руках, нарушение походки вследствие сенсорной атаксии или спастического парапареза нижних конечностей. Повышение тонуса может наблюдаться в руках и ногах, однако снижение силы мышц более типично для верхних конечностей. Очень характерно изменение сухожильных рефлексов. Подошвенные рефлексы усилены, возможны клонусы и положительный симптом Хофмана. Сенсорные изменения могут включать снижение вибрационной чувствительности и глубокого мышечного чувства. Нарушения функций органов малого таза встречаются довольно редко [1].
Длительность и течение болевого синдрома при дегенеративных изменениях шейного отдела позвоночника могут варьировать. Выделяют острые (менее 4–х нед.), подострые (1–4 мес.) и хронические (более 4–х мес.) боли. Например, боль при острой кривошее проходит обычно в течение нескольких дней. Однако значительная часть болей имеет склонность к повторению или хронизации. Считается, что около 10% случаев острой боли в шее хронизируются [2]. Одно из исследований, проведенных в Великобритании, показало, что у 58% пациентов, пришедших на прием с болью в шее, через год эта жалоба сохранялась [9]. В Норвегии из 10 тыс. опрошенных пациентов у 34% имелся опыт цервикалгии в предыдущие годы [10]. Обзор исследований показывает, что среди пациентов с хроническими болями в шее, проходящих повторное лечение, у 20–78% пациентов симптомы возобновляются независимо от проводимой терапии. Эпизоды цервикалгии в анамнезе значительно ухудшают прогноз текущего болевого синдрома [1].
Травмы межпозвоночных суставов и дисков, мышц, связок и самих позвонков довольно часто вызывают боли в шее. Одним из примеров является хлыстовая травма позвоночника [11]. Данную травму чаще всего получают в автомобильных авариях, схожие повреждения могут отмечаться у ныряльщиков. Частота хлыстовой травмы так же высока, как частота дорожно–транспортных происшествий. Механизм травмы – резкое двухэтапное хлыстовое движение шеи. Удар сзади приводит к внезапному переразгибанию с последующим резким сгибанием шеи, при лобовом столкновении, наоборот, происходит сначала сгибание, а затем разгибание. Эти движения повреждают в первую очередь межпозвоночные суставы, а также мышцы, связки, диски и спинномозговые корешки. Симптомы обычно развиваются в течение суток: появляется боль в шее и плечах, которая может иррадиировать в затылок, руки и межлопаточную область, движения головы ограничены. Может наблюдаться длительная головная боль, чаще в затылке, иногда с иррадиацией в висок и глазницу, а также головокружение и тошнота. Если во время травмы произошло повреждение корешков или формирование грыжи со сдавлением корешка, то развиваются корешковые боли.
Одним из примеров является хлыстовая травма позвоночника [11]. Данную травму чаще всего получают в автомобильных авариях, схожие повреждения могут отмечаться у ныряльщиков. Частота хлыстовой травмы так же высока, как частота дорожно–транспортных происшествий. Механизм травмы – резкое двухэтапное хлыстовое движение шеи. Удар сзади приводит к внезапному переразгибанию с последующим резким сгибанием шеи, при лобовом столкновении, наоборот, происходит сначала сгибание, а затем разгибание. Эти движения повреждают в первую очередь межпозвоночные суставы, а также мышцы, связки, диски и спинномозговые корешки. Симптомы обычно развиваются в течение суток: появляется боль в шее и плечах, которая может иррадиировать в затылок, руки и межлопаточную область, движения головы ограничены. Может наблюдаться длительная головная боль, чаще в затылке, иногда с иррадиацией в висок и глазницу, а также головокружение и тошнота. Если во время травмы произошло повреждение корешков или формирование грыжи со сдавлением корешка, то развиваются корешковые боли.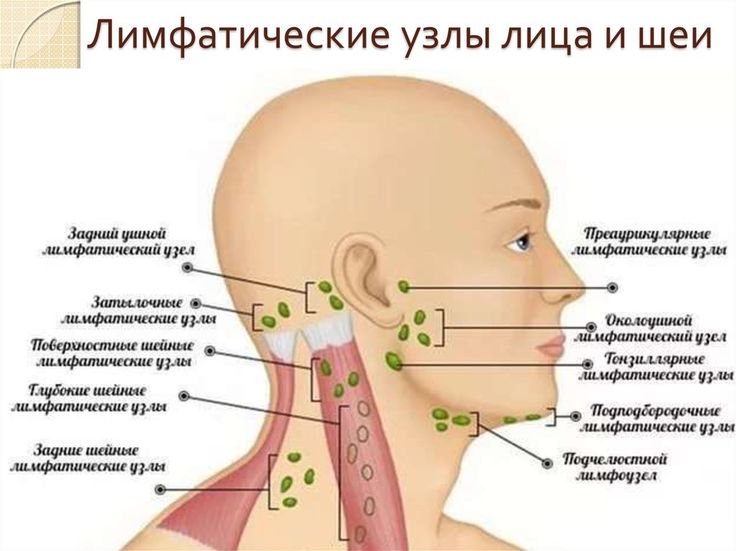 Клинические проявления травмы могут быть очень тяжелыми и выступать на первый план, маскируя источник боли.
Клинические проявления травмы могут быть очень тяжелыми и выступать на первый план, маскируя источник боли.
Последствия хлыстовой травмы разнообразны: это нарушение зрения, дисфагия, головокружения, невроз, посттравматический остеоартроз и т.д. В других случаях, при более мягком повреждении, травма может остаться незамеченной при клиническом и рентгенологическом исследовании. Такие пациенты могут долгое время страдать хроническими болями в шее невыясненной этиологии. Их трудно бывает диагностировать даже с помощью нейровизуализационных методов. У многих из таких больных наряду с хронической хлыстовой травмой выявляются аномалии позвоночных суставов или плечевого сплетения. До сих пор не ясно, влияют ли дегенеративные изменения, существовавшие до травмы, на течение и исход травматических болей [1,11].
Дифференциальная диагностика болей в шее направлена на исключение симптоматических болей, причиной которых может стать тяжелая соматическая патология. Так, боли в шее встречаются при различных иммунных заболеваниях, например, при анкилозирующем спондилите, ревматической полимиалгии, артритах различной природы (ревматоидный, псориатический; артрит, обусловленный воспалительными заболеваниями кишечника, синдромом Рейтера; реактивный артрит) [1,5].
Боли в шее, сопровождающиеся повышением температуры тела, ознобом, лейкоцитозом и другими признаками воспаления, могут быть вызваны инфекционным процессом. Примерами являются поражение костных тканей при остеомиелите и туберкулезе, воспаление лимфатических узлов – лимфаденит, щитовидной железы – острый тиреоидит, полиомиелит, столбняк, опоясывающий лишай, менингит и т.д.[1].
Длительные, постоянные боли в шее могут быть обусловлены опухолью шейного отдела позвоночника. Такие опухоли требуют проведения тщательного онкопоиска, поскольку обычно бывают метастатическими. Чаще всего в позвоночник метастазирует рак молочной и предстательной желез, рак легкого, несколько реже – меланома, рак почки и щитовидной железы. Отраженные боли в области шеи характерны для болезней сердца (боль по передней части шеи) и пищевода, рака легкого, внутричерепных объемных образований, кровоизлияний и абсцессов [1].
Разлитые боли в шее, конечностях и туловище характерны для фибромиалгии, обычно они сопровождаются депрессией, нарушением сна, утренней скованностью, усталостью. Пальпаторно выявляют болевые точки определенной локализации, характерной для данного заболевания [1].
Пальпаторно выявляют болевые точки определенной локализации, характерной для данного заболевания [1].
Учитывая широкий спектр причин, вызывающих боли в шее, их диагностика должна включать детальный сбор жалоб и анамнеза, физикальное обследование, лабораторные и инструментальные исследования. В первую очередь выясняются характер и локализация болей, их интенсивность, связь с движением и физическими нагрузками, сопутствующие симптомы. Необходимо тщательно расспросить пациента о наличии сопутствующих заболеваний, его общем состоянии, о наличии травм в анамнезе. Физикальное исследование включает: осмотр шеи, оценку положения головы и плеч, произвольных движений в шейном отделе, пальпацию шейных позвонков и мышц, лимфоузлов, щитовидной железы и оценку активных движений и их объема. Необходимо проведение неврологического осмотра для исключения корешкового синдрома и миелопатии. Из лабораторных показателей особое внимание обращают на общий анализ крови, СОЭ, ревматоидный фактор, антиген HLA–B27.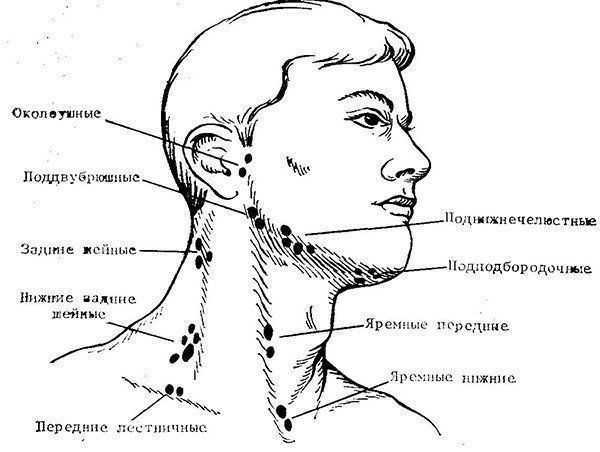 Антиген HLA–B27 играет важную роль в диагностике анкилозирующего спондилита и синдрома Рейтера, а также других аутоиммунных заболеваний. Если антиген HLA–B27 не обнаруживается, анкилозирующий спондилит и синдром Рейтера маловероятны. Для определения причины болей в шее достаточно информативны инструментальные методы исследования: рентгенография позвоночника, КТ позвоночника, КТ с миелографией (показана перед операцией по поводу грыжи межпозвоночного диска), сцинтиграфия костей, МРТ.
Антиген HLA–B27 играет важную роль в диагностике анкилозирующего спондилита и синдрома Рейтера, а также других аутоиммунных заболеваний. Если антиген HLA–B27 не обнаруживается, анкилозирующий спондилит и синдром Рейтера маловероятны. Для определения причины болей в шее достаточно информативны инструментальные методы исследования: рентгенография позвоночника, КТ позвоночника, КТ с миелографией (показана перед операцией по поводу грыжи межпозвоночного диска), сцинтиграфия костей, МРТ.
Лечение болей в шее
Большинство болей в спине хорошо поддаются лечению консервативными методами [12]. При выборе терапевтического подхода важно правильно оценить факторы риска и возможные осложнения имеющихся методов лечения индивидуально для каждого пациента. В основном используется комплексный подход с применением лекарственных и нелекарственных методов.
К нелекарственным методам лечения относят: соблюдение режима (тепло и покой), ортопедическую терапию, лечебную физкультуру, физиотерапию, мануальную терапию.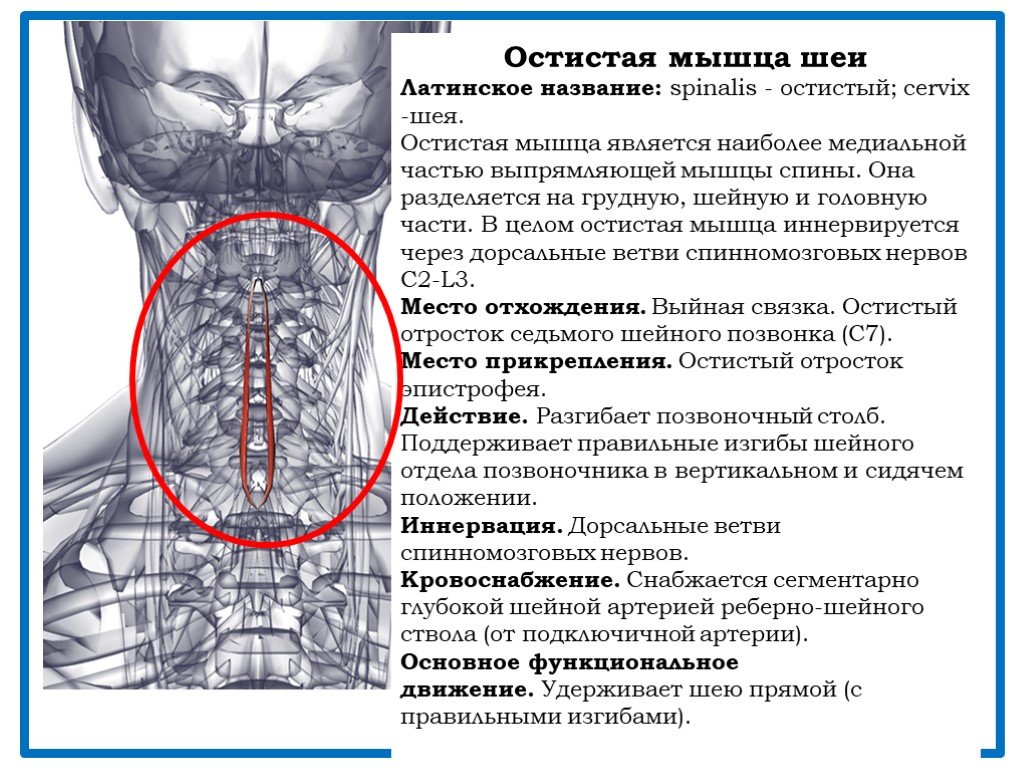 Большое количество исследований, посвященных терапии острого и хронического болевого синдрома в шее, свидетельствуют о хорошем терапевтическом эффекте методов мобилизационной физиотерапии и/или мануальных манипуляций и ЛФК [2,13,14]. Сочетание этих методик дает особенно хорошие результаты. Определенную пользу приносит добавление психотерапевтических воздействий. Эффективность акупунктуры, тракционных и электростимуляционных методов оказалась менее очевидной и требует доказательных исследований [1,15,16]. Раннее начало мобилизационной физиотерапии и своевременное возвращение к нормальной физической активности после травматических воздействий являются хорошей профилактикой развития хронического болевого синдрома [17].
Большое количество исследований, посвященных терапии острого и хронического болевого синдрома в шее, свидетельствуют о хорошем терапевтическом эффекте методов мобилизационной физиотерапии и/или мануальных манипуляций и ЛФК [2,13,14]. Сочетание этих методик дает особенно хорошие результаты. Определенную пользу приносит добавление психотерапевтических воздействий. Эффективность акупунктуры, тракционных и электростимуляционных методов оказалась менее очевидной и требует доказательных исследований [1,15,16]. Раннее начало мобилизационной физиотерапии и своевременное возвращение к нормальной физической активности после травматических воздействий являются хорошей профилактикой развития хронического болевого синдрома [17].
Лекарственная терапия болей в шее – обычно комбинированная, в ее состав входят нестероидные противовоспалительные препараты (НПВП) и неопиоидные анальгетики, препараты, снимающие мышечный спазм – миорелаксанты (баклофен, тизанидин, толперизон, ботулинический токсин), трициклические антидепрессанты (амитриптилин), стимуляторы микроциркуляции (пентоксифиллин, актовегин, никотиновая кислота) и антиоксиданты (витамины С, Е, тиоктовая кислота, мексидол). При наличии триггеров в мышцах применяются инъекции в триггерные точки локальных анестетиков, кортикостероидов, НПВП, ботулинического токсина или проведение инъекций сухой иглой [18,19]. Как при острых, так и при хронических болях используются местные воздействия: аппликации, мази с НПВП, согревающие мази и пластыри.
При наличии триггеров в мышцах применяются инъекции в триггерные точки локальных анестетиков, кортикостероидов, НПВП, ботулинического токсина или проведение инъекций сухой иглой [18,19]. Как при острых, так и при хронических болях используются местные воздействия: аппликации, мази с НПВП, согревающие мази и пластыри.
НПВП занимают лидирующую позицию в купировании болевого синдрома при дегенеративных заболеваниях скелетно–мышечного аппарата. Их очевидное преимущество заключается в наличии не только обезболивающего, но и противовоспалительного эффекта. Основные терапевтические эффекты НПВП – анальгетический, противовоспалительный и жаропонижающий, основаны на снижении синтеза простагландинов из арахидоновой кислоты посредством ингибирования фермента циклооксигеназы (ЦОГ). ЦОГ существует в 2–х формах: ЦОГ–1 постоянно присутствует во всех тканях, ЦОГ–2 синтезируется на фоне воспаления.
Препарат ОКИ (лизиновая соль кетопрофена) – НПВП неселективного действия, он ингибирует ЦОГ–1 и ЦОГ–2, подавляя синтез простагландинов. ОКИ обладает антибрадикининовой активностью, стабилизирует лизосомальные мембраны и задерживает высвобождение из них ферментов, способствующих разрушению тканей при хроническом воспалении, снижает выделение цитокинов, тормозит активность нейтрофилов. Лизиновая соль кетопрофена обладает противовоспалительным, обезболивающим и жаропонижающим свойством с быстрым началом действия (уже через 15–20 мин.), продолжительностью действия до 8 ч и хорошей переносимостью. Быстрое начало действия объясняется более высокой растворимостью лизиновой соли кетопрофена по сравнению с неизмененным кетопрофеном. Высокая растворимость способствует более быстрому и полному всасыванию действующего вещества, что приводит к достижению пика концентрации в плазме крови при пероральном приеме уже через 15 мин. (рис. 1), тогда как обычный кетопрофен достигает максимума через 60 мин. после приема [20].
ОКИ обладает антибрадикининовой активностью, стабилизирует лизосомальные мембраны и задерживает высвобождение из них ферментов, способствующих разрушению тканей при хроническом воспалении, снижает выделение цитокинов, тормозит активность нейтрофилов. Лизиновая соль кетопрофена обладает противовоспалительным, обезболивающим и жаропонижающим свойством с быстрым началом действия (уже через 15–20 мин.), продолжительностью действия до 8 ч и хорошей переносимостью. Быстрое начало действия объясняется более высокой растворимостью лизиновой соли кетопрофена по сравнению с неизмененным кетопрофеном. Высокая растворимость способствует более быстрому и полному всасыванию действующего вещества, что приводит к достижению пика концентрации в плазме крови при пероральном приеме уже через 15 мин. (рис. 1), тогда как обычный кетопрофен достигает максимума через 60 мин. после приема [20].
ОКИ уменьшает боль за счет уникального тройного механизма анальгетического действия (периферического – за счет блокады цикла арахидоновой кислоты и двух центральных – уменьшение чувствительности рецепторов головного мозга и блокада передачи импульсов в спинном мозге).
На отечественном рынке препарат ОКИ имеется в виде гранул для приготовления раствора для приема внутрь, ректальных суппозиториев с различной дозировкой для детей и взрослых и раствора для полоскания. Разнообразие форм выпуска препарата расширяет спектр его применения. Принятый внутрь или ректально ОКИ оказывает системное противовоспалительное и анальгезирующее действие и применяется для терапии разнообразных воспалительных процессов, которые проявляются острой болью, в том числе: дорсалгии, миалгии, артралгии, острая боль при воспалительных и ревматических заболеваниях суставов, головная, зубная боль и т.п. При назначении терапии НПВП особое внимание всегда уделяется побочным эффектам, характерным для данной группы препаратов, и прежде всего это касается желудочно–кишечной и кроветворной системы. Боли в животе, диарея, обострение гастрита или язвенной болезни, печеночные реакции – вот далеко не полный перечень возможных нежелательных явлений. В данном аспекте лизиновая соль кетопрофена имеет преимущества по сравнению с кетопрофеном, поскольку гораздо реже вызывает побочные эффекты. Благодаря своему химическому составу ОКИ быстро растворяется с нейтральной рН и за счет этого почти не раздражает ЖКТ. Переносимость ОКИ по сравнению с кетопрофеном лучше в 1,6 раза. На рис. 2 показана общая и местная переносимость слизистой желудка (по данным гастроскопии) препарата ОКИ на фоне 10–дневного приема в сравнении с плацебо. По оценке врачей, общая и местная переносимость препарата ОКИ были сравнимы с плацебо [21].
Благодаря своему химическому составу ОКИ быстро растворяется с нейтральной рН и за счет этого почти не раздражает ЖКТ. Переносимость ОКИ по сравнению с кетопрофеном лучше в 1,6 раза. На рис. 2 показана общая и местная переносимость слизистой желудка (по данным гастроскопии) препарата ОКИ на фоне 10–дневного приема в сравнении с плацебо. По оценке врачей, общая и местная переносимость препарата ОКИ были сравнимы с плацебо [21].
Оптимальная альтернатива системным таблетированным формам – Артрозилен (лизиновая соль кетопрофена) для местного лечения острой и хронической боли в суставах, спине, мышцах и связках, при травмах и воспалениях, при различной патологии опорно–двигательного аппарата. Местные формы Артрозилен спрей 15% и гель 5% имеют самую высокую эффективную концентрацию среди НПВП и быстроту действия. Такая высокая концентрация и особенность формы (спрей–пена для улучшенного проведения сквозь кожу) позволяет оказывать более быстрый терапевтический эффект. Иногда действие наступает так же быстро, как и при внутривенном введении. Эффективная концентрация в очаге воспаления (120 мкг/мл) и в мягких тканях достигается через 15–20 мин., а небольшой размер частиц обусловливает высокую степень проникновения в карманы, полости и другие труднодоступные места на коже. В экспериментальных исследованиях было показано, что анальгетический и противовоспалительный эффект Артрозилен спрея сильнее диклофенак геля. Способ применения является удобным и быстрым – наносить 2–3 р./сут. на неповрежденную кожу. Артрозилен гель и спрей не вызывают раздражения и сухости кожи благодаря низкому содержанию этилового спирта (спирт 0,3%), а за счет низкого системного всасывания (0,38%) не имеют побочных эффектов.
Эффективная концентрация в очаге воспаления (120 мкг/мл) и в мягких тканях достигается через 15–20 мин., а небольшой размер частиц обусловливает высокую степень проникновения в карманы, полости и другие труднодоступные места на коже. В экспериментальных исследованиях было показано, что анальгетический и противовоспалительный эффект Артрозилен спрея сильнее диклофенак геля. Способ применения является удобным и быстрым – наносить 2–3 р./сут. на неповрежденную кожу. Артрозилен гель и спрей не вызывают раздражения и сухости кожи благодаря низкому содержанию этилового спирта (спирт 0,3%), а за счет низкого системного всасывания (0,38%) не имеют побочных эффектов.
Особое место в борьбе с болями в шее занимает профилактика их появления или обострения. В возникновении цервикалгии одним из ключевых является постуральный фактор [1]. Правильная организация ежедневной физической активности, рабочего места, спортивные занятия должны подбираться индивидуально для каждого пациента. Однако существует и ряд простых общих правил, которые помогают устранить факторы, провоцирующие боль:
• сидеть прямо во время чтения, письма, работы на компьютере;
• делать перерывы с гимнастическими упражнениями для шеи и плечевого пояса;
• следить за осанкой;
• спать на небольшой упругой или ортопедической подушке, высокие подушки исключаются;
• не запрокидывать надолго голову и не наклонять ее во время поднятия тяжестей;
• убрать лишний вес;
• заниматься физкультурой и плаванием.
Терапевтический прогноз острых болей в шее обычно хороший, однако он становится менее предсказуемым, если боли приобретают хронический характер. Проведение профилактических мероприятий и комплексная терапия хронического болевого синдрома в шее с применением как лекарственных, так и нелекарственных методов воздействия дают хорошие результаты и в большинстве случаев позволяют избавиться от выраженных болей и существенно улучшить состояние пациента.
Литература
1. Binder A. The diagnosis and treatment of nonspecific neck pain and whiplash. // Eura Medicophys. 2007. Vol. 43. №.1. P. 79–89.
2. Binder A.I. Neck pain // Clin. Evid. 2008. № 4. P.30.
3. Fejer R., Kyvik K.O., Hartvigsen J. The prevalence of neck pain in the world population: a systematic critical review of the literature // Eur. Spine J. 2006. Vol.15. P. 834–848.
4. Мерта Дж. Боль в шее // Consilium Medicum. – 1999. – Т.1, № 2. – С. 76–84.
5. Махаликов Р. А. Боль в шее // РМЖ. Неврология. Психиатрия. – 2007. – № 10. –С. 837–845.
А. Боль в шее // РМЖ. Неврология. Психиатрия. – 2007. – № 10. –С. 837–845.
6. Пилипович А.А. Боль в шее // Новая аптека. – 2010. – № 12. – С. 86–89.
7. Rodine R., Vernon H. Cervical radiculopathy: a systematic review on treatment by spinal manipulation and measurement with the Neck Disability Index // J. Can. Chiropr. Assoc. 2012. Vol. 56. № 1. P. 18–28.
8. Murphy D.R., Hurwitz E.L., Gregory A. et al. A nonsurgical approach to the management of patients with cervical radiculopathy: a prospective observational cohort study // J. Manipulat. Physiol. Ther. 2006. Vol. 29. № 4. P. 279–287.
9. Hill J., Lewis M., Papageorgious A.C. et al. Predicting persistent neck pain: a 1–year follow–up of a population cohort // Spine. 2004. Vol. 29. P. 1648–1654.
10. Bovim G., Schrader H., Sand T. Neck pain in the general population. // Spine. 1994. Vol.19. P.1307–1309.
11. Белова А.Н. Вертеброневрологические проявления хлыстовой травмы шеи // Журнал неврологии и психиатрии. – 2004. – Т. 4. – С. 60–63.
– 2004. – Т. 4. – С. 60–63.
12. Binder A.I. Neck pain syndromes. Clinical Evidence // BMJ Publishing Group. 2006. Vol. 16.
13. Ylinen J. Physical exercises and functionsl rehabilitation for management of chronic pain // Eur. Medicophys. 2007. Vol. 43. P. 119–132.
14. Vernon H., Humphreys K., Hagino C. Chronic mechanical neck pain in adults treated by manual therapy: a systematic review of change scores in randomized clinical trials // J. Manipulat. Physiol. Ther. 2007. Vol. 30 – № 3. – P. 215–227.
15. Vernon H.T., Humphreys B.K., Hagino C.A. A systematic review of conservative treatments for acute neck pain not due to whiplash // J. Manipulat. Physiol. Ther. 2005. Vol. 28. P. 443–448.
16. Young I.A., Michener L.A., Cleland J.A. et al. Manual therapy, exercise, and traction for patients with cervical radiculopathy: a randomized clinical trial // Phys. Ther. 2009. Vol. 89. P. 632–642.
17. Schnabel M., Ferrary R., Vassiliou T.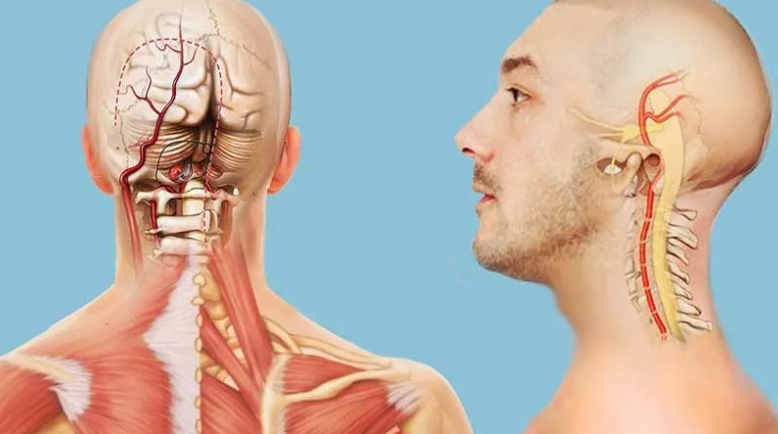 et al. Randomised, controlled outcome study of active mobilization compared with collar therapy for whiplash injury // Emerg. Med. J. 2004. Vol. 21. P. 306–310.
et al. Randomised, controlled outcome study of active mobilization compared with collar therapy for whiplash injury // Emerg. Med. J. 2004. Vol. 21. P. 306–310.
18. Lavelle E.D., Lavelle W., Smith H.S. Myofascial trigger points //Anesthesiol. Clin. 2007. Vol. 25. P. 841–851.
19. Chen C.K., Nizar A.J. Myofascial Pain Syndrome in Chronic Back Pain Patients // Korean. J. Pain. 2011. Vol. 2, № 2. Р.100–104.
20. Fatti F. et al. Summary of product characteristics. Data on file, 1991.
21. 8. Minerva Med.–1994; Vol. 85. P. 531–5.
Боль в верхней части спины и шее: причины, лечение и профилактика
Боль в шее и верхней части спины может быть временной. Например, у человека может болеть шея после сна в неестественном положении. Однако у некоторых людей боль в этой области носит хронический характер.
Боль в верхней части спины может ограничивать движения и сопровождаться головной болью напряжения. Варианты лечения могут включать упражнения для укрепления мышц кора и облегчение боли.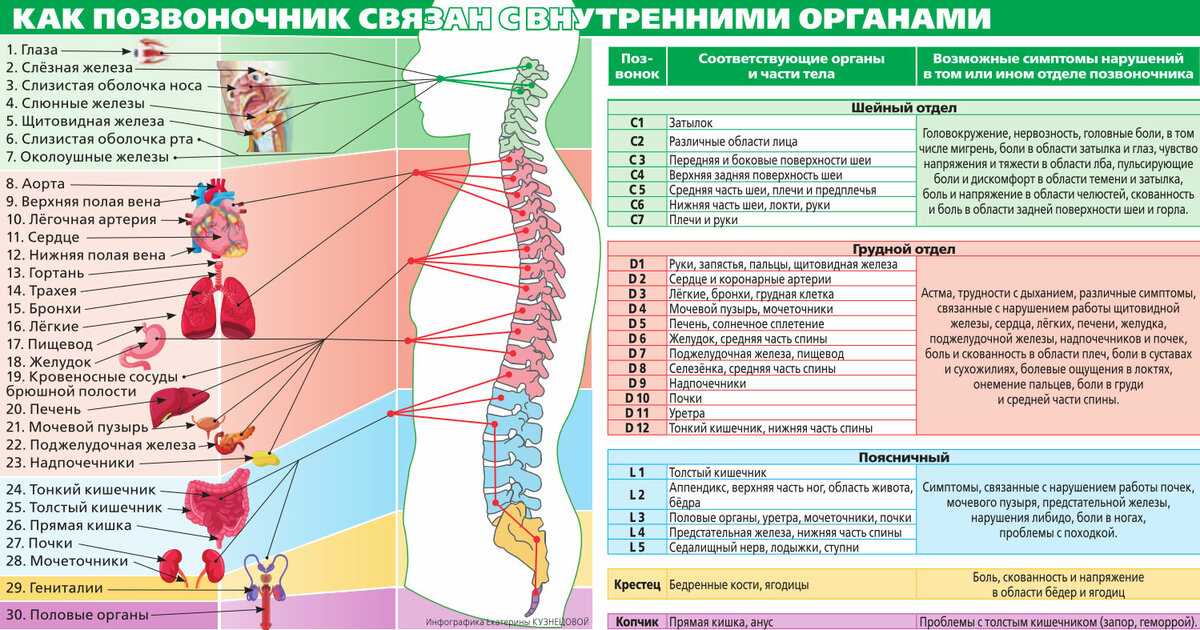
В этой статье мы рассмотрим причины этого типа боли и варианты лечения для облегчения неприятных болей в верхней части спины и шеи.
Поделиться на PinterestГорячие или холодные компрессы могут помочь справиться с симптомами боли в шее или верхней части спины.
Болезненность верхней части спины и шеи может быть результатом следующего:
- повторный подъем тяжестей
- плохая осанка
- острая травма
- растяжение или перенапряжение
- защемление нерва
- другие состояния, такие как ожирение
Боль в верхней части спины также известна как боль в грудном отделе позвоночника. Хотя боль в верхней части спины встречается не так часто, как боль в шее, согласно исследованию 2014 года, она затрагивает примерно 1 из 5 женщин и 1 из 10 мужчин.
Плохая осанка
Плохая осанка может вызвать боль в верхней части спины, поскольку человеку трудно сохранять правильное положение сидя в течение длительного периода времени.
Человек может уменьшить боль в верхней части спины, осознавая, как он сидит, и выполняя упражнения для укрепления кора и ягодиц.
Специальные упражнения, которые могут улучшить осанку сутулости, включают:
- планки
- мостики
- разгибания спины
Перенапряжение мышц
Спортсмены, выполняющие частые броски, например питчеры в бейсболе, могут испытывать напряжение в области плеч. Мышцы верхней части спины помогают стабилизировать плечо, а их напряжение или чрезмерное использование может привести к боли.
Неконтролируемое перенапряжение мышц может привести к хронической боли и ограничению диапазона движений.
Узнайте больше о лечении растяжения мышц здесь.
Травма
Боль в верхней части спины и шее также может возникать из-за травмы, например, в результате следующих травм:
- автомобильные аварии
- спортивные аварии
- падение, поскальзывание или спотыкание
- хлыстовая травма
Тяжелая травма верхней части спины или шеи в результате несчастного случая может привести к долгосрочным последствиям для здоровья человека.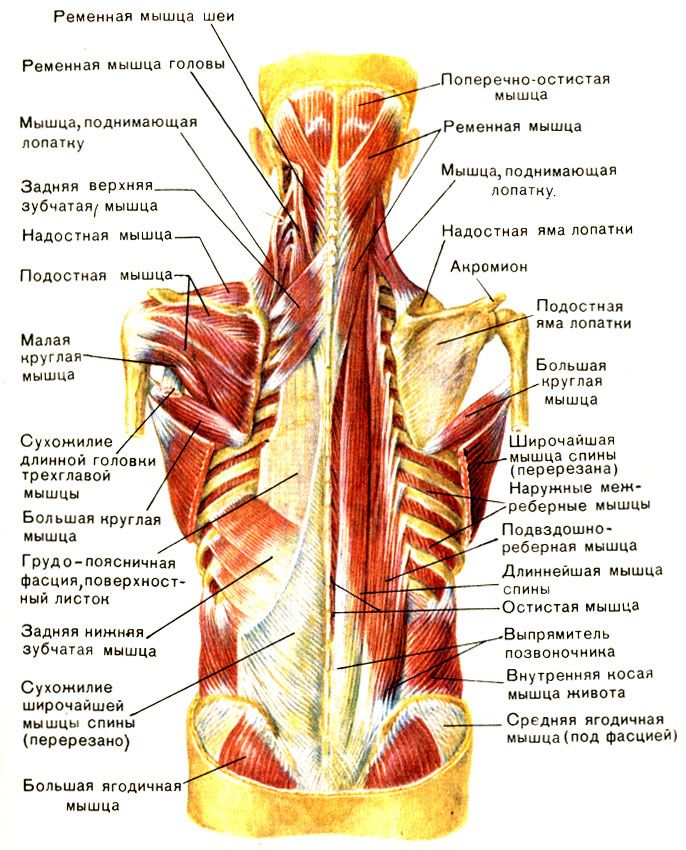 Например, серьезные травмы могут привести к повреждению нервов, играющих роль в функционировании руки.
Например, серьезные травмы могут привести к повреждению нервов, играющих роль в функционировании руки.
Остеоартрит
Хотя часто причиной боли в верхней части спины и шеи являются мышцы, другой причиной является боль в костях.
У людей с остеоартритом, распространенным заболеванием среди пожилых людей, изнашивается хрящ, который препятствует трению позвонков друг о друга.
Защемление нерва
Диски, амортизирующие позвонки, иногда могут выпадать, что приводит к избыточному давлению на позвоночник, что может вызвать боль в спине.
В некоторых случаях грыжи межпозвоночных дисков могут выскальзывать и сдавливать нервы, что приводит к боли и слабости в руках или ногах — в зависимости от пораженного нерва.
Инфекция
В редких случаях эпидуральный абсцесс может быть причиной боли в верхней части спины и шеи. По мере увеличения опухоли боль усиливается. Лечение обычно включает антибиотики.
Однако этот вид абсцесса трудно диагностировать. Согласно одному исследованию 2016 года, до 75% людей с этим типом инфекции изначально получают неправильный диагноз.
Согласно одному исследованию 2016 года, до 75% людей с этим типом инфекции изначально получают неправильный диагноз.
Бактериальный менингит — это инфекция мозговых оболочек, которая может вызывать боль в верхней части спины и шее. Мозговые оболочки представляют собой защитную оболочку, которая формируется вокруг головного и спинного мозга.
Менингит — это неотложное состояние, требующее немедленной медицинской помощи. Больные менингитом также могут испытывать:
- лихорадку
- чувствительность к свету
- рвоту
- спутанность сознания
сердечный приступ
боль в шее может быть признаком сердечного приступа, если она возникает вместе со следующими симптомами:
Любой, кто испытывает боль в шее наряду с другими симптомами сердечного приступа, должен позвонить по номеру 911 или обратиться в отделение неотложной помощи.
Лечение болей в верхней части спины и шеи зависит от причины. Например, инфекция, скорее всего, потребует антибиотиков, но боль из-за повторяющихся нагрузок требует отдыха и безрецептурных болеутоляющих средств.
Традиционные методы лечения боли в верхней части спины и шеи включают:
- Безрецептурные нестероидные противовоспалительные препараты (НПВП)
- рецептурные миорелаксанты, если безрецептурные препараты неэффективны
- покой
- горячие или холодные компрессы
- физиотерапия
- инъекции кортизона в плечо
- чрескожная электрическая стимуляция нервов (ЧЭНС)
Физиотерапевт может использовать техники расслабления мышц и объяснить, как выполнять упражнения на укрепление и растяжку, чтобы облегчить боль в верхней части спины и шее. Соблюдение программы физиотерапии имеет важное значение.
Людям следует продолжать заниматься спортом, когда боль утихнет, чтобы она не вернулась.
Аппарат TENS производит электрические импульсы с помощью электродов, прикрепленных к коже.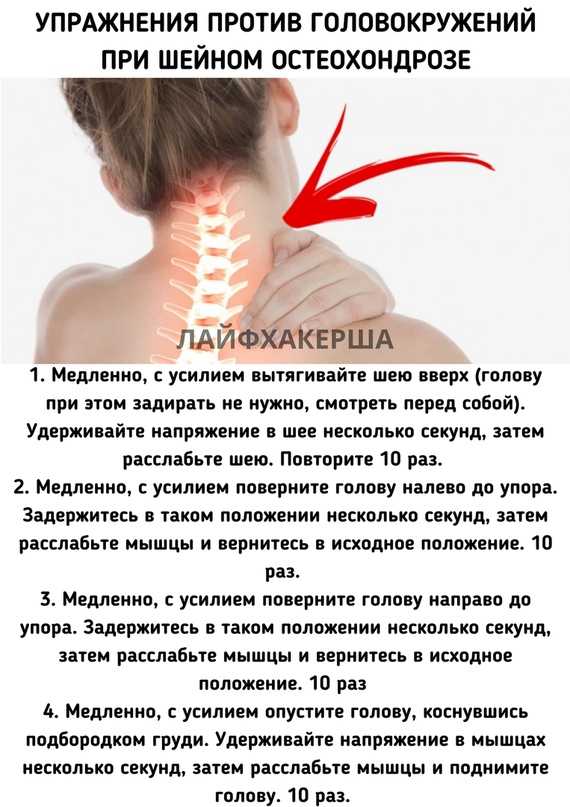 Хотя эксперты считают его безопасным, по-прежнему необходимы убедительные доказательства эффективности лечения.
Хотя эксперты считают его безопасным, по-прежнему необходимы убедительные доказательства эффективности лечения.
Другие варианты лечения и альтернативные методы лечения включают:
- шейный воротник, но только по назначению врача
- массаж
- иглоукалывание
Человек, испытывающий боль в верхней части спины и шее, должен обратиться к врачу, если боль:
- не проходит даже в состоянии покоя
- является результатом острой травмы, такой как падение
- возникает одновременно с онемением в конечности или слабость
- проявляется лихорадкой
- сопровождается увеличением желез или припухлостью
Боль в верхней части спины и шее часто возникает из-за плохой осанки и мышечного напряжения.
Люди, которые усердно исправляют и поддерживают свою осанку, скорее всего, почувствуют уменьшение боли.
Любой, кто не может получить облегчение при домашнем лечении, должен обратиться за помощью к медицинскому работнику.
Некоторые привычки и действия повышают риск возникновения болей в верхней части спины и шеи. Тем, кто хочет предотвратить повторение боли, следует обратить внимание на следующее:
- Привычки к физическим упражнениям: Укрепление корпуса и улучшение гибкости может снизить вероятность развития болей в спине.
- Масса тела: Ожирение может вызвать чрезмерную нагрузку на тело и позвоночник.
- Положение тела: Если вы стоите или сидите, правильная осанка может иметь решающее значение для предотвращения болей в спине и шее.
- Техника подъема: Во избежание травм спины следует поднимать груз ногами, а не спиной.
Человек должен помнить, что длительное сидение увеличивает сутулость, что может привести к болям в спине. Исследование 2015 года показало, что участники, которые сидели по 4–6 часов в день, с большей вероятностью сообщали о более высоком уровне боли, чем те, кто сидел меньше.
Боль в верхней части спины и шее может мешать жизни человека, вызывая дискомфорт и страдания. Однако этот тип боли обычно возникает в результате поведения, которое люди могут легко исправить, например, из-за плохой осанки.
Поиск правильного плана лечения хронической боли в верхней части спины и шее может занять некоторое время. Использование рекомендуемых стратегий обеспечит облегчение и предотвратит возвращение боли в будущем.
Боль или скованность в шее
Это симптом вашего ребенка?
- Боль или дискомфорт в задней, боковой или передней части шеи
- Ригидность шеи (ограничение движений) также часто встречается от боли в горле. Это также может быть из-за опухшего лимфатического узла.
Причины боли в шее
- Напряжение мышц шеи. У подростков новая боль в шее возникает в основном из-за растяжения мышц шеи (мышечное перенапряжение). Самая распространенная современная причина — работа с наклоненной вниз головой.
 Такое наклонение головы происходит при отправке текстовых сообщений или просмотре смартфонов и мобильных устройств. Чтение лежа в постели или многочасовая работа за компьютером может вызвать боль в шее. Шея любит держать голову в нейтральном положении. Это потому, что голова тяжелая (12 фунтов или 5,4 кг). Другие триггеры спят в неудобной позе или закрепляют что-то на потолке.
Такое наклонение головы происходит при отправке текстовых сообщений или просмотре смартфонов и мобильных устройств. Чтение лежа в постели или многочасовая работа за компьютером может вызвать боль в шее. Шея любит держать голову в нейтральном положении. Это потому, что голова тяжелая (12 фунтов или 5,4 кг). Другие триггеры спят в неудобной позе или закрепляют что-то на потолке. - Инфицированный лимфатический узел . В любом возрасте это может быть от опухшего лимфатического узла. Это может раздражать и вызывать спазм мышц шеи, на которые она опирается.
- Хлыстовая травма. Вызвано внезапным движением головы и шеи. Голова мотается вперед-назад. Мышцы шеи, нервы и связки растягиваются. Может произойти при наезде автомобиля сзади. Также может быть от спортивной травмы. Необходимо осмотреть.
- Серьезная травма шеи (серьезная). Шея защищает спинной мозг. Перелом или другая травма шеи может привести к повреждению пуповины.
 Таким образом, все травмы шеи должны быть на доске для позвоночника, пока они не будут устранены.
Таким образом, все травмы шеи должны быть на доске для позвоночника, пока они не будут устранены. - Менингит (очень тяжелый). Бактериальная инфекция оболочки, покрывающей спинной и головной мозг. Основными симптомами являются ригидность затылочных мышц, головная боль, спутанность сознания и лихорадка. Жесткая шея означает, что ваш ребенок не может коснуться подбородком груди. Маленькие дети вялые или настолько раздражительные, что их невозможно утешить. Если вовремя не начать лечение, ребенок может получить повреждение головного мозга.
Симптомы
- Боли в шее из-за напряжения мышц вызывают следующие симптомы:
- Голова часто наклонена в одну сторону
- Не может наклонить голову назад или положить подбородок на каждое плечо. Часто еще может наклонить шею вперед (прикоснуться подбородком к груди).
- Мышцы шеи часто болят на ощупь
Шкала боли
- Легкая: Ваш ребенок чувствует боль и сообщает вам об этом.
 Но боль не удерживает вашего ребенка от любых обычных занятий. Школа, игры и сон не изменены.
Но боль не удерживает вашего ребенка от любых обычных занятий. Школа, игры и сон не изменены. - Умеренная: Боль мешает вашему ребенку выполнять некоторые обычные действия. Это может разбудить его или ее ото сна.
- Тяжелая: Боль очень сильная. Это мешает вашему ребенку заниматься всеми обычными делами.
Когда звонить по поводу боли или скованности в шее
Звоните по номеру 911 сейчас
- Боль начинается после серьезной травмы, например, при контактных видах спорта или автомобильной аварии
- Не двигается или слишком слаб, чтобы стоять
- опасная для жизни чрезвычайная ситуация
Позвоните врачу или обратитесь за медицинской помощью
- Боль, возникшая после незначительной травмы
- Невозможно нормально двигать шеей из-за лихорадки
- Сильная боль
- Ваш ребенок выглядит или ведет себя очень больным
Обратитесь к врачу в течение 24 часов
- Не могу нормально двигать шеей
- Головная боль без лихорадки
- Лихорадка длится более 24 часов
- Возраст менее 5 лет
- Вы считаете, что ваш ребенок нуждается в осмотре, но проблема не является срочной
Свяжитесь с врачом в рабочее время
- Причина боли в шее не ясна (в анамнезе нет чрезмерного использования)
- Боль в шее (из-за большого количества поворотов) ) длится более 2 недель
- Боли в шее являются частой проблемой
- У вас есть другие вопросы или опасения
Самопомощь на дому
- Напряжение мышц шеи (из-за поворотов или перенапряжения) наблюдается менее 2 недель
Пункты неотложной помощи детям в Сиэтле
Если болезнь или травма угрожают жизни вашего ребенка, позвоните по номеру 911.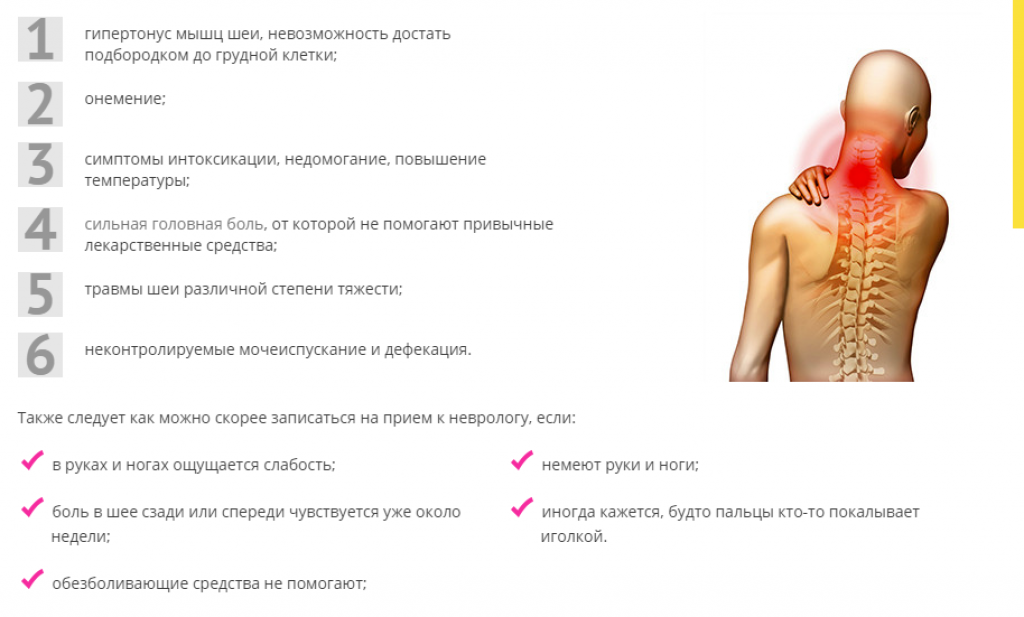
Бельвю
Эверетт
Федеральный путь
Сиэтл
Рекомендации по уходу за напряженными мышцами шеи
- Что нужно знать о боли в шее:
- Большинство новых случаев боли в шее возникает из-за чрезмерного растяжения и поворота мышц шеи. Перенапряжение мышц вызывает напряжение мышц шеи.
- Продолжительный взгляд вниз является частой причиной болей в шее. Видно в основном при отправке текстовых сообщений или взгляде на другие мобильные устройства.
- Когда боль в мышцах начинается без причины, это может быть от сна в неудобном положении.
- Вот несколько советов по уходу, которые должны помочь.

- Обезболивающие:
- Чтобы облегчить боль, дайте препарат с ацетаминофеном (например, Тайленол).
- Другим выбором является продукт ибупрофена (например, Advil).
- Используйте по мере необходимости.
- Холодный компресс от боли:
- В течение первых 2 дней используйте холодный компресс или лед, завернутый во влажную ткань.
- Нанесите на больные мышцы на 20 минут.
- Повторить 4 раза в первый день, затем по необходимости.
- Причина: Уменьшает боль и любые спазмы.
- Внимание! Избегайте обморожения.
- Использовать тепло через 48 часов:
- Если боль длится более 2 дней, приложите тепло к воспаленной мышце.
- Используйте грелку, грелку или теплую влажную мочалку.
- Делайте это в течение 10 минут, затем по мере необходимости.
- Причина: Увеличение кровотока и улучшение заживления.

- Внимание! Избегайте ожогов.
- Положение для сна:
- Спите на спине или боку, а не на животе. Причина: сон лицом вниз нагружает мышцы шеи.
- Некоторым людям помогает сон с шейным воротником.
- Используйте поролоновый шейный воротник (из аптеки). Если его нет, оберните вокруг шеи небольшое полотенце.
- Причина: Старайтесь не слишком сильно двигать головой во время сна.
- Деятельность:
- Защитить шею. Избегайте любых действий, которые усиливают боль.
- Избегайте любых видов спорта или работы, которые усиливают боль.
- Через 48 часов запустите программу легкой растяжки.
- Упражнения на растяжку:
- Выполняйте легкие упражнения на растяжку по 3 минуты каждый день. Причина: повышение тонуса мышц шеи.
- Коснитесь подбородком каждого плеча. Прикоснитесь ухом к каждому плечу. Двигайте головой вперед и назад.


 У пациента возникает чувство онемения конечности или затылка, снижается чувствительность и подвижность. Из-за сжатия позвоночных артерий и, как следствие нарушения кровообращения, случаются приступы головной боли, шум в ушах, головокружения, потеря сознания.
У пациента возникает чувство онемения конечности или затылка, снижается чувствительность и подвижность. Из-за сжатия позвоночных артерий и, как следствие нарушения кровообращения, случаются приступы головной боли, шум в ушах, головокружения, потеря сознания.
 Такое наклонение головы происходит при отправке текстовых сообщений или просмотре смартфонов и мобильных устройств. Чтение лежа в постели или многочасовая работа за компьютером может вызвать боль в шее. Шея любит держать голову в нейтральном положении. Это потому, что голова тяжелая (12 фунтов или 5,4 кг). Другие триггеры спят в неудобной позе или закрепляют что-то на потолке.
Такое наклонение головы происходит при отправке текстовых сообщений или просмотре смартфонов и мобильных устройств. Чтение лежа в постели или многочасовая работа за компьютером может вызвать боль в шее. Шея любит держать голову в нейтральном положении. Это потому, что голова тяжелая (12 фунтов или 5,4 кг). Другие триггеры спят в неудобной позе или закрепляют что-то на потолке. Таким образом, все травмы шеи должны быть на доске для позвоночника, пока они не будут устранены.
Таким образом, все травмы шеи должны быть на доске для позвоночника, пока они не будут устранены. Но боль не удерживает вашего ребенка от любых обычных занятий. Школа, игры и сон не изменены.
Но боль не удерживает вашего ребенка от любых обычных занятий. Школа, игры и сон не изменены.

