Содержание
Причины боли в паху слева
Статьи
Боль в паху слева свидетельствует о патологиях внутренних органов. Болезнь может быть связана с нарушениями желудочно-кишечного тракта, с органами малого таза и даже с опорно-двигательным аппаратом. Неприятные ощущения сопровождаются и другими симптомами. Среди них тошнота, рвота, повышением температуры, упадок сил, нарушения со стороны сердечнососудистой системы и другие.
На боль в левом бедре и пазу влияет множество причин. Среди них наследственность, воспалительные процессы, внутренние травмы и кровотечения, беременность и другие. Чтобы диагностировать болезнь даже на ранней стадии обратитесь за квалифицированной медицинской помощью в КДС Клиник. Обследования проводятся на современном оборудовании с применением инновационных технологий. Чтобы быть здоровым и не запустить болезнь, как можно скорее пройдите комплексную диагностику организма.
Причины боли внизу паха слева у женщин
На появление болей в паху слева влияет множество факторов. У каждого пациента причины индивидуальны. Обратите внимание на характер болей. Они могут быть резкими, тянущими, острыми и тупыми. Интенсивность, частота и характер неприятных ощущений даст возможность определить диагноз. Ухудшение состояния свидетельствует о воспалительных процессах внутренних органов и требует особого внимания. Среди наиболее распространенных причин развития болей:
- Болезни селезенки. Боль в левом бедре и паху – это главный симптом при болезнях селезенки. Болезненные ощущения разливаются по всему организму. Болезнь характеризуется повышением температуры до сорока градусов, ознобом и головокружением. Если симптомы не прекращаются долгое время, то речь идет об абсцессе селезенки. Он вскрылся в брюшную полость, поэтому боль в паху слева у женщины интенсивно усиливается.Если неприятные болезненные ощущения сопровождаются тошнотой, рвотой, помутнениями перед глазами и слабостью, то у пациента наблюдается воспалительный процесс селезенки.
 Болезнь вызвана неправильным оттоком крови. Стоит немедленно обратиться к врачу. Когда больной не может самостоятельно встать с кровати из-за сильных болей, то возможно развитие заворота селезенки. Диагноз крайне опасен при отсутствии лечения.
Болезнь вызвана неправильным оттоком крови. Стоит немедленно обратиться к врачу. Когда больной не может самостоятельно встать с кровати из-за сильных болей, то возможно развитие заворота селезенки. Диагноз крайне опасен при отсутствии лечения. - Доброкачественные или злокачественные новообразования. При лимфолейкозе и миелолейкозе боль усиливается с каждым днем. На ранних стадиях болезни симптомы отсутствуют. В связи с ростом опухоли появляется боль внизу живота слева в паху. Особенно сильные ощущения проявляются после приема пищи, при движении и при нажатии на низ живота.
- Нарушение работы тонкого кишечника. При нарушении работы тонкого кишечника болит левый бок в паху. Также появляются сопутствующие симптомы. Среди них расстройства желудочно-кишечного тракта, понос или запор. Слышны резкие звуки кишечного тракта, которые свидетельствуют о патологиях внутренних органов. Во рту больного ощущается специфический кислый привкус. Боли можно сравнить со схваткообразными. Они появляются так зваными приступами и со временем утихают.
 При диарее органы малого таза сильно перегружены, вследствие чего боль в левом паху у женщины появляется в большинстве случаев. Пациента беспокоит вздутие живота, схваткообразные боли, тошнота и рвота, отсутствие аппетита, общая слабость.
При диарее органы малого таза сильно перегружены, вследствие чего боль в левом паху у женщины появляется в большинстве случаев. Пациента беспокоит вздутие живота, схваткообразные боли, тошнота и рвота, отсутствие аппетита, общая слабость. - Нарушения работы толстого кишечника. При повреждении толстого кишечника появляется резкая боль в левом паху. В начальной стадии больного беспокоит газообразование, запор, вздутие живота, и схваткообразные приступы. В некоторых случаях диагноз сопровождается повышением температуры. В запущенных ситуациях появляется кал с кровью. Речь идет о микробах в микрофлоре слизистой оболочки.
- Синдром раздраженного кишечника. При синдроме раздраженного кишечника болит в паху слева у женщин и у мужчин. После испражнения ощущается сильная боль в желудке, которая сопровождается рвотой. Кал жидкий с примесями слизи.
- Менструация. У женщин боль проявляется при ходьбе боли в левом паху. Особенно частым этот симптом является при менструации. Происходят гормональные изменения, яичники перегружены, поэтому такая реакция внутренних органов вполне нормальна.

- Беременность. В большинстве случаев каждая вторая беременная женщина ощущает боли внизу живота. Однако в некоторых случаях речь идет о патологиях и аномалиях развития плода.
- Заворот кишок.
- Гормональные изменения. При гормональных изменениях возможно появление режущих кинжальных болей внизу живота. Они не проходят даже после принятия обезболивающих препаратов.
- Аднексит.
- Воспаление матки. Среди сопутствующих признаков – повышенная температура, кровянистые выделения из влагалища, нарушенный менструальный цикл, частое мочеиспускание.
- Воспаление яичников. Острая боль в тазу проявляется при пальпации. Усиливается при ходьбе и движениях.
- Эндометриоз. Развивается при гормональном сбое. Наругается обмен веществ, менструальный цикл. Возможны выделения из влагалища и частое мочеиспускание.
- Разрыв яичника. Сопровождается высокой температурой, бледностью лица, тянущими болями внизу живота, слабостью, рвотой и кровянистыми выделениями.

- Внематочная беременность. Когда плод прикреплен к яичнику или к фаллопиевой трубе, то речь идет о внематочной беременности. Диагноз крайне опасен и может быть чреват негативными последствиями.
- Угроза выкидыша. При беременности частые боли могут свидетельствовать об угрозе выкидыша. Если неприятные ощущения беспокоят Вас на протяжении нескольких дней, то обратитесь к гинекологу и сделайте ультразвуковую диагностику.
Диагностика болей в паху слева
Для предотвращения развития болезни при появлении жалоб стоит посетить медицинского эксперта в учреждении КДС Клиник. Специалисты осмотрят Вас в любое удобное время. При таких жалобах пациента направляют на сдачу анализов, на ультразвуковую диагностику и на осмотр гинеколога. Для записи на прием позвоните по номеру 8 (495) 374-03-53.
Лечение боли при сидении – Сеть клиник «ОСТЕОМЕД»
Удивительно, но при сидении позвоночник нагружен сильнее, чем когда мы стоим! По многу часов нам приходиться сидеть в самой вредной позе — наклонившись вперед.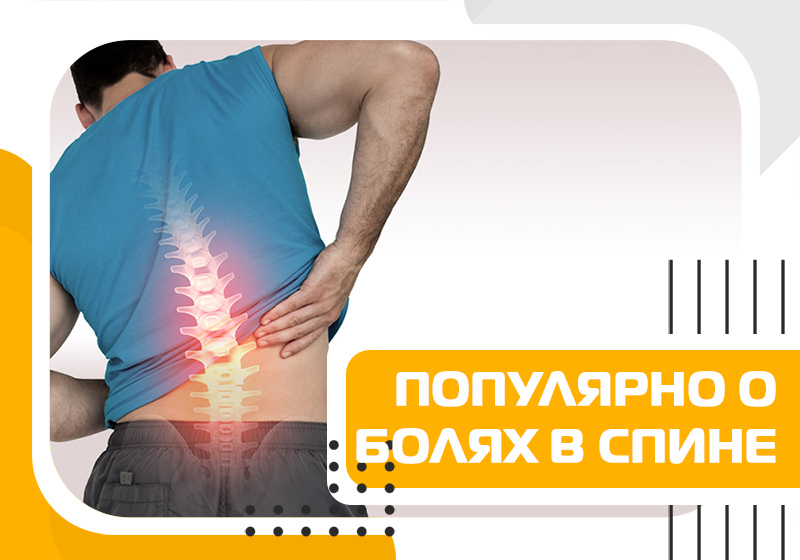 В таком положении края позвонков сближаются и защемляют межпозвоночный диск из хрящевой ткани. Вообще эта ткань отличается замечательной эластичностью, позволяющей ей успешно сопротивляться компрессии. Однако надо учитывать, что при сидении сила давления на внешний край диска возрастает в 11 раз.
В таком положении края позвонков сближаются и защемляют межпозвоночный диск из хрящевой ткани. Вообще эта ткань отличается замечательной эластичностью, позволяющей ей успешно сопротивляться компрессии. Однако надо учитывать, что при сидении сила давления на внешний край диска возрастает в 11 раз.
Причины
1. Копчиковая боль. Болезнь заключается преимущественно в сильных болях, ощущаемых в копчиковой области, т. е. в самом нижнем отделе позвоночника. Боли усиливаются при сидении, ходьбе, натуживании брюшных мышц, и часто распространяются на промежность, бедра и нижнюю часть живота.
2. Ишиас — боль при воспалении седалищного нерва. Седалищный нерв отходит от позвоночника к нижним конечностям. При сидении на жестком стуле или использовании тугого пояса может происходить сдавление верхних отделов нерва и появление внезапной острой боли внизу, по ходу нерва, в ногах.
3. Острые боли в спине той или иной интенсивности отмечаются у 80-100% населения. У 20% взрослых наблюдаются периодические, рецидивирующие боли в спине длительностью 3 дня и более. Установлено, что давление между межпозвоночными дисками увеличивается на 200% при изменении положения тела от лежачего положения к вертикальному и на 400% при сидении в удобном кресле.
У 20% взрослых наблюдаются периодические, рецидивирующие боли в спине длительностью 3 дня и более. Установлено, что давление между межпозвоночными дисками увеличивается на 200% при изменении положения тела от лежачего положения к вертикальному и на 400% при сидении в удобном кресле.
4. Люмбалгия возникает после значительной физической нагрузки, длительной неудобной позы, тряской езды, переохлаждения. Клинически сопровождается тупой ноющей болью, усиливающейся при перемене положения тела (сгибании, сидении, ходьбе). Боль может распространяться на ягодицу и ногу. Изменения статики выражены в меньшей степени, чем при люмбаго. Движения в поясничном отделе затруднены, но ограничение незначительно. Определяется болезненность при прощупывании остистых отростков и межостистых связок на уровне поражения. При наклоне назад боль исчезает, при наклоне вперед отмечается резкое напряжение мышц спины. Коленные рефлексы и рефлексы с пяточных сухожилий сохранены. Процесс часто носит подострую или хроническую форму.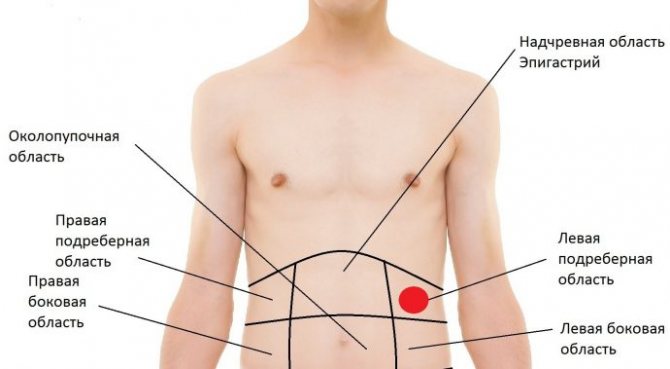
5. Во время сидения на корточках и при глубоком сгибании в коленях создается чрезвычайно сильная нагрузка на суставы. В результате могут возникать разрывы хрящей и сухожилий четырехглавой мышцы бедра. У некоторых людей при продолжительном сидении на корточках именно поэтому возникают боли в суставах, которые очень долго длятся.
6. Пателлофеморальная боль — боль в коленном суставе.
К пателлофеморальной боли относят развитие болей по передней поверхности коленного сустава, которая усиливается при дополнительной нагрузке на коленно-надколенниковый сустав (сустав, образованный коленной чашечкой (пателлой) и нижележащей частью бедренной кости — фемур).
Когда это боль сопровождается изменением ткани (хряща) внутренней поверхности надколенника, используется термин хондромаляция надколенника.
Характерными симптомами являются боли по передней поверхности коленного сустава, усиливающиеся при нагрузке, такой как бег, подъеме или спуске по лестнице, приседании на корточки или прыжках. Боль также усиливается при сидении с подогнутыми ногами.
Боль также усиливается при сидении с подогнутыми ногами.
7. Частый признак простатита – боли в пояснице. Боли при простатите бывают настолько неотвязными или сильными, что не дают спать, мешают половой жизни, ежеминутно создавая массу неудобств. Боли простатита могут усиливаться при мочеиспускании, при сидении, при половом воздержании или, наоборот, при сексуальном контакте – в общем, в жизни не остается ни одного «свободного от боли» момента.
Боль в копчике при сидении
От длительного и неправильного сидения, особенно при отсутствии нормальной ежедневной физической нагрузки может возникнуть боль в копчике. В результате гиподинамии – ограничении двигательной активности — мышцы атрофируются, органы и системы не получают нормальное питание и достаточное количество кислорода.
Однако на то, что болит копчик при сидении, жалуются и довольно активные люди, в частности, велосипедисты и поклонники конного спорта – а ведь в этих случаях также приходится много сидеть и нагружать «пятую точку». При этом могут иметь место микротравмы, о которых чувствительный копчик рано или поздно непременно даст знать.
При этом могут иметь место микротравмы, о которых чувствительный копчик рано или поздно непременно даст знать.
Застой кровообращения может стать причиной отложения солей и последующей тугоподвижности любого сустава, в том числе и сочленения крестца и копчика. При этом боль в поражённом месте – абсолютно естественная реакция нервной системы.
Ещё одна категория пациентов, которые жалуются, что у них болит копчик, когда сидишь – это женщины, перенесшие тяжёлые роды, в результате которых произошло чрезмерное разгибание сустава. Многие из них мужественно терпят боль, чего делать не стоит – ведь деформация копчика негативно влияет на все остальные структуры организма.
Выяснить точную причину болевого симптома и безболезненно её устранить может опытный остеопат, который лечит и самых маленьких, и пожилых пациентов. Чуткие руки, «пробежав» по Вашему телу, обязательно обнаружат, в каком месте и что именно вызывает дискомфорт.
Причины и лечение болей в пояснице
Большинство людей в течение жизни испытывают ту или иную форму болей в пояснице.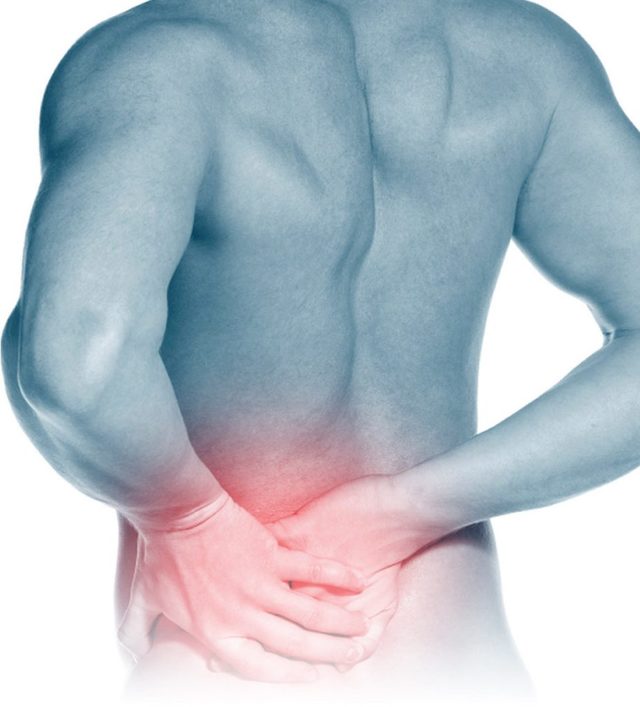 Около 97% болей в спине вызваны механическими проблемами и быстро проходят. Но другие потенциальные причины должны быть рассмотрены на ранней стадии, потому что многие из них требуют очень специфического консервативного или хирургического лечения. Внимательное раннее внимание для постановки правильного диагноза максимизирует успех лечения, выбранного для конкретного пациента.
Около 97% болей в спине вызваны механическими проблемами и быстро проходят. Но другие потенциальные причины должны быть рассмотрены на ранней стадии, потому что многие из них требуют очень специфического консервативного или хирургического лечения. Внимательное раннее внимание для постановки правильного диагноза максимизирует успех лечения, выбранного для конкретного пациента.
Когда боль в спине сопровождается лихорадкой, потерей чувствительности или силы в ногах или затрудненным мочеиспусканием, требуется срочная медицинская помощь. В тех случаях, когда боль в спине связана с механической проблемой, пациенты могут выполнять упражнения и изучать техники подъема и движения для предотвращения будущих эпизодов.
Доступны различные процедуры обезболивания, такие как эпидуральная инъекция стероидов, а также ряд хирургических процедур для людей, у которых консервативные меры неэффективны.
- Насколько распространена боль в пояснице?
- Каковы причины?
- К какому врачу следует обратиться при болях в спине?
- Важность точного диагноза
- Механическая боль в пояснице
- Воспалительная боль в пояснице
- Боль в пояснице, вызванная инфекцией
- Переломы и боли в пояснице
- Боль в пояснице и рак
- Боли, иррадиирующие в поясничный отдел
- Хроническая боль в пояснице
- Когда необходимы диагностические тесты?
- Варианты лечения острой боли в пояснице
- Операция при болях в пояснице
Насколько распространена боль в пояснице?
Двое из каждых трех взрослых хоть раз страдают от болей в пояснице. Боль в спине — причина № 2 для посещения врача взрослыми и причина № 1 для посещения ортопеда. Он не дает людям работать дома и мешает рутинной повседневной деятельности, отдыху и физическим упражнениям. Хорошая новость в том, что за 9из 10 пациентов с болью в пояснице боль острая, то есть кратковременная и проходит в течение нескольких дней или недель. Однако бывают случаи болей в пояснице, для устранения которых требуется гораздо больше времени, а некоторые требуют оценки возможной причины, отличной от мышечного напряжения или артрита.
Боль в спине — причина № 2 для посещения врача взрослыми и причина № 1 для посещения ортопеда. Он не дает людям работать дома и мешает рутинной повседневной деятельности, отдыху и физическим упражнениям. Хорошая новость в том, что за 9из 10 пациентов с болью в пояснице боль острая, то есть кратковременная и проходит в течение нескольких дней или недель. Однако бывают случаи болей в пояснице, для устранения которых требуется гораздо больше времени, а некоторые требуют оценки возможной причины, отличной от мышечного напряжения или артрита.
Симптомы могут варьироваться от мышечной боли до стреляющей или колющей боли, ограниченной гибкости и/или диапазона движений или неспособности стоять прямо.
Какие структуры образуют спину?
Спина представляет собой сложную структуру костей, мышц и других тканей, формирующих спину или заднюю часть туловища от шеи до таза. В центре находится позвоночник, который не только поддерживает вес верхней части тела, но и содержит и защищает спинной мозг — тонкую структуру нервной системы, передающую сигналы, контролирующие движения тела и передающие его ощущения. Наложенные друг на друга около 30 костей — позвонков — образуют позвоночный столб, также известный как позвоночник. Каждая из этих костей содержит круглое отверстие, которое, будучи сложенным вместе со всеми остальными, образует канал, окружающий спинной мозг. Спинной мозг спускается от основания головного мозга и простирается (у взрослых) чуть ниже грудной клетки.1
Наложенные друг на друга около 30 костей — позвонков — образуют позвоночный столб, также известный как позвоночник. Каждая из этих костей содержит круглое отверстие, которое, будучи сложенным вместе со всеми остальными, образует канал, окружающий спинной мозг. Спинной мозг спускается от основания головного мозга и простирается (у взрослых) чуть ниже грудной клетки.1
Позвонки — это кости, образующие позвоночник. Мелкие нервы («корешки») входят и выходят из спинного мозга через промежутки между этими позвонками. Поскольку кости позвоночника продолжают расти еще долгое время после того, как спинной мозг достигает своей полной длины в раннем детстве, нервные корешки в нижней части спины и ног проходят на много дюймов вниз по позвоночнику, прежде чем выйти. Этот большой пучок нервных корешков называется конским хвостом (хвост лошади). Промежутки между позвонками поддерживаются круглыми губчатыми подушечками хрящей, называемыми межпозвонковыми дисками. Они обеспечивают гибкость нижней части спины и действуют как амортизаторы по всему позвоночнику, смягчая кости при движении тела. Связки и сухожилия удерживают позвонки на месте и прикрепляют мышцы к позвоночнику.2
Связки и сухожилия удерживают позвонки на месте и прикрепляют мышцы к позвоночнику.2
Начиная сверху, позвоночник состоит из четырех позвоночных отделов:
- Семь шейных или шейных позвонков (обозначены C1-C7)
- Двенадцать грудных или верхних позвонков спины (обозначены T1-T12)
- Пять поясничных позвонков (обозначены L1-L5), известные как нижняя часть спины
- Крестец и копчик, группа костей, сросшихся в основании позвоночника.
Каковы причины болей в пояснице?
Подавляющее большинство пациентов испытывают боли в спине по механическим причинам. Они напрягают мышцы при поднятии тяжестей или скручиваниях, переносят внезапный толчок в автомобильной аварии, испытывают нагрузку на кости и ткани позвоночника, что приводит к грыже межпозвоночного диска, или страдают от спондилеза (остеоартрит позвоночника), потенциально болезненной дегенерации одного или больше суставов позвоночника. Распространенные причины болей в пояснице:
- механическая или функциональная травма (вызывает 97% случаев)
- воспаление
- перелом
- активная инфекция
- новообразования (опухоли)
- отраженная боль (боль в одном месте, ощущаемая в другом, например, боль от камней в почках, иррадиирующая в нижнюю часть спины или вокруг живота)
Чтобы выбрать самое безопасное и эффективное лечение, врачи должны учитывать весь спектр возможных основных проблем, таких как воспалительные состояния, переломы, инфекции, а также некоторые серьезные состояния, не связанные со спиной, которые иррадиируют боль в спину.
К какому врачу следует обратиться при болях в спине?
Это зависит от вашего состояния или симптомов. Если у вас нет очевидной травмы, которая могла бы объяснить вашу боль, вы можете начать с посещения физиотерапевта. Это специалист в области физической медицины, который может диагностировать боль в спине и определить, могут ли помочь нехирургические методы лечения, такие как физиотерапия. В зависимости от этих результатов физиотерапевт может также направить вас к хирургу позвоночника, врачу по обезболиванию или другому специалисту по спине, ревматологу, для дополнительного обсуждения.
Важность точного диагноза
Врач должен будет тщательно собрать историю болезни и провести медицинский осмотр, чтобы выявить определенные тревожные флажки, указывающие на необходимость рентгенологического или другого визуализирующего обследования. Однако в большинстве случаев визуализация, такая как рентген, МРТ (магнитно-резонансная томография) или КТ (компьютерная томография), не требуется.
В истории болезни пациента также могут быть определенные подсказки. Неиррадиирующая боль в пояснице обычно возникает из-за мышечного напряжения и спазма. Боль, которая иррадиирует в ягодицу и вниз по ноге, может быть вызвана ишиасом, состоянием, при котором выпуклый (выпирающий) диск давит на седалищный нерв, который проходит вниз по позвоночнику к месту его выхода в тазу и несет нервные волокна к нога. Это сдавление нерва вызывает боль в нижней части спины, иррадиирующую через ягодицы и вниз по одной ноге, которая может опускаться ниже колена, часто в сочетании с локализованными областями онемения. В самых крайних случаях помимо онемения и боли пациент испытывает слабость, что предполагает необходимость быстрой оценки состояния.
Постоянная стреляющая или покалывающая боль может указывать на заболевание поясничного диска. Боль, которая приходит и уходит, достигая пика, а затем затихая на минуту или две, только для того, чтобы снова достичь пика, может свидетельствовать о совершенно другой причине боли в спине, например о камне в почках.
Во время физического осмотра врач может попросить пациента двигаться определенным образом, чтобы определить пораженную область. Например, пациента можно попросить чрезмерно вытянуть спину, прогнувшись назад на 20–30 секунд, чтобы проверить, не вызывает ли это движение боли. Если это так, причиной может быть спинальный стеноз, сужение канала, проходящего через позвонки и вмещающего спинномозговые нервы.
При подозрении на опухоль или инфекцию врач может назначить анализы крови, включая общий анализ крови и определение скорости оседания. (Повышенная скорость оседания свидетельствует о возможном воспалении).
Вопросы возраста и пола
Возраст и пол являются важными факторами, которые следует учитывать при диагностике боли в пояснице. У молодого пациента причиной может быть доброкачественная опухоль позвоночника, называемая остеоид-остеомой. Воспалительные заболевания кишечника у молодых людей могут быть связаны со спондилитом (воспалением в суставах позвоночника) и сакроилеитом (воспалением крестцово-подвздошного сустава в месте перехода позвоночника в таз). Боль в пояснице из-за болезни диска или дегенерации позвоночника чаще возникает с возрастом. Такие состояния, как абдоминальная аневризма (расширение крупной артерии в брюшной полости) или множественная миелома (опухоль, которая может поразить кость), также рассматриваются у пожилых людей.
Боль в пояснице из-за болезни диска или дегенерации позвоночника чаще возникает с возрастом. Такие состояния, как абдоминальная аневризма (расширение крупной артерии в брюшной полости) или множественная миелома (опухоль, которая может поразить кость), также рассматриваются у пожилых людей.
Остеопороз и фибромиалгия гораздо чаще вызывают боли в спине у женщин, чем у мужчин. Остеопороз — это прогрессирующее снижение плотности костной ткани, которое делает кости хрупкими, пористыми и склонными к переломам. Фибромиалгия — это хроническое заболевание, которое вызывает широко распространенную мышечно-скелетную боль, усталость и множественные «чувствительные точки» в шее, позвоночнике, плечах и бедрах.
Механическая боль в пояснице
Поскольку она составляет 97% случаев, механическая боль в пояснице заслуживает обсуждения в первую очередь. Чтобы определить факторы, вызывающие боль, врач рассмотрит следующие причины механической боли в пояснице:
- Растяжение мышц.

- Спондилолистез (сползание одного тела позвонка на другой).
- Грыжа диска (диски или подушечки, которые действуют как амортизаторы между позвонками, могут выпячиваться в пространство, содержащее спинной мозг или нервный корешок, и вызывать боль).
- Остеоартрит (распространенная форма артрита, при которой разрушается хрящ, покрывающий суставы, и в суставе образуются костные отростки, вызывающие боль и отек).
- Спинальный стеноз (вызванный сужением костного канала и предрасполагающий некоторых людей к боли, связанной с давлением на спинномозговые нервы или сам спинной мозг).
Боль в пояснице, усиливающаяся при сидении, может указывать на грыжу поясничного отдела позвоночника (один из дисков в нижней части спины). Это связано с тем, что определенные положения тела могут изменить величину давления, которое смещенный диск может давить на нерв. Это одна из причин, по которой мы рекомендуем людям с болями в пояснице периодически вставать и разминаться или ходить, а не сидеть постоянно. Острое начало, то есть боль, возникающая внезапно, может свидетельствовать о грыже диска или растяжении мышц, в отличие от более постепенного начала боли, которое больше характерно для остеоартрита, стеноза позвоночника или спондилолистеза.
Острое начало, то есть боль, возникающая внезапно, может свидетельствовать о грыже диска или растяжении мышц, в отличие от более постепенного начала боли, которое больше характерно для остеоартрита, стеноза позвоночника или спондилолистеза.
Воспалительная боль в нижней части спины
Хотя относительно небольшое количество пациентов имеют боль в нижней части спины из-за системного воспалительного состояния, эта проблема может оставаться на всю жизнь и может значительно нарушать функцию. Хорошая новость заключается в том, что лечение может помочь практически всем пациентам и привести к серьезным улучшениям.
Серонегативные спондилоартропатии (классический анкилозирующий спондилоартрит) — группа воспалительных заболеваний, начинающихся в молодом возрасте с постепенным началом. Как и другие воспалительные заболевания суставов, они связаны с утренней скованностью, которая проходит при физической нагрузке. Иногда происходит сращение позвонков в шейном или поясничном отделах позвоночника. Лекарства, называемые блокаторами TNF-альфа (такие как этанерцепт, инфликсимаб и адалимумаб), которые используются при ревматоидном артрите, также используются для лечения скованности, боли и отека спондилоартропатии, когда случаи тяжелые и не реагируют на традиционные лекарства.
Лекарства, называемые блокаторами TNF-альфа (такие как этанерцепт, инфликсимаб и адалимумаб), которые используются при ревматоидном артрите, также используются для лечения скованности, боли и отека спондилоартропатии, когда случаи тяжелые и не реагируют на традиционные лекарства.
У людей со спондилоартропатией наблюдается скованность, которая обычно усиливается по утрам, и уменьшается подвижность позвоночника. У них также может быть снижена способность делать глубокий вдох из-за потери подвижности грудной клетки. Для врача важно искать проблемы с расширением грудной клетки у пациентов со спондилоартропатией.
Лечение воспалительной боли в спине включает упражнения на растяжку и укрепление. При поражении стенки грудной клетки важное значение имеет физиотерапия грудной клетки. Избегание подушек под шею во время сна может помочь шейному отделу позвоночника — если он срастается — срастись в менее изнурительном положении. Полезны нестероидные противовоспалительные средства. У пациентов с более тяжелым заболеванием обычно используются сульфасалазин и метотрексат. Если пациент не чувствует себя хорошо, несмотря на то, что принимает эти лекарства, блокаторы TNF-альфа, по-видимому, приносят пользу при таких спондилоартропатиях, как анкилозирующий спондилоартрит и псориатический артрит. Этанерцепт (Энбрел®), адалимумаб (Хумира®), инфликсимаб (Ремикейд®), Голимумаб (Симпони®) и цертолизумаб (Симзия®) являются пятью препаратами против ФНО, в настоящее время одобренными FDA для использования в этом состоянии. Более новые препараты, такие как секукинумаб и иксекизумаб, также эффективны. Эти агенты явно улучшают способность пациента двигаться и функционировать. Необходимы дополнительные исследования, чтобы увидеть, могут ли эти лекарства предотвратить сращение позвоночника в долгосрочной перспективе, хотя некоторые исследования недавно показали, что они могут помочь предотвратить дальнейшее повреждение позвоночника.
У пациентов с более тяжелым заболеванием обычно используются сульфасалазин и метотрексат. Если пациент не чувствует себя хорошо, несмотря на то, что принимает эти лекарства, блокаторы TNF-альфа, по-видимому, приносят пользу при таких спондилоартропатиях, как анкилозирующий спондилоартрит и псориатический артрит. Этанерцепт (Энбрел®), адалимумаб (Хумира®), инфликсимаб (Ремикейд®), Голимумаб (Симпони®) и цертолизумаб (Симзия®) являются пятью препаратами против ФНО, в настоящее время одобренными FDA для использования в этом состоянии. Более новые препараты, такие как секукинумаб и иксекизумаб, также эффективны. Эти агенты явно улучшают способность пациента двигаться и функционировать. Необходимы дополнительные исследования, чтобы увидеть, могут ли эти лекарства предотвратить сращение позвоночника в долгосрочной перспективе, хотя некоторые исследования недавно показали, что они могут помочь предотвратить дальнейшее повреждение позвоночника.
Синдром реактивного артрита — одна из форм спондилоартропатии. Это форма артрита, которая возникает в ответ на инфекцию где-то в организме и имеет свой собственный набор признаков и симптомов. Врач будет искать:
Это форма артрита, которая возникает в ответ на инфекцию где-то в организме и имеет свой собственный набор признаков и симптомов. Врач будет искать:
- кожную сыпь, проблемы с желудочно-кишечным трактом или мочеиспусканием, воспаление глаз, язвы во рту
- боль в суставах рук или ног, помимо болей в спине.
- инфекции (сальмонеллы, шигеллы, кампилобактеры, C. difficile, хламидии)
Реактивный артрит лечат так же, как анкилозирующий спондилоартрит и псориатический артрит, с помощью сульфасалазина и метотрексата и, при необходимости, блокаторов ФНО-альфа или других средств. Если во время начала артрита есть какие-либо признаки инфекции, такие как инфекционная диарея или инфекция мочеполового тракта, эти состояния будут лечиться. Однако даже при лечении основной инфекции реактивный артрит может продолжаться. Это связано с тем, что реактивный артрит является воспалительной реакцией на инфекцию, и воспаление может продолжаться после исчезновения инфекции.
Боль в пояснице, вызванная инфекцией
Инфекции позвоночника встречаются нечасто, но встречаются. Врач спросит об обычных признаках и симптомах инфекции, особенно когда боль в спине сопровождается лихорадкой и/или ознобом. Диализные пациенты, потребители наркотиков внутривенно и пациенты, недавно перенесшие операцию, травму или кожные инфекции, подвержены риску инфекций позвоночника. Инфекции позвоночника могут быть вызваны рядом агентов, чаще всего бактериями. Врачи сначала проверят на наличие бактерий, а затем назначат антибиотики.
Переломы и боли в нижней части спины
Переломы позвоночника часто вызывают очень сильную боль и указывают на возможное наличие остеопороза (заболевание костей, характеризующееся прогрессирующей потерей плотности и прочности костей, делающее кости хрупкими и уязвимыми для переломов). У пациентов с тяжелым остеопорозом переломы позвоночника могут возникать без предупреждения и без значительной травмы — пациенту не нужно падать, чтобы сломать позвонок.
У пациентов с компрессионными переломами позвоночника возникают спазмы и часто очень сильные боли.
У пациентов с болью в пояснице, причину которой трудно определить, особенно у пожилых пациентов с остеопорозом, причиной боли может быть перелом крестца (кости между двумя бедренными костями). Стандартный рентген или сканирование костей могут не показать перелом крестца. Методы визуализации, такие как компьютерная томография или МРТ (магнитно-резонансная томография, которая отображает как мягкие ткани, так и кости), часто могут выявить эти переломы.
Очень важно, чтобы пациенты с острыми компрессионными переломами поясничного отдела были обследованы на остеопороз. Исследование плотности костной ткани необходимо, если только у пациента нет других факторов риска остеопороза и если у пациента не было перелома с очень высокой ударной нагрузкой. Исследования показали, что многие пациенты с переломами в США выписываются из больниц без планов по лечению их проблем с плотностью костей, которые затем ухудшаются.
При обнаружении остеопороза доступны многие методы лечения, включая кальций, витамин D и ряд рецептурных препаратов. Разнообразие средств, доступных для лечения остеопороза, достаточно велико, чтобы можно было найти средство для каждого пациента, даже если другие медицинские проблемы делают тот или иной из средств неподходящим для них. После измерения плотности костной ткани можно принять решение о долгосрочном лечении остеопороза.
Хотя боль может быть очень сильной, пациентам с переломом поясничного отдела лучше как можно скорее возобновить активность. Особенно это касается пожилых пациентов, которые слишком легко могут ослабнуть и развить другие осложнения, если подвижность снижена слишком долго. Опиоиды (наркотические препараты) могут быть необходимы для обезболивания в течение как можно более короткого периода времени.
Боль в пояснице и рак
Рак поясничного отдела позвоночника (нижняя часть спины) не является частой причиной болей в спине. Однако у людей, у которых в анамнезе был рак, например, в молочной железе или простате, или у которых наблюдается потеря веса или потеря аппетита вместе с болью в спине, необходимо учитывать рак.
Ночная боль может указывать на рак позвоночника. Доброкачественная опухоль, называемая остеоид-остеомой, которая чаще всего поражает молодых людей, вызывает боль, которая, как правило, хорошо поддается лечению аспирином. Множественная миелома — это злокачественное новообразование, которое возникает, когда плазматические клетки в костном мозге начинают бесконтрольно распространяться. Это чаще всего встречается у пожилых людей и может вызывать боль во многих частях позвоночника. При подозрении на опухоль или инфекцию могут быть назначены анализы крови, включая общий анализ крови (общий анализ крови, особенно для выявления анемии), скорость оседания (повышенная скорость оседания указывает на воспаление, опухоль или инфекцию) и электрофорез белков (который является скрининговым тестом). для миеломы).
Боль, иррадиирующая в поясничный отдел позвоночника и от него
Боль в поясничном отделе позвоночника может быть вызвана серьезными проблемами, которые на самом деле не связаны со спиной. Отраженная боль возникает, когда проблема в одном месте тела вызывает боль в другом месте. Боль проходит по нерву. Источники отраженной боли в нижней части спины (и ее можно спутать с проблемой позвоночника) могут включать аневризму брюшной полости (расширенная артерия в животе), трубную беременность, камни в почках, панкреатит и рак толстой кишки. Признаки этих заболеваний включают боль, которая нарастает и ослабевает в течение короткого периода времени, с частыми пиками сильной боли, потерей веса, аномалиями, обнаруженными при осмотре брюшной полости, и следовыми количествами крови в моче. С другой стороны, боль может быть передана из в нижней части спины и ощущаться в другом месте, как это часто бывает при ишиасе. Например, нередко у пациента с «скольжением диска» (грыжей диска) в нижней части спины возникает боль в задней части бедра, в голени или даже в стопе, а боли в пояснице нет. . В этой ситуации врач должен определить тип боли и провести обследование, чтобы показать, что боль на самом деле исходит из позвоночника (и рентгенологические исследования могут помочь подтвердить это).
Отраженная боль возникает, когда проблема в одном месте тела вызывает боль в другом месте. Боль проходит по нерву. Источники отраженной боли в нижней части спины (и ее можно спутать с проблемой позвоночника) могут включать аневризму брюшной полости (расширенная артерия в животе), трубную беременность, камни в почках, панкреатит и рак толстой кишки. Признаки этих заболеваний включают боль, которая нарастает и ослабевает в течение короткого периода времени, с частыми пиками сильной боли, потерей веса, аномалиями, обнаруженными при осмотре брюшной полости, и следовыми количествами крови в моче. С другой стороны, боль может быть передана из в нижней части спины и ощущаться в другом месте, как это часто бывает при ишиасе. Например, нередко у пациента с «скольжением диска» (грыжей диска) в нижней части спины возникает боль в задней части бедра, в голени или даже в стопе, а боли в пояснице нет. . В этой ситуации врач должен определить тип боли и провести обследование, чтобы показать, что боль на самом деле исходит из позвоночника (и рентгенологические исследования могут помочь подтвердить это).
Хроническая боль в пояснице
Если боль в спине продолжается более трех месяцев, она считается хронической. Хотя у большинства людей приступ боли в спине к этому времени проходит, в некоторых случаях он прогрессирует и может серьезно повлиять на способность человека функционировать. Для некоторых пациентов физиотерапия с локальным применением тепла или льда (10–15 минут с перерывом на 10 минут) в сочетании с программой домашних упражнений и обучением правильному положению для подъема тяжестей и другим техникам движения может иметь большое значение. Пациенты должны научиться терпеть определенную степень боли, иначе они могут позволить себе стать более недееспособными, чем необходимо. Пациенты в Больнице специальной хирургии добились успеха с помощью «ступенчатых упражнений», чтобы справиться с болью, постепенно увеличивая квоту упражнений на каждом сеансе, чтобы они могли научиться терпеть больше упражнений, несмотря на боль, и вернуться к работе и занятиям. . Подробнее об этой теме читайте в статье «Цели физиотерапии при болях в пояснице».
Когда необходимы диагностические тесты при болях в пояснице?
Многим пациентам не требуется рентген в первые несколько недель боли, потому что в конечном итоге их боль проходит. Многим больше не нужны КТ или МРТ, которые слишком чувствительны и часто выявляют отклонения, не связанные с болью пациента. Однако эти формы визуализации могут быть чрезвычайно полезны, если у человека хроническая или сильная боль и/или неврологические симптомы. При подозрении на инфекцию или опухоль могут быть назначены анализы крови.
Рентген
Агентство по политике и исследованиям в области здравоохранения разработало рекомендации по лечению острой боли в пояснице в 1994 году. Федеральное агентство предлагает восемь красных флажков при болях в пояснице, которые указывают на необходимость рентгена:
- возраст пациентов старше 50 лет
- история рака
- лихорадка или потеря веса или повышенная СОЭ
- травма
- дефицит мотора
- судебный процесс/компенсация
- история употребления стероидов
- История злоупотребления наркотиками
Эти красные флажки выявляют пациентов с большей вероятностью заражения инфекцией, раком или переломами и меньшей вероятностью простого растяжения мышц. (Судебная компенсация была включена, потому что в случаях компенсации работникам обычно требуется рентген.) Если ни один из этих красных флажков не существует, рентген и другие исследования могут быть отложены на один месяц, в течение которого 90% пациентов с острой болью в спине будут чувствовать себя лучше.
(Судебная компенсация была включена, потому что в случаях компенсации работникам обычно требуется рентген.) Если ни один из этих красных флажков не существует, рентген и другие исследования могут быть отложены на один месяц, в течение которого 90% пациентов с острой болью в спине будут чувствовать себя лучше.
МРТ или КТ
При наличии признаков инфекции, перелома или более серьезного заболевания, скорее всего, потребуется МРТ или КТ. Кроме того, если симптомы длятся дольше месяца и рассматривается возможность хирургического вмешательства, необходима визуализация. Если пациент ранее перенес операцию на спине, целесообразно получить визуализацию, выходящую за рамки простого рентгена.
Если у пациента есть признаки синдрома конского хвоста, серьезное повреждение спинного мозга, вызывающее такие симптомы, как слабость в ногах, онемение промежности (онемение между внутренней поверхностью бедер) и затрудненное мочеиспускание), этот синдром может привести к стойкому неврологическому повреждению.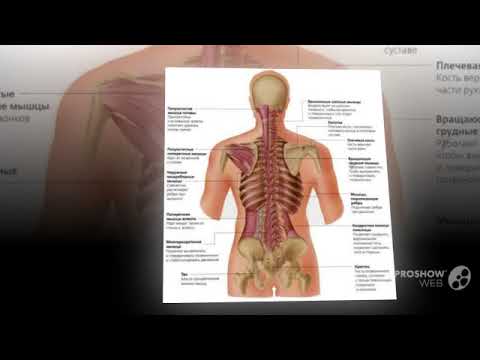 осталось необработанных. Если признаки этого синдрома присутствуют, срочно необходима МРТ или, как минимум, компьютерная томография.
осталось необработанных. Если признаки этого синдрома присутствуют, срочно необходима МРТ или, как минимум, компьютерная томография.
Медицинское сообщество обеспокоено чрезмерным использованием высокотехнологичных методов визуализации, таких как МРТ и КТ, при острой боли в пояснице. Часто эти чувствительные методы визуализации выявляют бессимптомные аномалии в поясничном отделе позвоночника, которые не являются причиной боли у пациента. В одном исследовании добровольцам, у которых в анамнезе не было болей в спине, сделали МРТ, и у 90% людей старше 60 лет был остеохондроз. МРТ, выявляющая механические аномалии в поясничном отделе позвоночника, вызывающие нет симптомов не помогает.
Анализы крови
При подозрении на опухоль или инфекцию могут быть назначены анализы крови, включая общий анализ крови (общий анализ крови, особенно для выявления анемии) и определение скорости оседания. (Повышенная скорость оседания предполагает наличие воспаления.)
Варианты лечения острой боли в пояснице
Большинство болей в пояснице возникает из-за мышечного напряжения и спазма и не требует хирургического вмешательства.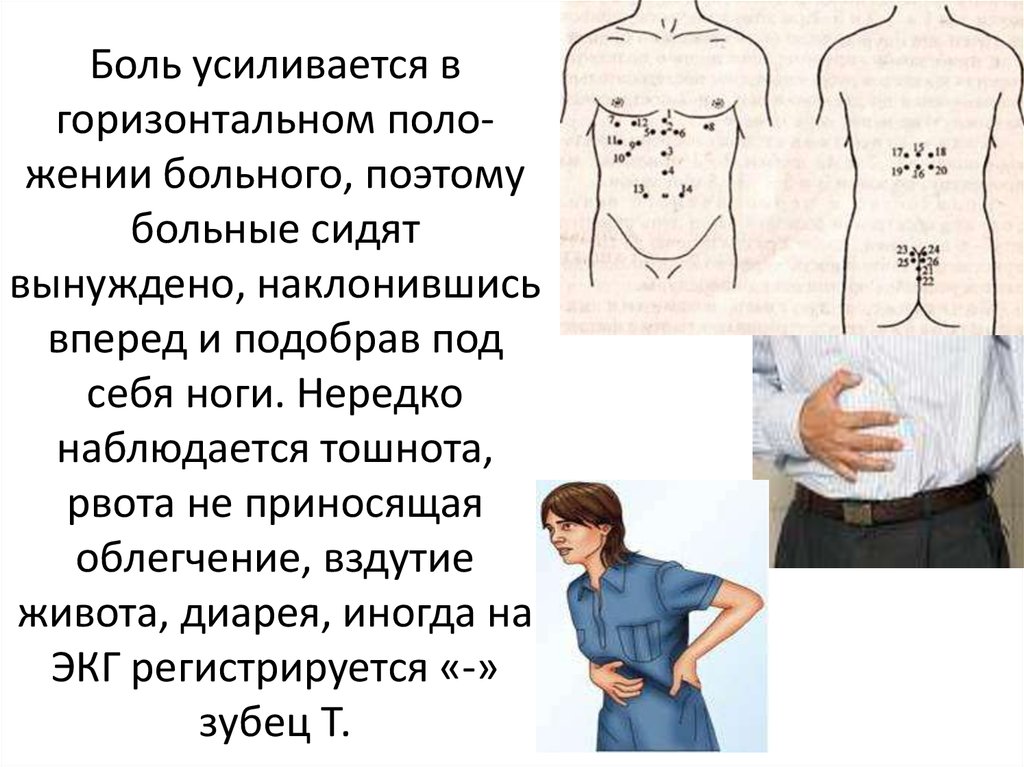 Для снятия боли можно использовать такие лекарства, как ацетаминофен (тайленол), нестероидные противовоспалительные средства (такие как аспирин, напроксен и ибупрофен), габапентин или прегабалин. НПВП подавляют воспаление, боль и лихорадку, ингибируя определенные химические вещества, вызывающие воспаление, в организме. Ацетаминофен уменьшает боль и лихорадку, но не подавляет воспаление. Габапентин и прегабалин, препараты, которые использовались для противосудорожной активности, также обладают способностью блокировать боль. Опиоиды (например, кодеин) облегчают боль и иногда могут назначаться для снятия сильной боли в спине. Тем не менее, опиоиды имеют много проблем, таких как привыкание, запор и головокружение, и их следует избегать, когда это возможно, и использовать в течение как можно более короткого периода времени. Эпидуральная инъекция является вариантом, если боль в спине не отвечает на эти методы лечения. Каждый человек индивидуален в плане реакции на лекарства.
Для снятия боли можно использовать такие лекарства, как ацетаминофен (тайленол), нестероидные противовоспалительные средства (такие как аспирин, напроксен и ибупрофен), габапентин или прегабалин. НПВП подавляют воспаление, боль и лихорадку, ингибируя определенные химические вещества, вызывающие воспаление, в организме. Ацетаминофен уменьшает боль и лихорадку, но не подавляет воспаление. Габапентин и прегабалин, препараты, которые использовались для противосудорожной активности, также обладают способностью блокировать боль. Опиоиды (например, кодеин) облегчают боль и иногда могут назначаться для снятия сильной боли в спине. Тем не менее, опиоиды имеют много проблем, таких как привыкание, запор и головокружение, и их следует избегать, когда это возможно, и использовать в течение как можно более короткого периода времени. Эпидуральная инъекция является вариантом, если боль в спине не отвечает на эти методы лечения. Каждый человек индивидуален в плане реакции на лекарства.
Вопреки распространенному мнению, многочисленные исследования показали, что постельный режим дольше двух-трех дней не помогает. Пациенты должны возобновить деятельность как можно скорее. Упражнения — эффективный способ ускорить восстановление и помочь укрепить мышцы спины и живота. Упражнения также помогают снизить риск того, что боль в спине вернется. Врачи или физиотерапевты должны предоставить список упражнений, которые можно выполнять дома. Также важно изучить методы подъема и упражнения, чтобы уменьшить травмы на рабочем месте. Поясничные корсеты подходят только в том случае, если они полезны в рабочих условиях. Регулярное использование поясничных корсетов может ослабить силу кора (спинные и брюшные мышцы) и замедлить выздоровление. Манипуляции на позвоночнике могут быть эффективными для некоторых пациентов с острой болью в пояснице.
Пациенты должны возобновить деятельность как можно скорее. Упражнения — эффективный способ ускорить восстановление и помочь укрепить мышцы спины и живота. Упражнения также помогают снизить риск того, что боль в спине вернется. Врачи или физиотерапевты должны предоставить список упражнений, которые можно выполнять дома. Также важно изучить методы подъема и упражнения, чтобы уменьшить травмы на рабочем месте. Поясничные корсеты подходят только в том случае, если они полезны в рабочих условиях. Регулярное использование поясничных корсетов может ослабить силу кора (спинные и брюшные мышцы) и замедлить выздоровление. Манипуляции на позвоночнике могут быть эффективными для некоторых пациентов с острой болью в пояснице.
Другие нехирургические методы лечения болей в пояснице включают внутридисковую электротермическую терапию (IDET), нуклеопластику и радиочастотное воздействие.
Исследования в области лечения в HSS
В HSS продолжаются исследования по поиску молекулярных способов отсрочить или остановить дегенерацию межпозвонковых дисков, которая может вызывать хроническую боль в спине, например, исследование, проводимое Лабораторией развития и регенерации позвоночника HSS.
Операция при болях в пояснице
Поскольку подавляющее большинство пациентов выздоравливают от боли в пояснице без помощи врача, обоснование выбора операции должно быть убедительным. Восемьдесят процентов пациентов с ишиасом в конечном итоге выздоравливают без хирургического вмешательства.
Тяжелые прогрессирующие заболевания нервной системы, дисфункция кишечника или мочевого пузыря и синдром конского хвоста (описанный выше) составляют наиболее четкие показания к операции на позвоночнике. Операция на спине также рассматривается, если признаки и симптомы пациента хорошо коррелируют с такими исследованиями, как МРТ или электромиограмма (диагностическая процедура для оценки электрической активности нерва, которая может определить, является ли мышечная слабость результатом травмы или проблемы с нервами, контролирующими нервы). эта мышца).
В наиболее серьезных случаях, когда другие методы лечения не помогают, может потребоваться хирургическое вмешательство для облегчения болей, вызванных проблемами со спиной. Некоторые общие процедуры включают в себя:
Некоторые общие процедуры включают в себя:
- Дискэктомия, такая как микродискэктомия или малоинвазивная поясничная дискэктомия – удаление части грыжи диска
- Спондилодез – костный трансплантат, который способствует срастанию позвонков
- Спинальная ламинэктомия – удаление пластинки для создания большего пространства и уменьшения раздражения и воспаления
Обновлено: 15.11.2021
Авторы
Теодор Р. Филдс, доктор медицины, FACP
Лечащий врач, Больница специальной хирургии
Профессор клинической медицины, Медицинский колледж Вейла Корнелла
Статьи по теме
Ссылки и полезные ссылки
- 1, 2. Инсульт, Национальный институт здравоохранения
- Информационный бюллетень по боли в пояснице, Национальный институт неврологических расстройств и инсульта, Национальный институт здравоохранения. Отзыв от 26 июля 2003 г.
- Дейо Р.
 А., Вайнштейн Дж.Н., Боль в пояснице, N Engl J Med, том 344, № 5, 1 февраля 2001 г., стр. 363-370.
А., Вайнштейн Дж.Н., Боль в пояснице, N Engl J Med, том 344, № 5, 1 февраля 2001 г., стр. 363-370.
Боль в пояснице слева внизу: причины, симптомы и лечение
Если вы испытываете боль в пояснице слева внизу, возможно, вы пытаетесь выяснить, что ее вызывает и как избавиться от нее. Вот краткое изложение того, что может вызывать такую боль, как ее обычно диагностируют и какие у вас есть варианты лечения, включая хиропрактику.
Если вы испытываете сильную боль в спине с любым из следующих симптомов или обстоятельств, вам следует подумать о посещении учреждения неотложной помощи или отделения неотложной помощи, чтобы быть в безопасности:
- Боль настолько сильная, что вы не можете продолжать разговор или сосредоточиться
- Затрудненное дыхание
- Продолжающаяся рвота
- Высокая температура или озноб
- Сопутствующая боль в животе или груди
- Кровь в моче или стуле
- Потеря контроля над мочевым пузырем или кишечником
- Болезненное мочеиспускание, неспособность мочиться или неспособность к дефекации
- Острая боль в паху или онемение в паху
- Признаки шока, такие как бледная, липкая кожа, посинение губ и учащенное сердцебиение
- Головокружение, спутанность сознания, помутнение зрения или потеря сознания
- Потеря чувствительности в конечностях, слабость или затруднение движений
- Значительная травма или травма головы, особенно с сильным кровотечением
- Наличие ранее существовавшего серьезного заболевания, например болезни сердца или почек
- Беременность с любым кровотечением, излитием околоплодных вод, необычной болью или сильными схватками
Каковы распространенные причины болей в нижней левой части спины?
Боль в пояснице слева может быть вызвана как внутренними, так и внешними факторами. Давайте рассмотрим оба, чтобы вы лучше поняли, что может ускорить вашу боль. Имейте в виду, что в некоторых случаях боль в пояснице слева может быть вызвана более чем одной причиной, например, спортивной травмой, усугубленной вождением автомобиля, или плохой эргономикой.
Давайте рассмотрим оба, чтобы вы лучше поняли, что может ускорить вашу боль. Имейте в виду, что в некоторых случаях боль в пояснице слева может быть вызвана более чем одной причиной, например, спортивной травмой, усугубленной вождением автомобиля, или плохой эргономикой.
Внешние причины
Упражнения
Упражнения могут иногда вызывать боль в пояснице слева, если вы чрезмерно нагружаете или скручиваете левую сторону тела, что характерно для видов спорта, в которых предпочтение отдается одной стороне, а не другой. Это особенно верно, если речь идет о сгибании и скручивании (см. ниже). К «боковым» видам спорта относятся:
- Ракетка спортивная
- Хоккей
- Гольф
- Лакросс
- Ограждение
- Бейсбол и софтбол
- Крикет
Боль в мышцах, связанная с физическими упражнениями, обычно наблюдается, когда вы возобновляете занятия после перерыва, пробуете новый вид спорта или повышаете уровень своих тренировок в существующем виде спорта. Особенно уязвимы воины выходного дня, которые целыми днями сидят в офисе и занимаются спортом только в выходные дни.
Особенно уязвимы воины выходного дня, которые целыми днями сидят в офисе и занимаются спортом только в выходные дни.
Часто боль при физической нагрузке связана с воспалением или напряжением мышц или мягких тканей, однако возможно, что она также может быть связана с повреждением позвоночника (см. ниже).
Сгибание и скручивание
Не только занятия спортом могут вызывать боль в нижней части спины, связанную с наклонами и скручиваниями. Работа во дворе или в саду, напряженная работа по дому, подъем маленьких детей и однообразная работа могут вызвать проблемы со спиной, если они выполняются чрезмерно или без должной формы (например, при подъеме тяжестей используются большие мышцы бедра и брюшного пресса).
Боль в пояснице, возникающая в результате сгибаний и скручиваний, может возникнуть внезапно, например, когда вы поднимаете что-то намного тяжелее, чем обычно, или она может развиваться постепенно после дня или более нагрузки. Как и боль, связанная с физическими упражнениями, она может затрагивать только мягкие ткани или включать повреждение позвоночника.
Падение или травма
Падение или травма спины, например, удар бейсбольным мячом, могут легко вызвать боль в пояснице слева, если вы при этом ударите себя по спине. Эти виды травм наблюдаются в спорте, а также дома и на работе, включая падения на лестнице, в ванне и на обледенелых тротуарах.
Обычно вы знаете, что вызывает боль в спине при таком типе травмы. Однако имейте в виду, что при некоторых обстоятельствах вам даже не нужно падать, чтобы повредить спину; если вы начнете скользить, вы можете собраться, пытаясь предотвратить падение, и таким образом пораниться.
Вождение автомобиля
Боль в пояснице слева может быть вызвана вождением автомобиля, независимо от того, ездите ли вы слишком много каждый день или просто совершаете одну длительную поездку, например, в отпуск. Люди, которые занимаются вождением в рамках своей работы, например, продавцы и доставщики, особенно подвержены проблемам со спиной, связанными с вождением, как и люди, которые ездят в пробках с механической коробкой передач, которая требует много времени на сцепление.
Боль в пояснице слева от вождения может поражать седалищный нерв, который проходит от нижней части спины до каждой ноги. Поэтому боль может также ощущаться в ягодицах, ногах и внешней стороне лодыжки.
Плохая рабочая эргономика
Боль от плохой рабочей эргономики часто бывает симметричной, но она может быть сосредоточена в нижней левой части спины, если вы предпочитаете одну сторону больше, чем другую. Это может быть:
- Сидение со скрещенными ногами
- Использование кресла с плохой поясничной поддержкой
- Выполнение повторяющихся движений одной рукой (например, с помощью мыши или разговора по телефону)
- Скручивание для выполнения задач (например, постоянно тянуться за принтером или телефоном)
- Долгое стояние на работе
Этот тип боли в спине обычно появляется постепенно, но вы можете увидеть ее внезапное появление, если что-то изменится в вашей рабочей среде или обязанностях.
Сон в неправильном положении
Вы когда-нибудь просыпались после глубокого сна и чувствовали боль в спине или шее? Сон в неправильном положении может определенно вызвать боль в нижней части спины слева, особенно если вы сохраняете это положение в течение нескольких часов подряд или засыпаете вне своей кровати, например, на диване или в кресле. Неправильная поверхность для сна также может способствовать этому типу болей в спине.
Повреждение позвоночника
У вас может быть повреждение позвоночника, которое также может вызвать боль в пояснице слева. Иногда это повреждение связано с одной из перечисленных выше проблем, а в других случаях оно существует само по себе. Три наиболее распространенных типа повреждения позвоночника, которые вызывают боль в пояснице, включают:
- Дисфункция крестцово-подвздошного сустава: воспаление крестцово-подвздошного сустава в месте соединения позвоночника с тазом
- Грыжа поясничного отдела позвоночника: выпячивание одного из амортизирующих дисков в нижней части позвоночника
- Остеоартрит фасеточных суставов: артрит хрящей между костями и связками позвоночника
Хотя иногда вы можете внезапно почувствовать боль в пояснице из-за повреждения позвоночника, обычно это не острое состояние, а медленное течение.
Внутренние причины
Заболевание или закупорка кишечника
Хроническое заболевание кишечника, чаще всего неспецифический язвенный колит, а также закупорка кишечника могут вызвать боль в пояснице слева. При поражении толстой кишки (толстой кишки) эта часть спины также может болеть. В то время как непроходимость кишечника сопровождается сильным запором, потому что ничего не движется по толстой кишке, язвенный колит обычно сопровождается болью в спине и следующими симптомами:
- Диарея
- Спазмы
- Боль в прямой кишке
- Потеря веса
- Боль в животе
Беременность
Беременность может вызвать боль в пояснице, особенно когда плод растет и тянет тело матери. Положение ребенка также может вызывать боль, так как крошечные ручки и ножки или головка ребенка давят на заднюю стенку матки. Слабая сила кора, перенапряжение, неудобная обувь и длительное стояние могут спровоцировать или усугубить боль в пояснице слева. Когда схватки начинаются до родов, также может возникнуть боль в спине.
Когда схватки начинаются до родов, также может возникнуть боль в спине.
Гинекологические заболевания
Различные гинекологические заболевания могут вызывать боль в пояснице слева. В дополнение к менструации и овуляции, которые могут вызвать предсказуемую и преходящую боль в пояснице, миома и эндометриоз также могут вызывать боль внизу слева.
Эндометриоз — это когда избыточная маточная ткань разрастается за пределами матки. Обычно это связано с болью в животе, болезненными менструальными циклами и усталостью. Миомы — это доброкачественные новообразования, растущие внутри матки, которые также вызывают частое мочеиспускание, болезненные половые сношения и аномальные менструации.
Инфекция почек
Ваши почки расположены в правом и левом боку, ближе к задней части тела. Инфекции почек начинаются в другом месте мочевыделительной системы, например, в мочевом пузыре, и прогрессируют в почки, обычно при отсутствии лечения или неадекватном лечении антибиотиками. Другие симптомы почечной инфекции помимо боли в спине включают:
Другие симптомы почечной инфекции помимо боли в спине включают:
- Тошнота
- Рвота
- Болезненное мочеиспускание
- Лихорадка
- Боль в бедре
- Боль, усиливающаяся при движении или надавливании
Камни в почках
Камни в почках образуются, когда моча не может достаточно быстро растворить кристаллообразующие элементы, такие как кальций, или когда моча не способна предотвратить соединение кристаллов с образованием более крупных камней. Боль от камней в почках может быть вызвана движением камня внутри почки или перемещением камня по мочеточнику — трубке, которая с каждой стороны соединяет мочевой пузырь с почкой.
Камни в почках могут вызывать ужасную боль в пояснице слева, а также болезненное мочеиспускание, неспособность мочиться, тошноту, рвоту и кровь в моче. Если вы действительно видите кровь в моче, это называется макроскопической гематурией. У вас также может быть кровь в моче, которую нельзя увидеть невооруженным глазом, иначе называемая микроскопической гематурией.
Панкреатит
Поджелудочная железа вырабатывает инсулин для регулирования уровня сахара в крови, а также вырабатывает пищеварительные ферменты для расщепления пищи. Панкреатит может быть вызван многочисленными факторами, в том числе некоторыми лекарствами, такими как лактаза при непереносимости лактозы. Он характеризуется тупой болью в спине внизу слева, которая часто усиливается во время еды, особенно после употребления продуктов с высоким содержанием жиров.
Как диагностируется боль в спине?
Диагностика боли в спине начинается с опроса пациента о деятельности, образе жизни и состоянии здоровья. Как вы можете видеть из приведенного выше списка, несколько факторов могут вызывать боль в нижней части спины слева, поэтому ваш врач или мануальный терапевт постараются сузить круг возможных факторов в вашей ситуации.
Поскольку хиропрактики специализируются на лечении проблем со спиной, они часто умеют задавать правильные вопросы, чтобы встать на правильный путь. Типичные вопросы включают:
Типичные вопросы включают:
- Когда появилась боль? Что вы делали в то время?
- От чего становится лучше или хуже?
- Что это за боль? Он острый и похожий на нож или тупой и пульсирующий?
- Где находится боль? Он излучает где-нибудь еще?
- Насколько сильна боль? Вас могут попросить оценить его по шкале от 1 до 10.
- Боль приходит и уходит или она постоянна?
- Какие упражнения вы делаете?
- Вы проводите много времени сидя, стоя, за рулем и т. д.?
- Какой матрас вы используете? Как качество вашего сна?
- Есть ли у вас какие-либо заболевания или вы беременны?
- Какие лекарства или добавки вы принимаете?
- Что еще может иметь отношение к вашей боли?
Медицинский осмотр также важен. Хиропрактик или другой практикующий врач захочет пропальпировать (потрогать) область, чтобы увидеть, провоцирует ли она боль и где локализуется боль. Они захотят увидеть, ограничивает ли это другую мобильность.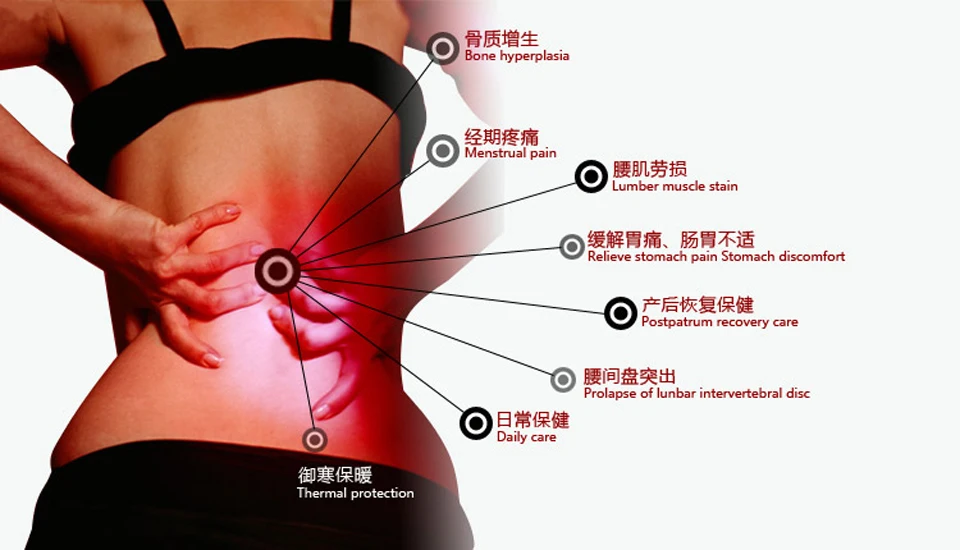 Они могут захотеть проверить ваши жизненные показатели или проверить наличие сопутствующей боли в другом месте, например, в животе.
Они могут захотеть проверить ваши жизненные показатели или проверить наличие сопутствующей боли в другом месте, например, в животе.
Иногда также необходима медицинская визуализация, чтобы увидеть, что происходит внутри тела. Это может включать рентген (рентгенограммы), ультразвук или компьютерную томографию, многие из которых в наши дни используются как хиропрактиками, так и врачами. Также могут потребоваться анализы крови, например, при подозрении на панкреатит.
Какие у вас есть варианты лечения боли в пояснице?
К счастью, сегодня существует множество вариантов неинвазивного лечения, и только в редких случаях при болях в нижней части спины требуется хирургическое вмешательство. Лечение основывается на диагнозе практикующего врача и может включать любое из следующего:
- Отдых и избегание деятельности, связанной с болью
- Ледяная или тепловая терапия
- Хиропрактика
- Лечебный массаж
- Эргономическая оценка
- Растяжка или йога
- Работа с квалифицированным персональным тренером
- Сеансы лечебной физкультуры
- Акупунктура
Вы страдаете от болей в пояснице слева? Не позволяйте боли стать привычкой или управлять вашей жизнью.

 Болезнь вызвана неправильным оттоком крови. Стоит немедленно обратиться к врачу. Когда больной не может самостоятельно встать с кровати из-за сильных болей, то возможно развитие заворота селезенки. Диагноз крайне опасен при отсутствии лечения.
Болезнь вызвана неправильным оттоком крови. Стоит немедленно обратиться к врачу. Когда больной не может самостоятельно встать с кровати из-за сильных болей, то возможно развитие заворота селезенки. Диагноз крайне опасен при отсутствии лечения. При диарее органы малого таза сильно перегружены, вследствие чего боль в левом паху у женщины появляется в большинстве случаев. Пациента беспокоит вздутие живота, схваткообразные боли, тошнота и рвота, отсутствие аппетита, общая слабость.
При диарее органы малого таза сильно перегружены, вследствие чего боль в левом паху у женщины появляется в большинстве случаев. Пациента беспокоит вздутие живота, схваткообразные боли, тошнота и рвота, отсутствие аппетита, общая слабость.


 А., Вайнштейн Дж.Н., Боль в пояснице, N Engl J Med, том 344, № 5, 1 февраля 2001 г., стр. 363-370.
А., Вайнштейн Дж.Н., Боль в пояснице, N Engl J Med, том 344, № 5, 1 февраля 2001 г., стр. 363-370.