Содержание
Скованность в ногах
- Главная
- Симптомы варикоза
- Скованность в ногах
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время. Или позвоните нам по телефону +7(495) 967-94-42 Я согласен на обработку персональных данных |
Описание
В возрасте люди обнаруживают, что появляется скованность в ногах после трудового дня или продолжительных прогулок. Сначала нет никаких внешних проявлений – просто нижние конечности становятся тяжелыми и неподвижными.
Постепенно даже минимальные физические нагрузки в виде плавания или пробежки усиливают симптоматику, что свидетельствует о развитии патологических процессов.
Кровообращение в организме представляет собой сложный процесс, в котором участвует сердце, артерии, клапаны и т.д. Кровь проходит через силу гравитации, в чем ей помогают клапаны. Если происходят сбои в системе, то она уже не может возвращаться с оптимальной скоростью. Это приводит к застою, что и вызывает скованность в ногах. Постепенно проявляются и визуальные симптомы в виде отечности, расширенных вен и изменения цвета эпидермиса.
Из-за чего снижается подвижность?
- Лишний вес.
- Отсутствие или переизбыток нагрузки на ноги.
- Заболевания сердечно-сосудистой системы.
- Проблемы с суставами.
- Сахарный диабет.
- Прием сильнодействующих препаратов.
- Гормональные изменения.
- Повышенная свертываемость крови.
Главной причиной являются заболевания вен нижних конечностей. Скованность в ногах появляется из-за тромбоза, хронической венозной недостаточности или варикоза.При этом на начальной стадии невозможно увидеть внешние проявления в виде посинения или побледнения кожных покровов, отечности, снижения температуры, расширенных вен или сосудистых звездочек.
Высокие физические нагрузки
Физкультура еще никому не навредила. Даже интенсивные поездки на велосипеде или заплывы в бассейне не могут отрицательно влиять на состояние здоровья. Наоборот, адекватная физическая нагрузка разгоняет кровь и улучшает циркуляцию, что очень полезно для здоровья.
Отсутствие нагрузки приводит к застою крови. Причем некоторые люди не могут избежать отрицательного воздействия, потому что оно связано с профессиональной деятельностью. Водители, программисты, парикмахеры, продавцы, охранники или хирурги подвержены варикозному заболеванию. Скованность в ногах появляется при статических и динамических нагрузках (весь день за компьютером или стоя за кассой).
Тяжелые виды спорта могут отрицательно сказаться на состоянии вен и клапанов. Сюда стоит отнести тяжелую атлетику и пауэрлифтинг. Спортсмены работают с огромными весами, поэтому им в обязательном порядке нужно периодически посещать флеболога. Подробнее о консультации врача флеболога
Сюда стоит отнести тяжелую атлетику и пауэрлифтинг. Спортсмены работают с огромными весами, поэтому им в обязательном порядке нужно периодически посещать флеболога. Подробнее о консультации врача флеболога
Беременность и контрацептивы
По статистике гораздо чаще скованность в ногах встречается у женщин. Это не всегда обусловлено генетикой и связано с образом жизни.
Проблемы появляются из-за ношения неудобной обуви на высоких каблуках. Но основной причиной является смещение гормонального баланса. Это происходит как во время менструального цикла, так и при беременности. На изменения гормонального баланса может повлиять прием противозачаточных средств. Если вы попадаете в группу риска, то периодически сдавайте анализы, проводите УЗИ и посещайте флеболога.
Адаптация к окружающей среде
Появиться скованность в ногах может во время отдыха в южных странах. Многие любят отправляться в Египет или Таиланд в период суровых морозов и берут отпуск в январе или феврале. Резкая смена климата шокирует организм, поэтому меняется метаболизм и ускоряется задержка или сжигание жидкости. Все это приводит к временным патологическим процессам в венах нижних конечностей.
Резкая смена климата шокирует организм, поэтому меняется метаболизм и ускоряется задержка или сжигание жидкости. Все это приводит к временным патологическим процессам в венах нижних конечностей.
Этому подвержены не только любители путешествий, но и все люди. Организм перестраивается в летнее время года. Это можно заметить по отсутствию голода и усилению жажды (нехватка воды). Нарушения кровообращения обратимы и прием разжижающих кровь препаратов нецелесообразен (достаточно проконсультироваться у флеболога).
Лишний вес
При избыточном весе увеличивается нагрузка на ноги, но это не основной фактор. Скованность в ногах появляется из-за увеличения межтканевой жидкости и объема крови в целом. К тому же, затрудняется передвижение крови из-за слоя жира, который создает лишнюю нагрузку на вены. Решение проблемы элементарное – нужно избавиться от вредных привычек, сбалансировать рацион и заниматься спортом.
Чтобы исключить сердечно-сосудистые и венозные заболевания, нужно пройти комплексное медицинское обследование.В противном случае, вы будете бороться с симптоматикой, а не с корнем проблемы.
Заболевания сердца
К отечности и снижению подвижности может привести кардиомиопатия. Существует рестриктивная, дилатационная и гипертрофическая кардиомиопатия. Каждый тип заболевания имеет свою симптоматику:
- Гипертрофическая приводит к обморокам, одышке болям и ускоренному сердцебиению. Со временем вызывает скованность в ногах.
- Рестриктивная вызывает одышку и сильную отечность нижних конечностей. На начальных этапах протекает без выраженных симптомов.
- Дилатационная приводит к повышенной утомляемости, отечности посинению и побледнению эпидермиса.
Привести к снижению подвижности может и хроническая сердечная недостаточность. Она имеет целый спектр симптомов:
- Быстрая утомляемость.
- Отечность.
- Изменение цвета кожи.
- Выпадение волос и изменение формы ногтей.

- Одышка.
- Сухой кашель.
- Скованность в ногах.
Заболевания вен и артерий
Вредные привычки и нездоровый рацион приводят к повышению плохого холестерина и образованию бляшек внутри артерий. Из-за повышения твердости и толщины сосудистых стенок человек начинает ощущать болевые ощущения в икрах. Они проявляются даже при минимальной физической нагрузке (во время ходьбы). Основной признак – снижение температуры конечностей без видимых причин (даже летом).
Вызвать скованность в ногах может эндартериит, который приводит к воспалительным процессам в тканях. Человек ощущает сковывание и болевые ощущения. Основным признаком заболевания является нестабильность. Человек может пройти 50 метров, но после этого появляется зуд, боль, сковывание и т.д. После отдыха он вновь может пройти аналогичное расстояние, но симптомы снова возвращаются.
Самым распространенным венозным заболеванием является варикоз, с которым чаще всего сталкиваются женщины. Расширение вен не сразу видно невооруженным глазом, но человек начинает ощущать:
Расширение вен не сразу видно невооруженным глазом, но человек начинает ощущать:
- Отечность, боль и скованность в ногах.
- Жжение.
- Ночные судороги.
- Снижение физической активности (слабость в нижних конечностях).
Точно выявить стадию варикозного расширения вен можно лишь на дуплексном сканировании или УЗИ. Заболевание может никак не проявляться в течение долгих лет. Ускорить его развитие может генетическая предрасположенность, лишний вес, гормональные изменения, отсутствие или переизбыток физической нагрузки и другие факторы.
Скованность в ногах – опасный признак
Чтобы защитить свое здоровье и узнать причину проблемы, посетите специалиста. Центр флебологии «Первый Флебологический Центр» выполняет комплексный медицинский осмотр. Проверяется состояние вен, сосудов и клапанов. Для вас мы подберем оптимальную схему лечения, которая непременно даст положительный результат. Запишитесь на прием по телефону прямо сейчас.
Запишитесь на прием по телефону прямо сейчас.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время. Или позвоните нам по телефону +7(495) 967-94-42 Я согласен на обработку персональных данных |
Поделиться
Назад к списку
Болят колени: причины и лечение
Колени могут болеть в любом возрасте и по самым разным причинам, даже из-за ношения неподходящей обуви.
Дело в том, что ежедневно на коленные суставы оказываются нагрузки. Они могут быть легкими, например при ходьбе, и сильными – при регулярных занятиях спортом, частых ушибах, переносе тяжестей и пр.
Однако не только физические нагрузки и травмы – причины болей. Ими могут быть воспалительные заболевания и даже опухоли.
В любом случае, боль в колене – это признак патологических процессов и повод обратиться к врачу.
Почему болят колени
Основными причинами, по которым болят колени, являются:
Травмы
Чаще всего они встречаются у легкоатлетов и футболистов из-за постоянного трения надколенника о кость бедра, а также частых падений и ударов. Однако в особой группе риска непрофессиональные спортсмены, которые могут повредить колени из-за неправильной техники бега.
Однако в особой группе риска непрофессиональные спортсмены, которые могут повредить колени из-за неправильной техники бега.
Классификация травм: ушибы, вывихи коленной чашечки (реже колена), разрывы связок, переломы и повреждения мянисков. Чаще всего их сопровождает ноющая боль в коленях.
Воспалительные процессы
Привести к ним могут хронические травмы, аллергические реакции, нарушения обменных процессов и инфекции. Последние могут распространяться даже из-за царапины. Зачастую патологии сопровождаются накоплением жидкости в суставе. В частности, при тандените боли локализуются чуть ниже колена и усиливаются при сгибании-разгибании.
К ним относятся: артрит, липоартрит, бурсит, синовит и тендинит.
Аутоимунные заболевания
В большинстве своем это хронические болезни, которые возникают из-за того, что организм начинает вырабатывать антитела к здоровым клеткам и тканям. Собственная иммунная система начинает воспринимать суставы как врагов и атакует их.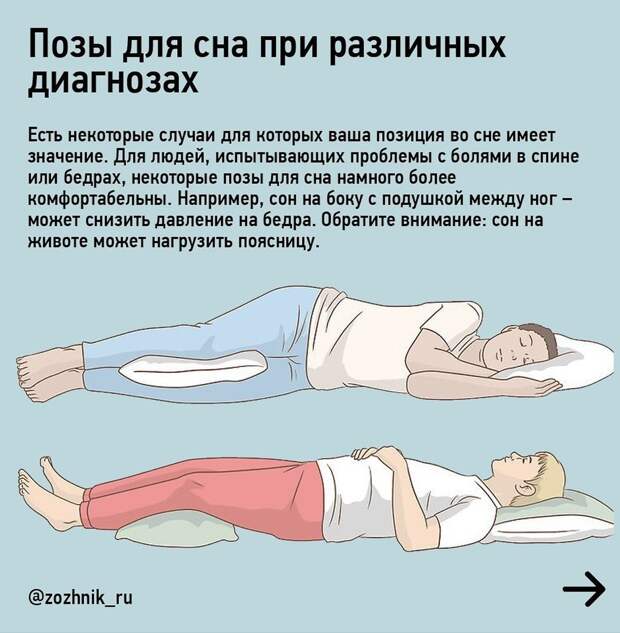
По этой причине могут возникать следующие заболевания: ревматизм, ревматоидный артрит, реактивный артрит.
Дегенеративные изменения тканей
Связаны с процессами старения и изнашиванием суставов. Чаще всего встречаются у пожилых людей. Обратить эти изменения вспять невозможно, но лечить необходимо, чтобы не доводить проблему до хирургического вмешательства.
Виды дегенеративных нарушений: остеоартроз, остеохондропатия, менископатия, тендопатия.
Опухоли и образование кисты
Они поражают сустав и околосуставные ткани из-за чего и возникает боль. В частности, неприятные ощущения сзади колен могут быть симптомом образования кисты. Однако болеть колени могут и из-за других онкопроцессов: рак молочной железы, рак легкого и пр.
Классификация заболеваний: киста Бейкера, доброкачественные и злокачественные опухоли.
Психосоматика
В этом случае эмоциональные переживания трансформируются в физические ощущения. То есть боли напрямую зависят от психологических факторов. Их особенность в том, что они непостоянны, не связаны с физическими нагрузками и другими провоцирующими факторами.
Их особенность в том, что они непостоянны, не связаны с физическими нагрузками и другими провоцирующими факторами.
К какому врачу обратиться
Выбор врача напрямую зависит от причин болей. Если вы раньше не сталкивались с подобными проблемами, то лучше всего начать с похода к терапевту. Он проведет осмотр и поставит предварительный диагноз, на основании которого направит к специалисту узкого профиля.
Итак, какие доктора помогают при болях в коленях:
Травматолог
Если вы заметили, что болезненные ощущения появились после ушиба, падения или другой травмы, то лучше сразу обратиться к этому специалисту.
Хирург
При более серьезных проблемах, например при разрыве связок или мяниска, уже не обойтись без помощи хирурга. Также записаться к нему на прием следует при острой боли и опухоли колена, сопровождающейся повышенной температурой.
Невролог
Этот специалист помогает восстановить нормальную работу коленного сустава, которая может быть нарушена в результате длительного периода неподвижности, например после перелома.
Ревматолог
Если причина болей в колене – аутоимунное заболевание или начальная стадия остеоартроза, то помочь может именно этот врач. Однако при серьезных деформациях костно-мышечной системы нужно идти к ортопеду.
Ортопед
Существует ряд проблем, которые негативно отражаются на состоянии коленных суставов: плоскостопия, искривление позвоночника и ног. В таких случаях справиться с первопричиной болей помогает именно этот специалист.
Инфекционист
К этому врачу следует обратиться, если у вас покраснело колено, и вы предполагаете, что причиной могла стать инфекция. Например, вас укусил клещ, вы поранились при разделывании мяса, вас поцарапало животное и пр.
Массажист и физиотерапевт
Вне зависимости от причины болей эти доктора помогают ускорить выздоровление и избежать проблем с коленными суставами в будущем.
Лечение болей в коленях
Что же лучше помогает при боли в колене? Во-первых, покой. Когда болит коленный сустав, желательно максимально ограничить движение и наложить фиксирующую повязку.
Категорически запрещается использовать согревающие компрессы и массаж. Затем нужно обратиться к врачу, который назначит лечение на основании поставленного диагноза.
Полный комплекс восстановления состоит из приема медикаментов и физиотерапевтических процедур.
Боль в пятке: вы не можете просто «уйти»
Боль в пятке: нельзя просто так уйти
Это камень в пятке вашего ботинка? Нет, скорее всего, это плантарный фасциит, распространенное заболевание, которому подвержены люди любого возраста и образа жизни.
Подошвенный фасциит — это обострение и воспаление соединительной ткани — фасции, соединяющей пяточную кость с основными структурами стопы. При неправильном использовании ткани она может начать отрываться. Результатом является боль, которая может варьироваться от легкой до изнурительной.
Craig Sullivan, DPM
Ортопед Gundersen Prairie du Chien Крейг Салливан, DPM, говорит, что если бы это зависело от него, все бы носили качественные кроссовки с поддержкой свода стопы — постоянно.
«И ходить босиком запрещено», — говорит доктор Салливан. «Ничто не приведет вас в наш офис быстрее, чем шлепанцы или хождение босиком. Вы можете ходить босиком, пока вы спите или под водой».
Доктор Салливан говорит, что боль в ногах, особенно подошвенный фасциит, на самом деле не повод для смеха, но это то, чего большинство из нас может избежать.
К классическим признакам относятся:
- Начало боли в нижней части пятки
- Боль в пятке после бездействия, например, когда вы встаете утром или выходите из машины
По мере циркуляции крови и растяжения мышц боль может утихнуть, но только временно.
- Упражнения на растяжку, особенно напряженные мышцы задней поверхности голени/икр
- Прием противовоспалительных препаратов, таких как аспирин или ибупрофен
- Обувь: «Купите отличную пару кроссовок и прикрепите их к ногам, пока не почувствуете себя лучше», — шутит доктор Салливан.
- Используйте ортопедическую вставку для поддержки свода стопы.
 Ортопеды Gundersen могут предоставить безрецептурные вкладыши высокого качества по конкурентоспособным ценам. Наши ортопеды также могут изготовить вкладыши на заказ.
Ортопеды Gundersen могут предоставить безрецептурные вкладыши высокого качества по конкурентоспособным ценам. Наши ортопеды также могут изготовить вкладыши на заказ.
Если эти меры не облегчают боль, д-р Салливан говорит, что следующие этапы могут включать физиотерапию, ношение ночной шины, инъекции кортикальных стероидов, иммобилизацию стопы и (редко) хирургическое вмешательство для удлинения связки, чтобы она не оттягивая мышцу.
«Мы будем рады видеть вас в клинике», — говорит доктор Салливан. «Мы были бы еще счастливее, если бы увидели, что вы носите хорошую пару туфель».
Чтобы быть на шаг впереди своей боли в ногах, запишитесь на прием к одному из наших ортопедов Gundersen в ближайшем к вам месте.
Статьи по Теме
Будьте здоровы
Как справиться со стрессом во время отпуска
Праздники могут быть стрессовыми. Вот несколько способов уменьшить стресс для себя и своей семьи в этот праздничный сезон.
Вот несколько способов уменьшить стресс для себя и своей семьи в этот праздничный сезон.
Будьте здоровы
Советы по грудному вскармливанию на праздники
Кормить грудью во время отпуска? Используйте эти советы, чтобы поддерживать выработку молока, снизить уровень стресса и сделать вас и вашего ребенка счастливыми и здоровыми.
Будьте здоровы
Почему важно радоваться мелочам
Часто в промежутках между крупными событиями развиваются отношения между родителями и детьми и создаются воспоминания.
Будьте здоровы
Помогите подростку стать безопасным водителем
Семьдесят пять процентов автомобильных аварий со смертельным исходом среди подростков связаны с неосторожным или рассеянным вождением. Вот что вы можете сделать, чтобы обезопасить себя.
Вот что вы можете сделать, чтобы обезопасить себя.
Westpoint Health — Подошвенный фасциит
Подошвенный фасциит, также известный как подошвенная фасциопатия или подошвенная боль в пятке, является распространенным заболеванием, вызывающим боль в пятках и подушечках стоп. Обычно это происходит из-за раздражения подошвенной фасции, которая представляет собой толстую структуру, похожую на связку, покрывающую нижнюю часть наших стоп, но также может быть вызвано раздражением костей (пяточные шпоры), мышц стопы или даже нервов стопы. . Поскольку все эти состояния часто связаны между собой, а методы лечения схожи, эксперты стали называть это состояние подошвенной болью в пятке.
Есть ли у меня подошвенный фасциит?
Подошвенный фасциит и подошвенная боль в пятке почти всегда сопровождаются болью в нижней части стопы вокруг пятки. Если вы также замечаете боль, когда впервые встаете с постели утром или после долгого сидения, скорее всего, она у вас есть. Многие люди описывают это чувство как ходьбу по стеклу каждый раз, когда они встают утром. Если вы также можете надавить на пятку и почувствовать действительно болезненную область именно там, где подошвенная фасция соприкасается с костью, то это еще более вероятно!
Если вы также замечаете боль, когда впервые встаете с постели утром или после долгого сидения, скорее всего, она у вас есть. Многие люди описывают это чувство как ходьбу по стеклу каждый раз, когда они встают утром. Если вы также можете надавить на пятку и почувствовать действительно болезненную область именно там, где подошвенная фасция соприкасается с костью, то это еще более вероятно!
Как правило, сканирование стопы не требуется, но рентген, УЗИ, КТ и МРТ могут сообщить нам о наличии костных шпор, стрессовых переломов пяточной кости или даже прорывает подошвенную фасцию. Если вы страдаете этим заболеванием в течение длительного времени и безуспешно пробовали многие вещи, то сканирование — хорошая идея, чтобы разобраться в этом. Однако, если вы впервые испытываете боль в ногах, часто лучше сначала попробовать какое-то лечение, так как у них высока вероятность того, что они сработают для новичков.
Что вызвало мой подошвенный фасциит?
Существует множество причин подошвенного фасциита и подошвенной боли в пятке, и большинство из них связано с действиями, которые раздражают структуры мягких тканей (кости, связки, мышцы, сухожилия и фасции) стопы.
Наши физиотерапевты, мануальные терапевты и специалисты по лечебной физкультуре в Westpoint Health обычно наблюдают у людей с подошвенным фасцитом следующие закономерности:
- Увеличение веса: увеличение веса приводит к большему напряжению ног.
- Внезапное изменение активности: например, поездка за границу и много прогулок или внезапное начало новой программы ходьбы/бега.
- Ходить босиком много твердых полов.
- Ношение обуви с плохой поддержкой: например, эластичной, гибкой обуви (нам не нравятся Sketchers!), или обуви, которая слишком велика или слишком старая.
- Плоскостопие (pes planus), когда свод стопы низкий и обеспечивает меньшую поддержку.
- Плохая механика бега: когда спортсмены, занимающиеся бегом с пятки, чаще жалуются на боль в пятке.
Плоская стопа — медицинский термин, обозначающий плоскостопие, при котором нормальный свод стопы уменьшен.
Лечение подошвенного фасциита
Когда дело доходит до лечения подошвенного фасциита и подошвенной боли в пятке, существует множество способов, которые могут помочь, например, тейпирование, ортопедические стельки, подпяточники, иглоукалывание, сухие иглы, ударно-волновая терапия, массаж, перекатывание ноги на бутылку с водой со льдом, растяжку, укрепляющие упражнения, лазерную терапию, ношение лучшей обуви, ночные шины и даже специальные носки.
Этот список действительно можно продолжать и продолжать, но самая трудная часть – выяснить, какая лечебная смесь подходит для каждого человека. В Westpoint Health мы начинаем с 5 рекомендуемых методов лечения людей с подошвенной болью в пятке, которые были рекомендованы экспертами в недавнем исследовании 2021 года:
- Обучение: носить поддерживающую обувь, постепенно повышая уровень активности, длительный перерыв или снижение уровня активности, если есть признаки переутомления.
- Растяжка: нацелена на стопы, икроножные мышцы и мышцы подколенного сухожилия, особенно утром перед тем, как встать с постели, чтобы уменьшить ощущение ходьбы по стеклу.
- Лента: поддерживает своды стопы. Облегчение боли может указывать на то, что ортопедические стельки могут быть полезны в качестве долгосрочного решения.
- Ударно-волновая терапия: доказано, что она эффективна при стойких случаях подошвенного фасцита.
- Индивидуальные ортопедические стельки: например, термоформуемые ортопедические стельки, которые наши физиотерапевты и мануальные терапевты могут изготовить для вас, или работающие с нашей сетью местных ортопедов, которые могут помочь создать более совершенные и технические ортопедические стельки для сложных и сложных случаев.

Наши физиотерапевты и мануальные терапевты могут подобрать индивидуальные термоформируемые ортопедические стельки для лечения подошвенного фасциита.
Другие вещи, на которые мы обращаем внимание, это то, как вы используете стопу в настоящее время, и мы можем порекомендовать вам сделать следующее:
- Модификация активности: например, ношение тапочек внутри с более поддерживающим сводом стопы (если вам нравится больше ходить босиком).
- Изменения в упражнениях: например, вдвое сократить текущую дистанцию ходьбы или бега и медленно добавлять +10% каждую неделю. Мы также можем порекомендовать сделать перерыв в упражнениях с отягощениями, чтобы стопа успокоилась, и вместо этого временно переключиться на плавание, езду на велосипеде или греблю.
- Укрепление других областей тела: таких как мелкие мышцы стопы, икроножные мышцы и мышцы голени, подколенные сухожилия или ягодичные мышцы. Все они составляют заднюю цепь вашего тела, и все они работают как команда, когда вы используете ногу.


 При этом на начальной стадии невозможно увидеть внешние проявления в виде посинения или побледнения кожных покровов, отечности, снижения температуры, расширенных вен или сосудистых звездочек.
При этом на начальной стадии невозможно увидеть внешние проявления в виде посинения или побледнения кожных покровов, отечности, снижения температуры, расширенных вен или сосудистых звездочек.
 В противном случае, вы будете бороться с симптоматикой, а не с корнем проблемы.
В противном случае, вы будете бороться с симптоматикой, а не с корнем проблемы.

 Ортопеды Gundersen могут предоставить безрецептурные вкладыши высокого качества по конкурентоспособным ценам. Наши ортопеды также могут изготовить вкладыши на заказ.
Ортопеды Gundersen могут предоставить безрецептурные вкладыши высокого качества по конкурентоспособным ценам. Наши ортопеды также могут изготовить вкладыши на заказ.
