Содержание
Антисептическое средство МосФарма «ИХТИОЛ» — «Нарывает палец возле ногтя на руке, гной, что делать и к кому обратиться? Панариций на пальце лечение в домашних условиях ихтиоловой мазью и к чему все это привело… СТРАШНЫЕ ФОТО палец после операции вскрытия панариция»
Всем доброго времени суток!
Недавно познакомилась с такой неприятной вещью, как ПАНАРИЦИЙ. И никак не думала, что безобидная припухлость на пальце может привести к страшным последствиям.
Начиналось всё с того, что мой безымянный палец покраснел возле ногтя, стал болеть, появился отек и еще пока не было явного нагноения. Вроде заусениц я не отрывала, причиной возникновения нарыва могли послужить мелкие ранки, трещинки у ногтя, через которые внутрь попала инфекция.
Если бы я сразу обратилась к хирургу с этой проблемой, то не было бы никаких операций, а я вместо этого стала читать статьи в интернете: нарывает палец, что делать? Панариций лечение в домашних условиях. ..
..
Нарывает палец у ногтя на руке
Рецептов по устранению проблемы в интернете было множество, рекомендовали распаривать палец в теплой воде с содой, солью, прикладывать мать-и-мачеху (которую иди поищи зимой), прикладывать лук, смазывать йодом и зеленкой.
Из мазей предлагалось на выбор: ихтиоловая мазь или мазь Вишневского.
Далее я пошла со своей проблемой в аптеку, показала там свой палец и фармацевт мне посоветовала ихтиоловую мазь, так она у меня и появилась.
Полное наименование:
- Мазь для наружного применения ИХТИОЛ / ИХТАММОЛ МосФарма 20% 30 г
Противовоспалительное средство для местного применения
Цена — 83 рубля
Место покупки: аптека для бережливых
ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ
Состав:
Активное вещество: Ихтаммол (ихтиол) 10,0 г или 20,0 г
Вспомогательное вещество: Вазелин 90,0 г или 80,0 г
Описание:
Мазь темно-бурого цвета со своеобразным запахом.Фармакотерапевтическая группа:
Противовоспалительное средство для местного применения.Фармакологические свойства:
Противовоспалительное средство, оказывает противомикробное (бактерицидное в отношении Staphylococcus aureus и Streptococcus pyogenes), кератопластическое действие. Ускоряет созревание фурункулов.Фармакокинетика: Абсорбция низкая.
Показания к применению: Рожа, экзема, пиодермия (в т.ч. фурункулез).
Противопоказания: Повышенная чувствительность к препарату.
Применение при беременности и в период лактации:
В период беременности и лактации назначение препарата показано, если потенциальная польза для матери превосходит возможный риск для плода.Особые указания:
Не допускать попадания мази на слизистые оболочки и в глаза. После нанесения мази тщательно вымыть руки для предотвращения попадания мази в глаза, нос, рот.Способ применения и дозы:
Наружно. Наносят тонким слоем на пораженные участки кожи 1 — 2 раза в день. При необходимости используют повязку.
Продолжительность курса и особенности схемы лечения (и у детей, и у взрослых) необходимо согласовать с врачом.Побочное действие:
Возможны местные аллергические реакции. Если любые из указанных в инструкции побочных эффектов усугубляются, или Вы заметили любые другие побочные эффекты не указанные в инструкции, сообщите об этом врачу.Взаимодействие с другими лекарственными средствами:
Не совместим с растворами йодистых солей, алкалоидами, солями тяжелых металлов.Влияние на способность к управлению транспортными средствами и другими механизмами:
Не влияет.Форма выпуска:
Мазь для наружного применения 10% и 20%. По 25 г в банках оранжевого стекла; по 30 г в тубах алюминиевых. Каждую банку или тубу вместе с инструкцией по медицинскому применению помещают в пачку из картона коробочного.
Допускается банки или тубы с равным количеством инструкций по применению помещать в групповую упаковку.
Упаковка для стационаров. По 1,5 кг в банках с крышками из полиэтилентерефталата или банках из полиэтилентерефталата с крышками из полиэтилена; по 15 кг в мешках из полиэтилена, мешки вкладываются в бидоны металлические.Условия хранения:
В защищенном от света месте, при температуре не выше 20 °С.
ранить в недоступном для детей месте.Срок годности: 5 лет. Не использовать по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек: Без рецепта.
ИЗГОТОВИТЕЛЬ
Изготавливают мазь в Москве на заводе МосФарма.
СРОК ГОДНОСТИ
Достаточно большой, целых 5 лет с момента изготовления. Он указан на коробке.
Дублируется на тубе.
Хранить мазь рекомендуется при температуре не выше 20 °C.
ШТРИХ-КОД
Проверила его на подлинность.
Штрих-код: подлинный, страна-производитель: Россия
ТУБА С МАЗЬЮ
Металлическая туба, к ней с помощью резьбы крепится пластиковый белый колпачок.
Был контроль первого вскрытия.
(Фото сделано сразу, как купила мазь. Хотела написать положительный отзыв, что она мне помогла, но…)
Надо было острым концом колпачка сделать отверстие в тубе, и тогда уже мазь вылезет на свободу.
КОНСИСТЕНЦИЯ
Мазь похожа на растопленный шоколад, вязкая и липкая.
АРОМАТ
Неприятный, пахнет железной дорогой, асфальтом, гудроном. Мне очень не нравится этот запах.
Мне очень не нравится этот запах.
ЦВЕТ
Темно-коричневый, даже пугающий. Мазь очень пачкается и пачкает все вокруг. Когда нанесла ее на палец, то соседний палец тоже в ней запачкался, а когда прилегла на кровать, случайно запачкала наволочку на подушке. Пожалела, что связалась с этой грязной мазью. Потом уже стала забинтовывать палец марлей.
Ихтиоловая мазь и околоногтевой панариций
ПРИМЕНЕНИЕ
Наносила я эту ихтиоловую мазь на место нарыва два дня 2 раза в день, за это время она у меня перепачкала всё вокруг.
РЕЗУЛЬТАТ от применения ихтиоловой мази
Фото сделала, когда сижу уже в очереди к хирургу в поликлинике с острой болью, без проблем дали талончик. Палец загноился, уже виден гной через кожу, еще больше опух, покраснел и побелел, положение сильно усугубилось. При этом боль была не очень сильной, только когда прикасалась к пальцу, тогда было больно.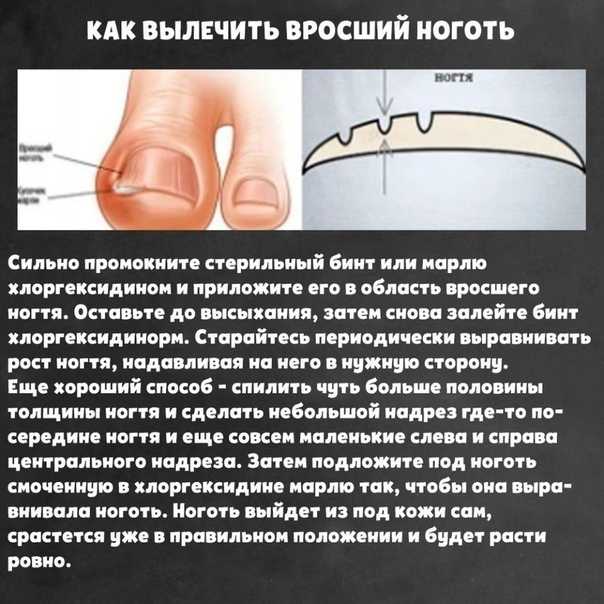 Палец не ныл, не беспокоил по ночам.
Палец не ныл, не беспокоил по ночам.
Хирург была женщина в возрасте. Она посмотрела на палец, сказала, что я поздно пришла. Еще отругала за применение ихтиоловой мази, её нельзя было применять и парить палец тоже нельзя (я этого не делала).
Потом меня пригласили в соседний кабинет на операцию. Предложили прилечь на операционный стол, вкололи обезболивающее. О, как это было больно! Самое болючее в операции вытерпеть укол. Мне кололи даже два укола, не знаю только второй для чего.
А потом уже особо не ощущала боли, палец сильно разрезали, вычистили гной, обработали, нанесли мазь левомеколь и перевязали. Длилась операция около 5-10 минут.
Врач сказала завтра прийти на перевязку, а по приходу домой выпить обезболивающее и приложить лед из холодильника.
В итоге я ехала на автобусе домой и заметила, что палец кровит, запачкал все мои перчатки кровью, надевала на руку целлофановый пакет. Кровил палец очень сильно целые сутки, болел, ныл, мешал спать.
Кровил палец очень сильно целые сутки, болел, ныл, мешал спать.
На утро приехала на перевязку, первая перевязка после операции была самой тяжелой. Размачивали повязку хлоргексидином, так как все присохло. Я утром не позавтракала и даже умудрилась хлопнуться в обморок. С тех пор ходила на перевязки сытая, обязательно завтракала с утра.
На третьей перевязке сказали отмачивать палец в спирте, держать 10 минут, сильно щипало, но уже выглядело не так страшно.
Ходила на перевязки после операции 3 дня, а затем были праздники и сказали перевязываться дома. Это было для меня тяжело, так как видеть свой палец изуродованным очень неприятно.
Дали памятку, как всё правильно делать.
Купила все необходимое в аптеке. Руку в марганцовке не мыла, только держала палец 10 минут в салициловом спирте, затем смазывала фукорцином (он розового цвета), наносила мазь левомеколь (мне сказала медсестра, что эта мазь самая лучшая из всех), бинтовала стерильным бинтом.
СТРАШНЫЕ ФОТО
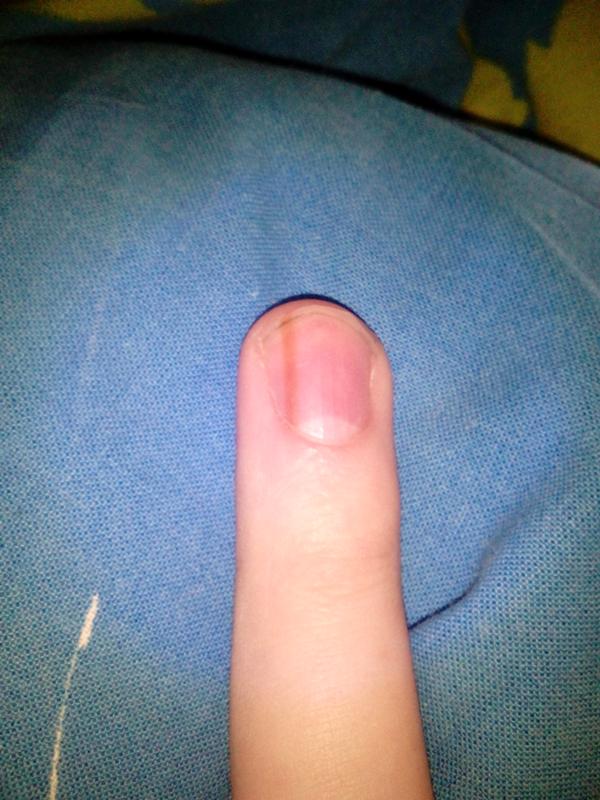
Покажу палец спустя неделю и 1 день после операции. Пришла на очередную перевязку, сказали, что рана подсохла, больше не обрабатывать и ходить без повязки дома, чтобы опухоль спадала и все дальше подсыхало. Почему-то швы не наложили, боюсь, что палец останется таким уродливым, но сказали, что затянется.
Палец спустя 3 недели и 5 дней после операции
Спустя пару лет палец так и не стал прежним, след от операции остался на всю жизнь.
Знаю, что в отзыве не самые приятные снимки, но вдруг если кто-то столкнется с такой проблемой, как у меня, будет знать, что ему предстоит вытерпеть, пережить и увидеть.
ИТОГИ в отношении ихтиоловой мази
Достоинства:
1) Доступная цена;
2) Есть скорее всего в любой аптеке и отпускается без рецепта.
Недостатки:
1) Сделала хуже, не помогла с нарывом пальца возле ногтя;
2) Отвратительный аромат;
3) Пачкает все вокруг.
Вывод. Не советую приобретать ихтиоловую мазь самостоятельно без рекомендации врача. Мне она не помогла с панарицием. Если всё плохо с пальцем, нарывает, то лучше как можно скорее обратиться к хирургу, но будьте готовы к таким последствиям, врач не жалеючи может порезать пальчик / сделать операцию.
А в начале болезни можно попробовать обработать ранку антисептиком, например, мирамистином, а потом нанести фукорцин подсушить и сверху мазь левомеколь, перевязать палец бинтом.
Либо совсем простой способ — часто обрабатывать йодом. Йод меня много раз выручал в такой ситуации.
Всем добра и крепкого здоровья!
Осложнения ран — Клиника 29
Ранения могут сопровождаться разнообразными осложнениями как сразу после нанесения ран, так и в отдалённые сроки.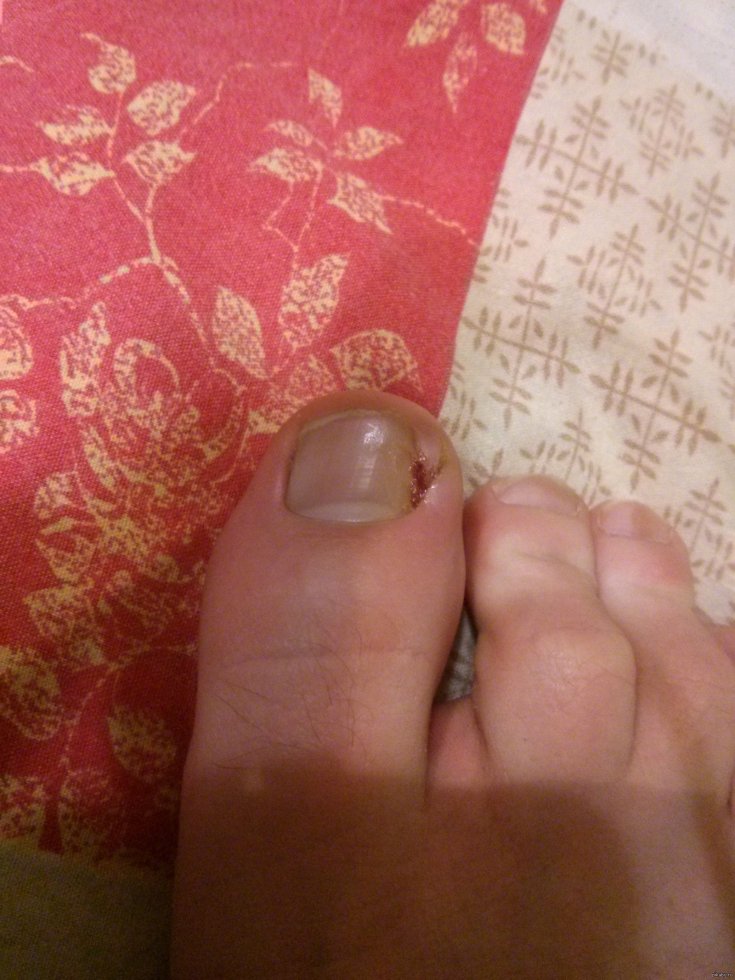 К ним относят:
К ним относят:
- Серому — скопление экссудата в остаточной полости раны. Его инфицирование приводит к нагноению раны. Требует своевременной эвакуации.
- Раневую гематому — образуется вследствие неполной остановки кровотечения. Служит потенциальным очагом инфекции. Напряжённая гематома сдавливает окружающие ткани и приводит к их ишемии. Гематому необходимо удалять с помощью пункции или ревизии раны.
- Некрозы окружающих тканей — развиваются при нарушении кровоснабжения в соответствующей области при травматизации тканей во время операции или неправильном наложении швов. Влажные некрозы кожи необходимо иссекать из-за опасности появления глубоких скоплений гноя. Поверхностные сухие некрозы кожи не удаляют, так как они выполняют защитную функцию.
- Нагноение с последующим развитием абсцессов, флегмон — их развитию способствуют высокий уровень контаминации (загрязнения раны) и высокая вирулентность (агрессивность) попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, хроническое нарушение местного кровоснабжения, общие факторы, влияющие на течение раневого процесса, а также поздняя хирургическая обработка.
 Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Наиболее часто развитие пиогенной (гноеродной) раневой инфекции происходит на 3-5-е сутки после ранения, реже — в более поздние сроки — на 13-15-е сутки. Анаэробная инфекция может развиваться очень быстро, при молниеносных формах она проявляется уже через несколько часов после ранения. Первые симптомы — уплотнение, покраснение и боль. Усиление боли в области раны — ранний, но, к сожалению, часто игнорируемый признак развития инфекции.
Необходима адекватная хирургическая обработка: рану раскрывают, удаляют гной, тщательно промывают, после чего по показаниям дренируют трубчатым дренажем и тампонируют материалом, обладающим сорбционными свойствами. После очищения раны и появления грануляционной ткани накладывают вторичные швы либо стягивают края раны лейкопластырем.
- Расхождения краёв раны могут возникнуть в случаях, когда прилагаемые внешние силы превосходят её прочность.
 Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём.
Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём. - Нагноение послеоперационных ран. Среди всех послеоперационных осложнений хирургическая инфекция занимает первое место и составляет 32-75%. После плановых оперативных вмешательств инфекционные осложнения возникают в 6,5% случаев, после экстренных — более чем в 12%
Проявления послеоперационной раневой инфекции не имеют специфических симптомов относительно любой другой раневой инфекции. Среди местных симптомов выделяют отек и гиперемию(покраснение) или цианоз (синюшность) кожи вплоть до развития некрозов, резкую болезненность в покое и при пальпации в области раны, флюктуации в местах наибольшего скоплении экссудата, раневое отделяемое, расхождение краев раны, замедление репаративных процессов в ране.
У пациентов, ослабленных тяжелым оперативным вмешательством, сопутствующей патологией или травмой, указанные симптомы могут быть выраженными слабо.
При тотальном нагноении раны швы полностью снимают, края раны разводят, эвакуируют экссудат или гематому, иссекают нежизнеспособные ткани, раскрывают карманы и затеки. В большинстве случаев на ранних сроках заболевания этих мероприятий бывает достаточно для того чтобы остановить гнойный процесс. Рану в последующем ведут открыто. Перевязки осуществляют ежедневно с применением растворов йодофоров, мазей на водорастворимой основе или дренирующих сорбентов. После купирования признаков местного воспаления производят наложение на рану вторичных швов или лейкопластырное сведение краев раны, что значительно сокращает сроки лечения.
- Малигнизация. Длительно существующие хронические раны могут осложниться малигнизацией (озлокачествлением). Диагноз подтверждает биопсия тканей раны, которую Вы можете выполнить в условиях нашего стационара.
 Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования
Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования
Консультация по платным услугам
Показать телефоны
Мозоли на руках и пальцах: причины, лечение и профилактика
Мозоли — это небольшие участки на теле, где кожа приподнялась и затвердела в результате многократного трения и растирания. Мозоли кажутся толстыми и эластичными на ощупь. Кожа под мозолью и вокруг нее может быть чувствительной к давлению.
Хотя они не представляют опасности для вашего здоровья, мозоли могут быть источником раздражения, если вам не нравится, как они выглядят или если они болезненны. Чаще всего они развиваются на пальцах рук, ног, ладонях и подошвах ног.
Если у вас есть мозоли на руках, вы можете удалить их или предотвратить образование новых. Давайте рассмотрим причины, стратегии профилактики и советы по лечению мозолей на руках.
Это мозоль или мозоль?
Мозоли и мозоли — похожие состояния кожи, которые часто ошибочно принимают друг за друга. Оба состояния характеризуются твердыми, шелушащимися, приподнятыми участками кожи, и оба они вызваны повторяющимся трением или нажатием на кожу.
Оба состояния характеризуются твердыми, шелушащимися, приподнятыми участками кожи, и оба они вызваны повторяющимся трением или нажатием на кожу.
Мозоли часто появляются на:
- пальцы
- руки
- стопы
- пальцы ног
Они могут быть самых разных форм и размеров и редко вызывают боль.
Мозоли, как правило, круглые, с твердым центром, окруженным воспаленной кожей. Хотя они обычно меньше мозолей, они могут быть болезненными при нажатии на них. Мозоли обычно находятся на ваших ногах, и они не часто встречаются на ваших руках.
Все мозоли возникают в результате повторяющихся движений, вызывающих трение кожи. Со временем омертвевшие клетки кожи накапливаются и затвердевают поверх новых в качестве защитного механизма для защиты кожи под мозолью.
Ниже приведены некоторые распространенные причины образования мозолей на руках и пальцах:
Писательская мозоль
Писательская мозоль, также называемая писательской шишкой, появляется между двумя пальцами в том месте, где вы обычно держите ручку или карандаш . Обычно это происходит между средним и безымянным пальцами.
Обычно это происходит между средним и безымянным пальцами.
Руки в тренажерном зале
Мозоли, возникающие при захвате и поднятии тяжестей без перчаток, иногда называют руками в спортзале. Эти мозоли обычно находятся на гребне кожи на ладонях прямо под пальцами, где возникает трение от многократного захвата веса.
Трудоемкая работа
Физический труд часто приводит к образованию мозолей в различных местах на руках. На ладонях, а также на нижних подушечках пальцев могут образоваться мозоли при работе с деревом, размахивании молотком, поднятии ящиков и других видах трудоемкой работы.
Игра на гитаре
Гитарные мозоли часто появляются на верхних подушечках пальцев, если вы часто занимаетесь. На самом деле, ваши мозоли действительно могут способствовать успешной игре на гитаре.
Может ли что-нибудь вызвать мозоли на руках без причины?
Мозоли не появляются без причины, но некоторые люди могут быть более склонны к их развитию, чем другие.
Если кажется, что у вас появились мозоли на руках из ниоткуда, вспомните, для чего вы больше всего используете руки и произошли ли какие-либо изменения в вашей деятельности. Скорее всего, есть причина, по которой мозоль появилась, и, скорее всего, виновато изменение в вашем распорядке дня.
Покраска стен, хватка за руль, игра в бейсбол или крикет, работа в саду и даже прикосновение рук к клавиатуре в определенном положении могут привести к образованию мозолей.
Большинство мозолей не являются постоянными, и их можно лечить дома. Как только вы перестанете заниматься деятельностью, которая приводит к образованию мозоли, она, скорее всего, исчезнет через пару месяцев.
В некоторых случаях рабочие мозоли и мозоли при игре на гитаре проникают глубоко в слои кожи и никогда полностью не исчезнут.
Имейте в виду, что до тех пор, пока вы регулярно занимаетесь деятельностью, из-за которой образовалась мозоль, маловероятно, что какое-либо лечение полностью уберет ее.
Английская соль
Одним из вариантов является регулярное замачивание мозолей в английской соли. Этот дешевый и легкодоступный ингредиент выделяет сульфат магния в воду, когда он растворяется.
Теплая ванна с сульфатом магния может растворить омертвевшие клетки кожи быстрее, чем в противном случае.
Пемза
Пемзу можно использовать для отшелушивания мозоли, стимулируя обновление клеток. Пемза — это мягкое отшелушивающее средство, которое способствует циркуляции крови и удаляет мертвые клетки.
Используйте пемзу на мозолях на руках, когда кожа слегка влажная, и перемещайте камень круговыми движениями для достижения наилучших результатов.
Отшелушивающий крем
Отшелушивающий крем также может отшелушивать омертвевшие клетки кожи и медленно удалять мозоли. Однако старайтесь не быть слишком агрессивным с отшелушивающим кремом и ищите натуральные ингредиенты (например, мелко измельченные косточки черного грецкого ореха или абрикосовые косточки), которые будут бережно воздействовать на вашу кожу.
Паста из пищевой соды
Подобно английской соли, пасту из пищевой соды можно использовать для отшелушивания кожи, стимулируя обновление новых клеток.
Смешайте равные части пищевой соды и воды и нанесите пасту на мозоль. Вы можете почувствовать, как огрубевшая кожа начинает смягчаться. Не забудьте полностью смыть пасту после нанесения и увлажнить кожу после этого.
Смягчающий кожу крем
Смягчающий кожу крем может предотвращать и лечить мозоли. Используйте его на мозолях каждое утро и каждый вечер, чтобы запечатать влагу и стимулировать здоровый оборот клеток, постепенно избавляясь от мозолей.
Салициловая кислота
Препараты для лечения бородавок, мозолей и мозолей, отпускаемые без рецепта, часто содержат салициловую кислоту в качестве активного ингредиента. Эта кислота может «растворять» твердые и жесткие клетки кожи.
Другие варианты
Продукты, содержащие мочевину, также широко используются и доступны без рецепта. Так же как и лактат аммония, который обычно доступен под торговой маркой Amlactin без рецепта.
Так же как и лактат аммония, который обычно доступен под торговой маркой Amlactin без рецепта.
Если вас раздражают мозоли, вы можете предпринять некоторые шаги, чтобы предотвратить их образование, например:
- использование защитных перчаток для письма от мозолей
- ношение спортивных перчаток от мозолей при поднятии тяжестей
- ношение рабочих перчаток от мозолей, вызванных физическим трудом и садоводством
- использование ватиновых перчаток при мозолях, вызванных игрой в бейсбол, лакросс или крикет ваши руки часто
Мозоли на руках могут быть вызваны различными действиями, и обычно они не являются болезненными или постоянными.
Использование домашних средств для смягчения кожи, отшелушивания области и увлажнения рук обычно помогает удалить мозоль понемногу за раз.
Если у вас есть болезненные или раздражающие мозоли, которые не проходят после домашнего лечения, вы можете поговорить с дерматологом о других вариантах лечения.
Стафилококковые инфекции – симптомы и причины
Обзор
Стафилококковые инфекции вызываются бактериями стафилококка. Эти типы микробов обычно встречаются на коже или в носу у многих здоровых людей. В большинстве случаев эти бактерии не вызывают никаких проблем или вызывают относительно незначительные кожные инфекции.
Но стафилококковые инфекции могут стать смертельными, если бактерии проникнут глубже в ваше тело, попадая в кровоток, суставы, кости, легкие или сердце. У растущего числа здоровых людей развиваются опасные для жизни стафилококковые инфекции.
Лечение обычно включает антибиотики и очистку зараженного участка. Однако некоторые стафилококковые инфекции больше не реагируют или становятся устойчивыми к обычным антибиотикам. Для лечения устойчивых к антибиотикам стафилококковых инфекций медицинским работникам может потребоваться использовать антибиотики, которые могут вызывать больше побочных эффектов.
Продукты и услуги.
- Книга: Книга здоровья в клинике Майо, 5 -е издание
- Информационный бюллетень: Симптома по здоровью в клинике Майо — Цифровое издание
Симптомы
Инфекция.
 небольшие красные бугорки, которые могут быстро превратиться в глубокие болезненные абсцессы.
небольшие красные бугорки, которые могут быстро превратиться в глубокие болезненные абсцессы.
Стафилококковые инфекции могут варьироваться от незначительных проблем с кожей до опасного для жизни заболевания. Например, эндокардит, серьезная инфекция внутренней оболочки сердца (эндокарда), может быть вызвана бактериями стафилококка. Признаки и симптомы стафилококковой инфекции широко варьируются в зависимости от локализации и тяжести инфекции.
Кожные инфекции
Кожные инфекции, вызванные стафилококковыми бактериями, включают:
Фурункулы. Наиболее распространенным видом стафилококковой инфекции является фурункул. Это карман гноя, который развивается в волосяном фолликуле или сальной железе. Кожа над зараженным участком обычно становится красной и опухшей.
Если фурункул вскрывается, возможно, из него выйдет гной. Фурункулы чаще всего возникают под мышками или вокруг паха или ягодиц.
- Импетиго.
 Эта заразная, часто болезненная сыпь может быть вызвана бактериями стафилококка. Импетиго обычно имеет большие волдыри, которые могут выделять жидкость и образовывать корочки медового цвета.
Эта заразная, часто болезненная сыпь может быть вызвана бактериями стафилококка. Импетиго обычно имеет большие волдыри, которые могут выделять жидкость и образовывать корочки медового цвета. - Целлюлит. Целлюлит — это инфекция глубоких слоев кожи. Это вызывает покраснение и отек на поверхности кожи. Также могут развиться язвы или области сочащихся выделений.
- Стафилококковый синдром ошпаренной кожи. Токсины, продуцируемые стафилококковыми бактериями, могут вызывать стафилококковый синдром ошпаренной кожи. Поражающее в основном младенцев и детей, это состояние включает лихорадку, сыпь и иногда волдыри. Когда волдыри лопаются, верхний слой кожи отрывается. Это оставляет красную сырую поверхность, которая выглядит как ожог.
Пищевое отравление
Бактерии стафилококка являются одной из наиболее частых причин пищевого отравления. Бактерии размножаются в пище и производят токсины, от которых вы заболеваете. Симптомы появляются быстро, обычно в течение нескольких часов после употребления зараженной пищи. Симптомы обычно тоже быстро исчезают, часто длятся всего полдня.
Симптомы появляются быстро, обычно в течение нескольких часов после употребления зараженной пищи. Симптомы обычно тоже быстро исчезают, часто длятся всего полдня.
Стафилококковая инфекция в пище обычно не вызывает лихорадки. Признаки и симптомы, которые можно ожидать при стафилококковой инфекции этого типа, включают:
- Тошнота и рвота
- Диарея
- Обезвоживание
- Низкое кровяное давление
Бактериемия
Также известная как инфекция кровотока, бактериемия возникает, когда стафилококковые бактерии попадают в кровоток. Лихорадка и низкое кровяное давление являются признаками бактериемии. Бактерии могут проникать глубоко в тело и вызывать инфекции, поражающие:
- Внутренние органы, такие как мозг (менингит), сердце (эндокардит) или легкие (пневмония)
- Кости и мышцы
- Хирургически имплантированные устройства, такие как искусственные суставы или кардиостимуляторы
Синдром токсического шока
Это опасное для жизни состояние возникает в результате токсинов, продуцируемых некоторыми штаммами стафилококковых бактерий. Это состояние было связано с некоторыми типами тампонов, кожными ранами и хирургическим вмешательством. Обычно развивается внезапно при:
Это состояние было связано с некоторыми типами тампонов, кожными ранами и хирургическим вмешательством. Обычно развивается внезапно при:
- Высокая лихорадка
- Тошнота и рвота
- Сыпь на ладонях и подошвах, похожая на солнечный ожог
- Путаница
- Мышечные боли
- Диарея
- Боль в животе
Септический артрит
Септический артрит часто вызывается стафилококковой инфекцией. Бактерии часто нацелены на колени, плечи, бедра и пальцы рук или ног. Искусственные суставы также могут подвергаться риску инфицирования. Признаки и симптомы могут включать:
- Отек суставов
- Сильная боль в пораженном суставе
- Лихорадка
Когда следует обратиться к врачу
Обратитесь к врачу, если у вас или вашего ребенка:
- Покраснение, раздражение или болезненность кожи
- Пузыри, наполненные гноем
- Лихорадка
Вы также можете обратиться к своему врачу, если:
- Кожные инфекции передаются от одного члена семьи к другому
- У двух или более членов семьи одновременная кожная инфекция
Записаться на прием в клинику Майо
Из клиники Майо на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Причины
Многие люди являются переносчиками стафилококковых бактерий на коже или в носу, и у них никогда не развивается стафилококковая инфекция. Однако, если у вас развилась стафилококковая инфекция, есть большая вероятность, что она вызвана бактериями, которые вы носили с собой в течение некоторого времени.
Однако, если у вас развилась стафилококковая инфекция, есть большая вероятность, что она вызвана бактериями, которые вы носили с собой в течение некоторого времени.
Бактерии стафилококка также могут передаваться от человека к человеку. Поскольку стафилококковые бактерии настолько выносливы, они могут жить на таких предметах, как наволочки или полотенца, достаточно долго, чтобы перейти к следующему человеку, который к ним прикоснется.
Бактерии стафилококка могут вызвать у вас заболевание, вызывая инфекцию. Вы также можете заболеть от токсинов, вырабатываемых бактериями.
Бактерии стафилококка могут выжить:
- Сушка
- Экстремальные температуры
- Желудочная кислота
Факторы риска
Многие факторы, включая здоровье вашей иммунной системы или виды спорта, которыми вы занимаетесь, могут увеличить риск развития стафилококковой инфекции.
Основные состояния здоровья
Определенные заболевания или лекарства, используемые для их лечения, могут повысить вероятность заражения стафилококковыми инфекциями.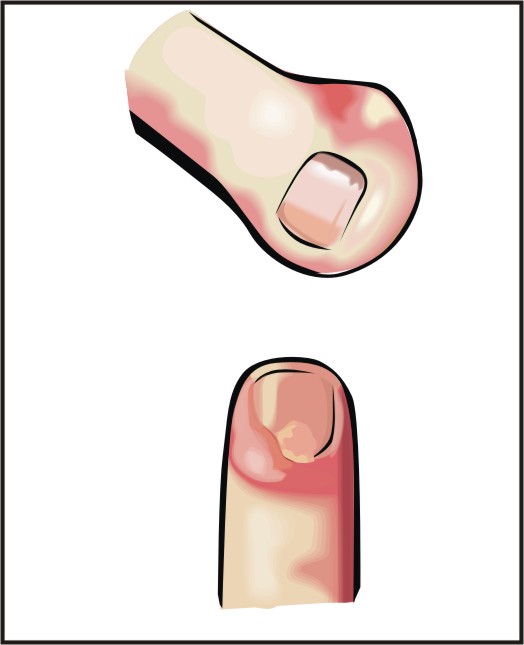 Люди, которые могут быть более склонны к заражению стафилококком, включают:
Люди, которые могут быть более склонны к заражению стафилококком, включают:
- Диабет, которые используют инсулин
- ВИЧ/СПИД
- Почечная недостаточность, требующая диализа
- Ослабленная иммунная система — либо из-за болезни, либо из-за лекарств, подавляющих иммунную систему
- Трансплантат
- Рак, особенно при химиотерапии или лучевой терапии
- Повреждение кожи в результате таких состояний, как экзема, укусы насекомых или незначительные травмы, открывающие кожу
- Легочные (респираторные) заболевания, такие как кистозный фиброз или эмфизема
Текущая или недавняя госпитализация
Несмотря на решительные попытки избавиться от стафилококков, они остаются в больницах, где они могут заразить людей, подверженных наибольшему риску заражения. Сюда могут входить люди с:
- Ослабленной иммунной системой
- Бернс
- Хирургические раны
Иногда людей, поступивших в больницу, могут обследовать на предмет наличия у них бактерий стафилококка. Скрининг проводится с помощью мазка из носа. Лечение для избавления от бактерий может быть назначено, чтобы помочь предотвратить инфекцию и уменьшить распространение среди других.
Скрининг проводится с помощью мазка из носа. Лечение для избавления от бактерий может быть назначено, чтобы помочь предотвратить инфекцию и уменьшить распространение среди других.
Инвазивные и имплантированные устройства
Бактерии стафилококка могут попасть в организм, путешествуя по медицинской трубке. Эти устройства обеспечивают связь между внешней и внутренней частью вашего тела. Примеры:
- Мочевые катетеры
- Трубка, вводимая в вену (внутривенные катетеры)
Также стафилококки притягиваются к имплантированным устройствам, где они растут на поверхности и вызывают инфекцию. К ним относятся хирургически имплантированные устройства, такие как:
- Искусственные суставы
- Кардиостимуляторы
Контактные виды спорта
Бактерии стафилококка могут легко распространяться через порезы, царапины и кожный контакт. Стафилококковые инфекции также могут распространяться в раздевалке через общие бритвы, полотенца, униформу или оборудование.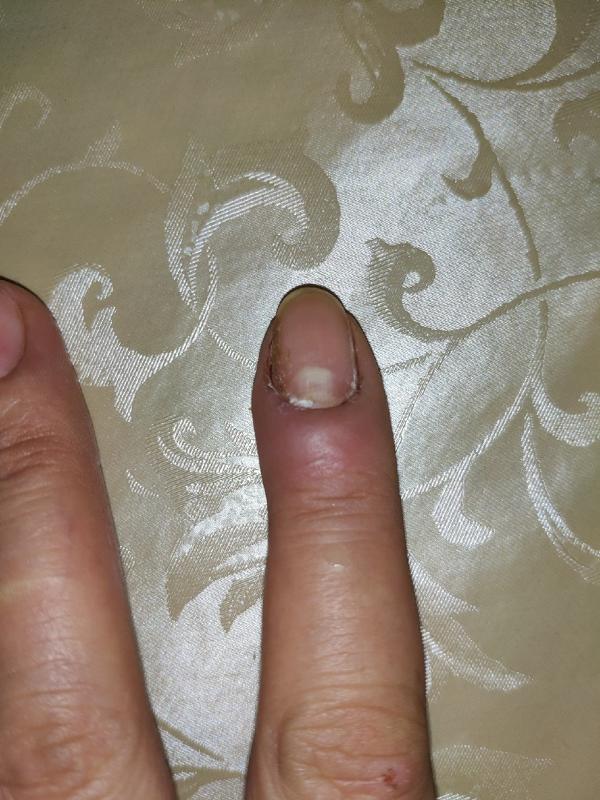
Несанитарное приготовление пищи
Рабочие, которые плохо моют руки, могут перенести стафилококковые бактерии с кожи на пищу, которую они готовят. Бактерии размножаются в пище и производят токсины, от которых вы заболеваете. Приготовление пищи может убить бактерии. Но токсины все еще находятся в пище. Продукты, зараженные стафилококковыми бактериями, не отличаются ни на вид, ни на вкус.
Осложнения
Если бактерии стафилококка попадают в кровоток, у вас может развиться инфекция, которая поразит все ваше тело. Эта инфекция, называемая сепсисом, может привести к септическому шоку. Это опасный для жизни эпизод, когда ваше кровяное давление падает до крайне низкого уровня.
Стафилококковые инфекции также могут стать смертельными, если бактерии проникают глубоко в ваше тело, попадая в кровоток, суставы, кости, легкие или сердце.
Профилактика
Эти разумные меры предосторожности помогут снизить риск заражения стафилококковой инфекцией:
Мойте руки.
 Тщательное мытье рук — лучшая защита от микробов. Быстро мойте руки с мылом и водой в течение не менее 20 секунд. Затем вытрите их одноразовым полотенцем и используйте полотенце, чтобы закрыть кран. Если ваши руки не выглядят грязными или вы не можете их помыть, вы можете использовать дезинфицирующее средство для рук на спиртовой основе.
Тщательное мытье рук — лучшая защита от микробов. Быстро мойте руки с мылом и водой в течение не менее 20 секунд. Затем вытрите их одноразовым полотенцем и используйте полотенце, чтобы закрыть кран. Если ваши руки не выглядят грязными или вы не можете их помыть, вы можете использовать дезинфицирующее средство для рук на спиртовой основе.Регулярно мойте руки водой с мылом, например, до, во время и после приготовления пищи; после обработки сырого мяса или птицы; до еды; после посещения туалета; и после прикосновения к животному или животным отходам.
- Держите раны закрытыми. Содержите порезы и царапины в чистоте и накладывайте стерильные сухие повязки до тех пор, пока они не заживут. Гной из инфицированных язв часто содержит бактерии стафилококка. Закрытие ран поможет предотвратить распространение бактерий.
- Снижает риск тампонирования. Синдром токсического шока вызывают бактерии стафилококка.
 Тампоны, оставленные в течение длительного времени, могут размножаться стафилококковыми бактериями. Вы можете уменьшить свои шансы получить синдром токсического шока, часто меняя тампон — по крайней мере, каждые 4–8 часов. Используйте тампон с самой низкой впитывающей способностью. Старайтесь по возможности чередовать тампоны с гигиеническими прокладками.
Тампоны, оставленные в течение длительного времени, могут размножаться стафилококковыми бактериями. Вы можете уменьшить свои шансы получить синдром токсического шока, часто меняя тампон — по крайней мере, каждые 4–8 часов. Используйте тампон с самой низкой впитывающей способностью. Старайтесь по возможности чередовать тампоны с гигиеническими прокладками. - Держите личные вещи в секрете. Избегайте совместного использования личных вещей, таких как полотенца, простыни, бритвы, одежда и спортивный инвентарь. Стафилококковые инфекции могут распространяться на предметах, а также от человека к человеку.
- Стирка одежды и постельных принадлежностей. Бактерии стафилококка могут распространяться на одежде, полотенцах и постельном белье. Чтобы удалить бактерии, стирайте и сушите вещи при самой высокой температуре, рекомендованной на этикетках вещей. Ничего страшного, если вы не можете использовать горячую воду, так как использования моющего средства при стирке достаточно, чтобы сделать вещи чистыми и безопасными для использования.



 Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения. Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём.
Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём. Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования
Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования Эта заразная, часто болезненная сыпь может быть вызвана бактериями стафилококка. Импетиго обычно имеет большие волдыри, которые могут выделять жидкость и образовывать корочки медового цвета.
Эта заразная, часто болезненная сыпь может быть вызвана бактериями стафилококка. Импетиго обычно имеет большие волдыри, которые могут выделять жидкость и образовывать корочки медового цвета. Тщательное мытье рук — лучшая защита от микробов. Быстро мойте руки с мылом и водой в течение не менее 20 секунд. Затем вытрите их одноразовым полотенцем и используйте полотенце, чтобы закрыть кран. Если ваши руки не выглядят грязными или вы не можете их помыть, вы можете использовать дезинфицирующее средство для рук на спиртовой основе.
Тщательное мытье рук — лучшая защита от микробов. Быстро мойте руки с мылом и водой в течение не менее 20 секунд. Затем вытрите их одноразовым полотенцем и используйте полотенце, чтобы закрыть кран. Если ваши руки не выглядят грязными или вы не можете их помыть, вы можете использовать дезинфицирующее средство для рук на спиртовой основе. Тампоны, оставленные в течение длительного времени, могут размножаться стафилококковыми бактериями. Вы можете уменьшить свои шансы получить синдром токсического шока, часто меняя тампон — по крайней мере, каждые 4–8 часов. Используйте тампон с самой низкой впитывающей способностью. Старайтесь по возможности чередовать тампоны с гигиеническими прокладками.
Тампоны, оставленные в течение длительного времени, могут размножаться стафилококковыми бактериями. Вы можете уменьшить свои шансы получить синдром токсического шока, часто меняя тампон — по крайней мере, каждые 4–8 часов. Используйте тампон с самой низкой впитывающей способностью. Старайтесь по возможности чередовать тампоны с гигиеническими прокладками.