Содержание
Фармакология, под. ред. Ю. Ф. Крылова и В. М. Бобырева.
Назад
Оглавление
Вперёд
Выведение неизмененного лекарственного вещества или его метаболитов осуществляется всеми экскреторными органами (почками, кишечником, легкими, молочными, слюнными, потовыми железами и др.).
Основным органом выведения лекарств из организма являются почки. Выведение лекарств почками происходит путем фильтрации и с помощью активного или пассивного транспорта. Липоидорастворимые вещества легко фильтруются в клубочках, но в канальцах они вновь пассивно всасываются. Препараты, слабо растворимые в липоидах, быстрее выводятся с мочой, поскольку они плохо реабсорбируются в почечных канальцах. Кислая реакция мочи способствует выведению щелочных соединений и затрудняет экскрецию кислых. Поэтому при интоксикации лекарствами кислого характера (например, барбитуратами) применяют натрия гидрокарбонат или другие щелочные соединения, а при интоксикации алкалоидами, имеющими щелочной характер, используют аммония хлорид. Ускорить выведение лекарств из организма можно и назначением сильнодействующих мочегонных средств, например, осмотических диуретиков или фуросемида, на фоне введения в организм большого количества жидкости (форсированный диурез). Выведение из организма оснований и кислот происходит путем активного транспорта. Этот процесс идет с затратой энергии и с помощью определенных ферментных систем-переносчиков. Создавая конкуренцию за переносчик каким-либо веществом, можно замедлить выведение лекарства (например, этамид и пенициллин секретируются с помощью одних и тех же ферментных систем, поэтому этамид замедляет выведение пенициллина).
Ускорить выведение лекарств из организма можно и назначением сильнодействующих мочегонных средств, например, осмотических диуретиков или фуросемида, на фоне введения в организм большого количества жидкости (форсированный диурез). Выведение из организма оснований и кислот происходит путем активного транспорта. Этот процесс идет с затратой энергии и с помощью определенных ферментных систем-переносчиков. Создавая конкуренцию за переносчик каким-либо веществом, можно замедлить выведение лекарства (например, этамид и пенициллин секретируются с помощью одних и тех же ферментных систем, поэтому этамид замедляет выведение пенициллина).
Препараты, плохо всасывающиеся из желудочно-кишечного тракта, выводятся кишечником и применяются при гастритах, энтеритах и колитах (например, вяжущие средства, некоторые антибиотики используемые при кишечных инфекциях). Кроме того, из печеночных клеток лекарства и их метаболиты попадают в желчь и с нею поступают в кишечник, откуда либо повторно всасываются, доставляются в печень, а затем с желчью в кишечник (кишечно- печеночная циркуляция), либо выводятся из организма с каловыми массами. Не исключается и прямая секреция ряда лекарств и их метаболитов стенкой кишечника.
Не исключается и прямая секреция ряда лекарств и их метаболитов стенкой кишечника.
Через легкие выводятся летучие вещества и газы (эфир, закись азота, камфора и т.д.). Для ускорения их выброса необходимо увеличить объем легочной вентиляции.
Многие лекарственные препараты могут экскретироваться с молоком, особенно слабые основания и неэлектролиты, что следует учитывать при лечении кормящих матерей.
Некоторые лекарственные вещества частично выводятся железами слизистой оболочки полости рта, оказывая местное (например, раздражающее) действие на путях выведения. Так, тяжелые металлы (ртуть, свинец, железо, висмут), выделяясь слюнными железами, вызывают раздражение слизистой оболочки полости рта, возникают стоматиты и гингивиты. Кроме того, они вызывают появление темной каймы по десневому краю, особенно в области кариозных зубов, что обусловлено взаимодействием тяжелых металлов с сероводородом в полости рта и образованием практически нерастворимых сульфидов. Такая «кайма» является диагностическим признаком хронического отравления тяжелыми металлами.
При длительном применении дифенина и вальпроата натрия (противосудорожные препараты) раздражение слизистой оболочки десны может быть причиной возникновения гипертрофического гингивита («дифениновый гингивит»).
Антибиотики детям не игрушка / Наши новости
Нам с детства говорили, что спички — не игрушка. Мы бы добавили в один ряд со спичками много других вещей, в том числе и антибиотики.
Неконтролируемое и повсеместное применение антибиотиков на всяческий кашель или сопли, оказывается, может привести к неожиданным последствиям.
На вопросы об антибиотиках отвечает педиатр, главный врач детской клиники «Основа Дети» Данил Сергеевич Симановский.
Почему врач не назначает антибиотики, если у ребенка серьезная простуда?
Диагноза простуда не существует. Под простудой обычно подразумевают наличие соплей, кашля, красного горла или болей в горле — то, что врачи называют катаральные явления. И все эти явления могут вызываться вирусными инфекциями, а могут бактериальными. В зависимости от этиологии инфекции (от того, что вызвало эту инфекцию), антибиотики используются или нет.
В зависимости от этиологии инфекции (от того, что вызвало эту инфекцию), антибиотики используются или нет.
Даже если сопли, кашель и красное горло достаточно сильные и приносят дискомфорт, но инфекция вызвана вирусом, то антибиотики не назначаются по причине их бесполезности, потому что вирусы не чувствительны к антибиотикам. Антибиотики были придуманы и используются только против бактерий. Поэтому, если ребенок болеет долго и тяжело, и у вас возникают сомнения: а обычная ли это простуда, необходимо обратиться к врачу. Врач осмотрит ребенка, определит этиологию инфекции, иногда для этого нужны дополнительные исследования: анализы крови, мазки. Только после этого назначит антибиотики при необходимости.
Если из носа идет желтая или зеленая слизь, это признак бактериальной инфекции?
По цвету соплей определить этиологию инфекции невозможно. И все-все знают, что зеленые сопли — это страшно, а белые сопли — нет. Это не так, потому что слизь, которая выделяется в носоглотке, может приобретать цвет в зависимости от дополнительных свойств бактерий. Чаще всего зеленый цвет сопли приобретает от зеленящего стафилококка, который является нормальной флорой носоглотки. Помните, цвет соплей самостоятельной ценности не имеет.
Чаще всего зеленый цвет сопли приобретает от зеленящего стафилококка, который является нормальной флорой носоглотки. Помните, цвет соплей самостоятельной ценности не имеет.
Нужно ли принимать препарат для микрофлоры кишечника при приеме антибиотиков?
Микрофлора толстой кишки очень мобильна, поэтому человеку без заболеваний ЖКТ, который получает лечение антибактериальным препаратом по правильным показаниям, назначение пробиотиков, эубиотиков не является обязательной необходимостью. Но врач всегда смотрит на ребенка, дополнительные риски, возраст и так далее. Как правило, при приеме антибиотиков мы наблюдаем не дисбактериоз, а диарею, которая является побочным действием антибиотиков и проходит, как только мы заканчиваем эту терапию. Например, самый распространенный в амбулаторной практике пенициллиновый антибиотик — амоксициллин, который чаще всего используется при лечении отитов, бронхитов, тонзиллитов. В его состав входит клавулановая кислота, у которой естественное побочное действие — диарея, т. е. жидкий стул. Если возникло такое побочное явление от антибактериального препарата, достаточно принимать энтеросорбент, только не одновременно с антибиотиками. Все на усмотрение доктора.
е. жидкий стул. Если возникло такое побочное явление от антибактериального препарата, достаточно принимать энтеросорбент, только не одновременно с антибиотиками. Все на усмотрение доктора.
Может ли выработаться резистентность к антибиотикам?
Конечно, может, и мы очень этого боимся. Поэтому научное и врачебное сообщества борются с полипрагмазией — назначением слишком большого количества лекарств, неадекватного по отношению к заболеванию. Также очень важно бороться с самостоятельным назначением антибиотиков родителями. Поэтому не надо ориентироваться ни на цвет, ни на запах соплей, ни на что-то еще. Надо ориентироваться на рекомендации врача. Если рекомендации вам показались необоснованными, нужно обращаться за вторым мнением. freepik.com
Подробнее про резистентность к антибиотикам
Полирезистентность — это не устойчивость самого организма ребенка к антибиотику, а резистентность микроорганизмов, которые содержатся в организме. На слизистой одномоментно присутствует колоссальное количество вирусов и бактерий, и это нормально.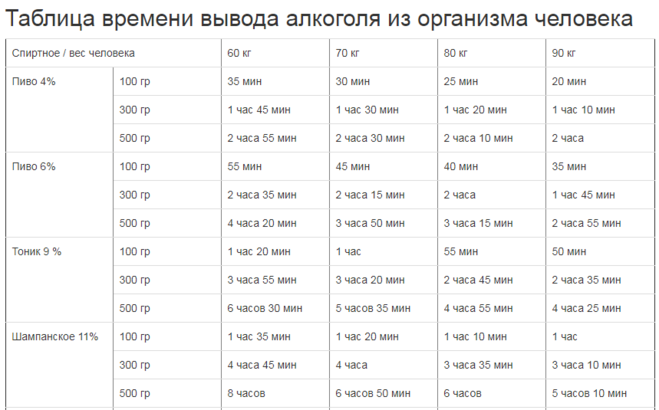 Некоторые из них патогенные, некоторые условно патогенные, некоторые сапрофиты, т. е. нормальная флора. Например, большое количество кожных проблем возникает от регулярного использования антибактериальных средств. Не только потому, что они сушат кожу, а потому, что нарушают нормальный биоценоз кожного покрова. То же самое происходит, когда постоянно используется антибактериальная зубная паста или антибактериальные гели для интимной гигиены. Наше бытовое поведение уже повышает вероятность, что микроорганизмы, которые живут на слизистых и на коже, выработают резистентность к этим антибактериальным средствам. И когда нам понадобится вылечить какую-то инфекцию, может возникнуть ситуация, что выбранный препарат не сработает. В этом случае придется выбирать другие антибиотики с более широким спектром действия, чтобы все-таки победить эту инфекцию. Именно с этим связана необходимость назначать правильную дозу. Не давать антибиотик на всякий случай пару дней. Потому что, когда доза антибиотика слишком маленькая, происходит выработка резистентности: враждебные микроорганизмы не побеждены до конца: часть погибает, но выжившие бактерии этому антибиотик уже будут устойчивы.
Некоторые из них патогенные, некоторые условно патогенные, некоторые сапрофиты, т. е. нормальная флора. Например, большое количество кожных проблем возникает от регулярного использования антибактериальных средств. Не только потому, что они сушат кожу, а потому, что нарушают нормальный биоценоз кожного покрова. То же самое происходит, когда постоянно используется антибактериальная зубная паста или антибактериальные гели для интимной гигиены. Наше бытовое поведение уже повышает вероятность, что микроорганизмы, которые живут на слизистых и на коже, выработают резистентность к этим антибактериальным средствам. И когда нам понадобится вылечить какую-то инфекцию, может возникнуть ситуация, что выбранный препарат не сработает. В этом случае придется выбирать другие антибиотики с более широким спектром действия, чтобы все-таки победить эту инфекцию. Именно с этим связана необходимость назначать правильную дозу. Не давать антибиотик на всякий случай пару дней. Потому что, когда доза антибиотика слишком маленькая, происходит выработка резистентности: враждебные микроорганизмы не побеждены до конца: часть погибает, но выжившие бактерии этому антибиотик уже будут устойчивы. Длительность антибактериальной терапии важный фактор. Если она не соблюдена, повышается вероятность формирования резистентности к антибиотикам.
Длительность антибактериальной терапии важный фактор. Если она не соблюдена, повышается вероятность формирования резистентности к антибиотикам.
Сколько требуется время, чтобы антибиотики подействовали?
Вопрос о другом: эффективность антибактериальной терапии оценивается по итогам 48-72 часов от начала перорального приёма антибиотика. Считать эти часы нужно с момента первого приёма. Это не означает, что через 2-3 дня наступает выздоровление, но должно быть улучшение как самочувствия, так и симптомов заболевания, которые оценивает врач при осмотре. Есть болезни, которые с точки зрения родителей, неадекватно долго лечатся, например, ангина. Курс лечения антибиотиками — 10 дней. Ребенку уже на четвертый день становится хорошо, у него нет никаких жалоб, а врач настаивает на продолжении приема «вредного ужасного антибиотика, который все убивает». Это необходимо для того, чтобы бактерии не выработали устойчивость, а погибли от антибиотиков. Когда на прием приходят дети, которым родители самостоятельно назначили на обычную ОРВИ антибиотик, врачи выбирают минимальный курс приема лекарства. Если мы отменим их на второй-третий день, мы рискуем спровоцировать резистентность оставшихся микроорганизмов. И в следующий раз нам придется использовать антибиотик тяжелее, шире и вреднее для ребенка.
Если мы отменим их на второй-третий день, мы рискуем спровоцировать резистентность оставшихся микроорганизмов. И в следующий раз нам придется использовать антибиотик тяжелее, шире и вреднее для ребенка.
Старшему ребенку помог один антибиотик, зачем идти к врачу, если младшему ребенку можно дать тот же?
Если дети болеют одной инфекцией, то скорее всего им поможет один и тот же антибиотик. Но, как минимум, надо правильно определить дозировку этого антибиотика, возможно, вашему ребенку нужна индивидуально подобранная дозировка. И у нас, врачей, есть возможность отойти немножко от дозировок, которые написаны в аннотации лекарственных средств. Потому что у врача, в отличие от мамы, есть еще регламент в виде клинических рекомендаций по лечению. Дозировка антибиотика будет разной и для лечений разных заболеваний, поэтому даже несмотря на то, что у вас несколько детей болели друг за другом стереотипно, вам все равно придется проконсультироваться врачом.
Разве часто простуда не переходит в бактериальную инфекцию?
Зачем ждать этого, когда можно сразу принять антибиотики? Во-первых, абсолютно научно доказано, что прием антибиотиков на фоне вирусной инфекции не снижает вероятность развития осложнений. Если с первого дня вирусной инфекции вы начинаете давать ребенку антибиотик, то вероятность, что эта вирусная инфекция будет протекать с осложнениями, не уменьшается. Во-вторых, нет такой закономерности, что вы начинаете болеть вирусом и продолжаете болеть бактерией. Более густые зеленые сопли, которые появляются на 4-6 день течения ОРВИ не означают, что произошло какое-то гипотетическое присоединение бактериальной инфекции. Нет, это означает, что сопли дольше находятся в носоглотке и приобретают цвет превалирующей там микрофлоры.
Если с первого дня вирусной инфекции вы начинаете давать ребенку антибиотик, то вероятность, что эта вирусная инфекция будет протекать с осложнениями, не уменьшается. Во-вторых, нет такой закономерности, что вы начинаете болеть вирусом и продолжаете болеть бактерией. Более густые зеленые сопли, которые появляются на 4-6 день течения ОРВИ не означают, что произошло какое-то гипотетическое присоединение бактериальной инфекции. Нет, это означает, что сопли дольше находятся в носоглотке и приобретают цвет превалирующей там микрофлоры.
Как долго антибиотики остаются в вашем организме?
Антибиотики — это препараты, используемые для лечения и профилактики бактериальных инфекций. Они могут либо подавлять рост бактерий, либо сразу их убивать. Антибиотики различаются по способу действия, эффективности и способу введения. Обычно они начинают действовать очень быстро, но время их пребывания в организме различается в зависимости от типа антибиотика, продолжительности его приема и некоторых других факторов.
В этой статье мы рассмотрим, для чего используются антибиотики, типы антибиотиков и как долго различные типы остаются в организме.
Что такое антибиотики?
Технически термин «антибиотик» относится только к веществам, происходящим из природных источников, таких как бактерии и плесень, а синтетические антибиотики, разработанные в лабораториях, на самом деле должны называться антибактериальными или противомикробными препаратами. Однако в повседневном использовании мы думаем обо всех препаратах, которые помогают бороться с бактериями, как об антибиотиках, независимо от того, как мы их получаем. (Источник)
Антибиотики используются для лечения инфекций, вызванных бактериями, таких как острый фарингит, бактериальная пневмония, ушные инфекции и инфекции мочевыводящих путей. Важно отметить, что антибиотики неэффективны против вирусных инфекций, которые можно лечить с помощью другого класса препаратов, называемых противовирусными. Вот почему антибиотики не действуют против простуды, которая является вирусной, а не бактериальной инфекцией. (Источник)
(Источник)
Типы антибиотиков
Антибиотики можно охарактеризовать и сгруппировать на основе их механизма действия, их спектра действия (против каких бактерий они действуют) и способа их применения.
Антибиотики: механизм действия
Антибиотики обладают либо бактерицидным действием, то есть убивают бактерии, либо бактериостатическим действием, то есть препятствуют размножению бактерий, пока иммунная система выполняет свою работу. Они делают это, вмешиваясь в:
- строительство и поддержание клеточной стенки
- производство ДНК и РНК
- производство белков, необходимых для функционирования клеток
(Источник, Источник)
Антибиотики: спектр действия0017
Антибиотики также можно классифицировать по их спектру действия, который представляет собой диапазон различных патогенов, против которых они действуют.
- Антибиотики широкого спектра действия эффективны против широкого спектра бактерий и особенно полезны, когда целевой патоген не идентифицирован.

- Антибиотики узкого спектра действия используются для лечения инфекций, вызванных определенными типами бактерий после их идентификации.
Антибиотики широкого спектра действия могут также оказывать нецелевое действие и убивать микробы нормальной микробиоты, особенно в желудочно-кишечном тракте и на коже. Антибиотики узкого спектра действия менее эффективны. С помощью диетических изменений можно справиться с любым дисбалансом микробиома кишечника из-за использования антибиотиков. Наша команда по уходу в WellTheory может помочь вам понять и раскрыть силу еды как лекарства. (Источник)
Антибиотики: способ применения
Наряду с различными классами антибиотиков они также могут выпускаться в различных формах. Существует несколько способов введения антибиотика, в том числе:
- пероральное введение: пероральный прием, включая таблетки, капсулы и жидкости
- внутривенное введение: инъекция в вену, позволяющая антибиотику поступать напрямую в кровоток
- местное применение: наносится на кожу с помощью кремов, лосьонов и мазей
(Источник)
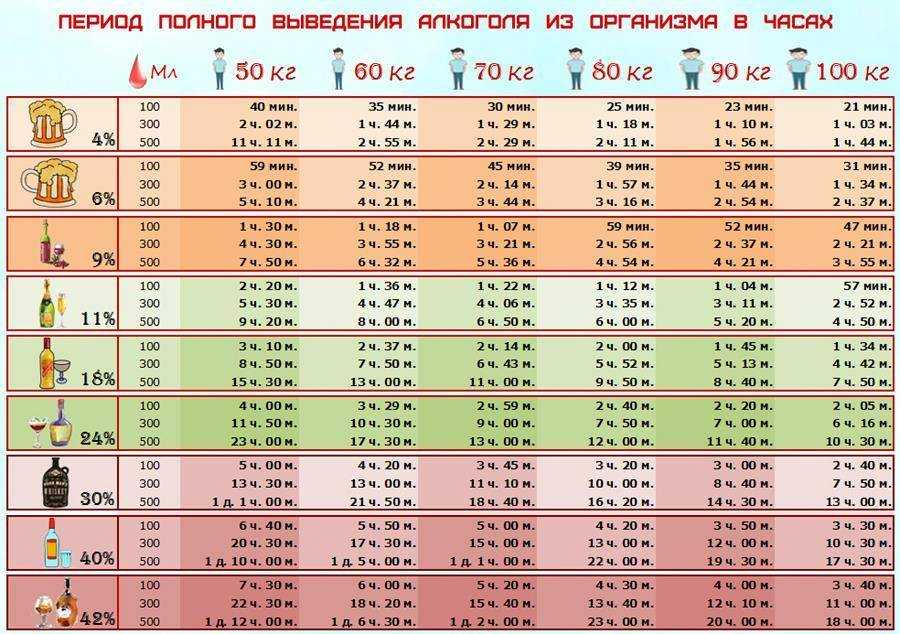
Как долго антибиотики остаются в организме?
Антибиотики остаются в вашем организме от нескольких часов до нескольких дней.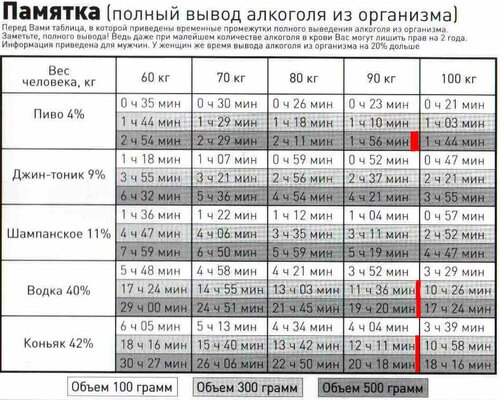 Точное количество времени будет зависеть не только от препарата и того, как долго вы его принимаете, но и от индивидуальных факторов, таких как ваш возраст и масса тела.
Точное количество времени будет зависеть не только от препарата и того, как долго вы его принимаете, но и от индивидуальных факторов, таких как ваш возраст и масса тела.
Понимание периода полураспада антибиотика
У каждого антибиотика, как и у любого другого лекарства, есть свой период полураспада. Период полувыведения – это время, за которое половина препарата выводится из организма. Как правило, требуется от пяти до семи периодов полураспада, чтобы весь препарат покинул ваше тело после того, как вы перестанете его принимать.
Так, например:
- пенициллин: Используется при лечении многих бактериальных инфекций, в том числе вызванных бактериями Staphylococcus и Streptococcus , период полураспада пенициллина составляет около 90 минут, поэтому около 8 часов, чтобы пенициллин покинул вашу систему. (Источник)
- доксициклин: Используемый для лечения инфекций дыхательных путей, инфекций, передающихся половым путем, и кожных инфекций, доксициклин имеет период полувыведения до 22 часов, поэтому доксициклину требуется около 5 дней, чтобы вывести его из организма.
 (Источник)
(Источник) - ципрофлоксацин: Ципрофлоксацин используется для лечения многих серьезных бактериальных инфекций, когда более безопасные антибиотики неэффективны. (Источник)
Что влияет на то, как долго антибиотики остаются в организме?
Хотя мы можем оценить, как долго антибиотики должны оставаться в вашем организме, продолжительность их пребывания варьируется от одного человека к другому. Вот некоторые факторы, которые следует учитывать:
- продолжительность и дозировка препарата: Более высокие дозы антибиотиков, принимаемые в течение более длительного периода времени, могут потребовать больше времени для выведения.
- Скорость метаболизма: Более медленный метаболизм означает, что антибиотик выводится из организма дольше.
- age: Пожилым людям может потребоваться больше времени для полного метаболизма и выведения антибиотиков.
- Общее состояние здоровья: Ухудшение общего состояния здоровья может увеличить время пребывания антибиотика в организме.

- Масса тела: Чем больше масса вашего тела, тем дольше антибиотик выводится из организма.
(Источник)
Итоги о том, как долго антибиотики остаются в вашем организме закончил их принимать. Действие большинства антибиотиков может варьироваться от нескольких часов до нескольких дней, пока они полностью не выйдут из наших систем. Однако важно иметь в виду, что время выведения антибиотика может варьироваться от человека к человеку в зависимости от индивидуальных факторов.
Как действуют антибиотики? — HealthyChildren.org
Антибиотики — это мощные лекарства для борьбы с определенными микробами, но они не являются ответом на все инфекции, которыми заразится ваш ребенок. На самом деле существует два основных типа микробов, вызывающих большинство инфекций — вирусы и бактерии — антибиотики действуют только против бактерий. Вот что нужно знать родителям.
Что такое бактерии?
Бактерии — это одноклеточные организмы размером всего несколько тысячных долей миллиметра. Они живут на нашей коже, в нашем
Они живут на нашей коже, в нашем
пищеварительной системы и во рту и горле. На самом деле, на нас или внутри нас живут и процветают сто триллионов бактерий. Большинство из них либо безвредны, либо служат определенной цели в организме (например, помогают расщеплять питательные вещества в нашем рационе). Однако некоторые бактерии опасны и вызывают болезни. Вредные бактерии ответственны за многие детские болезни, такие как
ангина или
инфекция мочеиспускательного канала.
Что такое вирусы?
Вирусы даже меньше бактерий — в 1000 раз меньше. Несмотря на свой размер, вирусы могут вызывать заболевания при попадании в здоровые клетки организма. Они ответственны за простуду,
грипп и большинство
боли в горле и кашель. Они также вызывают
оспа,
корь, т.
свинка,
гепатит и синдром приобретенного иммунодефицита (СПИД).
Какими бы сильными ни были антибиотики, при правильном применении они не могут убить вирусы и не действуют против вирусных инфекций. Если их дать вашему ребенку, когда у него вирусная инфекция, они могут вызвать побочные эффекты.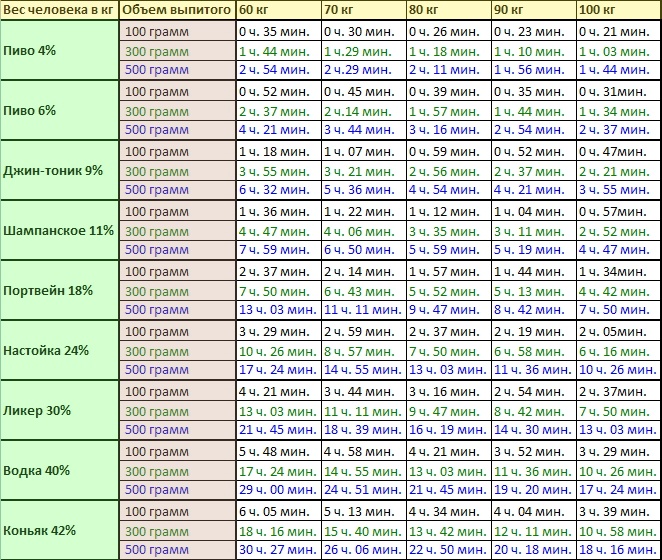 Прием антибиотиков, когда они не нужны, также может усугубить серьезную проблему
Прием антибиотиков, когда они не нужны, также может усугубить серьезную проблему
устойчивость к антибиотикам и трудно поддающиеся лечению «супербактерии».
Существуют противовирусные препараты, разработанные для борьбы с несколькими типами вирусов. Однако в настоящее время не существует противовирусных препаратов для лечения наиболее распространенных вирусов, вызывающих боль в горле, кашель и насморк.
Имеются ли антибиотики в различных формах и типах?
Антибиотики доступны в нескольких формах для детей. К ним относятся таблетки, капсулы, жидкости и жевательные таблетки. Некоторые антибиотики выпускаются в виде мазей, а другие — в виде капель (например, от ушных инфекций).
Существует также много видов антибиотиков. Некоторые, такие как пенициллин, убивают бактерии, разрушая клеточную стенку бактерий. Другие, такие как тетрациклин, препятствуют способности клеток бактерий размножаться или производить белки или питательные вещества, необходимые им для выживания. Когда ваш педиатр прописывает антибиотик, он выберет лучший для конкретного микроба, вызывающего заболевание у вашего ребенка.
Когда ваш педиатр прописывает антибиотик, он выберет лучший для конкретного микроба, вызывающего заболевание у вашего ребенка.
Что такое антибиотики широкого спектра действия?
Некоторые антибиотики называются антибиотиками широкого спектра действия и могут бороться со многими типами микробов в организме, в то время как другие действуют более специфично. Лучше всего использовать антибиотик самого узкого спектра действия, который будет бороться только с микробом, вызывающим инфекцию. Иногда ваш педиатр может использовать тест для выявления конкретных бактерий, вызывающих инфекцию у вашего ребенка, что помогает воздействовать на эти микробы, не убивая другие «хорошие» бактерии.
Каковы возможные побочные эффекты антибиотиков?
Какими бы мощными и полезными ни были антибиотики, они могут иметь побочные эффекты. У детей они могут вызывать дискомфорт в желудке, диарею и/или тошноту. У некоторых детей возникает аллергическая реакция на пенициллин и другие антибиотики, вызывающая такие симптомы, как сильная кожная сыпь или затрудненное дыхание.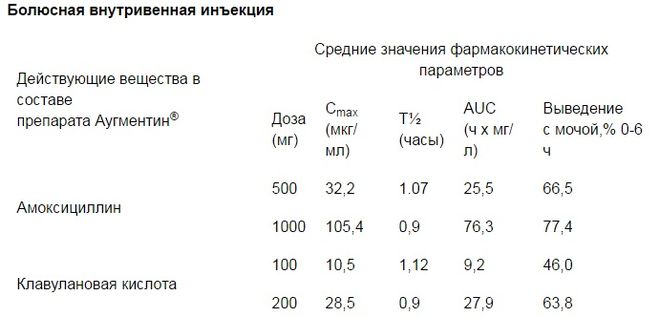 Если вы считаете, что у вашего ребенка может быть аллергия на антибиотик, немедленно позвоните своему педиатру.
Если вы считаете, что у вашего ребенка может быть аллергия на антибиотик, немедленно позвоните своему педиатру.
Используются ли антибиотики для профилактики болезней?
В то время как противомикробные препараты в основном используются для
лечения инфекций, которые могут развиться у вашего младенца или ребенка, их иногда назначают
предотвратить развитие болезни. Например, дети, часто болеющие
инфекциям мочевыводящих путей иногда назначают антибиотики, чтобы уменьшить вероятность их рецидива. Эти лекарства могут убить бактерии, прежде чем они смогут вызвать инфекцию.
В других случаях профилактические антибиотики могут быть назначены детям после
укуса собаки или животного или перед
операция. Эти «профилактические» антибиотики всегда следует давать в течение как можно более короткого периода времени, чтобы снизить вероятность побочных эффектов или создания устойчивости к противомикробным препаратам.
Помните
Если у вашего ребенка простуда, антибиотики не помогут.


 (Источник)
(Источник)