Содержание
Почему болит правый бок
Этот неприятный симптом может проявляться по-разному: боль справа в боку бывает резкой, тянущей, появляться при активном движении или в состоянии покоя. Почему это происходит и как понять, что пора к врачу? Рассказываем вместе с хирургом GMS Clinic Булатом Юнусовым.
Почему может болеть правый бок?
Причины этого симптома, как правило, связаны с внутренними органами. «Это признак того, что страдает что-то, расположенное в правой части живота, — говорит Булат Юнусов, хирург GMS Clinics and Hospitals. — Причина поражений этих органов может быть также разной, например, воспаление, онкологические процессы, травмы, последствия перенесенных ранее операций, неврологические нарушения».
Впрочем, у этого симптома могут быть и другие основания. «Неприятное ощущение в правом боку может носить мышечный характер, особенно если оно возникает после физических нагрузок. Если человек упал на правый бок, боль может быть ассоциирована с мышечной контузией или травмой, например, миозитом. Камни в желчном пузыре также могут вызывать неприятные покалывания в боку. Камни закрывают протоки, что приводит к вздутию пузыря и, как следствие, к возникновению калькулезного холецистита, то есть воспалительного процесса. Все это, конечно же, сопровождается болью», — прокомментировал приглашенный специалист другого медицинского центра. Рассмотрим основные причины появления боли в правом боку.
Камни в желчном пузыре также могут вызывать неприятные покалывания в боку. Камни закрывают протоки, что приводит к вздутию пузыря и, как следствие, к возникновению калькулезного холецистита, то есть воспалительного процесса. Все это, конечно же, сопровождается болью», — прокомментировал приглашенный специалист другого медицинского центра. Рассмотрим основные причины появления боли в правом боку.
Воспалительные заболевания ЖКТ
Боль и рези в правому боку могут быть вызваны целым «букетом» воспалительных процессов в желудочно-кишечном тракте. «Это, например, аппендицит, дивертикулит, колит, гастроэнтерит, язва желудка и двенадцатиперстной кишки», — рассказывает Булат Юнусов.
Чаще всего при этих диагнозах боль ощущается как ноющая, умеренная, с постепенно нарастающей интенсивностью. При аппендиците болевые ощущения могут усиливаться при ходьбе, покашливании, изменении положения тела и уменьшаться в состоянии покоя. Также при этом диагнозе наблюдается повышение температуры, тошнота, рвотные позывы.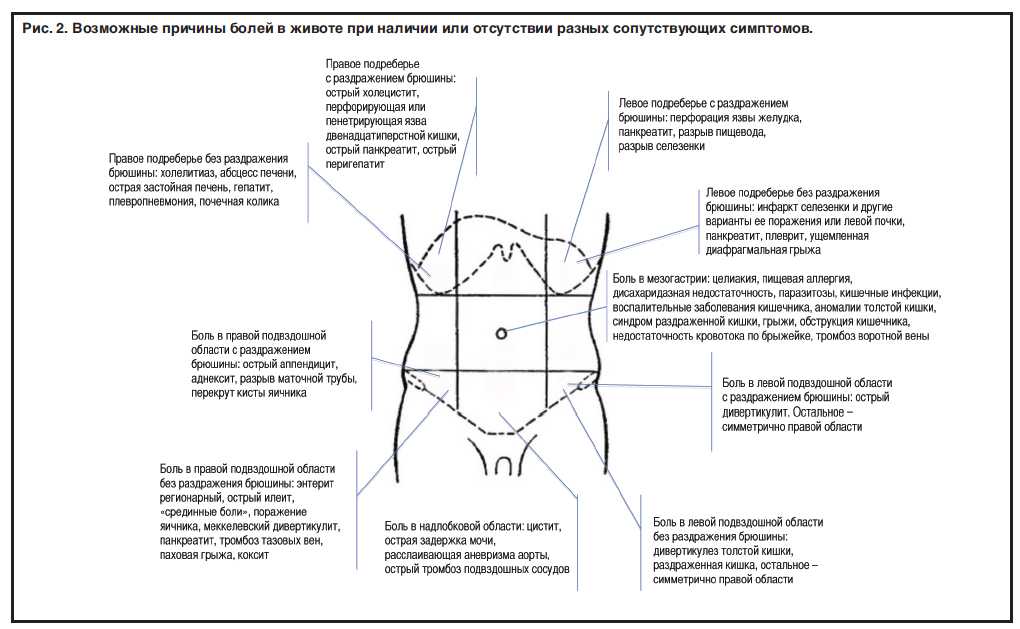
При язве желудка боль становится ощутимее после употребления жирной, острой или жареной пищи, алкоголя, а также интенсивных физических нагрузок. Дополнительными симптомами могут быть изжога, тошнота, рвота.
При колите (воспалении кишечника) боль может быть тянущей или приступообразной. Заболевание также сопровождается диарей, повышением температуры, общей слабостью, головными болями, наличием слизи в каловых массах.
При дивертикулите (выпячивании стенок кишечника) ощущается острая боль справа от пупка, повышается температура, появляется диарея (с кровью и слизью).
При гастроэнтерите (воспалении слизистой желудка и тонкого кишечника) боль в правом боку сопровождается отсутствием аппетита, тошнотой, рвотой, спазмами в животе и пр.
При панкреатите (воспалении поджелудочной железы) боль начинается внезапно и носит постоянный и интенсивный характер. Иногда может «отдавать» в левый бок или усиливаться после употребления тяжелой, жирной или острой пищи.
Заболевания мочевыделительной системы
Нередко болит бок с правой стороны из-за органов выделительной системы. «К ним относятся мочекаменная болезнь и пиелонефрит», — говорит Булат Юнусов.
Пиелонефрит — воспалительное заболевание почек, при котором помимо боли в правом боку, также могут возникать слабость, тошнота, рвота, «скачущий» пульс, сухость во рту, высокая температура.
Боль в боку при мочекаменной болезни может быть постоянной или волнообразной, тупой или острой, может беспокоить только в покое или усиливаться при ходьбе. Это зависит от месторасположения камня, но иногда боль может сначала ощущаться в области поясницы (так называемая «почечная колика»), а уже потом «обосновываться» в правом боку.
Заболевания печени
«Боль в правом боку может возникать при поражении печени и органов гепатобилиарной системы, — отмечает Булат Юнусов. — К таким заболеваниям относятся холецистит, механическая желтуха, кисты печени, гепатиты, цирроз».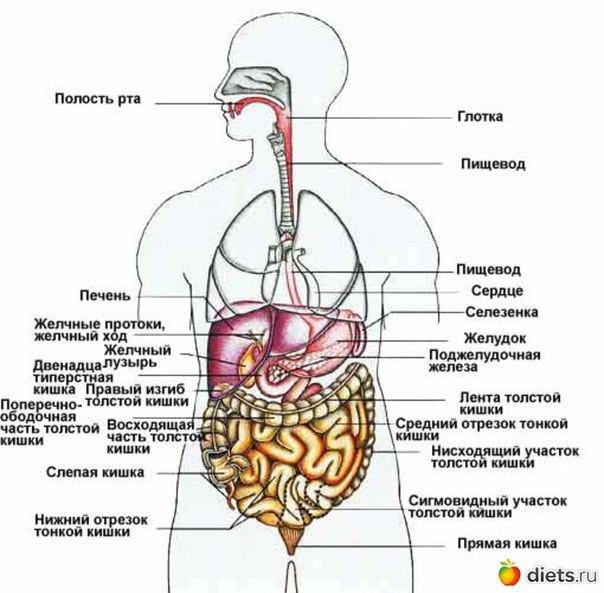 Все эти диагнозы характеризуются достаточно резкой болью в правом боку, которая может «отдавать» в правое плечо, шею или лопатку.
Все эти диагнозы характеризуются достаточно резкой болью в правом боку, которая может «отдавать» в правое плечо, шею или лопатку.
Нередко с правой стороны внизу болит у женщин из-за сбоев в работе органов малого таза. «К таким нарушениям в работе относятся заболевания воспалительные (сальпингит, сальпингоофорит) и невоспалительные (киста желтого тела, опухоли яичников, эндометриоз, кисты яичников, внематочная беременность)», — отмечает Булат Юнусов.
При сальпингите (воспалении маточных труб) и сальпингоофорите (воспалении маточных труб и яичников) боль чаще всего ощущается как тянущая в области паха, однако может «отдавать» и в правый или левый бок. Сопровождается повышением температуры, тошнотой, сильной головной болью, выделениями из влагалища и усиливается во время полового контакта.
При кистах яичников или желтого тела тянущая или колющая боль в основном локализована внизу живота или поясницы, но может ощущаться и в правом боку.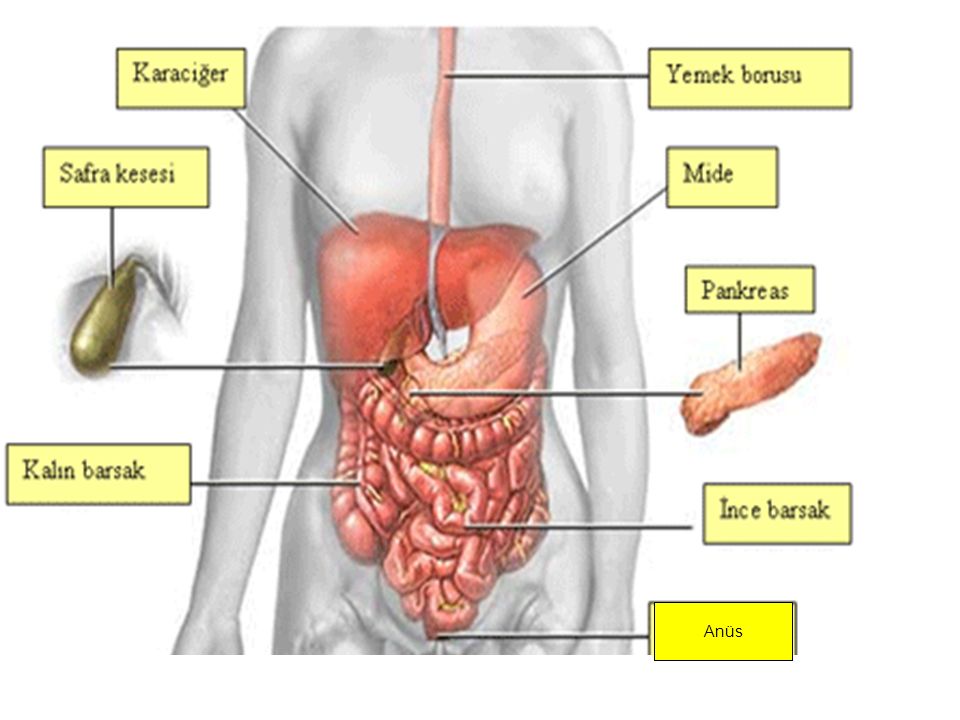
При эндометриозе боль чаще всего острая, схваткообразная, может исчезать и возвращаться. Ощущается, как правило, внизу живота, в левом или правом боку (ближе к пояснице).
Реакция на физическую нагрузку
Иногда правый бок болит отнюдь не из-за сбоев в работе внутренних органов (что мы рассмотрели выше). Если вы почувствовали боль справа во время (или сразу после) физической активности, есть вероятность, что это:
- Мышечный спазм, возникший из-за слабости мускулатуры спины или брюшины.
- Спазм диафрагмы. С ней чаще всего сталкиваются во время бега: учащенное дыхание заставляет диафрагму сокращаться быстрее, отчего она может спазмироваться и «отдавать» болью в правом боку.
- Усиленная работа печени. Этот орган считается «кровяным» депо организма. Во время тренировок печень может несколько увеличиваться в объеме и «давить» на свою наружную капсулу, где много нервных окончаний, что будет ощущаться как боль в правом боку.
 А еще подобный дискомфорт может возникнуть из-за неправильного режима питания: например, если перед тренировкой вы «перебрали» с углеводами или жирами. В этом случае во время занятия печень будет вынуждена работать с повышенной нагрузкой, что также может спровоцировать болевой синдром.
А еще подобный дискомфорт может возникнуть из-за неправильного режима питания: например, если перед тренировкой вы «перебрали» с углеводами или жирами. В этом случае во время занятия печень будет вынуждена работать с повышенной нагрузкой, что также может спровоцировать болевой синдром.
Как определить, почему у вас болит справа в боку
Самостоятельно поставить точный диагноз вы, конечно, не сможете. Однако некоторое представление о нем вы составить сможете, отталкиваясь от того, как именно у вас болит правый бок. «При острых заболеваниях боль возникает внезапно, усиливаясь по интенсивности в короткий промежуток времени (часы, иногда дни), — отмечает Булат Юнусов. — Если же причина — какое-то хроническое заболевание, то и болевой синдром носит или постоянный, или волнообразный характер, не отличаясь большой интенсивностью».
Также важно проверить наличие дополнительных симптомов. «Чтобы верно определить причину боли в правом боку, необходимо прислушаться к характеру этой боли. Например, боль мышечного характера, как правило, тупая и ноющая, — прокомментировал приглашенный специалист. — Однако мышечная боль может быть и острой, поскольку помимо мышц в правом боку есть межпозвонковые суставы, которые могут быть источником дискомфорта. При желчнокаменной болезни или остром холецистите к боли присоединяется повышенная температура. Такую ситуацию можно назвать „боль-плюс“ — боль и температура. Дискомфорт, вызванный почечными коликами также может быть „боль-плюс“, но уже боль плюс учащенное мочеиспускание или наличие крови в моче. Боль, вызванная проблемами с кишечником — боль плюс диарея».
Например, боль мышечного характера, как правило, тупая и ноющая, — прокомментировал приглашенный специалист. — Однако мышечная боль может быть и острой, поскольку помимо мышц в правом боку есть межпозвонковые суставы, которые могут быть источником дискомфорта. При желчнокаменной болезни или остром холецистите к боли присоединяется повышенная температура. Такую ситуацию можно назвать „боль-плюс“ — боль и температура. Дискомфорт, вызванный почечными коликами также может быть „боль-плюс“, но уже боль плюс учащенное мочеиспускание или наличие крови в моче. Боль, вызванная проблемами с кишечником — боль плюс диарея».
Что делать, если у вас болит справа в боку
Как видите, боль в боку может быть симптомом самых разных проблем со здоровьем. Поэтому игнорировать ее не стоит — обязательно покажитесь врачу. «Не всегда остроту заболевания, послужившего причиной ситуации, можно определить по характеру болевого синдрома. Это относится, прежде всего, к пожилым людям и пациентам, страдающим сахарным диабетом — серьезные заболевания брюшной полости могут протекать стерто (болевой синдром может быть не выражен вовсе или исчезать полностью), — говорит Булат Юнусов. — Таким образом, если боли в животе не проходят в течение нескольких часов и сопровождаются повышением температуры тела, тошнотой, рвотой, потерей аппетита, нарушениями стула (запор или диарея), дискомфортом при мочеиспускании, снижением артериального давления, то единственным верным решением является очная консультация врача».
— Таким образом, если боли в животе не проходят в течение нескольких часов и сопровождаются повышением температуры тела, тошнотой, рвотой, потерей аппетита, нарушениями стула (запор или диарея), дискомфортом при мочеиспускании, снижением артериального давления, то единственным верным решением является очная консультация врача».
Можно ли принимать лекарства, если у вас сильная боль в правом боку? Да, но с осторожностью. «Не следует самостоятельно прибегать к приему анальгетиков, так как это может „смазать“ клиническую картину заболевания, что приведет к несвоевременной постановке правильного диагноза, — говорит Булат Юнусов. — Единственное, возможен прием спазмолитиков (например, но-шпы): эти препараты снимают спазм мускулатуры внутренних органов и направлены на устранение причины болевого синдрома, при воспалительных же заболеваниях они, как правило, обезболивающего эффекта не дают».
В целом, врачи отрицательно относятся к самолечению. «В домашних условиях невозможно гарантировано облегчить боль без вреда для организма в целом. Вы можете притупить чувство дискомфорта, тем самым облегчив свои мучения лишь на время. Кроме того, занимаясь самолечением, совершенно непреднамеренно вы можете покалечить какой-то другой орган, который изначально не имел к боли в правом боку никакого отношения. Лечение дома является небезопасным средством устранения проблемы».
«В домашних условиях невозможно гарантировано облегчить боль без вреда для организма в целом. Вы можете притупить чувство дискомфорта, тем самым облегчив свои мучения лишь на время. Кроме того, занимаясь самолечением, совершенно непреднамеренно вы можете покалечить какой-то другой орган, который изначально не имел к боли в правом боку никакого отношения. Лечение дома является небезопасным средством устранения проблемы».
Лучший выход — записаться к врачу-терапевту и обсудить свое состояние с ним. Иногда решить проблему можно «на удаленке». «Разобраться в состояниях, которые сопровождаются волнообразным течением с тупыми болями в течение длительного времени, возможно, и при дистанционной консультации», — подытоживает Булат Юнусов.
Источник: Живи.ру
Лечение болей под ребрами – Сеть клиник «ОСТЕОМЕД»
Боль в ребрах
Записаться
Боль в ребрах
Боль в ребрах или под ребрами часто заставляет людей обращаться за помощью к врачам разных специальностей, поскольку она имитирует и стенокардию, и плевральную боль, и последствия травмы. Но нередко боль в ребрах является следствием проблем с позвоночником.
Но нередко боль в ребрах является следствием проблем с позвоночником.
Врачи «Клиники Остеомед» г. Санкт-Петербург очень часто наблюдают в своей практической деятельности больных с болями в ребрах или межреберной невралгией. Одновременно с болевым синдромом у пациентов определяются и другие проявления, которые требуют детального рассмотрения и исключения других патологий. Для этого необходимо записаться на прием к опытному специалисту и пройти полное обследование.
Причины болей в ребрах
Среди причин болей в ребрах или под ребрами можно отметить следующие:
- Травматическое повреждение грудной клетки – переломы ребер, ушибы, гематомы. При этом боль усиливается при наклонах, поворотах, и можно легко определить ее источник при ощупывании. Переломы особенно часто наблюдаются у пожилых людей с выраженным остеопорозом, когда даже незначительное движение, например, кашель, может привести к перелому ребер.
- Заболевания дыхательной системы – пневмония, плеврит, бронхит, а также сильный кашель тоже может давать боль в ребрах, связанную с перенапряжением мышц диафрагмы и грудной клетки.

- Кардиалгия – боль в сердце – часто отдается по всей грудной клетке, сопровождает пороки сердца, гипертоническую болезнь, инфаркты, ишемическую болезнь сердца и т.д.
- Онкологические заболевания органов средостения и самой грудной клетки;
- Туберкулез легких, позвоночника, костно-мышечных тканей груди;
- Остеохондроз в шейном и грудном отделе позвоночника;
- Полиневриты, миозиты, артриты и т.д.
Диагностика патологического состояния
При остеохондрозе боль в ребрах имеет периодический характер, временами обостряется – обычно в вечернее время и ночью, а после ночного отдыха затихает. Поскольку грудная частьпозвоночника – самый малоподвижный его отдел, то боль не так выражена, как при дегенеративных изменениях в других зонах. Она может усиливаться при дыхании, кашле, вздохе, но все же размытость ее проявлений заставляет больных подозревать у себя совсем другие заболевания.
Поэтому очень важно провести тщательную дифференциальную диагностику с другими патологиями, используя различные типы исследования:
- Рентгенографию грудной клетки и легких, сердца, позвоночника – в нескольких проекциях;
- Компьютерную томографию или ядерно-магнитно-резонансное сканирование органов средостения и всей грудной клетки, включая структуры позвоночника;
- Электрокардиографию;
- Электромиографию;
- Эхокардиографию;
- Исследование жизненной емкости легких, прослушивание дыхания, анализ мокроты и другие методики для выявления патологии органов дыхания;
- Доплерографию сосудов средостения;
- Общие и биохимические анализы и т.
 д.
д.
Шаг за шагом в условиях клиники необходимо исключить самые опасные для жизни состояния, одновременно облегчая состояние больного симптоматическими средствами.
Лечение болей под ребрами
Как правило, при сильно выраженном болевом синдромеврач применяет различные болеутоляющие средства – их можно принимать в виде таблеток или вводить парентерально. Невыносимая боль, которая также может иметь место при межреберной невралгии, купируется новокаиновой блокадой в зоне компрессии нервных корешков.
Каждая выявленная патология имеет свои специфические средства для лечения. В вертебрологии боль в груди, вызванная грудным или шейно-грудным остеохондрозом, имеет свои особенности терапии:
- Медикаментозное лечение – это анальгетики, противовоспалительные препараты, миорелаксанты, легкие мочегонные средства, препараты для улучшения периферического кровообращения, хондропротекторы, витаминно-минеральные комплексы;
- Мануальная терапия, лечебная гимнастика, физиотерапия воздействуют непосредственно на причинный фактор патологии, помогая высвободить мышечно-суставные блоки, укрепить и разработать мышцы вокруг позвоночника, улучшить кровоснабжение и трофику грудного отдела позвоночника;
- Среди остальных типов лечения – назначение покоя в острый период, диеты с преобладанием белков, молочных продуктов, овощей, фруктов с исключением из рациона винограда, щавеля, кофе, газированных напитков, сладостей, жирных блюд.
 Кроме того, больным можно использовать в комплексном лечении приемы иглорефлексотерапии, стоун-терапию и другие способы.
Кроме того, больным можно использовать в комплексном лечении приемы иглорефлексотерапии, стоун-терапию и другие способы.
Онлайн запись
Онлайн запись
Дата визита
13.11.2022
консультация
Получите консультацию
Укажите ваш номер телефона и специалист клиники
свяжется с Вами в течении 15 минут и проконсультирует
Функции, проблемы, роль в пищеварении
Что такое поджелудочная железа?
Поджелудочная железа представляет собой железу длиной шесть дюймов, расположенную в брюшной полости рядом с печенью и частью тонкой кишки. Он расположен прямо позади и немного ниже вашего живота и перед вашим позвоночником. Головка поджелудочной железы находится вдоль изгиба двенадцатиперстной кишки, первой части тонкой кишки сразу за желудком.
Поджелудочная железа играет двойную роль в функционировании вашего организма:
- Эндокринная система. Поджелудочная железа вырабатывает гормоны, в том числе гормоны, регулирующие уровень сахара в крови: инсулин и глюкагон.

- Экзокринная система. Поджелудочная железа также выделяет ферменты в пищеварительный тракт через проток в двенадцатиперстную кишку.
Эндокринная система
Являясь частью эндокринной системы, поджелудочная железа выделяет два основных гормона, жизненно важных для регулирования уровня глюкозы (также известного как уровень сахара в крови):
- Инсулин. Поджелудочная железа выделяет этот гормон для снижения уровня глюкозы в крови, когда уровень становится слишком высоким.
- Глюкагон: Поджелудочная железа выделяет этот гормон для повышения уровня глюкозы в крови, когда уровень становится слишком низким.
Сбалансированный уровень глюкозы в крови играет важную роль в работе печени, почек и даже головного мозга. Правильная секреция этих гормонов важна для многих систем организма, таких как нервная система и сердечно-сосудистая система.
Экзокринная система
Являясь частью экзокринной системы, поджелудочная железа выделяет ферменты, которые работают в тандеме с желчью из печени и желчного пузыря, помогая расщеплять вещества для правильного пищеварения и всасывания.
Ферменты, вырабатываемые поджелудочной железой для пищеварения, включают:
- липазу для переваривания жиров
- амилазу для переваривания углеводов
- химотрипсин и трипсин для переваривания белков
Желудок является частью более крупного пищеварительного процесса, который начинается:
- Поджелудочная железа вырабатывает ферменты, как только пища достигает желудка.
- Эти ферменты проходят через ряд протоков, пока не достигают главного протока поджелудочной железы.
- Главный проток поджелудочной железы впадает в общий желчный проток, по которому желчь из желчного пузыря и печени поступает в двенадцатиперстную кишку. Это место встречи называется ампулой Фатера.
- Желчь из желчного пузыря и ферменты поджелудочной железы высвобождаются в двенадцатиперстную кишку, чтобы помочь переваривать жиры, углеводы и белки, чтобы они могли усваиваться пищеварительной системой.

Сахарный диабет является одним из наиболее известных состояний, возникающих в результате дисфункции эндокринной системы.
При некоторых типах диабета поджелудочная железа не вырабатывает достаточно инсулина для поддержания уровня глюкозы в крови. Это может вызвать осложнения во всем организме, в том числе:
- чувство сильной жажды
- чувство истощения без очевидной причины
- потеря веса без изменения диеты или физических упражнений
- частое мочеиспускание
- затуманенное зрение
- ощущение покалывания в руках и ногах
- отек или чувствительность десен
Другие состояния, которые могут повлиять на поджелудочную железу, включают:
- Панкреатит . Это воспаление ткани поджелудочной железы вызвано тем, что ферменты преждевременно начинают работать в поджелудочной железе, прежде чем они секретируются в двенадцатиперстную кишку. Острый панкреатит чаще всего вызывается желчными камнями, блокирующими главный проток поджелудочной железы, или чрезмерным употреблением алкоголя.
 Это может длиться всего несколько дней из-за внезапного случая, но также может стать хроническим заболеванием, которое длится годами. Панкреатит может вызывать множество симптомов, включая боль в животе, лихорадку и рвоту.
Это может длиться всего несколько дней из-за внезапного случая, но также может стать хроническим заболеванием, которое длится годами. Панкреатит может вызывать множество симптомов, включая боль в животе, лихорадку и рвоту. - Рак поджелудочной железы. Это состояние вызвано раковыми клетками поджелудочной железы. Типы первичного рака поджелудочной железы включают те, которые поражают эндокринную и экзокринную поджелудочную железу, а также лимфому поджелудочной железы. Рак в органе, прилегающем к поджелудочной железе, таком как двенадцатиперстная кишка или печень, также может поражать поджелудочную железу. Рак поджелудочной железы может быть трудно обнаружить поначалу, потому что поджелудочная железа спрятана за несколькими крупными органами, что может затруднить точное определение опухоли врачом при физическом осмотре или тестах на визуализацию. Кроме того, на ранних стадиях заболевания симптомы могут отсутствовать.
Для профилактики панкреатита, а также состояний, связанных с дисфункцией поджелудочной железы:
- Соблюдайте диету с низким содержанием жиров.
 Жиры и холестерин могут способствовать образованию камней в желчном пузыре, что может привести к панкреатиту. Очень высокий уровень триглицеридов в крови может вызвать панкреатит. Ешьте много цельнозерновых продуктов, фруктов и овощей, особенно брокколи, цветную капусту или белокочанную капусту. Избегайте употребления слишком большого количества жареной пищи или жирных молочных продуктов.
Жиры и холестерин могут способствовать образованию камней в желчном пузыре, что может привести к панкреатиту. Очень высокий уровень триглицеридов в крови может вызвать панкреатит. Ешьте много цельнозерновых продуктов, фруктов и овощей, особенно брокколи, цветную капусту или белокочанную капусту. Избегайте употребления слишком большого количества жареной пищи или жирных молочных продуктов. - Похудеть и оставаться в форме. Регулярно делайте физические упражнения (от 20 до 30 минут в день) и поддерживайте здоровый вес, чтобы предотвратить сахарный диабет и камни в желчном пузыре, которые могут привести к панкреатиту, а также улучшить общее физическое состояние.
- Не придерживайтесь планов диеты, обещающих быструю потерю веса. Если вы придерживаетесь этих экстремальных диет, в вашей печени может накапливаться слишком много жира, что увеличивает риск образования камней в желчном пузыре.

- Не пейте слишком много алкоголя. Известно, что алкоголь увеличивает риск развития панкреатита и рака поджелудочной железы.
- Не курите сигареты и не употребляйте другие табачные изделия. Любой тип табачных изделий может увеличить риск развития рака по всему телу, включая поджелудочную железу. От 20 до 30% случаев рака поджелудочной железы связаны с употреблением табака.
- Пройдите обычный медицинский осмотр. Рак поджелудочной железы трудно обнаружить на ранних стадиях. Если вы обнаружите, что подвержены более высокому риску, регулярно проверяйте свою поджелудочную железу на наличие рака на ежегодном медицинском осмотре, чтобы обнаружить его на ранней стадии, прежде чем раковые клетки увеличатся и распространятся.
Да, можно жить без поджелудочной железы. Многие современные операции на поджелудочной железе не предполагают удаления всей поджелудочной железы. Даже без поджелудочной железы вы можете внести изменения в свой образ жизни, чтобы компенсировать недостаток выработки и секреции гормонов и ферментов.
Даже без поджелудочной железы вы можете внести изменения в свой образ жизни, чтобы компенсировать недостаток выработки и секреции гормонов и ферментов.
Без поджелудочной железы у вас разовьется сахарный диабет из-за недостатка инсулина в организме. В результате вам нужно будет выполнить один или несколько из следующих шагов:
- принять таблетку заменителя фермента
- делать подкожные инъекции инсулина
- соблюдать диабетическую диету
- регулярно заниматься физическими упражнениями
Поджелудочная железа является важнейшим органом как для эндокринных, так и для экзокринных процессов.
Без него ваше тело не может правильно работать со многими жизненно важными системами. Поддержание его здоровья путем заботы о своем теле и регулярной проверки общего состояния здоровья может помочь убедиться, что оно работает на полную мощность.
Боль под левой грудной клеткой: 6 причин и что делать
Боль в левом подреберье обычно связана с инфекцией или воспалением в желудке или повреждением любых других органов, расположенных на левой стороне тела (таких как сердце, селезенка, поджелудочная железа, легкое или левая почка). Эта боль может быть вызвана менее серьезными проблемами со здоровьем, такими как реберный хондрит, гастрит или камни в почках.
Эта боль может быть вызвана менее серьезными проблемами со здоровьем, такими как реберный хондрит, гастрит или камни в почках.
Боль в поврежденных левосторонних органах может быть внезапной и может сопровождаться другими симптомами, такими как тошнота, рвота, затрудненное дыхание или усиление боли при движении, кашле или чихании.
Этот тип боли может быть признаком респираторного заболевания, а в более серьезных случаях может указывать на сердечный приступ. Поэтому, если боль очень сильная или длится более двух дней, рекомендуется обратиться за медицинской помощью для оценки, чтобы начать соответствующее лечение, как указано.
Наиболее частые причины болей под левой грудной клеткой:
1. Реберный хондрит
Реберный хондрит — воспаление хряща, соединяющего ребра с грудиной. Грудина — это кость, расположенная в середине грудной клетки, которая поддерживает грудную клетку и ключицы.
Воспаление может быть вызвано инфекцией, физической травмой или артритом. Симптомы могут включать левостороннюю боль в груди (похожую на сердечный приступ), ощущение давления под грудной клеткой, боль, локализованную в одной или нескольких реберных костях, и боль, которая усиливается при дыхании или кашле.
Симптомы могут включать левостороннюю боль в груди (похожую на сердечный приступ), ощущение давления под грудной клеткой, боль, локализованную в одной или нескольких реберных костях, и боль, которая усиливается при дыхании или кашле.
Что делать: Вам следует уменьшить активность и отдых. Прикладывайте теплые компрессы к любым болезненным участкам и избегайте любых движений, которые могут усилить боль, таких как перенос тяжестей или занятия спортом. Важно обратиться за советом к врачу, который может порекомендовать такие лекарства, как противовоспалительные средства (например, напроксен) или физиотерапию и растяжку. Если вы также испытываете одышку или боль, отдающую в руку или шею, вам следует немедленно обратиться к врачу, так как это может быть признаком сердечного приступа.
2. Перикардит
Перикардит – это воспаление перикарда, который представляет собой наполненный жидкостью мешочек, окружающий сердце. Когда перикард воспаляется, это может вызвать боль под левой грудной клеткой.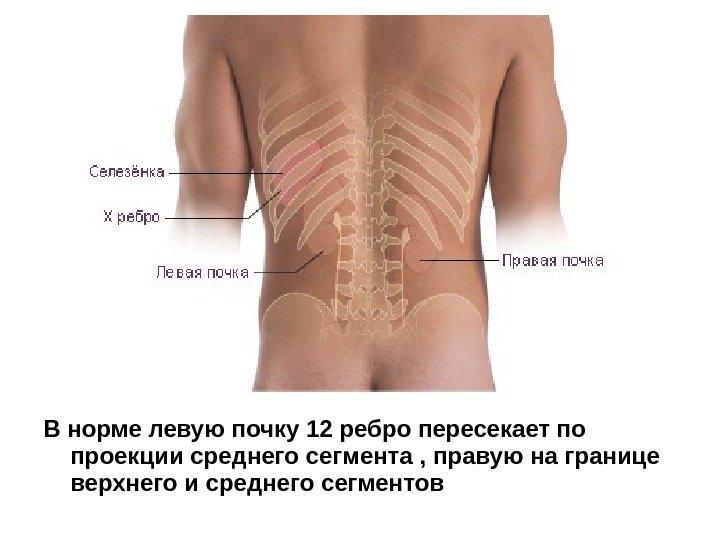 Эта боль обычно усиливается в положении лежа.
Эта боль обычно усиливается в положении лежа.
Перикардит может возникнуть из-за инфекции (например, пневмонии или туберкулеза), волчанки, ревматоидного артрита, лучевой терапии грудной клетки или применения таких лекарств, как фенитоин, гидралазин или фенилбутазон.
Что делать: Если у вас есть какие-либо симптомы, которые могут указывать на перикардит, вам следует обратиться к кардиологу. Такие лекарства, как противовоспалительные средства (например, ибупрофен), колхицин или кортикостероиды, могут помочь уменьшить боль и воспаление. Перикардит, вызванный инфекцией, также можно лечить антибиотиками, такими как амоксициллин или ципрофлоксацин. В более серьезных случаях могут потребоваться хирургические процедуры, такие как перикардиоцентез (для удаления избыточной жидкости) или перикардэктомия (для удаления мешка или его части).
3. Панкреатит
Панкреатит – это воспаление поджелудочной железы, органа, расположенного за желудком и отвечающего за выработку пищеварительных ферментов и гормонов, таких как инсулин, глюкагон и соматостатин. Это воспаление может вызвать сильную боль под левой грудной клеткой, которая может иррадиировать в спину. Другие симптомы панкреатита включают тошноту, рвоту и лихорадку.
Это воспаление может вызвать сильную боль под левой грудной клеткой, которая может иррадиировать в спину. Другие симптомы панкреатита включают тошноту, рвоту и лихорадку.
Обычно наиболее частой причиной панкреатита является чрезмерное употребление алкоголя, однако он также может быть вызван вирусными инфекциями (такими как корь или эпидемический паротит), камнями в желчном пузыре, кистозным фиброзом или приемом определенных лекарств (таких как лираглутид, лозартан или кортикостероиды) .
Что делать: Вам следует обратиться к терапевту или гастроэнтерологу, который может порекомендовать госпитализацию для внутривенного введения жидкостей и обезболивающих препаратов. В более серьезных случаях может потребоваться хирургическое вмешательство. Изменения в диете (например, отказ от жирной пищи) могут помочь снизить риск обострений панкреатита. Добавки, такие как пероральные ферменты, также могут быть рекомендованы вашим врачом.
4. Плеврит
Плеврит, также известный как плеврит, представляет собой состояние, при котором плевра (оболочка, покрывающая легкие) воспаляется. Это воспаление может вызвать боль под левой грудной клеткой, которая усиливается при дыхании, кашле или чихании. Другие симптомы включают одышку, затрудненное дыхание и лихорадку.
Это воспаление может вызвать боль под левой грудной клеткой, которая усиливается при дыхании, кашле или чихании. Другие симптомы включают одышку, затрудненное дыхание и лихорадку.
Плериоз может быть вызван бактериальной, вирусной или грибковой пневмонией, раком легкого или легочной эмболией.
Что делать: Вам следует обратиться к пульмонологу или терапевту для лечения. Это лечение может включать противовоспалительные средства для лечения отека (например, ибупрофен или напроксен), антибиотики для лечения пневмонии или антикоагулянты для лечения легочной эмболии. Врач может также назначить бронходилататоры, чтобы облегчить дыхание.
5. Камни в почках
Камни в почках образуются, когда отложения кальция и солей затвердевают и превращаются в камнеподобные массы. Это может привести к обратному оттоку мочи, что может привести к глубокой боли в спине, которая может иррадиировать вперед и вверх к ребрам пораженной стороны.
Могут появиться и другие симптомы, такие как жжение при мочеиспускании, тошнота, рвота, лихорадка выше 38ºC (или 100,4ºF) или кровь в моче.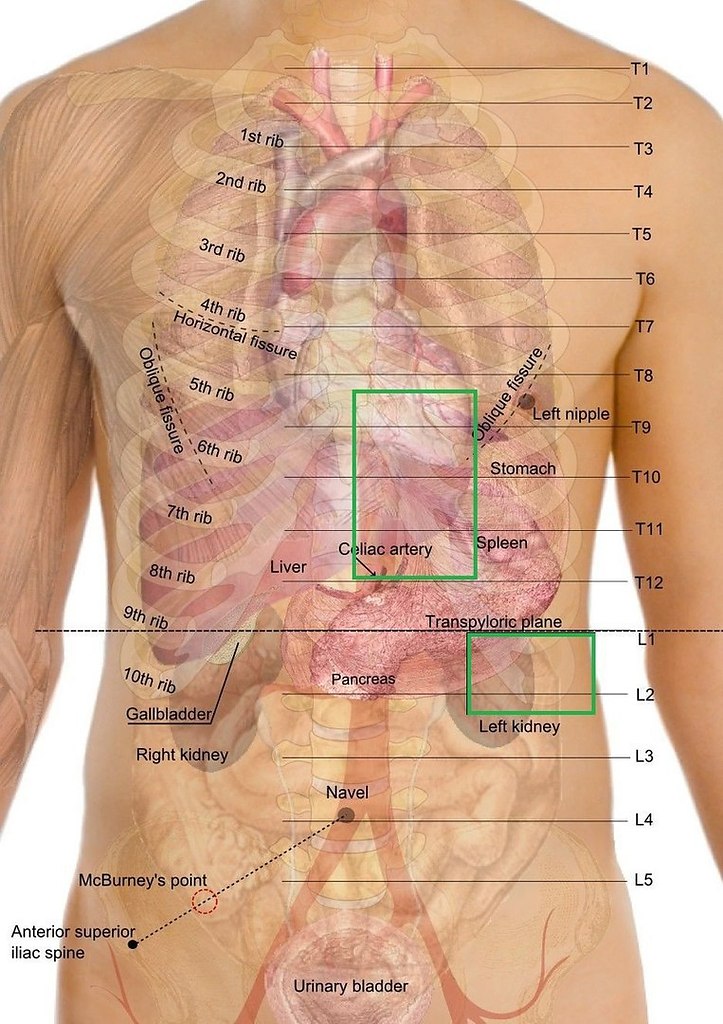 Камни в почках чаще встречаются у взрослых мужчин, но могут встречаться и у женщин, и у детей. Одной из основных причин образования камней в почках является малое потребление жидкости.
Камни в почках чаще встречаются у взрослых мужчин, но могут встречаться и у женщин, и у детей. Одной из основных причин образования камней в почках является малое потребление жидкости.
Что делать: Отправляйтесь в больницу и обратитесь за медицинской помощью, так как внутривенные анальгетики могут мгновенно облегчить боль. В других случаях врач может решить выполнить такую процедуру, как литотрипсия, уретероскопия или нефролитотомия, чтобы удалить или разрушить любые камни в почках, которые вызывают непроходимость мочевыводящих путей. Важно увеличить потребление жидкости, чтобы стимулировать частое мочеиспускание, так как это поможет предотвратить образование камней в почках.
6. Гастрит
Гастрит — это воспаление слизистой оболочки желудка, которое может вызывать острую боль под левой грудной клеткой. Другие симптомы, связанные с гастритом, включают чувство жжения в пищеводе, тошноту, замедление пищеварения или чувство сытости и частую отрыжку.

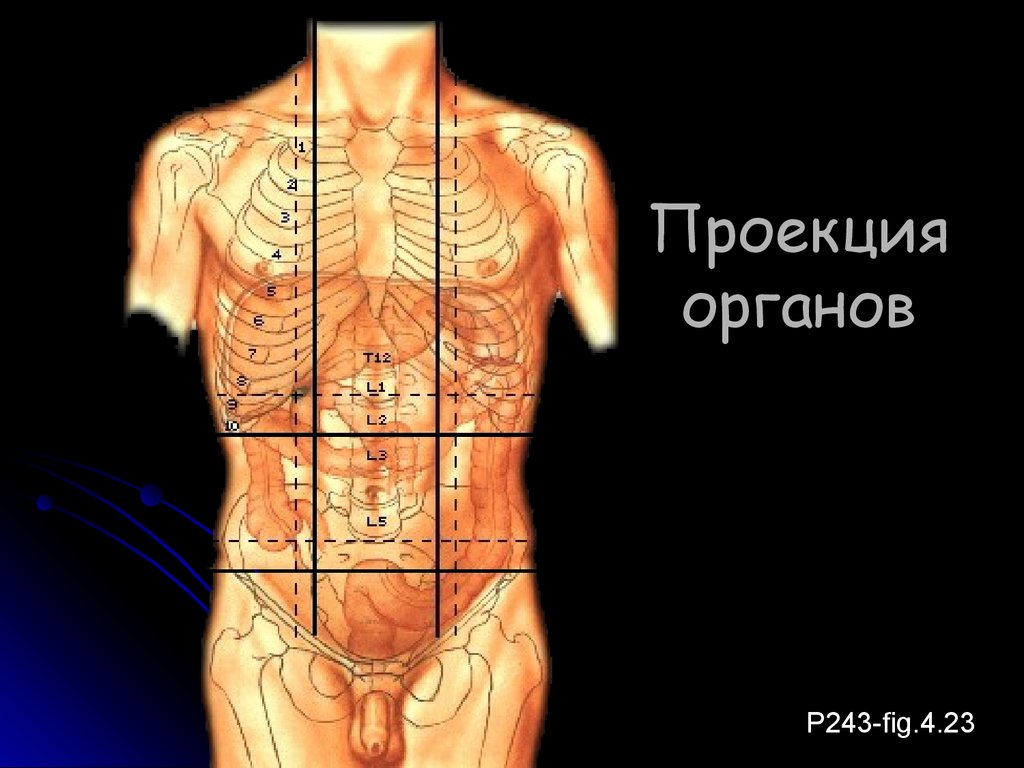 А еще подобный дискомфорт может возникнуть из-за неправильного режима питания: например, если перед тренировкой вы «перебрали» с углеводами или жирами. В этом случае во время занятия печень будет вынуждена работать с повышенной нагрузкой, что также может спровоцировать болевой синдром.
А еще подобный дискомфорт может возникнуть из-за неправильного режима питания: например, если перед тренировкой вы «перебрали» с углеводами или жирами. В этом случае во время занятия печень будет вынуждена работать с повышенной нагрузкой, что также может спровоцировать болевой синдром.
 д.
д. Кроме того, больным можно использовать в комплексном лечении приемы иглорефлексотерапии, стоун-терапию и другие способы.
Кроме того, больным можно использовать в комплексном лечении приемы иглорефлексотерапии, стоун-терапию и другие способы.

 Это может длиться всего несколько дней из-за внезапного случая, но также может стать хроническим заболеванием, которое длится годами. Панкреатит может вызывать множество симптомов, включая боль в животе, лихорадку и рвоту.
Это может длиться всего несколько дней из-за внезапного случая, но также может стать хроническим заболеванием, которое длится годами. Панкреатит может вызывать множество симптомов, включая боль в животе, лихорадку и рвоту.