Содержание
Диета при болезни поджелудочная железа
Диета при остром панкреатите
Острый панкреатит — это острое воспаление поджелудочной железы. Поджелудочная железа играет важную роль в процессе пищеварения и обмена веществ. При пищеварении поджелудочная железа выделяет ферменты, которые поступают в двенадцатиперстную кишку и способствуют перевариванию белков, жиров и углеводов. Такой фермент, как трипсин, способствует усвоению белков, липаза — жиров, амилаза — углеводов.
Острое воспаление поджелудочной железы сопровождается от еком, некрозом, а нередко и нагноением или фиброзом, при этом замедляется выделение ферментов, нарушается нормальное пищеварение.
Развитию панкреатита способствуют переедание, длительное употребление жирной, жареной, острой, слишком горячей или слишком холодной пищи, злоупотребление алкоголем, недостаточное употребление белков. Заболевание может развиться на фоне хронического холецистита, желчнокаменной болезни, сосудистых поражений, язвенной болезни, инфекционных заболеваний, разных интоксикаций, травм поджелудочной железы.
Питание при остром панкреатите направлено на обеспечение максимального покоя поджелудочной железы, уменьшение желудочной и панкреатической секреции. В первые 6 — 7 дней назначают голодание, можно пить минеральные воды без газа (Боржоми, Ессентуки №4) в небольшом количестве, маленьким глотками.
Пищу необходимо в течение первых 2-х недель готовить с ограничением соли. Питание должно быть 5-6 раз в день небольшими порциями. Пищу принимать в теплом виде (45-60 С). Необходимо, чтобы блюда были жидкими, полужидкими по консистенции. Тушеные и жареные блюда запрещены, рекомендуется употреблять перетертую пищу.
В диету на 6-7-й день заболевания включают:
- Супы овощные; супы вегетарианские; супы слизистые из круп (овсяной, перловой, рисовой, манной), протертые с картофелем и морковью.
- Крупяные и макаронные изделия: геркулесовая, овсяная, манная, рисовая каши, протертые, полувязкие, сваренные на воде или пополам с молоком низкой жирности; суфле, пудинги, запеканки.

- Мясо: говядина, кролик, курица, телятина, индейка в протёртом или паровом виде (котлеты, кнели, бефстроганов из отварного мяса).
- Рыба: нежирная отварная, в виде суфле, кнелей, котлет (судак, треска, окунь, щука, серебристый хек).
- Яйца: омлет белковый паровой из 1 — 2 яиц в день, 1/2 желтка в день в блюдах.
- Молоко и молочные продукты: нежирное молоко в блюдах, творог некислый свежеприготовленный, паровые пудинги; свежий кефир и молоко в ограниченном количестве при хорошей переносимости, нежирный йогурт.
- Жиры: сливочное масло несолёное и растительное рафинированное масло в готовых блюдах в ограниченном количестве.
- Овощи: картофель, морковь, кабачки, цветная капуста в виде пюре и паровых пудингов, в отварном, протертом или печёном виде.
- Хлеб и хлебобулочные изделия: вчерашний пшеничный хлеб, пшеничные сухари, малосладкое галеточное печение.
- Фрукты и ягоды: яблоки некислых сортов печеные, бананы, клубника, черника, чёрная смородина в ограниченном количестве, протертые компоты, кисели, мусс, желе на ксилите или сорбите.

- Сладости: мёд в ограниченном количестве, зефир, пастила на ксилите или сорбите.
- Напитки: слабый чай малосладкий или с ксилитом либо сорбитом; соли банановый, клубничный, морковный в небольшом количестве. Минеральные воды употребляются по 1/2 — 2/3 стакана, комнатной температуры (без газа).
Далее рацион можно расширить за счет паровых пудингов из свежего сыра, белкового омлета, морковного пюре.
Исключаются на длительное время жареные блюда, копчености, соления, маринады, консервы, сало, сметана, сдобное тесто, сливки, алкогольные напитки. Больным панкреатитом необходимо придерживаться диеты около года, опасаться переедания.
Панкреатит
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Диета при хроническом панкреатите: правила питания при обострении
Диета при таком заболевании поджелудочной железы, как панкреатит, не менее важна, чем лекарственная терапия. Именно благодаря постоянному правильному питанию пациентам удается избежать обострений патологии. Сбалансированный рацион дает возможности и для устранения целого ряда неприятных симптомов заболевания (сильная боль, тошнота и рвота, лихорадка и др.).
Факторы появления и симптомы панкреатита
Для патологии характерны воспалительные рецидивы, вследствие которых нарушаются нормальная работа поджелудочной железы и выделение ей достаточного количества ферментов и гормонов. Заболевание опасно своим прогрессированием. При развитии панкреатита ткани органа разрушаются, что приводит к необратимым последствиям для всего организма.
При развитии панкреатита ткани органа разрушаются, что приводит к необратимым последствиям для всего организма.
Важно! Воспалительные явления могут быть следствием острой стадии заболевания или самостоятельным проявлением, если больной страдал желтухой, циррозом печени, атеросклерозом, злоупотребляет алкоголем или жирной, вредной пищей.
К основным симптомам панкреатита относят:
- Тяжесть в желудке (преимущественно после еды)
- Выраженный болевой синдром с правой стороны в области пупка
- Отрыжку
- Изжогу
- Вздутие живота
- Острое ощущение голода
- Сладковатый привкус в ротовой полости
- Неприятный запах изо рта
- Тошноту
- Частый стул маслянистого и жидкого характера
- Отечность век
- Сухость губ
- Покраснение кожи
Также для заболевания характерны накопление в организме пациента токсических веществ и нарушение производства инсулина.
Особенности специального рациона
Диета при панкреатите должна содержать большое количество белка, но при этом минимальное количество жиров. Такие компоненты следует устранить из рациона во время обострений полностью или свести их к минимуму. Это позволит улучшить состояние поджелудочной железы и желчного пузыря. В некоторых случаях допускается употребление небольшого количества растительного масла. Необходимость в белке обусловлена тем, что он позволяет быстро обновить травмированные участки поджелудочной железы. Больным можно употреблять и углеводы, но при условии отсутствия предрасположенности к сахарному диабету. Если такая предрасположенность имеется, следует отказаться от продуктов, в составе которых содержится сахар.
Такие компоненты следует устранить из рациона во время обострений полностью или свести их к минимуму. Это позволит улучшить состояние поджелудочной железы и желчного пузыря. В некоторых случаях допускается употребление небольшого количества растительного масла. Необходимость в белке обусловлена тем, что он позволяет быстро обновить травмированные участки поджелудочной железы. Больным можно употреблять и углеводы, но при условии отсутствия предрасположенности к сахарному диабету. Если такая предрасположенность имеется, следует отказаться от продуктов, в составе которых содержится сахар.
Диета при хроническом панкреатите (при обострениях) также подразумевает и сокращение употребления соли. Снизить отечность железы позволит полное исключение соленой пищи всего на 2-3 недели. Если при сильных обострениях пациент страдает от выраженных симптомов заболевания, ему назначают только жидкую и протертую пищу. Употреблять любые блюда следует в теплом виде. Отказаться нужно от слишком горячих и холодных напитков и пищи.
Еду для больного следует готовить без приправ и специй. Важно тщательно отслеживать и свежесть используемых продуктов. Если пациент питается кашами, готовить их нужно исключительно на воде. Полезными будут овощные пюре, нежирный творог, чай (без сахара и некрепкий), пюреобразные супы.
Постепенно в рацион можно вводить белки яиц, постные мясо и рыбу, слегка подсушенный хлеб, желе. Порции должны быть небольшими, но употреблять пищу нужно достаточно часто, чтобы не допускать возникновения ощущения голода, при котором многие больные жалуются на выраженный дискомфорт в области органа. Лучше всего перейти на шестиразовое питание.
Когда назначается диета при панкреатите?
Обычно питание пациентов корректируется сразу же после постановки диагноза. Особенно важно обратить внимание на рацион в период обострения. При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При обострениях специальное щадящее дробное питание рекомендовано как минимум на 6-12 месяцев. За такой срок орган может полностью восстановиться. Одновременно с этим сам пациент уже успеет привыкнуть к полезному питанию. Диета при панкреатите не станет для него слишком жесткой и требующей высокого уровня самоконтроля. При этом она будет залогом выздоровления. Благодаря ей можно избежать не только оперативного вмешательства, но и длительной и часто утомительной консервативной терапии.
Важно! Как лечение, так и диета при панкреатите поджелудочной железы у мужчин и женщин, вне зависимости от симптомов, должны назначаться исключительно врачом. Только гастроэнтеролог владеет точной информацией о состоянии поджелудочной железы, а также обладает специальными профессиональными навыками и знаниями.
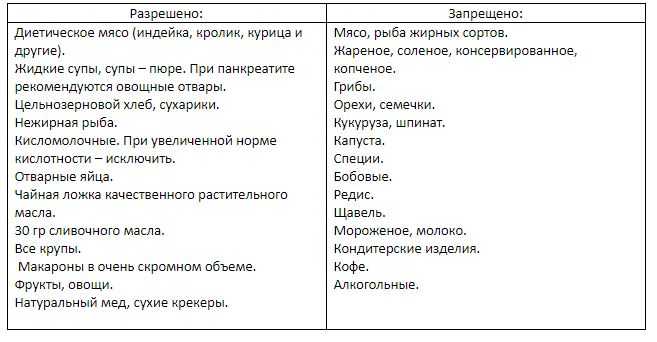
Продукты, которые рекомендуются и не рекомендуются при болезни
При панкреатите следует употреблять такие продукты, как:
- Нежирное мясо: постную свинину, телятину, курицу, крольчатину, индюшатину
- Нежирную рыбу: щуку, камбалу, минтай и треску
- Крупы: овсяную, манную и рис
- Макаронные изделия из твердых сортов пшеницы
- Кисломолочную продукцию
- Овощи: картофель, кабачки, свеклу, морковь
Молоко разрешается употреблять только в составе каш, молочных супов и киселей.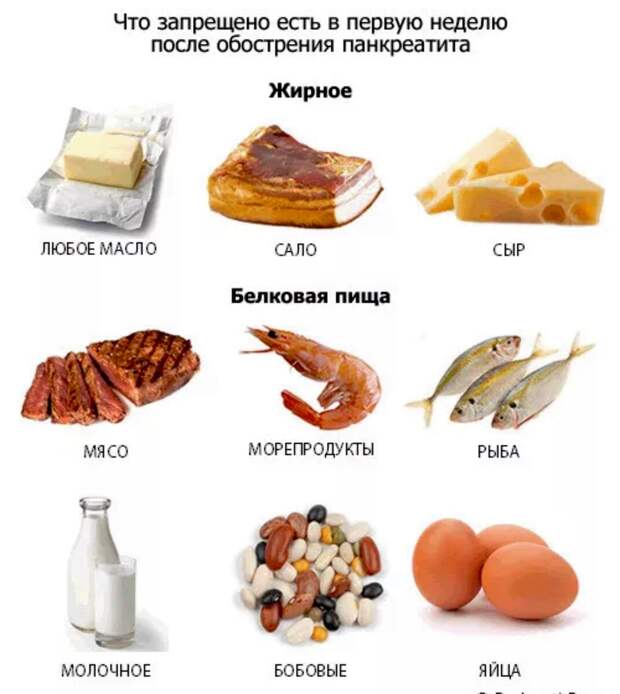 При улучшении состояния можно дополнить рацион неострыми и нежирными сортами сыра. При приготовлении паровых омлетов можно использовать яйца. Из фруктов лучше отдать предпочтение некислым яблокам. Их можно запекать и употреблять в виде пюре.
При улучшении состояния можно дополнить рацион неострыми и нежирными сортами сыра. При приготовлении паровых омлетов можно использовать яйца. Из фруктов лучше отдать предпочтение некислым яблокам. Их можно запекать и употреблять в виде пюре.
Категорически запрещены:
- Репчатый лук
- Щавель и шпинат
- Редис, редька, хрен и ревень
- Болгарский перец
- Приправы и острые специи
- Алкогольная продукция
- Кофе и какао
- Газированные напитки
Во время диеты при хроническом панкреатите следует постараться исключить гусиное и утиное мясо, баранину и сало. Нельзя есть жареное мясо, шашлыки, колбасную продукцию и мясные деликатесы. Запрещены больным и все виды рыбных и мясных консервов, наваристые бульоны на мясе, холодец. Из рациона следует убрать жирный творог и кислую сметану, острые и копченые сыры, бобовые, помидоры, торты и сдобную выпечку, мороженое и шоколадные конфеты.
Не рекомендуется при приготовлении блюд использовать маргарин, а также говяжий и свиной жир.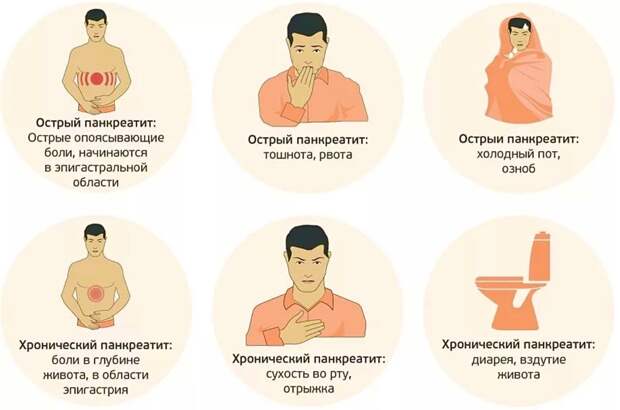 Хотя бы на время обострений следует отказаться от масел в любом виде.
Хотя бы на время обострений следует отказаться от масел в любом виде.
Преимущества лечения в МЕДСИ
- Опытные гастроэнтерологи. Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние
- Современные методы диагностики. Для обследований применяются лабораторные и инструментальные техники. Мы располагаем необходимым оборудованием экспертного уровня, что позволяет быстро поставить диагноз и назначить адекватную терапию в любых ситуациях (в том числе при возникших осложнениях)
- Современные методы лечения. Мы используем как отработанные способы, так и собственные авторские наработки, позволяющие проводить терапию хронического панкреатита при обострении быстро и грамотно, с минимальным дискомфортом для пациента, с использованием эффективных и безопасных лекарственных средств.
 Особое внимание уделяется правильному питанию
Особое внимание уделяется правильному питанию - Подключение к работе с пациентом других специалистов. При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
Если вы хотите, чтобы наш гастроэнтеролог провел необходимое лечение и подобрал оптимальный для вас рацион питания, позвоните
Диета при панкреатите поджелудочной железы: что можно есть, разрешенные продукты питания
Хронический панкреатит — прогрессирующее рецидивирующее заболевание, характеризующееся воспалением поджелудочной железы, в результате чего нормальная ткань железы постепенно замещается фиброзной. Возникает необратимое повреждение поджелудочной железы и утрата ее функции. Поджелудочная железа со временем перестает вырабатывать панкреатические ферменты и гормоны, без которых нормальное пищеварение невозможно. При воспалении поджелудочной железы появляются неприятные симптомы заболевания — приступы боли в животе, тошнота, рвота, прогрессирующее снижение массы тела, диарея и другие. Возникает необходимость в эффективном лечении, а также соблюдение определенной диеты при панкреатите.
Возникает необходимость в эффективном лечении, а также соблюдение определенной диеты при панкреатите.
Зачем соблюдать диету?
Поджелудочная железа является важнейшим органом, участвующим в процессе пищеварения, так как она отвечает за секрецию пищеварительный ферменты, таких как пепсин, химотрипсин, липаза и амилаза. Именно при помощи них происходит переваривание жиров, белков и углеводов. Поэтому диета при воспалении поджелудочной железы решает следующие задачи:
- уменьшает нагрузку на воспаленную железу;
- обеспечивает организм сбалансированным питанием, способным удовлетворить все имеющиеся потребности и восполнить дефициты;
- уменьшает риск повторного обострения болезни. Если придерживаться правильного питания при панкреатите и соблюдать диету в постоянном режиме, то устраняются причины рецидивов;
- уменьшает риск возникновения сахарного диабета как часто встречающегося последствия панкреатита.
- Применение специальной диеты и эффективной терапии способно значительно улучшить прогноз и качество жизни человека, страдающего панкреатитом.

Во избежание путаницы отдельно необходимо упомянуть о таком жизнеугрожающем состоянии, как острый панкреатит, при котором возникает острое воспаление поджелудочной железы. И в случае несвоевременного лечения может развиться панкреонекроз (необратимая «гибель» тканей поджелудочной железы). Лечение острого панкреатита проводится строго в стационарных условиях!
Записаться на консультацию
Нажимая на кнопку «Отправить» Вы соглашаетесь с
политикой конфиденциальности
Основные причины развития острого панкреатита — это:
- злоупотребление алкоголем и другими токсическими веществами;
- желчекаменная болезнь;
- неконтролируемый прием некоторых лекарственных средств;
- травмы и аномалии поджелудочной железы.
Диета при остром панкреатите должна соответствовать принципу «холод, голод и покой», то есть применяется непродолжительное лечебное голодание на протяжении двух-трех суток. Этот период пациент находится в стационарных условиях. Затем при улучшении состояния поэтапно начинается расширение рациона, до постепенного перехода на оптимальное сбалансированное питание.
Затем при улучшении состояния поэтапно начинается расширение рациона, до постепенного перехода на оптимальное сбалансированное питание.
Питание при хроническом панкреатите
Нередко, люди, страдающие хроническим панкреатитом, приобретают «страх перед едой». В результате чего возникает прогрессирующее снижение массы тела, дефицит жирорастворимых витаминов и необходимых нутриентов.
Вот основные принципы питания при хроническом панкреатите:
- отказ от алкоголя;
- регулярный прием пищи;
- не допускать переедания, желательно заканчивать прием пищи, когда пришло чувство насыщения;
- ограничение кондитерских изделий и сахара;
- минимизировать количество насыщенных жиров (красные сорта мяса, сало, колбасы, сливочное масло и др.), отдавая предпочтение ненасыщенным (растительные масла, рыба, орехи и др.
Отдельно хочется отметить, что нет необходимости в полном отказе от жиров и соблюдении номерных столов. Все это безнадежно устарело и не показало своей эффективности. Питание при хроническом панкреатите должно быть полноценное и сбалансированное. За основу рекомендовано брать Средиземноморский тип питания, с достаточным количеством преимущественно ненасыщенных жиров. Однако нельзя забывать, что при высоком содержании пищевых волокон в рационе, может снижаться активность панкреатической липазы. Поэтому целесообразно умеренное потребление пищевых волокон (овощи, фрукты, бобовые, зерновые).
Питание при хроническом панкреатите должно быть полноценное и сбалансированное. За основу рекомендовано брать Средиземноморский тип питания, с достаточным количеством преимущественно ненасыщенных жиров. Однако нельзя забывать, что при высоком содержании пищевых волокон в рационе, может снижаться активность панкреатической липазы. Поэтому целесообразно умеренное потребление пищевых волокон (овощи, фрукты, бобовые, зерновые).
Соблюдение вышеописанных принципов питания при панкреатите позволит с высокой степенью вероятности исключить повторение изнуряющих приступов и обострений.
Помните, что нет универсального рациона питания при хроническом панкреатите, который бы подошел всем, так как выраженность внешнесекреторной недостаточности у всех разная, и соответственно список «разрешенных» и «запрещенных» продуктов будет варьировать. В связи с чем подобрать индивидуальную диету и заместительную ферментную терапию поможет врач гастроэнтеролог/диетолог.
Рекомендуем ознакомиться с тем, как проходит прием и обследования у гастроэнтеролога.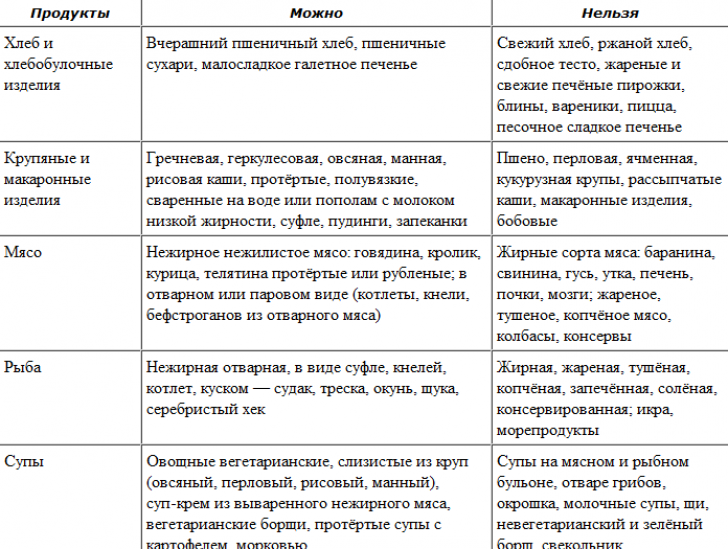
Записаться на приём
Нажимая на кнопку «Отправить» Вы соглашаетесь с
политикой конфиденциальности
Вам может быть интересно
Питание при варикозе
С варикозной болезнью сталкиваются до 60% населения земного шара. Патологическое расширение вен развивается на фоне комплекса факторов, среди которых наследственная предрасположенность, лишний вес, нездоровый образ жизни. Эффективное лечение варикоза должно сочетать несколько терапевтических подходов. Одно из важных направлений профилактики и лечения варикозной болезни – изменение питания. Соблюдение специальной диеты замедляет прогрессирование заболевания и облегчает состояние пациентов.
Читать подробнее
Беременность и варикоз
Варикоз — это хроническое заболевание поверхностных вен нижних конечностей. При беременности данное заболевание прогрессирует по причине изменений в организме женщины. Лечение беременных проводится под наблюдением лечащего врача и флеболога.
Читать подробнее
Диета при панкреатите | Columbia Surgery
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Авто пересадки островков | Диета | Прогноз | FAQ
Питание является жизненно важной частью лечения пациентов с панкреатитом. Основными целями нутритивной терапии при хроническом панкреатите являются:
- Предотвращение недоедания и дефицита питательных веществ
- Поддержание нормального уровня сахара в крови (избегайте как гипогликемии, так и гипергликемии)
- Предотвращение или оптимальное лечение диабета, проблем с почками и других состояний, связанных с хроническим панкреатитом
- Предотвращение возникновения острого эпизода панкреатита
Для достижения этих целей важно, чтобы больные панкреатитом придерживались диеты с высоким содержанием белка и питательных веществ, включающей фрукты, овощи, цельнозерновые продукты, нежирные молочные продукты и другие нежирные источники белка. Воздержание от алкоголя и жирной или жареной пищи важно для предотвращения недоедания и боли.
Воздержание от алкоголя и жирной или жареной пищи важно для предотвращения недоедания и боли.
Оценка питания и диетические модификации производятся на индивидуальной основе, поскольку состояние каждого пациента уникально и требует индивидуального плана. Наша программа панкреатита предлагает диетическую и желудочно-кишечную поддержку для людей с панкреатитом.
Витамины и минералы
Пациенты с хроническим панкреатитом подвержены высокому риску недостаточности питания из-за мальабсорбции и истощения питательных веществ, а также из-за повышенной метаболической активности. На недоедание может дополнительно повлиять продолжающееся злоупотребление алкоголем и боль после еды. Дефицит витамина из-за мальабсорбции может вызвать остеопороз, проблемы с пищеварением, боль в животе и другие симптомы.
Поэтому пациентов с хроническим панкреатитом необходимо регулярно проверять на дефицит питательных веществ. Витаминотерапия должна основываться на этих ежегодных анализах крови. Как правило, поливитамины, кальций, железо, фолиевая кислота, витамин Е, витамин А, витамин D и витамин В12 могут быть добавлены в зависимости от результатов анализа крови.
Как правило, поливитамины, кальций, железо, фолиевая кислота, витамин Е, витамин А, витамин D и витамин В12 могут быть добавлены в зависимости от результатов анализа крови.
Если вы страдаете от недоедания, вы можете получить пользу от работы с нашим зарегистрированным диетологом, который поможет вам составить индивидуальный план диеты.
Риск диабета при хроническом панкреатите
Хронический панкреатит также приводит к тому, что поджелудочная железа постепенно теряет способность функционировать должным образом, что в конечном итоге приводит к утрате эндокринной функции. Это подвергает пациентов риску диабета 1 типа. Поэтому пациентам следует избегать рафинированного сахара и простых углеводов.
Ферментная добавка
Если прописаны ферменты поджелудочной железы, важно принимать их регулярно, чтобы предотвратить обострение.
Здоровая поджелудочная железа стимулирует высвобождение панкреатических ферментов, когда непереваренная пища достигает тонкой кишки. Эти ферменты присоединяются к желчи и начинают расщеплять пищу в тонком кишечнике.
Эти ферменты присоединяются к желчи и начинают расщеплять пищу в тонком кишечнике.
Поскольку ваша поджелудочная железа работает неоптимально, возможно, вы не получаете ферменты поджелудочной железы, необходимые для правильного переваривания пищи. Прием ферментов может помочь переваривать пищу, тем самым улучшая любые признаки или симптомы стеатореи (избыток жира в стуле или мальабсорбция жира). В свою очередь, это улучшит вашу способность лучше питаться, снизив риск недоедания.
Алкоголь
Если панкреатит был вызван употреблением алкоголя, следует воздержаться от употребления алкоголя. Если другие причины острого панкреатита были устранены и устранены (например, путем удаления желчного пузыря) и состояние поджелудочной железы нормализовалось, вы сможете вести нормальный образ жизни, но алкоголь по-прежнему следует принимать только в умеренных количествах (максимум 1 порция в сутки). день). При хроническом панкреатите наблюдается продолжающееся воспаление и мальабсорбция — пациенты постепенно теряют функцию пищеварения и, в конечном итоге, теряют функцию инсулина, поэтому регулярное употребление алкоголя неразумно.
Курение
Людям с панкреатитом следует избегать курения, так как это повышает риск развития рака поджелудочной железы.
Дальнейшие действия
Если вы или кто-то, о ком вы заботитесь, страдаете от панкреатита, Центр поджелудочной железы всегда к вашим услугам. Программа по панкреатиту работает с диетологами, чтобы предоставить полезные рекомендации по питанию, которые помогут справиться с последствиями болезни.
Позвоните нам по телефону (212) 305-4795 или воспользуйтесь нашей онлайн-формой, чтобы связаться с нами сегодня.
Продолжайте узнавать о панкреатите:
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Авто пересадки островков | Диета | Прогноз | Часто задаваемые вопросы
Сопутствующие услуги
- Программа панкреатита
Посмотреть все программы и услуги »
Похожие темы
- Рак поджелудочной железы
- Кисты поджелудочной железы
- Панкреатэктомия
- Химиотерапия рака поджелудочной железы
- Эндоскопическое лечение заболеваний поджелудочной железы
- Неинвазивные тесты на рак поджелудочной железы
- Паллиативные процедуры
- Хирургия рака поджелудочной железы
- Операция Уиппла (панкреатодуоденальная резекция)
- Тотальная панкреатэктомия с трансплантацией аутологичных островковых клеток
Просмотреть все связанные темы »
Лучшие продукты, которые следует есть и которых следует избегать
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Панкреатит — серьезное заболевание, возникающее при воспалении поджелудочной железы. Поджелудочная железа – это орган, вырабатывающий инсулин и пищеварительные ферменты. Те же ферменты, которые помогают пищеварению, иногда могут повредить поджелудочную железу и вызвать раздражение. Это раздражение может быть кратковременным или длительным.
Определенные продукты могут усилить боль в животе, вызванную панкреатитом. Важно выбирать продукты, которые не будут ухудшать симптомы и не вызывать дискомфорта при выздоровлении от панкреатита.
Читайте дальше, чтобы узнать больше о лучших продуктах питания и продуктах, которых следует избегать во время приступов панкреатита.
Поделиться на PinterestФасоль и чечевица могут быть рекомендованы для диеты при панкреатите из-за высокого содержания клетчатки.
Первое лечение панкреатита иногда требует, чтобы человек воздерживался от употребления любой пищи и жидкости в течение нескольких часов или даже дней.
Некоторым людям может потребоваться альтернативный способ получения питания, если они не могут потреблять необходимое количество для правильной работы своего организма.
Когда врач снова разрешает человеку есть, он, скорее всего, порекомендует ему часто есть небольшими порциями в течение дня и избегать фаст-фуда, жареной пищи и продуктов с высокой степенью переработки.
Вот список продуктов, которые можно рекомендовать, и почему:
- Овощи
- Бобы и чечевица
- Фрукты
- Whole Grains
- 9007
- . жареный
Эти продукты рекомендуются людям с панкреатитом, потому что они, как правило, имеют низкое содержание жира, что облегчает работу поджелудочной железы по пищеварению.
Фрукты, овощи, бобы, чечевица и цельные зерна также полезны из-за содержания в них клетчатки. Употребление большего количества клетчатки может снизить вероятность образования камней в желчном пузыре или повышенного уровня жиров в крови, называемых триглицеридами. Оба этих состояния являются распространенными причинами острого панкреатита.
Оба этих состояния являются распространенными причинами острого панкреатита.
Помимо клетчатки, перечисленные выше продукты также содержат антиоксиданты. Панкреатит является воспалительным заболеванием, и антиоксиданты могут помочь уменьшить воспаление.
Постное мясо
Постное мясо может помочь людям с панкреатитом восполнить потребность в белке.
Триглицериды со средней длиной цепи (ТСЦ)
Людям с хроническим панкреатитом добавление МСТ в рацион может улучшить усвоение питательных веществ. Люди часто потребляют МСТ в виде добавок в виде масла МСТ. Это дополнение доступно онлайн без рецепта.
Поделиться на Pinterest Алкоголь может увеличить риск хронического панкреатита, и его следует избегать.
Алкоголь
Употребление алкоголя во время приступа острого панкреатита может ухудшить состояние или способствовать развитию хронического панкреатита.
Хроническое употребление алкоголя также может привести к повышению уровня триглицеридов, что является основным фактором риска развития панкреатита.
Для людей, у которых хронический панкреатит вызван злоупотреблением алкоголем, употребление алкоголя может привести к серьезным проблемам со здоровьем и даже к смерти.
Жареная пища и пища с высоким содержанием жира
Жареная пища и пища с высоким содержанием жира, например гамбургеры и картофель фри, могут быть проблематичными для людей с панкреатитом. Поджелудочная железа помогает переваривать жир, поэтому продукты с большим содержанием жира заставляют поджелудочную железу работать интенсивнее.
Другие примеры продуктов с высоким содержанием жиров, которых следует избегать, включают:
- молочные продукты
- мясные полуфабрикаты, такие как хот-доги и колбасы
- майонез
- картофельные чипсы
Употребление этих видов обработанных продуктов с высоким содержанием жиров также может привести к сердечным заболеваниям.
Рафинированные углеводы
Зарегистрированный диетолог Дебора Герсберг рекомендует людям с хроническим панкреатитом ограничить потребление рафинированных углеводов, таких как белый хлеб и продукты с высоким содержанием сахара. Рафинированные углеводы могут привести к тому, что поджелудочная железа высвободит большее количество инсулина.
Рафинированные углеводы могут привести к тому, что поджелудочная железа высвободит большее количество инсулина.
Продукты с высоким содержанием сахара также могут повышать уровень триглицеридов. Высокий уровень триглицеридов является фактором риска острого панкреатита.
Люди, выздоравливающие от панкреатита, могут обнаружить, что они переносят более частый прием пищи небольшими порциями. Питание шесть раз в день может работать лучше, чем питание три раза в день.
Диета с умеренным содержанием жиров, обеспечивающая около 25 процентов калорий из жиров, может переноситься многими людьми с хроническим панкреатитом.
Клиника Кливленда рекомендует людям, выздоравливающим от острого панкреатита, потреблять менее 30 граммов жира в день.
Определенные факторы риска панкреатита, такие как семейный анамнез, изменить нельзя. Однако люди могут изменить некоторые факторы образа жизни, влияющие на риск.
Ожирение увеличивает риск панкреатита, поэтому достижение и поддержание здорового веса может помочь снизить риск развития панкреатита. Здоровый вес также снижает риск образования камней в желчном пузыре, которые являются частой причиной панкреатита.
Здоровый вес также снижает риск образования камней в желчном пузыре, которые являются частой причиной панкреатита.
Употребление большого количества алкоголя и курение также повышают риск развития панкреатита, поэтому сокращение или отказ от них может помочь предотвратить заболевание.
Поделиться на PinterestВитаминные добавки могут быть рекомендованы, и тип витамина будет зависеть от человека.
Лечение панкреатита может включать госпитализацию, внутривенное введение жидкостей, обезболивающие и антибиотики. Врач может назначить диету с низким содержанием жиров, но людям, которые не могут есть через рот, может потребоваться альтернативный способ приема пищи.
В некоторых случаях панкреатита могут быть рекомендованы хирургические или другие медицинские процедуры.
Люди с хроническим панкреатитом могут испытывать трудности с перевариванием и усвоением определенных питательных веществ. Эти проблемы повышают риск того, что человек станет недоедающим. Людям с хроническим панкреатитом, возможно, потребуется принимать таблетки пищеварительных ферментов, чтобы помочь пищеварению и усвоению питательных веществ.
В зависимости от человека могут быть рекомендованы определенные витаминные добавки. Добавки могут включать следующее:
- Multivitamin
- кальций
- Железо
- FOLTE
- Витамин A
- Витамин D
- Витамин E
- Витамин K
- Витамин B-129008
Витамин K
Витамин K
. если они должны принимать поливитамины. Потребление достаточного количества жидкости также важно.
Также важно поговорить с поставщиком медицинских услуг, прежде чем начинать принимать какие-либо добавки, такие как масло MCT.
По данным Национального института диабета, болезней органов пищеварения и почек, острый панкреатит обычно проходит после нескольких дней лечения. Однако некоторые случаи острого панкреатита могут быть более серьезными и требовать длительной госпитализации.
Хронический панкреатит — это хроническое заболевание, которое может необратимо повредить поджелудочную железу.



 Особое внимание уделяется правильному питанию
Особое внимание уделяется правильному питанию