Содержание
что можно, а что нельзя есть при панкреатите
От жирных блюд и фаст-фуда придется отказаться.
Фото: pixabay.com
Чтобы раз и навсегда забыть о панкреатите, нужно полностью сменить рацион питания.
Почему надо заботиться о поджелудочной железе?
Врачи и ученые давно сошлись во мнении, что еда оказывает огромное влияние на состояние здоровья человека. И первый орган, который ощущает позитивные или не очень перемены – поджелудочная железа.
Если человек, пытаясь похудеть, резко сократил количество потребляемых белков или жиров, это сразу же отразится на качестве работы поджелудочной железы. В лучшем случае это может привести к появлению панкреатита, а в худшем – нарушению работы всех органов ЖКТ.
Из-за лишнего веса, увеличивается жировая прослойка не только в проблемных местах (бедра, руки, грудь, живот и пр), но и на самой поджелудочной. И это также негативно отражается на ее функциональности.
И это также негативно отражается на ее функциональности.
Как питаться, чтобы сохранить здоровье поджелудочной железы?
Английские ученые провели серию экспериментов и выяснили, что сохранить здоровье важному органу, можно, если соблюдать несколько правил:
-
следить за калорийностью блюд. Превышение необходимого количества приведет к ожирению -
вводить в рацион питания разные фрукты, овощи и разные виды мяса -
регулярно есть продукты богатые клетчаткой — необработанные зерновые, овощи и фрукты -
сократить количество продуктов, в которых много углеводов -
обязательно есть мясо, рыбу и другие продукты, в которых много природного белка -
сократить потребление сахара и соли.
От каких продуктов надо отказаться?
Значительный процент успеха в борьбе с разными заболеваниями зависит от соблюдения мер профилактики. Точно также надо действовать и, заботясь о здоровье поджелудочной железы.
Если не хотите получить панкреатит или регулярные боли в животе, то исключите из своего рациона питания следующие продукты:
-
сосиски, салями и другие продукты, содержащие пищевые красители и ароматизаторы; -
жирные и жареные блюда; -
сладости; -
продукты, содержащие трансжиры и простые углеводы (большинство готовой выпечки и полуфабрикатов).
Какие продукты полезны для ЖКТ и поджелудочной железы?
Заботясь о собственном здоровье, не забывайте регулярно употреблять в пищу:
-
цельнозерновые продукты (необработанные кукуруза, просо, овес, пшеница, неочищенный рис, греча и другие крупы), -
растительные масла (оливковое и подсолнечное), -
свежие фрукты и овощи -
бобовые -
орехи -
нежирное мясо, птицу или рыбу, отварные или приготовленные на пару.
Подписаться
Новости Краснодарского края
в Telegram
#здоровье
, #питание
, #диеты
, #врачи
Портал муниципальных образований РТ
22 декабря 2010 г., среда
Поджелудочная железа расположена в верхнем отделе живота, имеет головку, тело и хвост. Ее длина 14-23 см, масса — 60-115 г. Железа выполняет две основные функции: внутрисекреторную — вырабатывает инсулин — и внешне — секреторную — участвует в пищеварительном процессе. Кроме того, задействована практически во всех видах обмена — углеводном, липидном, белковом. Другими словами, вырабатывает ферменты, необходимые для нормального пищеварения. Вот почему при какой-либо патологии поджелудочной железы расщепление пищи, ее всасывание нарушаются, и в кишечник она поступает в непереваренном виде.
Различают острое и хроническое течение болезни, а также ее переходную форму — подострый панкреатит. Острая фаза обычно длится 15 дней. Если этот период был упущен, лечение растянулось на 2-3 месяца, то заболевание может перейти в хроническое, с частыми рецидивами.
Острая фаза обычно длится 15 дней. Если этот период был упущен, лечение растянулось на 2-3 месяца, то заболевание может перейти в хроническое, с частыми рецидивами.
Причин панкреатита много, но чаще всего сказываются неправильное питание с преобладанием острой, жирной или некачественной пищи, злоупотребление алкоголем, пивом. Приводит к заболеванию и чрезмерное увлечение сдобной выпечкой, тортами со сливочным кремом — то, что особенно любят дети. Крем содержит маргарин, который сильно раздражает ткань поджелудочной железы. Очень часто недуг вызывают газированные напитки, как правило, в алюминиевых банках. Потребляют их тоже в основном подростки. Вот почему болезнь столь уверенно молодеет.
Могут спровоцировать воспаление поджелудочной железы некоторые лекарственные препараты. В частности, когда значительно превышена доза или нарушен прием: лекарство пьют, к примеру, до еды, а надо — после.
Острый панкреатит начинается с тошноты, рвоты, которая не приносит облегчения, как это бывает при желудочно-кишечных патологиях. Появляются боли в верхней части живота, чаще всего опоясывающего характера. Если поражен хвост поджелудочной железы, они локализуются в спине. Может быть понос — жидкий, как вода, стул до 15 раз в день. Температура обычно в норме. Однако если она повышается, причем со значительно, до 40 градусов, — это говорит о неблагоприятном прогнозе болезни: ткани поджелудочной железы распадаются, и токсины всасываются в кровь, то есть начинается панкреонекроз. Острый панкреатит требует стационарного лечения. Хронический панкреатит может появляться у пожилых людей на фоне атеросклероза сосудов поджелудочной железы. Ее функция из-за нарушений кровоснабжения снижается, и развивается хроническая недостаточность ферментов. Симптомы недуга в этом случае не столь ярко выражены, как при острой форме заболевания: человек жалуется на тяжесть в левом подреберье, ноющие, опоясывающие боли, запоры или поносы, подташнивание. При обострении хронического панкреатита возможна рвота. Диагностика заболевания — лабораторная: исследуют фермент амилазы крови, и фермент диастазы мочи.
Появляются боли в верхней части живота, чаще всего опоясывающего характера. Если поражен хвост поджелудочной железы, они локализуются в спине. Может быть понос — жидкий, как вода, стул до 15 раз в день. Температура обычно в норме. Однако если она повышается, причем со значительно, до 40 градусов, — это говорит о неблагоприятном прогнозе болезни: ткани поджелудочной железы распадаются, и токсины всасываются в кровь, то есть начинается панкреонекроз. Острый панкреатит требует стационарного лечения. Хронический панкреатит может появляться у пожилых людей на фоне атеросклероза сосудов поджелудочной железы. Ее функция из-за нарушений кровоснабжения снижается, и развивается хроническая недостаточность ферментов. Симптомы недуга в этом случае не столь ярко выражены, как при острой форме заболевания: человек жалуется на тяжесть в левом подреберье, ноющие, опоясывающие боли, запоры или поносы, подташнивание. При обострении хронического панкреатита возможна рвота. Диагностика заболевания — лабораторная: исследуют фермент амилазы крови, и фермент диастазы мочи. Эти два показателя характеризуют функцию поджелудочной железы. Смотрят также глюкозу — ее содержание в крови может превышать норму. Повышается также СОЭ. УЗИ выявляет увеличение размеров железы.
Эти два показателя характеризуют функцию поджелудочной железы. Смотрят также глюкозу — ее содержание в крови может превышать норму. Повышается также СОЭ. УЗИ выявляет увеличение размеров железы.
Чем чреват запущенный, недолеченный панкреатит? Прежде всего — развитием панкреонекроза, который не исключает неблагоприятный прогноз, — об этом шла речь вначале. Повторяющиеся рецидивы заболевания снижают внутрисекреторную функцию поджелудочной железы, то есть выработку инсулина, что может стать причиной сахарного диабета.
Частые обострения недуга с жидким, кашеобразным стулом вымывают из кишечника полезные минеральные вещества, приводят к деминерализации организма. У человека появляются слабость, потливость, ногти становятся ломкими, волосы — хрупкими. При обострениях с запорами постоянный застой каловых масс раздражает, травмирует слизистую оболочку кишечника, вызывает различные нарушения в работе желудочно-кишечного тракта.
И, пожалуй, главное — проток поджелудочной железы открывается в луковицу 12-перстной кишки, тут же находится проток желчного пузыря. Нетрудно догадаться, что любой сбой в одном органе на этом «перекрестке» вызывает ответную реакцию другого. Например, гастродуоденит провоцирует порой развитие панкреатита.
Нетрудно догадаться, что любой сбой в одном органе на этом «перекрестке» вызывает ответную реакцию другого. Например, гастродуоденит провоцирует порой развитие панкреатита.
Воспалительные процессы 12-перстной кишки и желчного пузыря часто приводят к воспалению ткани поджелудочной железы. Начинается застой, нарушается обмен ферментов, который нередко приводит к развитию панкреатита. И лечить тогда приходится уже все вместе. Вот почему патологию поджелудочной железы считают достаточно агрессивной. Это то, что запускать никак нельзя.
Лечение панкреатита. В начальных стадиях заболевания и при отсутствии тяжелых осложнений — консервативное; в период обострения лечение целесообразно проводить в условиях стационара гастроэнтерологического профиля (в период резкого обострения лечение такое же, как при остром панкреатите).
Основное лечение панкреатита — строгая диета. В период острого проявления болезни — голодание в течение 5-7 дней. Ничего, кроме минеральной воды! Вода — без газа, холодная. На область поджелудочной железы — пузырь со льдом. Назначаются ферментные препараты — креон, панзинорм, фестал, энзестал. Их принимают, подчеркну особо, с каждым приемом пищи, за 5 минут до еды или во время еды: фермент должен поступить в организм раньше или одновременно с пищей. Если человек забыл про лекарство, принимать его после еды уже нет смысла.
На область поджелудочной железы — пузырь со льдом. Назначаются ферментные препараты — креон, панзинорм, фестал, энзестал. Их принимают, подчеркну особо, с каждым приемом пищи, за 5 минут до еды или во время еды: фермент должен поступить в организм раньше или одновременно с пищей. Если человек забыл про лекарство, принимать его после еды уже нет смысла.
При обострении хронического панкреатита голодание не обязательно. Можно пить кисели, нежирный йогурт, биокефир (он эффективнее обычного, так как содержит меньше консервантов), некрепкий чай с сухарями или сушками — 4-5 чашек с 2-3 сушками. Вообще жидкости надо в день до 2-2,5 л, чтобы вымывать токсины, как при любом воспалительном заболевании. Минеральную воду можно пить в прохладном виде. Также показан прием ферментных препаратов, а при тошноте — 1 капсула мотилиума за 20 минут до еды. Из питания следует исключить жирные сорта рыбы и мяса, сливочное масло, кофе, шоколад, острые специи, лук, чеснок в свежем виде, копчености.
Придерживаться этих рекомендаций больному придется, к сожалению, всю жизнь. Очень полезно устраивать разгрузочные дни, чтобы дать поджелудочной железе отдохнуть. Например, один день в неделю ничего не есть, пить только биокефир — до 1,5 л. Если с кефиром жить некомфортно, тяжело, можно сделать «мясной» разгрузочный день: 600 г нежирного отварного говяжьего или куриного мяса (без кожицы) распределить на три приема плюс 5-6 чашек зеленого чая или отваров трав с сушками. В разгрузочный день разрешается съесть чуть-чуть меда — 1-0,5 ч. ложки с чаем.
Также обратите внимание на народные средства лечения панкреатита. Медицине известны тысячи случаев, когда именно благодаря народным средствам люди полностью вылечили болезнь. Взбодрит укропный чай. Хорошо укрепляют поджелудочную железу аптечные желудочные сборы. Вне обострения недуга можно принимать тыквеол — 20 капель водного раствора 3 раза в день за 20 минут до еды. Вообще тыквенные семечки очень полезны, их можно съедать до 50 г в день, но обязательно, чтобы зернышки были в зеленой оболочке.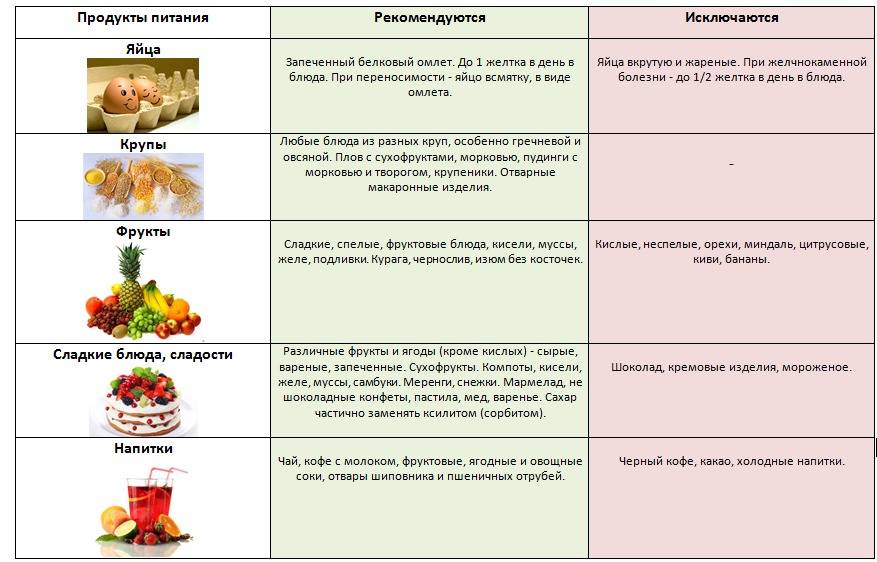
Снимает воспаление настой льняного семени: 1 ст. ложка на стакан кипятка, пить вместо чая 3 раза в день. Особенно эффективен настой, принятый утром натощак. Также можно пить, причем сколько душе угодно, укропную воду: 1 ст. ложка семени на стакан кипятка. К слову, укропную воду часто дают новорожденным, чтобы снять вздутие, газообразование и спазмы живота.
Укроп можно заменить тмином, прием тот же. Для вкуса в целебные чаи добавляют сахар или мед. Важно помнить: курс лечения не менее 21 дня — столько обычно длится обострение недуга. И хотя его симптомы могут исчезнуть уже через неделю, надо продолжать прием настоев, пока воспаление не пройдет полностью.
Профилактика хронического панкреатита. Своевременное лечение заболеваний, играющих этиологическую роль в возникновении панкреатита, устранение возможности хронических интоксикации, способствующих развитию этого заболевания (производственных, а также алкоголизма), обеспечение рационального питания и режима дня.
Альметьевский ЦМП, Центр Здоровья
Поделиться:
ЧИТАТЬ ВСЕ НОВОСТИ
Продукты, которые следует есть и избегать
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое панкреатит?
Поджелудочная железа помогает регулировать процесс переработки сахара в организме. Он также выполняет важную функцию по высвобождению ферментов и помогает переваривать пищу.
Когда ваша поджелудочная железа опухает или воспаляется, она не может выполнять свою функцию. Это состояние называется панкреатитом.
Поскольку поджелудочная железа тесно связана с процессом пищеварения, на нее влияет то, что вы едите. При остром панкреатите воспаление поджелудочной железы часто провоцируют камни в желчном пузыре.
Но в случаях хронического панкреатита, при котором обострения повторяются с течением времени, диета может иметь непосредственное отношение к проблеме. Исследователи узнают больше о продуктах, которые можно есть, чтобы защитить и даже помочь вылечить поджелудочную железу.
Исследователи узнают больше о продуктах, которые можно есть, чтобы защитить и даже помочь вылечить поджелудочную железу.
Чтобы ваша поджелудочная железа была здоровой, сосредоточьтесь на продуктах, богатых белком, с низким содержанием животных жиров и содержащих антиоксиданты. Попробуйте нежирное мясо, фасоль и чечевицу, прозрачные супы и альтернативные молочные продукты (например, льняное и миндальное молоко). Вашей поджелудочной железе не придется так усердно работать, чтобы обработать их.
Исследования показывают, что некоторые люди с панкреатитом могут переносить от 30 до 40% калорий из жиров, если они получены из цельных пищевых растительных источников или среднецепочечных триглицеридов (ТСЦ). Другие добиваются большего успеха при гораздо меньшем потреблении жиров, например, 50 граммов или меньше в день.
Шпинат, черника, вишня и цельнозерновые продукты защищают пищеварение и борются со свободными радикалами, повреждающими органы.
Если вам хочется чего-нибудь сладкого, ешьте фрукты вместо добавленных сахаров, так как люди с панкреатитом подвержены высокому риску диабета.
Помидоры черри, огурцы, хумус и фрукты станут вашими любимыми закусками. Ваша поджелудочная будет вам благодарна.
Foods to limit include:
- red meat
- organ meats
- fried foods
- fries and potato chips
- mayonnaise
- margarine and butter
- full-fat dairy
- pastries and desserts with added sugars
- напитки с добавлением сахара
Если вы пытаетесь бороться с панкреатитом, избегайте трансжирных кислот в своем рационе.
Жареные или сильно обработанные продукты, такие как картофель фри и гамбургеры быстрого питания, являются одними из самых серьезных нарушителей. Субпродукты, жирные молочные продукты, картофельные чипсы и майонез также возглавляют список продуктов, которые следует ограничить.
Приготовленная или приготовленная во фритюре пища может спровоцировать обострение панкреатита. Вы также захотите сократить количество рафинированной муки, содержащейся в тортах, пирожных и печенье. Эти продукты могут нагружать пищеварительную систему, вызывая резкий скачок уровня инсулина.
Эти продукты могут нагружать пищеварительную систему, вызывая резкий скачок уровня инсулина.
Если вы выздоравливаете от острого или хронического панкреатита, избегайте употребления алкоголя. Если вы курите, вам также необходимо бросить. Сосредоточьтесь на диете с низким содержанием жиров, которая не будет обременять или воспалять вашу поджелудочную железу.
Вам также следует избегать обезвоживания. Всегда держите при себе напиток с электролитом или бутылку с водой.
Если вы были госпитализированы из-за обострения панкреатита, ваш врач, вероятно, направит вас к диетологу, чтобы он помог вам узнать, как навсегда изменить свои привычки в еде.
Люди с хроническим панкреатитом часто страдают от недоедания из-за сниженной функции поджелудочной железы. Витамины A, D, E и K чаще всего обнаруживаются в результате панкреатита.
Советы по диете
Всегда консультируйтесь со своим врачом или диетологом, прежде чем менять свои привычки в еде, если у вас панкреатит. Вот несколько советов, которые они могут предложить:
Вот несколько советов, которые они могут предложить:
- Ешьте от шести до восьми небольших приемов пищи в течение дня, чтобы помочь выздороветь от панкреатита. Это легче для вашей пищеварительной системы, чем два или три больших приема пищи.
- Используйте МСТ в качестве основного жира, так как этот тип жира не требует ферментов поджелудочной железы для переваривания. МСТ можно найти в кокосовом и косточковом пальмовом масле, и они доступны в большинстве магазинов здоровой пищи.
- Избегайте употребления слишком большого количества клетчатки за один раз, так как это может замедлить пищеварение и привести к недостаточному усвоению питательных веществ из пищи. Клетчатка также может сделать ваше ограниченное количество ферментов менее эффективным.
- Принимайте поливитаминные добавки, чтобы убедиться, что вы получаете необходимое питание. Здесь вы найдете большой выбор поливитаминов.
По данным Министерства здравоохранения и социальных служб США, наиболее распространенной причиной хронического панкреатита является употребление слишком большого количества алкоголя.
Панкреатит также может быть генетическим или симптомом аутоиммунной реакции. Во многих случаях острого панкреатита заболевание провоцируется закупоркой желчных протоков или камнями в желчном пузыре.
Если ваша поджелудочная железа повреждена панкреатитом, изменение диеты поможет вам почувствовать себя лучше. Но этого может быть недостаточно для полного восстановления функции поджелудочной железы.
Ваш врач может прописать вам дополнительные или синтетические ферменты поджелудочной железы, чтобы вы принимали их при каждом приеме пищи.
Если вы все еще испытываете боль из-за хронического панкреатита, рассмотрите альтернативные методы лечения, такие как йога или иглоукалывание, в дополнение к назначенному врачом лечению панкреатита.
Эндоскопическое ультразвуковое исследование или операция могут быть рекомендованы в качестве следующего курса действий, если ваша боль не проходит.
Справочник по панкреатиту: признаки, симптомы, причины и диета
Панкреатит — это воспаление поджелудочной железы. Ваша поджелудочная железа расположена за желудком в верхней части живота и выглядит как длинная плоская железа. Работа вашей поджелудочной железы заключается в выработке ферментов, которые помогают пищеварению, а также гормонов, которые регулируют то, как ваше тело перерабатывает сахар, также известный как глюкоза.
Ваша поджелудочная железа расположена за желудком в верхней части живота и выглядит как длинная плоская железа. Работа вашей поджелудочной железы заключается в выработке ферментов, которые помогают пищеварению, а также гормонов, которые регулируют то, как ваше тело перерабатывает сахар, также известный как глюкоза.
Он может проявляться острым панкреатитом (появляется внезапно и длится в течение многих дней) или хроническим (продолжающееся состояние, которое продолжается в течение нескольких лет). Вы можете обойтись без лечения в самых легких случаях; однако тяжелые случаи могут вызвать опасные для жизни осложнения и поэтому требуют немедленного внимания.
Признаки и симптомы
Они могут варьироваться в зависимости от пациента, но в целом острый панкреатит может проявляться при:
- Боль в верхней части живота
- Боль в животе, иррадиирующая в спину
- Боль в животе, усиливающаяся после еды
- Лихорадка
- Быстрый импульс
- Тошнота
- Рвота
- Нежный живот
Признаки и симптомы хронического панкреатита могут включать:
- Боль в верхней части живота
- Потеря веса без усилий
- Стул с маслянистым запахом, также известный как стеаторея
Вам может быть интересно, когда вам следует обратиться к врачу. Самое время записаться на прием к врачу (в идеале гастроэнтерологу), если вы испытываете постоянную боль в животе, которая не проходит. Отправляйтесь в отделение неотложной помощи, если эта боль настолько сильна, что вы даже не можете удобно сесть.
Самое время записаться на прием к врачу (в идеале гастроэнтерологу), если вы испытываете постоянную боль в животе, которая не проходит. Отправляйтесь в отделение неотложной помощи, если эта боль настолько сильна, что вы даже не можете удобно сесть.
Причины и осложнения
Панкреатит возникает, когда пищеварительные ферменты активируются в поджелудочной железе, что вызывает раздражение клеток поджелудочной железы и, таким образом, приводит к воспалению. Длительное повреждение может произойти в течение длительного времени, поэтому важно немедленно начать лечение. Кроме того, может образоваться рубцовая ткань, что приведет к некоторой потере функции. Поджелудочная железа, которая не функционирует должным образом, может вызвать проблемы с пищеварением, а также диабет.
Состояния, ведущие к панкреатиту, включают:
- Алкоголизм
- Камни в желчном пузыре
- Абдоминальная хирургия
- Лекарства
- Курительный табак
- Муковисцидоз
- Семейная история
- Высокий уровень кальция в крови
- Высокий уровень триглицеридов в крови
- Инфекции
- Травма
- Рак поджелудочной железы
К сожалению, вы никогда не узнаете, что вызвало ваш панкреатит. Работайте со своим врачом, чтобы убедиться, что вы изучаете все варианты. В противном случае вы можете столкнуться со многими осложнениями.
Работайте со своим врачом, чтобы убедиться, что вы изучаете все варианты. В противном случае вы можете столкнуться со многими осложнениями.
К ним относятся:
- Псевдокиста: это когда жидкость и мусор собираются в кистоподобных карманах поджелудочной железы. Если он разорвется, это может вызвать внутреннее кровотечение и инфекцию.
- Инфекция: это может занести бактерии и инфекцию, что может привести к хирургическому вмешательству, если его не поймать сразу.
- Почечная недостаточность: в тяжелых случаях необходимо лечение диализом. Проблемы с дыханием: может быть нарушена функция легких, что приведет к падению уровня кислорода до опасно низкого уровня.
- Диабет: это вызвано повреждением инсулин-продуцирующих клеток в поджелудочной железе, что приводит к диабету.
- Недоедание: это может привести к тому, что вы будете производить меньше ферментов, необходимых для расщепления и обработки питательных веществ из любой пищи, которую вы едите.
 Результатом может стать недоедание, диарея и потеря веса.
Результатом может стать недоедание, диарея и потеря веса. - Рак поджелудочной железы: невылеченное воспаление, вызванное хроническим панкреатитом, является основным фактором риска развития рака поджелудочной железы.
Диета
Из-за того, что поджелудочная железа очень тесно связана с пищеварительным трактом, диета может сильно повлиять на нее. Воспаление может быть вызвано наличием камней в желчном пузыре. Однако, если у вас регулярно возникают обострения, виновата ваша диета. Это помогает узнать о лучших видах пищи, которые могут защитить и вылечить вашу поджелудочную железу.
Что есть:
- Продукты, богатые белком и с низким содержанием животных жиров
- Продукты с антиоксидантами, такие как нежирное мясо, фасоль и чечевица, суп и заменители молочных продуктов, такие как миндальное молоко. Эти продукты хороши тем, что вашей поджелудочной железе не нужно так усердно работать, чтобы их перерабатывать.

- Шпинат, черника, вишня и цельные зерна (борются со свободными радикалами, которые могут повредить органы)
- Продукты с низким содержанием сахара, такие как помидоры черри, огурцы и хумус
Что НЕЛЬЗЯ есть:
- Красное мясо
- Жареные продукты
- Картофельные чипсы
- Майонез
- Маргарин и масло
- Полножирные молочные продукты
- Пирожные и десерты с добавлением сахара
- Напитки с добавлением сахара
- Торты и печенье из рафинированной муки
Также лучше ограничить употребление алкоголя, а также бросить курить. Постоянно пейте воду, в идеале пейте воду, а не газировку и сок. Принимайте добавки и ешьте продукты, содержащие витамины A, D, E и K. Ваш гастроэнтеролог может направить вас к диетологу или диетологу, если вам нужна помощь в составлении меню, с которым вы сможете жить. Также рекомендуется есть от шести до восьми небольших приемов пищи в течение дня, а не три больших, когда вы лечитесь от панкреатита.