Содержание
Первое и второе УЗИ по беременности на ранних сроках
Сегодня ни врачи, ни будущие мамы не представляют себе, как может беременность пройти без ультразвукового обследования. С помощью УЗИ можно определить наличие беременности, проследить, как развивается малыш внутриутробно, подготовиться к его рождению. Современные достижения позволили сделать обследование совершенно безопасным, очень точным и информативным уже на ранних сроках.
Как проводится УЗИ при беременности
- В начале, когда плод еще мал, УЗИ проводится трансвагинально при помощи датчика, вводимого во влагалище. Таким образом достигается высокая точность диагностики, становится возможным вовремя выявить малейшие отклонения в состоянии будущей мамы и малыша. Данное обследование выполняется на пустой мочевой пузырь в любое время суток.
- На поздних сроках плод виден хорошо и при абдоминальном исследовании. Для этого обследования лучше, чтобы мочевой пузырь был полным, для чего беременной женщине достаточно выпить до полулитра жидкости за полчаса до исследования.
 Если указанный объем жидкости является нагрузкой для будущей мамы, врачи на нем не настаивают.
Если указанный объем жидкости является нагрузкой для будущей мамы, врачи на нем не настаивают.
На каких сроках проводится
- Первое УЗИ при беременности проводят в 12-14 недель. В это время важно определить, где и как закрепилось плодное яйцо, насколько гармонично оно развивается, нет ли в нем отклонений, имеется ли угроза выкидыша на ранних сроках.
- Второе УЗИ выполняют в 20-24 недели. Оно позволяет оценить соответствие нормам размеров плода, уровень развития и пропорциональность отдельных частей его тела, дает возможность просканировать сердцебиение. На этом этапе можно уже определить пол ребенка. Вместе с тем, врача в этот период интересует состояние матки, плаценты и объем околоплодных вод женщины.
- Третье плановое исследование при беременности необходимо в 30-34 недели. С его помощью определяется рост и вес, причем даже тот, что приблизительно будет при рождении. Обследование выявляет степень развития внутренних органов, наличие отклонений в них.
 Обязательно с помощью допплерографии изучается сердечный ритм плода. Наряду с этим, оценивается резерв плаценты, ее способность обеспечить малыша всеми необходимыми веществами, а также объем околоплодных вод. По предлежанию плода в 34 недели определяется, как он будет рождаться: вперед головкой или тазом.
Обязательно с помощью допплерографии изучается сердечный ритм плода. Наряду с этим, оценивается резерв плаценты, ее способность обеспечить малыша всеми необходимыми веществами, а также объем околоплодных вод. По предлежанию плода в 34 недели определяется, как он будет рождаться: вперед головкой или тазом.
УЗИ по показаниям
Помимо плановых, во время беременности могут быть назначены дополнительные исследования. Не стоит их бояться: УЗИ безопасно и его можно проводить столько раз, сколько потребуется. Внеплановые ультразвуковые обследования необходимы при:
- угрозе выкидыша;
- спазмах в матке;
- кровянистых выделениях;
- болях в низу живота.
Обязательно надо пройти УЗИ, если до 22 недели женщина ни разу не чувствовала движений плода или если они прекратились больше чем на 12 часов.
Ультразвуковое исследование на самой современной и высокоточной аппаратуре проводят лучшие специалисты медицинского центра «Эс Класс Клиник Тула». С нами вы можете быть спокойны за свое здоровье и здоровье своего малыша.
С нами вы можете быть спокойны за свое здоровье и здоровье своего малыша.
Специалисты
Все специалисты
ул. Епифанская, д. 54
Что такое самопроизвольный выкидыш и как происходит
Иногда бывает так, что беременность заканчивается выкидышем. Это неприятно и больно. Но почему так происходит и как в дальнейшем избежать таких ситуаций? Об этом узнаете далее.
Что это такое?
Самопроизвольный выкидыш на раннем сроке — гибель эмбриона или плода в утробе матери до 22-й недели беременности. Обычно она вызвана генетическими поломками, патологиями, травмами или стрессом. Такая неприятность довольно распространена и примерно 15-20 % всех удачных зачатий могут закончиться выкидышем.
Какие признаки выкидыша?
Чтобы понять, что происходит, необходимо понимать, как выглядит самопроизвольный выкидыш. Наиболее распространенным симптомом являются обильные кровянистые выделения со сгустками. Иногда они могут быть сначала несильными, а потом довольно большими. Следует следить за своим состоянием и если началось хотя бы небольшое кровотечение, необходимо сразу же обращаться к врачу.
Иногда они могут быть сначала несильными, а потом довольно большими. Следует следить за своим состоянием и если началось хотя бы небольшое кровотечение, необходимо сразу же обращаться к врачу.
Иногда выкидыш может начаться внезапно. Но бывает, что перед этим могут быть небольшие тянущие боли внизу живота, пояснице, мажущие выделения коричневого цвета.
Женщины могут не сразу понять, что у них произошел выкидыш. Особенно, если задержка всего несколько дней, а тест не был сделан, то можно подумать, что просто начались месячные.
Но обычно то, как происходит самопроизвольный выкидыш женщина, уже знающая о своей беременности, запоминает навсегда. В большинстве случаев это обильное кровотечение со сгустками крови, слизи и сильными болями в животе. Если сразу не предпринять меры, то может появиться озноб, повышенная температура, кожные покровы станут бледными. Больная даже может потерять сознание. Если женщина сразу же не обратилась к врачу или не вызвала «скорую помощь», она может даже умереть от кровопотери, так как иногда такие кровотечения бывают невероятно серьезными.
Самопроизвольный выкидыш симптомы также может иметь такие, как тошнота, рвота, частое мочеиспускание, головокружение, слабость,
Что может спровоцировать выкидыш на ранних сроках?
Почему получается так, что случается выкидыш? Здесь можно назвать множество причин, но в каждом конкретном случае проводятся исследования, пациентка сдает анализы.
Причины возникновения самопроизвольного аборта могут быть такими в первом триместре:
- Повышенная сократительная активность матки, которая буквально «выталкивает» зародыш.
- Генетические аномалии у плода. Иногда это случается единожды у одной женщины, как следствие генетических «поломок». А бывает, что все дело в генах будущего отца и матери и поэтому необходимо искать проблемы вместе с генетиком.
- Недостаток гормона прогестерона. Это так называемый «гормон беременности». Если его мало, то его назначают дополнительно.
- Иммунологические нарушения, которые не дают нормально развиваться эмбриону.

- Интоксикации.
- Во втором триместре причины выкидыша могут быть немного иными:
- Миомы матки.
- Спаечные процессы в органах малого таза.
- Полипы в матке, которые не позволяют эмбриону нормально развиваться.
- Эндометриоз, что приводит к тому, что соединительная ткань разрастается за пределы матки.
- Патология шейки матки, а именно открытая шейка, которая не позволяет выносить ребенка и родить его в срок.
- Инфекции, что могут попадать через плаценту и вызывать гибель плода.
- Некоторые хронические заболевания матери.
Но кроме этого, может быть еще множество других специфических причин, которые индивидуальны для каждой женщины. Например, тяжелая физическая работа, деятельность на вредных предприятиях, сильные стрессы и переживания тоже могут стать причиной самопроизвольного аборта. Угроза самопроизвольного выкидыша бывает у многих женщин, но не у всех может произойти аборт. Многое зависит от состояния здоровья, иммунитета, даже эмоционального состояния.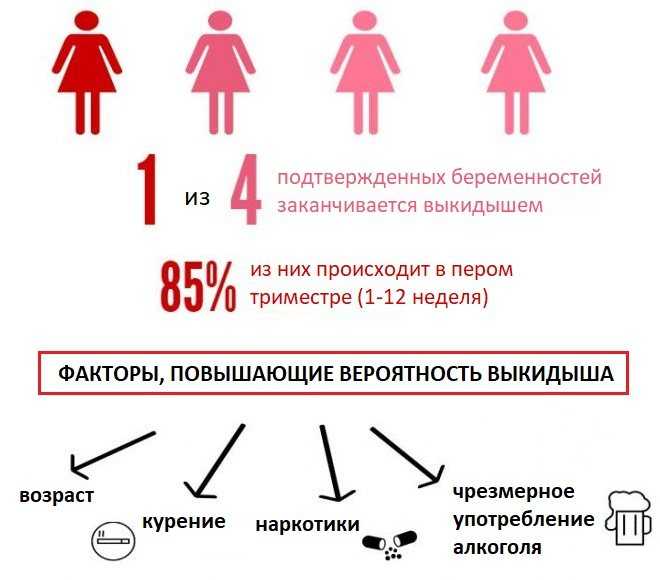
Какие разновидности выкидыша могут быть?
Самопроизвольные аборты бывают нескольких видов:
- Ранний (до 12 недель)
- Поздний (13-22 недель).
Также можно различать и некоторые другие виды:
- Угрожающий выкидыш. Он проявляется небольшими болями в животе, мажущими кровянистыми выделениями, мышцы матки довольно активны. Но при этом шейка матки закрыта.
- Начавшийся выкидыш. Есть отслойка плодного яйца, кровянистые выделения. Шейка матки закрыта, но открыт внутренний зев.
- Аборт «в ходу». Плодное яйцо выходит из матки, оно находится в шеечном канале. Начинаются сильные боли и кровотечение.
- Неполный аборт. Часть яйца может выйти из матки, а часть еще быть в ней. При этом есть сильное кровотечение, боли в животе, может развиться шоковое
- Полный аборт. При нем плодное яйцо полностью выходит из матки. Это «мини роды», при этом есть небольшое кровотечение, боль в животе.
- Несостоявшийся аборт. При нем плодное яйцо остается в матке.
 При этом, плод уже мертв. Такое яйцо может оставаться некоторое время внутри у женщины, у нее ухудшается состояние, исчезают признаки беременности.
При этом, плод уже мертв. Такое яйцо может оставаться некоторое время внутри у женщины, у нее ухудшается состояние, исчезают признаки беременности.
Также такие выкидыши можно поделить еще на несколько видов:
- Прерванная биохимическая беременность. Он случается на 1-3 недели. Но женщина обычно воспринимает ее, как начало месячных.
- Спонтанный выкидыш (до 22 недель).
- Преждевременные роды (после 22 недель).
Что не может вызвать выкидыш
Самопроизвольный аборт может случиться у каждой женщины. Но есть определенные факторы риска, которые сами по себе не могут вызвать выкидыш, но могут быть провокаторами:
- Курение.
- Злоупотребление алкоголем.
- Некоторые заболевание (сахарный диабет, повышенное давление).
- Возраст старше 35-ти.
Диагностика выкидыша
Чтобы точно понять, что произошел самопроизвольный аборт, необходимо правильно его диагностировать. Для этого следует:
- Проанализировать жалобы пациентки.
 Обычно это кровотечение, боли и спазмы в животе, плохое общее самочувствие, бледность кожных покровов, повышенная температура тела.
Обычно это кровотечение, боли и спазмы в животе, плохое общее самочувствие, бледность кожных покровов, повышенная температура тела. - Провести гинекологический осмотр. Проводят пальпация матки, осмотр шейки матки, наружного зева.
- Проводят кольпоцитологические исследование.
- Берут анализы на определенные гормоны.
- Проводят УЗИ органов малого таза.
Если такие выкидыши случаются часто, то необходимо выяснить причину. Для этого проводят разнообразные исследования, консультации у генетиков, эндокринологов и других специалистов.
Как проводить лечение?
То, как лечить самопроизвольный выкидыш, зависит от его вида. Если это угрожающий и начавшийся, то необходимо предпринять следующие:
- Женщина должна находится в стационаре.
- Диета, которая содержит все необходимые минералы и микроэлементы.
- Пациентка должна соблюдать постельный режим.
- Следует назначать седативные медикаменты и препараты, которые расслабляют мускулатуру матки.

- Если аборт « в ходу», то необходимо предпринять все меры, которые остановят кровь.
- Если аборт полный и неполный, то следует удалить все «ненужное», что есть в матке. Для этого могут применять выскабливание.
- Если есть несостоявшийся аборт, то иногда применяют выжидательную тактику, когда ждут, чтобы из матки все «вышло само». А иногда делают выскабливание.
- Также иногда при замершей беременности могут применять выжидательную тактику, особенного для нерожавших. Тогда примерно через 4-6 недель может произойти самопроизвольный выкидыш. Иногда применяют медикаментозное лечение, при котором применяют специальные таблетки, что помогают завершить беременность. А иногда делают хирургическое выскабливание.
В любом случае, аборт нельзя пускать на самотек, необходимо обратиться к врачу, который выберет тактику лечения.
Какие последствия?
Обычно самопроизвольный выкидыш на ранних сроках беременности несет в себе определенные риски. Последствия самопроизвольного выкидыша могут быть разными:
- Сильное кровотечение, боль.

- Бесплодие.
- Но самые сложные и опасные для жизни те выкидыши, которые женщина вызывает сама, в домашних условиях. Если их не лечить и не устранять последствия, то они могут закончиться смертью женщины.
Обычно, если пациентке была предоставлена качественная медицинская помощь, то практически нет осложнений. Примерно через 10 дней кровотечение прекращается, а через 4 недели у женщины начинается обычная менструация.
Есть ли профилактика?
Беременность после самопроизвольного выкидыша может наступить и быть вполне успешной. Но сперва следует установить причину аборта. Если это генетические проблемы, эндокринные патологии, неприятности с кровью или маткой, то необходимо проходить специальное лечение. Но есть общие рекомендации, которые помогут снизить риск выкидышей:
- После прерывания беременности женщине нужно хорошо отдохнуть, набраться сил, пропить курс витаминов, возможно, оральных контрацептивов, которые назначил врач. Следующую беременность лучше всего планировать примерно через 6 месяцев.

- Следует вести здоровый образ жизни.
- Не курить и не употреблять алкоголь.
- Регулярно заниматься спортом.
- Принимать витамины и сбалансированную еду.
- Регулярно посещать гинеколога.
- Иметь поменьше стрессовых ситуаций, отказаться от тяжелых физических нагрузок.
- Свести до минимума работу с вредными веществами, ядами.
- Нормализовать вес, если он слишком мал или наоборот большой.
- Возможны консультации психолога и психотерапевта.
Самопроизвольный аборт — это неприятное явление, которые может случиться с каждой женщиной. Но необходимо правильно проводить лечение и вовремя обращаться к врачу. Кроме того, следует проводить профилактические меры.
Симптомы, причины, диагностика и лечение выкидыша
Автор: WebMD Editorial Contributors
В этой статье
- Что такое выкидыш?
- Симптомы выкидыша
- Причины выкидышей и факторы риска
- Типы выкидышей
- Диагноз выкидышей
- Лечение выкидышей.
 0008
0008 - Профилактика выкидыша
Что такое выкидыш?
Выкидыш – это потеря ребенка до 20-й недели беременности. Медицинский термин для выкидыша — самопроизвольный аборт. Но это не аборт в обычном понимании этого термина.
До 50% всех беременностей заканчиваются выкидышем, чаще всего до того, как женщина пропустит менструальный цикл или даже узнает, что беременна. Около 15-25% признанных беременностей заканчиваются выкидышем.
Более 80% выкидышей происходят в течение первых 3 месяцев беременности. Выкидыши менее вероятны после 20 недель. Когда они случаются, врачи называют их поздними выкидышами.
Симптомы выкидыша
Симптомы выкидыша включают:
- кровотечение, которое переходит от света к тяжелым
- тяжелые спазмы
- боль в животе
- Слабости
- Ухудшение или сильные боли в спине
- с лихорадкой
- .
 0041 Потеря веса
0041 Потеря веса - Бело-розовая слизь
- Схватки
- Ткань, похожая на сгустки крови, выходит из влагалища
- Меньше признаков беременности
Если у вас есть эти симптомы, немедленно обратитесь к врачу. Они скажут вам, следует ли прийти в офис или обратиться в отделение неотложной помощи.
Причины и факторы риска выкидыша
Большинство выкидышей происходит, когда у будущего ребенка фатальные генетические проблемы. Обычно эти проблемы не связаны с матерью.
Другие проблемы, которые могут увеличить риск выкидыша, включают:
- Инфекции
- Заболевания матери, такие как диабет или заболевания щитовидной железы
- Гормональные проблемы
- Реакции иммунной системы
- Маточные проблемы у матери
18 аномалии
- Курение
- Употребление алкоголя
- Употребление уличных наркотиков
- Воздействие радиации или токсичных веществ
Женщина имеет более высокий риск выкидыша, если она:
- Возраст старше 35 лет
- Наличие определенных заболеваний, таких как диабет или проблемы с щитовидной железой
- Наличие трех или более выкидышей
Недостаточность шейки матки. Выкидыш иногда случается при слабости шейки матки у матери. Врачи называют это недостаточностью шейки матки. Это означает, что шейка матки не может удержать беременность. Этот тип выкидыша обычно происходит во втором триместре.
Выкидыш иногда случается при слабости шейки матки у матери. Врачи называют это недостаточностью шейки матки. Это означает, что шейка матки не может удержать беременность. Этот тип выкидыша обычно происходит во втором триместре.
Перед выкидышем, вызванным недостаточностью шейки матки, обычно мало симптомов. Вы можете почувствовать внезапное давление, воды могут отойти, а ткани ребенка и плаценты могут покинуть ваше тело без особой боли. Врачи обычно лечат недостаточную шейку матки «круговым» швом при следующей беременности, обычно около 12 недель. Шов удерживает шейку матки закрытой до тех пор, пока врач не удалит его во время родов. Если у вас никогда не было выкидыша, но ваш врач обнаружил, что у вас недостаточность шейки матки, они могут наложить шов, чтобы предотвратить выкидыш.
Типы выкидышей
Существуют различные виды выкидышей, включая:
Угрожающий выкидыш. У вас кровотечение и угроза выкидыша, но шейка матки не раскрылась. Ваша беременность, скорее всего, будет продолжаться без каких-либо проблем.
Неизбежный выкидыш. У вас кровотечение и спазмы. Ваша шейка матки расширена. Вероятность выкидыша.
Неполный выкидыш. Часть ткани ребенка или плаценты покидает ваше тело, но часть остается в матке.
Полный выкидыш. Все ткани беременности покидают ваше тело. Этот тип выкидыша обычно происходит до 12-й недели беременности.
Замершая беременность. Эмбрион погибает или так и не сформировался, но ткани остаются в матке.
Привычное невынашивание беременности (ПР). Вы теряете три или более беременностей подряд в течение первого триместра. Этот тип выкидыша затрагивает только около 1% пар, пытающихся завести ребенка.
Диагностика выкидыша
Чтобы проверить, был ли у вас выкидыш, ваш врач проведет:
- Гинекологический осмотр. Они проверят, не начала ли раскрываться шейка матки.
- УЗИ. Этот тест использует звуковые волны для проверки сердцебиения ребенка.
 Если результаты неясны, вы можете пройти еще один тест через неделю.
Если результаты неясны, вы можете пройти еще один тест через неделю. - Анализы крови. Врач использует их для поиска гормонов беременности в вашей крови и сравнения их с прошлыми уровнями. Они также могут проверить вас на анемию, если у вас было много кровотечений.
- Тканевые тесты. Если ткань покинула ваше тело, врач может отправить ее в лабораторию, чтобы подтвердить, что у вас был выкидыш. Это также может помочь убедиться, что у ваших симптомов нет другой причины.
- Хромосомные тесты. Если у вас было два или более выкидыша, врач может провести эти анализы, чтобы определить, являются ли причиной выкидыша вы или ваш партнер.
Лечение выкидыша
Если выкидыш произошел полностью, а матка пуста, дальнейшее лечение, вероятно, не потребуется.
Иногда не вся ткань выходит. Если это произойдет, ваш врач может провести процедуру расширения и выскабливания (D&C). Они расширят шейку матки и аккуратно удалят оставшуюся ткань. Есть также лекарства, которые вы можете принимать, чтобы любая ткань, оставшаяся в вашей матке, покинула ваше тело. Это может быть лучшим вариантом, если вы хотите избежать хирургического вмешательства.
Есть также лекарства, которые вы можете принимать, чтобы любая ткань, оставшаяся в вашей матке, покинула ваше тело. Это может быть лучшим вариантом, если вы хотите избежать хирургического вмешательства.
Если срок беременности позднее и плод умер в утробе матери, врач вызовет роды и родоразрешение.
Когда кровотечение остановится, вы сможете вернуться к своим обычным делам. Если ваша шейка матки расширилась сама по себе, но вы все еще беременны, у вас может быть состояние, известное как несостоятельность шейки матки. Ваш врач может сделать процедуру, чтобы закрыть его, называемую серкляжем.
Если у вас резус-отрицательная группа крови, врач может дать вам препарат крови, называемый резус-иммунным глобулином (Rhogam). Это предотвратит выработку антител, которые могут нанести вред вашему ребенку или будущим беременностям.
Вы можете пройти анализы крови, генетические тесты или лекарства, если у вас было более двух выкидышей подряд (привычный выкидыш). Для диагностики этого состояния врач может использовать такие тесты, как:
- УЗИ органов малого таза
- Гистеросальпингограмма, рентген матки и фаллопиевых труб
- Гистероскопия.
 Врач использует тонкое телескопоподобное устройство, вводимое через влагалище и шейку матки, чтобы заглянуть внутрь матки. причина
Врач использует тонкое телескопоподобное устройство, вводимое через влагалище и шейку матки, чтобы заглянуть внутрь матки. причинаСимптомы после выкидыша
Кровотечение и легкий дискомфорт являются распространенными симптомами после выкидыша. Если у вас сильное кровотечение с лихорадкой, ознобом или болью, немедленно обратитесь к врачу. Это могут быть признаки инфекции.
Помимо физических эффектов, вы также можете испытывать целый ряд эмоций, от печали и вины до горя и беспокойства о будущих беременностях. То, что вы чувствуете, нормально. Позвольте себе грустить.
Если вы готовы, поговорите с людьми, которые вас поддерживают, например, с вашим партнером, другом или членом семьи. Вы также можете поговорить с профессиональным консультантом по психическому здоровью. Группы поддержки при потере беременности также могут быть ценным ресурсом для вас и вашего партнера. Спросите своего врача для получения дополнительной информации об этих ресурсах. И помните, что все лечатся в разном темпе и по-разному.

Беременность после выкидыша
Вы можете забеременеть после выкидыша. По крайней мере, у 85% женщин, у которых он есть, беременность и роды проходят нормально. Выкидыш не означает, что у вас проблемы с фертильностью. С другой стороны, около 1-2% женщин могут иметь повторные выкидыши (три и более). Некоторые исследователи считают, что это связано с аутоиммунным ответом.
Если у вас было два выкидыша подряд, вам следует прекратить попытки забеременеть, использовать противозачаточные средства и попросить своего врача провести анализы, чтобы выяснить причину выкидыша.
Когда следует пытаться зачать ребенка после выкидыша
Обсудите с врачом сроки следующей беременности. Некоторые эксперты говорят, что вам следует подождать определенное время (от одного менструального цикла до 3 месяцев), прежде чем пытаться снова. Хотя это не является широко распространенной практикой, для предотвращения повторного выкидыша врач может предложить лечение прогестероном, гормоном, который помогает имплантации эмбриона и поддерживает раннюю беременность в матке.

Очень важно найти время для физического и эмоционального восстановления после выкидыша. Прежде всего, не вините себя. Консультации доступны, чтобы помочь вам справиться с вашей потерей.
Предотвращение выкидыша
Большинство выкидышей происходит из-за проблем с беременностью. Вы не можете предотвратить их. Если ваш врач проведет обследование и обнаружит проблему, могут быть доступны варианты лечения.
Если у вас есть заболевание, его лечение может повысить ваши шансы на успешную беременность. Один из шагов, которые вы можете предпринять, — это стать настолько здоровым, насколько это возможно, прежде чем вы попытаетесь завести ребенка:
- Регулярно занимайтесь физическими упражнениями.
- Придерживайтесь здоровой сбалансированной диеты.
- Поддерживайте здоровый вес.
- Избегайте инфекций.
- Не курите, не пейте алкоголь и не принимайте запрещенные наркотики.

- Сократите потребление кофеина.
Руководство по охране здоровья и беременности
- Беременная
- Первый триместр
- Второй триместр
- Третий триместр
- Трудно и доставка
- Осложнения беременности
- Все направляющие Тейсы
- .0001
Что такое выкидыш?
Выкидыш определяется как потеря беременности до 20 недель беременности. Выкидыш случается, когда беременность перестает расти. В конце концов, ткань беременности выйдет из организма. Некоторые женщины будут чувствовать судорожную, менструальную боль, и в большинстве случаев будет вагинальное кровотечение.
Большинство самопроизвольных выкидышей (от 75 до 80 процентов) происходит в первые 12 недель беременности. Подсчитано, что 1 из 4 беременностей заканчивается выкидышем. Многие выкидыши не регистрируются или остаются незамеченными, потому что они происходят на очень ранних сроках беременности.

Причины выкидыша
Выкидыш обычно происходит из-за неправильного развития беременности. Развитие малыша из женской и мужской клетки – очень сложный процесс. Если что-то пойдет не так с процессом, беременность перестанет развиваться. Выкидыши чаще встречаются у пожилых женщин, чем у молодых, в основном потому, что с возрастом чаще встречаются хромосомные аномалии.
Другой причиной выкидыша может быть то, что развивающаяся беременность не закрепилась должным образом в слизистой оболочке матки (матке). Естественная реакция матки – изгнание нежизнеспособной беременности.
Симптомы выкидыша
Боль и кровотечение на ранних сроках беременности могут означать выкидыш, но не всегда. Кровотечения очень распространены на ранних сроках беременности, затрагивая примерно каждую четвертую женщину, многие из которых родят здорового ребенка. Раннее кровотечение, не приведшее к выкидышу, не причинит вашему ребенку никакого вреда.
Если кровотечение вызвано выкидышем, не существует лечения или терапии, которые могли бы остановить выкидыш.
 Тем не менее, все еще очень важно, чтобы вы обратились к специалисту в области здравоохранения.
Тем не менее, все еще очень важно, чтобы вы обратились к специалисту в области здравоохранения.Лечение выкидыша
Невозможно остановить выкидыш, если он уже начался. Лечение направлено на предотвращение сильного кровотечения и инфицирования. Он также направлен на то, чтобы заботиться о вас физически и эмоционально.
Возможно, вам придется немного подождать, прежде чем начнется лечение. Если в это время вы испытываете сильное кровотечение со сгустками и схваткообразную боль, вполне вероятно, что вы выходите из беременной ткани. Кровотечение, сгустки и боль, как правило, прекращаются, когда большая часть ткани беременности проходит.
Иногда кровотечение будет продолжаться, и вам может потребоваться дальнейшее лечение. Если вы подозреваете, что у вас произошел или был выкидыш, вам следует обратиться к врачу или в отделение неотложной помощи.
Вам следует обратиться в ближайшее отделение неотложной помощи, если у вас:
- усиленное кровотечение – например, пропитывание 2 прокладок в час или выделение сгустков размером с мяч для гольфа
- сильная боль в животе или боль в плече
- лихорадка или озноб
- головокружение или обморок
- выделения из влагалища с неприятным запахом
- диарея или боль при опорожнении кишечника.

Типы выкидышей
Типы выкидышей, которые могут произойти, включают:
- Замершая беременность (также известная как замершая беременность) – происходит, когда беременность не наступила, хотя кровотечения или других признаков не было. Иногда прерванная беременность может оставаться в матке в течение нескольких недель или даже месяцев, пока не начнется кровотечение. Замершую беременность подозревают, когда симптомы беременности исчезают, а матка перестает расти. Диагностируется с помощью ультразвукового исследования.
- Поражение яйцеклетки – это происходит, когда семенной мешок сформирован, но в нем нет развивающегося ребенка. Это диагностируется с помощью УЗИ, обычно после некоторого кровотечения.
- Внематочная беременность – это происходит, когда развивающаяся беременность имплантируется в фаллопиевы трубы, а не в матку. От одного до двух процентов всех беременностей являются внематочной, и без лечения внематочная беременность может серьезно повлиять на ваше здоровье и фертильность.

Реакции на невынашивание беременности
Не существует «правильного способа» чувствовать себя после выкидыша. Диапазон ощущений является нормальным, и они часто сохраняются в течение некоторого времени после выкидыша. Реакции могут включать чувства:
- пустоты
- гнева и недоверия
- разочарования
- печали и чувства изоляции.
Некоторая степень горя очень распространена, даже если беременность не планировалась. Партнеры могут реагировать совершенно по-разному, так же как люди могут по-разному реагировать на продолжающуюся беременность. Старайтесь делать это каждый день и осознавать свои чувства и реакции по мере их возникновения.
Вдобавок к горю, которое вы можете испытывать, ваше тело будет подвергаться множеству гормональных изменений, которые могут вызвать у вас сильные эмоции. Семья или близкие друзья могут стать отличным источником поддержки в это время. Кроме того, вы можете обратиться за профессиональной поддержкой.

Не вините себя за выкидыш
Иногда после выкидыша проводят патологоанатомические исследования, но обычно причину установить не удается. Это может усилить чувство бедствия и неверия и может привести к чувству вины. Однако врачи сходятся во мнении, что выкидыш редко бывает вызван тем, что мать делала или не делала (например, выпила бокал вина, съела определенную пищу, занималась сексом или недостаточно отдыхала). В большинстве случаев следующая беременность протекает в срок.
После выкидыша
Часто часть ткани беременности остается в матке после выкидыша. Если его не удалить путем соскабливания матки кюреткой (инструментом в форме ложки), возможно длительное кровотечение или развитие инфекции. Если вся ткань беременности не была удалена, ваш врач обычно рекомендует выполнить кюретку (также называемую «D&C» — дилатация и кюретаж). Это делается под легкой общей анестезией, и обычно вы можете вернуться домой в тот же день. Образец ткани обычно отправляется на патологические анализы.

После кюретки
Кровотечение у большинства женщин длится от 5 до 10 дней после кюретки. Обратитесь к врачу, если вы испытываете:
- продолжительное или сильное кровотечение
- образование тромбов или сильную боль в животе
- изменения выделений из влагалища
- лихорадку или гриппоподобные симптомы.
Ваша следующая менструация после выкидыша
Ваши яичники обычно производят яйцеклетку примерно через 2 недели после выкидыша. Ваша первая менструация должна произойти в течение 4-6 недель. Вы должны пройти осмотр у своего врача через 6 недель после выкидыша, чтобы убедиться, что нет никаких проблем, и что ваша матка вернулась к нормальному размеру. Вы также можете задать любые вопросы о вашем выкидыше в это время, в том числе результаты любых анализов на патологию.
Влияние выкидыша на будущие беременности
Большинство проблем, вызывающих выкидыш, возникают случайно и вряд ли повторятся. Один выкидыш не увеличивает значительно риск того, что то же самое произойдет с вашей следующей беременностью, если не будет найдена конкретная причина.
 Тестирование обычно не предлагается женщинам, у которых один или два раза был выкидыш, потому что очень маловероятно, что что-либо будет обнаружено.
Тестирование обычно не предлагается женщинам, у которых один или два раза был выкидыш, потому что очень маловероятно, что что-либо будет обнаружено.Тем не менее, женщины, у которых было 3 выкидыша подряд, подвержены риску повторного выкидыша. Если вы попадаете в эту категорию, вы можете посетить клинику рецидивирующего выкидыша в Королевской женской больнице для дальнейшего обследования, консультирования и ведения будущих беременностей.
Попытка забеременеть после выкидыша
Нет подходящего времени для попытки забеременеть. Некоторые люди решают, что им нужно время, чтобы приспособиться к своей потере, в то время как другие хотят попробовать еще раз прямо сейчас. Обычно рекомендуется подождать до окончания следующей менструации, прежде чем пытаться снова. Поскольку можно сразу забеременеть снова, важно использовать противозачаточные средства до тех пор, пока вы не будете готовы повторить попытку.
Если у вас отрицательный резус-фактор
Если у вас резус-отрицательная группа крови, после выкидыша вам потребуется инъекция анти-D-иммуноглобулина.


 Если указанный объем жидкости является нагрузкой для будущей мамы, врачи на нем не настаивают.
Если указанный объем жидкости является нагрузкой для будущей мамы, врачи на нем не настаивают. Обязательно с помощью допплерографии изучается сердечный ритм плода. Наряду с этим, оценивается резерв плаценты, ее способность обеспечить малыша всеми необходимыми веществами, а также объем околоплодных вод. По предлежанию плода в 34 недели определяется, как он будет рождаться: вперед головкой или тазом.
Обязательно с помощью допплерографии изучается сердечный ритм плода. Наряду с этим, оценивается резерв плаценты, ее способность обеспечить малыша всеми необходимыми веществами, а также объем околоплодных вод. По предлежанию плода в 34 недели определяется, как он будет рождаться: вперед головкой или тазом.
 При этом, плод уже мертв. Такое яйцо может оставаться некоторое время внутри у женщины, у нее ухудшается состояние, исчезают признаки беременности.
При этом, плод уже мертв. Такое яйцо может оставаться некоторое время внутри у женщины, у нее ухудшается состояние, исчезают признаки беременности. Обычно это кровотечение, боли и спазмы в животе, плохое общее самочувствие, бледность кожных покровов, повышенная температура тела.
Обычно это кровотечение, боли и спазмы в животе, плохое общее самочувствие, бледность кожных покровов, повышенная температура тела.


 0008
0008 0041 Потеря веса
0041 Потеря веса Если результаты неясны, вы можете пройти еще один тест через неделю.
Если результаты неясны, вы можете пройти еще один тест через неделю. Врач использует тонкое телескопоподобное устройство, вводимое через влагалище и шейку матки, чтобы заглянуть внутрь матки. причина
Врач использует тонкое телескопоподобное устройство, вводимое через влагалище и шейку матки, чтобы заглянуть внутрь матки. причина



 Тем не менее, все еще очень важно, чтобы вы обратились к специалисту в области здравоохранения.
Тем не менее, все еще очень важно, чтобы вы обратились к специалисту в области здравоохранения.



 Тестирование обычно не предлагается женщинам, у которых один или два раза был выкидыш, потому что очень маловероятно, что что-либо будет обнаружено.
Тестирование обычно не предлагается женщинам, у которых один или два раза был выкидыш, потому что очень маловероятно, что что-либо будет обнаружено.