Содержание
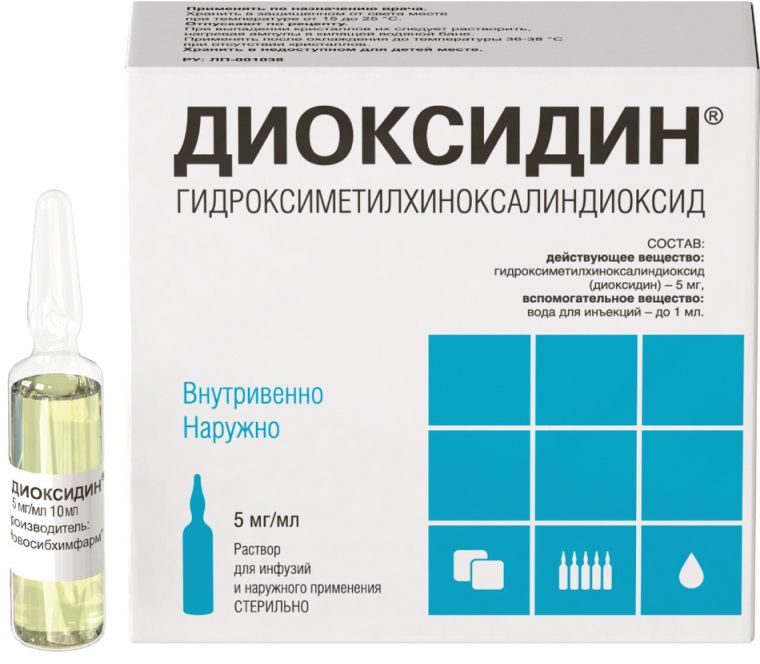
Диоксидин раствор 1% ампулы 10 мл №10 (23814) | Выгодная цена в Украине | Инструкция
Описание
Бренд
Производитель
Страна происхождения
Состав
Лекарственная форма
Форма выпуска
Действующее вещество
Фармакодинамика
Фармакокинетика
Показания
Противопоказания
Взаимодействие с другими лекарственными средствами
Способы применения
Передозировка
Побочные действия
Особые условия
Особые условия хранения
Синоним
Описание
Антибактериальные средства. Код АТС J01X X.
Код АТС J01X X.
Инструкция — Диоксидин раствор 1% ампулы 10 мл №10
Производитель
Фармак ПАО
Страна происхождения
Украина
Состав
Действующее вещество: диоксидин.
1 мл раствора содержит диоксидина 10 мг в пересчете на 100% вещество.
Вспомогательные вещества: вода для инъекций.
Лекарственная форма
Раствор.
Основные физико-химические свойства: прозрачная зеленовато-желтая жидкость.
Форма выпуска
По 10 мл в ампуле. По 10 ампул в пачке.
Действующее вещество
ДИОКСИДИН
Фармакодинамика
Диоксидин — антибактериальный препарат широкого спектра действия. Эффективен при инфекциях, вызванных вульгарным протеем, синегнойной палочкой, палочкой Фридлендера, кишечной и дизентерийной палочками, сальмонеллами, стафилококками, стрептококками, патогенными анаэробами, включая возбудителей газовой гангрены. Активен в отношении штаммов бактерий, резистентных к антибиотикам, сульфаниламидов, нитрофуранов и других препаратов.
Фармакокинетика
При местном применении диоксидин частично всасывается, не оказывает местнораздражающего действия. Не подвергается метаболизму. Не кумулируется. Выводится почками.
Показания
Гнойно-воспалительные процессы различной локализации: гнойные плевриты, эмпиема плевры, абсцесс легкого, перитонит, цистит, раны с глубокими полостями, абсцессы мягких тканей, флегмоны, послеоперационные раны моче — и желчевыводящих путей. Также применяется для профилактики инфекционных осложнений после катетеризации мочевого пузыря.
Противопоказания
Повышенная чувствительность к препарату, наличие в анамнезе недостаточности коры надпочечников.
Взаимодействие с другими лекарственными средствами
Не описана.
Способы применения
Диоксидин назначают только взрослым.
Перед началом курса лечения необходимо провести пробу на переносимость препарата, для чего в гнойную полость ввести 10 мл 1 % раствора. При отсутствии в течение 3-6 часов побочных явлений (головокружения, озноба, повышения температуры тела) начинают курсовое лечение. Раствор вводят в полость через дренажную трубку, катетер или шприц — обычно 10-50 мл 1 % раствора. Максимальная суточная доза составляет 70 мл 1 % раствора. Применять 1 или 2 раза в сутки (не превышая суточной дозы 70 мл 1 % раствора). Продолжительность лечения зависит от тяжести заболевания и переносимости препарата. Курс лечения может длиться 3 недели и более. В случае необходимости курс лечения повторить через 1-1,5 месяца.
Раствор вводят в полость через дренажную трубку, катетер или шприц — обычно 10-50 мл 1 % раствора. Максимальная суточная доза составляет 70 мл 1 % раствора. Применять 1 или 2 раза в сутки (не превышая суточной дозы 70 мл 1 % раствора). Продолжительность лечения зависит от тяжести заболевания и переносимости препарата. Курс лечения может длиться 3 недели и более. В случае необходимости курс лечения повторить через 1-1,5 месяца.
Применяют также местно, накладывая на раневой поверхность повязки, смоченные 1 % раствором.
Передозировка
При передозировке возможно усиление побочных эффектов. Лечение симптоматическое.
Побочные действия
Аллергические реакции, включая сыпь на коже, зуд; головная боль, озноб, гиперемия кожи, диспепсия, изменения в месте применения.
Особые условия
Диоксидин применяют только под наблюдением врача. Не допускается бесконтрольное применение Диоксидина и лекарственных форм, которые его содержат.
При появлении побочных реакций следует уменьшить дозу, назначить антигистаминные препараты, а при необходимости — прекратить прием Диоксидина.
Способность влиять на скорость реакции при управлении автотранспортом или работе с другими механизмами. Нет данных об отрицательном влияние препарата на способность управлять автотранспортом или работать с другими механизмами.
Применение в период беременности или кормления грудью.
Препарат противопоказан для применения в период беременности или кормления грудью.
Дети. Препарат не применяют для лечения детей.
Особые условия хранения
Срок годности. 2 года.
Не применять препарат после окончания срока годности, указанного на упаковке.
Хранить в защищенном от света месте при температуре от 18 °С до 25 °С. Хранить в недоступном для детей месте.
В случае выпадения кристаллов диоксидина в ампулах в процессе хранения (при температуре ниже 15 °С) их растворяют, нагревая ампулы в кипящей водяной бане при встряхивании до полного растворения кристаллов (прозрачный раствор). Если при охлаждении до (37 ± 1) ?С кристаллы не выпадут снова, препарат пригоден для использования.
Категория отпуска. По рецепту.
Синоним
ДИОКСИДИН*, ДИОКСИДИН, ДИОКСИДИН-МИРФАРМ
Инструкция, размещенная на данной странице, носит информационный характер и предназначена исключительно для ознакомительных целей. Не используйте данную инструкцию в качестве медицинских рекомендаций . Постановка диагноза и выбор методики лечения осуществляется только вашим лечащим врачом. Подробнее об Отказе от ответственности.
Диоксидин: инструкция, цена, аналоги | раствор Фармак
- Фармакологические свойства
- Показания Диоксидин
- Применение Диоксидин
- Противопоказания
- Побочные эффекты
- Особые указания
- Взаимодействия
- Передозировка
- Условия хранения
- Диагнозы
- Рекомендуемые аналоги
- Торговые наименования
фармакодинамика. Диоксидин — антибактериальный препарат широкого спектра действия. Эффективный при инфекциях, вызванных вульгарным протеем, синегнойной палочкой, палочкой Фридлендера, кишечной и дизентерийной палочками, сальмонеллами, стафилококками, стрептококками, патогенными анаэробами, включая возбудителей газовой гангрены. Активный относительно штаммов бактерий, резистентных к антибиотикам, сульфаниламидам, нитрофуранам и другим препаратам.
Эффективный при инфекциях, вызванных вульгарным протеем, синегнойной палочкой, палочкой Фридлендера, кишечной и дизентерийной палочками, сальмонеллами, стафилококками, стрептококками, патогенными анаэробами, включая возбудителей газовой гангрены. Активный относительно штаммов бактерий, резистентных к антибиотикам, сульфаниламидам, нитрофуранам и другим препаратам.
Фармакокинетика. При местном применении диоксидин частично всасывается, не оказывает местно-раздражающего действия. Не подвергается метаболизму. Не кумулируется. Выводится почками.
гнойно-воспалительные процессы различной локализации: гнойные плевриты, эмпиема плевры, абсцесс легких, перитонит, цистит, раны с глубокими полостями, абсцессы мягких тканей, флегмоны, послеоперационные раны моче- и желчевыводящих путей. Также применяется для профилактики инфекционных осложнений после катетеризации мочевого пузыря.
Диоксидин назначают только взрослым.
Перед началом курса лечения необходимо провести пробу на переносимость препарата, для чего в гнойную полость ввести 10 мл 1% р-ра. При отсутствии в течение 3–6 ч побочных явлений (головокружения, озноба, повышения температуры тела) начинают курсовое лечение. Р-р вводят в полость через дренажную трубку, катетер или шприц — обычно 10–50 мл 1% р-ра. Максимальная суточная доза составляет 70 мл 1% р-ра. Применять 1 или 2 раза в сутки (не превышая суточную дозу 70 мл 1% р-ра). Длительность лечения зависит от тяжести заболевания и переносимости препарата. Курс лечения может длиться 3 нед и более. При необходимости курс лечения повторить через 1–1,5 мес.
При отсутствии в течение 3–6 ч побочных явлений (головокружения, озноба, повышения температуры тела) начинают курсовое лечение. Р-р вводят в полость через дренажную трубку, катетер или шприц — обычно 10–50 мл 1% р-ра. Максимальная суточная доза составляет 70 мл 1% р-ра. Применять 1 или 2 раза в сутки (не превышая суточную дозу 70 мл 1% р-ра). Длительность лечения зависит от тяжести заболевания и переносимости препарата. Курс лечения может длиться 3 нед и более. При необходимости курс лечения повторить через 1–1,5 мес.
Применяют также местно, накладывая на поверхность раны повязки, смоченные 1% р-ром.
повышенная чувствительность к препарату, наличие в анамнезе недостаточности коры надпочечников.
аллергические реакции, включая сыпь на коже, зуд, головную боль, озноб, гиперемию кожи, диспепсию, изменения в месте применения.
диоксидин применяют только под тщательным наблюдением врача. Не допускается бесконтрольное применение Диоксидина и лекарственных форм, которые его содержат.
При появлении побочных реакций следует снизить дозу, назначить антигистаминные препараты, а при необходимости — прекратить применение Диоксидина.
Применение в период беременности и кормления грудью. Препарат противопоказан для применения в период беременности и кормления грудью.
Дети. Препарат не применяют для лечения детей.
Способность влиять на скорость реакции при управлении транспортными средствами или работе с другими механизмами. Нет данных о негативном влиянии препарата на способность управлять транспортными средствами или работать с другими механизмами.
не описано.
при передозировке возможно усиление побочных эффектов. Лечение симптоматическое.
в защищенном от света месте при температуре 18–25 °C. В случае выпадения кристаллов диоксидина в ампулах в процессе хранения (при температуре <15 °С) их растворяют, нагревая ампулы на кипящей водяной бане при встряхивании до полного растворения кристаллов (прозрачный р-р). Если при охлаждении до (37±1) °С кристаллы не выпадут снова, препарат годен к использованию.
Если при охлаждении до (37±1) °С кристаллы не выпадут снова, препарат годен к использованию.
| Абсцесс | МКБ L02.9 |
| Абсцесс молочной железы, связанный с деторождением | МКБ O91.1 |
| Вросший ноготь | МКБ L60.0 |
| Двусторонняя паховая грыжа с гангреной | МКБ K40.1 |
| Другие инфекционные наружные отиты | МКБ H60.3 |
| Другие хронические средние гнойные отиты | МКБ H66.3 |
| Липоматоз | МКБ E88.2 |
| Множественные открытые раны шеи | МКБ S11.7 |
| Неспецифический уретрит | МКБ N34.1 |
| Острый средний гнойный отит | МКБ H66.0 |
| Средний негнойный отит | МКБ H65. 9 9 |
| Травма нескольких мышц-сгибателей и сухожилий на уровне запястья и кисти | МКБ S66.6 |
Синусовая инфекция | Причины, симптомы и лечение
Как диагностируется синусит?
Диагноз зависит от симптомов и требует осмотра горла, носа и носовых пазух. Ваш аллерголог будет искать:
- Покраснение
- Отек тканей носа
- Болезненность лица
- Обесцвеченные (зеленоватые) выделения из носа
- Неприятный запах изо рта
Если инфекция пазухи длится более восьми недель или дольше стандартное лечение антибиотиками не работает, компьютерная томография носовых пазух может помочь вашему аллергологу диагностировать проблему. Ваш аллерголог может осмотреть ваш нос или носовые пазухи. При осмотре используется длинная, тонкая, гибкая трубка с крошечной камерой и фонариком на одном конце, которая вводится через нос. Это не больно. Ваш аллерголог может дать вам легкий анестезирующий назальный спрей, чтобы вы чувствовали себя более комфортно.
Посев слизи. Если инфекция носовых пазух носит хронический характер или не улучшилась после нескольких курсов антибиотиков, посев слизи может помочь определить причину инфекции. Большинство образцов слизи берут из носа. Однако иногда необходимо получить слизь (или гной) непосредственно из носовых пазух.
Знание того, какие бактерии вызывают инфекцию, может привести к более эффективной терапии антибиотиками. Грибок также может вызвать инфекцию носовых пазух. Подтверждение наличия грибка имеет важное значение. Грибковую инфекцию пазухи необходимо лечить противогрибковыми средствами, а не антибиотиками. Кроме того, некоторые формы грибковой инфекции носовых пазух — например, аллергическая грибковая инфекция носовых пазух — не реагируют на противогрибковые средства и часто требуют применения пероральных стероидов.
Ваш аллерголог может рассмотреть возможность назначения КТ носовых пазух. Этот тест может помочь определить степень инфекции. Ваш аллерголог может также направить вас к специалисту по аллергии и иммунологии. Специалист проверит основные факторы, такие как аллергия, астма, структурные дефекты или слабость иммунной системы.
Специалист проверит основные факторы, такие как аллергия, астма, структурные дефекты или слабость иммунной системы.
Биопсия. Опасность более серьезных видов грибковой инфекции носовых пазух заключается в том, что грибок может проникнуть в близлежащую кость. Только биопсия кости может определить, произошло ли это. Биопсия ткани пазухи берется с помощью гибких инструментов, вводимых через нос.
Биопсия ткани носовых пазух также используется для выявления синдрома неподвижных ресничек, редкого заболевания, которое может вызывать рецидивирующие инфекции, включая хроническую инфекцию носовых пазух, бронхит и пневмонию.
Антибиотики
Антибиотики являются стандартным средством лечения бактериальных инфекций носовых пазух. Антибиотики обычно принимают от 3 до 28 дней, в зависимости от типа антибиотика. Поскольку пазухи расположены глубоко в костях, а кровоснабжение ограничено, людям с более длительными или тяжелыми случаями может быть назначено более длительное лечение.
Чрезмерное использование и злоупотребление антибиотиками приводит к значительному увеличению устойчивости к антибиотикам. Таким образом, пациентам с симптомами синусита следует рассмотреть вопрос о приеме антибиотика только в том случае, если симптомы (включая обесцвеченные выделения из носа) сохраняются более 7-10 дней.
Антибиотики помогают устранить инфекцию носовых пазух, воздействуя на вызывающие ее бактерии, но до тех пор, пока лекарства не подействуют, они мало облегчают симптомы. Некоторые лекарства, отпускаемые без рецепта, могут облегчить состояние.
Противозастойные спреи для носа
Местные противозастойные средства для носа могут быть полезны, если их использовать не более трех-четырех дней. Эти лекарства сужают опухшие носовые ходы, облегчая отток жидкости из пазух. Чрезмерное использование местных назальных деконгестантов может привести к зависимому состоянию, при котором носовые ходы закрываются, что называется феноменом рикошета.
Антигистаминные препараты
Антигистаминные препараты блокируют воспаление, вызванное аллергической реакцией, поэтому они могут помочь бороться с симптомами аллергии, которые могут привести к опуханию носовых ходов и носовых пазух.
Назальные деконгестанты и антигистаминные препараты
Комбинированные препараты, отпускаемые без рецепта, следует использовать с осторожностью. Некоторые из этих препаратов содержат осушающие агенты, которые могут сгущать слизь. Используйте их только по назначению аллерголога.
Назальные кортикостероиды для местного применения
Эти назальные спреи, отпускаемые по рецепту, предотвращают и устраняют воспаление и отек в носовых ходах и отверстиях пазух, решая самую большую проблему, связанную с инфекцией пазух. Топические назальные кортикостероидные спреи также эффективны для уменьшения и предотвращения повторного появления полипов в носу. Эти спреи в обычной дозе не всасываются в кровоток и могут использоваться в течение длительного периода времени без развития «зависимости».
Назальные промывания солевым раствором
Назальные промывания помогают очистить носовые проходы от загустевших выделений.
Хирургия
Если медикаментозное лечение не помогло, в качестве крайней меры может быть рекомендовано хирургическое вмешательство. Обычно ее проводит отоларинголог. Анатомические дефекты являются наиболее частой целью хирургического вмешательства.
Обычно ее проводит отоларинголог. Анатомические дефекты являются наиболее частой целью хирургического вмешательства.
Ваш хирург может устранить дефекты кости, разделяющей носовые ходы, удалить полипы носа и открыть закрытые проходы. Операция на пазухах проводится под местной или общей анестезией, и пациенты часто могут вернуться домой в тот же день.
Синусит у детей
Что такое синусит у детей?
Синусит – это инфекция придаточных пазух носа. Эти инфекции часто случаются после простуды или аллергии. Различают 3 типа синусита:
Кратковременный (острый). Симптомы этого типа инфекции длятся менее 12 недель и проходят при правильном лечении.
Длительное (хроническое). Эти симптомы длятся дольше 12 недель.
Повторяющийся. Это означает, что инфекция возвращается снова и снова.
 Это означает 3 и более эпизодов острого синусита в год.
Это означает 3 и более эпизодов острого синусита в год.
Пазухи представляют собой заполненные воздухом пространства (полости) около носа. Они выстланы слизистой оболочкой. Есть 4 разных пазухи:
Решетчатая пазуха. Располагается вокруг переносицы. Этот синус присутствует при рождении и продолжает расти.
Верхнечелюстная пазуха. Располагается вокруг щек. Этот синус также присутствует при рождении и продолжает расти.
Лобная пазуха. Располагается в области лба. Этот синус не развивается примерно до 7 лет.
Клиновидная пазуха. Находится глубоко за носом. Этот синус не развивается до подросткового возраста.
Что вызывает синусит у ребенка?
Когда носовые пазухи закупорены выделениями, могут начать размножаться бактерии. Это приводит к инфекции носовых пазух или синуситу.
Это приводит к инфекции носовых пазух или синуситу.
К наиболее распространенным бактериям, вызывающим острый синусит, относятся:
Стрептококковая пневмония
Гемофильная палочка
Моракселла катаралис
Каковы симптомы синусита у ребенка?
Наиболее распространенные симптомы синусита:
Заложенность носа
Густые цветные выделения из носа
Дренаж по задней стенке глотки (постназальный затек)
Головная боль
Кашель
Боль или болезненность над пазухами
Лихорадка
Потеря обоняния
Симптомы синусита могут быть похожи на другие заболевания. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Какие дети подвержены риску синусита?
Инфекция носовых пазух иногда возникает после инфекции верхних дыхательных путей или простуды. Холод вызывает отек, который может блокировать открытие носовых пазух. Это может вызвать синусит. Аллергия также может привести к синуситу из-за отека и увеличения количества слизи. Другие возможные состояния, которые могут привести к синуситу, включают:
Аномальная форма носа
Инфекция из зуба
Травма носа
Посторонний предмет в носу
Врожденный дефект с аномалией нёба (волчья пасть)
Проблемы с кислотностью желудка (гастроэзофагеальная рефлюксная болезнь или ГЭРБ)
Муковисцидоз и синдромы иммунодефицита
Крупные аденоиды (ткани позади носа)
Проблемы с иммунитетом или дефицит антител являются риском развития хронических заболеваний носовых пазух.
Как диагностируют гайморит у ребенка?
Медицинский работник спросит о симптомах и истории болезни вашего ребенка. Они проведут вашему ребенку медицинский осмотр. У вашего ребенка также могут быть тесты, такие как:
Рентген пазух. Рентгенологическое исследование носовых пазух может помочь в постановке диагноза.
КТ
пазух. Компьютерная томография показывает подробные изображения любой части тела. Они более подробные, чем рентгеновские снимки.Посев из носовых пазух. Можно взять мазок выделений из носа. Образец проверяется на наличие бактерий или других микробов.
Как лечится синусит у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Это также будет зависеть от того, насколько тяжелым является состояние.
Острый синусит
Острый синусит может пройти самостоятельно. Если это не так, лечащий врач вашего ребенка может выписать:
Антибиотики. Если носовые пазухи вашего ребенка инфицированы бактериями, для их уничтожения назначаются антибиотики. Если симптомы вашего ребенка не улучшились через 3–5 дней, врач может попробовать другой антибиотик.
Лекарства от аллергии. При синусите, вызванном аллергией, антигистаминные препараты и другие лекарства от аллергии могут уменьшить отек.
Не используйте безрецептурные противозастойные спреи для носа без консультации с лечащим врачом вашего ребенка. Эти спреи могут ухудшить симптомы.
Рецидивирующий синусит также лечат антибиотиками и лекарствами от аллергии. Медицинский работник вашего ребенка может направить вас к оториноларингологу (ЛОР или отоларингологу) для обследования и лечения.
Хронический синусит
Лечение хронического синусита может включать:
Прием ЛОР-врача. Ваш ребенок может быть направлен к ЛОР-врачу.
Антибиотики. Возможно, вашему ребенку потребуется принимать антибиотики в течение более длительного времени. Если бактерии не являются причиной, антибиотики не помогут.
Ингаляционный кортикостероидный препарат. Часто назначают назальные спреи или капли со стероидами.
Другие лекарства. . Могут быть назначены назальные спреи с антигистаминными и противоотечными средствами, солевые спреи или капли или лекарства для разжижения и очистки слизи.
Прививки от аллергии или иммунотерапия.
 Если у вашего ребенка аллергия на нос, прививки могут помочь уменьшить его реакцию на аллергены, такие как пыльца, пылевые клещи или плесень.
Если у вашего ребенка аллергия на нос, прививки могут помочь уменьшить его реакцию на аллергены, такие как пыльца, пылевые клещи или плесень.Хирургия. Хирургическое лечение хронического синусита возможно. Но это делается не очень часто у детей.
Уход также может включать:
Жидкости. Стакан воды или сока каждый час или два — хорошее правило. Жидкости помогают разжижать слизь, позволяя ей легче дренироваться. Жидкости также помогают предотвратить обезвоживание.
Солевой раствор. Это помогает поддерживать влажность придаточных пазух носа. Попросите лечащего врача вашего ребенка или медсестру дать инструкции.
Теплые компрессы. Приложите к носу, щекам и глазам ребенка теплое влажное полотенце, чтобы облегчить боль в лице.

Какие возможны осложнения гайморита у ребенка?
В очень редких случаях острый синусит может привести к инфекции головного мозга.
Что я могу сделать, чтобы предотвратить синусит у моего ребенка?
Есть вещи, которые могут помочь вашему ребенку предотвратить синусит. В том числе:
Поддерживайте здоровый образ жизни, обеспечивая здоровую диету, поощряя потребление достаточного количества жидкости и уделяя время физическим упражнениям.
Пусть ваш ребенок использует солевые спреи, моющие средства или и то, и другое. Используйте их часто, чтобы держать нос как можно более влажным.
Используйте увлажнитель воздуха в сухих помещениях.
Держите ребенка подальше от сигаретного и сигарного дыма. Не позволяйте курить в вашем доме или машине.
Держите ребенка подальше от вещей, вызывающих симптомы аллергии.

Не заталкивайте воду в носовые пазухи. Например, ваш ребенок не должен прыгать в воду.
Ограничение времени пребывания в хлорированных бассейнах. Хлор может раздражать нос и пазухи.
Научите ребенка, когда и как мыть руки.
Держите вас и вашего ребенка в курсе прививок.
Не вступайте в тесный контакт с людьми, у которых простуда или другие инфекции верхних дыхательных путей.
Основные сведения о синусите у детей
Синусит – это инфекция придаточных пазух носа.
При закупорке выделений из носа могут начать размножаться бактерии. Это приводит к инфекции носовых пазух или синуситу.
Острый синусит может пройти самостоятельно. А если нет, то можно прописать лекарство.

В случае хронического синусита поставщик медицинских услуг может направить вашего ребенка к оториноларингологу (ЛОР) для обследования и лечения.
Чтобы помочь предотвратить синусит, поощряйте здоровый образ жизни и попросите вашего ребенка использовать солевые спреи или промывания, чтобы держать нос влажным. Используйте увлажнитель воздуха в сухих помещениях.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения лечащего врача вашего ребенка:
Знайте причину визита и то, что вы хотите, чтобы произошло.
Перед посещением запишите вопросы, на которые вы хотите получить ответы.
При посещении запишите название нового диагноза и любых новых лекарств, методов лечения или тестов. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.


 Это означает 3 и более эпизодов острого синусита в год.
Это означает 3 и более эпизодов острого синусита в год. Если у вашего ребенка аллергия на нос, прививки могут помочь уменьшить его реакцию на аллергены, такие как пыльца, пылевые клещи или плесень.
Если у вашего ребенка аллергия на нос, прививки могут помочь уменьшить его реакцию на аллергены, такие как пыльца, пылевые клещи или плесень.