Содержание
Гайморит лечение в Москве – бесплатная консультация врача онлайн
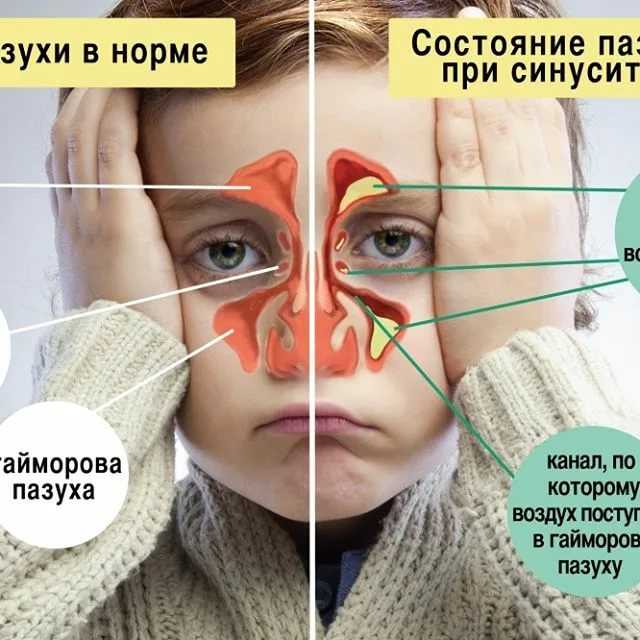
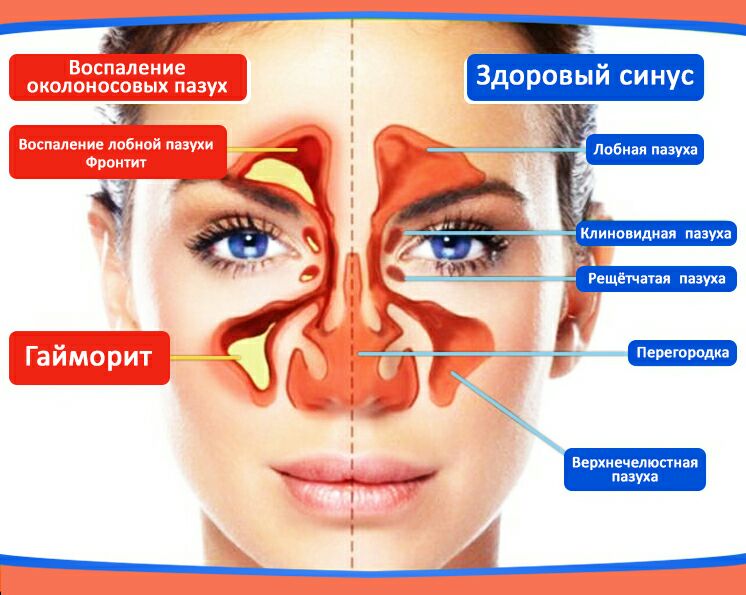
Гайморит — это воспалением слизистой оболочки гайморовой пазухи (верхнечелюстной). По длительность течения воспаления выделяют острую форму (с ярко выраженными симптомами воспаления) и хроническую (при которой воспалительный процесс приобретает вялотекущий характер, но при этом также существует риск осложнений)
Чаще всего гайморит развивается после насморка, когда инфекция из полости носа распространилась на в полость пазух. В этом случае гайморит, как правило, двухсторонний, затрагивающий обе пазухи.Если гайморит развивается с одной стороны, то чаще всего воспалительных процесс связан с зубной патологией. Так как корни зубов верхней челюсти прилегают к гайморовой пазухе, а иногда даже соприкасаются с ее слизистой оболочкой. При наличии кисты, гранулемы или гнойном воспалительном процессе в корнях этих зубов тонкая костная стенка гайморовой пазухи не способна быть барьером для инфекций, вследствие чего развивается гайморит одонтогенного характера.
Симптомы гайморита
В зависимости от стадии заболевания, его формы (острой или хронической), сопутствующих и индивидуальных особенностей организма пациента симптомы гайморита могут быть различными.
Наиболее распространенными симптомами гайморита являются следующие:
- гнойные выделения из носа;
- постоянное или периодическое затруднение носового дыхания;
- боль или ощущение давления в области лица (щеки). Боль как правило усиливается при нажатии на щеку и при наклоне головы;
- нарушение обоняния или его полное отсутствие;
- в ряде случаев может появляться неприятный запах из носа, который могут ощущать, как сам больной, так и окружающие;
- возможно повышение температуры тела или она может оставаться нормальной.
Методы лечения гайморита
В зависимости от тяжести и распространения воспаления в лечении синусита могут применяться местные и общие методы терапии.
При гайморите в начальной стадии, когда симптомы выражены умеренно и не страдает общее состояние пациента может применяться местное лечение.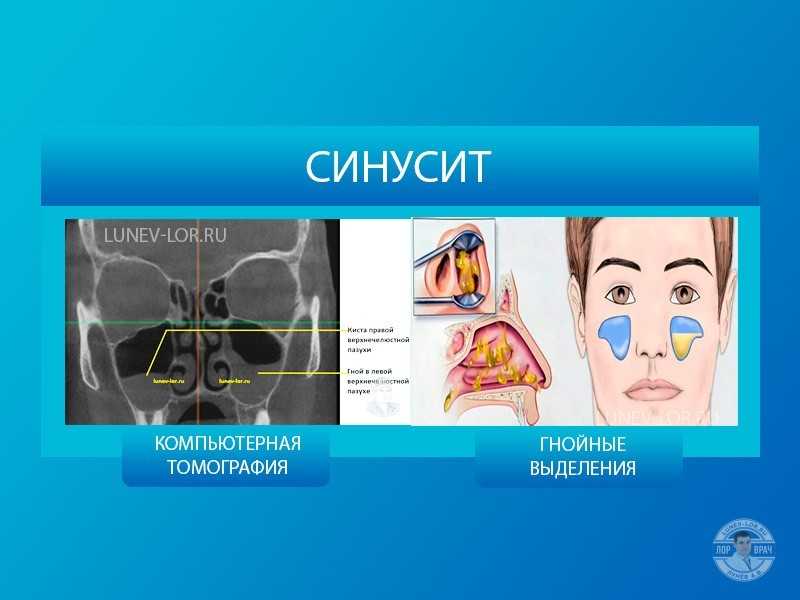
Чаще всего для лечения гайморита используется ЯМИК-метод, во время которой осуществляется эвакуация гнойного содержимого из пазух и введение антибактериальных и антисептических препаратов.
Этот метод обладает рядом преимуществ: является нетравматичным, не нарушает целостности слизистого покрова. ЯМИК-процедура — эффективный и предпочтительный метод при лечении синуситов, при которых воспалению подверглись не только гайморовы, но и другие придаточные пазухи носа (клиновидные, лобные, решетчатые).
Показаниями для назначения пункции гайморовой пазухи являются следующие факторы:
- выраженные боли в лице, в области щек;
- неэффективность консервативной терапии;
- односторонний гайморит, спровоцированный зубными факторами;
- высокая вероятность осложнений (содержимое пазухи может вызвать воспаление надкостницы, клетчатки глаза, головного мозга).
В случаях, когда острый насморк длится более 7 дней, и имеется усиление симптомов гайморита больному может быть назначено лечение системными антибиотиками.
Наиболее эффективным в лечении гайморита является комплексный подход, который включает в себя системную антибактериальную терапию и местное лечение.
Гайморит лечение по домашним рецептам:
Воспаление гайморовой пазухи — заболевание, требующее индивидуального подхода к лечению с возможным развитием серьезных осложнений при отсутствии своевременного обращения к врачу-специалисту.
Опубликованные в сети Интернет средства народной медицины могут только усугубить течение заболевания и стать причиной различных осложнений. К примеру, такие народные методы, как прогревания гайморовых пазух, могут привести к распространению инфекции по надкостнице с последующим проникновением в оболочки головного мозга.
Для того чтобы лечение гайморита было безопасным и действенным следует знать, что любые методы лечения, включая физиотерапию, фитотерапию, народные средства и др. могут только дополнять основное лечение, назначенное врачом-специалистом, но не заменять его.
[forms ID=10]
Гайморит: симптомы, признаки, лечение в домашних условиях
Вам наверняка знаком термин «ринит» — воспаление слизистой оболочки носа. А знаете ли вы о том, что нос окружают особые костные полости, называемые пазухами (иначе — синусами)? Знаете ли вы, что они также могут воспаляться?
А знаете ли вы о том, что нос окружают особые костные полости, называемые пазухами (иначе — синусами)? Знаете ли вы, что они также могут воспаляться?
Вам наверняка знаком термин «ринит» — воспаление слизистой оболочки носа. А знаете ли вы о том, что нос окружают особые костные полости, называемые пазухами (иначе — синусами)? Знаете ли вы, что они также могут воспаляться?
О воспалении одной из этих пазух мы поговорим сегодня с кандидатом медицинских наук, врачом-отоларингологом ООО «Клиника Эксперт Курск» Емельяновой Александрой Николаевной.
— Александра Николаевна, скажите, пожалуйста, что такое гайморит?
Это воспаление слизистой оболочки верхнечелюстной пазухи, или, иначе, верхнечелюстного синуса.
С точки зрения лечения целесообразно деление гайморита на острый и хронический. Острый гайморит протекает менее 12 недель, хронический – более этого срока.
— Каковы основные симптомы гайморита у взрослых и у детей?
Среди типичных признаков — заложенность носа, выделения из него.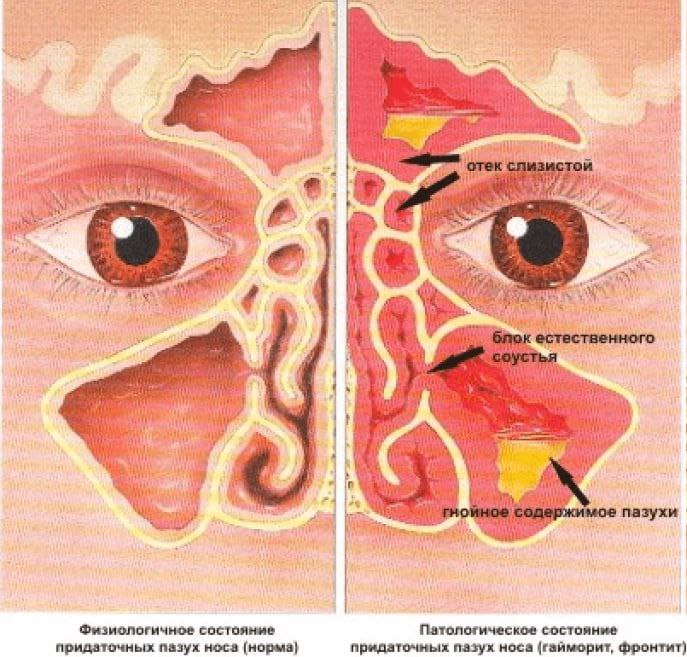 Также могут наблюдаться чувство тяжести, распирания или болей в области проекции носовых пазух, снижение или полное отсутствие обоняния, головные боли. Встречаются и общие симптомы в виде повышения температуры тела, недомогания. У детей, помимо этих симптомов, часто отмечается кашель, причем как в дневное, так и в ночное время.
Также могут наблюдаться чувство тяжести, распирания или болей в области проекции носовых пазух, снижение или полное отсутствие обоняния, головные боли. Встречаются и общие симптомы в виде повышения температуры тела, недомогания. У детей, помимо этих симптомов, часто отмечается кашель, причем как в дневное, так и в ночное время.
— Возможно ли лечение гайморита в домашних условиях и если да, насколько оно эффективно?
Лечение в домашних условиях возможно, но только при условии, когда речь идет о гайморите легкой степени тяжести. Это ситуация, когда, например, общее состояние больного, будь то взрослый или ребенок, не изменено, нет повышения температуры, головных болей, работоспособность не страдает. При этом пациент должен понимать, что обращение к врачу для него обязательно даже в этом случае. Только врач может определить возможность лечения на домашнем режиме.
— Если больному все же разрешено остаться дома, то как при этом проводится лечение гайморита?
При принятии врачом решения о лечении больного в домашних условиях, скорее всего, возможно будет обойтись без применения антибиотиков.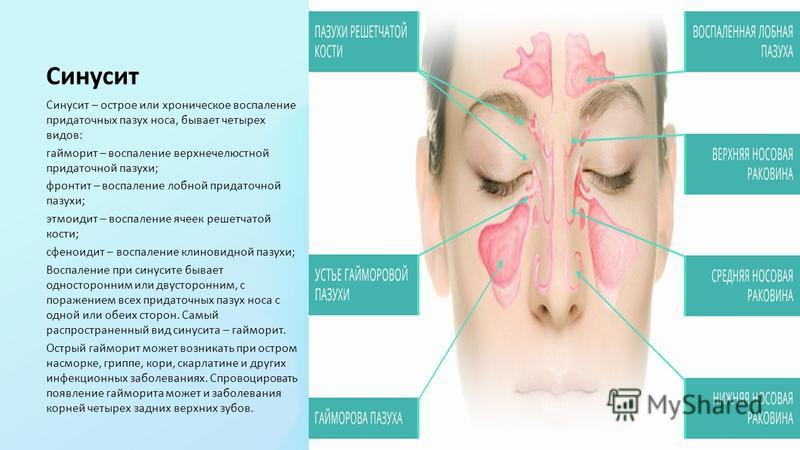 Традиционно применяемыми при лечении гайморита препаратами являются противоотечные средства, снимающие отек как слизистой оболочки полости носа, так и в самой гайморовой пазухе, облегчая, тем самым, отток воспалительной жидкости из нее.
Традиционно применяемыми при лечении гайморита препаратами являются противоотечные средства, снимающие отек как слизистой оболочки полости носа, так и в самой гайморовой пазухе, облегчая, тем самым, отток воспалительной жидкости из нее.
Также применяются гормональные препараты — глюкокортикостероиды, обладающие мощным противовоспалительным действием; лекарственные средства, улучшающие расщепление и выведение воспалительного слизистого содержимого из пазухи; препараты, повышающие устойчивость клеток слизистой оболочки к веществам, образующимся при воспалении.
— Скажите, пожалуйста, когда при лечении гайморита применяются антибиотики?
Антибиотики назначаются при средней и тяжелой степени тяжести заболевания. Но в ряде случаев антибиотики могут быть рекомендованы и пациенту с легким течением гайморита — например, если он протекает более 7-10 дней.
— Сколько дней обычно лечат гайморит? От чего это зависит?
Если мы говорим об остром гайморите, то срок лечения колеблется обычно от 10 дней до трех недель.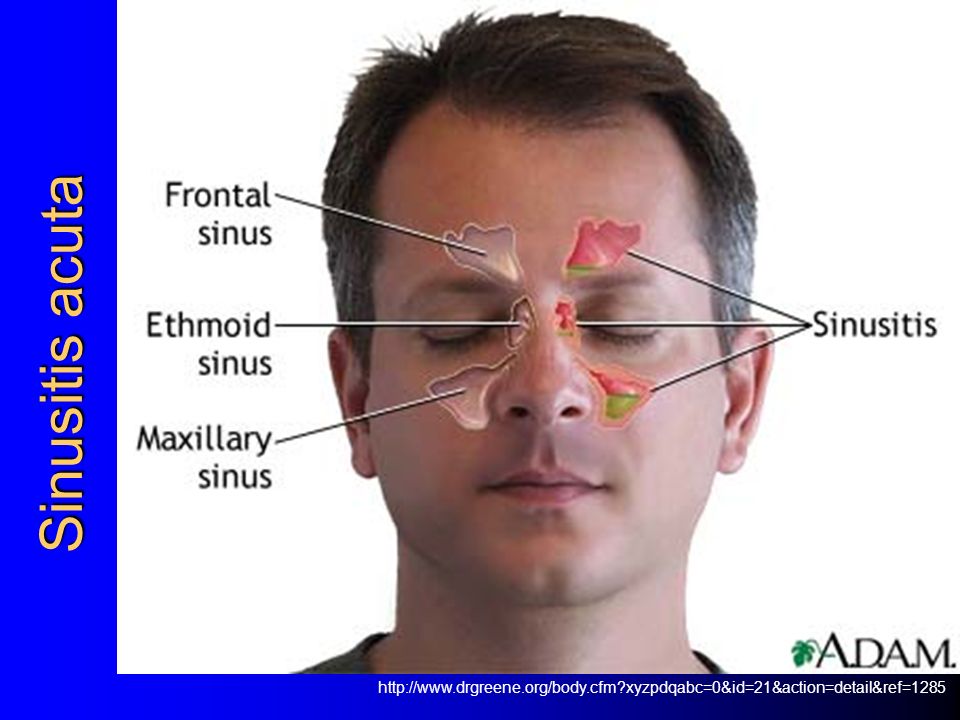 К факторам, от которых зависит время терапии, можно отнести, например, индивидуальную сопротивляемость организма, анатомические особенности строения носа и придаточных пазух, факторы внешней среды, условия труда (к примеру, вредные производства).
К факторам, от которых зависит время терапии, можно отнести, например, индивидуальную сопротивляемость организма, анатомические особенности строения носа и придаточных пазух, факторы внешней среды, условия труда (к примеру, вредные производства).
— Александра Николаевна, применяются ли при лечении гайморита какие-нибудь капли, небулайзер?
Безусловно. Имеется две группы капель.
Первая группа — сосудосуживающие капли для носа. Они снимают отек слизистой оболочки и способствуют улучшению оттока содержимого из пазухи.
Ко второй группе относятся различные капли общего действия, принимаемые внутрь. Они обладают антибактериальным, противовирусным, противовоспалительным действием, благотворно сказываются на иммунитете, разжижают слизь в пазухе, способствуя более легкому ее отхождению.
Небулайзеры также применятся в лечении гайморита для ингаляционного введения лекарственного препарата — например антисептиков, антибиотиков.
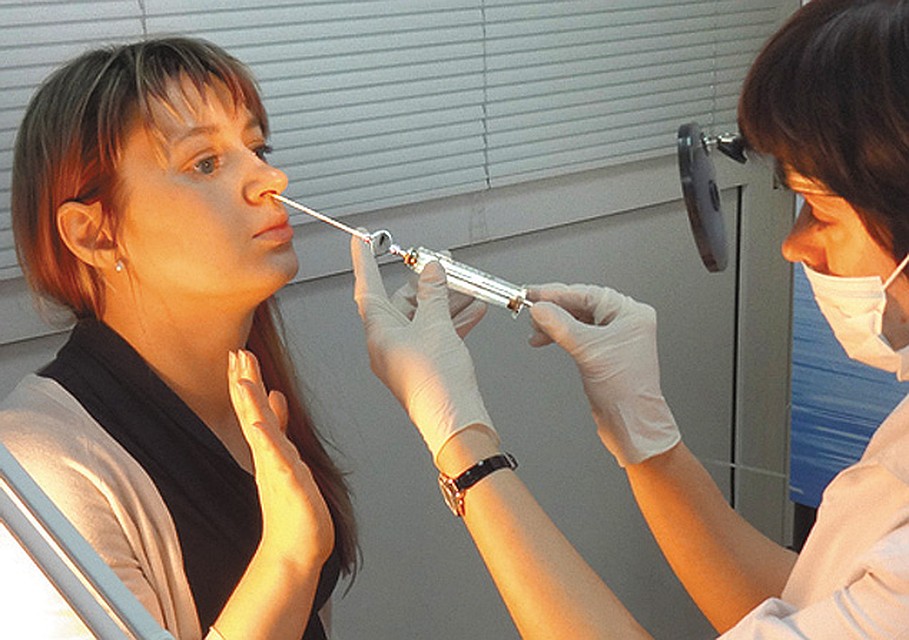
— Прокол многих пациентов ввергает в ужас. Эта процедура действительно является страшной? И когда без прокола не обойтись?
Эта процедура действительно является страшной? И когда без прокола не обойтись?
Основным показанием для прокола является полная блокада выведения содержимого из гайморовой пазухи в полость носа, если иными способами обеспечить отток этого содержимого не удается.
Еще одним показанием является так называемый одонтогенный («вызванный зубом») гайморит. Формально это область работы хирургов-стоматологов, однако наша задача как врачей-отоларингологов заключается в этом случае в первоначальном опорожнении пазухи через прокол и обеспечении последующего постоянного оттока ее содержимого. Окончательно же проблема при такой форме гайморита решается стоматологами.
Процедура прокола проводится после полного обезболивания слизистой оболочки носа, так что бояться ее не следует.
— Но возможно ли лечение гайморита без проколов? Или прокол и гайморит – всегда синонимы?
Лечение без применения прокола существует. Его принцип основан на создании в полости носа отрицательного давления, для того чтобы воспалительная жидкость, содержащаяся в пазухе, могла оттекать в полость носа. Разумеется, при этом проводится соответствующая ее подготовка.
Разумеется, при этом проводится соответствующая ее подготовка.
После того, как жидкость из пазухи извлечена, ее можно промыть различными лечебными растворами.
Решение о том, какой именно метод будет применяться в каждом конкретном случае, всегда принимается лечащим врачом.
— Александра Николаевна, что можно порекомендовать для профилактики гайморита у взрослых и детей?
Прежде всего стараться не болеть острыми респираторными, простудными заболеваниями. Для этого можно посоветовать занятия физической культурой и спортом, активный образ жизни, прогулки на свежем воздухе, регулярные проветривания помещений (существуют даже нормативы: так, в холодное время года каждая комната проветривается 5 раз в день по 15 минут, а в теплое время окна должны находиться в режиме проветривания почти круглосуточно). Кроме того, профилактике способствуют закаливающие процедуры, прием поливитаминных препаратов, особенно в весеннее время — разумеется, при отсутствии противопоказаний.
Важна также профилактика и на рабочем месте. Например, на вредных производствах, там, где имеется загрязнение воздуха, обязательно использование индивидуальных средств защиты.
К специальным методам профилактики могут относиться, например, корригирующие операции на ЛОР-органах. Такие операции могут быть показаны в случаях, когда у человека имеются какие-то анатомические особенности строения носовой перегородки (например в виде ее искривления), других отделов ЛОР-органов, создающие условия для более легкого возникновения гайморита.
Для справки:
Емельянова Александра Николаевна — кандидат медицинских наук, врач-отоларинголог ООО «Клиника Эксперт Курск».
Выпускница Курского государственного медицинского университета. Прошла первичную специализацию в ординатуре по специальности «оториноларингология». В этом же учебном заведении закончила очную аспирантуру.
Рецидивирующий острый риносинусит — StatPearls
Непрерывное обучение
Синусит, также называемый риносинуситом, представляет собой симптоматическое воспаление околоносовых пазух и слизистой оболочки полости носа. Это воспаление может быть вызвано вирусами, бактериями, грибками или аллергенами. Рецидивирующий острый синусит (РАРС) определяется как четыре или более эпизодов риносинусита в год без персистирующих симптомов между эпизодами. Это мероприятие подчеркивает роль межпрофессиональной команды в оценке и лечении пациентов с рецидивирующим острым синуситом.
Это воспаление может быть вызвано вирусами, бактериями, грибками или аллергенами. Рецидивирующий острый синусит (РАРС) определяется как четыре или более эпизодов риносинусита в год без персистирующих симптомов между эпизодами. Это мероприятие подчеркивает роль межпрофессиональной команды в оценке и лечении пациентов с рецидивирующим острым синуситом.
Цели:
Определите этиологию рецидивирующего острого синусита (РАРС).
Обзор обследования пациента с рецидивирующим острым синуситом (РАРС).
Опишите доступные варианты лечения рецидивирующего острого синусита (РАРС).
Опишите стратегии межпрофессиональной бригады для улучшения координации помощи и результатов лечения пациентов с рецидивирующим острым синуситом (РАРС).
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Синусит, также называемый риносинуситом, представляет собой симптоматическое воспаление околоносовых пазух и слизистой оболочки полости носа. Это воспаление может быть вызвано вирусами, бактериями, грибками и аллергенами. Критерии диагностики риносинусита были установлены в 1997 г. Целевой группой по риносинуситу.[1] Симптомы были разделены на две категории: большие критерии и малые критерии. Диагноз синусита требует наличия либо два основных фактора, либо один большой плюс два второстепенных фактора . The diagnostic criteria are as follows:
Это воспаление может быть вызвано вирусами, бактериями, грибками и аллергенами. Критерии диагностики риносинусита были установлены в 1997 г. Целевой группой по риносинуситу.[1] Симптомы были разделены на две категории: большие критерии и малые критерии. Диагноз синусита требует наличия либо два основных фактора, либо один большой плюс два второстепенных фактора . The diagnostic criteria are as follows:
Major
Purulence on nasal examination
Nasal obstruction/blockage
Nasal discharge/purulence/discolored posterior drainage
Hyposmia/ аносмия
Лихорадка
Лицевая боль/давление
Конгестия/отек лица
Легкая
Риносинусит также можно классифицировать в зависимости от продолжительности симптомов. Острый риносинусит длится менее четырех недель; подострый синусит длится от 4 до 12 недель; хронический синусит длится более 12 недель.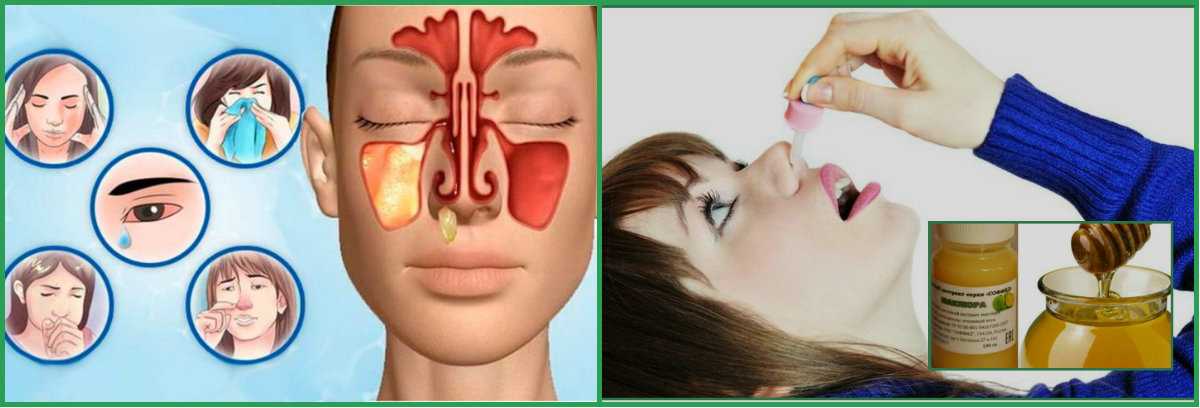 Рецидивирующий острый риносинусит (РАРС) определяется как четыре или более эпизодов острого риносинусита в год, каждый из которых длится не менее десяти дней, без стойких симптомов между этими отдельными эпизодами.[2] В этой статье основное внимание будет уделено рецидивирующему острому риносинуситу и будет содержать информацию о представлении пациентов, диагностике и вмешательстве.
Рецидивирующий острый риносинусит (РАРС) определяется как четыре или более эпизодов острого риносинусита в год, каждый из которых длится не менее десяти дней, без стойких симптомов между этими отдельными эпизодами.[2] В этой статье основное внимание будет уделено рецидивирующему острому риносинуситу и будет содержать информацию о представлении пациентов, диагностике и вмешательстве.
Этиология
Наиболее распространенная этиология рецидивирующего острого риносинусита отражает другие подтипы синусита. Вирусные инфекции верхних дыхательных путей являются наиболее частой причиной синусита и, как правило, проходят самостоятельно.[3] Вирусная инокуляция вызывает воспаление и раздражение слизистой оболочки полости носа и околоносовых пазух. Это воспаление уменьшает размер устьев пазух (отверстий) и препятствует выведению назальной флоры, слизи и вдыхаемых частиц. Воспаление изменяет частоту движения ресничек и вызывает застой слизи, что предрасполагает пазухи к бактериальной инфекции. Наиболее распространенными бактериальными патогенами, вызывающими рецидивирующий острый риносинусит, являются Streptococcus pneumoniae , Haemophilus influenzae , другие виды Streptococcus , Moraxella catarrhalis, и Staphylococcus aureus. [4] Метициллин-резистентный Staphylococcus aureus (MRSA) часто колонизирует носовые ходы и приводит к рецидивирующему синуситу, особенно у пациентов, которые уже прошли несколько курсов антибиотиков.
Наиболее распространенными бактериальными патогенами, вызывающими рецидивирующий острый риносинусит, являются Streptococcus pneumoniae , Haemophilus influenzae , другие виды Streptococcus , Moraxella catarrhalis, и Staphylococcus aureus. [4] Метициллин-резистентный Staphylococcus aureus (MRSA) часто колонизирует носовые ходы и приводит к рецидивирующему синуситу, особенно у пациентов, которые уже прошли несколько курсов антибиотиков.
Существует тенденция к некоторому этиологическому совпадению между рецидивирующим острым риносинуситом и хроническим риносинуситом. Неинвазивные грибковые патогены, такие как Aspergillus fumigatus может быть выделен у этих пациентов. Анатомические обструктивные аномалии, в том числе гипертрофия носовых раковин, буллезные раковины, стеноз устьев пазух, клетки Галлера, полипоз носа, образования в носу и шпоры/отклонение перегородки, могут предрасполагать полость носа и пазухи к инфекции. Эти структурные аномалии часто поддаются коррекции с помощью эндоскопических хирургических методов. Предполагается, что генетические факторы, влияющие на назоцилиарную моторику или продукцию слизи, играют роль в патофизиологии этого заболевания. Факторы окружающей среды, такие как табачный дым, хронически вдыхаемые раздражители или заложенность носа, также были вовлечены в развитие или обострение рецидивирующего острого риносинусита.[7]
Предполагается, что генетические факторы, влияющие на назоцилиарную моторику или продукцию слизи, играют роль в патофизиологии этого заболевания. Факторы окружающей среды, такие как табачный дым, хронически вдыхаемые раздражители или заложенность носа, также были вовлечены в развитие или обострение рецидивирующего острого риносинусита.[7]
Эпидемиология
Синусит является одним из наиболее распространенных заболеваний, по поводу которых пациенты обращаются за медицинской помощью: у каждого восьмого взрослого человека в течение жизни диагностируется хотя бы один эпизод синусита.[8] Синусит является показанием для двадцати процентов всех назначений антибиотиков.[9] В 2015 году в США было диагностировано 30 миллионов случаев синусита.[4] Прямые затраты на лечение синусита составляют более 11 миллиардов долларов в Соединенных Штатах, из которых 3 миллиарда долларов тратятся на острый синусит и 8,3 миллиарда долларов на хронический синусит. При обзоре базы данных медицинских обращений 13,1 миллиона человек с 2003 по 2008 год было обнаружено, что распространенность рецидивирующего острого риносинусита составляет 1 случай на 3000 человек. В этом исследовании женщины составляли большинство (72,1%) пострадавшего населения, и их средний возраст составлял 43,5 года. Среднее количество ежегодных посещений врача и выписанных рецептов составило 5,6 и 9..4 на пациента, соответственно, с ежегодным бременем прямых затрат в размере 1091 долл. США на пациента.[10]
В этом исследовании женщины составляли большинство (72,1%) пострадавшего населения, и их средний возраст составлял 43,5 года. Среднее количество ежегодных посещений врача и выписанных рецептов составило 5,6 и 9..4 на пациента, соответственно, с ежегодным бременем прямых затрат в размере 1091 долл. США на пациента.[10]
Патофизиология
Патогенез риносинусита включает сочетание вязких пазуховых выделений и дисфункции устьев пазух и цилиарного аппарата. Вирусные инфекции верхних дыхательных путей или аллергены могут вызывать отек слизистой оболочки, сужение устьев пазух и прямую механическую обструкцию. Закупорка устья пазухи приводит к преходящему повышению давления в полости пазухи. По мере истощения воздуха в этом небольшом пространстве давление в пазухах становится отрицательным по отношению к атмосферному давлению воздуха. Это отрицательное давление позволяет носовым бактериям проникать в пазухи во время обычных физиологических маневров (например, принюхивания или сморкания). Продолжающаяся секреция слизи в условиях закупорки устья пазухи приводит к скоплению жидкости в пазухе. Воспаление устьев носа и слизистых оболочек вызывает структурно-функциональные нарушения мукоцилиарного аппарата.
Продолжающаяся секреция слизи в условиях закупорки устья пазухи приводит к скоплению жидкости в пазухе. Воспаление устьев носа и слизистых оболочек вызывает структурно-функциональные нарушения мукоцилиарного аппарата.
Измененные характеристики секреции пазух также вносят вклад в патогенез синусита. Слизистая оболочка дыхательных путей состоит из двух слоев. Перицилиарная жидкая фаза представляет собой тонкий слой с низкой вязкостью, который окружает ствол реснички и позволяет ресничкам свободно биться. Гелевая фаза представляет собой более вязкий слой, который располагается поверх перицилиарной жидкости. Изменения в слизистом слое, возникающие при наличии воспалительного детрита, например, при воспалении пазухи, могут еще больше ухудшить движение ресничек, поскольку наиболее эффективно биение ресничек происходит в среде с низкой вязкостью.[11]
Анамнез и физикальное исследование
У пациентов с острым синуситом симптомы проявляются менее четырех недель. Специфические симптомы могут включать гнойное нагноение в передней или задней части носа, обструкцию, гипосмию, аносмию, лихорадку, лицевую боль или давление, зубную боль, утомляемость, неприятный запах изо рта и головную боль, а также другие жалобы [9].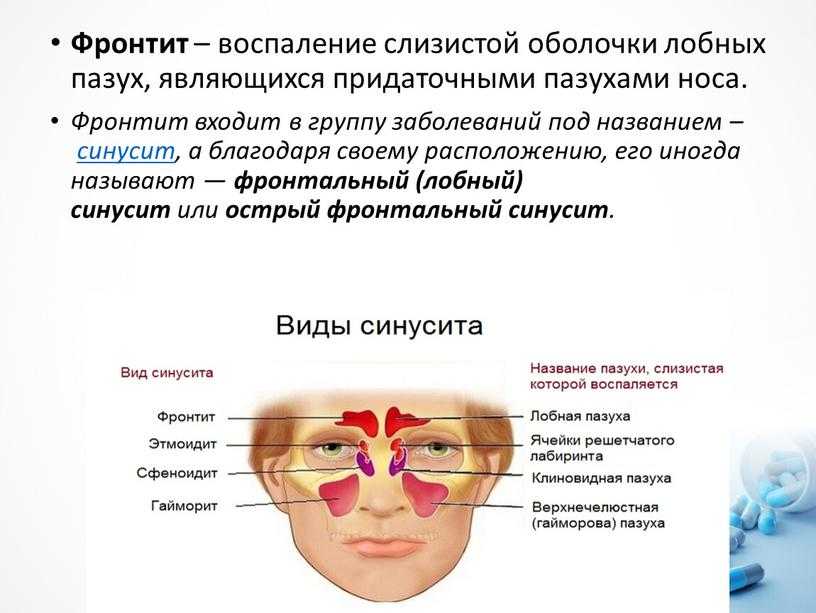 Пациенты с рецидивирующим острым риносинуситом, по определению, перенесли как минимум 4 таких эпизода в течение предыдущего года и, вероятно, прошли несколько схем лечения назальными спреями, стероидами и/или антибиотиками.
Пациенты с рецидивирующим острым риносинуситом, по определению, перенесли как минимум 4 таких эпизода в течение предыдущего года и, вероятно, прошли несколько схем лечения назальными спреями, стероидами и/или антибиотиками.
При медицинском осмотре медицинский работник может заметить переднюю или заднюю гнойную ринорею, гипертрофию носовых раковин, гиперемию слизистой оболочки или эритему при передней риноскопии. Может быть внешняя болезненность при пальпации лобных, решетчатых или верхнечелюстных пазух. У пациента может быть лихорадка или даже тахикардия из-за генерализованной лицевой боли. Хотя и редко, у некоторых пациентов с острым синуситом могут возникать такие осложнения, как орбитальный целлюлит, пресептальный целлюлит или тромбоз кавернозного синуса [12]. Чтобы исключить эти осложнения, следует провести тестирование черепных нервов и тщательный осмотр орбиты.
Пациенты, страдающие рецидивирующим острым риносинуситом, как правило, проявляют симптомы, сходные с острым синуситом. Следует предположить, что эпизод острого синусита имеет вирусную этиологию, если пациент сообщает о симптомах менее десяти дней [1]. Следует заподозрить острый бактериальный риносинусит, если симптомы длятся более десяти дней или ухудшаются в течение двух дней после первоначального улучшения, что также известно как двойное ухудшение [9]. Большинство эпизодов острого синусита, как вирусной, так и бактериальной этиологии, разрешаются в течение 10–14 дней.
Следует предположить, что эпизод острого синусита имеет вирусную этиологию, если пациент сообщает о симптомах менее десяти дней [1]. Следует заподозрить острый бактериальный риносинусит, если симптомы длятся более десяти дней или ухудшаются в течение двух дней после первоначального улучшения, что также известно как двойное ухудшение [9]. Большинство эпизодов острого синусита, как вирусной, так и бактериальной этиологии, разрешаются в течение 10–14 дней.
Оценка
Сбор анамнеза и физикальное обследование являются ключом к диагностике рецидивирующего острого риносинусита. В большинстве случаев поставщик медицинских услуг может поставить правильный диагноз, учитывая динамику симптомов во времени и применяя основные и второстепенные диагностические критерии, установленные Американской академией отоларингологии-хирургии головы и шеи.[13] Назальную эндоскопию следует рассматривать у пациентов с односторонним заболеванием без искривления перегородки, у пациентов с тяжелыми инвалидизирующими симптомами и у пациентов, симптомы которых не исчезают при соответствующем эмпирическом лечении [1].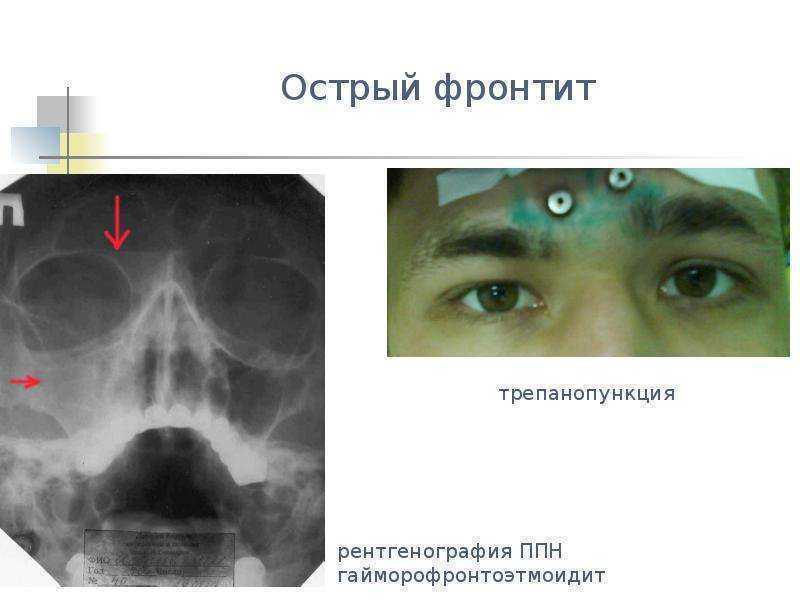
Рентгенологическое исследование обычно не рекомендуется для оценки пациентов с предполагаемым неосложненным рецидивирующим острым синуситом. Бесконтрастная КТ придаточных пазух показана пациентам с хроническим риносинуситом, подозрением на анатомические аномалии или возможные орбитальные осложнения. КТ является компонентом предоперационного планирования баллонной синусопластики и функциональной эндоскопической хирургии околоносовых пазух (FESS) [14]. Исследования показывают, что визуализация чрезмерно используется у пациентов с синуситом. Согласно одному исследованию, 11,4% пациентов с неосложненным рецидивирующим острым риносинуситом прошли КТ в течение одного года после постановки диагноза; число увеличилось до 390,9% за четыре года.[10]
Культуры, полученные из аспиратов носовых пазух или эндоскопии, могут потребоваться для выявления резистентных бактериальных или грибковых патогенов в случаях персистирующего или хронического синусита. Наиболее частые возбудители, вызывающие рецидивирующий острый риносинусит, аналогичны тем, которые вызывают острый синусит: Streptococcus pneumoniae , Haemophilus influenzae, другие виды Streptococcus , Moraxocella catarrhalis, или 9008.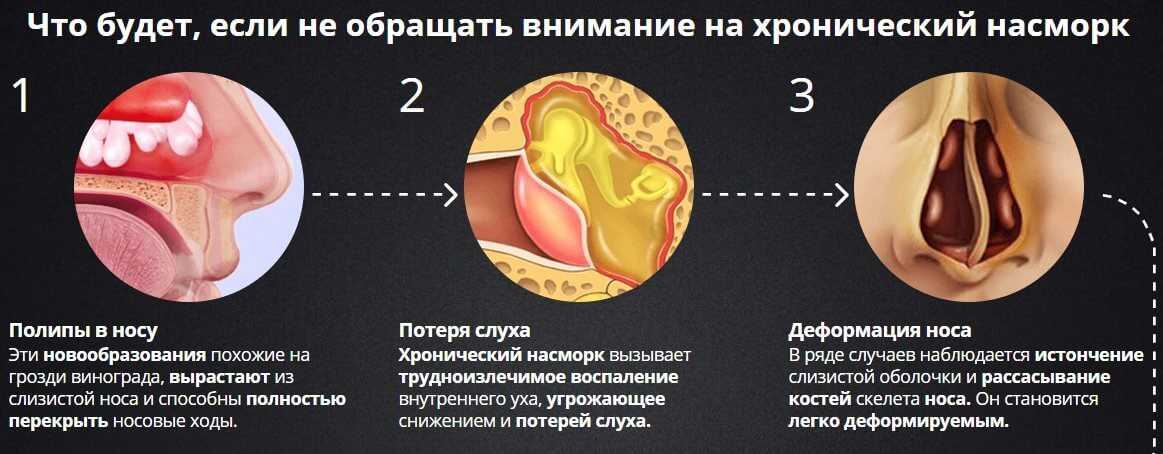 [4]
[4]
Лечение / Ведение
Медикаментозное лечение является основой лечения рецидивирующего острого риносинусита. Многим пациентам требуется комбинация методов лечения, направленных на различные компоненты сложной патофизиологии, которая приводит к развитию РАРС. Эти методы лечения описаны ниже.
Местная интраназальная терапия
Назальное орошение физиологическим раствором эффективно удаляет или уменьшает количество мусора и патогенов из ноздрей, что может обеспечить симптоматическое облегчение. Данные об эффективности гипертонических и изотонических солевых растворов неоднозначны, но гипертонический солевой раствор вызывает больше побочных эффектов, таких как увеличение выделений из носа и местный дискомфорт.
Назальные спреи с кортикостероидами для местного применения уменьшают воспаление слизистой оболочки, тем самым уменьшая стеноз дренажных путей синуса.
Антигистаминные препараты для местного применения, такие как азеластин, могут помочь уменьшить воспаление и раздражение слизистой оболочки, уменьшить отек в носовых ходах и открыть устья пазух.

Местные противозастойные спреи, такие как оксиметазолин или фенилэфрин, могут помочь уменьшить заложенность за счет местного сужения сосудов. Пациенты должны быть предупреждены о повторном застое, который может сопровождать длительное использование этих противоотечных спреев. Использование этих препаратов должно быть ограничено 3–5 днями.[17]
Антибиотики
Только от 0,5% до 2% случаев вирусного синусита осложняются бактериальным синуситом.[16] Поэтому терапию антибиотиками следует начинать только в том случае, если симптомы сохраняются более десяти дней без улучшения или если симптомы ухудшаются после начального периода улучшения.
Амоксициллин с клавуланатом или без него рекомендуется в качестве начальной антибиотикотерапии при рецидивирующем остром риносинусите. Исследования показывают, что амоксициллин так же эффективен, как амоксициллин-клавуланат, при лечении острого синусита, но вызывает меньше побочных желудочно-кишечных симптомов.
 [18] Альтернативы для пациентов с аллергией на пенициллин или резистентными инфекциями включают доксициклин или респираторный фторхинолон (левофлоксацин, моксифлоксацин). Другие альтернативные антибиотики включают цефалоспорины третьего поколения с клиндамицином или без него, в зависимости от конкретной клинической ситуации.[4]
[18] Альтернативы для пациентов с аллергией на пенициллин или резистентными инфекциями включают доксициклин или респираторный фторхинолон (левофлоксацин, моксифлоксацин). Другие альтернативные антибиотики включают цефалоспорины третьего поколения с клиндамицином или без него, в зависимости от конкретной клинической ситуации.[4]Внутривенные антибиотики являются основой лечения пациентов с орбитальным целлюлитом или пресептальным целлюлитом средней и тяжелой степени. Рекомендуемые антибиотики включают ванкомицин и ампициллин-сульбактам, клиндамицин, цефалоспорины третьего поколения или пиперациллин-тазобактам.[19]
Деконгестанты
Пероральные деконгестанты обеспечивают симптоматическое облегчение, уменьшая воспаление и выделение слизистой оболочки носа, придаточных пазух и дыхательных путей. Пероральные деконгестанты также могут способствовать поддержанию проходимости устьев носа, что приводит к снижению давления в пазухах.

Пероральные антигистаминные препараты
Пероральные антигистаминные препараты блокируют биологический путь гистамина, который вызывает отек и воспаление слизистой оболочки при вдыхании аллергеном сенсибилизированных пациентов. Они могут быть полезны для пациентов, у которых считается, что синусит спровоцирован или усугублен аллергическим ринитом.[20]
Пероральные стероиды
Пероральные стероиды не рекомендуются в качестве монотерапии острого риносинусита; существует ограниченное количество данных, поддерживающих пероральные стероиды в качестве дополнения к противомикробной терапии острого синусита.[21]
Пероральные модификаторы лейкотриенов
Модификаторы лейкотриенов, такие как монтелукаст, являются эффективными средствами для лечения аллергического ринита и полипоза носа. Они могут помочь пациентам с риносинуситом, которые также страдают астмой, аллергическим ринитом или полипозом носа.
 [22]
[22]
Хирургическое вмешательство при рецидивирующем остром риносинусите может быть рассмотрено для пациентов, которые не реагируют на медикаментозное лечение, особенно если у них задокументированы анатомические аномалии, коррелирующие с их симптомами. Было показано, что хирургия уменьшает симптомы и улучшает качество жизни правильно отобранных пациентов. Хирургическое вмешательство также часто требуется пациентам с осложнениями, связанными с синуситом, такими как поднадкостничный абсцесс, орбитальный абсцесс или тромбоз кавернозного синуса. Конкретные хирургические подходы обсуждаются ниже.
Функциональная эндоскопическая хирургия околоносовых пазух (FESS) может использоваться для исправления анатомических аномалий, препятствующих оптимальному дренированию пазухи. В зависимости от локализации и тяжести патологии у конкретного пациента могут быть выполнены различные процедуры, в том числе верхнечелюстная антростомия, удаление крючковидного отростка, этмоидэктомия, Draf I-III и/или промывание физиологическим раствором. Перед оперативным вмешательством необходимо провести бесконтрастную компьютерную томографию придаточных пазух носа.[14]
Перед оперативным вмешательством необходимо провести бесконтрастную компьютерную томографию придаточных пазух носа.[14]
Баллонная синусопластика – это щадящая ткань процедура, используемая для постоянного расширения устьев пазух и путей оттока пазух посредством локальных микропереломов с инсуффляцией баллона. Это позволяет улучшить отток слизи и снизить отрицательное давление в пазухах. Баллонная синусопластика используется для лечения пациентов с рецидивирующим острым риносинуситом и хроническим риносинуситом без полипоза носа (ХРСНП) [23]. Эта минимально инвазивная процедура может быть выполнена в операционной или в кабинете.
Септопластика может быть выполнена у пациентов с обструктивным искривлением носовой перегородки. Процедура уменьшает импиджмент устья пазухи, улучшает поток воздуха и способствует надлежащему мукоцилиарному клиренсу.
Уменьшение носовых раковин может облегчить заложенность носа и обеспечить дальнейшее переднее дренирование содержимого носа и придаточных пазух у пациентов с гипертрофией нижних носовых раковин.
Дифференциальный диагноз
Клинические проявления некоторых болезненных процессов совпадают с симптомами рецидивирующего острого риносинусита. Другие заболевания и состояния, которые следует исключить перед постановкой диагноза, включают:
Allergic rhinosinusitis
Acute rhinosinusitis
Chronic rhinosinusitis with nasal polyposis (CRSwNP)
Chronic rhinosinusitis without nasal polyposis (CRSsNP)
Subacute rhinosinusitis
Viral rhinosinusitis
Цереброспинальная жидкость (ликвор) ринорея
Неинвазивный грибковый риносинусит
Инвазивный грибковый риносинусит
Прогноз
Прогноз при рецидивирующем остром риносинусите обычно благоприятный. Состояние большинства пациентов улучшается при медикаментозном лечении, включая местные назальные спреи и пероральные антибиотики. У пациентов редко развиваются осложнения, требующие госпитализации для немедленного хирургического вмешательства или внутривенного введения антибиотиков. У надлежащим образом отобранных пациентов, перенесших операцию, обычно наблюдается облегчение симптомов и заметное улучшение качества жизни [25, 23, 24].
У пациентов редко развиваются осложнения, требующие госпитализации для немедленного хирургического вмешательства или внутривенного введения антибиотиков. У надлежащим образом отобранных пациентов, перенесших операцию, обычно наблюдается облегчение симптомов и заметное улучшение качества жизни [25, 23, 24].
Complications
Although rare, complications of recurrent acute rhinosinusitis include but are not limited to the following:
Preseptal cellulitis
Orbital cellulitis
Subperiosteal abscess
Orbital abscess
Тромбоз кавернозного синуса
Консультации
Консультация офтальмолога может потребоваться для дополнительной оценки и лечения орбитальных осложнений.
Предупреждение и обучение пациентов
Важно информировать пациентов об ожидаемом естественном течении симптомов, стратегиях, которые им следует использовать для лечения симптомов в домашних условиях, и обстоятельствах, которые должны побудить их обратиться за дополнительной медицинской помощью. Это упреждающее руководство позволяет пациентам распознавать и лечить свои симптомы на ранних стадиях болезни. В идеале надлежащее раннее лечение симптомов снизит вероятность прогрессирования симптомов, тем самым уменьшив потребность в более агрессивных и дорогостоящих методах лечения. Когда пациентам требуется дополнительное лечение, информирование о схемах приема лекарств, общих побочных эффектах и ожидаемых результатах поможет повысить удовлетворенность пациентов.
Это упреждающее руководство позволяет пациентам распознавать и лечить свои симптомы на ранних стадиях болезни. В идеале надлежащее раннее лечение симптомов снизит вероятность прогрессирования симптомов, тем самым уменьшив потребность в более агрессивных и дорогостоящих методах лечения. Когда пациентам требуется дополнительное лечение, информирование о схемах приема лекарств, общих побочных эффектах и ожидаемых результатах поможет повысить удовлетворенность пациентов.
Pearls and Other Issues
Следует помнить:
Рецидивирующий синусит — это клинический диагноз, определяемый четырьмя или более отчетливыми эпизодами синусита в год с бессимптомными интервалами между эпизодами.
Диагностическая визуализация не рекомендуется при неосложненном остром рецидивирующем синусите; однако КТ без контраста может выявить анатомическую обструкцию у пациентов с рецидивирующим острым синуситом.
Симптоматическое лечение с пробным противозастойным назальным спреем, ежедневным интраназальным орошением и/или назальным спреем с кортикостероидами является основой лечения в течение первых десяти дней симптомов.

Для лечения подозрения на бактериальный синусит можно использовать различные антибиотики. Конкретный выбор лекарств должен основываться на местных антибиотикограммах, факторах риска пациента, аллергии и сопутствующих заболеваниях. Лекарственную устойчивость следует учитывать в рефрактерных случаях.
В то время как медикаментозная терапия является основой лечения большинства пациентов, исследования показывают, что хирургическое вмешательство полезно для подгруппы пациентов с рецидивирующим острым риносинуситом. Исходы аналогичны тем, которые наблюдались у пациентов, которых лечили хирургическим путем по поводу хронического риносинусита.
Эндоскопические хирургические методы особенно полезны для пациентов с подтвержденной гипертрофией носовых раковин, буллезными раковинами, стенозом устьев пазух, клетками лобных пазух, клетками Оноди, клетками Галлера и септальными шпорами.
Баллонная дилатация пазухи представляет собой минимально инвазивный эндоскопический подход, который эффективно лечит как рецидивирующий острый риносинусит, так и хронический риносинусит без полипоза носа.

Орбитальные осложнения рецидивирующего острого риносинусита включают пресептальный целлюлит, орбитальный целлюлит и тромбоз кавернозного синуса. Врачи должны сохранять бдительность при наблюдении за развитием дефицита черепных нервов или других признаков поражения орбиты и оказывать немедленное лечение этим пациентам.
Улучшение результатов работы медицинских бригад
Рецидивирующий острый риносинусит может вызывать разочарование у пациентов и медицинских работников. Поскольку это состояние по определению является рецидивирующим, пациентам выгодно иметь медицинский дом, в котором поставщик первичной медико-санитарной помощи может отслеживать их состояние с течением времени и координировать лечение. Другие члены межпрофессиональной команды могут включать отоларинголога общего профиля, ринолога, фармацевта, медсестру и, в некоторых случаях, офтальмолога. Управление должно быть адаптировано к потребностям каждого пациента, так как реакция на конкретные методы лечения различается у разных людей.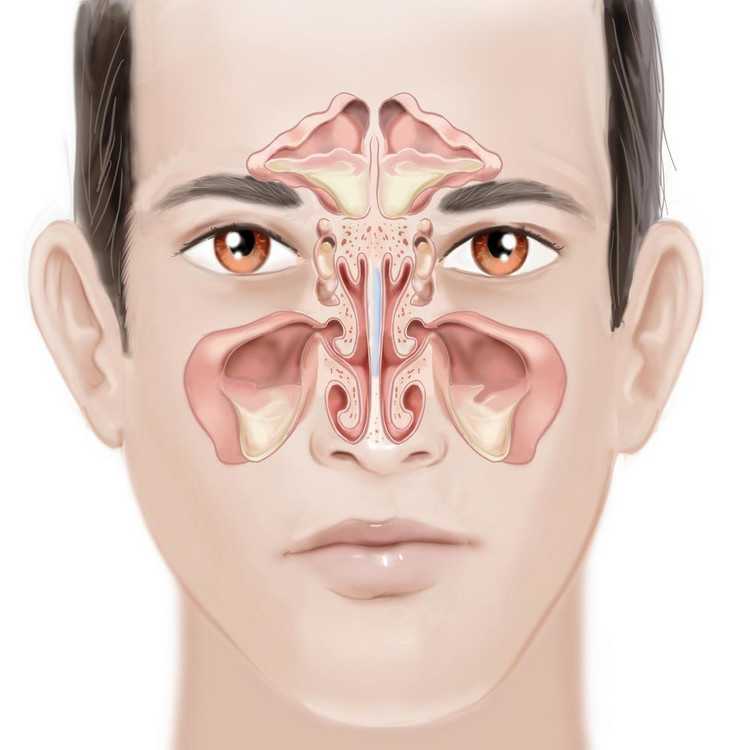 Первичная медико-санитарная помощь и специализированные поставщики имеют решающее значение для постановки диагноза и разработки оптимальных планов лечения. Фармацевты следят за тем, чтобы выбор и дозировка лекарств соответствовали аллергии пациента и сопутствующим заболеваниям. Медсестры обеспечивают непосредственный уход за пациентами и обучение и часто облегчают общение между пациентами и врачами. Отоларингологам, ринологам и офтальмологам часто требуется лечить осложнения или выполнять хирургические процедуры, когда медикаментозное лечение не помогает.
Первичная медико-санитарная помощь и специализированные поставщики имеют решающее значение для постановки диагноза и разработки оптимальных планов лечения. Фармацевты следят за тем, чтобы выбор и дозировка лекарств соответствовали аллергии пациента и сопутствующим заболеваниям. Медсестры обеспечивают непосредственный уход за пациентами и обучение и часто облегчают общение между пациентами и врачами. Отоларингологам, ринологам и офтальмологам часто требуется лечить осложнения или выполнять хирургические процедуры, когда медикаментозное лечение не помогает.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Rosenfeld RM, Piccirillo JF, Chandrasekhar SS, Brook I, Ashok Kumar K, Kramper M, Orlandi RR, Palmer JN, Patel Rigan ZM, Peters A, Walsh SA,. Клиническое практическое руководство (обновление): синусит у взрослых.
 Отоларингол Head Neck Surg. 2015 апрель; 152 (2 Дополнение): S1-S39. [PubMed: 25832968]
Отоларингол Head Neck Surg. 2015 апрель; 152 (2 Дополнение): S1-S39. [PubMed: 25832968]- 2.
Мельцер Э.О., Хамилос Д.Л., Хэдли Дж.А., Ланза Д.С., Марпл Б.Ф., Никлас Р.А., Бахерт С., Баранюк Дж., Баруди FM, Беннингер М.С., Брук И., Чоудхури Б.А., Дрюс Х.М., Дарем С., Фергюсон Б., Гуолтни Дж.М., Калинер М., Кеннеди Д.В., Лунд В., Наклерио Р., Паванкар Р., Пиччирилло Дж.Ф., Рохан П., Саймон Р., Славин Р.Г., Тогиас А., Уолд Э.Р., Зинрайх С.Дж., Американская академия аллергии, астмы и иммунологии (AAAAI). Американская академия отоларингической аллергии (AAOA). Американская академия отоларингологии — Хирургия головы и шеи (AAO-HNS). Американский колледж аллергии, астмы и иммунологии (ACAAI). Американское ринологическое общество (ARS). Риносинусит: определение определений для клинических исследований и ухода за пациентами. J Аллергия Клин Иммунол. 2004 г., декабрь; 114 (6 дополнений): 155–212. [Бесплатная статья PMC: PMC7119142] [PubMed: 15577865]
- 3.

Мельцер Э.О., Хамилос Д.Л., Хэдли Дж.А., Ланза Д.С., Марпл Б.Ф., Никлас Р.А., Бахерт С., Баранюк Дж., Баруди Ф.М., Беннингер М.С., Брук И., Чоудхури Б.А. , Дрюс Х.М., Дарем С., Фергюсон Б., Гуолтни Дж.М., Калинер М., Кеннеди Д.В., Лунд В., Наклерио Р., Паванкар Р., Пиччирилло Дж.Ф., Рохан П., Саймон Р., Славин Р.Г., Тогиас А., Уолд Э.Р., Зинрайх С.Дж., Американская академия аллергии, астмы и иммунологии. Американская академия отоларингической аллергии. Американская академия отоларингологии-Хирургия головы и шеи. Американский колледж аллергии, астмы и иммунологии. Американское ринологическое общество. Риносинусит: определение определений для клинических исследований и ухода за пациентами. Отоларингол Head Neck Surg. 2004 г., декабрь; 131 (6 доп.): S1-62. [Бесплатная статья PMC: PMC7118860] [PubMed: 15577816]
- 4.
Anon JB, Jacobs MR, Poole MD, Ambrose PG, Benninger MS, Hadley JA, Craig WA., Sinus And Allergy Health Partnership. Рекомендации по антимикробной терапии острого бактериального риносинусита.
 Отоларингол Head Neck Surg. 2004 Январь; 130 (1 Приложение): 1-45. [Бесплатная статья PMC: PMC7118847] [PubMed: 14726904]
Отоларингол Head Neck Surg. 2004 Январь; 130 (1 Приложение): 1-45. [Бесплатная статья PMC: PMC7118847] [PubMed: 14726904]- 5.
Papadopoulou AM, Chrysikos D, Samolis A, Tsakotos G, Troupis T. Анатомические вариации полостей носа и околоносовых пазух: систематический обзор. Куреус. 2021 15 января; 13 (1): e12727. [Бесплатная статья PMC: PMC7883520] [PubMed: 33614330]
- 6.
Йориссен М., Германс Р., Бертран Б., Элой П. Анатомические вариации и синусит. Акта Оториноларингол Белг. 1997;51(4):219-26. [PubMed: 9444370]
- 7.
Benninger MS. Влияние курения сигарет и табачного дыма в окружающей среде на заболевания носа и околоносовых пазух: обзор литературы. Ам Джей Ринол. 1999 ноябрь-декабрь; 13(6):435-8. [PubMed: 10631398]
- 8.
Saltagi MZ, Comer BT, Hughes S, Ting JY, Higgins TS. Лечение рецидивирующего острого риносинусита: систематический обзор. Am J Rhinol Аллергия. 2021 ноябрь;35(6):902-909.
 [PubMed: 33622038]
[PubMed: 33622038]- 9.
Аринг А.М., Чан М.М. Современные концепции острого риносинусита у взрослых. Ам семейный врач. 2016 15 июля; 94 (2): 97-105. [PubMed: 27419326]
- 10.
Бхаттачария Н., Гребнер Дж., Мартинсон Н.Г. Рецидивирующий острый риносинусит: эпидемиология и бремя затрат на здравоохранение. Отоларингол Head Neck Surg. 2012 г., февраль; 146(2):307-12. [PubMed: 22027867]
- 11.
Beule AG. Физиология и патофизиология слизистой оболочки органов дыхания носа и околоносовых пазух. GMS Curr Top Otorhinolaryngol Head Neck Surg. 2010;9: Док07. [Бесплатная статья PMC: PMC3199822] [PubMed: 22073111]
- 12.
Chang YS, Chen PL, Hung JH, Chen HY, Lai CC, Ou CY, Chang CM, Wang CK, Cheng HC, Tseng SH. Орбитальные осложнения параназального синусита на Тайване с 1988 по 2015 год: острые офтальмологические проявления, диагностика и лечение. ПЛОС Один. 2017;12(10):e0184477. [Бесплатная статья PMC: PMC5626037] [PubMed: 28972988]
- 13.

Мельцер Э.О., Хамилос Д.Л. Диагностика и лечение риносинусита для клинициста: краткий обзор недавних согласованных рекомендаций. Мэйо Клин Proc. 2011 май; 86(5):427-43. [Бесплатная статья PMC: PMC3084646] [PubMed: 214
- ]
- 14.
Cashman EC, Macmahon PJ, Smyth D. Компьютерная томография околоносовых пазух перед функциональной эндоскопической хирургией пазух. Мир J Радиол. 2011 г., 28 августа; 3(8):199–204. [Статья бесплатно PMC: PMC3198264] [PubMed: 22022638]
- 15.
Kanjanawasee D, Seresirikachorn K, Chitsuthipakorn W, Snidvongs K. Гипертонический солевой раствор по сравнению с изотоническим солевым раствором — ирригация носа: систематический обзор и метаанализ. Am J Rhinol Аллергия. 2018 июль;32(4):269-279. [PubMed: 29774747]
- 16.
Park DY, Choi JH, Kim DK, Jung YG, Mun SJ, Min HJ, Park SK, Shin JM, Yang HC, Hong SN, Mo JH. Клиническое практическое руководство: промывание носа при хроническом риносинусите у взрослых.
 Clin Exp Оториноларингол. 2022 Февраль;15(1):5-23. [Бесплатная статья PMC: PMC8
Clin Exp Оториноларингол. 2022 Февраль;15(1):5-23. [Бесплатная статья PMC: PMC82] [PubMed: 35158420]
- 17.
Mortuaire G, de Gabory L, François M, Massé G, Bloch F, Brion N, Jankowski R, Serrano E. Отскок заложенности носа и медикаментозный ринит : назальные деконгестанты в клинической практике. Критический обзор литературы медицинской комиссией. Eur Ann Оториноларингол Head Neck Dis. 2013 июнь; 130(3):137-44. [В паблике: 23375990]
- 18.
Rovelsky SA, Remington RE, Nevers M, Pontefract B, Hersh AL, Samore M, Madaras-Kelly K. Сравнительная эффективность амоксициллина по сравнению с амоксициллин-клавуланатом у взрослых с острым синуситом в отделении неотложной помощи и параметры неотложной помощи. Открытие J Am Coll Emerg Physicians. 2021 июнь;2(3):e12465. [Бесплатная статья PMC: PMC8208653] [PubMed: 34179886]
- 19.
Lee S, Yen MT. Лечение пресептального и орбитального целлюлита. Саудовская Дж. Офтальмол.
 2011 янв; 25 (1): 21-9. [Статья бесплатно PMC: PMC3729811] [PubMed: 23960899]
2011 янв; 25 (1): 21-9. [Статья бесплатно PMC: PMC3729811] [PubMed: 23960899]- 20.
Сересирикачорн К., Хаттиявиттаякун Л., Читсутипакорн В., Снидвонгс К. Антигистаминные препараты для лечения риносинусита: систематический обзор и рандомизированные контролируемые исследования. Ж Ларынгол Отол. 2018 февраль; 132(2):105-110. [PubMed: 28
2]
- 21.
Venekamp RP, Thompson MJ, Hayward G, Heneghan CJ, Del Mar CB, Perera R, Glasziou PP, Rovers MM. Системные кортикостероиды при остром синусите. Cochrane Database Syst Rev. 2014 25 марта; (3): CD008115. [В паблике: 24664368]
- 22.
Парнес С.М. Роль ингибиторов лейкотриенов у больных с заболеваниями околоносовых пазух. Curr Opin Otolaryngol Head Neck Surg. 2003 г., июнь; 11 (3): 184–91. [PubMed: 12923360]
- 23.
Сиканд А., Эмер Д.Р., Столовицкий Д.П., Макдаффи К.М., Мехендейл Н., Олбриттон Ф.Д. Дилатация синусового баллона в офисе по сравнению с медикаментозной терапией рецидивирующего острого риносинусита: рандомизированное плацебо-контролируемое исследование.
 Международный форум по аллергии Rhinol. 2019 фев;9(2):140-148. [В паблике: 30452127]
Международный форум по аллергии Rhinol. 2019 фев;9(2):140-148. [В паблике: 30452127]- 24.
Costa ML, Psaltis AJ, Nayak JV, Hwang PH. Медикаментозная терапия против хирургического лечения рецидивирующего острого риносинусита. Международный форум по аллергии Rhinol. 2015 авг; 5 (8): 667-73. [PubMed: 25950995]
- 25.
Беккер Д.Г. Синусит. Имплантаты J Long Term Eff Med. 2003;13(3):175-94. [PubMed: 14516184]
Лечение острого синусита — Австралийский врач
Резюме
Инфекции носа поражают пазухи, поскольку слизистая оболочка носа и околоносовых пазух непрерывна. Основные пазухи впадают в общий тракт — остиомеатальный комплекс, расположенный под средней носовой раковиной. Острый синусит обычно следует за простудой и проявляется заложенностью носа, лицевой болью, зубной болью, гнойной ринореей, болезненностью придаточных пазух и в некоторых случаях лихорадкой и недомоганием. Диагноз ставится на основании анамнеза, отсутствия реакции пациента на местные деконгестанты и обнаружения гноя в носу с ассоциированной болезненностью придаточных пазух. Лечение заключается в сочетании местных или системных деконгестантов с промыванием физиологическим раствором и антибиотиком, обычно амоксициллином. Направление к специалисту следует рассмотреть, если пациенты не реагируют на терапию антибиотиками второй линии и у тех, у кого возникают рецидивирующие эпизоды синусита.
Лечение заключается в сочетании местных или системных деконгестантов с промыванием физиологическим раствором и антибиотиком, обычно амоксициллином. Направление к специалисту следует рассмотреть, если пациенты не реагируют на терапию антибиотиками второй линии и у тех, у кого возникают рецидивирующие эпизоды синусита.
Введение
Слизистая оболочка носа и околоносовых пазух непрерывна, и воспаление, поражающее слизистую оболочку носа, распространяется в различной степени на пазухи (рис. 1). Воспалительный процесс, локализующийся преимущественно в придаточных пазухах, в свою очередь распространяется на носовую полость и приводит к различной степени ринита. Таким образом, большинство заболеваний носа затрагивают как полость носа, так и придаточные пазухи (риносинусит). Острый синусит определяется как инфекция носа, которая распространилась на придаточные пазухи носа и длится от одного дня до трех недель. Хронический синусит определяется как наличие у пациента двух или более симптомов заложенности носа, ринореи, лицевой боли или головной боли или аносмии в течение более трех месяцев. Лечение хронического синусита отличается от лечения острого синусита.
Лечение хронического синусита отличается от лечения острого синусита.
Анатомия
Околоносовые пазухи состоят из четырех пар пазух. Это верхнечелюстная, лобная, решетчатая и клиновидная пазухи (рис. 1). Верхнечелюстные, лобные и передние решетчатые пазухи открываются в остиомеатальную единицу под средней носовой раковиной, а задние решетчатые и клиновидные пазухи открываются в верхний носовой ход над средней носовой раковиной.
Нос и пазухи выстланы псевдомногослойным столбчатым эпителием, подобным эпителию нижних дыхательных путей. Этот эпителий покрыт слизистой оболочкой, состоящей из двух слоев: жидкого слоя, в котором движутся реснички (зольный слой), и тонкого, более вязкого слоя (гелевый слой), который перемещают реснички. Вдыхаемые частицы обычно прилипают к гелевому слою и перемещаются из носовых пазух в носоглотку, прежде чем их проглотят. Здоровье носа и околоносовых пазух в первую очередь зависит от этого самоочищающегося действия слизисто-цилиарных путей.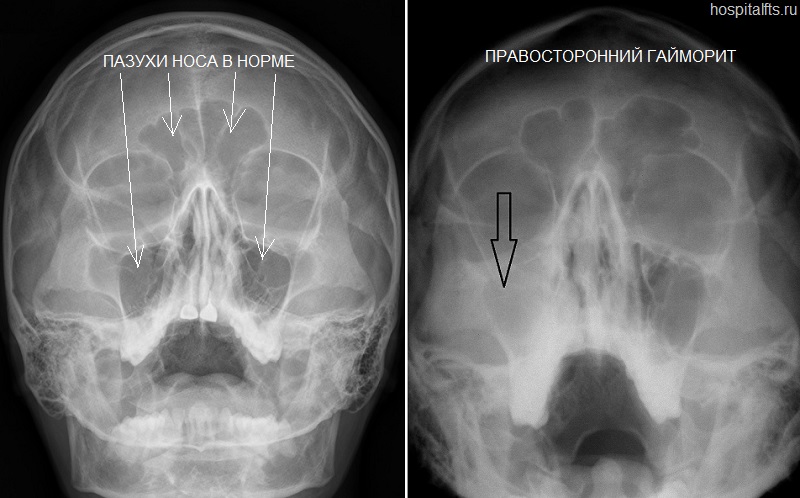 В пазухах эти пути всегда ведут к остиомеатальной единице. Закупорка устьев приводит к заболеванию пазух.
В пазухах эти пути всегда ведут к остиомеатальной единице. Закупорка устьев приводит к заболеванию пазух.
Рис. 1. Верхнечелюстные, лобные, решетчатые и клиновидные пазухи
Эпителий, выстилающий полость носа и пазухи, сплошной. Инфекции носа обычно в некоторой степени поражают пазухи, а инфекции пазух поражают нос. (Клиновидная пазуха не показана.)
Остиомеатальная единица является конечным общим путем для мукоцилиарного дренажа верхнечелюстных, лобных и передних решетчатых пазух.
Распространенность
Симптомы риносинусита распространены у 16% населения в целом. 1,2 На острый синусит приходится до 4,6% обращений молодых людей. 3 Приблизительно 0,5% простудных заболеваний осложняются синуситом, а среднее количество простудных заболеваний у взрослого человека в год составляет 2–3, поэтому у многих пациентов проявляются признаки и симптомы синусита.
Патогенез острого синусита
Острый синусит обычно следует за острой инфекцией верхних дыхательных путей (простуда). По мере распространения вирусной инфекции по слизистой оболочке носа возникает отек и отек слизистой оболочки. Поскольку поверхности слизистой оболочки остиомеатальной единицы находятся в непосредственной близости друг от друга (рис. 1), возникает обструкция устьев пазух. Кроме того, вирусная инфекция может снижать нормальную подвижность ресничек. Это препятствует нормальному мукоцилиарному клиренсу, что приводит к скоплению слизи в пазухах и развитию симптомов синусита. Если эта слизь вторично заражается бактериями, развивается острый бактериальный синусит.
Диагностика
Симптомами и признаками острого синусита являются заложенность носа, лицевая боль, зубная боль, гнойная ринорея, болезненность придаточных пазух и в некоторых случаях системные проявления, такие как лихорадка и недомогание. Обзор литературы показал, что наиболее чувствительными симптомами и признаками для диагностики острого синусита были зубная боль в верхней челюсти, плохая реакция на деконгестанты, окрашенные выделения из носа (симптомы), гнойные выделения из носа и аномальная трансиллюминация верхнечелюстных пазух (признаки). 4 Одной из частых проблем, с которыми сталкивается врач, является дифференциация острой инфекции верхних дыхательных путей (насморка) от острого синусита, так как симптомы и признаки в значительной степени совпадают (табл. 1).
Обзор литературы показал, что наиболее чувствительными симптомами и признаками для диагностики острого синусита были зубная боль в верхней челюсти, плохая реакция на деконгестанты, окрашенные выделения из носа (симптомы), гнойные выделения из носа и аномальная трансиллюминация верхнечелюстных пазух (признаки). 4 Одной из частых проблем, с которыми сталкивается врач, является дифференциация острой инфекции верхних дыхательных путей (насморка) от острого синусита, так как симптомы и признаки в значительной степени совпадают (табл. 1).
Золотым стандартом диагностики острого бактериального синусита остается аспирация гноя из одной из крупных пазух. Поскольку верхнечелюстные пазухи являются наиболее доступными для аспирации, а также наиболее часто поражаемыми пазухами при остром синусите, они были наиболее часто аспирируемыми пазухами. В настоящее время пункция верхнечелюстной пазухи и аспирация выполняются редко, так как процедура может быть болезненной.
Осмотр
После сбора анамнеза следующим шагом является передняя риноскопия. В нормальной полости носа можно увидеть открытые носовые дыхательные пути и нормальные нижнюю и среднюю носовые раковины (рис. 2). Обратите внимание, что слизистая оболочка носа не воспалена и не отечна, внутриносовых выделений нет. В случае простуды слизистая оболочка носа становится эритематозной и отечной, появляются прозрачные или бледно-желтые выделения из носа (рис. 3). У пациентов с острым синуситом часто все, что можно увидеть, это обильные выделения из носа желтого или зеленого цвета (рис. 4). Если это очищается, основная слизистая оболочка носа становится эритематозной и отечной.
В нормальной полости носа можно увидеть открытые носовые дыхательные пути и нормальные нижнюю и среднюю носовые раковины (рис. 2). Обратите внимание, что слизистая оболочка носа не воспалена и не отечна, внутриносовых выделений нет. В случае простуды слизистая оболочка носа становится эритематозной и отечной, появляются прозрачные или бледно-желтые выделения из носа (рис. 3). У пациентов с острым синуситом часто все, что можно увидеть, это обильные выделения из носа желтого или зеленого цвета (рис. 4). Если это очищается, основная слизистая оболочка носа становится эритематозной и отечной.
Таблица 1. Сходства и различия между простудой и острым синуситом
Плохой ответ на местные деконгестанты
Болезненность лобной или верхнечелюстной пазухи проверяется постукиванием по лбу чуть выше бровей или по щекам под глазами.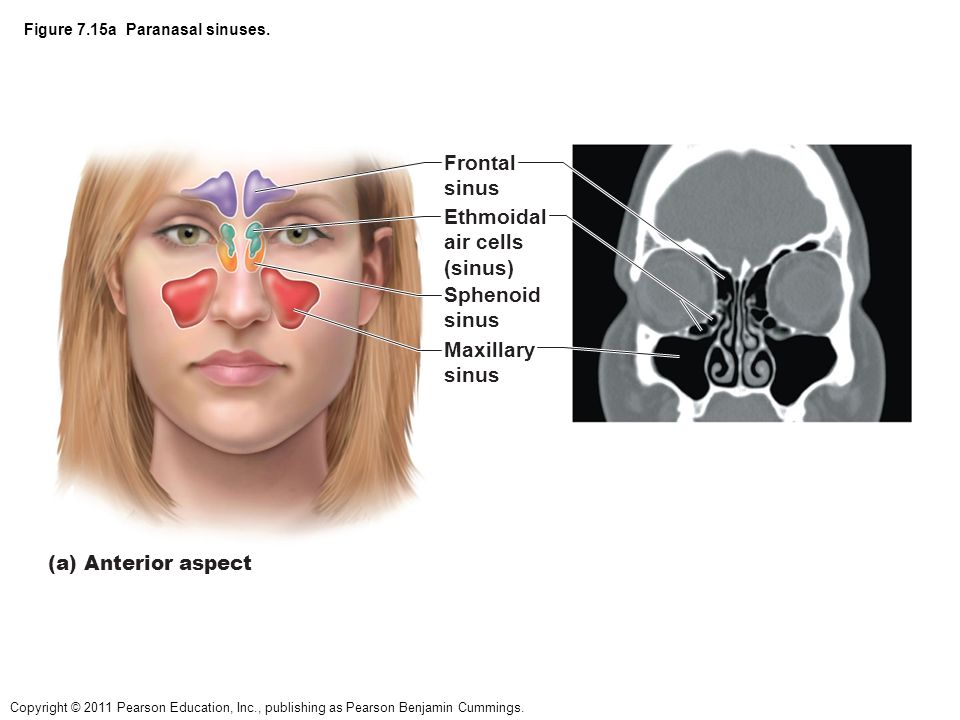 Давление также можно оказывать на крышу глазницы, которая является дном лобной пазухи. Остальные пазухи недоступны для исследования болезненности.
Давление также можно оказывать на крышу глазницы, которая является дном лобной пазухи. Остальные пазухи недоступны для исследования болезненности.
Трансиллюминация верхнечелюстных пазух обычно не используется, так как для этого требуется опытный персонал и полностью затемненное помещение. Полезен только отрицательный результат (т. е. нормальное трансиллюминирование). Свет проводят по нижнему краю глазницы и осматривают небо через открытый рот больного. Небо светится с нормальным трансиллюминированием.
Рис. 2 — Нормальная нижняя носовая раковина со средней носовой раковиной, едва видимой вдали слизистая из остиомеатального узла, расположенного на переднем конце средней носовой раковины
Исследование
При наличии у пациента всех клинических признаков диагноз острого синусита ясен. Также обычно совершенно ясно, когда у пациента нет острого синусита, если присутствует только один симптом или признак или их нет. Однако трудности в диагностике острого синусита возникают, когда присутствуют два или три симптома и признака.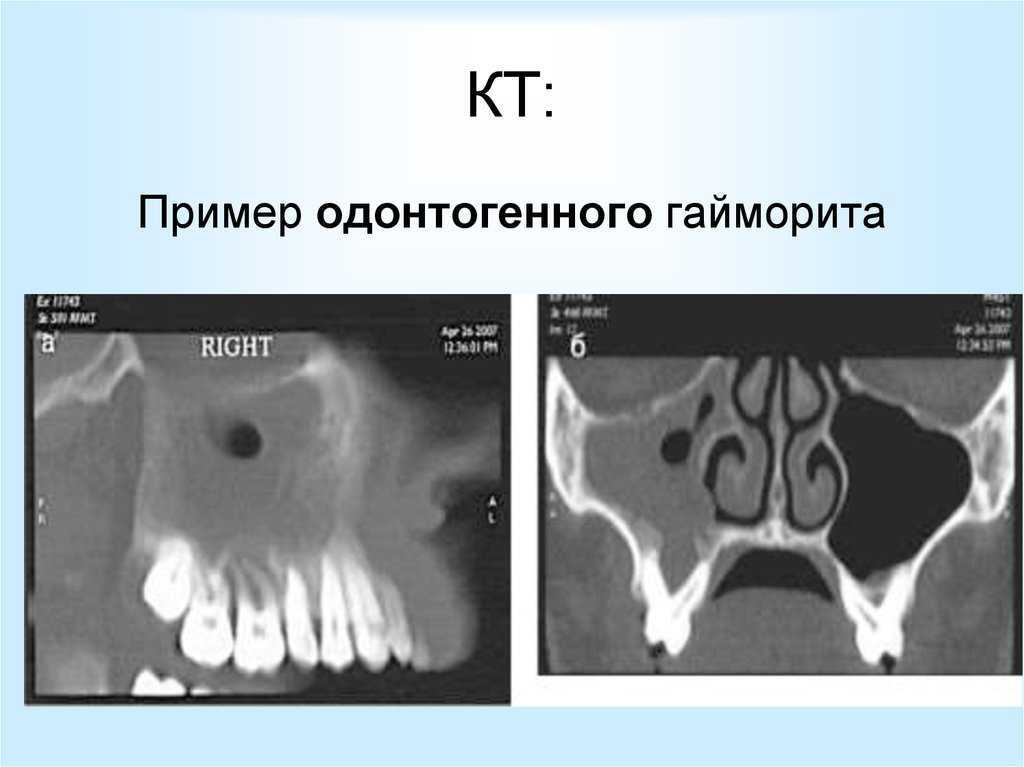 У этих пациентов может быть полезно простое рентгенологическое исследование пазух. Проекция Waters (прямая переднезадняя) позволит оценить верхнечелюстные пазухи, а проекция Caldwell (затылочная) позволит оценить лобные пазухи. Боковые рентгенограммы могут помочь оценить клиновидные пазухи. На всех рентгенограммах пациент должен находиться в вертикальном положении, чтобы можно было увидеть уровни воздуха и жидкости. Поскольку верхнечелюстные пазухи вовлечены почти в 90% пациентов с острым синуситом однократная проекция Waters может быть всем, что требуется для подтверждения диагноза острого синусита. 4 Если это неубедительно, можно добавить другие представления.
У этих пациентов может быть полезно простое рентгенологическое исследование пазух. Проекция Waters (прямая переднезадняя) позволит оценить верхнечелюстные пазухи, а проекция Caldwell (затылочная) позволит оценить лобные пазухи. Боковые рентгенограммы могут помочь оценить клиновидные пазухи. На всех рентгенограммах пациент должен находиться в вертикальном положении, чтобы можно было увидеть уровни воздуха и жидкости. Поскольку верхнечелюстные пазухи вовлечены почти в 90% пациентов с острым синуситом однократная проекция Waters может быть всем, что требуется для подтверждения диагноза острого синусита. 4 Если это неубедительно, можно добавить другие представления.
Микробиология
Считается, что острый синусит вызывается вторичной бактериальной инвазией воспаленных пазух, которая может возникнуть при острой вирусной инфекции верхних дыхательных путей. Однако наличие бактерий в пазухах может быть подтверждено только прямой аспирацией пазух. Это возможно только в верхнечелюстной пазухе и может быть сделано только с некоторым дискомфортом для пациента.
Это возможно только в верхнечелюстной пазухе и может быть сделано только с некоторым дискомфортом для пациента.
Наиболее часто поражаемыми микроорганизмами являются Haemophilus influenzae и Streptococcus pneumoniae. Другие вовлеченные микроорганизмы включают другие стрептококки, анаэробы, Moraxella catarrhalis и Staphylococcus aureus . 5 Выработка бета-лактамаз штаммом Haemophilus influenzae резко возросла за последние 15 лет и обнаружена у 50% организмов в некоторых районах мира. 5
Лечение
Нет достоверных данных о лечении синусита. Обычная практика включает деконгестанты, которые уменьшают отек слизистой оболочки носа и помогают открыть естественные устья пазух и обеспечивают повторную аэрацию и слизисто-ресничный дренаж. Например, оксиметазолин 0,5% в виде назального спрея обеспечивает хорошее устранение заложенности слизистой оболочки носа с симптоматическим облегчением. Кроме того, было обнаружено, что промывание носа назальным спреем с физиологическим раствором также улучшает симптоматику и исход. Антигистаминные препараты, местные и системные стероиды не давали никаких дополнительных преимуществ.
Кроме того, было обнаружено, что промывание носа назальным спреем с физиологическим раствором также улучшает симптоматику и исход. Антигистаминные препараты, местные и системные стероиды не давали никаких дополнительных преимуществ.
Использование антибиотиков для лечения всех случаев подозрения на острый синусит вызывает споры. Многие исследования дали противоречивые результаты. В общей практике может быть трудно быть уверенным, что симптомы пациента вызваны синуситом. При строгих диагностических критериях острый бактериальный синусит следует лечить антибиотиками, поскольку они значительно эффективнее, чем плацебо. 6 Амоксициллин по-прежнему считается препаратом первой линии. Взрослая доза составляет 500 мг амоксициллина 3 раза в день в течение периода от 10 до 14 дней. 7 Пациентов с аллергией на пенициллин следует лечить либо триметоприм-сульфаметоксазолом, либо цефаклором. Если пациент не отвечает на этот режим, следует выбрать терапию второй линии из комбинации амоксициллина и клавуланата, цефалора, цефуроксима аксетила, лоракарбефа или цефиксима.
Хирургическое вмешательство
Обычно рассматривается только при развитии осложнений острого синусита. К ним относятся периорбитальный целлюлит, внутриглазничные абсцессы, остеит или внутричерепной сепсис. Хирургия будет включать дренирование пораженных пазух плюс лечение осложнения.
Направление к специалисту
В большинстве случаев острый синусит лечит врач общей практики. Однако при развитии осложнений или при отсутствии ответа на терапию второй линии пациенту следует обратиться к врачу. Также следует направлять пациентов с рецидивирующим острым синуситом.
Специалист проведет эндоскопию носа с помощью жесткой назальной оптики, чтобы подтвердить наличие гноя в среднем носовом ходе и/или клиновидно-решетчатом углублении. Мазок гноя под эндоскопическим контролем будет взят для посева и определения чувствительности. От этого зависит дальнейшая антибактериальная терапия. В дополнение к антибиотикам будет изучен анамнез возможных факторов, таких как аллергия. Если анализы подтвердят наличие аллергии, потребуется дополнительная терапия. Если пациент по-прежнему не реагирует, будет проведена компьютерная томография пазух и пациенту может быть предложена эндоскопическая хирургия пазух.
В дополнение к антибиотикам будет изучен анамнез возможных факторов, таких как аллергия. Если анализы подтвердят наличие аллергии, потребуется дополнительная терапия. Если пациент по-прежнему не реагирует, будет проведена компьютерная томография пазух и пациенту может быть предложена эндоскопическая хирургия пазух.
Каталожные номера
- Джонс Н.С. Риносинусит. Британская ассоциация оториноларингологов, хирургов головы и шеи; август 1998 г.
- Sibbald B, Rink E. Эпидемиология сезонного и круглогодичного ринита: клиническая картина и история болезни. Грудная клетка 1991;46:895-901.
- Норрби Р. Клинические аспекты бактериальных инфекций верхних дыхательных путей. Scand J Infect Dis 1983;39(Приложение):14-8.
- Стаффорд, штат Коннектикут. Взгляд врача на синусит. Otolaryngol Head Neck Surg 1990;103:870-4.
- Gwaltney JM Jr, Scheld WM, Sande MA, Sydnor A.



 [18] Альтернативы для пациентов с аллергией на пенициллин или резистентными инфекциями включают доксициклин или респираторный фторхинолон (левофлоксацин, моксифлоксацин). Другие альтернативные антибиотики включают цефалоспорины третьего поколения с клиндамицином или без него, в зависимости от конкретной клинической ситуации.[4]
[18] Альтернативы для пациентов с аллергией на пенициллин или резистентными инфекциями включают доксициклин или респираторный фторхинолон (левофлоксацин, моксифлоксацин). Другие альтернативные антибиотики включают цефалоспорины третьего поколения с клиндамицином или без него, в зависимости от конкретной клинической ситуации.[4]
 [22]
[22]

 Отоларингол Head Neck Surg. 2015 апрель; 152 (2 Дополнение): S1-S39. [PubMed: 25832968]
Отоларингол Head Neck Surg. 2015 апрель; 152 (2 Дополнение): S1-S39. [PubMed: 25832968]
 Отоларингол Head Neck Surg. 2004 Январь; 130 (1 Приложение): 1-45. [Бесплатная статья PMC: PMC7118847] [PubMed: 14726904]
Отоларингол Head Neck Surg. 2004 Январь; 130 (1 Приложение): 1-45. [Бесплатная статья PMC: PMC7118847] [PubMed: 14726904]
 Clin Exp Оториноларингол. 2022 Февраль;15(1):5-23. [Бесплатная статья PMC: PMC8
Clin Exp Оториноларингол. 2022 Февраль;15(1):5-23. [Бесплатная статья PMC: PMC8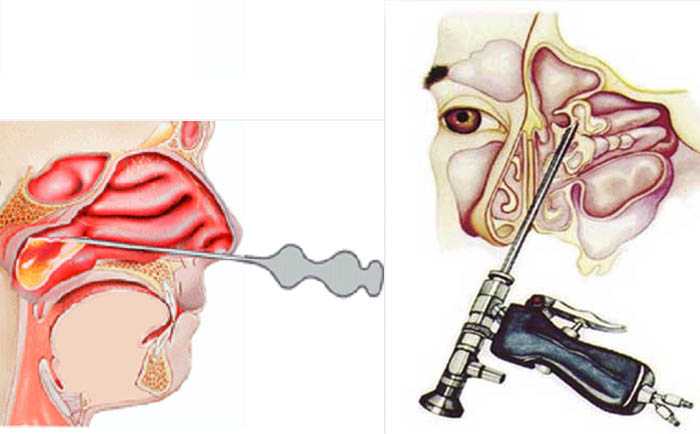 2011 янв; 25 (1): 21-9. [Статья бесплатно PMC: PMC3729811] [PubMed: 23960899]
2011 янв; 25 (1): 21-9. [Статья бесплатно PMC: PMC3729811] [PubMed: 23960899] Международный форум по аллергии Rhinol. 2019 фев;9(2):140-148. [В паблике: 30452127]
Международный форум по аллергии Rhinol. 2019 фев;9(2):140-148. [В паблике: 30452127]