Содержание
Двусторонний синусит: описание болезни, причины, симптомы, стоимость лечения в Москве
Синусит – это часто встречающееся заболевание, при котором происходит воспаление в одной или нескольких придаточных пазухах носа. Согласно медицинской статистике, 1 из 10 человек страдает от данной патологии. Двусторонний синусит является серьезной болезнью, которая требует обязательного лечения с привлечением врача. Самолечение в такой ситуации категорически запрещается, так как может привести к крайне тяжелым последствиям. Заболевание классифицируется как двухстороннее в тех случаях, когда воспаление затрагивает две противоположные пазухи, расположенные по разным сторонам носа.
При синусите под действием аллергенов, бактерий или вирусов происходит отек слизистой носа, из-за чего пазухи оказываются закупоренными и в них начинает накапливаться воспалительный экссудат. Если при этом проходимость просвета пазухи не будет восстановлена, то самочувствие больного продолжит ухудшаться и в конечном итоге в воспаленных пазухах возникнет нагноение. Это состояние является тяжелым, и терапия требуется срочная, часто даже хирургическая. Чаще всего наблюдается двухсторонний гайморит (двусторонний верхнечелюстной синусит), при котором поражаются верхнечелюстные пазухи носа. Однако это не означает, что проблема не может затронуть и иные парные пазухи, такие как лобные или клиновидные. Течение болезни возможно острое (острый двусторонний синусит) или хроническое. В редких случаях возможно двухстороннее воспаление одновременно сразу всех парных придаточных пазух. Такое состояние является крайне серьезным. В медицине его называют пансинусит. Предупредить появление болезни помогает правильный образ жизни, который способствует поддержанию хорошего иммунитета.
Это состояние является тяжелым, и терапия требуется срочная, часто даже хирургическая. Чаще всего наблюдается двухсторонний гайморит (двусторонний верхнечелюстной синусит), при котором поражаются верхнечелюстные пазухи носа. Однако это не означает, что проблема не может затронуть и иные парные пазухи, такие как лобные или клиновидные. Течение болезни возможно острое (острый двусторонний синусит) или хроническое. В редких случаях возможно двухстороннее воспаление одновременно сразу всех парных придаточных пазух. Такое состояние является крайне серьезным. В медицине его называют пансинусит. Предупредить появление болезни помогает правильный образ жизни, который способствует поддержанию хорошего иммунитета.
Причины
Причин для появления патологии три. Они вызывают болезнь обычно при наличии провоцирующих факторов, которые приводят к падению иммунитета и ослаблению естественной защиты организма. У лиц, которые страдают от постоянного снижения иммунитета, вероятность возникновения патологии особенно высокая. Провоцируют развитие болезни такие причины:
Провоцируют развитие болезни такие причины:
-
проникновение инфекции в носовые пазухи – чаще всего вызывается проблема бактериями и несколько реже вирусами. Исключительными случаями будут грибковые синуситы. Проникновение бактерий может происходить из глотки, носовых проходов или инфекция попадает в пазухи с воздухом;
-
аллергическая реакция – также не редко провоцирует появление патологии. Из-за аллергии развивается отек слизистой, который нарушает отток содержимого придаточных пазух. В результате этого в них развивается застой, становящийся причиной дальнейшего формирования синусита, который в большинстве случаев бывает двухсторонним;
-
механическое перекрытие просвета пазухи – различные полипы в полости носа часто бывают двухсторонними, из-за чего и происходит нарушение вентиляции сразу парных пазух. Такая причина патологии встречается не часто, но может иметь место.
В качестве факторов, которые приводят к падению местного иммунитета и позволяют начать развиваться проблеме, врачами выделяются такие виды воздействия на организм:
-
курение в активной и пассивной формах;
-
сильное общее переохлаждение;
-
наличие хронических воспалительных патологий глотки;
-
хронические воспалительные болезни полости носа;
-
разрастание аденоидов;
-
наличие в верхней челюсти кариозных зубов, которые оставлены без лечения;
-
хроническое недосыпание;
-
хроническое переутомление – не только физическое, но и эмоциональное;
-
сильный стресс;
-
однообразное питание, при котором организм недополучает витаминов и минералов.

При наличии предрасполагающих факторов, в значительной степени повышающих вероятность развития синусита, требуется особое внимание к своему здоровью. В такой ситуации любой насморк, который сохраняется более 7 дней, требует обязательного обращения к отоларингологу. Отказываться от профессионального лечения в подобных случаях недопустимо.
Классификация
В медицине двухсторонний синусит классифицируют по форме течения. Всего выделяют три разновидности двухстороннего синусита. Каждая из них развивается из предыдущей, если не проводится лечение. Из-за этого крайне важно при первых же подозрениях на воспаление придаточных носовых пазух обратиться за врачебной помощью. Разделение, в зависимости от тяжести процесса, такое:
-
двухсторонний катаральный синусит – наиболее легкая форма, которая не представляет серьезной опасности. При такой болезни у человека происходит отек слизистой, но полного перекрытия протока пазухи не происходит, и ее содержимое пусть и более медленно выходит наружу.
 Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
-
экссудативный синусит – заболевание средней степени тяжести. В придаточных пазухах начинает скапливаться воспалительная жидкость (экссудат). Выделения из носа при этом слизисто-водянистые, очень обильные;
-
гнойный синусит – тяжелая форма, которая развивается при неправильном лечении экссудативной формы заболевания. О том, что имеет место такая патология, можно легко понять по выделению из носа желтоватой или зеленоватой слизи с очень резким неприятным запахом. Консистенция слизи тягучая. Также у больного появляется постоянное чувство течения по задней стенке глотки, которое вызывает потребность откашляться.
Самостоятельно по характеру выделений можно сделать предположение о том, какая форма нарушения имеет место, но правильно поставить диагноз под силу только отоларингологу.
Прогноз
В том случае если человек при первых же симптомах двойного синусита обратился за медицинской помощью, прогноз для него благоприятный. Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
При запущенном заболевании, в зависимости от состояния пациента, наличия или отсутствия осложнений, прогноз меняется от неблагоприятного до плохого. В некоторых случаях при тяжелых осложнениях, даже в условиях современной клиники, спасти человека оказывается невозможно. Из-за этого откладывать терапию или проводить ее самостоятельно крайне не рекомендуется.
Диагностика
Предположительный диагноз ставится специалистом уже на первом приеме. Во время него осуществляется сбор анамнеза заболевания и выслушиваются жалобы пациента. Также проводят пальпацию областей носовых пазух и риноскопию. Для дальнейшего подтверждения диагноза показано проведение обследования. Это дает возможность точно определить степень поражения и больные пазухи.
1. Рентген лицевой части головы. Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
2. Магнитно-резонансная или компьютерная томография. Позволяет выявить максимально точно пораженные пазухи, а также сразу оценить общее состояние полости носа и обнаружить новообразования, если они имеются.
3. Общий анализ крови. Требуется не всегда, а обычно назначается только при значительном нарушении в состоянии больного.
В том случае если основной причиной для появления патологии послужила аллергическая реакция, то пациента направляют на аллергопробу. Эта кожная процедура позволяет выявить раздражитель.
причины, симптомы, признаки, осложнения, диагностика, лечение, профилактика у детей и взрослых
Причины
Классификация
Симптомы
Осложнения
Диагностика
Лечение
Профилактика
Гайморит – острое или хроническое заболевание, в основе которого лежит инфекционное поражение слизистой оболочки верхнечелюстной пазухи. В случае осложнений воспалительный процесс может переходить на область надкостницы и костей, а также затрагивать соседние органы, вплоть до развития менингита и энцефалита. Лечение, в зависимости от тяжести заболевания, может включать не только медикаментозную терапию, но и физиопроцедуры, хирургическое вмешательство.
В случае осложнений воспалительный процесс может переходить на область надкостницы и костей, а также затрагивать соседние органы, вплоть до развития менингита и энцефалита. Лечение, в зависимости от тяжести заболевания, может включать не только медикаментозную терапию, но и физиопроцедуры, хирургическое вмешательство.
Гайморовы пазухи выполняют несколько важных функций:
- очищение и согревание вдыхаемого воздуха;
- участие в формировании звуков;
- защита органов, расположенных внутри черепа, от повреждений при травмах.
В норме они наполнены воздухом, вентилируются и очищаются благодаря соустьям, соединяющим их с полостью носа. Отек слизистой оболочки при воспалении способствует перекрытию этих каналов. Образующаяся слизь, не имея выхода, застаивается, что способствует размножению бактериальной инфекции и скоплению гноя.
Причины
Воспаление в верхнечелюстных пазухах возникает вследствие их инфицирования вирусами, бактериями или грибками. Наиболее частой причиной гайморита становятся:
Наиболее частой причиной гайморита становятся:
- рино- и аденовирусы, вирус гриппа или парагриппа;
- пневмококковая инфекция, гемофильная палочка, моракселла катаралис;
- белая плесень, грибки ризопус и аспергилл.
Инфекция может проникать в полость пазух через носовые ходы, либо из внешней среды при травме костей черепа или из кариозной полости зубов, расположенных на верхней челюсти. Предрасполагают к развитию гайморита факторы, препятствующие нормальной вентиляции и оттоку слизи из верхнечелюстных пазух или снижающие иммунитет:
- аллергический ринит;
- регулярное действие внешних раздражителей, например, сигаретного дыма;
- искривленная носовая перегородка, малый просвет носовых ходов, крупные нижние носовые раковины;
- аденоиды и полипы;
- последствия травматизации носа и пазух;
- новообразования носоглотки;
- воздействие низких температур;
- глубокое поражение зубов верхнего ряда кариесом, развитие периодонтита, нагноение кист в области корней;
- снижение иммунитета и болезни иммунной системы;
- бронхиальная астма.

Классификация
Заболевание может протекать в острой либо хронической форме. В зависимости от количества пораженных пазух гайморит бывает односторонним и двухсторонним.
По характеру патологического процесса в гайморовой пазухе он может быть:
- катаральным;
- гнойным;
- полипозным;
- гиперпластическим;
- атрофическим;
- смешанным.
Симптомы
Острый гайморит возникает наиболее часто как осложнение ОРЗ, на фоне уже имеющейся заложенности носа, и протекает с выраженными проявлениями. Для этой формы заболевания характерны следующие симптомы:
- распирающие или давящие боли в области переносицы, скул и щек;
- чувство давления в проекции воспаленной пазухи;
- усиление болевых ощущений при наклонах головы вперед или надавливании пальцами на верхнюю челюсть;
- лихорадка выше 37,5-39,0°С;
- затруднение носового дыхания, обильное слизистое отделяемое, которое позже приобретают гнойный и густой характер;
- неприятный запах отделяемого;
- явления интоксикации – общая слабость, головная боль, плохой аппетит.

При тяжелой форме гнойного воспаления со стороны пораженной пазухи могут наблюдаться отек мягких тканей лица, их покраснение.
Без лечения, а также при снижении защитных сил организма, заболевание приобретает затяжное течение. Во время ремиссии симптомы гайморита отсутствуют.
Признаками обострения хронического гайморита становятся:
- быстрая утомляемость, общая слабость;
- повышение температуры тела до 37,5-38°С;
- частые давящие головные боли;
- постоянное затруднение носового дыхания;
- снижения обоняния;
- слизистое или гнойное отделяемое из носа с гнилостным запахом;
- приступы кашля во время сна.
Катаральный гайморит может протекать без температуры, с прозрачным отделяемым из носа, заложенностью и нарушением носового дыхания.
Осложнения
Инфекция из верхнечелюстных пазух может распространяться на рядом расположенные органы и вызвать воспаление миндалин, лимфоидной ткани глотки или уха.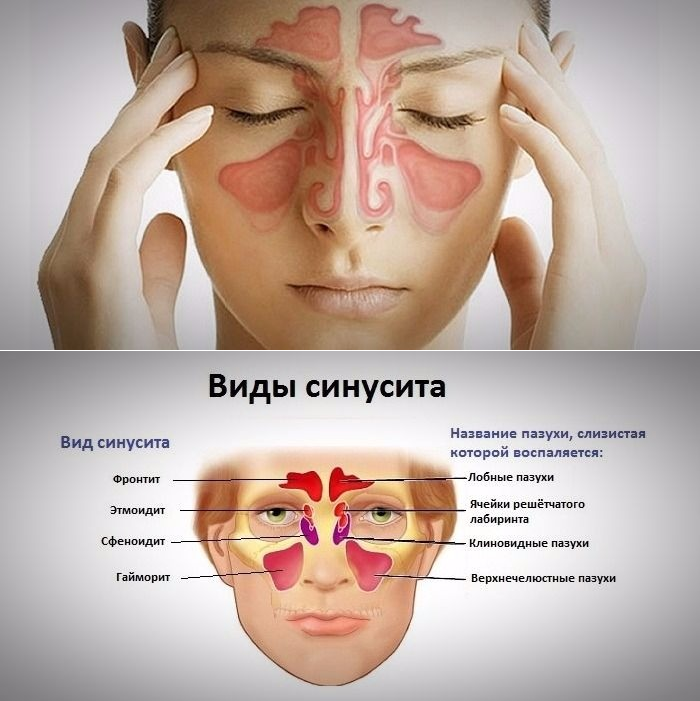 Если воспаление проникает глубже слизистой оболочки, затрагивая надкостницу и кости, то развиваются периостит, остеомиелит. Также гной может прорваться в полость глазницы или к головному мозгу с развитием таких опасных осложнений гайморита у взрослых и детей, как панофтальмит, абсцессы, менингит, энцефалит.
Если воспаление проникает глубже слизистой оболочки, затрагивая надкостницу и кости, то развиваются периостит, остеомиелит. Также гной может прорваться в полость глазницы или к головному мозгу с развитием таких опасных осложнений гайморита у взрослых и детей, как панофтальмит, абсцессы, менингит, энцефалит.
Диагностика
Постановкой диагноза и лечением гайморита занимается отоларинголог (ЛОР-врач). После сбора анамнеза и уточнения симптомов он проводит обследование полости носа с использованием зеркал-расширителей и носоглоточного зеркала, далее назначает рентгенографию придаточных пазух носа или компьютерную томографию. В ряде случаев может потребоваться эндоскопическая эндоназальная гаймороскопия.
Лабораторная диагностика гайморита включает общий анализ крови с лейкоцитарной формулой и определение СРБ, по которым можно судить о тяжести инфекционного процесса. При наличии гнойного отделяемого из носа проводится его посев на флору с определением чувствительности выявленных микроорганизмов к антибиотикам.
Лечение
Самостоятельное применение при гайморите капель в нос часто неэффективно, самолечение острой формы заболевания может способствовать хронизации процесса и развитию осложнений, поэтому назначением препаратов должен заниматься врач. Тактика ведения пациента зависит от формы и причин болезни. Консервативная терапия направлена на борьбу с возбудителем, снятие воспаления и облегчение симптомов.
Так, от гайморита назначаются лекарства следующих групп:
- антибактериальные препараты общего действия;
- антибактериальные спреи и глюкокортикостероиды для местного применения;
- нестероидные противовоспалительные средства;
- препараты с сосудосуживающим эффектом;
- десенсибилизирующие препараты.
При бактериальном гайморите применяются антибиотики из группы бета-лактамныхлактамазозащищенных синтетических пенициллинов, макролиды, фторхинолоны, цефалоспорины III-IV поколения, оксазолидоны.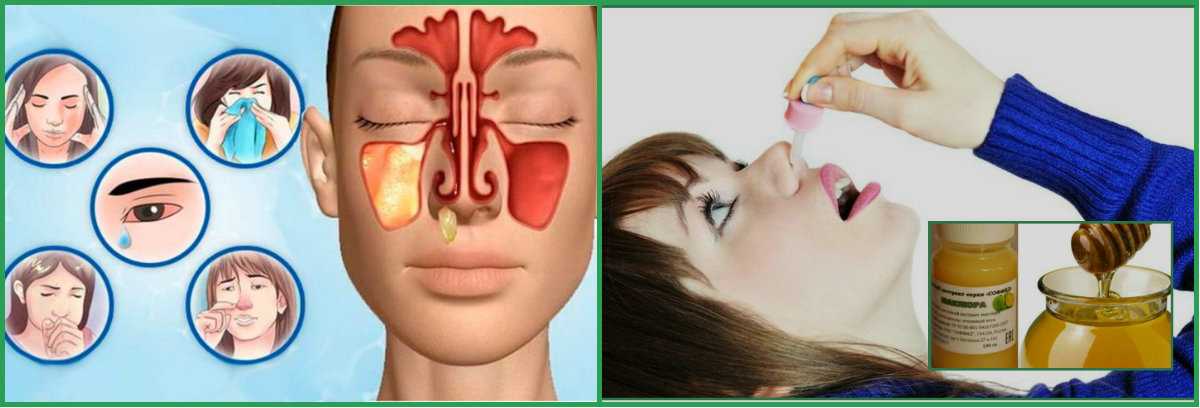 Желательно до назначения определенного препарата провести посев отделяемого из носа для выявления возбудителя и определения его антибиотикочувствительности.
Желательно до назначения определенного препарата провести посев отделяемого из носа для выявления возбудителя и определения его антибиотикочувствительности.
Для самостоятельного промывания носа при гайморите используются солевые растворы. Удаление патологического секрета из гайморовых пазух проводится отоларингологом способом вакуумного перемещения жидкостей по Проетцу или промыванием ЯМИК-катетером. В первом случае доктор вводит в обе ноздри мягкие катетеры, по одному из которых вливается лекарство, а через другой с помощью вакуумного прибора выводится слизистое и гнойное отделяемое. Откачивание секрета из пазух с помощью ЯМИК-катетера показано в тяжелых случаях болезни и проводится под местной анестезией.
Ускорить выздоровление помогают физиотерапевтические процедуры с применением лазерного и ультрафиолетового излучения, волн звуковой частоты, магнитного поля.
Противомикробная терапия рецидивирующего и хронического гайморита принципиально не отличается от терапии острого. Лечение должно быть комплексным, может сочетаться с хирургическими методами.
Лечение должно быть комплексным, может сочетаться с хирургическими методами.
Наиболее часто применяемый способ оперативного лечения заболевания – пункция или прокол гайморовой пазухи. Она показана при абсолютном закрытии соустий, когда по рентгеновским снимкам уровень гнойного экссудата находится выше середины высоты пазухи, если из носа пациента вытекают густое отделяемое зеленого цвета или при осложненном течении болезни. Иглой Куликовского хирург делает прокол и, используя шприц, выкачивает все патогенное содержимое из пазухи.
Эндоскопическая эндоназальная гайморотомия показана в случае, если диагностическая гаймороскопия подтвердила наличие в пазухе полипов, инородного тела или кисты. Оперативное вмешательство выполняется под общим наркозом. Шейвер позволяет выскоблить все полипозные разрастания.
Применение радикальной гайморотомии с доступом через полость рта возможно при тотальном поражении слизистой оболочки гайморовой пазухи и ее необратимых, рубцовых изменениях.
Профилактика
Избежать развития гайморита помогает своевременное и правильное лечение простудных заболеваний, в том числе сопровождающихся насморком и затруднением носового дыхания. Также с целью профилактики поражения верхнечелюстных пазух рекомендованы регулярные профилактические осмотры у стоматолога и пломбирование кариозных зубов, а также устранение костных и суставных анатомических дефектов в области носоглотки.
Автор статьи:
Иванова Наталья Владимировна
терапевт
отзывы оставить отзыв
Клиника
м. Сухаревская
Услуги
- Название
- Прием (осмотр, консультация) врача-терапевта первичный2100
- Прием (осмотр, консультация) врача-терапевта повторный1650
- Прием, консультация врача оториноларинголога по направлению врача специалиста2100
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологМассажНеврологНефрологОзонотерапияОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТерапевтТравматологТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологФункциональная диагностика и ЭКГХирургЭндокринолог
Другие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Базаркина Кира Петровна
оториноларинголог (ЛОР)
отзывы
Записаться на прием
Клиника
м. Красные Ворота
Дергачев Павел Юрьевич
оториноларинголог (ЛОР)
отзывы
Записаться на прием
Клиника
г. Зеленоград
Прусов Сергей Александрович
оториноларинголог (ЛОР)
отзывы
Записаться на прием
Клиника
м. Таганская
Таганская
Рабаданова Зайнаб Курбановна
оториноларинголог (ЛОР)
отзывы
Записаться на прием
Клиника
м. Улица 1905 года
Сидельникова Оксана Владимировна
оториноларинголог (ЛОР)
отзывы
Записаться на прием
Клиника
м. Улица 1905 года
м. Таганская
Яловская-Дубровская Ксения Казимировна
оториноларинголог (ЛОР)
отзывы
Записаться на прием
Клиника
м. Автозаводская
Бадмаев Вениамин Анатольевич
оториноларинголог
отзывы
Записаться на прием
Клиника
м.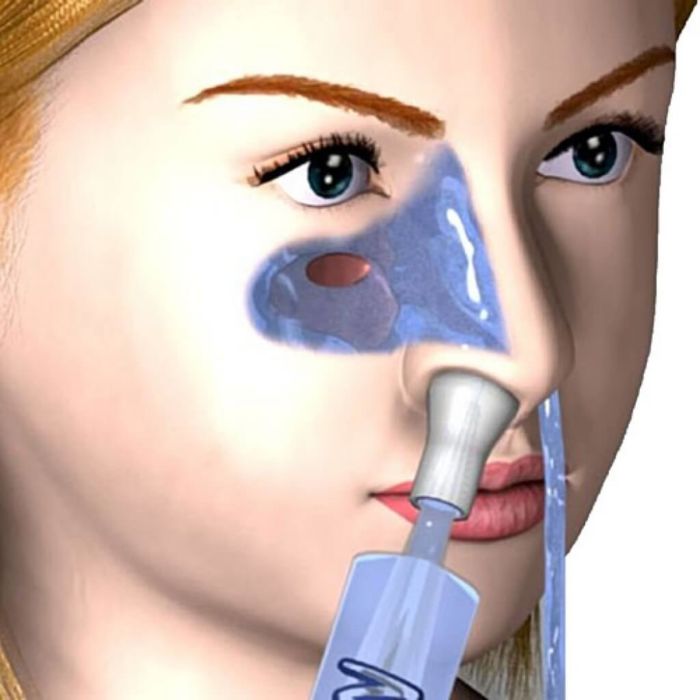 ул. Академика Янгеля
ул. Академика Янгеля
Бабаева Ирада Ибрагимовна
оториноларинголог
отзывы
Записаться на прием
Клиника
м. Смоленская
Бизяева Дарья Сергеевна
отоларинголог
отзывы
Записаться на прием
Клиника
м. Фрунзенская
Будницкая Елена Васильевна
отоларинголог (ЛОР)
отзывы
Записаться на прием
Клиника
м. Автозаводская
Катар – Болезни и состояния
Катар – это скопление слизи в дыхательных путях или полостях тела.
Обычно поражает заднюю часть носа, горло или носовые пазухи (заполненные воздухом полости в костях лица).
Часто это временное явление, но у некоторых оно длится месяцами или годами. Это известно как хронический катар.
Катар может быть неприятным, от него трудно избавиться, но он не вреден, и существуют доступные методы лечения.
Симптомы, связанные с катаром
Катар может привести к:
- постоянной потребности откашляться
- ощущение, что горло заблокировано
- заложенный или заложенный нос, который невозможно прочистить
- насморк
- ощущение слизи, стекающей по задней стенке горла
- упорный кашель
- головная или лицевая боль
- снижение обоняния и вкуса
- ощущение треска в ухе и некоторая временная потеря слуха
Жизнь с этими проблемами может быть неприятной и может повлиять на ваш сон, вызывая у вас чувство усталости.
Лечение катара
Катар часто проходит через несколько дней или недель по мере улучшения состояния, вызвавшего его.
Есть вещи, которые вы можете попробовать дома, чтобы облегчить свои симптомы, например:
- избегать вещей, которые вызывают ваши симптомы, таких как аллергены или задымленные места
- делайте глотки холодной воды, когда чувствуете необходимость откашляться – постоянное откашливание может ухудшить ситуацию
- с использованием солевого раствора для полоскания носа несколько раз в день — его можно купить в аптеке или приготовить дома, добавив пол чайной ложки соли в пинту кипяченой воды, которую оставили охлаждаться
- избегайте теплых и сухих атмосфер, таких как места с системами кондиционирования воздуха и обогрева автомобилей — размещение в комнате растений или мисок с водой может помочь сохранить влажность воздуха
- оставаться хорошо увлажненным
- поговорить с фармацевтом о подходящих безрецептурных лекарствах, включая противоотечные средства, антигистаминные препараты или стероидные назальные спреи
Есть также несколько средств, таких как лекарственные травы, которые можно приобрести в магазинах здоровья и аптеках, которые утверждают, что лечат катар. Некоторые люди находят их полезными, но, как правило, существует мало научных доказательств того, что они работают.
Некоторые люди находят их полезными, но, как правило, существует мало научных доказательств того, что они работают.
Когда обратиться к врачу общей практики
Поговорите со своим врачом общей практики, если катар не проходит и с ним становится трудно жить.
Они могут захотеть исключить состояния, которые могут быть причиной этого, такие как назальные полипы или аллергии. Это может означать, что вам нужно обратиться к специалисту для проведения анализов.
Если у вас диагностировано конкретное основное заболевание, его лечение может облегчить катар. Например, полипы в носу можно лечить стероидным назальным спреем или, в некоторых случаях, хирургическим путем.
Если не удается найти причину вашего катара, могут быть рекомендованы описанные выше методы самопомощи. Однако, к сожалению, хронический катар трудно поддается лечению и может длиться долгое время.
Что вызывает катар?
Катар обычно вызывается реакцией иммунной системы на инфекцию или раздражение, что вызывает отек слизистой оболочки носа и горла и выделение слизи.
Это может быть вызвано:
- простудой или другими инфекциями
- сенная лихорадка или другие виды аллергического ринита
- неаллергический ринит
- полипы носа
Неясно, что вызывает хронический катар, но не считается, что это результат аллергии или инфекции.
Это может быть связано с нарушением движения слизи в носу или с повышенной чувствительностью к слизи в задней части носа и горла.
Причины, симптомы, лечение и осложнения
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Фронтальный синусит — это воспаление или инфекция пазух, расположенных сразу за глазами и на лбу. Синусы представляют собой систему соединенных между собой полых полостей лица, содержащих воздух и тонкий слой слизи. Все пазухи производят слизь, которая увлажняет дыхательные пути и стекает в носовые ходы.
Если лобные пазухи воспалены или инфицированы, они не могут эффективно отводить слизь, что может затруднить дыхание. Это также может привести к ощущению повышенного давления вокруг глаз и лба.
Когда симптомы лобного синусита длятся более 4 недель, но менее 12, медицинский термин для этого — острый лобный синусит.
В этой статье мы рассмотрим многие причины лобного синусита, а также его симптомы и варианты лечения.
Фронтальный синусит развивается, когда определенные микробы преодолевают естественную защиту организма или когда другие факторы вызывают воспаление.
Наиболее распространенными причинами лобного синусита являются:
Вирусная инфекция
Поделиться на PinterestОщущение давления между глазами является распространенным симптомом лобного синусита.
Инфекции, вызванные вирусами, такие как простуда, часто блокируют дыхательные пути придаточных пазух носа. Это увеличивает количество слизи в лобных пазухах, что приводит к боли и воспалению.
Вирусные инфекции верхних дыхательных путей также могут привести к фронтиту.
Здоровый взрослый человек может заболеть несколькими вирусными инфекциями верхних дыхательных путей в год. Здоровый ребенок может заболеть шестью такими инфекциями в год, потому что в детстве иммунная система менее развита.
Бактериальная инфекция
Бактериальные инфекции носовых пазух длятся дольше, чем вирусные инфекции в этой области, и человеку с бактериальной инфекцией могут потребоваться антибиотики.
В некоторых случаях за вирусной инфекцией следует бактериальная. Это происходит, когда иммунитет человека после борьбы с первой инфекцией ниже, а носовые и лобные пазухи более уязвимы.
Если инфекция длится более 10–14 дней, скорее всего, это бактериальная, а не вирусная инфекция.
Аллергии (аллергический риносинусит)
Воздействие определенных аллергенов, таких как пыль, пыльца и перхоть животных, может вызвать чихание и зуд, которые могут привести к воспалению и скоплению слизи. Это накопление может блокировать пазухи и препятствовать беспрепятственному оттоку слизи.
Это накопление может блокировать пазухи и препятствовать беспрепятственному оттоку слизи.
Аллергия часто может вызывать симптомы, очень похожие на инфекцию лобных пазух. Однако аллергия требует другого лечения, поэтому очень важна правильная диагностика.
Искривление носовой перегородки
Носовая перегородка представляет собой тонкую стенку из ткани и хрящей, которая делит носовую полость на две части. Идеальная носовая перегородка делит носовую полость на равные по размеру ходы.
По данным Американской академии отоларингологии-хирургии головы и шеи, у 80 процентов людей носовая перегородка смещена от центра, но это часто едва заметно и не влияет на работу носа.
Искривление носовой перегородки становится проблемой, когда оно регулярно затрудняет дыхание или вызывает другие препятствия. Это также может увеличить частоту инфекций, таких как лобный синусит.
Полипы носа
Полипы носа представляют собой мягкий безболезненный нарост на внутренней оболочке носа или придаточных пазухах. Носовые полипы связаны с воспалением и поражают от 1 до 4 процентов взрослых в Соединенных Штатах. Они могут развиваться из-за:
Носовые полипы связаны с воспалением и поражают от 1 до 4 процентов взрослых в Соединенных Штатах. Они могут развиваться из-за:
- рецидивирующих инфекций
- аллергии на раздражители окружающей среды или лекарства
- хронических респираторных заболеваний, таких как астма
В большинстве случаев носовые полипы безвредны. Однако полип может блокировать или ограничивать поток воздуха и слизи через носовые пазухи.
Наиболее распространенные признаки и симптомы лобного синусита включают:
- выделения из носа
- ощущение «тяжести» или давления за глазами
- головную боль
- усталость
- боль в горле 5 лицевые боли
- снижение обоняния
- неприятное или затрудненное дыхание
- умеренная или высокая температура
150 заложенность носа
Симптомы лобного синусита незначительно различаются в зависимости от причины. Усталость, лихорадка, мышечные боли и боль в горле с большей вероятностью сигнализируют о вирусной инфекции, чем о бактериальной.
Скорее всего, у человека острый вирусный синусит, если симптомы длятся менее 10 дней и не ухудшаются.
У человека, скорее всего, бактериальный синусит, если симптомы не улучшаются или ухудшаются через 10 дней.
Если симптомы сохраняются более нескольких месяцев, лобный синусит, скорее всего, является результатом структурной проблемы, такой как искривление носовой перегородки или полипы носа.
Врач, часто специалист по оториноларингологии (ЛОР), диагностирует лобный синусит после проведения медицинского осмотра и изучения симптомов пациента и истории болезни.
Методы визуализации, такие как КТ и МРТ, могут показать степень синусита и, в некоторых случаях, наиболее вероятную его причину.
Сканирование обычно не требуется при остром лобном синусите. Врачи могут использовать их, чтобы узнать, насколько хорошо работает курс лечения, в случаях хронического синусита или для диагностики других проблем, влияющих на носовые пазухи.
Если лобный синусит возникает часто, эндоскопия носа может быть полезной диагностической процедурой, во время которой врач использует тонкую трубку с источником света и изображения для получения изображений внутренних пазух. Затем врач может просмотреть эти изображения на экране компьютера и порекомендовать соответствующее лечение.
Затем врач может просмотреть эти изображения на экране компьютера и порекомендовать соответствующее лечение.
Поделиться на PinterestЛюди могут обнаружить, что назальные спреи помогают облегчить симптомы синусита.
Целью лечения лобного синусита является улучшение оттока слизи и поддержание чистоты пазух. Варианты лечения различаются в зависимости от причины закупорки.
Вирусные инфекции являются причиной многих случаев фронтита. План лечения обычно включает отдых, обильное питье и использование безрецептурных назальных спреев или противоотечных средств.
Если основной причиной является бактериальная инфекция, курс антибиотиков обычно может устранить инфекцию.
Если лобный синусит вызван аллергией, врачи обычно рекомендуют избегать контакта с аллергеном и использовать назальные спреи с кортикостероидами и антигистаминные препараты.
Некоторым людям помогают безрецептурные препараты, которые подсушивают и стягивают слизистые оболочки, такие как противоотечные средства и назальные спреи, содержащие фенилэфрин или оксиметазолин.
Спросите у врача, должны ли эти препараты быть частью плана лечения. Важно использовать их только по назначению, на короткие промежутки времени. Они могут вызывать дискомфорт и осложнения, если человек использует их в течение длительного времени.
Лекарства, содержащие фенилэфрин или оксиметазолин, также могут взаимодействовать с отпускаемыми по рецепту лекарствами и усложнять текущие проблемы, такие как высокое кровяное давление.
Людям с искривлением носовой перегородки или полипами носа может помочь хирургическое вмешательство. Хирургия может решить эти проблемы навсегда и улучшить здоровье и функционирование пазух.
Домашние средства
Паровые ингаляции могут принести быстрое облегчение и быстро очистить носовые пазухи.
Промывание носовых ходов физиологическим раствором может облегчить длительные симптомы. Многие из этих растворов доступны без рецепта, или человек может приготовить их самостоятельно дома, используя:
- 4 стакана кипяченой, фильтрованной или дистиллированной воды
- 1 чайная ложка пищевой соды
- 1 чайная ложка нейодированной соли
Если вы используете кипяченую воду, кипятите ее в течение 3–5 минут перед приготовлением раствора.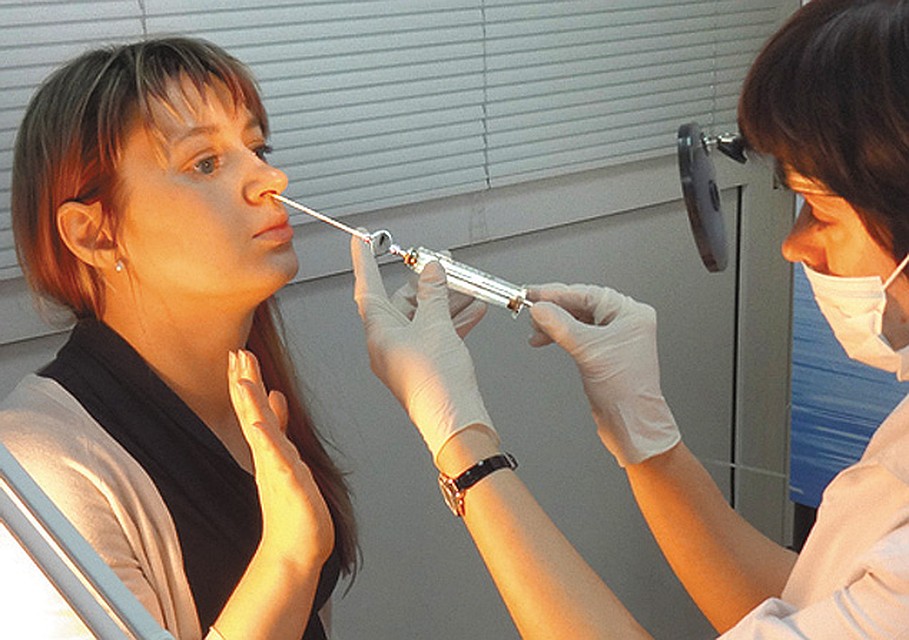
Солевые растворы для носа также можно приобрести в Интернете.
Хронический лобный синусит — это термин, обозначающий состояние, если симптомы сохраняются более 12 недель. Основной причиной, скорее всего, является продолжающееся воспаление, чем инфекция.
Важно обратиться к врачу, чтобы определить причину длительного лобного синусита, так как в пазухах могут развиваться опухоли и раковые заболевания.
Бактериальные инфекции носовых пазух со временем скорее ухудшаются, чем излечиваются. Симптомы могут включать усиление выделений, боль и лихорадку.
Если человек не получает лечения, бактериальная инфекция, вызывающая лобный синусит, может распространиться на другие органы головы и шеи, включая головной мозг, и вызвать инфекции глубоких тканей, которые могут быть опасными для жизни.
Внимательно следите за симптомами и немедленно обратитесь к врачу, если присутствуют следующие признаки или симптомы:
- сильные, постоянные головные боли
- боль или скованность в шее
- спутанность сознания
- высокая температура
- затруднение фокусировки
- внезапное зрение проблемы
- отек или покраснение лица, глаз или век
Поделиться на Pinterest Регулярное мытье рук поможет предотвратить инфекции.
Надлежащая личная гигиена необходима для снижения риска инфекций носовых пазух. Это включает регулярное мытье рук, особенно:
- до и после еды
- во время приготовления пищи
- во время ухода за детьми
- после посещения туалета
Избегайте общих аллергенов, таких как табачные изделия, дым, загрязнение окружающей среды и пыль, поскольку они могут вызывать респираторные реакции.
Ведение здорового образа жизни, включающего регулярную физическую активность и хорошо сбалансированное питание, имеет большое значение для поддержания здоровья иммунной системы и снижения риска инфекций носовых пазух.
Многие инфекции носовых пазух проходят в течение 1–2 недель либо сами по себе, либо с помощью лекарств.
Полное очищение носовых пазух может занять несколько недель. Всегда важно пройти полный курс лечения в соответствии с инструкциями, даже если кажется, что симптомы улучшаются.
Человеку с частыми инфекциями носовых пазух или хроническим синуситом может помочь разработка плана лечения с аллергологом или ЛОР-врачом.


 Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;

