Содержание
симптомы и лечение у взрослых – диагностика и оперативное лечение гайморита
Общая информация
Хроническим гайморитом называют воспалительный процесс в верхнечелюстной (гайморовой) пазухе носа, который длится свыше четырех недель. Заболевание имеет волнообразный характер, при котором стадия ремиссии сменяется периодом обострения. При отсутствии грамотного лечения, воспаление может переместиться на близлежащие органы и вызвать серьезные осложнения, вплоть до менингита и сепсиса.
Если в течение длительного времени вас беспокоит заложенность и гнойные выделения из носа, головные боли, першение в горле, кашель, обязательно обратитесь к оториноларингологу для уточнения диагноза и назначения лечения. Опыт врачей и имеющееся оборудование позволяют нам успешно лечить разные формы хронического гайморита.
Хронический гайморит – одна из разновидностей синуситов, при которой воспаление развивается в гайморовой пазухе. Заболевание может спровоцировать запущенный насморк, искривление носовой перегородки, аллергия, заболевания зубов и другие причины. В результате ослабления иммунитета патогенные микроорганизмы проникают в полость пазухи и активно размножаются, вызывая воспаление.
В результате ослабления иммунитета патогенные микроорганизмы проникают в полость пазухи и активно размножаются, вызывая воспаление.
Виды хронического гайморита
Тактику лечения хронического гайморита оториноларинголог определяет, исходя из нескольких факторов, в том числе разновидностей заболевания.
В зависимости от характера воспаления хронический гайморит может быть:
- катаральным,
- гнойным,
- полипозным,
- кистозным,
- смешанным.
В зависимости от того, как инфекция проникла в пазуху, диагностируют следующие формы хронического гайморита:
- риногенный, развившийся в результате ринита или синусита;
- гематогенный, вызванный инфекционным возбудителем, циркулирующим в крови;
- одонтогенный, появившийся вследствие заболеваний зубов;
- травматический, спровоцированный травмами в области гайморовых пазух.

Вне зависимости от формы хронический гайморит может быть односторонним (диагностируется чаще всего) и двусторонним.
Кроме того, хронический гайморит различается по характеру возбудителя и может быть бактериальным или грибковым.
После точной диагностики заболевания опытные врачи успешно лечат все формы хронического гайморита.
Симптомы
Как любое хроническое заболевание, гайморит имеет две стадии: ремиссии и обострения. В первом случае жалобы практически отсутствуют. Обострение хронического гайморита сопровождается следующими симптомами:
- заложенностью носа;
- болью в области гайморовой пазухи, отдающей в зубы, скулы или лоб;
- повышением температуры тела до 37,5 С°;
- выделениями из носа белесоватого цвета, которые через несколько дней зеленеют и приобретают гнойный характер.
Из-за стекания слизи по задней стенке глотки появляется кашель, который мучает больного не только днем, но и ночью. Все симптомы в совокупности значительно ухудшают качество жизни пациента: развивается бессонница, появляется чувство усталости из-за головных болей и кашля.
Все симптомы в совокупности значительно ухудшают качество жизни пациента: развивается бессонница, появляется чувство усталости из-за головных болей и кашля.
Если вас беспокоят перечисленные выше симптомы, не занимайтесь самолечением, обязательно обратитесь к врачу. Хронический гайморит может стать причиной развития серьезных осложнений, угрожающих жизни.
Диагностика
Для диагностики заболевания применяются классические и современные методики. В первую очередь врач осматривает пациента и собирает анамнез. Исследование полости носа проводится с помощью риноскопии – традиционных инструментов – или микрохирургического оборудования, позволяющего более детально оценить состояние пазух и особенности анатомического строения носа. Для уточнения формы заболевания и выбора тактики лечения проводится рентгенологическое обследование или компьютерная томография. В период обострения патологии возможно проведение диагностической пункции для определения типа возбудителя и его чувствительности к антибиотикам.
Оперативное лечение хронического гайморита
Если курсы консервативной терапии оказываются неэффективны и обострения продолжаются, необходимо провести хирургическое лечение. В ходе оперативного вмешательства врач удаляет гной, кисты, полипы, пломбировочный материал из пазухи и промывает ее антисептическим препаратом. В настоящее время успешно применяют различные методики, и врач выбирает оптимальную, исходя из формы и стадии заболевания, общего состояния пациента.
Операции при хроническом гайморите
Лечение хронического гайморита проводят опытные оториноларингологи с использованием современных технологий и оборудования.
Суть оперативного лечения – в очистке пазух от гнойного содержимого и их промывании.
В зависимости от формы и тяжести заболевания ЛОР-хирурги выполняют следующие операции.
Пункция. Эту процедуру проводят амбулаторно, с использованием местной анестезии. Врач вводит в стенку гайморовой пазухи тонкую иглу, отсасывает гной, а затем промывает полость антибактериальным, противогрибковым или антисептическим раствором. В зависимости от формы и тяжести заболевания процедура может проводиться несколько раз. Чтобы не делать несколько проколов, устанавливают катетер, через который проводят дальнейшие манипуляции.
В зависимости от формы и тяжести заболевания процедура может проводиться несколько раз. Чтобы не делать несколько проколов, устанавливают катетер, через который проводят дальнейшие манипуляции.
Микрохирургическая микрогайморотомия. Проводится под общим наркозом при наличии новообразований или большого количества гноя. Для доступа к содержимому пазухи врач выполняет небольшой прокол под губой в ротовой полости. Через отверстие вводится микрохирургический инструмент, с помощью которого оториноларинголог исследует состояние пазухи, удаляет гной, вводит лекарство. Микрохирургическая микрогайморотомия – малотравматичная и эффективная операция, отличающаяся быстрым периодом восстановления.
Микрохирургическая эндоназальная гайморотомия. Операция выполняется без проколов и разрезов, а доступ к пазухе осуществляется через естественное или искусственно созданное соустье в зоне нижнего или среднего носового хода. Последующие действия врача аналогичны тем, что выполнятся при микрохирургической микрогайморотомии.
Классическая гайморотомия. Если по каким-либо причинам проведение микрохирургической операции невозможно, врачи выполняют радикальное вмешательство. В этом случае ЛОР-хирург делает разрез слизистой длиной 5–6 см под верхней губой. Затем специальным инструментом в кости делают отверстие для ввода инструментов, удаляют содержимое пазухи и вводят лекарство.
Лечение хронического гайморита проводят высококвалифицированные специалисты с большим опытом проведения различных операций.
Реабилитация после хирургического лечения хронического гайморита
Время послеоперационного нахождения зависит от вида хирургического вмешательства. Обычно пациенты могут отправиться домой спустя несколько часов или на следующий день после процедуры. В среднем период восстановления длится до 2 недель. В это время обязательно следуйте рекомендациям лечащего врача по приему лекарственных препаратов, гигиене полости рта и носа, образу жизни. При благоприятном течении послеоперационного периода через две недели вы сможете вернуться к привычному режиму.
Кисты, полипы околоносовых пазух. Одонтогенный гайморит: симптомы, причины, лечение
Образование кисты возникает вследствие нарушения вентиляции околоносовых пазух, и оттока слизи, т.е. не происходит физиологического газообмена и удаления секрета слизистой оболочки из пазухи. Это приводит к нарушению функции секреторных клеток слизистой оболочки, которая начинает разрастаться, проток железы блокируется и образуется киста в виде тонкостенного пузыря с жидкостью внутри. Причинами появления кисты являются хронические воспаления полости носа, полипозный процесс, а также воспалительные процессы в корнях зубов, расположенных в непосредственно близости к пазухам носа.
Полипы верхнечелюстной пазухи – это разрастание слизистой оболочки носа, которое появляется из-за наличия хронического воспаления при недостаточном лечении простудных или аллергических заболеваний, а также при наличии иммунологических изменений.
Одонтогенный гайморит развивается вследствие проникновения инфекции в гайморову пазуху из воспалительного очага в корнях зубов, расположенных в непосредственной близости к гайморовой пазухе. Как показывает медицинская практика, пациенты очень часто обращаются к врачу-оториноларингологу с симптомами одонтогенного гайморита после стоматологического вмешательства. У одних пациентов воспаление гайморовой пазухи было вызвано оставшейся в лунке зуба инфекцией, у других – инфекция проникала в пазуху после хирургического удаления зуба, а третьи жаловались на гайморит из-за попадания в придатки носа пломбировочного вещества.
Симптомы одонтогенного гайморита
Симптоматика при одонтогенном гайморите, кистах и полипах
— частые простудные заболевания
— головная боль, напоминающая мигрень
— временная или постоянная заложенность носа и затруднение дыхания
— неприятный запах из носа и рта
— скопление слизи и мокроты в горле
— слизистые светлые или мутные гнойные выделения из носа
— нарушение функции обоняния
Лечение
В ФГБУ НМИЦ оториноларингологии ФМБА России лечением гайморитов, кист и полипов занимаются специалисты научно-клинического отдела заболеваний носа и глотки под руководством талантливого врача, к. м.н. В.М. Авербуха. Современное диагностическое оборудование Центра, большой опыт врачей и успешное использование последних разработок и методик в области лечения гайморитов, помогает не только правильно диагностировать заболевание, но и назначить эффективное лечение.
м.н. В.М. Авербуха. Современное диагностическое оборудование Центра, большой опыт врачей и успешное использование последних разработок и методик в области лечения гайморитов, помогает не только правильно диагностировать заболевание, но и назначить эффективное лечение.
Специалисты Центра считают, что не все разновидности кист и полипов требуют хирургического удаления. Как показывает практика, в большинстве случаев,острое воспаление в гайморовой пазухе хорошо поддается консервативному лечению – правильной комбинацией назначения противовоспалительных, антибактериальных и противоаллергических средств. Пациенты должны знать, что киста самостоятельно не рассасывается и только в очень редких случаях эвакуируется из пазухи самопроизвольно. Только специалист может определить разновидность и характер кисты, назначить правильное решение проблемы. При большом размере кисты, которая своим объемом оказывает давление на стенки пазухи, показано хирургическое вмешательство.
Но прежде чем назначить индивидуальный курс лечения, необходимо провести тщательное диагностическое обследование пациента.
Диагностика
В научно-клиническом отделе заболеваний носа и глотки применяют различные современные виды диагностики:
— рентгенография
— ортопантограмма ( панорамная рентгенограмма челюсти)
— КТ околоносовых пазух
— Дентальная КТ
— Видеоэндоскопия носовых пазух
— МР-томография околоносовых пазух
В распоряжении специалистов Центра имеются различные методики, разработанные не только лучшими отечественными и зарубежными клиниками, но свои собственные. Эндоскопическая операция на верхнечелюстной пазухе, которую выполняют как под местной анастезией, так под наркозом, является одной из самых современных методик, используемой в Центре. Данная операция требует высокого мастерства и большого опыта хирурга. Через естественное соустье гайморовой пазухи хирург аккуратно производит эндоскопическое удаление кисты. Инструмент вводится через нос пациента без разрезов и проколов. Хирурги отдела считают, что данная методика не имеет противопоказаний к применению, не приводит к осложнениям, не требует длительного нахождения в стационаре. Однако, если во время не удалось полностью удалить кисту упомянутым способом, хирург с помощью троакара производит 4мм отверстие под верхней губой в преддверии полости рта.
Инструмент вводится через нос пациента без разрезов и проколов. Хирурги отдела считают, что данная методика не имеет противопоказаний к применению, не приводит к осложнениям, не требует длительного нахождения в стационаре. Однако, если во время не удалось полностью удалить кисту упомянутым способом, хирург с помощью троакара производит 4мм отверстие под верхней губой в преддверии полости рта.
При расположении инородного тела, кисты в области дна пазухи применяется наиболее современная хирургическая методика — малоинвазивное удаление патологических образований инфратурбинальным доступом (через нижний носовой ход), без формирования постоянного сообщения пазухи с полостью носа и сохранением слизистой оболочки. Выбор наиболее эффективного хирургического вмешательства, методики его выполнения – зависят от характера, локализации патологического процесса и опыта хирурга.
Для каждого пациента Центра специалисты разрабатывают индивидуальную программу лечения, а внимание и бережное отношение сотрудников гарантировано всем!
видов лечения синусита | Sinusitis Solutions
Типы лечения синусита | Решения для синусита
Узнайте, как лечат гайморит с помощью традиционных методов лечения и хирургических методов, включая новейшие решения в хирургии пазух под визуальным контролем.
Медицинское обслуживание
Хирургическое лечение
Что такое рецидивирующий синусит?
Что нового в хирургии?
Достижения в области ринологических процедур
Медицинский менеджмент
Обычное лечение включает использование антибиотиков широкого спектра действия, антигистаминных препаратов с деконгестантами или без них и муколитических средств у пациентов с неосложненным синуситом. Выбор лекарств зависит от состояния здоровья пациента, и бывают случаи, когда выбор может быть строго ограничен из-за другого заболевания, с которым может столкнуться пациент.
При лечении синусита у взрослых антибиотики обычно выбирают на основе результатов посева или осмотрительного медицинского заключения. Выбор также зависит от иммунологического статуса пациента. У пациентов с муковисцидозом, синдромом неподвижных ресничек, тяжелым аллергическим диатезом, резистентностью к антибиотикам в результате предшествующего медикаментозного или хирургического лечения или тяжелой иммуносупрессией пациентам может потребоваться тщательная оценка при выборе антибиотиков. Это может варьироваться в зависимости от степени заболевания и общего состояния здоровья пациента. Streptococcus Pneumonia, Homophiles Influenza и Moraxella catarrhalis являются наиболее часто встречающимися микроорганизмами в настоящее время, и антибиотики выбирают соответственно. Внебольничный синусит с микроорганизмами, продуцирующими бета-лактамазу, требует тщательного подбора антибиотиков. Это включает использование Augmentin™ (содержащего клавуланат калия), аминохинолинов, включающих Levaquin™. Пациентам с плохой реакцией на пероральные антибиотики рекомендуется внутривенное введение антибиотиков на основании результатов посева. Автор предлагает практическое введение в использование внутривенных антибиотиков.
Это может варьироваться в зависимости от степени заболевания и общего состояния здоровья пациента. Streptococcus Pneumonia, Homophiles Influenza и Moraxella catarrhalis являются наиболее часто встречающимися микроорганизмами в настоящее время, и антибиотики выбирают соответственно. Внебольничный синусит с микроорганизмами, продуцирующими бета-лактамазу, требует тщательного подбора антибиотиков. Это включает использование Augmentin™ (содержащего клавуланат калия), аминохинолинов, включающих Levaquin™. Пациентам с плохой реакцией на пероральные антибиотики рекомендуется внутривенное введение антибиотиков на основании результатов посева. Автор предлагает практическое введение в использование внутривенных антибиотиков.
Хирургическое лечение
Хирургическое лечение синусита претерпело радикальные изменения в недавнем прошлом, и это связано с лучшим пониманием физиологии пазух и их функций. Хирургия носовых пазух под визуальным контролем, представленная в США в 1984 году, основана на обширной клинической работе, выполненной профессором Мессерклингером и его коллегами из Граца, Австрия. Техника основана на эндоскопическом осмотре операционного поля во время операции и может эффективно выполняться под местной анестезией с седацией. При выполнении этой техники также используется общая анестезия, которую хирург выбирает после консультации с пациентом. Процедура может быть эффективно выполнена с минимальным кровотечением, и обычно избегают тампонирования носа. Тип выполняемой эндоскопической хирургии околоносовых пазух может значительно различаться у пациентов, что требует проведения различных рентгенологических исследований перед операцией. Компьютерная хирургия была в авангарде эндоскопической хирургии околоносовых пазух в недавнем прошлом, и рентгенологический трехплоскостной обзор операционного поля дал хирургу возможность получить четкое представление об использовании методов в операционном поле. Пациенты, перенесшие эндоскопическую хирургию околоносовых пазух, должны внимательно наблюдать за заживлением ран в послеоперационном периоде, чтобы получить желаемые результаты.
Техника основана на эндоскопическом осмотре операционного поля во время операции и может эффективно выполняться под местной анестезией с седацией. При выполнении этой техники также используется общая анестезия, которую хирург выбирает после консультации с пациентом. Процедура может быть эффективно выполнена с минимальным кровотечением, и обычно избегают тампонирования носа. Тип выполняемой эндоскопической хирургии околоносовых пазух может значительно различаться у пациентов, что требует проведения различных рентгенологических исследований перед операцией. Компьютерная хирургия была в авангарде эндоскопической хирургии околоносовых пазух в недавнем прошлом, и рентгенологический трехплоскостной обзор операционного поля дал хирургу возможность получить четкое представление об использовании методов в операционном поле. Пациенты, перенесшие эндоскопическую хирургию околоносовых пазух, должны внимательно наблюдать за заживлением ран в послеоперационном периоде, чтобы получить желаемые результаты.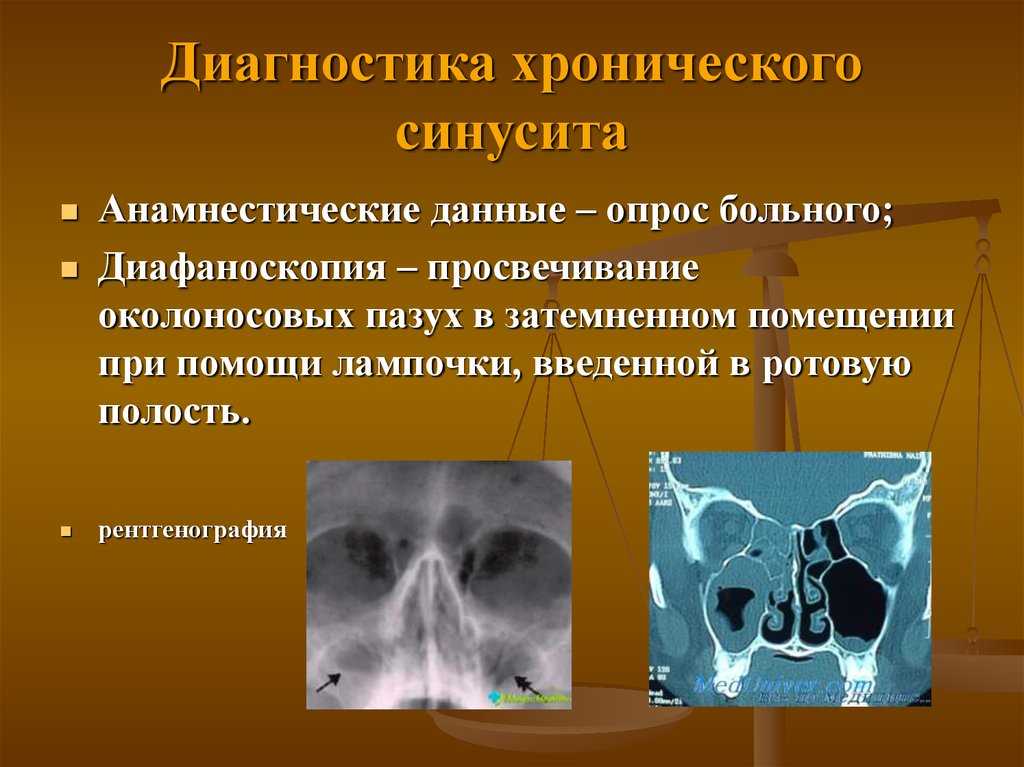
Результаты операции и улучшение симптомов зависят от состояния болезни, процесса заживления ран и тщательного послеоперационного наблюдения. Средняя продолжительность улучшения симптомов после операции обычно составляет от трех до четырех недель, когда наблюдается реэпителизация. Следующие изображения описывают различные этапы операции при неосложненной этмоидэктомии под визуальным контролем.
Этап 1: Левая эндоскопическая проекция среднего носового хода, демонстрирующая среднюю носовую раковину и крючковидный отросток.
Этап 2: Левая средняя носовая раковина смещена медиально, чтобы продемонстрировать крючковидный отросток и расположение инъекций в крючковидном отростке.
Этап 3: Эндоскопический снимок слева, демонстрирующий инъекцию клиновидно-небного ганглия.
Этап 4: Левая эндоскопическая картина инъекции шлифованной пластинки.
Этап 5: Левая эндоскопическая картина мест инъекций крючковидного отростка.
Шаг 6: Левая эндоскопическая картина после завершения унциннэктомии.
Шаг 7: Левая эндоскопическая картина после удаления решетчатой буллы.
Этап 8: Левая эндоскопическая картина проникновения пластинки дна.
Этап 9: Левая эндоскопическая картина после завершения этмоидэктомии, выявляющая задние решетчатые клетки.
Типовой график (от предоперационной оценки до полного выздоровления)
- Если предоперационная оценка (+) для: Признаков и/или симптомов хронического синусита должна быть подтверждена назальной эндоскопией
- Хронические ринологические состояния:
- Муковисцидоз
- Болезнь неподвижных ресничек
- Триада Самтера
- Пациент с сопутствующими факторами высокого риска:
- Иммунная недостаточность
- Диабетический эндартериит
- Положительная культура на оральные антибиотикорезистентные микроорганизмы
- Мукопиоцеле
- КТ показывает явный гиперостоз
- Грибковый синусит (требуется внутривенное введение Abx в качестве дополнительной терапии)
- До операции: начать за 2 недели до операции и продолжить после операции в течение 4 недель
- Хронические ринологические состояния:
- Если интраоперационная оценка (+) для:
- Положительный результат посева на микроорганизмы, устойчивые к пероральным антибиотикам
- Мукопиоцеле
- Однозначный гиперостоз
- Грибковый синусит (в качестве дополнительной терапии требуется внутривенное введение Abx)
- До операции: начать, как только будут приняты все необходимые меры, продолжать в течение 4–6 недель
- Если послеоперационная оценка (+) для:
- Рецидивирующие признаки и/или симптомы хронического синусита
- Положительный результат посева на микроорганизмы, устойчивые к пероральным антибиотикам
- КТ показывает явный гиперостоз
- До операции: начать, как только будут приняты все необходимые меры, продолжать в течение 4–6 недель
- Если (+) при наличии медицинских противопоказаний к хирургическому вмешательству
- Сроки внутривенного введения антибиотиков:
- Подготовлено для линии PICC Позиция подтверждена CXR
- Антибиотики на выбор: специфичные для посева или, если посев отрицательный, полимикробная терапия, включая анаэробы
- До операции: начать, как только будут приняты все меры, и продолжать в течение 4-6 недель
- Сроки внутривенного введения антибиотиков:
Последующее наблюдение
- Сроки: начало через 2 недели после начала внутривенного введения Abx
- Выполнение: сбор анамнеза и физикальное обследование, включая назальную эндоскопию
- Оценка:
- При полном исчезновении (симптомов и осмотра) продолжайте внутривенное введение Abx еще 2 недели до завершения терапии; затем удалите PICC
- При частичном разрешении (симптомы и результаты обследования) рекомендуется дополнительно 2 недели внутривенного введения Abx.

- Повторная оценка после 4-недельной терапии
- При полном разрешении удалить строку PICC
- При частичном разрешении см. ниже
- Если нет улучшения (симптомы и обследование)
- культивирование или рекультивирование
- рассмотреть противогрибковую терапию
- рассмотреть возможность изменения и/или добавления других Abx
- Повторная оценка еще через 2 недели терапии:
- При полном исчезновении (симптомов и осмотра) продолжайте внутривенное введение Abx еще 2 недели до завершения терапии; затем удалите PICC
- Если все еще с частичным улучшением или без него
- рекультивация носовых пазух после прекращения приема всех Abx в течение 1 недели
- Консультация инфекциониста
- Повторный осмотр у аллерголога
- Повторное обследование у иммунолога
- При каждом последующем посещении:
- Пациент заполняет форму SF-36 (качество жизни) и форму SNOT-21 (хронический синусит)
- В течение первого года после терапии контрольные осмотры каждые 3 месяца и по мере необходимости
- После первого года наблюдения, последующее наблюдение ежегодно и по мере необходимости
Что такое рецидивирующий синусит?
Рецидивирующий синусит — это состояние, которое лучше всего описывается как повторяющиеся случаи синусита, несмотря на хорошо продуманное лечение или хирургические вмешательства, проводимые для улучшения самочувствия пациента. Рецидивирующий синусит может быть вызван:
Рецидивирующий синусит может быть вызван:
- Механической обструкцией устья пазух
- Вирулентные бактерии, устойчивые к предыдущему лечению антибиотиками
- Сопутствующие медицинские состояния, которые могут быть у пациента
- Врожденные синдромы, связанные с плохой цилиарной функцией
- Послеоперационные осложнения, препятствующие процессу заживления
- Неинвазивный грибковый синусит
Любого пациента с рецидивирующим синуситом следует тщательно обследовать и при необходимости выполнить компьютерную томографию. Обычно для рецидива есть веская причина; при ее выявлении и адекватном лечении общее состояние больного значительно улучшается.
При оценке под визуальным контролем таких пациентов следует обследовать под местной анестезией и, при необходимости, следует провести посев под эндоскопическим контролем. Эти отчеты о культуре должны быть рассмотрены и выбран соответствующий антибиотик для лечения инфекции.
Наиболее частой причиной послеоперационного синусита обычно является вторичное образование рубцовой ткани в области хирургического вмешательства, которое создает препятствие для дренажа, что приводит к повторным инфекциям.
Пациенты, страдающие рецидивирующим синуситом, нуждаются в тщательном обследовании, и диагноз ставится после завершения адекватной назальной эндоскопии. После установления диагноза лечение должно начинаться с составления надлежащего плана. У некоторых пациентов может быть достаточно применения соответствующих антибиотиков или противогрибковых средств. Иногда пациентам потребуются внутривенные антибиотики, которые могут вводиться через центральный внутривенный катетер на период от четырех до шести недель. Пациентов этой категории, у которых не наблюдается улучшения, несмотря на максимальную медикаментозную терапию, следует обследовать на наличие гипогаммаглобулинемии или иммунодефицита. Это пациенты, которым требуется иммунологическое обследование и лечение. У некоторых пациентов применение стероидов необходимо для облегчения заживления ран и во избежание симптомов, подобных астме, либо перед операцией, либо в ближайшем послеоперационном периоде. Применение стероидов обычно осуществляется в виде перорального приема в разделенных дозах.
У пациентов с рецидивирующим заболеванием придаточных пазух носа, требующим хирургического вмешательства, настоятельно рекомендуется использование компьютерной хирургии. Пациентам потребуется трехплоскостная компьютерная томография перед операцией, и хирургическое вмешательство планируется после тщательного изучения результатов компьютерной томографии. У этих больных применение внутривенных антибиотиков до операции и в послеоперационном периоде значительно улучшило процесс заживления ран и позволило пациентам вернуться к работе раньше, чем планировалось. Послеоперационное наблюдение за пациентами, перенесшими ревизионную хирургию околоносовых пазух, потребует частой эндоскопии носа с целью санации и для предотвращения образования рубцовой ткани в области хирургического вмешательства.
Что нового в хирургии?
Превосходная визуализация операционного поля расширила хирургическое применение хирургии околоносовых пазух под визуальным контролем от лечения воспалительных заболеваний околоносовых пазух до следующих показаний, которые дали успешные результаты.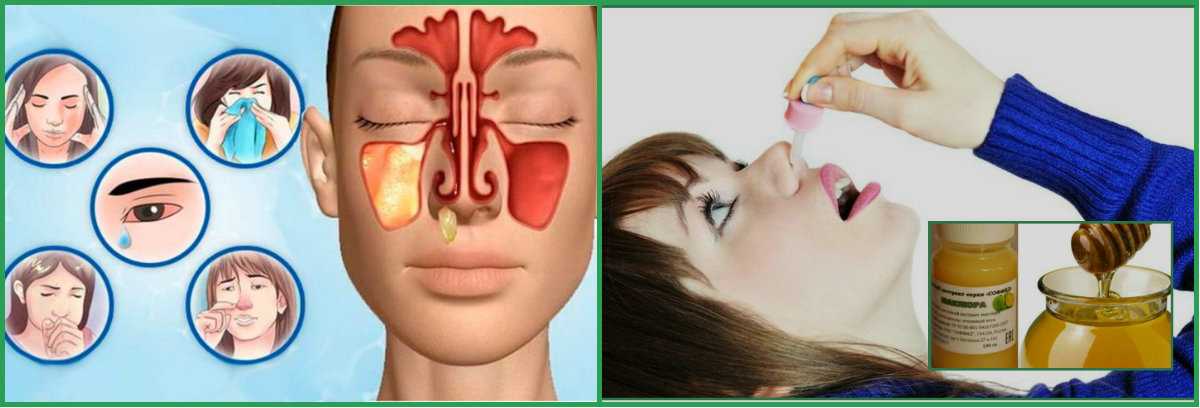 К ним относятся:
К ним относятся:
Орбитальная декомпрессия под визуальным контролем
Это приложение под визуальным контролем включает хирургическое удаление медиальной стенки орбиты (показано справа) для размещения увеличенного объема орбитальных мышц с жировым и сосудистым содержимым в области передней и задней решетчатых пазух. В дальнейшем это может быть расширено до частичного удаления дна орбиты через полость носа. Следующие схематические диаграммы и эндоскопические виды продемонстрируют операцию. Эта процедура ценна при лечении пациентов с заболеваниями щитовидной железы с экзофтальмом, где хирургическим путем можно было бы получить значительные впечатляющие результаты. Эта процедура проводится выборочно после консультации с офтальмологом. Поля зрения и острота зрения должны быть тщательно проверены при обследовании пациентов с этим заболеванием до операции.
Закрытие ЦСЖ под визуальным контролем Утечки/резекция опухолей основания черепа
Устранение утечки спинномозговой жидкости из передней части основания черепа под визуальным контролем может быть успешно выполнено путем прямой визуализации места утечки.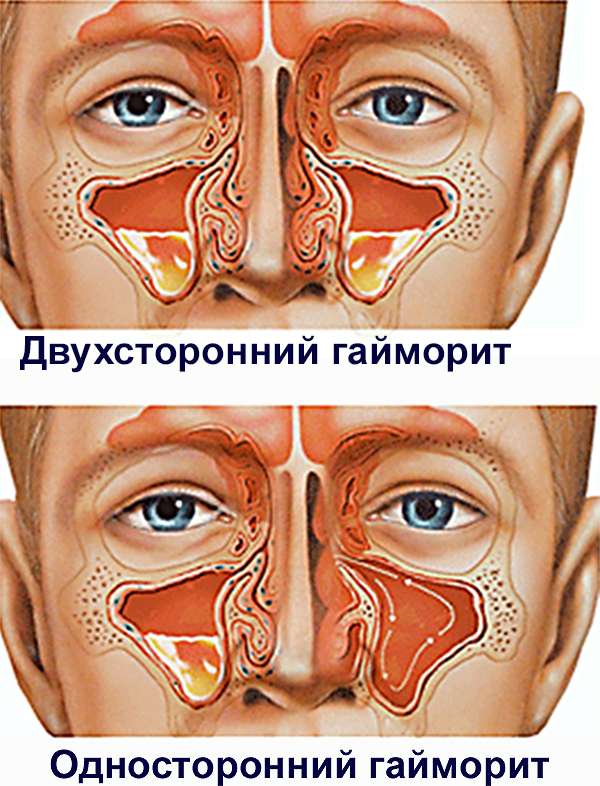 Обычно это выполняется с помощью компьютерных технологий и тканевых клеев, таких как фибриновый клей, и тканевого трансплантата в виде височной фасции и раковинного хряща. Наши результаты были очень обнадеживающими, и преимущество заключается в том, что мы избегаем формальной трепанации черепа и сопутствующего послеоперационного ухода. Из-за различных методов, используемых в хирургии, каждый пациент должен оцениваться индивидуально перед операцией.
Обычно это выполняется с помощью компьютерных технологий и тканевых клеев, таких как фибриновый клей, и тканевого трансплантата в виде височной фасции и раковинного хряща. Наши результаты были очень обнадеживающими, и преимущество заключается в том, что мы избегаем формальной трепанации черепа и сопутствующего послеоперационного ухода. Из-за различных методов, используемых в хирургии, каждый пациент должен оцениваться индивидуально перед операцией.
Для получения дополнительной информации о хирургии основания черепа под визуальным контролем посетите наш веб-сайт www.endoscopicskullbasesurgery.com
Декомпрессия зрительного нерва под визуальным контролем
Техника декомпрессии зрительного нерва основана на идентификации зрительного нерва в задняя решетчатая пазуха или клиновидная пазуха. Это должны выполнять хирурги, знакомые с анатомией в этой области, и для успешного завершения операции необходимы специальные инструменты. Этот метод наиболее полезен при декомпрессии зрительного нерва, вторичной по отношению к офтальмопатии щитовидной железы, травматическом ущемлении зрительного нерва или повреждении зрительного нерва с компрессией при резекции опухоли на верхушке орбиты.
Резекция опухолей гипофиза под визуальным контролем
Методы резекции опухолей гипофиза под визуальным контролем недавно были применены с впечатляющими результатами. Методика основана на трансназальном использовании хирургического доступа к клиновидной пазухе, удалении костной стенки седла и резекции опухоли. Дефект обычно хорошо закрывается фибриновым клеем и мышечной тканью, что снижает послеоперационное пребывание в стационаре, а также частоту осложнений.
Для получения более подробной информации о хирургии основания черепа под визуальным контролем посетите наш веб-сайт www.endoscopicskullbasesurgery.com
Баллонная дилатация евстахиевой трубы
Дисфункция евстахиевой трубы является частой жалобой пациентов, обращающихся к отоларингологу. Типичные симптомы включают заложенность или давление в ушах, шум в ушах и ощущение нахождения «под водой», а в анамнезе может присутствовать рецидивирующий или хронический средний отит. Средний отит широко распространен у детей раннего возраста, отчасти в результате развития анатомии евстахиевой трубы. Напротив, рецидивирующие инфекции уха требуют дальнейшего обследования, включая рассмотрение расширения евстахиевой трубы. Другой жалобой, которая может вызвать подозрение на дисфункцию евстахиевой трубы, является появление симптомов во время изменения атмосферного давления, как при коммерческом авиаперелете, с последующей неспособностью уравновесить давление в среднем ухе. Симптомы дисфункции евстахиевой трубы могут вызывать дискомфорт и влиять на слуховую функцию.
Напротив, рецидивирующие инфекции уха требуют дальнейшего обследования, включая рассмотрение расширения евстахиевой трубы. Другой жалобой, которая может вызвать подозрение на дисфункцию евстахиевой трубы, является появление симптомов во время изменения атмосферного давления, как при коммерческом авиаперелете, с последующей неспособностью уравновесить давление в среднем ухе. Симптомы дисфункции евстахиевой трубы могут вызывать дискомфорт и влиять на слуховую функцию.
Лечение дисфункции евстахиевой трубы обычно включает медикаментозную терапию, которая может включать антигистаминные препараты, интраназальные кортикостероиды и неинвазивные методы аутоинфляции. Пациентам с неконтролируемыми симптомами обычно проводят миринготомию с установкой трубок для выравнивания давления. Альтернативой является прямое хирургическое лечение дисфункции евстахиевой трубы. Лечение заболеваний, способствующих дисфункции евстахиевой трубы, включает аденоидэктомию, септопластику, турбинэктомию и эндоскопическую хирургию пазух.
Баллонная дилатация евстахиевой трубы — это относительно новая концепция, направленная на лечение случаев дисфункции евстахиевой трубы, не поддающихся медикаментозной терапии. Баллонная дилатация успешно применяется в качестве метода эндоскопической хирургии околоносовых пазух.
Баллонная дилатация евстахиевой трубы является относительно новой хирургической процедурой, которая показывает перспективы лечения дисфункции евстахиевой трубы у тщательно отобранных пациентов. Преимущества включают простоту использования, использование существующих эндоскопических инструментов и совместимость с другими эндоназальными процедурами.
Эндоскопическая картина правого отверстия евстахиевой трубы до дилатации и послеоперационного наблюдения.
Стрелка указывает на нормальное отверстие евстахиевой трубы слева.
Освещение световым кабелем отверстия евстахиевой трубы при интактной барабанной перепонке справа.
Эндоскопическое расширение левой евстахиевой трубы.
Как работает аэра.
Достижения в ринологических процедурах
Баллонная синупластика под контролем эндоскопического изображения
Эндоскопическая баллонная пластика синусов может быть точно выполнена под визуальным контролем в операционной. Это может быть выполнено под местной/местной анестезией с седацией или без нее в амбулаторных условиях. Эта минимально инвазивная процедура помогает выполнить расширение устьев пазух с минимальной травмой слизистой оболочки. С помощью этой процедуры можно расширить лобную пазуху, верхнечелюстную пазуху и клиновидную пазуху в устье. Это обеспечивает вентиляцию легких и доступ к местным препаратам при продолжающемся лечении синусита у пациентов.
Период восстановления: примерно две недели
Анимация баллонной синупластики.
Эндоскопическая криоаблация клиновидно-небного ганглия (Clarifix)
Это недавнее внедрение криоабляции области клиновидно-небного ганглия и его постганглионарных волокон доказало свою эффективность в успешном лечении хронического ринита и аллергического ринита. Это может быть выполнено под местной/местной анестезией с седацией или без нее в условиях офиса.
Это может быть выполнено под местной/местной анестезией с седацией или без нее в условиях офиса.
Период восстановления: примерно две недели
Частичная эндоскопическая резекция нижней носовой раковины
Гипертрофию нижних носовых раковин, связанную с синуситом и аллергией, можно успешно лечить путем выполнения нижней турбинэктомии под местной или местной анестезией. Это также полезно при лечении обструктивного апноэ сна. Это может быть выполнено в амбулаторных условиях под местной или местной анестезией с седацией или без нее.
Период восстановления: примерно две недели
Коррекция стеноза носового клапана с помощью имплантатов Latera
Установка боковых имплантатов в амбулаторных условиях улучшает носовые дыхательные пути у пациентов с проблемами носового клапана. Это может значительно улучшить носовые дыхательные пути без эстетических изменений внешнего вида носа.
Наверх
Электронная почта доктора Ананда
Ваше сообщение отправлено, спасибо!
Адрес офиса
772 Парк Авеню
(Park Avenue на 73rd Street)
New York, NY 10021
212-452-3005
Доступны телемедицинские и видеозвонки
Посетите другой веб-сайт доктора Ананда:
endoscopicskullbasesurgery.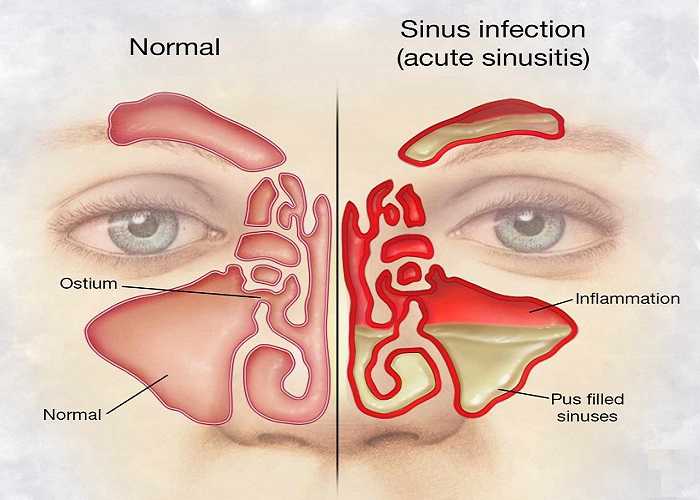 com
com
© 2018–настоящее время. Все права защищены.
Политика конфиденциальности
Уведомление о доступности
Close Navigation
О синусите
Лечение
Доктор Ананд
Анкеты пациентов
Последипломное образование
Офис
Хирургия придаточных пазух носа для лечения хронического синусита
Автор: WebMD Editorial Contributors
В этой статье
- Когда необходима операция?
- Типы операций
- Риски операций
- После операции
Большинство инфекций носовых пазух можно вылечить самостоятельно или с помощью антибиотиков, если они вызваны бактериальной инфекцией. Солевые спреи, местные назальные стероиды и лекарства, отпускаемые без рецепта, часто приносят облегчение.
Но есть и исключения.
Когда необходима операция?
Зависит от причины.
Синусит — это опухоль в пазухах, вызывающая заложенность носа и дискомфорт. Несколько вещей могут вызвать блокировку носовых ходов и привести к этому состоянию. Вот некоторые из них:
Несколько вещей могут вызвать блокировку носовых ходов и привести к этому состоянию. Вот некоторые из них:
- Бактериальные, грибковые или вирусные инфекции
- Небольшие наросты, называемые полипами, на слизистой оболочке носовых пазух
- Аллергии
- Искривление носовой перегородки, т. е. искривление стенки между ноздрями
Если вам не помогают лекарства, промывания носа или другие процедуры, сообщите об этом своему врачу. Вас могут направить к специалисту.
Хирургическое вмешательство может быть вариантом, если ваш синусит вызван искривлением носовой перегородки, полипами или другими структурными проблемами.
Основные цели хирургии носовых пазух — облегчить ваши симптомы и сократить количество инфекций, которые вы получаете. Если они продолжают возвращаться, скорее всего, в вашей носовой полости есть что-то, что можно исправить хирургическим путем.
Операция также должна помочь вам лучше дышать через нос. И если хроническая заложенность повлияла на ваше обоняние или вкус, операция может помочь и в этом.
Типы операций
Если вы решите сделать операцию, у вас есть несколько вариантов. Среди них эндоскопия и баллонная синусопластика.
Эндоскопия. Это обычная процедура. Врачи вводят в нос очень тонкие и гибкие инструменты, называемые эндоскопами. У одного прибора есть небольшой объектив камеры, который отправляет изображения обратно на экран. Таким образом, врач может увидеть, где ваши пазухи заблокированы, и направить другие инструменты, которые могут аккуратно удалить полипы, рубцовую ткань и другие.
Врачи не будут резать кожу, поэтому ваше выздоровление пройдет быстрее и легче. Эндоскопия обычно проводится под местной анестезией, что означает, что область онемеет, и вы сможете проснуться. Вы, вероятно, сможете вернуться домой, когда все закончится.
Баллонная пластика синусов . Если вашему врачу не нужно ничего удалять из ваших носовых пазух, вы можете быть хорошим кандидатом на этот новый тип операции.
Врач вводит вам в нос тонкую трубку. К одному концу прикреплен небольшой воздушный шар. Затем они направляют баллон к заблокированной области внутри носа и надувают его. Это помогает очистить проход, чтобы ваши пазухи могли лучше дренироваться, и вы не были так перегружены.
К одному концу прикреплен небольшой воздушный шар. Затем они направляют баллон к заблокированной области внутри носа и надувают его. Это помогает очистить проход, чтобы ваши пазухи могли лучше дренироваться, и вы не были так перегружены.
Хирургические риски
Риски, связанные с этими процедурами, невелики. Наиболее распространенными являются повреждение тканей и инфицирование. Более серьезные проблемы, такие как повреждение головного мозга или глаз, встречаются редко.
Как и при любой другой процедуре, вам следует сначала поговорить со своим врачом о рисках и преимуществах. Получите второе мнение, если у вас все еще есть опасения.
После операции
В зависимости от объема операции вам может понадобиться так называемая назальная тампона. Это когда ваш врач помещает марлевый материал в полость носа для поглощения крови или других жидкостей сразу после операции. Они возьмут их на вашем следующем последующем приеме. Существуют также растворимые упаковочные материалы, которые не нужно удалять.


