Содержание
Пять фактов об ингаляторах, которые должен знать каждый
Ингаляции считаются самым эффективным способом лечения заболеваний дыхательных путей. Процедура охватывает всю поверхность слизистой оболочки, действующее вещество быстро всасывается в кровь, чего нельзя сказать о таблетках. Да и зачем подвергать нагрузке желудок и печень, если можно избавиться от микробов, мокроты и слизи в дыхательной полости быстрее? Однако у ингаляторов есть немало противопоказаний и особенности, которые следует учитывать всем без исключения. Как правильно выбрать ингалятор, чтобы не навредить здоровью, корреспонденту «МИР 24» рассказал кандидат медицинских наук, врач-оториноларинголог Владимир Зайцев.
Компрессионный не самый лучший
Современный рынок медицинской техники предлагает три типа ингаляторов: компрессорный, ультразвуковой и небулайзерный. Если необходимо справиться с заболеванием, которое затронуло легкие, бронхи и трахеи, то лучше всего выбрать набулайзерный инголятор, а вот от компрессороного стоит отказаться.
«Компрессор – это самый простой и не самый лучший на сегодняшний день. Ультразвуковой – это неплохой вариант, но, если мы говорим про заднюю стенку глотки и носоглотку, то лучше всего выбрать небулайзерный. Он лучше всего производит дробление, что подходит для бронхов, легких и трахеи», – сказал врач.
Показаний к применению очень много
Медики настоятельно рекомендуют держать ингаляторы в каждой семье из-за большого количества показаний к применению. Среди основных: заболевания лор-органов, бронхолегочной системы, трахеи и легких.
«Ингалятор должен быть в каждом доме исемье, потому что показаний много. Во-первых, это заболевания лор-органов: для слизистой оболочки полости носа, при воспалении слизистой, для задней стенки глотки, для нёбных миндалин, при хроническом тонзиллите, для носоглотки, при аденоидах у детей, при синуситах – тоже назначаются для того, чтобы разжижить слизь в носу, при ларингитах. Далее – это для бронхолегочной системы. Это заболевания трахеи – трахеиты, бронхов – бронхиты, и заболевания легких – это воспаление легких и пневмония», – сказал Зайцев.
Если у вас нет вышеперечисленных заболеваний, а просто сильный кашель, то ингаляторами тоже можно пользоваться.
«Можно использовать ингаляции с антисептиком или с препаратами, которые разжижают слизь, можно комбинировать. При сильном кашле тоже очень неплохо они помогают, потому что есть препараты, которые снимают напряжение слизистой оболочки. Уходит напряжение слизистой, а с ним активный кашель», – добавил оториноларинголог.
Спасут не только от сухого воздуха
Также ингаляторы необходимы детям, у которых по ночам возникает ложный круп. Это острое воспаление гортани. Проявляется оно сухим «лающим» кашлем и хрипом.
«Ложный круп, как правило, возникает у детей. Ингалятор может помочь. Он будет увлажнять слизистую гортани и трахеи, снимет симптомы. А если добавить препараты кортикостероидные ингаляционные и подышать ими, то отек и воспаление быстро будут купированы», – пояснил Зайцев.
Кроме того, ингаляторы хорошо помогают увлажнить слизистую и привести ее в норму, если в помещении слишком сухой воздух.
«При сухом воздухе тоже возникает желание кашлять. Сухой воздух возникает, например, во время ремонта или зимой, когда работает паровое отопление. Вот тогда ингаляторы спасают от сухости и увлажняет слизистую, приводят ее в норму», – сказал он.
Есть и противопоказания
Если у вас появился отек, симптомы ангины или температура тела поднялась выше 38,5 градусов, то ингаляторы категорически запрещено использовать.
«Если есть выраженный отек, то ингалятор использовать не надо, поскольку увлажнение может вызвать еще больший отек. При ангине, например, когда высокая концентрация бактериального вещества (стрептококковые, стафилококковые инфекции) ингаляции делать не нужно. При хроническом тонзиллите, в обострение – тоже запрещено. Иначе из миндалин бактериальное вещество разнесется по всей бронхолегочной системе. При высокой температуре тела (38,5-39 градусов) и выше ингаляции могут привести к выраженному отеку и состоянию удушья. В этом случае можно проводить только небулайзерные ингаляции, от остальных нужно отказаться», – сказал Зайцев.
Без назначения врача
Любое применение ингаляторов необходимо обсудить с врачом. Он назовет точную дозировку, тип ингалятора и препарата, который подойдет лично вам. Однако если речь идет о ложном крупе у детей или необходимости отхаркивания, то применять ингаляторы можно самостоятельно.
«Самостоятельно можно использовать без назначения, если возникает ложный круп у ребенка. Тут уж не до назначений: просто применить ингалятор с физраствором и вызывать бригаду скорой помощи. Второй случай – это когда ребенку нужно хорошее отхаркивание. Нужно использовать физраствор в качестве лекарственного начала и к нему добавлять препарат, который разжижает мокроту, в соотношении 1:10 (1 мл препарата, 10 мл физраствора) Все остальное, тем более, если это касается гормональных препаратов, должен назначать врач в клинике. Он должен рекомендовать сколько раз в день, по сколько минут, какой именно препарат использовать, да и, собственно говоря, сам ингалятор. Все ингаляторы не только разные по медикоментозным характеристикам, но и по цене. С помощью врача вы сможете сэкономить», – заключил Зайцев.
С помощью врача вы сможете сэкономить», – заключил Зайцев.
С какого возраста можно делать ингаляции детям?
С какого возраста можно делать ингаляции детям?
С появлением на свет малыша каждый родитель стремится создать благоприятные условия для здорового и счастливого развития. Продуманная и укомплектованная домашняя аптечка поможет своевременно оказать первую медицинскую помощь и предотвратить не желаемые болезни. Справится с сезонными и длительными болезнями дыхательных путей в домашних условиях позволит современный медицинский аппарат небулайзер. Первый и самый распространенный вопрос родителей, с какого возраста можно делать ингаляции? Производители качественных детских небулайзеров указывают, что прибор можно использовать детям от 1 месяца. Но прежде всего перед применением небулайзера необходимо проконсультироваться с лечащим врачом для определения заболевания и метода лечения.
Предназначение небулайзера
Небулайзер – это компактный медицинский аппарат для проведения ингаляций. Он измельчает лекарство на маленькие частицы (аэрозоль) и эффективно доставляет его в поврежденные участки дыхательных путей. Ускорить выздоровление, и улучшить самочувствие ребенка при болезнях нижних дыхательных путей призван небулайзер. С какого возраста можно дышать небулайзером? Проводить лечебные ингаляционные процедуры возможно с грудного возраста.
Он измельчает лекарство на маленькие частицы (аэрозоль) и эффективно доставляет его в поврежденные участки дыхательных путей. Ускорить выздоровление, и улучшить самочувствие ребенка при болезнях нижних дыхательных путей призван небулайзер. С какого возраста можно дышать небулайзером? Проводить лечебные ингаляционные процедуры возможно с грудного возраста.
Перед использованием небулайзера рекомендуется внимательно изучить инструкцию и проконсультироваться с лечащим врачом.
Наиболее эффективно небулайзер помогает при таких заболеваниях:
• Обструктивный бронхит.
• Бронхиальная астма.
• Пневмония.
• Бронхит.
• Трахеит.
• Кашель и т.д.
С какого возраста можно использовать небулайзер? Использовать небулайзер необходимо по рекомендации врача. Если у ребенка, нет никаких противопоказаний к проведению ингаляции, то прибор можно применять в младенческом возрасте.
Полезные свойства ингаляции
Целебные свойства ингаляции известны с древних времен. Благодаря лечебным парам излечивались тяжелые болезни дыхательных органов. Первый ингалятор создал французский изобретатель. Он работал от ручного насоса. С развитием цивилизации устройства для ингаляции стали удобными и еще более эффективными. Современные ингаляторы (небулайзеры) способствуют быстрому и легкому проведению лечебной процедуры. Ингаляция позволяет эффективно разжижить слизь и вывести ее, оросить больные органы лечебными веществами и улучшить процесс дыхания. С какого возраста можно делать ингаляции небулайзером? Ингаляции небулайзером можно делать в раннем возрасте. Он помогает быстро устранить неприятные симптомы болезни и улучшить дыхание ребенка.
Некоторые правила проведения ингаляции
Как делать ингаляции детям до года?
Детям до года можно проводить ингаляцию только по предписанию врача, который определит возможные препараты и длительность процедуры.
Никаких особых правил проведения процедуры не установлено. Надо включить прибор и поднести маску к лицу ребенка. Если рот закрыт, то пары проникают в верхние дыхательные пути, если рот открыт, то лекарственный аэрозоль проникает непосредственно в бронхи и легкие. Для более взрослых детей можно приобрести особый ингалятор в форме игрушки, который поможет превратить неприятную процедуру в увлекательную игру.
Как делать ингаляцию с физраствором детям?
-
Ингаляции делают 1-2 минуты не больше двух раз в день -
2 мл физиологического раствора помещают в контейнер и плотно закручивают крышкой, подсоединяют трубки и маску. -
Польза физиологического раствора обусловлена его способностью увлажнять слизистые, что облегчает отхождение мокроты при кашле. Входящая в его состав соль является естественным антисептиком. Физраствор не вызывает аллергию, поэтому он часто используется для ингаляций детям.
Как правильно делать ингаляции детям?
-
Процедуру делают не ранее, чем через 1,5 часа после еды. Лучше всего делать ингаляцию сидя. Если усадить ребенка невозможно, то он может лежать. Одежда должна быть максимально комфортной и свободной. -
Дыхание должно быть ровным, глубоким и спокойным. -
Малышам до 3-4 лет ингаляцию проводят с помощью маски, у старших детей рекомендуется использовать мундштук. -
Ингаляцию с помощью маски можно проводить, когда ребенок спит. -
Для детей дошкольного возраста процедура не должна превышать 3-х минут. После ингаляции рекомендуется 30 минут отдыха — ребенок должен полежать и расслабиться.
Дыхание при различных заболеваниях отличается:
— При лечении глубоких отделов дыхательных путей дыхание должно быть глубоким, медленным, через рот. Надо задерживать дыхание на 1-2 секунды пе
Надо задерживать дыхание на 1-2 секунды пе
ред каждым выдохом;
— При заболеваниях глотки, гортани, трахеи надо вдыхать аэрозоль через рот, после глубокого вдоха надо задержать дыхание на 2 секунды, затем сделать полный выдох через нос.
— При заболеваниях носа, околоносовых пазух и носоглотки используют маску или специальные носовые канюли, вдох и выдох делают через нос, дыхание должно быть спокойным, без напряжения.
В каком случае противопоказаны ингаляции детям?
Противопоказания для ингаляции у детей следующие:
— Склонность к носовым кровотечениям и гипертония;
— Дыхательная недостаточность тяжелой степени;
— Сердечно-сосудистая недостаточность;
— При температуре тела у ребенка более 37,5°С. Как альтернативу в этом случае можно использовать пластыри-ингаляторы.
Преимущества небулайзера
Своевременная ингаляция с помощью небулайзера способствует предотвратить развития заболевания на ранних стадиях. Также небулайзер позволяет качественно вылечить болезни органов дыхания, так как он доставляет лекарственные вещества в очаг заболевания.
Также небулайзер позволяет качественно вылечить болезни органов дыхания, так как он доставляет лекарственные вещества в очаг заболевания.
К преимуществам небулайзера относятся такие качества:
1. Высокая эффективность при лечении заболеваний нижних дыхательных путей.
2. Удобство в использовании.
3. Тихая работа.
4. Малогабаритность.
5. Простота в уходе.
В период приобретения небулайзера у многих возникает вопрос со скольких месяцев можно делать ингаляции? Ингаляции показаны деткам с 1 месяца и только после консультации с врачом.
Комментарии: Перед использованием небулайзера, надо обязательно проконсультироваться у врача, особенно в том случае, когда для лечения планируется применять антибиотики. Универсальным является компрессорный или МЭШ-ингалятор, в которых можно использовать все существующие препараты для лечения заболеваний дыхательной системы. Для дома лучше приобрести именно такой ингалятор, который также можно использовать для дыхательной терапии у взрослых.
Для дома лучше приобрести именно такой ингалятор, который также можно использовать для дыхательной терапии у взрослых.
8 средств от заложенности грудной клетки, которые принесут вам некоторое облегчение │ Vicks
Каждый вид заложенности звучит и ощущается по-разному. Воспаление и слизь в носовых ходах могут вызвать заложенность носа при простуде или гриппе, вызывая ощущение заложенности носа. Заложенность носовых пазух может вызвать симптомы давления или боли вокруг лба или между глазами. Застой в груди совершенно другой и требует другого лечения, чтобы облегчить этот неприятный симптом. Читать дальше, чтобы узнать что такое застой в груди и, что более важно, какие средства и лекарства от застоя в груди принесут вам облегчение во время простуды или гриппа.
Что такое заложенность грудной клетки?
Заложенность грудной клетки развивается при скоплении слизи в легких и нижних дыхательных путях (бронхах). При застое в груди может быть трудно сделать полный и глубокий вдох . Вы также можете слышать или ощущать хрипы или треск в груди при вдохе и выдохе. Другой вид кашля может возникнуть, когда у вас также развивается застой в груди. Этот тип кашля, известный как влажный или продуктивный кашель, имеет звук, отличный от сухого кашля из-за раздраженного горла, и выделяет много слизи.
Вы также можете слышать или ощущать хрипы или треск в груди при вдохе и выдохе. Другой вид кашля может возникнуть, когда у вас также развивается застой в груди. Этот тип кашля, известный как влажный или продуктивный кашель, имеет звук, отличный от сухого кашля из-за раздраженного горла, и выделяет много слизи.
Вирусы простуды и гриппа являются одними из наиболее распространенных инфекционных причин гиперемии грудной клетки. 1 Полное выздоровление от застойных явлений в груди, вызванных простудой или гриппом, у человека с нормальным состоянием здоровья может занять до 4 недель. 2 Вам не нужно страдать от симптомов, если вы обнаружите застой в груди из-за простуды или гриппа. Существуют лекарства, отпускаемые без рецепта, такие как DayQuil SEVERE, которые могут облегчить застой в груди и другие симптомы простуды и гриппа, пока ваше тело не поправится.
Продолжайте читать, чтобы узнать о 8 средствах от застойных явлений в грудной клетке, которые принесут вам столь необходимое облегчение.
- Остальные
Нельзя переоценить важность отдыха для лечения заложенности грудной клетки. Отдых позволяет вашей иммунной системе работать на полную мощность. Не пытайтесь «протолкнуть» застой в груди, предполагая, что вы можете продолжать свою обычную повседневную жизнь, пока инфекция выходит из вашего организма. Идите домой, положите ноги на диван или заползите в постель, и пусть ваше тело борется с вирусом простуды или гриппа, который у вас может быть.
- Гидратация
Вода необходима для разжижения слизи и облегчения отхаркивания . Кроме того, борьба с инфекцией требует энергии, что увеличивает потребность в воде. Жидкости, такие как горячий чай и супы-бульоны, обеспечат дополнительное увлажнение, в котором нуждается ваше тело. Эти горячие напитки также могут помочь успокоить раздраженные дыхательные пути.
- Паровая терапия
Примите горячий душ или подержите голову над кастрюлей с дымящейся водой, чтобы разжижить слизь и облегчить ее отхождение.
Теплый пар открывает и увлажняет заложенные дыхательные пути и помогает разжижать слизь, чтобы ее можно было откашлять и вывести мокроту.
- Теплый компресс
В перерывах между паровыми сеансами горячий компресс, такой как грелка или согревающий пакет для микроволновой печи, завернутый во влажное полотенце, может стать дополнительным источником влажного тепла, пока вы отдыхаете в постели.
- Полоскание с морской водой
Полоскание соленой водой помогает разжижать слизь, чтобы вы могли легко избавиться от нее, освобождая место для большего количества слизи, поднимающейся из легких и нижних дыхательных путей. Это одно из самых известных домашних средств и одна из первых вещей, которые вы должны учитывать, когда думаете о том, как избавиться от заложенности в груди. 2 Кроме того, это может облегчить боль в горле, которая может сопровождаться заложенностью в груди как одним из симптомов простуды или гриппа.
- Горячие напитки
Горячее питье может принести двойную пользу — помочь как изнутри, так и снаружи! Вдыхание пара из чашки или миски может способствовать разжижению слизи для более легкого ее удаления , а после приема внутрь жидкости помогут избежать обезвоживания, чтобы выделения оставались тонкими во время борьбы с инфекцией.
- Мед
Мед обладает успокаивающим действием (причудливый термин для обозначения чего-то, что успокаивает слизистые оболочки, образуя пленку) и может помочь временно уменьшить раздражение, вызывающее кашлевой рефлекс. Добавление меда в горячий напиток — это эффективный способ использовать 2 стратегии в 1, чтобы помочь при застойных явлениях в груди.
CDC рекомендует не давать мед детям младше 12 месяцев. 3
- Безрецептурные средства
Вам не нужно страдать от симптомов застоя в груди, пока ваш организм избавляется от вируса простуды или гриппа. Есть безрецептурные лекарства, которые могут облегчить эти симптомы. Ключ, однако, заключается в том, чтобы определить, какие другие симптомы вы испытываете, кроме застоя в груди, если таковые имеются, чтобы вы могли получить необходимое облегчение. DayQuil Severe с VapoCOOL, например, снимает заложенность в груди с помощью отхаркивающего средства гвайфенезина . Он также содержит ингредиенты, которые облегчают незначительные боли, лихорадку, заложенность носа и симптомы кашля при простуде или гриппе.
Есть безрецептурные лекарства, которые могут облегчить эти симптомы. Ключ, однако, заключается в том, чтобы определить, какие другие симптомы вы испытываете, кроме застоя в груди, если таковые имеются, чтобы вы могли получить необходимое облегчение. DayQuil Severe с VapoCOOL, например, снимает заложенность в груди с помощью отхаркивающего средства гвайфенезина . Он также содержит ингредиенты, которые облегчают незначительные боли, лихорадку, заложенность носа и симптомы кашля при простуде или гриппе.
Хотя лекарства, отпускаемые без рецепта, не могут вылечить ваш вирус, они могут помочь вам чувствовать себя более комфортно, чтобы вы могли получить отдых, необходимый вашему телу для выздоровления.
Понимание симптомов простуды и гриппа . Lancet Infect Dis, 2005. 5 (11): с. 718-25
https://pubmed.ncbi.nlm.nih.gov/16253889/?from_single_result=16253889&show_create_notification_links=FalseЖидкость для полоскания рта соленой водой после экстракции уменьшила послеоперационные осложнения.
 Дент на базе Evid, 2015. 16 (1): с. 27-8
Дент на базе Evid, 2015. 16 (1): с. 27-8
https://pubmed.ncbi.nlm.nih.gov/25909940/?from_single_result=25909940&show_create_notification_links=FalseПрофилактика ботулизма. CDC.org. https://www.cdc.gov/botulism/prevention.html. По состоянию на 29 июня 2020 г.
Была ли эта статья полезной?
Лучшее лечение для вас в зависимости от ваших вкусов и образа жизни.
НАЙТИ СВОИХ ВИКС
Бронхоэктазы — Лечение — NHS
Повреждение легких, связанное с бронхоэктазами, является необратимым, но лечение может помочь предотвратить ухудшение состояния.
В большинстве случаев лечение включает в себя сочетание лекарств, упражнений, которым вы можете научиться, и устройств, помогающих очистить дыхательные пути. Операция по поводу бронхоэктатической болезни требуется редко.
Есть также ряд вещей, которые вы можете сделать, чтобы облегчить симптомы бронхоэктатической болезни и остановить ухудшение состояния.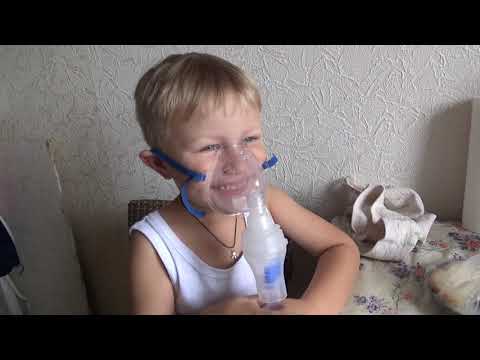
К ним относятся:
- отказ от курения (если вы курите)
- ежегодная вакцинация против гриппа
- обеспечение прививки от пневмококка для защиты от пневмонии
- регулярные физические упражнения
- поддержание водного баланса
- сбалансированное питание
- затрагивает только один отдел легкого
- ваши симптомы не реагируют на другое лечение
- у вас нет основного заболевания, которое могло бы вызвать рецидив бронхоэктазов
6 Упражнения
Существует ряд упражнений, известных как методы очистки дыхательных путей, которые могут помочь удалить слизь из легких.
Это часто может помочь облегчить кашель и одышку у людей с бронхоэктазами.
Вас могут направить к физиотерапевту, который научит вас этим техникам.
Активный цикл дыхательных техник (ACBT)
Наиболее широко используемый в Великобритании метод называется активным циклом дыхательных техник (ACBT). Он включает в себя повторение цикла, состоящего из ряда различных шагов.
Он включает в себя повторение цикла, состоящего из ряда различных шагов.
Они включают в себя период нормального дыхания, за которым следуют глубокие вдохи, чтобы разжижить слизь и заставить ее выйти, а затем выкашливать слизь. Затем цикл повторяется в течение 20-30 минут.
Не пытайтесь выполнять ACBT, если сначала вы не прошли обучение шагам у физиотерапевта, прошедшего соответствующую подготовку, поскольку неправильное выполнение техник может повредить ваши легкие.
Если в остальном у вас хорошее здоровье, вам, вероятно, потребуется выполнять ACBT только один или два раза в день. Если у вас развилась инфекция легких, вам может потребоваться более частое выполнение ACBT.
Постуральный дренаж
Смена положения также может облегчить удаление слизи из легких. Это известно как постуральный дренаж.
Каждая техника может включать в себя несколько сложных шагов, но большинство техник включают в себя наклон или лежание, пока физиотерапевт или лицо, осуществляющее уход, использует свои руки, чтобы вибрировать определенные участки ваших легких, когда вы проходите через серию «пыхтения» и кашля.
Устройства
Существует также ряд портативных устройств, которые могут помочь удалить слизь из легких.
Хотя эти устройства выглядят по-разному, большинство из них работают одинаково. Как правило, они используют комбинацию вибрации и давления воздуха, чтобы облегчить отхаркивание слизи.
Такие устройства не всегда доступны в NHS, поэтому вам, возможно, придется заплатить за них самостоятельно. Обычно они стоят от 45 до 70 фунтов стерлингов.
Медицина
В некоторых случаях могут быть назначены лекарства для облегчения дыхания или очистки легких.
Распыляемые лекарства
Иногда могут быть рекомендованы лекарства, вдыхаемые через устройство, называемое небулайзером, чтобы облегчить вам очистку легких.
Небулайзеры — это устройства, состоящие из лицевой маски или мундштука, камеры для преобразования лекарства в мелкодисперсный туман и компрессора для подачи лекарства в легкие.
Ряд различных лекарств можно вводить с помощью небулайзера, включая растворы соленой воды.
Эти лекарства помогают уменьшить густоту мокроты, чтобы ее было легче отхаркивать. При необходимости можно также использовать небулайзеры для введения антибиотиков.
Хотя лекарства, используемые с небулайзером, могут быть предоставлены по рецепту, сам небулайзер не всегда доступен в NHS.
В некоторых районах местная респираторная служба может предоставить устройство бесплатно, но если это невозможно, вам, возможно, придется заплатить за устройство. Цены могут варьироваться от 50 до 150 фунтов стерлингов в зависимости от сложности устройства.
Бронходилататоры
Если у вас особенно сильное обострение симптомов, вам могут прописать бронходилататоры на краткосрочной основе.
Бронходилататоры — это ингаляционные препараты, которые облегчают дыхание за счет расслабления мышц легких.
Антибиотики
Если вы испытываете ухудшение симптомов из-за бактериальной инфекции (инфекционное обострение), вам необходимо лечение антибиотиками.
Будет взят образец мокроты, чтобы определить, какой тип бактерий вызывает инфекцию, хотя сначала вас будут лечить антибиотиком, который, как известно, эффективен против ряда различных бактерий (антибиотик широкого спектра действия), потому что он может несколько дней, чтобы получить результаты теста.
В зависимости от результатов анализов вам могут назначить другой антибиотик или, в некоторых случаях, комбинацию антибиотиков, которые, как известно, эффективны против определенных бактерий, вызывающих инфекцию.
Если вы чувствуете себя достаточно хорошо, чтобы лечиться дома, вам, вероятно, пропишут 2–3 таблетки антибиотика в день в течение 10–14 дней.
Важно закончить курс, даже если вы чувствуете себя лучше, так как преждевременное прекращение курса может привести к рецидиву инфекции.
Если ваши симптомы более серьезны, вам может потребоваться госпитализация и лечение с помощью инъекций антибиотиков.
Профилактическое лечение
Если у вас 3 или более инфекционных обострений в течение 1 года или ваши симптомы во время инфекционного обострения были особенно тяжелыми, вам может быть рекомендован длительный прием антибиотиков.
Это поможет предотвратить дальнейшие инфекции и даст вашим легким возможность восстановиться.
Это может включать прием таблеток с низкими дозами антибиотиков, чтобы свести к минимуму риск побочных эффектов, или использование распылителя антибиотиков.
Использование антибиотиков таким образом увеличивает риск развития устойчивости к антибиотику у одного или нескольких типов бактерий. Вас могут попросить регулярно сдавать образцы мокроты, чтобы проверить наличие сопротивления.
Вас могут попросить регулярно сдавать образцы мокроты, чтобы проверить наличие сопротивления.
Если у бактерий проявляются признаки развития резистентности, может потребоваться смена антибиотика.
Хирургия
Хирургическое вмешательство рекомендуется только при брохоэктазах, если:
Легкие состоят из частей, известных как доли – левое легкое имеет 2 доли, а правое легкое имеет 3 доли.
Операция по поводу очаговых бронхоэктазов обычно включает удаление пораженной бронхоэктазами доли в виде операции, известной как лобэктомия.



 Дент на базе Evid, 2015. 16 (1): с. 27-8
Дент на базе Evid, 2015. 16 (1): с. 27-8