Содержание
Экстракорпоральное оплодотворение: в чем особенности процедуры?
Каждой шестой паре в России диагностируется бесплодие, которое ставит крест на естественной беременности. В мире, согласно статистике ВОЗ, 5% пар не могут зачать ребенка, поэтому проблема бесплодия является одной из самых актуальных в современной медицине. Репродуктологи разрабатывают новаторские методы лечения этого заболевания, к которым относится процедура ЭКО.
Что такое экстракорпоральное оплодотворение?
Главное отличие ЭКО от естественной беременности состоит в том, что оплодотворение проводится вне тела женщины. Женская яйцеклетка соединяется с мужским сперматозоидом, после чего эмбрион подсаживается в матку. Вспомогательный репродуктивный метод подразумевает комплекс процедур, через которые приходится пройти паре, чтобы наступила долгожданная беременность.
Эффективность этого протокола лечения бесплодия в среднем составляет от 30 до 40%. Для достижения положительного результата паре приходится пройти несколько циклов ЭКО, во время которых врач репродуктолог учитывает существующие риски, меняет тактику медикаментозной и физиотерапевтической помощи.
Подготовка к процедуре
Делать ли ЭКО при диагностировании бесплодия, решает только пара. Если решение положительное, то до момента непосредственного оплодотворения женщине и мужчине предстоит пройти полный комплекс обследований.
Перечень инструментальных исследований, анализов и консультаций зависит от протокола, которому следуют врачи в клинике. Репродуктолог на первой консультации должен проинформировать об объеме диагностических мероприятий, которые нужны пациенту в соответствии с показаниями.
Чтобы вступить в программу ЭКО, необходимо пройти следующие исследования и сдать анализы:
- общий анализ крови, биохимия, анализ показателей свертывания крови, а также исследование гормонального фона;
- определение группы крови и резус-фактора;
- анализ крови на вирусные инфекции: RW, гепатит, ВИЧ;
- общий анализ мочи;
- спермограмма;
- флюорография;
- обследование на инфекции передающиеся половым путем;
- трансвагинальное или трансабдоминальное ультразвуковое исследование органов репродуктивной системы, желез внутренней секреции, внутренних органов, если на то будут показания;
- электрокардиограмма;
- гистероскопия при необходимости исследования матки изнутри с целью предотвращения возможных рисков невынашивания.

Также перед процедурой экстракорпорального оплодотворения следует проконсультироваться у терапевта, эндокринолога, генетика, которые работают в клиниках репродукции и знают, на какие факторы следует обратить особое внимание для достижения положительного исхода от процедуры. Например, может быть рекомендована физиотерапия, которая показана пациенткам при хроническом эндометрите.
Как проходит беременность после ЭКО?
Лечение бесплодия путем экстракорпорального оплодотворения – сложный поэтапный процесс, который требует от семейной пары мужества и выдержки. Это касается и самого периода беременности.
- После ЭКО существуют риски замирания беременности. Выкидыш на раннем сроке диагностируется у 1 из четырех женщин.
- Вынашивание ребенка сопряжено с повышенными рисками развития инфекционно-воспалительных процессов.
- Во время процедуры переноса женщине в матку подсаживают несколько эмбрионов, поэтому возможна многоплодная беременность. Вынашивание двойни или тройни приводит к высокой нагрузке на организм матери, что приводит к обострению хронических заболеваний, развитию гестоза.
 Повышаются риски преэклампсии.
Повышаются риски преэклампсии. - Если у женщины диагностирована слабость шейки матки, то увеличивается риск преждевременных родов, во время которых на свет рождаются маловесные или недоношенные дети.
ЭКО-беременность – это шанс для семейной пары, которые не могут зачать детей естественным путем, стать родителями. Поэтому женщине после оплодотворения следует относиться к собственному здоровью с особой внимательностью и при малейших ухудшениях состояния нужно обращаться к врачу.
Особенности родоразрешения после ЭКО
Выбор способа родоразрешения после экстракорпорального оплодотворения осуществляет врач, оценив множество факторов. Но, как показывает практика, в большинстве случаев беременным женщинам после ЭКО назначают операцию кесарева сечения.
Главная причина оперативного вмешательства – многоплодная беременность, однако хирургическое родоразрешение назначают и при осложнениях во время беременности. Также кесарево сечение показано пациенткам после экстракорпорального оплодотворения, у которых первые роды проходили оперативным путем.
Бесплодие – это не приговор. Персонал многопрофильного медицинского центра «МАК ЭКО» имеет успешный опыт проведения процедуры экстракорпорального оплодотворения – врачи применяют инновационные протоколы лечения заболеваний органов репродуктивной системы, что снижает риски невынашивания эмбриона.
← Предыдущая статья Следующая статья →
Флюорография при планировании – лишний риск или необходимость? | mamaclub
Флюорография в нашей стране является обязательным ежегодным медицинским обследованием. И, конечно же, в рамках планирования беременности врач, скорее всего, назначит и эту процедуру. Но многие сомневаются – безопасна ли она для будущего малыша?
Первая ассоциация с флюорографией – радиация! И, конечно же, в нашей стране это слово звучит особенно зловеще. Однако многие врачи уверяют – дозы при проведении цифровой флюорографии минимальны и не несут опасности. Они также подчеркивают важность этого исследования в диагностике туберкулеза, злокачественных образований и патологий органов и крупных сосудов грудной клетки.
Некоторые напоминают, что во многих странах мира нет обязательного ежегодного прохождения флюорографии. С этим не поспоришь. Но верно также и то, что в этих странах, видимо, не так остро стоит проблема туберкулеза. В Украине же по ситуации с туберкулезом обстановка угрожающая – в нашей стране давно объявлена эпидемия. Не стоит думать, что это заболевание только неблагополучных слоев общества, риск заболеть туберкулезом на фоне нездоровой экологии, стрессов, физических нагрузок и частого контакта с носителями очень высок и у вполне благополучного гражданина.
Видео дня
Именно поэтому при планировании беременности желательно пройти флюорографию, причем не только будущей маме, но и будущему папе. К тому же, наличие «свежей» справки о флюорографии (не более года) избавит маму от необходимости проходить эту процедуру после родов.
Заметим, что врачи-гинекологи рекомендуют проводить флюорографию и любые другие рентгенологические исследования только в первую неделю менструального цикла – это минимизирует риски для планирующей женщины.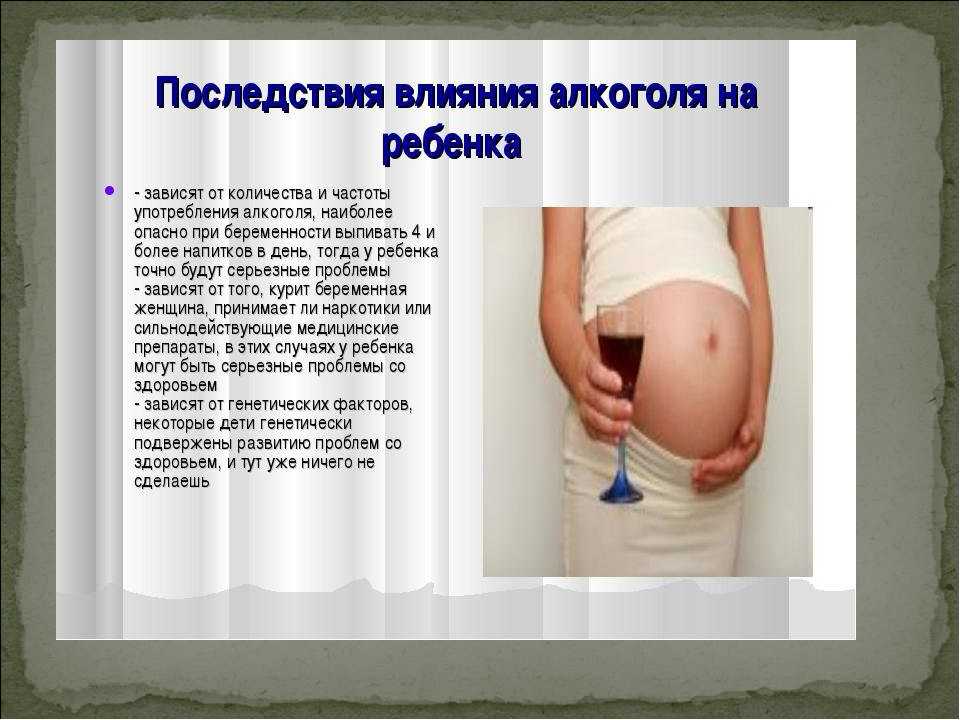 Не стоит забывать и том, что флюорография – это исследование органов грудной клетки, так что остальные части тела прикрыты специальным экраном. Если же вы слишком впечатлительны и переживаете, то лучше в месяц проведения флюорографии отказаться от попыток забеременеть. Такое решение для многих будет оптимальным, ведь в противном случае беременная рискует следующие несколько месяцев до рождения ребенка переживать из-за своей мнительности.
Не стоит забывать и том, что флюорография – это исследование органов грудной клетки, так что остальные части тела прикрыты специальным экраном. Если же вы слишком впечатлительны и переживаете, то лучше в месяц проведения флюорографии отказаться от попыток забеременеть. Такое решение для многих будет оптимальным, ведь в противном случае беременная рискует следующие несколько месяцев до рождения ребенка переживать из-за своей мнительности.
Если врач направил вас на флюорографию, но вы подозреваете, что уже можете быть беременны, то перенесите исследование до момента, пока вы не развеете или не подтвердите свои подозрения. Подтвержденная беременность является противопоказанием для проведения флюорографии. В случае острой необходимости она может быть проведена во втором или третьем триместре. В первом триместре риск для эмбриона очень высок.
Не исключены и случаи, когда флюорография проводится беременной женщине, не подозревающей о своей беременности.
Мнения врачей о такой ситуации разделяются. Многие из них уверены, что если при облучении на раннем сроке произойдет сбой в развитии эмбриона, то организм сам избавится от «неполноценного» плода. В этом случае маме, вероятно, будут рекомендовать не сохранять беременность до начала второго триместра при угрозе выкидыша при помощи специальных препаратов и положиться на природу.
Многие из них уверены, что если при облучении на раннем сроке произойдет сбой в развитии эмбриона, то организм сам избавится от «неполноценного» плода. В этом случае маме, вероятно, будут рекомендовать не сохранять беременность до начала второго триместра при угрозе выкидыша при помощи специальных препаратов и положиться на природу.
Подтверждением этой теории может служить тот факт, что частота генетических отклонений у рожденных детей в подобных случаях не выходит за рамки средних показателей – тенденции к ее увеличению нет, а потому можно сказать, что флюорография, проведенная даже на раннем сроке, с большой вероятностью никак не скажется здоровье будущего ребенка. Но, конечно же, дополнительного риска лучше избегать и при подтвержденной беременности обследование следует отменить.
Материалы на этом сайте рекомендованы для общего информационного использования и не предназначены для установления диагноза или самостоятельного лечения. Медицинские эксперты MedOboz гарантируют, что весь контент, который мы размещаем, публикуется и соответствует самым высоким медицинским стандартам. Наша цель – максимально качественно информировать читателей о симптомах, причинах и методах диагностики заболеваний. Призываем не заниматься самолечением, а для диагностики заболеваний и определения методов их лечения советуем обращаться к врачам.
Наша цель – максимально качественно информировать читателей о симптомах, причинах и методах диагностики заболеваний. Призываем не заниматься самолечением, а для диагностики заболеваний и определения методов их лечения советуем обращаться к врачам.
Популярные врачи
Лекарства
SIR Лучевая терапия для вмешательств с использованием рентгеноскопического или компьютерно-томографического контроля во время беременности Краткое изложение рекомендаций
Перейти к содержимому
Рекомендации
Рисунки
Столы
Обзор
Последнее обновление: 14 марта 2022 г.
Все лица, выполняющие рентгеноскопические или КТ-контролируемые вмешательства у беременных женщин, должны быть осведомлены о возможности и характере побочных эффектов облучения для пациентов и плода, как указано в данном руководстве. Врачи-интервенционисты и медицинские физики должны быть осведомлены о воздействии радиации и устанавливать прямой контакт с пациентами и их семьями, а также с лечащими врачами для обсуждения этих вопросов.
Врачи-интервенционисты и медицинские физики должны быть осведомлены о воздействии радиации и устанавливать прямой контакт с пациентами и их семьями, а также с лечащими врачами для обсуждения этих вопросов.
Как и во всех медицинских практиках, связанных с радиационным облучением, вмешательства должны быть обоснованы, чтобы медицинское облучение приносило пациенту больше пользы, чем вреда. Диагностические и терапевтические методы, не использующие ионизирующее излучение (например, УЗИ, МРТ), следует отдавать предпочтение, когда это клинически целесообразно. Однако опасения по поводу возможного воздействия ионизирующего излучения на зародыш не должны исключать показанных с медицинской точки зрения диагностических или интервенционных рентгеновских процедур, когда польза для матери оправдана с медицинской точки зрения.
Перед проведением рентгеноскопических или КТ-контролируемых вмешательств пациентки детородного возраста должны быть обследованы на возможность беременности. В тех случаях, когда предполагается несрочная высокодозная процедура в области живота или таза (например, эмболизация), врач должен назначить тест на беременность.
Во всех учреждениях должны быть и доступны для просмотра справочные материалы, в которых перечислены общие оценки дозы облучения зародыша во время рентгенографии и рентгеноскопии. При необходимости врач и квалифицированный медицинский физик/эксперт по медицинской физике должны более точно оценить дозу облучения зачатия, используя научно обоснованные методологии, такие как совместно разработанные Обществом физики здоровья и Американским национальным институтом стандартов, или несколько обновленных моделей и Методологии, разработанные недавно. Следует также определить диапазон неопределенностей.
Все вмешательства должны быть оптимизированы для достижения клинических целей с использованием не большего количества облучения, чем это необходимо с учетом имеющихся ресурсов и технологий. Оптимизация дозы на пациента или плод — это не то же самое, что минимизация дозы на пациента или плод, и крайне важно добиться максимально возможного снижения дозы при приемлемом качестве изображения. С этой целью следует использовать соответствующие методы снижения дозы.
С этой целью следует использовать соответствующие методы снижения дозы.
Все оборудование должно содержаться в надлежащем состоянии и периодически проверяться на радиационную безопасность. Выход излучения следует контролировать, а дозу облучения пациента регистрировать в соответствии с местными правилами и политикой больницы.
Беременных пациенток следует консультировать на основе достоверной информации о рисках радиационного облучения. Все обсуждения с пациентами радиационных рисков, а также результаты любых оценок или расчетов зачатия и/или дозы облучения пациента должны быть задокументированы в отчете о процедуре и медицинской карте пациента. Пациентам должны быть предоставлены результаты этих оценок или оценок.
Прерывание беременности в результате радиационного облучения является индивидуальным решением, на которое влияет множество факторов. Оценка общих рисков должна проводиться для всех уровней доз. Дозы Conceptus менее 100 мГр не должны рассматриваться как повод для прерывания беременности. Обратите внимание, что рентгенографические, рентгеноскопические и КТ-исследования, выполненные в экстраабдоминальных областях, обычно доставляют дозы на плод менее 1 мГр, а дозы на плод при исследованиях брюшной полости и таза редко превышают 50 мГр. Расчетные дозы более 100 мГр должны инициировать общий анализ потенциальных рисков с учетом гестационного возраста и анамнеза пациента.
Обратите внимание, что рентгенографические, рентгеноскопические и КТ-исследования, выполненные в экстраабдоминальных областях, обычно доставляют дозы на плод менее 1 мГр, а дозы на плод при исследованиях брюшной полости и таза редко превышают 50 мГр. Расчетные дозы более 100 мГр должны инициировать общий анализ потенциальных рисков с учетом гестационного возраста и анамнеза пациента.
Беременные женщины не должны участвовать в проектах биомедицинских исследований, включающих вмешательства под контролем рентгеноскопии или КТ (или другое радиационное облучение), за исключением случаев, когда сама беременность занимает центральное место в исследовании, и только если нельзя использовать альтернативные методы, связанные с меньшим риском.
6731
Название
Лучевая терапия при вмешательствах с использованием рентгеноскопического или компьютерно-томографического контроля во время беременности
Авторская организация
Месяц/год публикации
23 ноября 2011 г.
Тип документа
Руководство
Страна публикации
US
Критерии включения
Женщины, взрослые
Установки здравоохранения
больница, Радиологическая служба
Индуальные пользователи
медсестры. практикующий врач, врач, помощник врача
Область применения
Консультирование, оценка и скрининг, профилактика
Заболевания/состояния (MeSH)
D011247 — Беременность
Ключевые слова
беременность, компьютерная томография (КТ)
Ссылка на источник
Дауэр Л.Т., Торнтон Р.Х., Миллер Д.Л., Дамилакис Дж., Диксон Р.Г., Маркс М.В., и соавт. Лучевая терапия для вмешательств с использованием рентгеноскопического или компьютерного томографического контроля во время беременности: совместное руководство Общества интервенционной радиологии и Европейского общества сердечно-сосудистой и интервенционной радиологии с одобрением Канадской ассоциации интервенционной радиологии. J Vasc Interv Radiol [Интернет]. 2012;23(1):19–32. Доступно по адресу: http://dx.doi.org/10.1016/j.jvir.2011.09.007
J Vasc Interv Radiol [Интернет]. 2012;23(1):19–32. Доступно по адресу: http://dx.doi.org/10.1016/j.jvir.2011.09.007
- Войдите в систему, чтобы использовать Notes
- Увеличить размер шрифта
- Уменьшить размер шрифта
ФИЛЬТРЫ
Очистить все
Чтобы продолжить просмотр этого карманного справочника, приобретите его.
добавлен в вашу библиотеку.
Минимальное использование рентгеноскопии для снижения облучения плода во время радиочастотной катетерной аблации наджелудочковой тахикардии у матери
Skip Nav Destination
Отчеты о случаях|
01 апреля 2015 г.
Аджай Сундара Раман, MBBS;
Саумья Шарма, доктор медицины;
Рамеш Харихаран, доктор медицины
Tex Heart Inst J (2015) 42 (2): 152–154.
https://doi.org/10.14503/THIJ-14-4173
- Разделенный экран
Просмотры
- Содержание артикула
- Рисунки и таблицы
- Видео
- Аудио
- Дополнительные данные
- Экспертная оценка
PDF
Делиться
- Твиттер
- MailTo
Гостевой доступ
Инструменты
Получить разрешения
Иконка Цитировать
Цитировать
Поиск по сайту
Citation
Аджай Сундара Раман, Саумья Шарма, Рамеш Харихаран; Минимальное использование рентгеноскопии для снижения облучения плода во время радиочастотной катетерной аблации наджелудочковой тахикардии у матери. Tex Heart Inst J 1 апреля 2015 г.; 42 (2): 152–154. doi: https://doi.org/10.14503/THIJ-14-4173
Tex Heart Inst J 1 апреля 2015 г.; 42 (2): 152–154. doi: https://doi.org/10.14503/THIJ-14-4173
Скачать файл цитаты:
- Ris (Zotero)
- Менеджер ссылок
- EasyBib
- Подставки для книг
- Менделей
- Бумаги
- Конечная примечание
- РефВоркс
- Бибтекс
панель инструментов поиска
Электрофизиологические процедуры у молодых вызывают опасения по поводу потенциальных долгосрочных последствий радиационного облучения. Эта проблема многогранна, если такие процедуры предполагаются во время беременности. Катетерная аблация при беременности показана только при наличии нестабильной тахикардии, не поддающейся контролю антиаритмическими средствами. В этом отчете описывается случай 18-летней беременной женщины и наша хитрость, направленная на минимизацию облучения матери и плода.
Катетерная абляция/побочные эффекты, электрофизиологические методы, кардиология/стандарты, осложнения беременности, сердечно-сосудистые/лучевые эффекты/терапия, пункция, транссептальная, рентгенография/побочные эффекты, факторы риска, тахикардия, суправентрикулярная/терапия
Аритмии могут часто возникать во время беременности . Это связано преимущественно с нейрогормональными эффектами, вегетативным тонусом и увеличением внутрисосудистого объема. Лечение суправентрикулярной тахикардии, кроме синусовой тахикардии, обычно консервативное; однако радиочастотная абляция рассматривается при нестабильной резистентной к лекарствам тахикардии. Использование подробного электроанатомического картирования может существенно минимизировать воздействие радиации на плод. В этом отчете о клиническом случае описана наша хитрость по аблации левопредсердной тахикардии у молодой беременной женщины.
18-летняя женщина со сроком беременности 33 недели поступила в наше отделение неотложной помощи с сердцебиением и одышкой продолжительностью в одну неделю. Это было связано со снижением толерантности к физической нагрузке и сухим кашлем. У нее была обнаружена суправентрикулярная тахикардия, и было начато лечение внутривенным введением дилтиазема, внутривенного введения метопролола и дигоксина. В связи с ухудшением клинического состояния она была срочно направлена в наше отделение электрофизиологии сердца.
Это было связано со снижением толерантности к физической нагрузке и сухим кашлем. У нее была обнаружена суправентрикулярная тахикардия, и было начато лечение внутривенным введением дилтиазема, внутривенного введения метопролола и дигоксина. В связи с ухудшением клинического состояния она была срочно направлена в наше отделение электрофизиологии сердца.
При осмотре дискомфорт в покое. У нее была тахикардия с частотой пульса 150 уд/мин и артериальным давлением 170/100 мм рт.ст. Набухания яремных вен не наблюдается. При аускультации сердцебиение ритмичное, без дополнительных звуков, за исключением двусторонней крепитации. Лабораторные данные в целом были ничем не примечательны, но наличие 2+ белков в тесте с полосками мочи свидетельствовало о преэклампсии. Рентгенограмма грудной клетки показала кардиомегалию с двусторонними пятнистыми инфильтратами. Эхокардиограмма показала фракцию выброса левого желудочка от 0,35 до 0,40 без регионарных аномалий движения стенки.
Первоначальное лечение пациента включало добавление соталола при аритмии и внутривенного введения нитроглицерина, внутривенного введения фуросемида и альфа-метил-допы при сердечной недостаточности. Затем у нее развилась тяжелая гипотензия, и ее продолжающееся отсутствие реакции на медикаментозное лечение побудило нас предпринять попытку аблации сердца.
Затем у нее развилась тяжелая гипотензия, и ее продолжающееся отсутствие реакции на медикаментозное лечение побудило нас предпринять попытку аблации сердца.
Пациент был доставлен в электрофизиологическую лабораторию под присмотром наших анестезиологов, акушеров и неонатологов. Чтобы защитить плод, мы обернули живот матери спереди и сзади свинцовым фартуком. Ее исходный ритм был отмечен как предсердная тахикардия с частотой 155 ударов в минуту, с проведением 1:1 или 2:1. Ее морфология зубца P была двухфазной в отведениях V9.0221 1 , II, III и aVF, а в отведении I он был изоэлектрическим.
После проведения локальной инфильтрации 1% лидокаином получен венозный доступ в паху. В левую бедренную вену были введены 25-сантиметровые интродьюсеры Pinnacle ® 7F и 11F (Terumo Medical Corporation; Somerset, NJ). В правую бедренную вену ввели интродьюсер 8F Pinnacle длиной 25 см. Длинные интродьюсеры вводили плавно, с минимальными манипуляциями, чтобы гарантировать их расположение за подвздошными венами.
Внутрисердечный эхокардиографический катетер (ICE) SoundStar 3 TM (Biosense Webster Inc.; Даймонд-Бар, Калифорния) был введен первым для определения положения интродьюсера на основе анатомии ICE и артефактов интродьюсера. Затем мы плавно ввели декаполярный катетер CS DF TM изогнутой формы 7F (Biosense Webster) для катетеризации коронарного синуса (CS) и катетер 7,5F EZ Steer ® ThermoCool ® NAV (Biosense Webster) для картирования и абляции. Положение катетера в сердце проверяли путем изучения катетерных артефактов с помощью ICE.
С помощью системы электроанатомического картирования Carto ® 3 (Biosense Webster) мы первоначально создали карту CartoSound ® правого предсердия для идентификации и маркировки всех структур, включая полые вены, кольцо трехстворчатого клапана и CS os. .
Увидев катетер CS и CS os на оболочке CartoSound (рис. 1), мы смогли — с непосредственным просмотром CS os и артефакта катетера на ICE — успешно ориентироваться в CS. Положение катетера подтверждали идентификацией сигналов CS, полученных от этого катетера. Электроанатомическая карта была создана полностью без рентгеноскопии. Это было достигнуто за счет первоначального приобретения карты CartoSound и карты активации на основе электрограмм. В правом предсердии не было обнаружено сигналов ранней активации, поэтому мы решили нанести на карту левое предсердие.
Положение катетера подтверждали идентификацией сигналов CS, полученных от этого катетера. Электроанатомическая карта была создана полностью без рентгеноскопии. Это было достигнуто за счет первоначального приобретения карты CartoSound и карты активации на основе электрограмм. В правом предсердии не было обнаружено сигналов ранней активации, поэтому мы решили нанести на карту левое предсердие.
Рис. 1
Посмотреть в большом размереСкачать слайд
A ) Композитная электроанатомическая карта оболочки CartoSound и карта активации и B ) внутрисердечное эхокардиографическое изображение коронарного синуса.
КС = коронарный синус; Его = Связка Его; TA = площадь кольца трехстворчатого клапана
Рис. 1
Посмотреть в большом размереСкачать слайд
A ) Композитная электроанатомическая карта оболочки CartoSound и карта активации и B ) внутрисердечное эхокардиографическое изображение коронарного синуса.
КС = коронарный синус; Его = Связка Его; TA = площадь кольца трехстворчатого клапана
Близкий режим
Внутривенный гепарин вводили перед транссептальной пункцией для достижения активированного времени свертывания более 300 с. Транссептальную пункцию выполняли обычным способом с использованием направляющего интродьюсера Fast-Cath TM RAMP TM (St. Jude Medical, Inc.; Сент-Пол, Миннесота) и BRK-1 TM 71-. см транссептальной иглы (St. Jude Medical). Мы использовали ICE на основе артефактов, чтобы подтвердить введение иглы в сердце. На протяжении всего наблюдения рентгеноскопия использовалась только во время транссептальной пункции для подтверждения транссептального положения иглы и «натяжения» перед самой пункцией. Интродьюсер помещали в левое предсердие.
Выполнено трехмерное картирование левого предсердия. Самая ранняя точка активации наблюдалась в передне-перегородочной части митрального кольца (рис. 2 и 3). Радиочастотная абляция, проведенная в этом месте мощностью 40 Вт, купировала тахикардию за 5 с.
2 и 3). Радиочастотная абляция, проведенная в этом месте мощностью 40 Вт, купировала тахикардию за 5 с.
Рис. 2
Увеличить Загрузить слайд
Предсердная электрограмма в дистальном абляционном электроде показывает участок самого раннего предсердного потенциала за 18 мс до зубца P.
ABL d = электрограмма дистальной абляции; CS = электрограммы коронарного синуса 1–10; MAP P = электрограмма проксимального картирования
Рис. 2
Увеличить Загрузить слайд
Предсердная электрограмма в дистальном абляционном электроде показывает место самого раннего предсердного потенциала за 18 мс до зубца P.
ABL d = электрограмма дистальной абляции; CS = электрограммы коронарного синуса 1–10; MAP P = электрограмма проксимального картирования
Закрытое модальное изображение
Рис. 3
Увеличить Загрузить слайд
Электроанатомическая карта показывает аблационный очаг (красный) в левой передней косой позиции.
Его = пучок Его; ЛА = левое предсердие; MA = площадь митрального кольца; РА = правое предсердие; TA = площадь кольца трехстворчатого клапана
Рис. 3
Увеличить Загрузить слайд
На электроанатомической карте показано абляционное поражение (красный цвет) в левой передней косой позиции.
Его = пучок Его; ЛА = левое предсердие; MA = площадь митрального кольца; РА = правое предсердие; TA = площадь кольца трехстворчатого клапана
Близкая модальная
Тахикардия не может быть вызвана приемами стимуляции. Мы отложили инфузию изопротеренола из-за опасений гипоперфузии плода. Нашу пациентку перевели в операционную для кесарева сечения.
В данном случае импульсная рентгеноскопия была установлена на низкой частоте 7,5 импульсов в секунду, и мы использовали только 1,3 мин рентгеноскопии в течение всей процедуры. В дозиметре, расположенном под свинцовым фартуком, мы зафиксировали 5,21 мГр радиации. Здоровый ребенок мужского пола родился путем кесарева сечения. Послеоперационный период у матери и ребенка протекал гладко. Через 6 месяцев после аблации у матери сохранялся синусовый ритм, отсутствовали симптомы или признаки сердечной недостаточности, ребенок чувствовал себя хорошо.
Здоровый ребенок мужского пола родился путем кесарева сечения. Послеоперационный период у матери и ребенка протекал гладко. Через 6 месяцев после аблации у матери сохранялся синусовый ритм, отсутствовали симптомы или признаки сердечной недостаточности, ребенок чувствовал себя хорошо.
Электрофизиологические процедуры у молодых вызывают опасения по поводу потенциальных долгосрочных последствий облучения. Эта проблема многогранна, если такие процедуры предполагаются во время беременности. Катетерная аблация при беременности показана только при наличии нестабильной тахикардии, которую нельзя контролировать с помощью антиаритмических средств. 1
Облучение плода менее 5 рад не связано с выкидышами, врожденными пороками развития или задержкой роста; 2 однако облучение внутриутробно связано с повышенным риском развития рака, особенно лейкемии. 3 В соответствии с пересмотренными рекомендациями Американского колледжа радиологии и Общества детской радиологии 2013 г. , 4 доза облучения плода 50 мГр, введенная через 15 недель или более после зачатия, была связана с атрибутивной заболеваемостью раком примерно в 2%. В этот более поздний период беременности плод менее чувствителен к радиоизлучению, чем на ранних сроках беременности.
, 4 доза облучения плода 50 мГр, введенная через 15 недель или более после зачатия, была связана с атрибутивной заболеваемостью раком примерно в 2%. В этот более поздний период беременности плод менее чувствителен к радиоизлучению, чем на ранних сроках беременности.
Свинцовая защита брюшной полости и таза вызывает споры. В прошлом свинцовая защита таза оказалась недостаточной для защиты плода, поскольку облучение происходило преимущественно за счет внутреннего рассеяния. 5 Таким образом, экранирование представляет собой скорее эмоциональный барьер для матери, чем физический барьер для плода.
В соответствии с политикой ALARA («настолько низко, насколько это разумно достижимо») по ограничению облучения врачей и пациентов, 6 важность которого была воспринята многими интервенционными обществами, мы разработали уловку, чтобы свести к минимуму облучение плода. Рентгеноскопия для сосудистого доступа не использовалась; катетеризация проводилась с помощью длинных интродьюсеров. Размещение катетера CS было достигнуто только с помощью электроанатомической карты и катетера ICE.
Размещение катетера CS было достигнуто только с помощью электроанатомической карты и катетера ICE.
Было решено использовать флюороскопию очень кратко после того, как палатирование было подтверждено с помощью ICE. Это было сделано с учетом нестабильного характера тахикардии и необходимости проведения быстрой процедуры. Среднее время рентгеноскопии для аблации суправентрикулярной тахикардии составляет 24,5 минуты, 7 , но во время этой абляции мы использовали только 1,3 минуты рентгеноскопии.
Мы пришли к выводу — предварительно и при условии подтверждения опытом других исследователей — что катетерная аблация аритмии может быть успешно выполнена с очень низким риском для матери и плода во время беременности. У матери и ребенка послеоперационный период прошел без осложнений, и через 6 месяцев оба чувствовали себя хорошо. Насколько нам известно, никто еще не пытался сделать подобную работу.
1.
Blomstrom-Lundqvist
C
,
Scheinman
MM
,
Aliot
EM
,
Alpert
JS
,
Calkins
H
,
Камм
AJ
,
.
Рекомендации ACC/AHA/ESC по ведению пациентов с суправентрикулярными аритмиями – резюме
.
J Am Coll Cardiol
2003
;
42
(
8
):
1493
–
531
.
2.
Брент
RL
.
Влияние облучения эмбриона и плода рентгеновскими лучами, микроволнами и ультразвуком: консультирование беременных и небеременных пациенток по поводу этих рисков
.
Семин Онкол
1989
;
16
(
5
):
347
–
68
.
3.
Руководство по диагностической визуализации во время беременности
.
Американский колледж акушеров и гинекологов
.
Int J Gynaecol Obstet
1995
;
51
(
3
):
288
–
91
.
4.
Американский колледж радиологии
.
Практический параметр ACR-SPR для визуализации беременных или потенциально беременных подростков и женщин с ионизирующим излучением
.
.
5.
Защита пациента в диагностической радиологии
.
Отчет Комитета 3 Международной комиссии по радиологической защите
.
Энн МКРЗ
1982
;
9
(
2–3
):
1
–
82
.
6.
Klein
LW
,
Miller
DL
,
Balter
S
,
Laskey
W
,
Haines
D
,
Норбаш
А
,
.
Опасности для здоровья на рабочем месте в интервенционной лаборатории: время для более безопасной среды
.
Радиология
2009
;
250
(
2
):
538
–
44
.
7.
Efstathopoulous
EP
,
Katritsis
DG
,
Kottou
S
,
Kalivas
N
,
Tzanalaridou
E
,
Гиазицоглу
Е
,
.
Дозиметрия пациентов и персонала во время электрофизиологических исследований сердца и процедур катетерной абляции: всесторонний анализ
.


 Повышаются риски преэклампсии.
Повышаются риски преэклампсии.