Содержание
Кровоизлияние под ноготь – причины появления и методы лечения гематомы
04 марта 2022
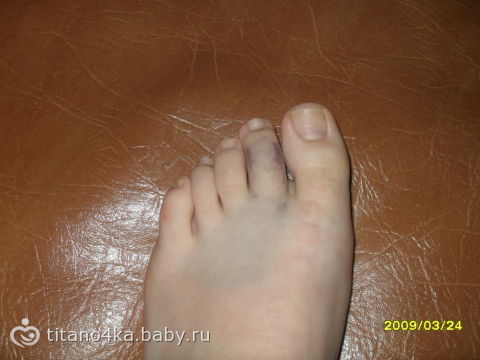
Подногтевые гематомы – это синие, фиолетовые, черные пятна под ногтевыми пластинами. Они возникают преимущественно в результате травм и представляют собой сложную проблему для мастеров маникюра, так как нередко клиенты настаивают на нанесении декоративного покрытия для маскировки повреждений, поскольку синяки выглядят чрезвычайно неэстетично. Выполняя маникюр, необходимо учитывать множество факторов, чтобы не вызвать осложнений, усугубляющих проблему.
Характер и причины возникновения подногтевой гематомы
Подногтевые кровоизлияния возникают в результате ударов, сдавливания, разрыва, воспаления кутикулы, непрофессионального маникюра и педикюра. Травмы различаются по характеру воздействия:
Острые
Возникают при резком механическом воздействии.
Хронические
Проявляются в результате постоянного воздействия – к примеру, от тесной обуви, и характеризуются дискомфортом и неярко выраженным болевым синдромом.
Разновидности повреждений ногтей:
- ушиб, который возникает в результате механического удара;
- сдавливание или защемление в результате неосторожного обращения со створками дверей, окон, выдвижных ящиков;
- рваная рана, возникающая при неосторожном обращении с острыми предметами, бытовой техникой, слесарными инструментами;
- травматическое отделение ногтя от ногтевого ложа в результате механической травмы или поражения грибком;
- повреждение кутикулы или ногтевой пластины в результате непрофессионального выполнения маникюра или педикюра;
- отрыв ногтевой пластины от ложа с повреждением мягких тканей и кости фаланги в результате механического воздействия;
- открытый или закрытый перелом верхней фаланги пальца.
Нетравматическое проявление кровоизлияний под ногтями
Появление кровоизлияний под ногтями часто провоцируется:
- приемом медицинских препаратов, влияющих на свертываемость крови и вызывающих ломкость сосудов, что приводит к появлению кровоподтеков при легком сдавливании;
- чрезмерным истончением и повреждением ногтевой пластины при непрофессиональном нанесении или снятии гель-лакового покрытия;
- повреждением кутикулы из-за некачественно выполненного маникюра.

Болезни, вызывающие образование кровоизлияний
Нередко кровоизлияния под ногтями являются симптомами хронических заболеваний, среди которых:
Сердечно-сосудистые недуги
Вызывают нарушение процессов кроветворения, что приводит к неконтролируемому образованию гематом.
Сахарный диабет
Одной из характерных особенностей которого является нарушение кровообращения, вызывающее появление кровоподтеков в разных частях тела, в том числе под ногтями.
Онихомикоз
Инфекционное грибковое заболевание, характеризующееся появлением темных пятен под ногтями и изменением структуры, цвета и толщины ногтевых пластин.
Подногтевая меланома
Сложная в диагностировании разновидность онкологического заболевания, которое локализуется под ногтевыми пластинами рук и ног. Характеризуется длительным сохранением гематом, неярко выраженным болевым синдромом, прекращением роста ногтей, повреждением кутикулы, бессимптомным протеканием на первых стадиях, особенностями локализации и быстрым метастазированием.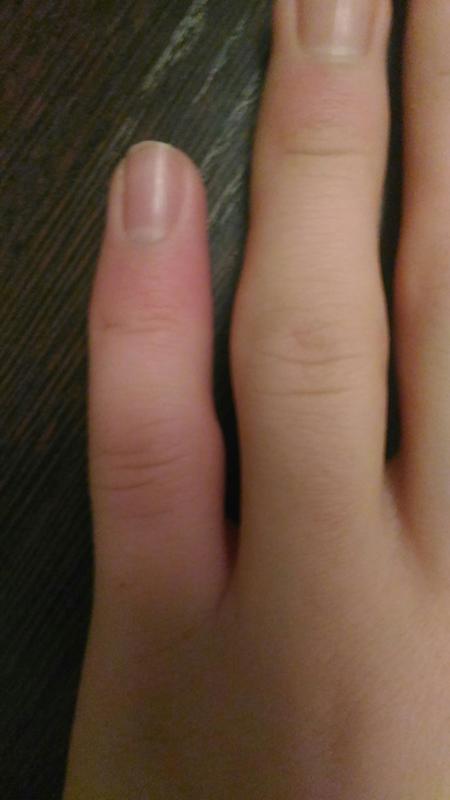
Для людей, страдающих от хронических патологий, предусмотрен лечебный маникюр, который выполняется с применением щадящих уходовых и гигиенических средств. При заболеваниях в острой фазе любые виды маникюра нежелательны.
Виды, стадии и симптомы проблемы
В зависимости от механизма получения травмы, различаются следующие виды повреждений ногтевых пластин:
- небольшая малозаметная травма в области ногтевого ложа, которая может проявиться через 1-2 месяца и стать причиной роста деформированного ногтя с пятнами, вмятинами, бугорками на поверхности;
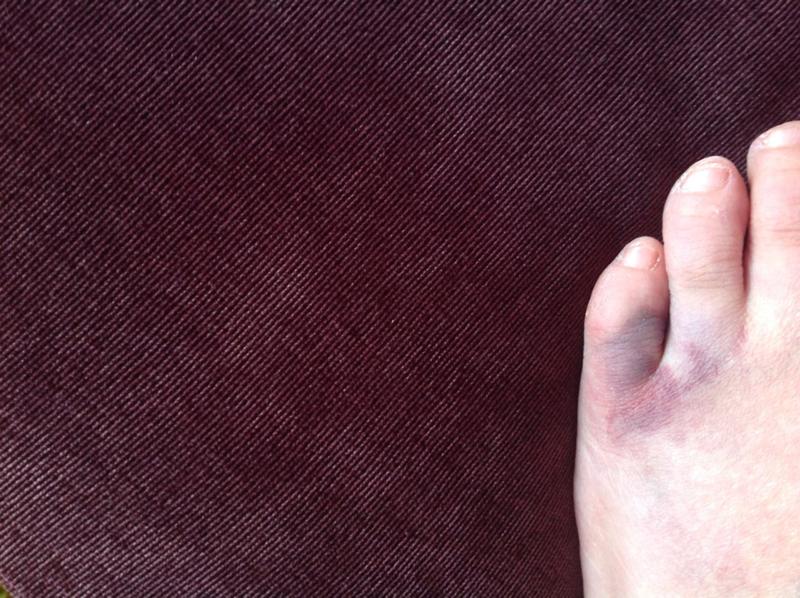
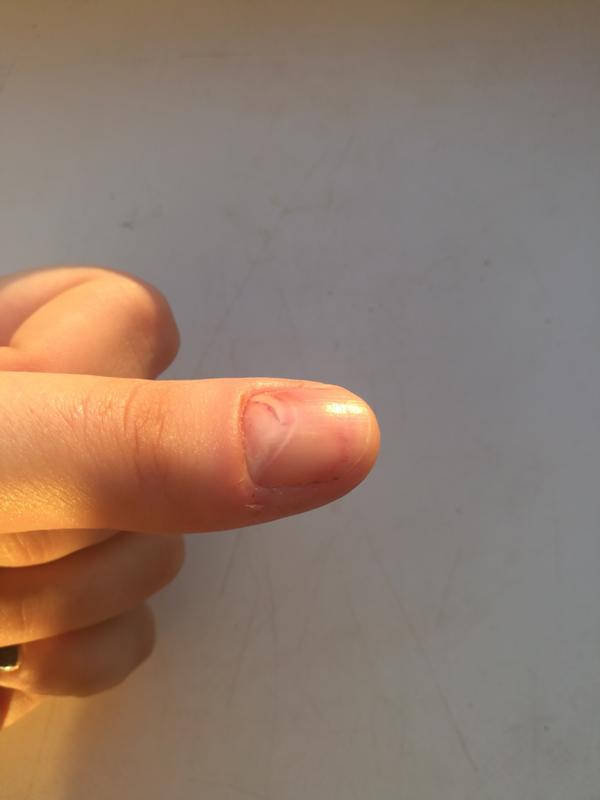
- подногтевые кровоподтеки, формирующиеся из-за незначительного по силе механического воздействия удара или защемления. Характеризуются образованием ярко-красного пятна на ногте в результате пропитывания кожи и подкожной клетчатки кровью из поврежденных сосудов, неярко выраженными болевыми ощущениями, небольшим повышением температуры в месте травмы. Общее состояние остается нормальным, сохраняются двигательные функции.
 Через 1-2 дня болевые ощущения полностью проходят, а красное пятно, занимающее не больше 25% поверхности ногтя, постепенно темнеет, обретая синеватый или фиолетовый оттенок;
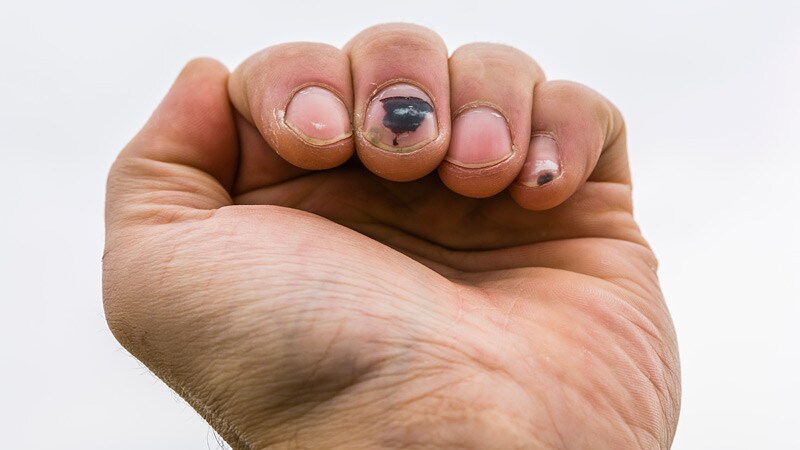
Через 1-2 дня болевые ощущения полностью проходят, а красное пятно, занимающее не больше 25% поверхности ногтя, постепенно темнеет, обретая синеватый или фиолетовый оттенок; - подногтевые гематомы, образованные при тяжелых травмах. Характеризуются локальной гиперемией, отечностью верхней фаланги или всего пальца, острой болью распирающего или пульсирующего характера, повышением температуры, частичным ограничением двигательных функций. В результате расслоения тканей и и образования полостей, заполненных кровью, под ногтем формируется обширное пятно насыщенного красного или вишнево-фиолетового цвета. Через 2-3 дня травмированный ноготь синеет или чернеет, гематома распространяется на кожу вокруг ногтя. Без квалифицированной помощи боль сохраняется в течение нескольких дней, а процесс заживления раны и восстановления естественного роста ногтя затягивается на месяцы. Поврежденный ноготь часто растрескивается, между ногтевой пластиной и ногтевым ложем скапливаются гнойные массы, что причиняет дополнительные неудобства и болезненные ощущения.
 Через некоторое время ноготь полностью отделяется от ногтевого ложа. Сохранить ногтевую пластину невозможно. Существует возможность расслоения и деформации ногтя в процессе роста и развития хронической ониходистрофии;
Через некоторое время ноготь полностью отделяется от ногтевого ложа. Сохранить ногтевую пластину невозможно. Существует возможность расслоения и деформации ногтя в процессе роста и развития хронической ониходистрофии; - кровоизлияния под ногтями на пальцах ног, которые являются причиной длительного сдавливания при ношении неудобной тесной обуви.
Методы лечения подногтевой гематомы
При незначительном повреждении ногтевой пластины необходимо снять отечность, наложив на травмированный палец смазанный толстым слоем гепариновой мази ватный диск и закрепив его стерильным бинтом или бактерицидным лейкопластырем.
В качестве обезболивающих, противовоспалительных и антисептических средств применяются:
- тетрациклиновая мазь;
- левомеколь;
- синтомицин;
- ихтиоловая мазь;
- мазь Вишневского.
Лечение подногтевой гематомы – длительный процесс, который нежелательно форсировать. Поврежденные ногти отрастают медленно, поэтому осуществить полный комплекс маникюрных или педикюрных процедур допустимо лишь после отрастания здоровой пластины.
Возможные риски и осложнения
Травмы ногтей нередко игнорируются самими пострадавшими, лечение пускается на самотек или не выполняется совсем, что приводит к неприятным последствиям в виде осложнений, в числе которых:
- разрыв мягких тканей, вызванный избыточным объемом крови;
- инфицирование открытых ран с последующим гнойно-некротическим поражением мягких тканей;
- дистрофия ногтя в результате нарушения кровообращения, изменения структуры сосудов и разрастания соединительных тканей;
- отслойка ногтевой пластины или онихолизис;
- вросший ноготь;
- деформация ногтевой пластины.
Первая помощь при серьезных травмах ногтей
Последовательность медицинских процедур, которые должны быть выполнены в специализированных учреждениях – травмпунктах, медцентрах, больницах – определяются в зависимости от типа и характера кровоизлияния под ноготь. Мастер маникюра имеет право оказать лишь первую помощь, а именно:
- помочь снять украшения с поврежденного пальца;
- очистить рану от загрязнений;
- обработать антисептиком;
- приложить к ране компресс со льдом, который поможет уменьшить боль и остановить развитие кровоизлияния;
- при открытой ране – промыть травмированную поверхность перекисью водорода или хлоргексидином и остановить кровотечение, зафиксировав конечность в вертикальном положении;
- наложить стерильную повязку;
- предложить анальгетик для снижения болевого синдрома;
- дождаться скорой помощи.

Когда необходимо хирургическое вмешательство
Необходимость в хирургическом вмешательстве возникает в сложных ситуациях, а именно:
- при отрыве ногтя от ногтевого ложа;
- поражении более 25% ногтевой пластины;
- возникновении глубоких трещин на ногтях;
- наличии рваных ран;
- неестественном изгибе или деформации пальца.
Последовательность хирургической обработки ногтя
Хирургическая обработка ногтя проводится поэтапно:
- вводится местное анестезирующее средство;
- в области гематомы выполняется дренаж посредством прокола ногтевой поверхности для оттока скопившейся крови, снижения болевого синдрома и облегчения общего состояния пострадавшего;
- удаляются отслоившиеся части травмированного ногтя и подверженные некрозу мягкие ткани;
- для остановки кровотечения проводится прижигание кровоточащих сосудов коагулятором;
- рана зашивается;
- накладывается стерильная повязка;
- вводятся противовоспалительные препараты для профилактики гнойно-септических осложнений.

Последующее лечение осуществляется под наблюдением и в строгом соответствии с рекомендациями врача. О декоративном маникюре следует забыть до полного излечения, которое наступает минимум через 2 месяца, а иногда длится до полугода.
Что делать мастеру маникюра, если у клиента подногтевое кровоизлияние?
При незначительном потемнении под ногтем допустимо провести полный комплекс гигиенических и уходовых процедур, включая покрытие лаками или гель-лаками. Обработку поврежденного ногтя необходимо выполнять особенно осторожно, чтобы не причинить боль. В числе допустимых видов маникюра:
- аппаратный;
- классический;
- европейский;
- комбинированный;
- СПА.
От применения горячих ванночек и прогревания ногтевых пластин другими способами следует отказаться, чтобы не спровоцировать развитие кровоизлияния. Наращивание ногтя, использование накладных пластин и покрытие гель-лаком тоже нежелательно.
Клиента со сложной травмой и обширной площадью гематомы, сорванным или треснувшим ногтем, рваными ранами кожи у ногтевого ложа необходимо убедить обратиться к врачу.
Способы профилактики кровоизлияния под ноготь
Травмы, приводящие к возникновению подногтевых кровоизлияний, чаще всего происходят случайно или при выполнении непривычных видов деятельности: к примеру, забивания гвоздей, ремонта, участия в строительных и дачных работах. Гематом легко избежать, если быть осторожным и внимательным, не спешить, не оставлять пальцы в проемах открытых дверей, окон или в пасти играющего питомца, использовать перчатки при проведении ремонтных работ, надевать тесную модельную обувь только в торжественных ситуациях. Если травма все же была получена, следует принять экстренные меры, не дожидаясь развития кровоизлияния, – снять отек, приложить компресс и обратиться к врачу.
Гематома – что это такое
- направления
Неврология
Нейрореабилитационный центр
Эпилептологический центр
Реабилитация и физиотерапия
Лечение головной боли
Гинекология
Ортопедия
Психиатрия
Функциональная диагностика
Педиатрия
Ультразвуковая диагностика
Психология
Процедурный кабинет
Отоларингология
Терапия
Эндокринология
Кардиология
Ревматология
Урология
Аллергология
Ботулинотерапия
Нефрология
- услуги и цены
- специалисты
- клиника
- О клинике
- Новости
- Отзывы
- Вопрос-ответ
- Лицензии
- Реквизиты
- Надзорные органы
- Политика конфиденциальности
- контакты
Гематома представляет собой сгусток крови в теле человека. Кровоизлияние может находиться под слоем кожи, а также в мышечных волокнах, внутренних органах и даже коре головного мозга.
Кровоизлияние может находиться под слоем кожи, а также в мышечных волокнах, внутренних органах и даже коре головного мозга.
Существует множество причин кровоизлияний. Чаще всего гематома у человека появляется в результате травмы. Синяки и кровоподтеки появляются в результате ударов, падений, столкновений, уколов тонкими и острыми предметами. При наличии патологий в организме кровь может вытекать из сосудов и скапливаться в сгустки. Сопутствующими кровоизлиянию причинами могут быть тонкость сосудов, рацион бедный витаминами и минералами, заболевания сердечно-сосудистой системы.
Симптомы гематом
К симптомам гематом относят следующие состояния:
-
Болезненность места скопления крови; -
Небольшая припухлость в месте образования синяка; -
Изменение цвета кожи. Сначала кровоподтек может быть красным, затем синим и зеленоватым;
Сначала кровоподтек может быть красным, затем синим и зеленоватым;
-
Во время возникновения кровоизлияний во внутренних органах явным симптомом гематом является ощущение их сдавливания.
Способы диагностики кровоизлияний и методы лечения
Выбор метода лечения гематомы определяется специалистом после наружного осмотра тела. Самостоятельно принимать решение о приеме препаратов нельзя, это может привести к неприятным последствиям.
Врач диагностирует гематому после осмотра тела. Но далеко не всегда внешний осмотр позволяет сделать вывод о расположении и характере гематомы. Если кровоподтек находится глубоко внутри тела, в суставе либо внутренних органах, специалисту очень тяжело оценить его состояние, форму и предугадать последствия, к которым может привести кровоизлияние.
Чтобы диагностировать проблему и не допустить развития патологий врачи рекомендуют пациентам прохождение диагностического обследования в медицинском центре, которое может состоять из следующих процедур:
-
Ультразвуковое исследование внутренних органов или сосудов, в зависимости от места расположения кровоизлияния; -
КТ или МРТ для определения локализации и размера гематомы; -
Пункция – процедура взятия ткани с помощью тонкой иглы. Такую процедуру чаще всего делают при необходимости обнаружения и диагностики гематомы в коленном суставе. Ведь очень часто после травм в коленном суставе скапливается кровь.
Такую процедуру чаще всего делают при необходимости обнаружения и диагностики гематомы в коленном суставе. Ведь очень часто после травм в коленном суставе скапливается кровь.
Наши специалисты
ИсаеваАлеся Васильевна
Детский ортопед
Стаж: 17 лет
ВасюковВячеслав Анатольевич
Ортопед, травматолог
Стаж: 27 лет
Лечение заболевания «Гематома» в нашем центре
| group | Номенклатура | Номенклатура | Цена | Цена |
|---|
Все цены
Запишитесь на прием
имеются противопоказания необходима консультация специалиста
Записаться на прием
Записаться на прием
Условия соглашения
Я согласен на обработку личных данных
Задать вопрос
Спасибо 🙂
Ваша заявка принята!
В ближайшее время сотрудник центра свяжется с вами
Произошла ошибка!
Повторите запрос позже!
Или сообщите администртору сайта
Синдром Ахенбаха (пароксизмальная гематома пальца)
Обзор
. 2019 августа; 24 (4): 361-366.
2019 августа; 24 (4): 361-366.
дои: 10.1177/1358863X19849627.
Epub 2019 4 июня.
Алехандро Годой
1
, Альдо Хьюго Табарес
1
2
Принадлежности
- 1 1 Служба тромбоза и сосудистой медицины, Госпиталь частного университета Кордовы, Кордова, Аргентина.
- 2 2 Instituto de Ciencias Biomédicas de Córdoba (IUCBC), Hospital Privado Universitario de Córdoba, Кордова, Аргентина.
PMID:
31159682
DOI:
10.
 1177/1358863С19849627
1177/1358863С19849627
Обзор
Алехандро Годой и др.
Васк Мед.
2019 авг.
. 2019 августа; 24 (4): 361-366.
дои: 10.1177/1358863X19849627.
Epub 2019 4 июня.
Авторы
Алехандро Годой
1
, Альдо Хьюго Табарес
1
2
Принадлежности
- 1 1 Служба тромбоза и сосудистой медицины, Госпиталь частного университета Кордовы, Кордова, Аргентина.
- 2 2 Instituto de Ciencias Biomédicas de Córdoba (IUCBC), Hospital Privado Universitario de Córdoba, Кордова, Аргентина.

PMID:
31159682
DOI:
10.1177/1358863X19849627
Абстрактный
Синдром Ахенбаха (пароксизмальная гематома пальца) относится к состоянию, при котором у пациента возникают эпизодические боли и отек в одном или нескольких пальцах с последующим появлением гематомы на ладонной стороне проксимальных фаланг пальцев. Синдром Ахенбаха — это доброкачественное состояние неизвестной этиологии, при котором продромальные симптомы, такие как боль, покалывание и зуд, могут возникать за несколько минут или часов до появления изменения цвета. Подкожное кровотечение обычно останавливается спонтанно или после местного надавливания. Изменения цвета обычно исчезают в течение нескольких дней без постоянных последствий. Диагноз синдрома Ахенбаха основывается строго на его клинических признаках, поскольку результаты всех рутинных исследований обычно нормальны. Врачи должны знать об этом заболевании, чтобы информировать своих пациентов о его благоприятном прогнозе и избегать ненужных анализов.
Диагноз синдрома Ахенбаха основывается строго на его клинических признаках, поскольку результаты всех рутинных исследований обычно нормальны. Врачи должны знать об этом заболевании, чтобы информировать своих пациентов о его благоприятном прогнозе и избегать ненужных анализов.
Ключевые слова:
синдром Ахенбаха; синий палец; пароксизмальная пальцевая гематома; фиолетовая цифра; венозное кровотечение.
Похожие статьи
Новый взгляд на синдром Ахенбаха: пароксизмальная гематома пальца может иметь генетическую связь.
Харнараян П., Рамдасс М.Дж., Ислам С., Нарайнсингх В.
Харнараян П. и др.
Управление рисками для здоровья Vasc. 2021 14 декабря; 17:809-816. doi: 10.2147/VHRM.S342847. Электронная коллекция 2021.
Управление рисками для здоровья Vasc. 2021.PMID: 34934323
Бесплатная статья ЧВК.
Рассмотрение.
Пароксизмальная пальцевая гематома (синдром Ахенбаха).
Сига Б., Жослен Л., Гатфосс М., Фардет Л.
Сига Б. и др.
Энн Дерматол Венерол. 2016 февраль; 143(2):130-3. doi: 10.1016/j.annder.2015.10.597. Epub 2016 7 января.
Энн Дерматол Венерол. 2016.PMID: 26774542
Французский.
Пароксизмальная пальцевая гематома (синдром Ахенбаха).
Штилер В., Хайнце-Верлиц К.
Стилер В. и др.
Hautarzt. 1990 г., май; 41(5):270-1.
Hautarzt. 1990.PMID: 2373612
Немецкий.
Случай синего пальца — синдром Ахенбаха.
Вудс М., Ифтихар С.
Вудс М. и др.
и др.
R I Med J (2013). 2020 1 декабря; 103 (10): 27-28.
R I Med J (2013). 2020.PMID: 33261230
Спинальная гематома: обзор литературы с метаанализом 613 пациентов.
Креппель Д., Антониадис Г., Силинг В.
Креппель Д. и соавт.
Neurosurge Rev. 2003 Январь; 26 (1): 1-49. doi: 10.1007/s10143-002-0224-y. Epub 2002, 24 сентября.
Нейрохирург Ред. 2003.PMID: 12520314
Рассмотрение.
Посмотреть все похожие статьи
Цитируется
Пароксизмальная гематома пальца — вероятное сосудистое расстройство в состоянии после COVID-19: две презентации клинических случаев.
Абрашев Г., Ананьев Ж., Георгиева Е.
Абрашев Х. и др.
Медицина (Каунас). 2022 10 июля; 58 (7): 915. doi: 10.3390/medicina58070915.
doi: 10.3390/medicina58070915.
Медицина (Каунас). 2022.PMID: 35888634
Бесплатная статья ЧВК.Рассмотрение.
Синдром Ахенбаха: серия случаев.
Азарфар А., Бег С.
Азарфар А. и др.
Куреус. 2022 3 марта; 14 (3): e22824. doi: 10.7759/cureus.22824. Электронная коллекция 2022 март.
Куреус. 2022.PMID: 35382203
Бесплатная статья ЧВК.Новый взгляд на синдром Ахенбаха: пароксизмальная гематома пальца может иметь генетическую связь.
Харнараян П., Рамдасс М.Дж., Ислам С., Нарайнсингх В.
Харнараян П. и др.
Управление рисками для здоровья Vasc. 2021 14 декабря; 17:809-816. doi: 10.2147/VHRM.S342847. Электронная коллекция 2021.
Управление рисками для здоровья Vasc. 2021.PMID: 34934323
Бесплатная статья ЧВК.
Рассмотрение.
Синдром Ахенбаха.
Гомес Х.Ф., Мендес Х., Донэйр Д., Феррейра М.
Гомеш Дж. Ф. и соавт.
BMJ Case Rep. 7 сентября 2020 г .; 13 (9): e238156. doi: 10.1136/bcr-2020-238156.
Представитель BMJ, 2020 г.PMID: 32
5
Бесплатная статья ЧВК.Аннотация недоступна.
Типы публикаций
термины MeSH
Синдром Ахенбаха: признанная генетическая связь. Они кажутся сосудистыми неотложными состояниями, но проходят сами по себе, обычно без побочных эффектов или длительной инвалидности. Иногда врачи назначают пациентам антикоагулянтную (разжижающую кровь) терапию, но результат тот же.
 Хотя не было известной причины, недавние генетические маркеры идентифицировали определенные человеческие гены, связанные с этим заболеванием. Следует отметить, что эти гены кодируют пути свертывания крови, а также белки, реагирующие на острую фазу. Это может помочь объяснить наблюдаемые клинические проявления и то, почему страдают только определенные пациенты, будучи генетически предрасположенными.
Хотя не было известной причины, недавние генетические маркеры идентифицировали определенные человеческие гены, связанные с этим заболеванием. Следует отметить, что эти гены кодируют пути свертывания крови, а также белки, реагирующие на острую фазу. Это может помочь объяснить наблюдаемые клинические проявления и то, почему страдают только определенные пациенты, будучи генетически предрасположенными.
Введение
Синдром Ахенбаха — редкое состояние, при котором пациенты описывают внезапное, болезненное и тревожное изменение цвета одного или нескольких пальцев руки. 1 Несмотря на то, что заболевание числится редким, оно достаточно регулярно встречается в медицинской практике. 2 чаще встречается у женщин. 3 Описано немецким врачом Вальтером Ахенбахом в 1958 г., 4 это заболевание имеет драматические проявления, но имеет довольно доброкачественное течение и разрешается без лечения в течение нескольких дней. 5 Первоначально это похоже на неотложное состояние травматического, ишемического или гематологического происхождения, но пациенты обычно отрицают какую-либо серьезную травму в анамнезе. Однако они могут допустить тривиальный физический контакт, такой как домашние дела, что не может объяснить его внезапное, болезненное и драматическое появление. В настоящее время имеется достаточно доказательств, чтобы предположить, что это заболевание может иметь семейную связь из-за как экспериментальных генетических исследований, так и клинических случаев среди ближайших членов семьи.
Однако они могут допустить тривиальный физический контакт, такой как домашние дела, что не может объяснить его внезапное, болезненное и драматическое появление. В настоящее время имеется достаточно доказательств, чтобы предположить, что это заболевание может иметь семейную связь из-за как экспериментальных генетических исследований, так и клинических случаев среди ближайших членов семьи.
Чтобы расширить этот обзор, мы представляем для сравнения случаи синдрома Ахенбаха (три) на тропических карибских островах Тринидад и Тобаго и (два) случая в Соединенном Королевстве (Великобритания). Насколько нам известно, он ранее не был описан в Карибском регионе.
Материалы
Соединенное Королевство (Великобритания) Случаи
68-летний мужчина европеоидной расы обратился с внезапной болью и кровоподтеком вдоль ладонной поверхности безымянного пальца правой руки. Травмы в анамнезе не было, он испытывал дискомфорт, затем легкую боль с небольшим проксимальным отеком. Кровоподтеки, которые носили пурпурный характер, стали менее заметными в течение следующих 12 часов.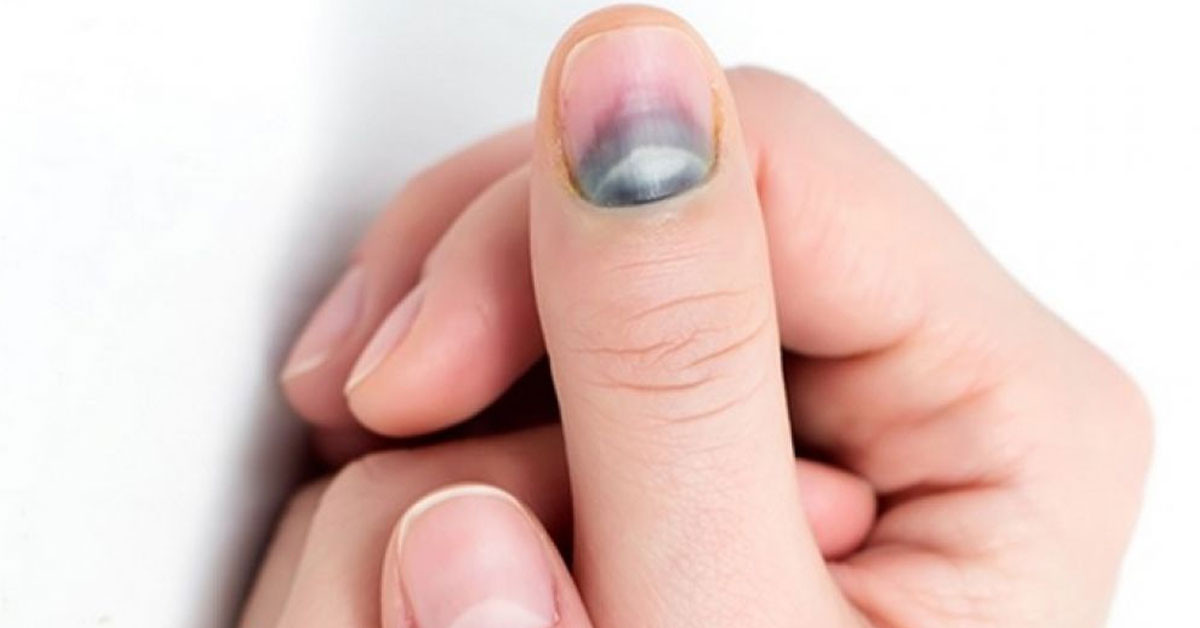 Все исследования крови, включая коагуляцию и скрининг на гемофилию, были нормальными, в то время как дуплексное сканирование (допплер+УЗИ) не выявило аномалий кровотока, тромбов или сосудистых аномалий, а эхокардиография не выявила вегетации клапана и образования тромбов.
Все исследования крови, включая коагуляцию и скрининг на гемофилию, были нормальными, в то время как дуплексное сканирование (допплер+УЗИ) не выявило аномалий кровотока, тромбов или сосудистых аномалий, а эхокардиография не выявила вегетации клапана и образования тромбов.
48-летняя домохозяйка из европеоидной расы жаловалась на боль и кровоподтеки на среднем пальце правой руки, травм в анамнезе не было. У нее был болезненный, холодный, синюшный палец, и он выглядел настолько ишемическим, что ее обследовали дополнительно, так как подозревали заболевание артерий. Была запрошена DSA-ангиограмма, но отклонений не наблюдалось. Состояние разрешилось спонтанно, хотя она получала внутривенную инфузию гепарина в течение примерно 12 часов. У нее не было аномальных анализов крови, и она была выписана без проблем. Год спустя она была повторно госпитализирована с аналогичными симптомами, но остановилась на консервативном лечении, и больше эпизодов не было.
Карибский бассейн (Тринидад и Тобаго) Случаи
67-летняя домохозяйка азиатско-индийского происхождения поступила с кровоподтеками на среднем и безымянном пальцах с небольшой болью, но без отека.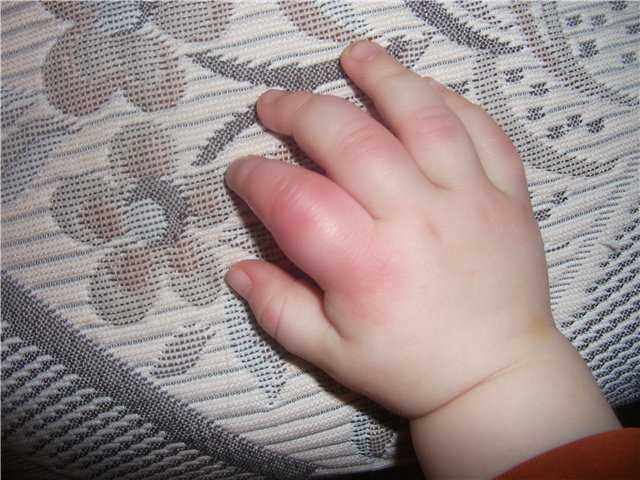 Она была госпитализирована для лечения, но все исследования крови, а также эхокардиография и дуплексное сканирование оказались отрицательными. Ей был назначен подкожно низкомолекулярный гепарин, но ее симптомы исчезли в течение 72 часов, и она была выписана без рецидива симптомов.
Она была госпитализирована для лечения, но все исследования крови, а также эхокардиография и дуплексное сканирование оказались отрицательными. Ей был назначен подкожно низкомолекулярный гепарин, но ее симптомы исчезли в течение 72 часов, и она была выписана без рецидива симптомов.
65-летний пенсионер азиатско-индийского происхождения поступил с жалобами на обесцвечивание и опухание безымянного и среднего пальцев [Рисунок 1]. Все проведенные гематологические, визуализирующие (дуплексное сканирование) и кардиологические исследования были в норме. Хотя его симптомы исчезли в течение 48 часов, ему были назначены профилактические дозы низкомолекулярного гепарина подкожно, и он был выписан без рецидива [рис. 2].
Рисунок 1 Ушиб проксимальной и средней фаланг среднего пальца (синяя стрелка) и безымянного пальца (желтая стрелка) с сохранением верхушки (красная стрелка). |
Рисунок 2 Вид сзади, показывающий отек (фиолетовая стрелка) средней фаланги пальца. |
30-летний клерк-правша обратился с жалобами на боль и отек указательного пальца левой руки. Он курил 15 лет, но не сообщил о травмах. У него заподозрили эпизод ишемии вследствие тромбоза, возможно, из-за длительного курения. Все анализы крови (включая гемоглобин, количество тромбоцитов, СОЭ, скрининг тромбофилии и антинуклеарный фактор) были отрицательными, его допплерография (дуплекс) была нормальной от левой подмышечной артерии до левой ладонной дуги без признаков тромбоза или утолщения стенки интимы. Пиковые систолические скорости внутри сосудов были в пределах нормы. Он был дополнительно обследован с помощью КТ-ангиограммы левой верхней конечности от левой подключичной до запястья и не показал ни тромбозов, ни дефектов наполнения, при этом все визуализированные сосуды выглядели нормальными, но было случайное небольшое субсантиметровое расширение вдоль ладонной дуги. Считалось, что это было причиной его появления, но не было никаких признаков дистальной эмболии, какого-либо дефекта наполнения или тромбоза.
Ему сделали пункционную биопсию кожи левого указательного пальца. Это показало гиперкератоз эпителия и множественные эктактические капилляры в дермальном слое, а также некоторую экстравазацию эритроцитов из этих сосудов в дерму. Это предполагает некоторую степень ломкости сосудов без признаков тромбоза [Рис. 3 и 4].
Рисунок 3 Биопсия кожи: микроскопия с малым увеличением показывает гиперкератоз эпидермиса (синяя стрелка) и множественные эктактические капилляры в дерме (черные стрелки). |
Рисунок 4 Биопсия кожи: сильное микроскопическое увеличение, показывающее тонкостенный эктактический сосуд (черная стрелка), точку экстравазации (красная стрелка) и эритроциты в дерме (фиолетовая стрелка). |
Принимая во внимание этих пяти пациентов, первые два были замечены в Ноттингеме, Великобритания, остальные три в Сан-Фернандо, Тринидад и Тобаго. Все они, как правило, были пациентами среднего возраста, состоящими из двух мужчин и двух женщин, у одного молодого (30-летнего) мужчины у каждого были отрицательные результаты исследований, а у одного (48-летняя домохозяйка из Великобритании) был рецидив через год без последствий. По-видимому, у этих людей не наблюдается никаких клинических различий в различных климатических условиях.
Все они, как правило, были пациентами среднего возраста, состоящими из двух мужчин и двух женщин, у одного молодого (30-летнего) мужчины у каждого были отрицательные результаты исследований, а у одного (48-летняя домохозяйка из Великобритании) был рецидив через год без последствий. По-видимому, у этих людей не наблюдается никаких клинических различий в различных климатических условиях.
Все пациенты этой серии согласились принять участие в этом исследовании, полностью осознавая, что оно будет опубликовано, и также было получено согласие на публикацию фотографических изображений двух пациентов.
Обсуждение
Синдром Ахенбаха — это состояние неизвестной этиологии, которое проявляется неотложным состоянием сосудов. Поступают пациенты с анамнезом, похожим на острое ишемическое событие, с болью и изменением цвета пальцев одной руки. 1 Назван в честь немецкого терапевта Вальтера Ахенбаха в 1958 году, 4 это заболевание протекает остро, но проходит без лечения в сроки от 2 до 14 дней. 3 Сильная женская склонность с преобладанием среднего возраста. 5 Он был точно описан как апоплексия пальца или пароксизмальная гематома кисти (Singer, 1962) 6 , а затем пароксизмальная гематома пальца (Stieler, 1990). 7 В Великобритании о нем впервые сообщили дерматологи (Лейтон и Коттерилл, 19 лет).92), который описал ее как спонтанно индуцированную гематому. 8 Недавние данные (2021 г.) позволяют предположить, что в настоящее время может существовать семейная тенденция, поскольку о ней сообщалось в двух поколениях одной семьи.
3 Сильная женская склонность с преобладанием среднего возраста. 5 Он был точно описан как апоплексия пальца или пароксизмальная гематома кисти (Singer, 1962) 6 , а затем пароксизмальная гематома пальца (Stieler, 1990). 7 В Великобритании о нем впервые сообщили дерматологи (Лейтон и Коттерилл, 19 лет).92), который описал ее как спонтанно индуцированную гематому. 8 Недавние данные (2021 г.) позволяют предположить, что в настоящее время может существовать семейная тенденция, поскольку о ней сообщалось в двух поколениях одной семьи.
Он обычно односторонний и поражает ладонные поверхности проксимальных, 9 средних и иногда дистальных фаланг 10 с конечным поражением. 11 Чаще всего поражаются средний и безымянный пальцы, но мизинец, указательный 10 и большой палец 12 могут быть задействованы как по отдельности, так и в комбинации. Дополнительные признаки могут включать парестезии, цианоз, отек, зуд, похолодание, а также затруднение движений в суставах. 13 Первоначальное описание включало гематому подушечки пальца с сопутствующим отеком. 6
13 Первоначальное описание включало гематому подушечки пальца с сопутствующим отеком. 6
Могут быть продромальные симптомы, такие как боль, покалывание и зуд, до начала кровотечения и синяков. 12 Боль (или ломота) в пальце сопровождается посинением и может возникать в период от нескольких минут до нескольких часов до изменения цвета. 9 Травма в анамнезе отсутствует, обычно проходит через 4–7 дней без остаточных явлений. 9,14 Хотя заболевание часто описывается как рецидивирующее, 12 это не является постоянным признаком, но некоторые пациенты сообщают о повторных эпизодах каждые 2-3 месяца после незначительной травмы, такой как выполнение домашних дел. 12 Клинические данные наших пациентов в двух разных странах оказались одинаковыми и в целом, как описано в других сериях [Таблица 1].
Таблица 1 Синдром Ахенбаха: признаки, симптомы, особенности, варианты и исходы |
Несмотря на то, что случаи проходят сами по себе, симптомы драматические и тревожные для большинства пациентов, и их направляют к сосудистым хирургам с подозрением на скорое сосудистое бедствие. 1 При синдроме Ахенбаха проводятся многие физические обследования, включая тест Аллена для проверки основного кровоснабжения руки и лодыжечно-плечевой индекс (ЛПИ), сравнивающий артериальное давление в верхних и нижних конечностях, но оба они в норме. Пульс лучевой и локтевой костей, наполнение пальцевых капилляров и пульсоксиметрия также не показывают отклонений, а системные симптомы и признаки, наблюдаемые в коллагеновых сосудах, и связанные с ними нарушения отсутствуют. 2 Все рутинные исследования крови, анализы на коагуляцию и тромбофилию также обычно находятся в пределах нормы. 14,15
1 При синдроме Ахенбаха проводятся многие физические обследования, включая тест Аллена для проверки основного кровоснабжения руки и лодыжечно-плечевой индекс (ЛПИ), сравнивающий артериальное давление в верхних и нижних конечностях, но оба они в норме. Пульс лучевой и локтевой костей, наполнение пальцевых капилляров и пульсоксиметрия также не показывают отклонений, а системные симптомы и признаки, наблюдаемые в коллагеновых сосудах, и связанные с ними нарушения отсутствуют. 2 Все рутинные исследования крови, анализы на коагуляцию и тромбофилию также обычно находятся в пределах нормы. 14,15
Иногда проводят визуализацию в виде дуплексного сканирования и ангиографии (как в нашем случае), но ни стенозов, ни окклюзий, ни тромбозов, ни признаков эмболии никогда не выявляют. 12 Эхокардиография, 24-часовая электрокардиограмма и даже капилляроскопия, проводимые в специализированных отделениях, обычно дают отрицательный результат. 14–16 При отсутствии системных признаков, таких как лихорадка, артериальная гипертензия, дефицит пульса и некроз тканей, диагноз ставится клинически 13 [Таблица 1].
В нашей серии все исследования крови, включая скрининг на тромбофилию, СОЭ и ревматоидный скрининг, были нормальными у всех пациентов [Таблица 2]. Визуализационные исследования были в пределах нормы, за исключением случайной находки в последнем случае, когда было отмечено аневризматическое расширение проксимальной ладонной дуги (<0,8 см). Первоначально предполагалось, что это является причиной изменения цвета, но не было никаких дистальных изменений, ни окклюзий, ни дефектов наполнения, ни признаков тромбоза.
Таблица 2 Пациенты, исследования и результаты |
Поскольку диагноз основывается на клинических данных, поскольку результаты исследований полностью нормальны, 12 клиницисты должны исключить другие причины, такие как феномен Рейно, синдром компрессии грудной апертуры (TOCS), полицитемию, 15 и исключить использование препараты, такие как алкалоиды спорыньи (используются при мигрени). Лечение включает в себя успокоение пациента, поскольку беспокойство, вызванное болью и тревожным внешним видом, обычно является значительным.
Лечение включает в себя успокоение пациента, поскольку беспокойство, вызванное болью и тревожным внешним видом, обычно является значительным.
Одним из немногих исследований, дающих полезную информацию, является пункционная биопсия кожи. Постоянной гистологической находкой здесь является наличие эритроцитов в дерме (а иногда и за ее пределами) с нормальными кровеносными сосудами. Это эквивалентно кожному кровоизлиянию с интактными стенками сосудов, 13 , но иногда также могут присутствовать гиперкератоз и паракератоз. 16 Итак, на гистологическом уровне видна степень ломкости капилляров с экстравазацией эритроцитов в дерму (как у нашего пациента №5). У наших первых четырех пациентов не было биопсии кожи, поскольку в то время это не применялось на практике, а доказательства ее использования появились только в течение последних двух лет (Watanabe, 2019).; Ашрафзаде 2020). Это расследование помогло только самому последнему делу (дело № 5, 2021 г.). Это подтвердило наличие гиперкератоза эпидермиса и широко распространенных эктактических капилляров в дерме (рис. 3), что является одним из характерных признаков синдрома Ахенбаха. В дополнение к этому другой особенностью является экстравазация эритроцитов предположительно из-за ломкости этих эктактических сосудов в слой дермы [Рисунок 4]. Это можно диагностировать с помощью капилляроскопии. 17
3), что является одним из характерных признаков синдрома Ахенбаха. В дополнение к этому другой особенностью является экстравазация эритроцитов предположительно из-за ломкости этих эктактических сосудов в слой дермы [Рисунок 4]. Это можно диагностировать с помощью капилляроскопии. 17
Эта хрупкость, связанная либо с незначительной травмой, либо спонтанно вызывающая экстравазацию эритроцитов, наблюдается у нашего пятого пациента и объясняет изменение цвета и боль, а также разрешение симптомов. Однако нет никаких признаков скопления эритроцитов или повышенного отложения фибрина, чтобы предположить тромбоз внутри или снаружи сосудов.
С точки зрения этиологии, недавние данные (июнь 2021 г.) выявили семейную связь: три случая произошли в одной семье в двух последовательных поколениях. 18 Наличие нескольких случаев в одной семье указывает на то, что может существовать генетическая связь, и, хотя это первый подобный отчет, для подтверждения этой связи необходимо провести корреляцию с экспериментальными (генетическими) данными.
Научные данные показали, что уже установлена связь с геном, который, как теперь считается, связан с синдромом Ахенбаха. 19 Хотя он связан с тромбозом, а не с ломкостью капилляров, было обнаружено, что ген F3 19 связан с ним через пути образования фибринового сгустка посредством каскадов комплемента и коагуляции. Ген F3 кодирует коагуляционный фактор III, а также тканевой фактор, хотя экспериментально сила взаимосвязи слаба (уровень достоверности 1 из 5).
Ген F2 (фактор свертывания крови II, тромбин) и ген СРБ (С-реактивный белок) также связаны с этим синдромом. Участвующие биологические процессы включают свертывание крови (гены F3/F2), гемостаз (гены F3/F2), а также реакцию острой фазы (гены F2/CRP), а на молекулярном уровне функции включают активность эндопептидазы серинового типа (F3 и гены F2). 19
Существует много других заболеваний, связанных с синдромом Ахенбаха из-за экспериментальной связи с генами F3 и CRP, таких как синдром подключичного обкрадывания, полиневропатия критических состояний, аутоиммунное заболевание крови и стенокардия. Конкретной информации пока нет, поэтому, хотя гены F3 и F2 связаны с тромбозом, точная природа взаимосвязи не выяснена, и связь все еще находится на низком уровне. Кроме того, клиническая природа синдрома Ахенбаха, по-видимому, заключается в ломкости капилляров с экстравазацией эритроцитов, а не в тромбозе. Это подтверждается гистологическими образцами, взятыми при биопсии, которые подтверждают эти данные [Рисунок 3]. Действительно, визуализация сосудов никогда не выявляет никаких аномалий, таких как тромбозы, дефекты наполнения или утолщение интимы, но хорошее затемнение подключичных, подмышечных, плечевых артерий и артерий предплечья и терминальных сосудов с нормальными пиковыми систолическими скоростями, как в нашей серии [Таблица 2].
Конкретной информации пока нет, поэтому, хотя гены F3 и F2 связаны с тромбозом, точная природа взаимосвязи не выяснена, и связь все еще находится на низком уровне. Кроме того, клиническая природа синдрома Ахенбаха, по-видимому, заключается в ломкости капилляров с экстравазацией эритроцитов, а не в тромбозе. Это подтверждается гистологическими образцами, взятыми при биопсии, которые подтверждают эти данные [Рисунок 3]. Действительно, визуализация сосудов никогда не выявляет никаких аномалий, таких как тромбозы, дефекты наполнения или утолщение интимы, но хорошее затемнение подключичных, подмышечных, плечевых артерий и артерий предплечья и терминальных сосудов с нормальными пиковыми систолическими скоростями, как в нашей серии [Таблица 2].
Эти экспериментальные данные и наличие у нескольких членов семьи диагноза синдрома Ахенбаха, 18 , подтверждают наличие генетической основы этого заболевания, даже если в настоящее время она не является убедительной. 20
Заключение
Синдром Ахенбаха — это заболевание, при котором резкое, болезненное изменение цвета одного или нескольких пальцев саморазрешается при отрицательных результатах анализов крови и изображений, но не имеет известной этиологии.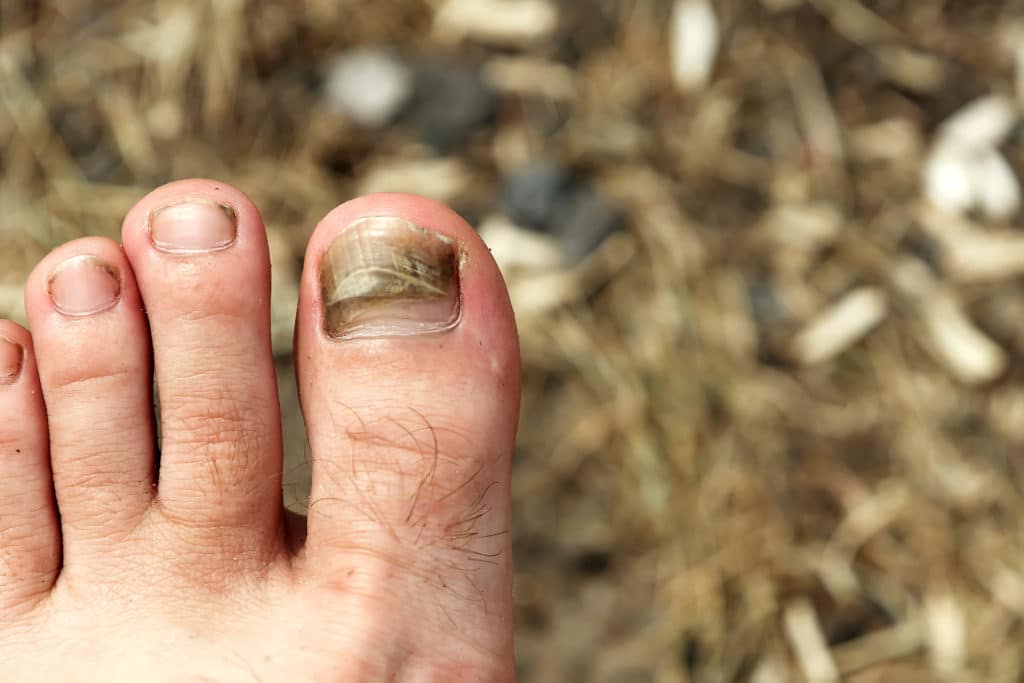 Иногда он рецидивирует, но не имеет последствий и не связан с заболеваемостью или смертностью. Он описан здесь у населения Карибского бассейна, где клинические случаи сравнимы с теми, что наблюдаются в умеренном климате. Недавние данные свидетельствуют о том, что может существовать генетический компонент, и ген F3 вместе с генами F2 и CRP считаются возможными связями. При дальнейших исследованиях можно будет выяснить, есть ли усиление этой генетической связи.
Иногда он рецидивирует, но не имеет последствий и не связан с заболеваемостью или смертностью. Он описан здесь у населения Карибского бассейна, где клинические случаи сравнимы с теми, что наблюдаются в умеренном климате. Недавние данные свидетельствуют о том, что может существовать генетический компонент, и ген F3 вместе с генами F2 и CRP считаются возможными связями. При дальнейших исследованиях можно будет выяснить, есть ли усиление этой генетической связи.
Согласие и одобрение со стороны этики
Информированное согласие было получено от всех пациентов, участвовавших в этой серии, на публикацию сведений о случаях и изображений. Институциональная проверка была запрошена у Комитета по биоэтике Больницы общего и клинического профиля Сан-Фернандо/Юго-Западного регионального управления здравоохранения, но не требуется для этой обзорной статьи. Это исследование было проведено в соответствии с Хельсинкской декларацией.
Вклад авторов
Все авторы внесли значительный вклад в представленную работу, будь то концепция, план исследования, выполнение, сбор данных, анализ и интерпретация или во всех этих областях; принимал участие в составлении, редактировании или критическом рецензировании статьи; дал окончательное одобрение версии для публикации; согласовали журнал, в который была подана статья; и соглашаетесь нести ответственность за все аспекты работы.
Финансирование
Авторы не получали финансирования для этой статьи.
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов при публикации этой статьи.
Ссылки
1. Рибейро Ф., Авейро М., Леал М., Валенте Т., Хесус Г. Острый синий палец: случай синдрома Ахенбаха. Eur J Case Rep Intern Med . 2019;6(9):001231. doi:10.12890/2019_001231
2. Takeuchi H, Uchida HA, Okuyama Y, Wada J. Острые идиопатические синюшные пальцы: молодой человек с синдромом Ахенбаха. BMJ Case Rep . 2016; 2016: 10.1136/bcr-2016-214491. doi:10.1136/bcr-2016-214491
3. Kordzadeh A, Caine PL, Jonas A, et al. Является ли синдром Ахенбаха неотложной хирургической помощью? Систематический обзор. Eur J Trauma Emerg Surg . 2016;42:439–443. doi:10.1007/s00068-015-0610-0
4. Achenbach W. Приступообразная гематома руки. Медицинское . 1958;52(27):2138–2140.
5. Ахмед З., Эльмаллах А., Эльнагар М. , Даудалл Дж., Барри М., Шихан С.Дж. Болезненный синий синдром Фингера-Ахенбаха: два клинических случая. Короткий номер EJVES . 2018;40:1–2. doi:10.1016/j.ejvssr.2018.05.008
, Даудалл Дж., Барри М., Шихан С.Дж. Болезненный синий синдром Фингера-Ахенбаха: два клинических случая. Короткий номер EJVES . 2018;40:1–2. doi:10.1016/j.ejvssr.2018.05.008
6. Зингер Р. О симптомах и диагностике апоплексии пальцев (приступообразная гематома кисти). Вена Клин Вохеншр . 1962; 74: 741–743.
7. Stieler W, Heinze-Werlitz C. Пароксизмальная гематома пальца (синдром Ахенбаха) [Пароксизмальная гематома пальца (синдром Ахенбаха)]. Hautarzt . 1990;41(5):270–271. [Немецкий].
8. Лейтон А.М., Коттерилл Дж.А. Случай синдрома Ахенбаха. Clinc Exp Дерматол . 1993;18(1):60. doi:10.1111/j.1365-2230.1993.tb00970.x
9. Годой А., Табарес А.Х. Синдром Ахенбаха (пароксизмальная пальцевая гематома). Васк Мед . 2019;24(4):361–366. doi:10.1177/1358863X19849627
10. Ада Ф., Касимзаде Ф. Анализ 24 пациентов с синдромом Ахенбаха. Чемоданы World J Clin . 2019;7(10):1103–1110. doi:10.12998/wjcc.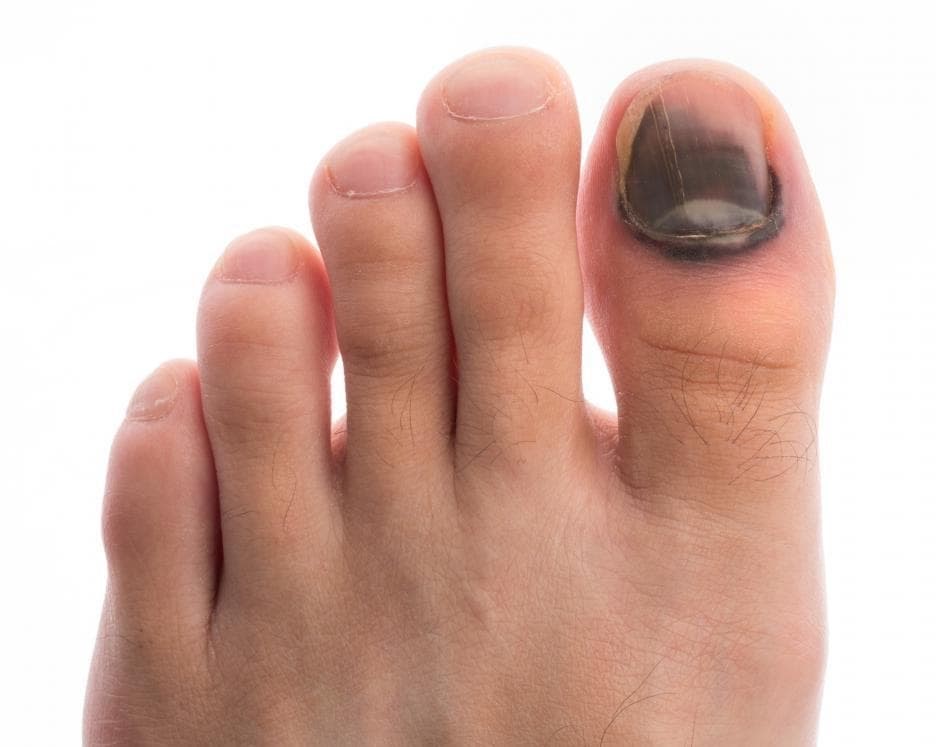 v7.i10.1103
v7.i10.1103
11. Yie K. Синдром Ахенбаха: доброкачественная болезненная синюшность пальца с сохранением кончика. Специалист по Vasc Инт. . 2019;35(4):251–253. doi:10.5758/vsi.2019.35.4.251
12. Мишра П., Джайн А., Сен С., Маджумдар Б. Рецидивирующие кровотечения и синяки над мизинцем: диагностическая загадка! Индиан Дж Дерматол . 2015;60(6):632–633. doi:10.4103/0019-5154.169155
13. Ашрафзаде С., Сюэ Ю., Хорн Т.Д., Корман Дж.Б. Случай болезненного синего большого пальца. Представитель JAAD . 2020;6(10):1053–1055. doi:10.1016/j.jdcr.2020.06.045
14. Khaira HS, Rittoo D, Vohra RK, Smith SR. Неишемический синий палец. Ann R Coll Surg Engl . 2001;83(3):154–157. PMID: 11432130; PMCID: PMC2503579.
15. Коуэн Р., Ричардс Т., Дхармадаса А., Ханда А., Перкинс Дж.М. Острый синий палец: лечение и исход. Ann R Coll Surg Engl . 2008;90(7):557–560. doi:10.1308/003588408X318237
16. Watanabe S, Hashiguchi N, Kobayashi H.

 Через 1-2 дня болевые ощущения полностью проходят, а красное пятно, занимающее не больше 25% поверхности ногтя, постепенно темнеет, обретая синеватый или фиолетовый оттенок;
Через 1-2 дня болевые ощущения полностью проходят, а красное пятно, занимающее не больше 25% поверхности ногтя, постепенно темнеет, обретая синеватый или фиолетовый оттенок; Через некоторое время ноготь полностью отделяется от ногтевого ложа. Сохранить ногтевую пластину невозможно. Существует возможность расслоения и деформации ногтя в процессе роста и развития хронической ониходистрофии;
Через некоторое время ноготь полностью отделяется от ногтевого ложа. Сохранить ногтевую пластину невозможно. Существует возможность расслоения и деформации ногтя в процессе роста и развития хронической ониходистрофии;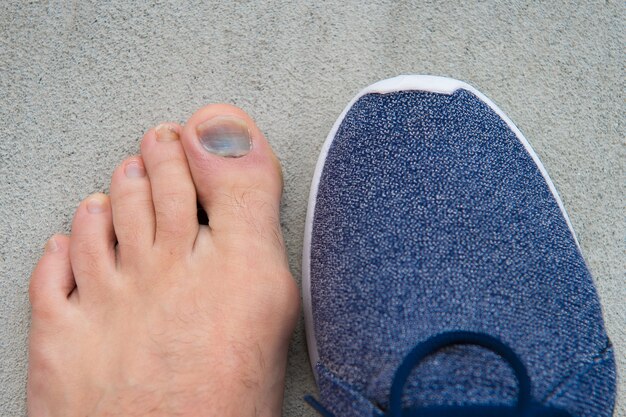

 Сначала кровоподтек может быть красным, затем синим и зеленоватым;
Сначала кровоподтек может быть красным, затем синим и зеленоватым;
 Такую процедуру чаще всего делают при необходимости обнаружения и диагностики гематомы в коленном суставе. Ведь очень часто после травм в коленном суставе скапливается кровь.
Такую процедуру чаще всего делают при необходимости обнаружения и диагностики гематомы в коленном суставе. Ведь очень часто после травм в коленном суставе скапливается кровь.
 1177/1358863С19849627
1177/1358863С19849627

 и др.
и др.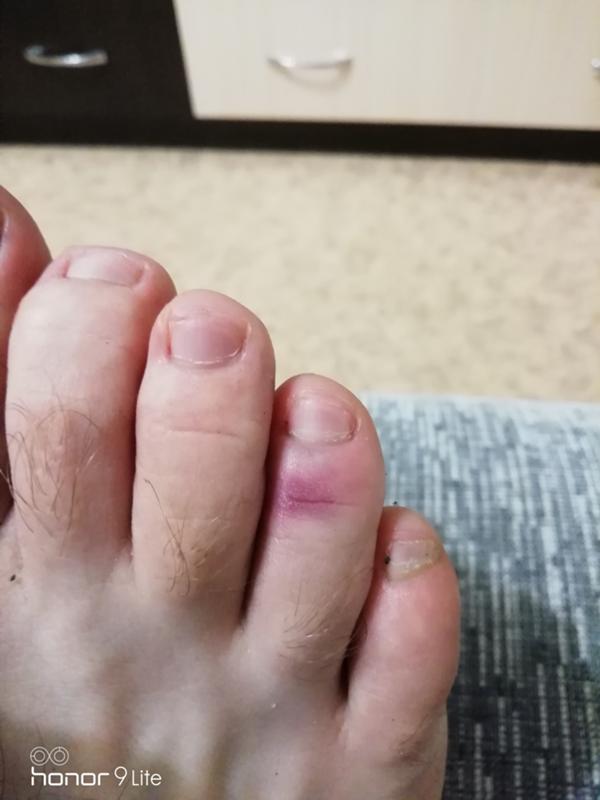 doi: 10.3390/medicina58070915.
doi: 10.3390/medicina58070915.