Содержание
11 упражнений для стоп при вальгусной деформации
Гимнастика при вальгусной деформации стопы 25.10.2019 14:20
Вальгусная деформация стопы – очень неприятное патологическое изменение, которое несет не только эстетический дискомфорт, но и массу болевых ощущений. Вальгусная деформация – это болезнь, которая проявляется непосредственно в искривлении фалангового сустава большого пальца ноги.
Из-за такого искривления деформируются и все остальные пальцы на ногах. При вальгусной деформации человек не может носить обычную обувь, так как у основания большого пальца образуется шишка. При ходьбе она трется об обувь, доставляет массу неудобств и ноющую боль. Вальгусная стопа видна по таким симптомам:
- увеличение косточки на ноге возле первого пальца;
- утомляемость ног;
- проблемы с покупкой обуви;
- боль в суставах ног;
- молотообразная деформация пальцев на ноге.
Носите качественную и надежную обувь
Искривление фаланги пальцев на ногах может вызвать неправильно выбранная обувь, особенно это касается высоких каблуков и узких носков.
Кстати, даже самые высокие каблуки не приводят именно к росту косточки, как считают многие женщины, они просто увеличивают нагрузку на передний отдел стоп.
Поэтому отказываться от туфелек на шпильках не стоит, просто носите в них ортопедические стельки и делайте лечебную гимнастику из предлагаемых ниже упражнений.
Заказать индивидуальные ортопедические стельки при вальгусной деформации стопы вы можете в нашем Центре ортопедии и подологии Health Line.
Заказать ортопедические стельки >>>
Лечебная гимнастика при патологии стоп
При вальгусной стопе лечебная гимнастика очень хорошо влияет на процесс выздоровления. Вам нужно выполнять по несколько раз в день следующие упражнения:
1. Лягте на пол и делайте знакомое с детства упражнение, имитируя езду на велосипеде. При упражнении старайтесь вытягивать носок вперед, когда нога будет двигаться от вас, и оттягивайте носок назад, когда нога двигается в обратном направлении. Двигаться нужно параллельно полу, не следует болтать ногами в разные стороны. Делать эту гимнастику можно примерно по 10 подходов 2 раза в день.
Двигаться нужно параллельно полу, не следует болтать ногами в разные стороны. Делать эту гимнастику можно примерно по 10 подходов 2 раза в день.
2. Следующее упражнение требуется делать уже сидя. Нужно опереться руками об пол позади себя и вытянуть ноги вперед. По очереди сгибайте, а потом разгибайте ноги в голеностопах по 10 раз.
3. В том же положении, что и вышеуказанное упражнение, разводим пальчики на ногах, как можно шире, в разные стороны. По возможности пытайтесь задержаться в этом положении несколько минут, а потом возвращайте пальцы в начальное положение. Выполнять гимнастику 10-15 раз.
4. Сядьте на пол и обопритесь сзади руками, сжимайте пальцы в стопах и разжимайте на протяжении 5 минут.
5. Сядьте на стул и передвигайте ноги в разные стороны только с помощью пальцев ног. Это упражнение называется «гусеница», выполнять его очень полезно.
6. Сидя на стуле, возьмите карандаш или ручку, поставьте ее между первым и вторым пальцами на ногах. Круговыми движениями или движениями в стороны пытайтесь чертить карандашом разные фигуры или буквы в воздухе.
7. В положении стоя пытайтесь пройтись на носочках, подняв руки вверх, затем пройдитесь на пятках, руки на боках, затем на внешних и внутренних краях стопы.
8. Самым полезным упражнением при этом заболевании является натягивание голеностопа на себя в любом удобном положении. Сидя, стоя или лежа пытайтесь натянуть большой палец на ноге до упора на себя. Затем вытяните ноги вперед, сидя на полу и натянув носочки вперед, двигайте большими пальцами по очереди на каждой ноге, затем на двух ногах одновременно.
9. Сидя на полу в позе «лотоса», или, как еще говорят, «по-турецки», приподнимаемся, оперевшись наружными сторонами стоп. По очереди сверху ставим обе ноги.
10. Сидя на кресле с выпрямленными вперед ногами, пытаемся собрать пальцами ног кусок ткани. Еще можно мелкие вещицы перекладывать из одного места в другое.
11. Набираем в ванну воды с температурой примерно 35 градусов и на дно ставим коврик с резиновыми шипами. Ходить по нему нужно не более 10 минут.
Профилактика вальгусного искривления стоп
При правильной установке стоп огромную роль играет хождение босиком. Вы можете летом и в теплое время года ходить по траве, по песку, гравию или гальке.
Вы можете летом и в теплое время года ходить по траве, по песку, гравию или гальке.
В домашних условиях, даже сидя перед телевизором, вы можете перекатывать пальцами или целой стопой по полу какой-то предмет, к примеру, маленький мячик с шипами.
ЛФК при деформированной стопе иногда дает поразительные результаты и даже помогает обойтись без хирургического вмешательства.
Эффект от подобных упражнений будет уже через несколько недель, а через пару месяцев вы и вовсе забудете о болях в ногах и косточке.
В дополнение к физкультуре при вальгусной стопе очень полезным будет массаж. Вы можете обратиться к опытному специалисту или же после каждого принятия ванны заниматься самомассажем.
Комплекс упражнений при восстановлении после операции вальгуса
Вальгусная деформация стопы – не единовременное поражение костно-мышечного аппарата, влекущее неудобства и ограничения в физической активности. «Неправильное» развитие происходит постепенно. Оперативное вмешательство – скорее вынужденная мера полной ликвидации проблемы на поздних стадиях деформации стопы.
Оперативное вмешательство – скорее вынужденная мера полной ликвидации проблемы на поздних стадиях деформации стопы.
Если же своевременно отследить появление тревожащих симптомов, какие меры помогут? Доказано, что одним из лучших вариантов лечения вальгусной деформации стопы стали специальные упражнения.
Они направлены на укрепление и поддержку хрящей и суставов, нормализацию обменных процессов, коррекцию постановки стопы и противодействие развитию искривления.
Лечебная физкультура, или ЛФК – наиважнейшая составляющая терапии вальгусной деформации стопы, которая чревата осложнениями при ходьбе.
Сама эта гимнастика показана в любом возрасте:
- Малышам младше 8-18 месяцев поможет специализированный лечебный массаж.
- Детей, которые уже стали ходить, нужно знакомить с комплексом упражнений и делать его вместе с ними.
- Взрослым следует психологически принять необходимость изменений – и постоянно выполнять лечебную зарядку для профилактики ухудшений.

Комплекс упражнений для профилактики халюс вальгус
Специально подобранные упражнения (при условии их регулярного и полного выполнения) будут «работать» одновременно в двух направлениях: постепенно устранять деформацию и обеспечивать профилактику вальгуса.
- Исходное положение: лежа на полу. Упражнение – «велосипед» (имитация езды, ноги стараться держать параллельно полу).
- Исходное положение: сидя на полу, упор на отставленные руки, ноги распрямлены, постепенное сгибание в голеностопе.
- Разведение пальцев стопы – на сколько возможно. Следом – максимально быстро и с усилием разжимать их и сжимать.
- Исходное положение: сидя на стуле, передвигать стопы только при помощи пальцев, раздвигая ноги.
- Между большим и указательным пальцем вставить и удерживать ручку (это может быть палочка, карандаш и пр.). С зажатым предметом производить круговые движения, рисовать цифры или буквы.
- Исходное положение: стоя. Пройти несколько кругов, чередуя шаги на носочках, пятках, внешних и внутренних ребрах стоп.
 Руки подняты вертикально вверх, выпрямлены.
Руки подняты вертикально вверх, выпрямлены. - Исходное положение: сидя на стуле, собирать пальцами ног ленту, веревку или отрезок ткани. Также перебирать мелкие предметы.
Взрослым предстоит выполнять комплекс по утрам и вечерам (5-7 раз повторяя каждое движение) по схеме: курс от 2 недель до месяца – месяц перерыва. Подобрать упражнения, как и дополнительную терапию, поможет врач.
Физиотерапия при вальгусной деформации стопы
Физиотерапия – дополнительная составляющая, призванная уменьшить или купировать полностью болевые синдромы, восстановить подвижность суставов стопы, активизировать основные обменные процессы, снизить риск проявления осложнений. Важно помнить, что процедуры неэффективны, если пытаться лечиться только с их помощью. Реабилитация даст улучшения в случае, когда правильно подобран комплекс мероприятий.
Спектр методов физиотерапии при выраженной деформации стопы необыкновенно широк. Пациенту с вальгусной стопой могут рекомендовать ударно-волновую, грязевую терапию, коррекцию с помощью лазера, лечение ультразвуком, магнитами, электрофорезом, синусно-модулированными токами. Максимальным физиотерапевтическое воздействие будет при 1 и 2 стадии халюс вальгус.
Максимальным физиотерапевтическое воздействие будет при 1 и 2 стадии халюс вальгус.
Ударно-волновая терапия (УВТ) – основана на применении волн акустической природы по принципу безвредного «удара-отталкивания». Проникая сквозь ткани мышечной системы, волны положительно действуют на кости, хрящи, суставы. Способны убирать застойные явления халюс вальгус, усиливать обмен веществ, кровоток и насыщение кислородом.
Лазер – сравнительно новая процедура. В основе лежит воздействие лазерного излучения и тепла на клетки поврежденного участка стопы (высвобождаются кальций-ионы, активнее всасывается белок фибрин из плазмы крови, стимулируется кровообращение). Помогает устранить отеки и воспаления, способствует исчезновению наростов.
Ультразвук также широко применим для избавления от данного вида деформации. Желаемого терапевтического эффекта добиваются путем местного прогревания под действием аппарата, в мышцах и суставах стимулируется усиленная выработка коллагена, пропадают отеки и покраснения.
Лечение вальгусной стопы грязями основано на тепловом воздействии. Лечебные грязи нагревают и прикладывают компрессом на пораженный участок. Метод дает больший эффект в сочетании с массажем. По механизму воздействия (как согревающий компресс на вальгусную стопу) похожи аппликации парафина и озокерита.
Магнитотерапия – физиотерапевтическое действие осуществляется при помощи магнитного импульса, который ускоряет циркуляции крови в определенных участках, снижает болевой синдром, оказывает противовоспалительное действие.
Электрофорез – комбинированный ввод лекарственного вещества (к примеру, необходимого организму кальция) на нужную область посредством тока.
Электростимуляция – метод лечения с применением стимуляции мышц токами. Помогает убрать боли и нормализовать работу мышц.
Подобрать подходящий тип физиотерапии при разновидностях деформации стопы самостоятельно невозможно. Дело в том, что каждая методика по-разному эффективна, и, помимо оздоравливающих элементов, предполагает и противопоказания. Выбор вида воздействия, продолжительности курса, коррекция лечения остается за физиотерапевтом.
Выбор вида воздействия, продолжительности курса, коррекция лечения остается за физиотерапевтом.
ДО и ПОСЛЕ операции на деформированной стопе
Часто пациенты интересуются, когда полезнее делать упражнения – до или после операции. Врачи здесь единодушны: оптимально выполнять гимнастику постоянно. Если имело место оперативное вмешательство, занятия в первые две недели надо исключить. Организму в период заживления ран и швов нужно восстановиться. С третьей недели в реабилитационный курс добавляются ежедневные упражнения, нагрузка возрастает умеренно. Через полтора месяца разрешается переходить на полный объем. Комплекс включает ряд упражнений:
- собирать и перемешивать пальцами ног небольшие предметы;
- осуществлять подъемы и перемещения шарика или похожего, не тяжелого округлого элемента;
- «гусеница» – имитировать движение данного насекомого подошвой и пальцами;
- «рисовать» несложные контуры, например, цифры, пальцами ног;
- прокатать стопой шарик в разных проекциях: вперед-назад и по кругу.

Комплекс упражнений для детей
Чем раньше ребенок с подозрением на вальгусную деформацию или с уже установленным диагнозом начнет корректировать поражение через лечебную физкультуру, тем ощутимее будет предотвращение дальнейшего искривления стопы. Залогом восстановления и успеха здесь являются четкость и непрерывность выполнения примерно 20-минутной зарядки.
Комплекс упражнений при вальгусной деформации стоп для детей специалисты советуют выполнять босиком или в тонких хлопчатобумажных носочках.
Важно сформировать у ребенка правильное отношение к упражнениям. Чтобы он не отказывался от занятий, их предпочтительнее вести в игровой форме (или привнося соревновательный элемент), в позитивном ключе. Не бойтесь на первых порах помогать ему, подсказывать, чуть придерживать, если трудно фиксироваться в нужном положении. Советую давать приятные и понятные названия упражнениям. Например, назвать «мишка косолапый» шаги на наружной стороне подошвы, имитацию походки медведя. Их сменит ходьба по рельефной поверхности (подложите ленту или специальный коврик). Полезно для восстановления моторики поднятие пальчиками стопы мелких предметов: это могут быть мелкие игрушки, кирпичики «Лего» или похожего конструктора, носовые платочки, ручки с карандашами. Завершить зарядку можно приседаниями: стопы удерживать параллельно друг другу и не отрывать от пола.
Их сменит ходьба по рельефной поверхности (подложите ленту или специальный коврик). Полезно для восстановления моторики поднятие пальчиками стопы мелких предметов: это могут быть мелкие игрушки, кирпичики «Лего» или похожего конструктора, носовые платочки, ручки с карандашами. Завершить зарядку можно приседаниями: стопы удерживать параллельно друг другу и не отрывать от пола.
Следите за нагрузкой и регулируйте ее; комплекс можно разбивать на несколько подходов. В первые дни сеансы не должны быть долгими; продолжительность наращивайте постепенно, под контролем лечащего врача или инструктора ЛФК.
Узнайте больше
о методах лечения
у нашего специалиста
Эффективность упражнений вырастет в сочетании с другими мерами
Ежедневно выполняемая зарядка укрепляет связки и мышцы, искореняет боли, возвращает суставы в естественное положение. Чем ее можно дополнить?
- Позаботьтесь о комфорте ног и возьмите за правило ношение только удобной обуви, откажитесь от тесных пар.
 Рекомендации женщинам – выбирать устойчивую уличную и повседневную обувь (особенно туфли и сапоги) на невысокой надежной танкетке. В идеале, конечно, подобрать ортопедическую обувь.
Рекомендации женщинам – выбирать устойчивую уличную и повседневную обувь (особенно туфли и сапоги) на невысокой надежной танкетке. В идеале, конечно, подобрать ортопедическую обувь. - Также посоветуйтесь с врачом, какие корректирующие ортопедические стельки вам можно носить. Пациентам с более выраженными изменениями прописывают специальные средства реабилитации – пелоты и ортезы.
- Делать дополнительно массаж ступней и голеней.
- Заваривать ванночки для ног – с морской солью или хвойным экстрактом.
- Профилактика вальгусной деформации стопы должна включать и диету. Правильное питание, подобранное и вписанное в ваш график, поможет поддерживать должный баланс и обмен минералов, витаминов, микроэлементов, белков. Желательно меньше употреблять продукты с большим содержанием пуринов (органические соединения, при распаде которых формируется мочевая кислота): к ним относятся чай, шоколад и кофе, крепкий бульон, бобовые, мясо и морепродукты. Исключать их нельзя, но сбалансировать прием – вполне можно.

- Отдельно обсудите с врачом занятия спортом: нужна разумная поддерживающая физическая нагрузка. Занятия плаванием, езда на велосипеде показаны практически всем, остальные дисциплины лучше оценить с точки зрения воздействия на нижние конечности – не спровоцируют ли они осложнения вальгусных деформаций стопы.
Надеемся, что общие рекомендации были полезны. Врачам и пациенту гораздо проще вместе справиться с проявлениями деформаций на ранних стадиях и предотвратить их более тяжелое течение! Провести консультацию о состоянии здоровья своих ног, подобрать наиболее эффективный и подходящий вам комплекс лечебных или профилактических воздействий готовы специалисты клиники доктора Бегмы.
Упражнения и гимнастика для вальгусной деформации
Специальные упражнения по гимнастике для стоп могут быть полезны при различных болях в стопах и неправильном положении стопы, например, при вальгусной деформации (хронически искривленном положении большого пальца стопы). Упражнения для ног могут быть очень полезными, особенно когда речь идет о профилактике заболеваний стоп или поддерживающем лечении стоп. Они не только тренируют стопы и укрепляют мышцы стоп, но и поддерживают статику стоп и, таким образом, статику всего тела.
Упражнения для ног могут быть очень полезными, особенно когда речь идет о профилактике заболеваний стоп или поддерживающем лечении стоп. Они не только тренируют стопы и укрепляют мышцы стоп, но и поддерживают статику стоп и, таким образом, статику всего тела.
Чтобы помочь вам найти правильные упражнения для ваших симптомов, мы собрали лучшие из них здесь:
- Полезные упражнения при вальгусной деформации
- Растворы для лечения подошвенного фасциита и пяточной шпоры
- Положительно влияет на течение ахиллодинии, растягивая ахиллово сухожилие
- Положительный эффект от упражнений в ранней фазе согнутой низко расставленной стопы (плоскостопия)
- 7 эффективных упражнений для улучшения статики стопы и мускулатуры стопы
Вы увидите, что короткие ежедневные тренировки могут привести к поразительному прогрессу. Вы уже можете выполнять простых упражнения для ног самостоятельно без специальных приспособлений и легко интегрировать их в свою повседневную жизнь. Для более обширной программы гимнастики следует подумать о физиотерапии .
Для более обширной программы гимнастики следует подумать о физиотерапии .
Изучите здесь правильные гимнастические упражнения, которые могут помочь в лечении вальгусной деформации, плоскостопия или пяточной шпоры, например, «ножной винт» или упражнение «походка гусеницы» .
Для пациентов с вальгусной деформацией стопы хирург стопы д-р Тонио Готтлиб является вашим контактным лицом по всем вопросам, связанным со здоровьем стопы и хирургией стопы. Он осматривает вас с особой тщательностью и всегда держит в уме статику всего тела. Нужен ли вам первоначальный диагноз или второе мнение — запишитесь на личную консультацию прямо сейчас!
Запишитесь на консультацию прямо сейчас!
С помощью этих 7 упражнений вы, среди прочего, сможете противодействовать развитию вальгусной деформации и улучшить статику стопы
Если вы хотите сдержать прогрессирование неправильного положения стопы и облегчить дискомфорт, мы собрали здесь простые и эффективные упражнения, которые вы можете выполнять дома без каких-либо проблем и без особой подготовки.
Мы собрали для вас 7 эффективных упражнений.
Упражнения 1-6 особенно подходят для:
- Hallux valgus (бурсит)
- Подошвенный фасциит (воспаление сухожильной пластинки на нижней стороне стопы на уровне пяточной кости)
- Пяточная шпора
- Ахиллодиния (болевой синдром в области ахиллова сухожилия)
- Плоскостопие (согнутая, плоская и растопыренная стопа)
Упражнение 7 особенно подходит для:
- Подошвенного фасциита (воспаления сухожильных пластинок на нижней стороне стопы на уровне пяточной кости)
- Пяточная шпора
- Ахиллодиния (болевой синдром в области ахиллова сухожилия)
Поэтому начните прямо сейчас со следующих простых упражнений по гимнастике для ног и уже скоро получите положительные результаты!
Массаж стоп для подготовки стопы к гимнастике
Массаж стопы подготавливает стопу к гимнастике, расслабляет напряженные мышцы и повышает чувствительность подошвы стопы.
Слегка погладьте подошву стопы обоими большими пальцами. Это делает переднюю часть стопы полой.
Упражнение 1: четыре небольших упражнения для укрепления сгибателей стопы и пальцев стопы с помощью повседневных предметов
Подходит для: Вальгусной деформации большого пальца стопы, подошвенного фасцита, пяточной шпоры, ахиллодинии, плоскостопия небольшой камень (см. иллюстрацию) или другие мелкие предметы пальцами ног. Порвать бумажный платок пальцами ног. Сложите фигуры (например, круги или слова) с помощью веревки. Соберите пальцами ног утяжеленную ткань.
Рекомендуемые повторения: Всего 10
Эффект: Эти упражнения для ног с предметами повседневного обихода помогают укрепить сгибатели стопы и пальцев стопы.
УПРАЖНЕНИЕ 2: больше силы для поперечной и продольной арки ноги через «мяч». плоскостопие
Вот как работает упражнение:
Держите мяч внутренней стороной стопы. Поднимите мяч на несколько секунд.
Поднимите мяч на несколько секунд.
Рекомендуемые повторения: 10
Эффект: С помощью этого упражнения вы эффективно укрепите поперечный и продольный свод стопы.
Упражнение 3: с помощью упражнения «винт для ног» вы активируете мышцы большого пальца ноги.
Подходит для: Вальгусная деформация большого пальца стопы, подошвенный фасциит, пяточная шпора, ахиллодиния, плоскостопие
Вот как работает упражнение:
Сядьте на пол. Поставьте правую ногу перед собой. Позвольте колену погрузиться наружу на подушку или мяч. Теперь поставьте ногу на ребро стопы. Держите пятку левой рукой. Теперь правой рукой проведите по краю голени и возьмитесь за стопу на уровне подъема. Теперь немного поверните стопу вперед и вниз по спирали, преодолевая сопротивление руки на внутреннем крае стопы. Затем отведите ногу назад и повторите винтовое движение несколько раз. Повторите упражнение левой ногой.
Повторите упражнение левой ногой.
Имеет такой эффект:
Терапия по Spiraldynamik® с упражнением «стопа-винт» тренирует все мышцы, приводящие стопу в спиралевидную форму. Это одновременно усиливает статику стопы.
Д-р Готтлиб, специалист по хирургии стопы в Берлине, консультирует:
«Гимнастика при вальгусной деформации стопы является единственной абсолютно безопасной терапией стопы, поэтому ее настоятельно рекомендуется!»
Упражнение 4: Создание и укрепление свода стопы с помощью гимнастики
Подходит для: Hallux valgus, подошвенного фасциита, пяточной шпоры, ахиллодинии, плоскостопия
Как работает упражнение:
Принять положение стоя. Нога остается на полу. Сначала распределите вес по центру стопы. Затем напрягите все мышцы подошвы стопы и потяните большой палец к пятке. Точки давления находятся под пяткой, внешним краем стопы и подушечкой большого пальца.
Рекомендуемые повторения: 2 x 10
Кто хочет больше:
Вы также можете выполнять это упражнение в положении шага, позже стоя на одной ноге или на неустойчивых поверхностях.
Имеет такой эффект:
Это гимнастическое упражнение стабилизирует свод стопы и таким образом усиливает всю статику стопы.
Упражнение 5. Упражнение «гусеница» укрепляет мышцы стопы и стабилизирует свод стопы.
Подходит для: Вальгусной деформации, подошвенного фасциита, пяточной шпоры, ахиллодинии, плоскостопия
Вот как работает упражнение:
Сядьте на табурет или стул. Направьте пальцы ног вперед. Ползите вперед правой ногой «гусеницей». Медленно продвигайте ногу вперед, обхватывая ее пальцами ног. При этом максимально согните большой палец ноги.
Рекомендуемые повторения: 5 раз вперед и назад, затем повторить левой ногой.
Имеет следующий эффект:
Эта гимнастика укрепляет мышцы стопы и, таким образом, стабилизирует свод стопы.
Упражнение 6: Укрепление мелких мышц стопы с помощью пальцевых когтей и разгибаний упражнение работает:
Сядьте на стул и попеременно сжимайте и раздвигайте пальцы ног Выполняйте упражнение сначала правой ногой, а затем левой ногой
Рекомендуемые повторения: 3 x 10
Эффект:
С помощью этого упражнения вы тренируете гибкость и координацию с одной стороны и одновременно укрепляете мелкие мышцы стопы.
УПРАЖНЕНИЕ 7: Тренировка по растяжению и удручения дорсального расширения
Подходит для: Plontar Fasciitis, Spur, ахиллодиния
Это так, как работает упражнение:
. Займайте пошаговую позицию. Обе стопы касаются пола. Пальцы направлены вперед. Теперь вытяните заднюю ногу и толкните бедро вперед. Пятка остается на полу. Задержитесь в этом положении на 20–30 секунд.
Теперь вытяните заднюю ногу и толкните бедро вперед. Пятка остается на полу. Задержитесь в этом положении на 20–30 секунд.
Рекомендуемые повторения: от 3 до 5
Эффект:
Целью упражнения является растяжка голени или ахиллова сухожилия.
Хирург стопы Доктор Тонио Готлиб, доктор медицины, является опытным специалистом во всех аспектах здоровья стопы и хирургии стопы. Он осматривает вас с особой тщательностью и следит за статикой всего тела. На основании комплексной диагностики он всегда даст вам строгую рекомендацию к действию.
Хирург стопы Доктор Тонио Готтлиб является опытным специалистом во всех аспектах здоровья стопы и хирургии стопы. Он осматривает вас с особой тщательностью, а также следит за статикой всего тела. На основании комплексной диагностики он всегда даст вам строгую рекомендацию к действию.
Вся информация на консультационном собеседовании!
Вы можете добиться первых результатов всего за пять минут гимнастики утром и вечером
Включите упражнения для ног в свой распорядок дня и регулярно выполняйте упражнения два раза в день , предпочтительно утром и вечером . Как и в случае со всеми физическими упражнениями, непрерывные тренировки окупаются, и вы можете улучшить статику стопы и укрепить мышцы стопы в долгосрочной перспективе . Это может оказать положительное влияние на широкий спектр неправильных положений стопы, таких как бурсит или искривление стопы, а также на связанные с этим проблемы со здоровьем.
Как и в случае со всеми физическими упражнениями, непрерывные тренировки окупаются, и вы можете улучшить статику стопы и укрепить мышцы стопы в долгосрочной перспективе . Это может оказать положительное влияние на широкий спектр неправильных положений стопы, таких как бурсит или искривление стопы, а также на связанные с этим проблемы со здоровьем.
Как часто в неделю следует выполнять упражнения для лечения вальгусной деформации?
Вы должны делать ваши упражнения для ног ежедневно если это возможно. Инвестиции всего в пять минут гимнастики могут быть полезны в долгосрочной перспективе для укрепления всей статики стопы. Лучше всего тренироваться в определенное время, например утром сразу после пробуждения и вечером перед сном . Сделайте упражнения для ног вашим любимым занятием.
Уменьшение прогрессирования вальгусной деформации с помощью подходящих упражнений
Многие пациенты страдают от деформации большого пальца стопы, также называемой вальгусной деформацией большого пальца стопы. Следующие упражнения для стоп 1-7 особенно подходят для пациентов, страдающих вальгусной деформацией большого пальца стопы.
Следующие упражнения для стоп 1-7 особенно подходят для пациентов, страдающих вальгусной деформацией большого пальца стопы.
Регулярные физические упражнения не только помогают укрепить мышцы стопы , но и уменьшить и боль; также возможно остановить дальнейший рост бурсита с помощью регулярной гимнастики .
Dr Tonio Gottlieb MD: «В случае неправильного положения стопы, такого как вальгусная деформация стопы, мышцы стопы уже сильно смещены. Специальная гимнастика может усилить статику и, таким образом, сделать стопу более упругой. Регулярная тренировка мышц стопы противодействует дальнейшему опусканию свода стопы и, таким образом, дальнейшему развитию вальгусной деформации».
Дополнительная информация о докторе медицины докторе Готлибе
Вальгусная деформация большого пальца стопы может быть окончательно исправлена только с помощью операции по вальгусной деформации.
В течение многих лет Вы страдаете от болей, вызванных вальгусной деформацией стопы? Ваш бурсит особенно ярко выражен и вызывает боль в обуви? У вас есть первые признаки бурсита на большом пальце ноги?
Независимо от того, на какой стадии у вас вальгусная деформация, проконсультируйтесь со специалистом в области стопы и хирургом стопы, имеющим большой опыт как в плане консервативной терапии, так и потенциально необходимой хирургии вальгусной деформации стопы.
Дополнительные советы по упражнениям для пальцев ног при вальгусной деформации
Выраженная вальгусная деформация большого пальца стопы не может быть исправлена с помощью гимнастики для пальцев ног , но может быть выпрямлена только хирургическим путем. Тем не менее, регулярная гимнастика может облегчить легкий дискомфорт. К ним относятся ходьба на цыпочках, попеременно сгибание и растопыривание пальцев ног или ходьба босиком, предпочтительно по мягкому грунту, например, по песку. Вы также можете специально тренировать согнутый большой палец ноги: сначала поднимите большой палец, а остальные четыре пальца держите на земле. Затем наоборот: попробуйте поднять четыре мизинца, одновременно прижимая большой палец к земле.
Вы также можете специально тренировать согнутый большой палец ноги: сначала поднимите большой палец, а остальные четыре пальца держите на земле. Затем наоборот: попробуйте поднять четыре мизинца, одновременно прижимая большой палец к земле.
Упражнения предлагают простое, но полезное терапевтическое решение при подошвенном фасците и пяточной шпоре.
Хотите ли вы поддержать процесс заживления воспаления подошвенной фасции или предотвратить подошвенный фасциит? Страдаете ли вы от болей в пятке, особенно при надавливании и напряжении? Тогда упражнения для ног 1-7 могут быть вам полезны.
С помощью этих упражнений вы укрепите мышцы стопы и приведете ноги в форму . Упражнение 7, в частности, растягивает не только стопу, но и икру и ахиллово сухожилие, а упражнение помогает укрепить стопы и противостоять нагрузкам. Если вы страдаете от случайных или даже частых болей из-за подошвенного фасциита, боли в пятке или пяточной шпоры, вам следует проконсультироваться со специалистом по хирургии стопы и обсудить с ним тип и частоту упражнений, которые вам подходят. Может быть создан индивидуальный план терапии, который может уменьшить боль в ногах и обеспечить оптимальное заживление.
Может быть создан индивидуальный план терапии, который может уменьшить боль в ногах и обеспечить оптимальное заживление.
Упражнения на растяжку обеспечивают эффективную основу для лечения подошвенного фасциита
Упражнения на растяжку, такие как упражнение № 7, особенно полезны при подошвенном фасциите, чтобы снова избавиться от симптомов. Наиболее подходящий для вас план лечения, который может включать упражнения для ног, а также другие элементы консервативной терапии, лучше всего обсудить с вашим хирургом стопы или физиотерапевтом.
Здесь вы найдете упражнения для ног 1-7.
Целенаправленные упражнения могут помочь в лечении пяточной шпоры
Вы можете специально поддержать лечение пяточной шпоры упражнениями для стоп . В то же время эти упражнения также помогают предотвратить пяточную шпору , потому что упражнения для стоп поддерживают подвижность стоп и укрепляют мышцы стопы.
Пожалуйста, обсудите это со своим физиотерапевтом или врачом стопы. После тщательного обследования он или она согласует с вами правильные упражнения и составит план упражнений в рамках терапии. Вы можете найти упражнения здесь.
Ранние упражнения для укрепления ахиллова сухожилия могут положительно повлиять на течение ахиллодинии
Наши ноги несут на себе весь вес нашего тела и в значительной степени отвечают за хорошую статику тела. Регулярные упражнения для ног укрепляют стопы и мышцы стопы и делают их более выносливыми. Они помогают укрепить ступни и икры и предотвратить боль в ступнях, лодыжках или ахилловых сухожилиях. Кроме того, гимнастические упражнения для ног могут способствовать процессам заживления .
Все упражнения на 7 футов подходят для укрепления ахиллова сухожилия и профилактики ахиллодинии. Подробнее об упражнениях можно узнать здесь.
Упражнения на ранней стадии могут оказать положительное влияние на согнутую, плоскую и расставленную стопу.

Многие люди страдают плоскостопием pes plano valgus , в просторечии также называемым плоскостопием. Упражнения 1-7 могут помочь обуздать это неправильное положение стопы и уменьшить боль .
Вам следует обсудить со своим врачом-офтальмологом или физиотерапевтом, в какой степени упражнения для ног могут компенсировать неправильное положение стопы в случае плоскостопия в вашем индивидуальном случае. Важно провести точное обследование и поставить конкретный диагноз. На основании этого ваш терапевт может составить вместе с вами план лечения. Упражнения, которые можно выполнять при вальгусной деформации стопы, вы можете найти здесь.
Если требуется хирургическое вмешательство по поводу плоскостопия, всегда следует проконсультироваться со специалистом
Каждое лечение плоской стопы должно планироваться индивидуально. Это зависит от многих факторов, таких как тип и продолжительность боли, жизненные обстоятельства и возраст пациента и т. д. Достаточно ли консервативной терапии с дополнительными упражнениями для стопы или необходима операция плоскостопия, может определить только пациент и врач в совместном обсуждении — после постановки конкретного диагноза.
д. Достаточно ли консервативной терапии с дополнительными упражнениями для стопы или необходима операция плоскостопия, может определить только пациент и врач в совместном обсуждении — после постановки конкретного диагноза.
Д-р Тонио Готлиб, доктор медицинских наук, специалист в области хирургии стопы, ведет собственную практику в Берлине. Он практикует более 20 лет и находит время для своих пациентов, чтобы всегда добиваться наилучшего результата.
Какая боль является нормальной при выполнении гимнастических упражнений?
В идеале гимнастические упражнения должны быть безболезненными при диагностированном бурсите. Однако, в зависимости от клинической картины, при отдельных упражнениях могут возникать индивидуальные боли. В случае более сильной или постоянной боли вам следует обратиться к хирургу стопы.
Результаты требуют времени, но могут длиться
Как и в любом другом виде спорта, успех в тренировках приходит только после регулярных тренировок. Будьте терпеливы и пусть ваша программа упражнений станет ежедневной рутиной.
Будьте терпеливы и пусть ваша программа упражнений станет ежедневной рутиной.
Тонио Готтлиб, доктор медицинских наук, опытный хирург стопы из Берлина, консультирует:
„Если вы последовательны и регулярно занимаетесь гимнастикой, постепенно вы сможете добиться положительных результатов. После того, как первоначальный дефицит тренировок был восполнен, важно поддерживать новый статус тренировок в повседневном использовании. Кстати, это касается не только вальгусной деформации, но и других заболеваний стопы, например, пяточной шпоры».
Запишитесь на прием прямо сейчас!
Несмотря на положительный эффект специальных гимнастических упражнений при самых разных заболеваниях стопы, например, в составе консервативной терапии, пациенты должны всегда помнить, что определенные аномалии положения могут быть окончательно устранены только хирургическим путем . Если вы уже несколько лет страдаете от ограничений подвижности, например, при занятиях спортом, беге трусцой или походах, или если вы много лет испытываете боли, то рекомендуется хирургическая коррекция.
Hallux valgus, ганглий большого пальца стопы: консервативное лечение или операция?
Рис. 1. Вальгусная деформация большого пальца стопы (от лат. перекошенный палец) — это деформация большого пальца стопы в плюснефаланговом суставе: характерно, что большой палец стопы направлен наружу. Из-за усиливающегося конфликта с обувью трение вызывает воспаление бурсы плюснефалангового сустава, часто сопровождающееся дополнительным отеком. © Геленк-Клиник.de
Что такое Hallux valgus? Hallux valgus — наиболее распространенная деформация переднего отдела стопы и пальцев стопы. 23% людей в возрасте 18-65 лет и более 35% людей старше 65 лет имеют вальгусную деформацию большого пальца стопы. Из-за заметной формы его также называют бурситом или ганглием.
Здесь большой палец смещается и указывает на внешний край стопы. При вальгусной деформации часто болезненная и воспаленная, опухшая головка плюсневой кости в плюснефаланговом суставе обычно выпячивается, упираясь в обувь.
При вальгусной деформации большого пальца ноги — почти всегда в сочетании с косолапостью — сначала отклоняется к наружному краю стопы. Таким образом, при вальгусной деформации сухожилие большого пальца стопы больше не идет параллельно большому пальцу ноги и прямо в плюснефаланговом суставе: вместо этого развивается отклонение от нормального положения большого пальца ноги.
Это вызывает растущее и обычно болезненное воспаленное выпячивание в плюснефаланговом суставе: это выпячивание подушечки пальца ноги, которое всегда сопровождает вальгусную деформацию большого пальца стопы.
Вальгусная деформация — косметическая или медицинская проблема?
Рис. 2. На ранних стадиях многие считают вальгусную деформацию большого пальца стопы чисто косметической проблемой. Деформация может долгое время оставаться безболезненной. Со временем деформация усиливается. Но повреждения плюснефалангового сустава и переднего отдела стопы продолжают увеличиваться. Поэтому рекомендуется ранняя коррекция положения большого пальца ноги с помощью упражнений для стопы, вальгусной шины или операции по выравниванию: до того, как плюснефаланговый сустав будет необратимо поврежден. © Д-р Томас Шнайдер
Поэтому рекомендуется ранняя коррекция положения большого пальца ноги с помощью упражнений для стопы, вальгусной шины или операции по выравниванию: до того, как плюснефаланговый сустав будет необратимо поврежден. © Д-р Томас Шнайдер
Рис. 3. Красивые стопы — цель любого лечения вальгусной деформации стопы.
Hallux valgus не всегда вызывает боль. Многие из тех, кто страдает — по крайней мере, на ранней стадии — считают это косметической проблемой, которая становится заметной при ношении обуви с открытым носком. Hallux valgus не обязательно влияет на повседневную жизнь.
Из-за общего риска для здоровья и послеоперационных ограничений в повседневной жизни мы не можем выполнить вальгусное выпрямление по чисто косметическим причинам. Однако стремление к хорошему косметическому результату является естественным и имеет высокий приоритет среди хирургических целей при вальгусной деформации. Наиболее оптимальная с косметической точки зрения операция также всегда является наиболее легкой для пациента: разрезы кожи, рубцы и использование имплантатов сведены к минимуму.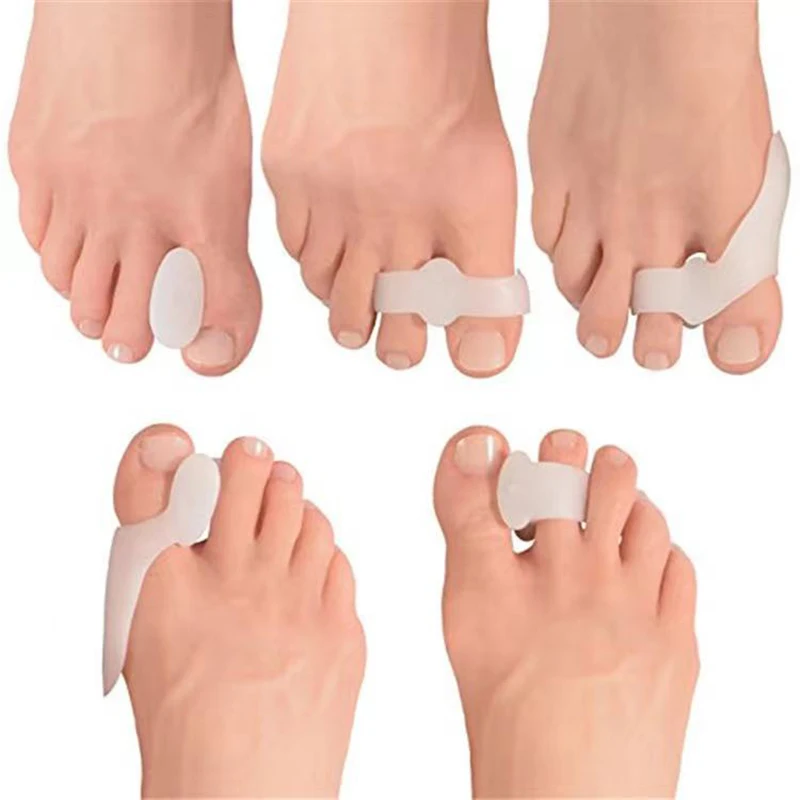
Однако прогрессирующее (усиливающееся) течение вальгусной деформации с постоянно нарастающей деформацией делает целесообразным консервативное или хирургическое выпрямление большого пальца стопы даже без сильной боли.
Чем позже исправлено положение большого пальца, тем более тяжелые осложнения мы наблюдаем в суставе большого пальца и переднем отделе стопы у пациентов (как правило, женского пола).
Как распознать вальгусную деформацию большого пальца стопы
- Покраснение и образование увеличенного шара в плюснефаланговом суставе.
- Активная гибкость большого пальца стопы ограничена степенью жесткости.
- Большой палец ноги отклоняется в сторону.
- Большой палец ноги повернут вокруг своей оси, т.е. повернут.
- Покраснение и образование мозолей под подушечкой пальца/плюсневой кости 2-4 пальцев.
Как развивается вальгусная деформация первого пальца стопы?
Рис. 4. Косолапость и, следовательно, вальгусная деформация стопы часто возникают из-за ношения обуви на высоком каблуке. Высокие каблуки переносят весь вес тела на переднюю часть стопы, увеличивая нагрузку на плюснефаланговые суставы. © Д-р Томас Шнайдер
4. Косолапость и, следовательно, вальгусная деформация стопы часто возникают из-за ношения обуви на высоком каблуке. Высокие каблуки переносят весь вес тела на переднюю часть стопы, увеличивая нагрузку на плюснефаланговые суставы. © Д-р Томас Шнайдер
Hallux valgus всегда развивается в результате косолапости. При косой стопе опускается передний свод стопы (поперечный свод). Концы пальцев ног упираются в землю. Пальцы имеют скошенное наружу положение.
При вальгусной деформации большого пальца стопы растяжение сухожилия приводит к тому, что большой палец выворачивается из плюснефалангового сустава — точно так же, как лук, изогнутый тетивой — внутрь, к другим пальцам. Соседние пальцы вытесняются большим пальцем, который поворачивается внутрь, и впоследствии также деформируются в результате вальгусной деформации: поэтому вальгусная деформация большого пальца стопы часто возникает в связи с молоткообразными и когтеобразными пальцами.
Рис.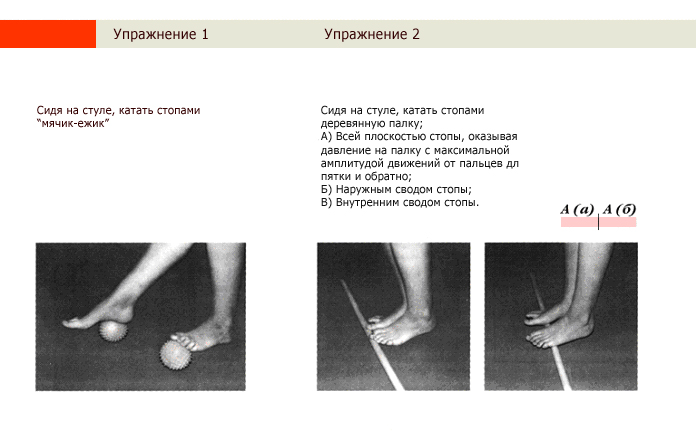 5: Hallux valgus: Сухожилие большого пальца стопы идет под углом к плюснефаланговому суставу. Сесамовидные кости, направляющие сухожилия сгибателей пальцев стопы, больше не расположены справа и слева от большого пальца, а заметно сместились. Носок выворачивается из плюснефалангового сустава точно так же, как тетива все больше натягивает лук. © Геленк-Клиник.de
5: Hallux valgus: Сухожилие большого пальца стопы идет под углом к плюснефаланговому суставу. Сесамовидные кости, направляющие сухожилия сгибателей пальцев стопы, больше не расположены справа и слева от большого пальца, а заметно сместились. Носок выворачивается из плюснефалангового сустава точно так же, как тетива все больше натягивает лук. © Геленк-Клиник.de
Hallux Rigidus: артрит плюснефалангового сустава
Деформация вызывает признаки износа плюснефалангового сустава: смещение большого пальца стопы может привести к артриту и болезненному окоченению плюснефалангового сустава (hallux Rigidus).
Hallux valgus часто сопровождается болезненным бурситом и артритом. Подушечка на внутренней стороне стопы, сильно выступающая в плюснефаланговом суставе при вальгусной деформации стопы, представляет собой бурсит.
Роль сесамовидных костей
На приведенном здесь рисунке (рис. 5) показан угол между положением большого пальца стопы и сухожилием сгибателя пальца стопы.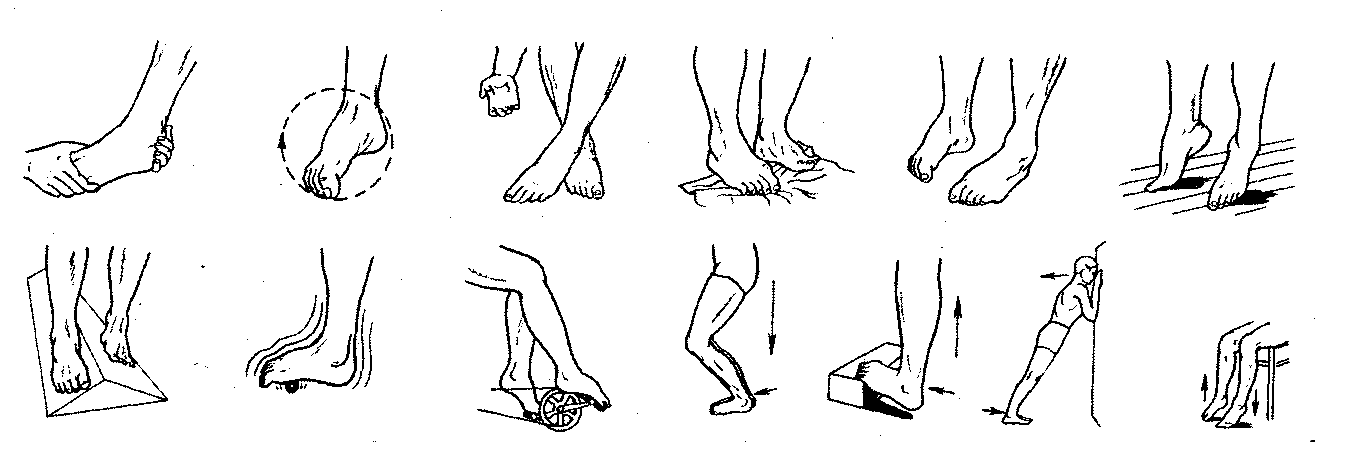 Деформация сесамовидных костей также достаточно заметна. Эти крошечные кости свободно подвешены на нескольких сухожилиях и образуют блок для этих сухожилий. Сесамовидные кости, расположенные ниже плюснефалангового сустава, обычно удерживают между собой луч стопы.
Деформация сесамовидных костей также достаточно заметна. Эти крошечные кости свободно подвешены на нескольких сухожилиях и образуют блок для этих сухожилий. Сесамовидные кости, расположенные ниже плюснефалангового сустава, обычно удерживают между собой луч стопы.
При вальгусной деформации эти сесамовидные кости смещаются в стороны. Чем больше сместились сесамовидные кости, тем более выраженной будет вальгусная деформация большого пальца стопы. Если эти сесамовидные кости больше не функционируют как блок для сухожилий большого пальца ноги, нормальный процесс скатывания через большой палец ноги во время ходьбы теряется. Все больше и больше нагрузки приходится на меньшие пальцы ног. Это смещение веса от большого пальца ноги в результате вальгусной деформации может вызвать боль в плюсневой кости, так называемую метатарзалгию переноса.
Termin Vereinbaren
Причины вальгусной деформации: травмы, мода на обувь и слабость соединительной ткани
Образ жизни или природа?
Около 90% всех пациентов с Hallux valgus сообщают о семейном анамнезе.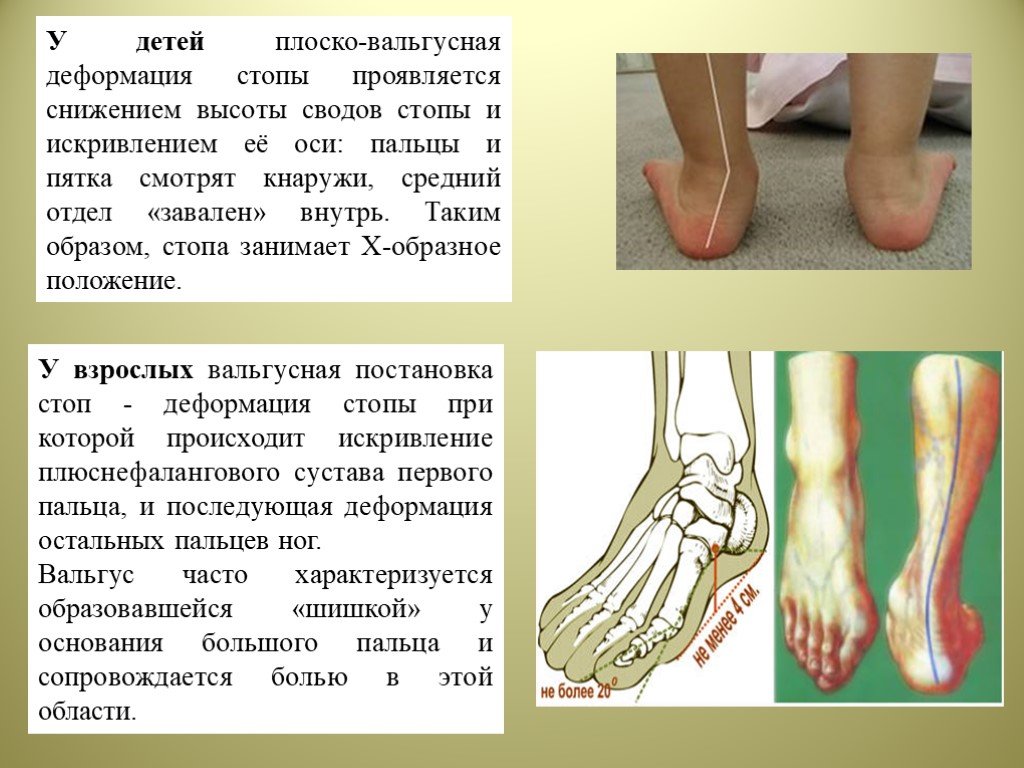 И все же причина не просто врожденная, поскольку никто не рождается с косточками. Таким образом, всегда есть факторы окружающей среды и образа жизни, которые способствуют развитию вальгусной деформации. Культуры, которые не носят обувь, практически не испытывают вальгусной деформации.
И все же причина не просто врожденная, поскольку никто не рождается с косточками. Таким образом, всегда есть факторы окружающей среды и образа жизни, которые способствуют развитию вальгусной деформации. Культуры, которые не носят обувь, практически не испытывают вальгусной деформации.
Одной из частых причин вальгусной деформации стопы или косточек большого пальца стопы является врожденная слабость соединительной ткани. Затем это также влияет на сухожилия, стабилизирующие продольный и поперечный свод стопы. Развивается то, что называется косолапостью. При косолапости опущен передний поперечный свод стопы. Пальцы теряют естественное направление вперед. Таким образом, косая стопа является наиболее частой начальной находкой при вальгусной деформации.
Деформации стопы , развивающиеся после случайных и других травм стопы, напр. переломы, также может способствовать вальгусной деформации. Даже воспалительные изменения в суставах (артрит) могут быть причиной вальгусной деформации.
Ношение слишком тесной обуви с высокими каблуками в течение многих лет обычно способствует развитию вальгусной деформации. Если большая часть веса тела больше не ложится на пятку и продольный свод стопы, а вместо этого давит на нежный передний отдел стопы, передний поперечный свод стопы теряет устойчивость: развивается косая стопа.
Вот почему вальгусная деформация вальгусной деформации в первую очередь поражает женщин. При Hallux valgus большой палец постоянно смещается к остальным пальцам. Таким образом, прикрепленные мышцы развивают измененное направление напряжения и вытягивают палец еще дальше наружу. Высокие каблуки и возникающий в результате дополнительный вес, который продолжает все больше и больше раздвигать его, способствуют формированию вальгусной деформации.
Другие факторы, связанные со стрессом, способствуют развитию вальгусной деформации: избыточный вес и длительное стояние могут дестабилизировать сухожилия в передней части стопы, что приводит к опусканию поперечного свода стопы.
Кто болеет вальгусной деформацией?
Вальгусная деформация вальгусной деформации в первую очередь поражает женщин (90% больных вальгусной деформацией — женщины). Частота вальгусной деформации заметно увеличивается с возрастом. Тем не менее, некоторые очень молодые женщины, а также мужчины имеют вальгусную деформацию: тогда причина вальгусной деформации определяется не перегрузкой ног, а генетикой.
Hallux valgus редко встречается в странах, где люди ходят босиком или носят удобную открытую обувь или сандалии. В Японии и Китае, где считается модным носить маленькую узкую обувь, наоборот, вальгусная деформация очень распространена.
Какие проблемы и симптомы возникают у пациентов с вальгусной деформацией первого пальца стопы?
Рис. 6. При вальгусной деформации большого пальца стопы нагрузка смещается от болезненного большого пальца ноги. Это называется недостаточностью большого пальца ноги. Вместо этого меньшие пальцы несут большую часть веса во время перекатывания во время ходьбы. Это вызывает пятна давления, показанные на этом изображении красным, не только сбоку от плюснефалангового сустава, но и на подошве и подушечках меньших пальцев. © Доктор Томас Шнайдер, MD
Это вызывает пятна давления, показанные на этом изображении красным, не только сбоку от плюснефалангового сустава, но и на подошве и подушечках меньших пальцев. © Доктор Томас Шнайдер, MD
Хотя вальгусная деформация стопы является распространенной деформацией стопы, она не вызывает серьезных проблем у всех пациентов.
Деформация пальцев стопы при вальгусной деформации часто беспокоит женщин: они считают ее косметической проблемой.
В этом случае проблемы, связанные с вальгусной деформацией, обычно возникают выше плюснефалангового сустава. Плюснефаланговый сустав, который обычно сильно выступает при вальгусной деформации, трется о внутреннюю часть обуви, вызывая воспаление. Подушечка пальца становится красной и опухшей при вальгусной деформации.
Боль вальгусной деформации
При вальгусной деформации отек бурсы и мягких тканей (бурсит) в плюснефаланговом суставе будет продолжать увеличиваться. По мере увеличения отека увеличивается и степень трения подушечки стопы о внутреннюю часть обуви. В ответ на это трение бурса плюснефалангового сустава еще больше утолщается. Работа бурсы заключается в защите костей и суставов от давления и трения. Настоящий порочный круг. Бурса может воспалиться. Будь то бактериальная или небактериальная инфекция, бурсит является одним из самых болезненных недугов. Бурсит стопы, постоянно трущийся об обувь в опорной зоне плюснефалангового сустава, является одной из самых неприятных болей.
В ответ на это трение бурса плюснефалангового сустава еще больше утолщается. Работа бурсы заключается в защите костей и суставов от давления и трения. Настоящий порочный круг. Бурса может воспалиться. Будь то бактериальная или небактериальная инфекция, бурсит является одним из самых болезненных недугов. Бурсит стопы, постоянно трущийся об обувь в опорной зоне плюснефалангового сустава, является одной из самых неприятных болей.
Деформация большого пальца стопы и возникающее в результате выпячивание подушечки пальца стопы являются одноименными симптомами вальгусной деформации первого пальца стопы © Dr. Thomas Schneider, MD
Другим источником болей при вальгусной деформации пальцев стопы является постоянно нарастающий артрит плюснефалангового сустава из-за деформации сустава. Хрящ в суставе большого пальца продолжает истончаться из-за трения. В какой-то момент может возникнуть воспаленный артрит большого пальца , что особенно болезненно.
Перенос веса с большого пальца на четыре меньших пальца приводит к их перенапряжению. Это может вызвать метатарзальную боль в ответ на перенос веса (так называемая метатарзалгия ).
Боль при вальгусной деформации первого пальца стопы первоначально возникает только при специфическом напряжении, при специфическом надавливании на сустав. На более поздних стадиях боль в большом пальце может возникать как мучительная боль в покое, независимо от стресса.
Боль наряду с отеком и покраснением может возникать и на внутреннем крае стопы над первой плюсневой костью. Поэтому пациенты с Hallux valgus предпочитают покупать обувь на один или два размера больше, чтобы предотвратить болезненное трение о подушечку пальца ноги.
Боль и симптомы при вальгусной деформации не обязательно зависят от степени деформации. Тяжелые вальгусные деформации большого пальца стопы часто еще безболезненны, в то время как у некоторых пациентов сильная боль в стопе возникает даже при незначительных деформациях.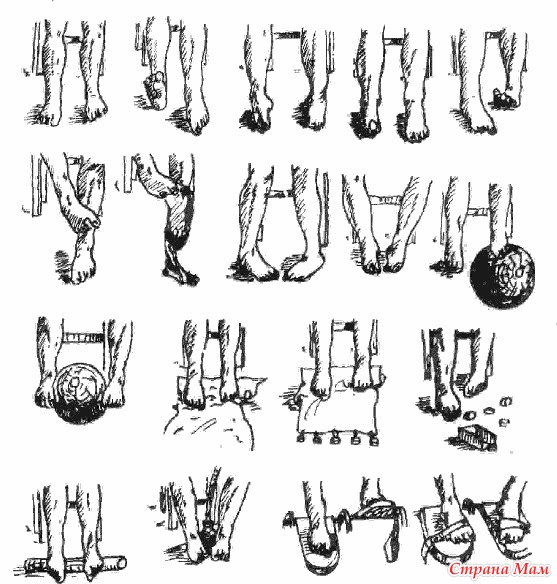
Как специалист диагностирует вальгусную деформацию первого пальца стопы?
Рис. 8: Рентгенограмма серьезной вальгусной деформации большого пальца стопы. На этом рентгенограмме видна деформация сесамовидных костей, которые больше не удерживают большой палец между собой, а лежат рядом с ним. © Геленк-Клиник.de
Hallux valgus обычно очевидна даже для неспециалистов. Ортопед обычно распознает вальгусную деформацию при осмотре стопы. Hallux valgus часто сопровождается заметно увеличенным углом в плюснефаланговом суставе. Описание проблем пациента с вальгусной деформацией подтверждает подозрения врача.
Кроме того, у пациентов с вальгусной деформацией стопы обычно возникают сопутствующие деформации стопы. Косолапость с видимым снижением передне-поперечного свода стопы, запавшими головками плюсневых костей является причиной вальгусной деформации стопы.
Hallux valgus также сопровождается другими дефектами свода стопы. Первое, что нужно определить, это перекос стопы: дефект продольного свода стопы. Здесь врач идентифицирует X-образное положение пятки, при этом подошва стопы ровно стоит на полу и образует характерный впалый продольный свод.
Здесь врач идентифицирует X-образное положение пятки, при этом подошва стопы ровно стоит на полу и образует характерный впалый продольный свод.
Рис. 9: Эта подометрия показывает типичную метатарзалгию переноса: большой палец правой ноги больше не несет веса. Вместо этого соседние маленькие пальцы несут большую часть веса. © Геленк-Клиник.de
Пациенты с Hallux valgus часто жалуются на боль в стопе, связанную с нагрузкой, при длительном стоянии или ходьбе.
Hallux valgus часто передается по наследству. Поэтому ортопед спрашивает о членах семьи с вальгусной деформацией.
Рентген стопы обеспечивает дополнительную уверенность в диагностике вальгусной деформации. Он показывает точную степень вальгусной деформации большого пальца стопы. При этом точное геометрическое отклонение между вальгусной деформацией большого пальца стопы и нормальным положением измеряется в положении стоя, т. е. с нагрузкой, так называемый угол вальгусной деформации.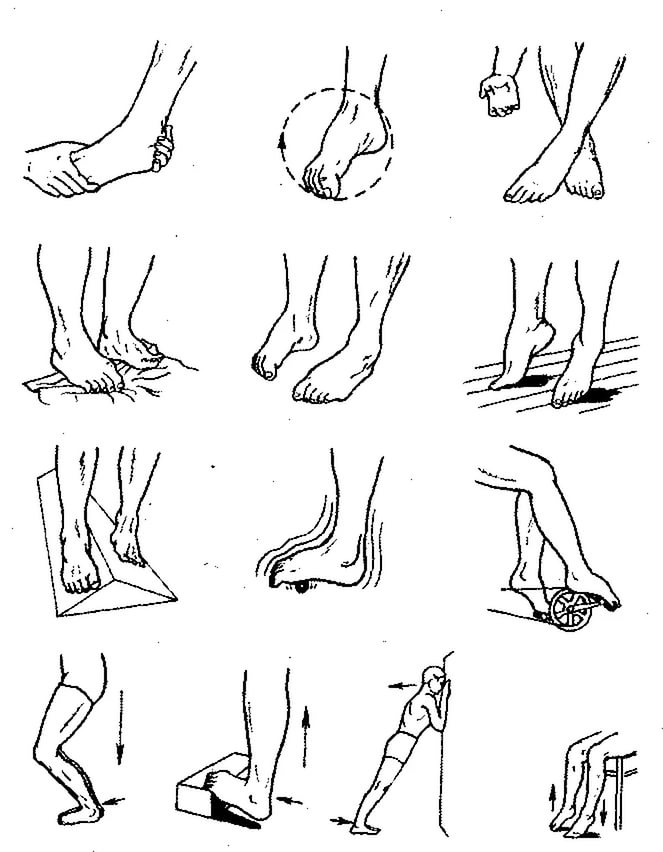
Магнитно-резонансная томография (МРТ) выявляет повреждения хрящей, защемление мягких тканей и кости.
Рис. 9: Слева направо — возрастающие стадии вальгусной деформации большого пальца стопы. Слева нормальное положение большого пальца ноги. Угол до 10° по-прежнему считается нормальным. Тяжелая вальгусная деформация большого пальца стопы (справа) присутствует при угле большого пальца стопы более 40°-45°. © Геленк-Клиник.de
- Положение большого пальца ноги под углом до 10° по-прежнему считается нормальным.
- Незначительный вальгусный дефект большого пальца стопы 16-20°.
- Умеренная вальгусная деформация большого пальца стопы имеет отклонение 16-40°.
- Тяжелая вальгусная деформация большого пальца стопы имеет отклонение более 40°.
Ответы на вопросы при пальпации вальгусной деформации:
Пальпация вальгусной деформации дает опытному ортопеду дополнительную информацию о состоянии вальгусной деформации. Здесь ортопед рассматривает следующие вопросы:
Здесь ортопед рассматривает следующие вопросы:
Прогноз при вальгусной деформации
Прогноз при вальгусной деформации зависит от стадии и группы пациентов.
У молодых пациентов с гибкой, а потому еще активно восстанавливаемой деформацией большого пальца стопы хорошие перспективы возможности поднять свод и исправить вальгусное положение большого пальца стопы с помощью лечебной физкультуры стопы и консервативного лечения.
У пожилых пациентов с уже контрактной, т.е. уже не поддающейся активному восстановлению, вальгусной деформацией, хирургическое лечение вальгусной деформации дает хорошие перспективы безболезненности и постоянной нормализации деформации пальца стопы. Результаты хирургической коррекции вальгусной деформации очень хорошие при соответствующей процедуре.
Вальгусная деформация большого пальца стопы имеет самоусиливающееся течение
Рис. 10: Степень вальгусной деформации определяется по отклонению большого пальца стопы от нормального положения © Gelenk-Klinik. de
de
Бурсит — припухлость плюснефаланговых суставов внутри пищевода, характерная для вальгусной деформации большого пальца стопы, — продолжает увеличиваться из-за напряжения сухожилия на повернутом внутрь большом пальце ноги. По мере того, как отклонение большого пальца стопы увеличивается наружу, натяжение сухожилий и мышц продолжает усугублять вальгусную деформацию большого пальца стопы.
В начале деформации вальгусная деформация еще остается гибкой и пассивно компенсируемой. Но по мере прогрессирования вальгусной деформации большой палец ноги становится негибким и искривленным. Каждый шаг в конце скатывания создает максимальное натяжение сухожилия, что затем еще больше усиливает вальгусную деформацию большого пальца стопы.
Неестественная форма плюснефалангового сустава и переднего отдела стопы при вальгусной деформации нарушает нормальную функцию стопы. Бурсит — это не просто статическая деформация. Эта деформация также влияет на скатывание, распределение веса и координацию походки.
Вальгусная деформация большого пальца стопы, если ее не обнаружить и не лечить, вызывает постоянное раздражение кожи, бурсы и капсулы сустава. Раздражение, отек, небактериальный и бактериальный бурсит и истончение капсулы могут возникнуть из-за вальгусной деформации и привести к дальнейшему усугублению проблем.
Тяжелая вальгусная деформация большого пальца стопы с молоткообразными пальцами, вид спереди: Вальгусная деформация большого пальца может также вытеснять соседние пальцы. Хорошо видна мозоль под мизинцами в результате перераспределения — от большого пальца на мизинец.
Вальгусная деформация большого пальца может также привести к вытеснению, перекрытию или деформации соседних пальцев стопы. В результате получаются типичные молоткообразные и когтеобразные пальцы .
Переносная метатарзалгия
Если первый луч стопы большого пальца отклоняется наружу, нагрузка на другие плюсневые кости также изменяется: они больше напрягаются при перекатывании, хотя на самом деле большой палец рассчитан на большую часть веса . Это смещение веса может привести к боли в плюсневой кости: это называется 9.0504 перенос метатарзалгии в результате вальгусной деформации.
Это смещение веса может привести к боли в плюсневой кости: это называется 9.0504 перенос метатарзалгии в результате вальгусной деформации.
2-я плюсневая кость может быть поражена вальгусной деформацией большого пальца стопы. Прямым следствием вальгусной деформации в таком случае является когтеточка в пальце рядом с большим пальцем (см. изображение) с выраженным перенапряжением и болевым синдромом плюсны (так называемая метатарзалгия ). Многие пациенты затем считают, что вальгусная деформация большого пальца стопы протекает бессимптомно и болезненна только плюсна. Но причиной метатарзалгии , связанной с вальгусной деформацией , всегда является деформация большого пальца ноги: вот что нужно лечить.
Терапия: Как лечить вальгусную деформацию первого пальца стопы?
Существует множество способов лечения бурсита. Какое лечение подходит для каждого пациента, решит хирург-ортопед, учитывая, среди прочего, степень вальгусной деформации, имеющиеся сопутствующие заболевания и личную ситуацию пациента. Лучшее лечение – это, конечно же, профилактика.
Лучшее лечение – это, конечно же, профилактика.
С помощью упражнений, способствующих свободному движению большого пальца ноги во всех направлениях, можно эффективно предотвратить появление вальгусной деформации. Но очень немногие проводят такие профилактические занятия с подросткового возраста. Если косточка возникла только один раз, консервативная терапия может только облегчить симптомы: в этом случае вальгусная деформация больше невозможна.
Какие методы лечения помогают на ранних стадиях вальгусной деформации?
Шина вальгусной деформации может выпрямить искривленный палец. © Бауэрфайнд
Шина вальгусной деформации может выпрямить искривленный палец. © Бауэрфайнд
При выявлении вальгусной деформации на ранних стадиях ортопед может лечить деформацию консервативной терапией. Прежде всего, каждый день носите обувь на плоской подошве с достаточным пространством для пальцев ног.
Лечение вальгусной деформации легкой степени включает стельки для вальгусной деформации , для поддержки передней арки и предотвращения развития косолапости.
Существуют также шины для вальгусной деформации большого пальца стопы , которые уменьшают давление с большого пальца на соседние пальцы.
Туфли Hallux valgus имеют плоскую пятку. Они достаточно широкие в передней части стопы и обеспечивают гибкость пальцев.
Упражнения для вальгусной деформации и ходьба босиком могут способствовать дальнейшему развитию вальгусной деформации на ранних стадиях. Активизация и расслабление мышц стопы и пальцев ног естественным образом укрепляет и выпрямляет передний свод стопы. Естественная форма стопы не является чисто статической функцией скелета: хорошо тренированные, активные мышцы с раннего подросткового возраста необходимы для обеспечения формы и стабильности гибкого свода стопы. И только неповрежденные дуги могут предотвратить прогрессирование вальгусной деформации.
При лечении вальгусной деформации очень важен постоянный уход за кожей в местах сдавливания. Отек и, следовательно, трение внутри обуви напрямую способствуют болезненности вальгусной деформации. Таким образом, меры по уходу за кожей с детумесцирующим эффектом являются ключевыми для консервативного лечения вальгусной боли.
Таким образом, меры по уходу за кожей с детумесцирующим эффектом являются ключевыми для консервативного лечения вальгусной боли.
Стелька (анкерная подушка) поддерживает плюснефаланговый сустав. Поддержка стельки обеспечивает облегчение симптомов болезненной вальгусной деформации большого пальца стопы. © Д-р Томас Шнайдер
Special Обувь для вальгусной деформации большого пальца стопы , обеспечивающая больше места для большого пальца стопы, может минимизировать трение и, следовательно, уменьшить отек, воспаление и боль при вальгусной деформации большого пальца стопы.
Стопа внутри ботинка (зеленая). Стелька при вальгусной деформации стопы поддерживает передний свод стопы. Биомеханика пальцев стоп снова нормализуется. Хотя эти стельки удобны, они не устраняют деформацию в долгосрочной перспективе. © Д-р Томас Шнайдер
Стельки могут поддерживать косую стопу: передняя часть стопы снова сужается за счет поднятия переднего свода. Это сводит к минимуму раздражение большого пальца стопы от трения внутри обуви: можно уменьшить отек при вальгусной деформации стопы.
Это сводит к минимуму раздражение большого пальца стопы от трения внутри обуви: можно уменьшить отек при вальгусной деформации стопы.
Показания к операции: Какое лечение помогает при выраженной вальгусной деформации?
При продвинутой стадии вальгусной деформации, когда каждый шаг вызывает боль, боль пациента может быть облегчена только с помощью хирургии вальгусной деформации У взрослых пациентов мы можем только замедлить прогрессирование заболевания с помощью физиотерапевтических упражнений и шины. В этом случае хирургическое выпрямление косточек является единственным этиологическим вариантом лечения вальгусной боли и предотвращения осложнений в плюснефаланговом суставе.
Ортопед-ортопед предлагает множество различных хирургических методов вальгусной деформации: лечащий ортопед должен обсудить с пациентом, какой хирургический метод будет использоваться в конкретном случае. Тем не менее, практически все методы лечения вальгусной деформации первого пальца стопы основаны на одном и том же принципе:
Операция на мягких тканях корректирует сухожилия и суставную капсулу, позволяя выпрямить большой палец ноги.
Операция на кости большого пальца ноги – обычно изменение положения (остеотомия) – обычно снова выпрямляет пальцы вперед.
Операция на кости большого пальца ноги – обычно изменение положения (остеотомия) – обычно снова выпрямляет пальцы вперед.
Хирургия вальгусной деформации: конкретные цели
1. Устранение острой боли и ограничения подвижности вследствие вальгусной деформации:
повседневная жизнь.
2. Коррекция (остеотомия) фаланг
Важная коррекция направлена на предотвращение износа (артрита) плюснефалангового сустава и проблем с передним отделом стопы (таких как молоткообразные пальцы и боль в плюсне). Цель состоит в том, чтобы навсегда нормализовать походку и механику перекатывания во время ходьбы.
3. Стабилизация плюснефаланговых суставов при артрите:
Важный плюснефаланговый сустав может страдать артритом (изнашиванием сустава) из-за вальгусной деформации большого пальца стопы. Этот износ сустава можно лечить путем сохранения сустава (артроскопия) или сращивания сустава (артродез). Также возможен вариант полного или частичного протезирования (гемипротез) плюснефаланговых суставов.
Также возможен вариант полного или частичного протезирования (гемипротез) плюснефаланговых суставов.
Принципы хирургии вальгусной деформации
В настоящее время существует множество различных методов хирургии вальгусной деформации. Прежде чем более подробно рассмотреть важные процедуры в другой статье о → хирургии большого пальца стопы , мы хотели бы быстро выделить принципы коррекции вальгусной деформации, которые они все имеют. Все специфические процедуры на плюснефаланговом суставе включают эти варианты лечения.
Операции на мягких тканях: лечение сухожилий и суставной капсулы большого пальца стопы
Сухожилие большого пальца ноги показано желтым цветом. Это напрягает большой палец ноги, как лук. Красным цветом показана суставная капсула, которая при вальгусной деформации нарастает. © Доктор Томас Шнайдер, MD
Капсула вокруг плюснефалангового сустава сузилась из-за деформации, поэтому деформация больше не может активно возвращаться.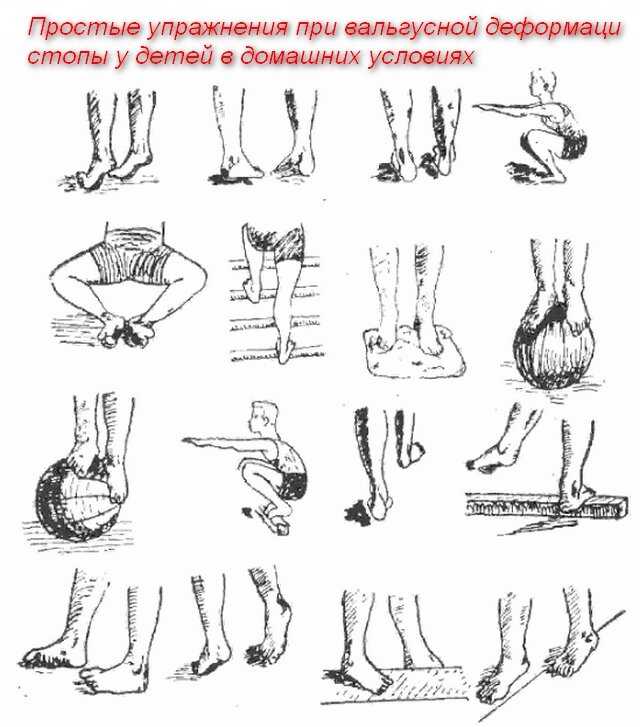 Освобождение и расширение суставной капсулы и регулировка длины сухожилий, контролирующих большой палец ноги, является важным шагом в достижении постоянного выпрямления большого пальца ноги.
Освобождение и расширение суставной капсулы и регулировка длины сухожилий, контролирующих большой палец ноги, является важным шагом в достижении постоянного выпрямления большого пальца ноги.
Капсула сустава изменяется из-за вальгусной деформации. Со стороны изгиба в плюснефаланговом суставе (красный цвет на соседнем рисунке) капсула перерастянута, с другой стороны втянута. Это изменение в суставной капсуле должно быть исправлено за счет уплотнения и расширения. Пораженные сухожилия (желтые) также требуют коррекции длины.
Остеотомия: Репозиция костей и заживление в новом положении
Рис. 17: Остеотомия (репозиция кости): Направление луча стопы можно навсегда изменить с помощью разреза до кости (красная линия) и повторного выравнивания. После заживления изменение направления может навсегда исправить вальгусную деформацию большого пальца стопы. Показанная здесь шевронная остеотомия является одним из многих вариантов репозиции, которые можно использовать в каждом отдельном случае. © Доктор Томас Шнайдер, MD
© Доктор Томас Шнайдер, MD
При хирургической остеотомии плюсневая кость и фаланги пальцев отделяются и снова соединяются в новом желаемом направлении и стабилизируются винтами, проволокой или небольшими металлическими шинами до заживления в новом положении.
Хейлэктомия: артроскопия плюснефалангового сустава с сохранением сустава
Если сустав по-прежнему состоит более чем на 50% из хряща, может быть выполнена малоинвазивная артроскопия плюснефалангового сустава с сохранением сустава. Все имеющиеся костные наросты удаляются. Перспективы хейлэктомии иногда необходимо определять во время операции, после непосредственного осмотра сустава. Если повреждение уже слишком серьезное, эта процедура не может решить проблемы.
Артродез: фиксация плюснефалангового сустава
У пациентов с тяжелой вальгусной деформацией и артритом плюснефалангового сустава иногда необходимо полностью удалить большой палец и зафиксировать его. Эта фиксация осуществляется путем слияния совместных партнеров. При необходимости этот сплав (особенно у женщин) имеет угол, который также позволяет носить более высокие каблуки, не сковывая движения.
При необходимости этот сплав (особенно у женщин) имеет угол, который также позволяет носить более высокие каблуки, не сковывая движения.
«Минимально инвазивная» хирургическая техника с минимальными разрезами и минимальным рубцеванием
Благодаря достижениям в области медицины было разработано множество различных хирургических методов лечения вальгусной деформации стопы.
В последние годы разработана наиболее перспективная методика хирургического лечения Hallux valgus. Это проверено на международном уровне, но пока выполняется только в небольшом количестве немецких клиник: так называемая минимально инвазивная хирургия вальгусной деформации . Используя крошечные инструменты размером всего 2 мм, подобные стоматологическим инструментам, можно значительно сократить повреждение мягких тканей во время операции на большом пальце и, следовательно, время заживления.
Особенности: При этой операции по вальгусной деформации стопы винты не устанавливаются при незначительных деформациях.


 Руки подняты вертикально вверх, выпрямлены.
Руки подняты вертикально вверх, выпрямлены.
 Рекомендации женщинам – выбирать устойчивую уличную и повседневную обувь (особенно туфли и сапоги) на невысокой надежной танкетке. В идеале, конечно, подобрать ортопедическую обувь.
Рекомендации женщинам – выбирать устойчивую уличную и повседневную обувь (особенно туфли и сапоги) на невысокой надежной танкетке. В идеале, конечно, подобрать ортопедическую обувь.