Содержание
Клещей не вытащить. На лице человека живут тысячи эктопаразитов
https://ria.ru/20180827/1527201703.html
Клещей не вытащить. На лице человека живут тысячи эктопаразитов
Клещей не вытащить. На лице человека живут тысячи эктопаразитов — РИА Новости, 03.03.2020
Клещей не вытащить. На лице человека живут тысячи эктопаразитов
Они ползают, едят, спят и даже занимаются сексом — и все это прямо на вашем лице. Тысячи невидимых глазу клещей, которых можно рассмотреть только в очень мощный РИА Новости, 27.08.2018
2018-08-27T08:00
2018-08-27T08:00
2020-03-03T11:47
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/sharing/article/1527201703.jpg?15271990681583225258
сша
россия
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
2018
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
сша, россия
Наука, США, Россия
МОСКВА, 27 авг — РИА Новости, Альфия Еникеева. Они ползают, едят, спят и даже занимаются сексом — и все это прямо на вашем лице. Тысячи невидимых глазу клещей, которых можно рассмотреть только в очень мощный микроскоп, населяют кожу каждого взрослого обитателя планеты. Насколько они безвредны и что могут рассказать о ранней истории человечества — в материале РИА Новости.
Они ползают, едят, спят и даже занимаются сексом — и все это прямо на вашем лице. Тысячи невидимых глазу клещей, которых можно рассмотреть только в очень мощный микроскоп, населяют кожу каждого взрослого обитателя планеты. Насколько они безвредны и что могут рассказать о ранней истории человечества — в материале РИА Новости.
Экосистема на лице
29 апреля 2018, 08:00
Клещи-мигранты: в России легче заразиться боррелиозом, чем энцефалитом
В 2014 году ученые из Университета Северной Каролины изучали связь между микроскопическими эктопаразитами Demodex и развитием кожных заболеваний. Протестировали новый молекулярный метод, позволяющий обнаружить этих крошечных животных на коже. Считалось, что клещами заражены около 14 процентов человеческой популяции, и ученые хотели понять, насколько это соответствует реальности. Результаты оказались ошеломляющими: сто процентов участников исследования были заражены одним из двух типов клещей — Demodex folliculorum или Demodex brevis, а некоторые — и тем и другим.
Дальнейшие работы только подтвердили эти данные. Клещей обнаружили на лице у трети детей, половины подростков и у всех обследованных взрослых. При этом большинство зараженных никакими кожными заболеваниями не страдали и не имели характерных симптомов вроде покраснения или зуда. Дерматологов это заставило пересмотреть общепринятые взгляды на причины развития розацеа — предполагалось, что заболевание вызывают клещи вида Demodex.
CC BY 4.0 / Vladimir064 / Demodex folliculorum on the human`s eyelash. x100 / Cropped imageDemodex folliculorum
CC BY 4.0 / Vladimir064 / Demodex folliculorum on the human`s eyelash. x100 / Cropped image
Ближайшие родственники пауков и скорпионов
13 декабря 2017, 16:31
Сибирские ученые поймали в Бразилии неизвестных клещей-паразитов
Клещи вида Demodex — это крошечные арахниды (их ближайшие родственники — пауки и скорпионы) с восемью лапками и удлиненным полупрозрачным телом. Размер взрослой особи не превышает 0,4 миллиметра, они двуполы, откладывают яйца и живут не больше двух недель. Это, пожалуй, все, что ученые со стопроцентной уверенностью могут сказать об этих членистоногих, хотя впервые они были описаны еще 150 лет назад немецким дерматологом Густавом Симоном.
Размер взрослой особи не превышает 0,4 миллиметра, они двуполы, откладывают яйца и живут не больше двух недель. Это, пожалуй, все, что ученые со стопроцентной уверенностью могут сказать об этих членистоногих, хотя впервые они были описаны еще 150 лет назад немецким дерматологом Густавом Симоном.
В 2013 году удалось записать на видео, как самка Demodex folliculorum делает кладку на краю кожной поры, в которой она живет. Исследователи предполагают, что в кладке максимум одно-два яйца, так как визуально их размер соответствует трети тела взрослой особи.
© Depositphotos.com / edesignuaКлещи на коже человека
© Depositphotos.com / edesignua
Demodex folliculorum селятся в порах и волосяных сумках, а более мелкие Demodex brevis — в сальных железах. Обоих находят в основном на лице, около носа, ресниц и бровей, а самыми густонаселенными считаются щеки. По некоторым оценкам, на один квадратный сантиметр кожи лица в среднем приходится одна-две взрослых особи, а у больных розацеа — 10-20. Именно поэтому крошечных членистоногих долгое время считали основной причиной этого заболевания. Сейчас предполагается, что болезнь вызывают другие факторы, клещам же просто комфортно жить в среде, возникающей на коже больных.
Именно поэтому крошечных членистоногих долгое время считали основной причиной этого заболевания. Сейчас предполагается, что болезнь вызывают другие факторы, клещам же просто комфортно жить в среде, возникающей на коже больных.
Ночные животные
14 марта 2018, 08:00
Люди и клещи: зачем генетики копаются в домашней пыли
Чем именно питаются клещи, пока неясно. Некоторые исследователи считают, что бактериями, живущими в сальных железах и волосяных луковицах, или кусочками отмершей кожи. Поэтому Demodex — не паразиты, а главные и самые близкие друзья человека, они не позволяют порам закупориться. Другие специалисты полагают, что основная еда животных — гормоны и продукты секреции сальных и потовых желез.
Клещи стараются избегать света и ведут в основном ночной образ жизни, выбираясь на поверхность кожи, когда человек спит. Передвигаются со скоростью восемь-шестнадцать сантиметров в час. В течение своей непродолжительной жизни ни разу не испражняются, так как у них нет анального отверстия. После гибели их тела остаются на поверхности кожи, а содержимое желудков разносится по всему лицу.
После гибели их тела остаются на поверхности кожи, а содержимое желудков разносится по всему лицу.
Часть исследователей утверждает, что микроскопические клещи тесно связаны с иммунной системой, защищающей людей от инфекций. Резкий рост их популяции может свидетельствовать о проблемах с иммунитетом — у носителей ВИЧ и больных раком фиксируется рекордная численность этих существ.
Главный спутник человека
12 декабря 2017, 19:00
Ученые нашли клеща-«дракулу», заточенного в янтаре 100 миллионов лет назад
Полностью избавиться от Demodex нельзя. Уже через шесть недель после тотального уничтожения они снова появляются на коже человека. Вероятно, люди заражаются ими друг от друга, а младенцы получают первых клещей от матери — при рождении или позже, при кормлении грудью. Следы микроскопических клещей обнаружены в тканях молочных желез.
Членистоногие Demodex впервые заселили лицо человека примерно 20 тысяч лет назад — на это указывает анализ их митохондриальной ДНК. Американские ученые, исследовавшие образцы с кожи 70 человек из разных стран мира, обнаружили различия в популяциях клещей у представителей различных регионов. Выявленные расхождения согласуются с принятой сегодня гипотезой об африканском происхождении человека, а с другой стороны — демонстрируют и устойчивость популяций: человек практически всю жизнь проводит со «своими» клещами и во взрослом возрасте не может подхватить чужаков.
Американские ученые, исследовавшие образцы с кожи 70 человек из разных стран мира, обнаружили различия в популяциях клещей у представителей различных регионов. Выявленные расхождения согласуются с принятой сегодня гипотезой об африканском происхождении человека, а с другой стороны — демонстрируют и устойчивость популяций: человек практически всю жизнь проводит со «своими» клещами и во взрослом возрасте не может подхватить чужаков.
CC0 / Austin Whittall / Demodex Brevis
CC0 / Austin Whittall /
Клещ, который всегда с тобой: что нужно знать о демодекозе
Демодекоз человека — заболевание кожи, вызываемое клещами рода Demodex folliculorum и Demodex brevis. Заболеваемость данным дерматозом колеблется в пределах 3-5% и занимает 7 место в мире по распространенности и диагностированию.
При демодекозе из-за возросшей активности этих клещей на коже возникает дерматит, сопровождающийся воспалением различной степени тяжести. Усиленную деятельность клещей, в свою очередь, провоцируют инфекционные процессы, происходящие в организме, и сниженный иммунитет.
Где живут клещи рода Demodex
Данные штаммы клещей являются частью нормальной микрофлоры кожи. Они обнаруживаются на участках кожи с высокой плотностью сальных желез, например, на лице, груди и верхней трети спины. Однако преимущественно клещи сосредотачиваются на коже лица: на лбу, щеках, веках, носогубных складках. Также могут находиться в зоне ушной раковины.
Клещ вида Demodex folliculorum более распространен, чем Demodex brevis и присутствует в большем количестве в отдельных фолликулах.
Эти организмы легко передаются при контакте кожи с кожей. В основном пролиферация, или увеличение количества микроорганизмов на 1 кв. см кожи, происходит в период полового созревания из-за повышенной активности сальных желез.
Различают два вида демодекоза:
- Первичный демодекоз. Характеризуется поздним началом и наблюдается у пожилых людей. Проявляется в периферических областях: боковых поверхностях лица, носа, скулах.

- Вторичный демодекоз. Характеризуется более ранним началом и более диффузными проявлениями на коже лица.
Как связаны розацеа и клещи рода Demodex?
Розацеа — одно из главных патологических состояний, развивающихся на коже лица под воздействием клещей рода Demodex. При этом важно отметить, что не все пациенты с розацеа имеют повышенный уровень этого вида клещей. Однако при их наличии средняя плотность клещей на коже лица у пациентов с розацеа неизменно выше, чем у здоровых людей.
При этом воспалительном состоянии на коже появляются покраснения, или эритемы, телеангиэктазии, папулы и пустулы. Эти явления, как правило, усугубляются иммунным ответом организма. О нем свидетельствуют различия в гистологии по сравнению с непораженными фолликулами. В результате развивается целый каскад воспалительных реакций.
Так, со стороны кожи могут наблюдаться следующие симптомы:
- сухость,
- зуд,
- повышенная чувствительность кожи лица.

Как диагностируют демодекоз?
Очень мелкие фолликулярные чешуйки, состоящие из скоплений клещей демодекса, можно при внимательном рассмотрении рассмотреть невооруженным глазом. Однако такая явная картина наблюдается только при поражении реснитчатого аппарата глаза. В случае размножения клещей рода Demodex на других участках лица картина будет уже не столь явной, и потребуются другие способы их выявления.
Соскоб с поверхности кожи является наиболее распространенным методом определения наличия клещей на коже человека. Данный вид процедуры не инвазивен, безопасен, обычно абсолютно безболезнен и хорошо переносится пациентом.
При данном виде исследования полученные чешуйки кожи смешивают со специальным раствором и готовят “препарат”, который помещается под стекло, а затем исследуется в лабораторных условиях под микроскопом.
Особенности проведения соскоба
За сутки до этой процедуры пациент не должен умываться со средствами с высоким содержанием щелочи и пользоваться кремами.
Известно, что данные клещи наиболее активны вечером и ночью. Поэтому их выявление иногда вызывает сложности, так как отбор материала для исследования проводится, как правило, утром, когда они менее активны. Из-за этого даже при первичном отрицательном результате рекомендуется провести еще несколько повторных заборов материалов и исследований.
Лечение
Сразу же отметим, что диагностику и лечение различных проявлений демодекоза может проводить только врач-дерматолог. Самолечение демодекоза чревато серьезными проблемами, в том числе, с кожей лица.
При выборе терапии демодекоза в целом и розацеа в частности врач учитывает клиническую картину заболевания: возраст больного, тяжесть и локализацию проявлений и, что немаловажно, сопутствующие патологии пациента. Например, при наличии артериальной гипертензии или язвенной болезни желудка кожные проявления могут быть сильнее и труднее поддаваться наружной терапии. Это происходит потому, что сопутствующее заболевание поддерживает в организме общий воспалительный фон. Поэтому параллельно необходимо лечение этой патологии.
Это происходит потому, что сопутствующее заболевание поддерживает в организме общий воспалительный фон. Поэтому параллельно необходимо лечение этой патологии.
При лечении демодекоза препаратом первой линии считается препарат на основе производного нитроимилазольной группы — метронидазол. Этот компонент обладает выраженными противовоспалительным и противоотечным действием.
Так же применяют препараты на основе азелаиновой кислоты. В ряде случаев возможно комбинирование несколько препаратов.
Уход за кожей при демодекозе
Ежедневный уход за кожей при демодекозе не менее важен, чем медикаментозное лечение. В частности, необходимо использовать средства для очищения и увлажнения кожи, предназначенные для чувствительной кожи. На эти средствах есть пометка “AR”, что означает, что они направлены против покраснений.
Также в течение всего года обязательно использование солнцезащитного крема или крем-геля с SPF 15-25.
Для противовоспалительного и увлажняющего эффекта можно использовать крема, которые содержат рутин, конский каштан, центеллу азиатскую, софору японскую и гиалуроновую кислоту.
Врач-дерматолог благотворительного фонда “Дети-бабочки”, ведущий спикер Онлайн-академии проблем кожи Skill for Skin Маргарита Гехт.
Фотографии сыпи и клещей, симптомы, лечение
Медицинское заключение Дебры Джалиман, доктора медицины, 20 августа 2020 г.
Чесотка — это не инфекция, а инвазия. Крошечные клещи под названием Sarcoptes scabiei обосновались во внешних слоях кожи человека. Кожа не благосклонно относится к вторжению. Когда клещи зарываются и откладывают яйца внутри кожи, заражение приводит к непрекращающемуся зуду и раздраженной сыпи.
Когда человек впервые заражается чесоткой, реакция кожи может занять от четырех до шести недель. Наиболее распространенные симптомы:
- Сильный зуд, особенно ночью
- Прыщеобразная сыпь
- Чешуйки или волдыри
- Язвы, вызванные расчесыванием
На ранних стадиях чесотку можно принять за другие кожные заболевания, поскольку сыпь выглядит похожей. На этом изображении сравниваются прыщи, укусы комаров и чесотка. Что отличает чесотку, так это непрекращающийся зуд. Зуд обычно наиболее сильный у детей и пожилых людей.
На этом изображении сравниваются прыщи, укусы комаров и чесотка. Что отличает чесотку, так это непрекращающийся зуд. Зуд обычно наиболее сильный у детей и пожилых людей.
Другим признаком чесотки является появление на коже борозд, похожих на следы. Эти выпуклые линии обычно серовато-белые или телесного цвета. Они образуются, когда самки клещей туннелируют прямо под поверхностью кожи. Создав нору, каждая самка откладывает внутрь от 10 до 25 яиц.
Чесоточные клещи могут жить на любом участке тела, но некоторые из их излюбленных мест включают:
- Между пальцами
- Сгибы запястья, локтя или колена
- Вокруг талии и пупка
- На груди или гениталии
- Голова, шея, лицо, ладони и подошвы у очень маленьких детей
Большинство людей, страдающих чесоткой, одновременно являются переносчиками от 10 до 15 клещей, и каждый клещ имеет длину менее полмиллиметра. Из-за этого их очень трудно обнаружить. Невооруженным глазом они могут выглядеть как крошечные черные точки на коже.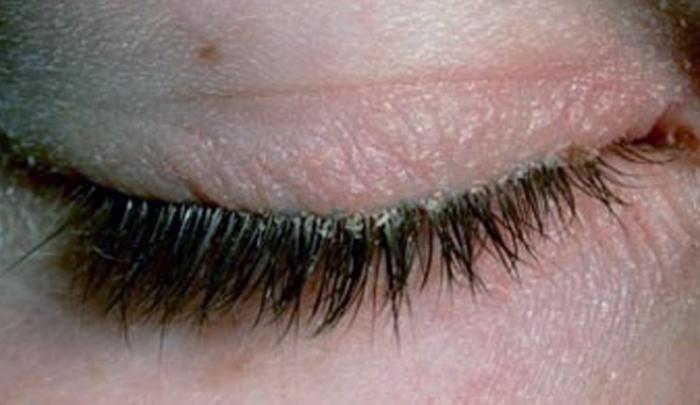 Микроскоп может идентифицировать клещей, яйца или фекалии из соскоба кожи.
Микроскоп может идентифицировать клещей, яйца или фекалии из соскоба кожи.
Чесотка обычно распространяется при длительном кожном контакте, что дает клещам время переползти от одного человека к другому. Иногда в этом могут быть виноваты общие личные вещи, такие как постельное белье или полотенца. Чесотка может легко передаваться между членами семьи или половыми партнерами. Маловероятно, что он распространится через быстрое рукопожатие или объятие. Чесоточный клещ не умеет прыгать и летать, очень медленно ползает.
Собаки и кошки тоже болеют чесоткой, более известной как чесотка. Однако собачья чесотка и кошачья чесотка не вызываются тем же типом клещей, который вызывает человеческую чесотку. Вы можете заразиться клещами, контактируя с зараженным домашним животным, но эти клещи не могут размножаться на коже человека. Это означает, что они обычно умирают, не вызывая серьезных симптомов.
Заболеть чесоткой может любой человек, но к группе повышенного риска относятся:
- Сексуально активные взрослые
- Заключенные
- Лица, находящиеся в специализированных учреждениях
- Люди, проживающие в условиях скученности забастовка детских садов.
 Маленькие дети, как правило, играют способами, предполагающими контакт кожа к коже. Они также могут делить коврики и одеяла для сна. Если у ребенка, который посещает детский сад, обнаружена чесотка, важно уведомить персонал. Одноклассникам ребенка и опекунам, вероятно, также потребуется лечение, даже если симптомы еще не проявились.
Маленькие дети, как правило, играют способами, предполагающими контакт кожа к коже. Они также могут делить коврики и одеяла для сна. Если у ребенка, который посещает детский сад, обнаружена чесотка, важно уведомить персонал. Одноклассникам ребенка и опекунам, вероятно, также потребуется лечение, даже если симптомы еще не проявились.Учреждения длительного ухода, в том числе дома престарелых и дома для инвалидов с нарушениями развития, также подвержены вспышкам чесотки. Поскольку лица, осуществляющие уход, помогают жителям купаться и одеваться, контакт кожа к коже является обычным явлением. CDC рекомендует всем новым пациентам и персоналу, получающим долгосрочное лечение, пройти обследование на чесотку.
Корковая чесотка, также называемая норвежской чесоткой, представляет собой очень серьезное заражение десятками тысяч клещей на одном человеке. Это приводит к тому, что на коже образуются толстые корки, полные клещей и яиц. Корковая чесотка чаще всего встречается у людей с ослабленной иммунной системой, пожилых людей и людей с ограниченными возможностями.
 Этот тип чесотки очень заразен и требует быстрого лечения для предотвращения вспышек.
Этот тип чесотки очень заразен и требует быстрого лечения для предотвращения вспышек.Сильный зуд при чесотке затрудняет сопротивление расчесыванию. Частые расчесывания могут привести к появлению открытых язв, которые могут быть подвержены инфекции. Бактериальные кожные инфекции, такие как импетиго, являются наиболее частым осложнением чесотки. Симптомы могут включать сочащиеся волдыри медового цвета. Этот тип инфекции обычно лечат антибиотиками.
В большинстве случаев врач может определить чесотку на основании внешнего вида сыпи и вашего описания зуда. Иногда для подтверждения диагноза используют соскоб кожи. Это включает в себя сбор кожи с пораженного участка и использование микроскопа для проверки образца на наличие клещей, яиц или фекалий.
Чесотка не проходит сама по себе. Его можно вылечить только с помощью лекарств, отпускаемых по рецепту, которые убивают клещей. Лечение представляет собой крем или лосьон, который в большинстве случаев наносится на все тело от шеи вниз.
 Держится от 8 до 14 часов, а затем смывается. В некоторых случаях врач может прописать таблетки для лечения чесотки. Лечение занимает до трех дней, в зависимости от применяемого лекарства.
Держится от 8 до 14 часов, а затем смывается. В некоторых случаях врач может прописать таблетки для лечения чесотки. Лечение занимает до трех дней, в зависимости от применяемого лекарства.Хотя лекарства, отпускаемые по рецепту, могут убить клещей чесотки и их яйца, они не обеспечивают немедленного облегчения зуда. Чтобы контролировать зуд, особенно ночью, могут помочь антигистаминные таблетки. Крем с гидрокортизоном также может помочь, но он может изменить внешний вид сыпи при чесотке, что затруднит диагностику заболевания. Лучше всего использовать этот крем только после того, как ваш врач подтвердит диагноз.
Если у кого-то диагностирована чесотка, любой, кто имеет тесный физический контакт с этим человеком, также должен лечиться. Тесный контакт включает в себя совместное купание, сон в одной постели или даже держание за руки. Врачи обычно рекомендуют лечить всех членов семьи, даже если симптомы отсутствуют. (Помните, что симптомы могут проявиться через четыре-шесть недель.
 )
)Чесоточные клещи могут жить до двух-трех дней на поверхности одежды, постельного белья или полотенец. Чтобы убедиться, что эти клещи уничтожены, постирайте все простыни и одежду, которыми пользовался пострадавший в течение последних трех дней. Постирайте вещи в горячей воде и высушите в горячей сушилке или отдайте в химчистку. Вещи, которые нельзя стирать, следует поместить в герметичный полиэтиленовый пакет на семь дней.
Лекарства от чесотки могут быстро убить клещей и их яйца, и пациенты обычно могут вернуться в школу или на работу через 24 часа после начала лечения. Однако зуд может сохраняться в течение нескольких недель. Это результат продолжающейся аллергической реакции на коже. Если зуд продолжается более четырех недель или появляется новая сыпь, обратитесь к врачу. Может потребоваться повторное применение лекарства от чесотки.
ИЗОБРАЖЕНИЯ ПРЕДОСТАВЛЕНЫ:
1) Pixtal Images
2) Доктор П. Марацци / Photo Researchers, Inc.
3) Ром Ром, ISM/Phototake, Interactive Medical Media LLC
4) Больница Джона Рэдклиффа / Photo Researchers, Inc.
5) Доктор П. Марацци / Photo Researchers, Inc.
6) Eye Of Science/Photo Researchers Inc.
7) LWA-Dann Tardif/Flirt Collection
8) Gregory Byerline
9) Erik Isakson/Tetra Images
10) Picture Partners/Age Fotostock
11) ERproductions/Blend Images)
1 90 ISM , Marazzi / Photo Researchers, Inc.
14) HBSS/Fancy
15) Jupiterimages
16) Jochen Tack/Imagebroker.net
17) Lucianne Pashley/Age Fotostock
18) Steven Errico/Photographer’s Choice
19) Jim Craigmyle/Flirt: REFENCES.
Департамент здравоохранения и социальных служб штата Делавэр.
Peteducation.com.
Международный фонд дерматологии.
Фонд Немура.© 2020 WebMD, LLC. Все права защищены. Посмотреть политику конфиденциальности и доверительную информацию
Человеческий клещ Demodex: универсальный клещ дерматологического значения
1. Norn MS. Демодекс фолликулорум. Заболеваемость, региональное распространение, патогенность.
 Дэн Мед Булл. 1971; 18:14–7. [PubMed] [Google Scholar]
Дэн Мед Булл. 1971; 18:14–7. [PubMed] [Google Scholar]2. Rufli T, Mumcuoglu Y. Клещи волосяных фолликулов Demodex folliculorum и Demodex brevis: биология и медицинское значение. Обзор. Дерматология. 1981; 162:1–11. [PubMed] [Google Scholar]
3. Байма Б., Стичерлинг М. Еще раз о демодецидозе. Акта Дерм Венерол. 2002; 82: 3–6. [PubMed] [Академия Google]
4. Aylesworth R, Vance C. Demodex folliculorum и Demodex brevis в биоптатах кожи. J Am Acad Дерматол. 1982; 7: 583–9. [PubMed] [Google Scholar]
5. Basta-Juzbasic A, Subic JS, Ljubojevic S. Demodex folliculorum в развитии розацеиформного дерматита и заболеваний, связанных с розацеа. Клин Дерматол. 2002; 20: 135–40. [PubMed] [Google Scholar]
6. Spickett SG. Исследования Demodex folliculorum Simon. Паразитология. 1961;51:181–92. [Google Scholar]
7. Акбулатова Л.К. Патогенная роль клеща Demodex и клиническая форма демодекоза у человека.
 Вестн Дерматол Венерол. 1963; 40: 57–61. [PubMed] [Google Scholar]
Вестн Дерматол Венерол. 1963; 40: 57–61. [PubMed] [Google Scholar]8. Бернс Д.А. Фолликулярные клещи и их роль в заболевании. Клин Эксп Дерматол. 1992; 17: 152–5. [PubMed] [Google Scholar]
9. Forton F. Dιmodex и перифолликулярное воспаление у человека: обзор и отчет о 69 биопсиях. Энн Дерматол Венерол. 1986; 113:1047–58. [PubMed] [Академия Google]
10. Фортон Ф., Сейс Б. Плотность Demodex folliculorum при розацеа: исследование случай-контроль с использованием стандартизированной биопсии поверхности кожи. Бр Дж Дерматол. 1993; 128:650–9. [PubMed] [Google Scholar]
11. Bonnar E, Eustace P, Powell FC. Популяция клеща Demodex при розацеа. J Am Acad Дерматол. 1993; 28: 443–8. [PubMed] [Google Scholar]
12. Forton F, Song M. Ограничения стандартизированной биопсии поверхности кожи при измерении плотности Demodex folliculorum : Отчет о болезни. Бр Дж Дерматол. 1998; 139: 697–700. [PubMed] [Google Scholar]
13. Erbagci Z, Ozgoztasi O.
 Значение плотности Demodex folliculorum при розацеа. Int J Дерматол. 1998; 37: 421–5. [PubMed] [Google Scholar]
Значение плотности Demodex folliculorum при розацеа. Int J Дерматол. 1998; 37: 421–5. [PubMed] [Google Scholar]14. Зомородян К., Герамишоар М., Саадат Ф., Таразой Б., Норузи М., Резайе С. Демодекоз лица. Евр Дж Дерматол. 2004; 14:121–2. [PubMed] [Google Scholar]
15. Sengbusch HG, Hauswirth JW. Распространенность клещей волосяных фолликулов, Demodex folliculorum и D. brevis (Acari: Demodicidae) в выбранной популяции людей в западной части Нью-Йорка, США. J Med Entomol. 1986; 23: 384–8. [PubMed] [Google Scholar]
16. Delfos NM, Collen AF, Kroon FP. Демодекс фолликулит: кожное проявление болезни восстановления иммунитета. СПИД. 2004; 18:701–2. [PubMed] [Google Scholar]
17. Franklin CD, Underwood JC. Демодекс инвазия сальных желез слизистой оболочки полости рта. Oral Surg Oral Med Oral Pathol. 1986;61:80–2. [PubMed] [Google Scholar]
18. Marks R, Dawber RP. Биопсия поверхности кожи: усовершенствованный метод исследования рогового слоя.
 Бр Дж Дерматол. 1971; 84: 117–23. [PubMed] [Google Scholar]
Бр Дж Дерматол. 1971; 84: 117–23. [PubMed] [Google Scholar]19. Кроуфорд Г.Х., Пелле М.Т., Джеймс В.Д. Розацеа: этиология, патогенез и классификация подтипов. J Am Acad Дерматол. 2004; 51: 327–44. [PubMed] [Google Scholar]
20. Gothe R. Демодекоз собак – факторное заболевание? Берл Мунк Tierarztl Wochenschr. 1989; 102: 293–7. [PubMed] [Академия Google]
21. Боге-Расмуссен Т., Кристенсен Д.Д., Глууд Б., Кристенсен Г., Норн М.С. Demodex folliculorum hominis (Simon): частота встречаемости в нормоматериале и у пациентов, получающих системное лечение эритромицином или глюкокортикоидами. Акта Дерм Венерол. 1982; 62: 454–6. [PubMed] [Google Scholar]
22. Hellerich U, Metzelder M. Частота поражения кожи головы эктопаразитами Demodex folliculorum Simon в патолого-анатомическом и судебно-медицинском вскрытии (на немецком языке) Arch Kriminol. 1994;194:111–18. [PubMed] [Google Scholar]
23. Caswell JL, Yager JA, Parker WM, Moore PF. Проспективное исследование иммунофенотипа и временных изменений гистологических поражений демодекоза собак.
 Вет Патол. 1997; 34: 279–87. [PubMed] [Google Scholar]
Вет Патол. 1997; 34: 279–87. [PubMed] [Google Scholar]24. Баррига О.О., Аль-Халиди Н.В., Мартин С., Вайман М. Доказательства иммуносупрессии Demodex canis. Вет Иммунол Иммунопатол. 1992; 32:37–46. [PubMed] [Google Scholar]
25. Айви С.П., Макколл С.Л., Гор Л., Гресс Р.Е., Хартли А.Х. Демодецидоз при остром лимфобластном лейкозе у детей: оппортунистическая инфекция, протекающая с иммуносупрессией. J Педиатр. 1995;127:751–4. [PubMed] [Google Scholar]
26. Nakagawa T, Sasaki M, Fujita K, Nishimoto M, Takaiwa T. Демодекс фолликулит на туловище пациента с грибовидным микозом. Клин Эксп Дерматол. 1996; 21: 148–50. [PubMed] [Google Scholar]
27. Патрици А., Трестини Д., Д’Антуоно А., Коланджели В. Демодицидоз у ребенка, инфицированного вирусом приобретенного иммунодефицита. Eur J Педиат Дерматол. 1999; 9: 25–8. [Google Scholar]
28. Benessahraoui M, Paratte F, Plouvier E, Humbert P, Aubin F. Демодицидоз у ребенка с ксантолейкемией, связанной с нейрофиброматозом 1 типа.
 Евр Дж Дерматол. 2003;13:311–2. [PubMed] [Академия Google]
Евр Дж Дерматол. 2003;13:311–2. [PubMed] [Академия Google]29. Акилов О.Е., Мумкуоглу К.Ю. Ассоциация между демодекозом человека и HLA класса I. Clin Exp Dermatol. 2003; 28:70–3. [PubMed] [Google Scholar]
30. Хсу К.К., Хсу М.М., Ли Дж.Й. Демодекоз: клинико-патологическое исследование. J Am Acad Дерматол. 2009; 60: 453–62. [PubMed] [Google Scholar]
31. Темников В.Е. Особенности иммунного статуса при розацеа. Нижний Новгород. 1991; 1:86–88. [Google Scholar]
32. Петросян Э.А., Петросян В.А. Лечение розацеа, осложненного демодекозом, путем экстракорпоральной модификации крови гипохлоритом натрия. Вестн Дерматол Венерол. 1996;2:42–4. [Google Scholar]
33. Руфли Т., Бюхнер С.А. Субпопуляции Т-клеток при розовых угрях и возможная роль Demodex folliculorum . Дерматология. 1984; 169:1–5. [PubMed] [Google Scholar]
34. Акилов О.Е., Мумкуоглу К.Ю. Иммунный ответ при демодекозе. J Eur Acad Dermatol Venereol. 2004; 18:440–4. [PubMed] [Google Scholar]
35.
 Эль-Бассиуни С.О., Ахмед Дж.А., Юнис А.И., Исмаил М.А., Саадави А.Н., Бассиуни С.О. Исследование плотности клещей Demodex folliculorum и иммунного ответа у пациентов с дерматозами лица. J Египет Soc Параситол. 2005;35:899–910. [PubMed] [Google Scholar]
Эль-Бассиуни С.О., Ахмед Дж.А., Юнис А.И., Исмаил М.А., Саадави А.Н., Бассиуни С.О. Исследование плотности клещей Demodex folliculorum и иммунного ответа у пациентов с дерматозами лица. J Египет Soc Параситол. 2005;35:899–910. [PubMed] [Google Scholar]36. Лейси Н., Делани С., Кавана К., Пауэлл ФК. Связанные с клещами бактериальные антигены стимулируют воспалительные клетки при розацеа. Бр Дж Дерматол. 2007; 157: 474–81. [PubMed] [Google Scholar]
37. O’Reilly N, Bergin D, Reeves EP, McElvaney NG, Kavanagh K. Demodex -ассоциированные бактериальные белки индуцируют активацию нейтрофилов. Бр Дж Дерматол. 2012; 166: 753–60. [PubMed] [Google Scholar]
38. Каур Т., Джиндал Н., Бансал Р., Махаджан Б.Б. Лицевой демодецидоз: диагностическая проблема. Индийский Дж. Дерматол. 2012;57:72–3. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Vollmer RT. Демодекс -ассоциированный фолликулит. Am J Дерматопатол. 1996; 18: 589–91. [PubMed] [Google Scholar]
40.
 Roihu T, Kariniemi AL. Клещи Demodex при розовых угрях. Джей Кутан Патол. 1998; 25:550–2. [PubMed] [Google Scholar]
Roihu T, Kariniemi AL. Клещи Demodex при розовых угрях. Джей Кутан Патол. 1998; 25:550–2. [PubMed] [Google Scholar]41. Эль-Шазли А.М., Ганеум Б.М., Морси Т.А., Аати Х.Е. Патогенез Demodex follicularum (клещи волосяных фолликулов) у женщин с розацеа и без него. J Египет SOC Паразитол. 2001; 31: 867–75. [PubMed] [Академия Google]
42. Georgala S, Katoulis AC, Kylafis GD, Koumantaki-Mathioudaki E, Georgala C, Aroni K. Повышенная плотность Demodex folliculorum и свидетельство замедленной реакции гиперчувствительности у субъектов с папуло-пустулезной розацеа. J Eur Acad Dermatol Venereol. 2001; 15:441–4. [PubMed] [Google Scholar]
43. Ayres S, Jr, Ayres S., III Демодекозные высыпания (демодецидоз) у человека. 30-летний опыт лечения двух обычно нераспознаваемых заболеваний: фолликулярный лишай ( Demodex ) и розовые угри (тип Demodex ) Arch Dermatol. 1961; 83: 816–27. [PubMed] [Google Scholar]
44. Хасан М., Сиддики Ф.
 А., Наим М. Демодицид человека. Энн Троп Мед общественного здравоохранения. 2008; 1:70–1. [Google Scholar]
А., Наим М. Демодицид человека. Энн Троп Мед общественного здравоохранения. 2008; 1:70–1. [Google Scholar]45. Ayres S., Jr Demodex folliculorum как патоген. Кутис. 1986; 37:441. [PubMed] [Google Scholar]
46. Karincaoglu Y, Bayram N, Aycan O, Esrefoglu M. Клиническое значение Demodex folliculorum с неспецифическими лицевыми признаками и симптомами. J Дерматол. 2004; 31: 618–26. [PubMed] [Академия Google]
47. Pallotta S, Cianchini G, Martelloni E, Ferranti G, Girardelli CR, Di Lella G, et al. Односторонний демодецидоз. Евр Дж Дерматол. 1998; 8: 191–2. [PubMed] [Google Scholar]
48. Биковски Дж. Б., Дель Россо Дж. К. Демодекс Дерматит: ретроспективный анализ клинического диагноза и успешного лечения местным кротамитоном. Клин Эстет Дерматол. 2009; 2:20–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
49. Hoekzema R, Hulsebosh HJ, Bos JD. Демодецидоз или розацеа: что лечили? Бр Дж Дерматол. 1995;133:294–9. [PubMed] [Google Scholar]
50.
 Ljubojeviae S, Basta JA, Lipozeneiae J. Стероидный дерматит, напоминающий розацеа: этиопатогенез и лечение. J Eur Acad Dermatol Venereol. 2002; 16: 121–6. [PubMed] [Google Scholar]
Ljubojeviae S, Basta JA, Lipozeneiae J. Стероидный дерматит, напоминающий розацеа: этиопатогенез и лечение. J Eur Acad Dermatol Venereol. 2002; 16: 121–6. [PubMed] [Google Scholar]51. Rathi SK, Kumrah L. Дерматит, подобный розацеа, вызванный местными кортикостероидами: клиническое исследование 110 случаев. Индийский J Дерматол Венереол Лепрол. 2011;77:42–6. [PubMed] [Google Scholar]
52. Сарасват А., Лахири К., Чаттерджи М., Баруа С., Кунду А., Миттал А. и др. Злоупотребление местными кортикостероидами на лице: проспективное многоцентровое исследование амбулаторных дерматологических больных. Индийский J Дерматол Венереол Лепрол. 2011;77:160–6. [PubMed] [Академия Google]
53. Зари Дж., Абдолмаджид Ф., Масуд М., Вахид М., Ялда Н. Оценка взаимосвязи между андрогенной алопецией и заражением Demodex . Индийский Дж. Дерматол. 2008; 53: 64–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Jimenez-Acosta F, Planas L, Penneys N. Клещи Demodex содержат иммунореактивную липазу.
 Арка Дерматол. 1989; 125:1436–7. [PubMed] [Google Scholar]
Арка Дерматол. 1989; 125:1436–7. [PubMed] [Google Scholar]55. Маэ Ю.Ф. Воспалительный перифолликулярный фиброз и алопеция. Int J Дерматол. 1998;37:416–7. [PubMed] [Google Scholar]
56. Яворский С., Клигман А.М., Мерфи Г.Ф. Характеристика воспалительных инфильтратов при андрогенетической алопеции по мужскому типу: значение для патогенеза. Бр Дж Дерматол. 1992; 127: 239–46. [PubMed] [Google Scholar]
57. Уайтинг Д.А. Диагностическая и прогностическая ценность горизонтальных срезов биоптата кожи головы при андрогенетической алопеции по мужскому типу. J Am Acad Дерматол. 1993; 28: 755–63. [PubMed] [Google Scholar]
58. Милликен Л.Э. Андрогенная алопеция: роль воспаления и Демодекс . Int J Дерматол. 2001;40:475–6. [PubMed] [Google Scholar]
59. Clifford CW, Fulk GW. Связь диабета, выпадения ресниц и Staphylococcus aureus с заражением век Demodex folliculorum (Acari: Demodicidae) J Med Entomol. 1990; 27: 467–70. [PubMed] [Google Scholar]
60.




 Маленькие дети, как правило, играют способами, предполагающими контакт кожа к коже. Они также могут делить коврики и одеяла для сна. Если у ребенка, который посещает детский сад, обнаружена чесотка, важно уведомить персонал. Одноклассникам ребенка и опекунам, вероятно, также потребуется лечение, даже если симптомы еще не проявились.
Маленькие дети, как правило, играют способами, предполагающими контакт кожа к коже. Они также могут делить коврики и одеяла для сна. Если у ребенка, который посещает детский сад, обнаружена чесотка, важно уведомить персонал. Одноклассникам ребенка и опекунам, вероятно, также потребуется лечение, даже если симптомы еще не проявились. Этот тип чесотки очень заразен и требует быстрого лечения для предотвращения вспышек.
Этот тип чесотки очень заразен и требует быстрого лечения для предотвращения вспышек. Держится от 8 до 14 часов, а затем смывается. В некоторых случаях врач может прописать таблетки для лечения чесотки. Лечение занимает до трех дней, в зависимости от применяемого лекарства.
Держится от 8 до 14 часов, а затем смывается. В некоторых случаях врач может прописать таблетки для лечения чесотки. Лечение занимает до трех дней, в зависимости от применяемого лекарства. )
)
 Дэн Мед Булл. 1971; 18:14–7. [PubMed] [Google Scholar]
Дэн Мед Булл. 1971; 18:14–7. [PubMed] [Google Scholar] Вестн Дерматол Венерол. 1963; 40: 57–61. [PubMed] [Google Scholar]
Вестн Дерматол Венерол. 1963; 40: 57–61. [PubMed] [Google Scholar] Значение плотности Demodex folliculorum при розацеа. Int J Дерматол. 1998; 37: 421–5. [PubMed] [Google Scholar]
Значение плотности Demodex folliculorum при розацеа. Int J Дерматол. 1998; 37: 421–5. [PubMed] [Google Scholar] Бр Дж Дерматол. 1971; 84: 117–23. [PubMed] [Google Scholar]
Бр Дж Дерматол. 1971; 84: 117–23. [PubMed] [Google Scholar]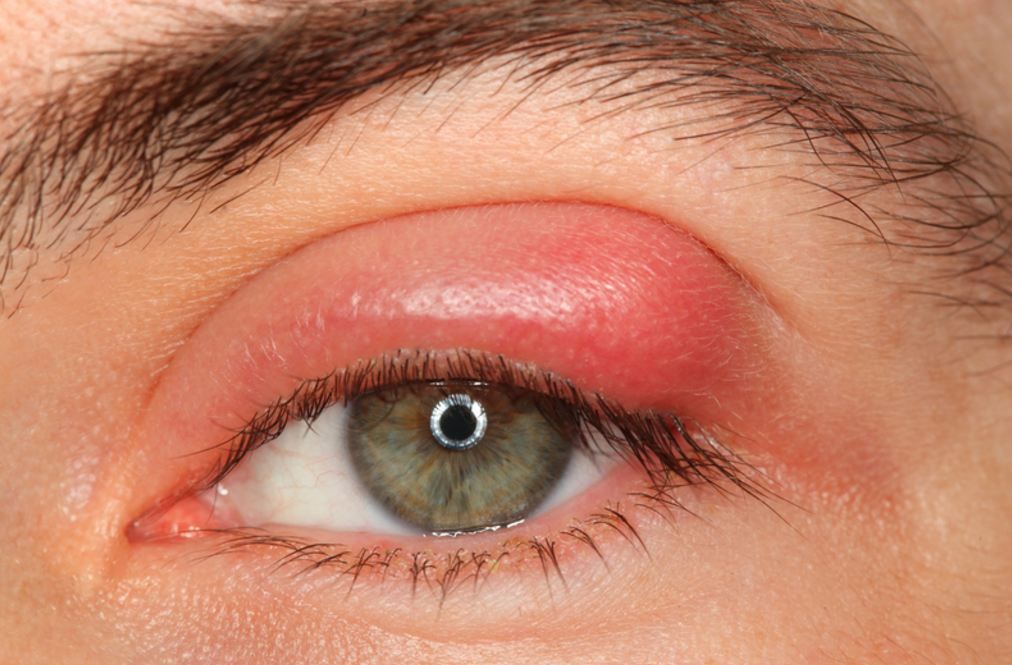 Вет Патол. 1997; 34: 279–87. [PubMed] [Google Scholar]
Вет Патол. 1997; 34: 279–87. [PubMed] [Google Scholar] Евр Дж Дерматол. 2003;13:311–2. [PubMed] [Академия Google]
Евр Дж Дерматол. 2003;13:311–2. [PubMed] [Академия Google] Эль-Бассиуни С.О., Ахмед Дж.А., Юнис А.И., Исмаил М.А., Саадави А.Н., Бассиуни С.О. Исследование плотности клещей Demodex folliculorum и иммунного ответа у пациентов с дерматозами лица. J Египет Soc Параситол. 2005;35:899–910. [PubMed] [Google Scholar]
Эль-Бассиуни С.О., Ахмед Дж.А., Юнис А.И., Исмаил М.А., Саадави А.Н., Бассиуни С.О. Исследование плотности клещей Demodex folliculorum и иммунного ответа у пациентов с дерматозами лица. J Египет Soc Параситол. 2005;35:899–910. [PubMed] [Google Scholar] Roihu T, Kariniemi AL. Клещи Demodex при розовых угрях. Джей Кутан Патол. 1998; 25:550–2. [PubMed] [Google Scholar]
Roihu T, Kariniemi AL. Клещи Demodex при розовых угрях. Джей Кутан Патол. 1998; 25:550–2. [PubMed] [Google Scholar] А., Наим М. Демодицид человека. Энн Троп Мед общественного здравоохранения. 2008; 1:70–1. [Google Scholar]
А., Наим М. Демодицид человека. Энн Троп Мед общественного здравоохранения. 2008; 1:70–1. [Google Scholar] Ljubojeviae S, Basta JA, Lipozeneiae J. Стероидный дерматит, напоминающий розацеа: этиопатогенез и лечение. J Eur Acad Dermatol Venereol. 2002; 16: 121–6. [PubMed] [Google Scholar]
Ljubojeviae S, Basta JA, Lipozeneiae J. Стероидный дерматит, напоминающий розацеа: этиопатогенез и лечение. J Eur Acad Dermatol Venereol. 2002; 16: 121–6. [PubMed] [Google Scholar] Арка Дерматол. 1989; 125:1436–7. [PubMed] [Google Scholar]
Арка Дерматол. 1989; 125:1436–7. [PubMed] [Google Scholar]