Содержание
ГБУЗ СО «Тольяттинская городская клиническая больница №5»
- Подробности
- Опубликовано: 14 Июнь 2018
- Категория: Новости и мероприятия
Ибупрофен и парацетамол (ацетаминофен) — наиболее популярные безрецептурные средства от боли и жара. В чем принципиальная разница между двумя препаратами? Что лучше выбрать вам и вашему ребенку? Можно ли принимать обезболивающие средства одновременно?
Asics footwear | Sneakers — ΦΘΗΝΑ ΠΑΠΟΥΤΣΙΑ 2020
Парацетамол или ибупрофен: быстрое сравнение
— оба препарата отпускаются без рецепта врача
— оба предназначены для лечения жара, слабой и умеренной боли
— парацетамол оказывает выраженное жаропонижающее действие
— ибупрофен оказывает дополнительное противовоспалительное действие
— ибупрофен лучше подходит при менструальной, мышечной и зубной боли
— парацетамол и его комбинации лучше подходят для лечения головной боли
— ибупрофен нежелательно принимать при язве желудка и гастрите
— парацетамол не рекомендуется при проблемах с печенью
Что такое парацетамол (панадол)?
Препарат принадлежит к группе ненаркотических анальгетиков (обезболивающих) и антипиретиков (жаропонижающих). Механизм действия заключается в том, что он блокирует выработку воспалительных молекул — простагландинов — в головном мозге. Поскольку простагландины отвечают за боль и воспаление, парацетамол уменьшает болевую чувствительность. Воздействуя на мозговой центр терморегуляции, препарат сбивает температуру.
Механизм действия заключается в том, что он блокирует выработку воспалительных молекул — простагландинов — в головном мозге. Поскольку простагландины отвечают за боль и воспаление, парацетамол уменьшает болевую чувствительность. Воздействуя на мозговой центр терморегуляции, препарат сбивает температуру.
Что такое ибупрофен (нурофен)?
Ибупрофен принадлежит к группе так называемых нестероидных противовоспалительных средств, НПВС. Его ближайшие «родственники»: напроксен (налгезин), индометацин (метиндол), мелоксикам (мовалис) и набуметон (релафен). Ибупрофен назначают не только при боли и повышенной температуре, но и при воспалительных заболеваниях, таких как артрит. Представители НПВС блокируют фермент ЦОГ, необходимый для выработки простагландинов.
Можно ли принимать вместе парацетамол и ибупрофен?
Большинство специалистов сходятся во мнении, что можно. В комбинации эти средства работают значительно лучше, чем по отдельности. Длительные наблюдения показывают, что панадол с нурофеном оказывают более выраженное жаропонижающее и обезболивающее действие без дополнительных побочных эффектов. В педиатрической практике парацетамол с ибупрофеном нередко приходится чередовать либо давать вместе при сильном жаре у ребенка, поэтому молодым родителям следует иметь под рукой оба лекарственных препарата.
Длительные наблюдения показывают, что панадол с нурофеном оказывают более выраженное жаропонижающее и обезболивающее действие без дополнительных побочных эффектов. В педиатрической практике парацетамол с ибупрофеном нередко приходится чередовать либо давать вместе при сильном жаре у ребенка, поэтому молодым родителям следует иметь под рукой оба лекарственных препарата.
Почему эта комбинация безопасна?
Препараты обезвреживаются в организме разными путями, а их профиль побочных эффектов отличается. Если сочетать нурофен с аспирином нельзя из-за риска для желудка, то в отношении панадола подобные опасения отсутствуют.
Парацетамол или ибупрофен: что безопасней?
Побочные эффекты парацетамола
При соблюдении инструкции побочные эффекты парацетамола наблюдаются редко. Как правило, это кожная сыпь, тошнота и головная боль. Наиболее серьезные реакции на парацетамол:
— анафилактический шок
— нарушение функций печени
— гемолитическая анемия
— тромбоцитопения
Хронический алкоголизм увеличивает риск нежелательных явлений со стороны печени и пищеварительного тракта. Специалисты не советуют давать панадол людям с тяжелыми нарушениями работы печени и почек.
Специалисты не советуют давать панадол людям с тяжелыми нарушениями работы печени и почек.
Побочные эффекты ибупрофена
Среди наиболее частых побочных эффектов:
— кожная сыпь
— головокружение
— головная боль
— звон в ушах
— боль в животе
— тошнота
— диарея
— изжога
Как и другие НПВС, нурофен влияет на свертываемость крови, повышая риск кровотечений после травмы. Прием ибупрофена может привести к образованию язвы в желудке и кишечника. В редких случаях развивается желудочно-кишечное кровотечение, при котором может отсутствовать боль в животе. Единственными признаками кровотечения могут быть слабость, головокружение и черный стул, напоминающий деготь. Иногда НПВС ограничивают кровообращение в почках и нарушают их функции.
Повышенному риску подвергаются люди, страдающие хронической болезнью почек (ХБП) или застойной сердечной недостаточностью. Больные бронхиальной астмой чаще страдают аллергией на НПВС.
Серьезные реакции на НПВС:
— задержка жидкости (отеки)
— образование тромбов и инфаркты
— повышение артериального давления
— сердечная недостаточность
Безопасность при беременности
Прием парацетамола при беременности допустим, но требует консультации специалиста. Ибупрофен при беременности не применяется из-за риска тяжелых пороков развития и выкидыша!
Ибупрофен при беременности не применяется из-за риска тяжелых пороков развития и выкидыша!
Боли в горле при беременности
Что делать, если будущая мама заболела? Рассмотрим допустимые методы лечения больного горла в период беременности.
Появление болей в горле, першения в период вынашивания малыша часто вызывает у будущих мам массу волнений. Это совершенно неудивительно, ведь любая инфекция, перенесенная женщиной во время беременности, может негативно сказаться на развитии плода в утробе. Почему возникают боли в горле при беременности? Рассмотрим самые вероятные причины.
Причины болей в горле
Основной причиной появления дискомфорта и болей в горле во время беременности является попадание на слизистую оболочку носоглотки бактериальной или вирусной флоры либо обострения уже имеющихся хронических заболеваний. Иногда першение может наблюдаться на фоне проблем с желудком, когда происходит заброс содержимого желудка в ротоглотку. Очень редко причиной болей при глотании может быть попадание инородного тела.
Очень редко причиной болей при глотании может быть попадание инородного тела.
Если кроме болей в горле у вас наблюдается еще и повышенная температура тела и отек слизистой оболочки глотки, то вероятнее всего, что у вас развивается острый воспаленный процесс. Данное состояние требует немедленного обращения женщины к врачу, ведь многие патогенные микроорганизмы могут свободно проникать через плацентарный барьер, тем самым вызывая отклонения в развитии у малыша. Не нужно пытаться самостоятельно лечить воспаление горла дома или того хуже — просить рекомендации по поводу лечения в ближайшей аптеке. Только врач-гинеколог, ведущий беременность, может назначить лекарственный препарат, который наиболее безопасен для плода в утробе, и при необходимости направить к другим специалистам.
Первая помощь при болях в горле
При беременности особенно важно не запустить болезнь и ликвидировать все ее клинические признаки на начальном этапе. Итак, если вы почувствовали першение в горле, не очень выраженные боли при глотании и дискомфорт во время принятия пищи, но при этом температура тела остается в пределах нормы, то можно попробовать народные методы лечения и местные антисептики.
Отлично помогают на начальном этапе заболевания горла ингаляции с добавлением отвара шалфея или аптечной ромашки. Эти лекарственные растения обладают хорошо выраженным противовоспалительным и антибактериальным эффектом и не вызывают никаких побочных влияний на растущий в утробе плод.
Природным антибиотиком являются ягоды малины, клюквы и брусники. При болях в горле хорошо помогает теплый чай из малины или свежеприготовленный морс из брусники и клюквы. Отлично снимают болевые ощущения, першение и отек слизистой оболочки глотки полоскания горла настоями лекарственных растений (кора дуба, ромашка, шалфей).
Кроме народного лечения болей в горле при беременности старайтесь избегать употребления в пищу слишком горячей или холодной пищи и жидкости. Соблюдение определенного температурного режима необходимо, чтобы дополнительно не травмировать воспаленную слизистую оболочку глотки. Как правило, если лечение народными средствами было начато сразу, то слизистая оболочка глотки восстанавливается через 2-3 дня.
Народные методы лечения
Молоко с медом
При болях в горле, которые сопровождаются затруднением глотания, очень хорошо помогает теплое молоко с добавлением меда. Такой напиток лучше выпивать перед сном и сразу укрываться теплым одеялом. До утра боль в горле будет практически незаметной. Кроме этого, теплое молоко с медом успокаивающе воздействует на нервную систему и помогает будущей маме быстро уснуть.
Ромашка аптечная
Ромашка является очень эффективным народным средством при первых симптомах фарингита, тонзиллита. Это растение обладает сильно выраженными противовоспалительными и антибактериальными свойствами. Для приготовления травяного настоя необходимо добавить 1 столовую ложку цветков ромашки на 1 литр горячей воды. Данную смесь поставить на водяную баню и кипятить в течение 15 минут, после чего процедить и вылить в термос. Использовать для полоскания горла теплый настой. Подобными свойствами обладает трава шалфея и коры дуба.
Профилактика вирусных инфекций в период беременности
Для профилактики заболеваний во время беременности чаще рекомендуется проводить время на свежем воздухе, правильно и полноценно питаться, а также избегать мест скопления большого количества людей. В квартире чаще проветривать помещение, поддерживать оптимальный температурный режим — 22 градуса, влажность воздуха в комнате — 70-80%. Ежедневно проводить влажную уборку.
В квартире чаще проветривать помещение, поддерживать оптимальный температурный режим — 22 градуса, влажность воздуха в комнате — 70-80%. Ежедневно проводить влажную уборку.
Для профилактики дефицита витамина С в период беременности можно пить отвар шиповника, морсы из клюквы. Таким образом вы не только поддерживайте свой иммунитет, но и укрепите кровеносные сосуды.
Отличным средством профилактики многих вирусных заболеваний являются эфирные масла. Только гинекологи не рекомендуют использовать ароматерапию в первые 12 недель беременности. Такие масла, как пихтовое, эвкалиптовое, лимонное, апельсиновое, грейпфрутовое обладают выраженным антисептическим эффектом. Можно добавить 3-4 капли в емкость с водой и поставить вблизи отопительных приборов или капнуть в аромалампу.
Последствия болей в горле для будущей мамы
Как бы это печально ни звучало, но в большинстве случаев мы относимся к своему здоровью очень легкомысленно. Особенно печально, когда за своим здоровьем не следят беременные женщины. Ведь они несут ответственность не только за себя, но и за растущего в животе малыша. При возникновении первых симптомов заболевания, в том числе и болей в горле, будущая мама должна помнить о возможных последствиях, если лечение не будет начато своевременно. Например, бактериальные инфекции горла, не долеченные во время беременности, могут привести к угрожающему выкидышу или преждевременным родам. Вряд ли здравомыслящая будущая мама так будет рисковать жизнью своего малыша просто от того, что не было времени и желания обратиться к врачу.
Ведь они несут ответственность не только за себя, но и за растущего в животе малыша. При возникновении первых симптомов заболевания, в том числе и болей в горле, будущая мама должна помнить о возможных последствиях, если лечение не будет начато своевременно. Например, бактериальные инфекции горла, не долеченные во время беременности, могут привести к угрожающему выкидышу или преждевременным родам. Вряд ли здравомыслящая будущая мама так будет рисковать жизнью своего малыша просто от того, что не было времени и желания обратиться к врачу.
Медикаментозное лечение больного горла при беременности
Что делать, если местные антисептическое средства малоэффективны или женщина уже запустила воспалительный процесс? Прежде всего, необходимо сразу обратиться к врачу, а не заниматься дома самолечением. Промедление может привести к прогрессированию воспалительного процесса, который может закончиться тяжелой ангиной. При развитии осложнений воспаления глотки, при стрептококковой инфекции часто необходим приём антибиотиков, не стоит переживать по этому поводу, так как всегда назначаются антибиотики, которые разрешены при беременности и не могут нанести вред здоровью малыша в утробе.
Снизить боли в горле и снять воспаление слизистой оболочки могут антисептики в виде спреев или пастилок для рассасывания. Они доказали абсолютную безопасность для беременных женщин и малыша в утробе. Какие именно препараты, вам посоветует ваш врач гинеколог.
При появлении на миндалинах белого налета или гнойных пробок, не стоит самостоятельно вымывать налёт или выдавливать пробки, стоит сразу обратиться к врачу.
Что можно принять при высокой температуре?
Беременность – это нагрузка для организма женщины, происходит перестройка многих систем организма, в первую очередь подавляется иммунная система. Вследствие снижения иммунитета у будущей мамы часто наблюдаются вирусные инфекции и простудные заболевания. При болях в горле, как уже было сказано выше, хорошо помогают некоторые лекарственные растения, эфирные масла и антисептические растворы. А что же делать беременной женщине, если к общим симптомам вирусной инфекции добавляется и повышение температуры тела? Ведь многие лекарственные препараты нельзя принимать в период вынашивания малыша, чтобы не подвергать плод неоправданному риску. Итак, рассмотрим, что делать, если болезнь прогрессирует.
Итак, рассмотрим, что делать, если болезнь прогрессирует.
В первую очередь, если к болям в горле добавилась и повышенная температура тела, отложите все свои дела и позвоните в консультацию для вызова врача на дом. Сейчас вам совершенно ни к чему идти самостоятельно в поликлинику, ждать очереди на прием и подвергать ребенка риску.
Такие препараты, как анальгин, ибупрофен, колдрекс, антигриппин, ацетилсалициловая кислота, категорически противопоказаны в период вынашивания ребенка, независимо от срока беременности! Такие препараты не только негативно сказываются на общем развитии плода, но и могут спровоцировать маточные кровотечения у матери и нарушения плацентарного кровообращения.
Относительно безопасным препаратом для снижения повышенной температуры тела в период беременности является парацетамол. Он разрешен на любом сроке беременности, но не более, чем 2000мг в сутки. Парацетамол и его аналоги не только снижают температуру тела, но и снимают ломоту в мышцах, головную боль и недомогание.
Однако очень важно не сбивать температуру тела, если показатели термометра не превышают 38 градусов. Именно при повышении температуры тела свыше этой отметки организм начинает активно вырабатывать интерферон – вещество, которое борется с вирусами и укрепляет иммунную систему.
Чтобы несколько снизить жар можно использовать холодный компресс на область лба. Такая процедура помогает легче переносить повышенную температуру тела и немного снимает головную боль. Для такого компресса марлевую повязку смачивают в холодной воде, отжимают и прикладывают ко лбу. По мере нагревания компресса марлю смачивают снова. Вместо смоченного платка можно использовать пузырь со льдом, только предварительно его нужно завернуть в несколько слоев ткани, чтобы не вызвать обморожения кожи.
Для снижения повышенной температуры тела можно приложить холодные компрессы на область магистральных кровеносных сосудов (подколенные артерии, паховые артерии, локтевые сгибы).
Если температура тела у беременной женщины не превышает 37,5 градусов, то очень рекомендуется пить горячий липовый чай. Липа обладает потогонным действием и снижает температуру тела. Главное — не забывайте про обильное питье, это 2,0-2,5 литра жидкости в сутки.
Липа обладает потогонным действием и снижает температуру тела. Главное — не забывайте про обильное питье, это 2,0-2,5 литра жидкости в сутки.
Помните, что при малейших симптомах недомогания лучше всего сразу показаться врачу. Ведь любая вирусная инфекция, даже без повышения температуры тела и выраженных недомоганий, перенесенная в период беременности может закончиться весьма плачевно для самой женщины и ее растущего в животе ребеночка.
Запись на прием к врачу-гинекологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Чтобы уточнить цены на прием врача-гинеколога или другие вопросы пройдите по ссылке ниже:
Что нужно знать о приеме ибупрофена во время беременности
Это важно для наших читателей, лечащих пациентов с болями.
Автор: Zawn Villines
MedicalNewsToday
Во время беременности часто возникают боли, и некоторые женщины принимают обезболивающие, чтобы уменьшить дискомфорт. Тем не менее, эксперты рекомендуют беременным избегать приема ибупрофена (Адвил) после 20 недель.
Тем не менее, эксперты рекомендуют беременным избегать приема ибупрофена (Адвил) после 20 недель.
Эта рекомендация исходит от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Кроме того, некоторые исследования предполагают связь между приемом ибупрофена во время беременности и проблемами с развитием плода (обычно известными как врожденные дефекты) даже при приеме до 20 недель.
По этой причине Американский колледж акушеров и гинекологов (ACOG) не рекомендует людям принимать ибупрофен во время беременности.
Людям, испытывающим боль во время беременности, следует обратиться к врачу, чтобы обсудить риски и преимущества лекарств. Беременным не нужно мириться с болью, и есть альтернативные варианты, которые могут помочь.
Узнайте больше, чтобы узнать о рисках приема ибупрофена во время беременности, альтернативных вариантах обезболивания и о том, когда следует обратиться к врачу.
Безопасен ли ибупрофен при беременности?
Ни одно лекарство не является безопасным при любых обстоятельствах для всех беременностей. Каждое лекарство, которое принимает человек, сопряжено с определенным риском, и ибупрофен не является исключением.
Каждое лекарство, которое принимает человек, сопряжено с определенным риском, и ибупрофен не является исключением.
Исследования показали, что прием ибупрофена может быть опасен после середины беременности, т.е. около 20 недель. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) не рекомендует использовать ибупрофен после этого срока беременности, поскольку это может привести к повреждению почек плода и вызвать низкий уровень амниотической жидкости.
Кроме того, некоторые данные свидетельствуют о том, что ибупрофен может увеличить риск возникновения проблем с развитием плода. Исследование 2017 года с использованием данных за 15 лет показало, что у людей, принимавших опиоиды, ибупрофен и другие нестероидные противовоспалительные препараты (НПВП), чаще наблюдались проблемы с развитием плода, чем у тех, кто принимал ацетаминофен (тайленол). НПВП могут закрыть артериальный проток плода, жизненно важный кровеносный сосуд, поддерживающий приток крови к плаценте.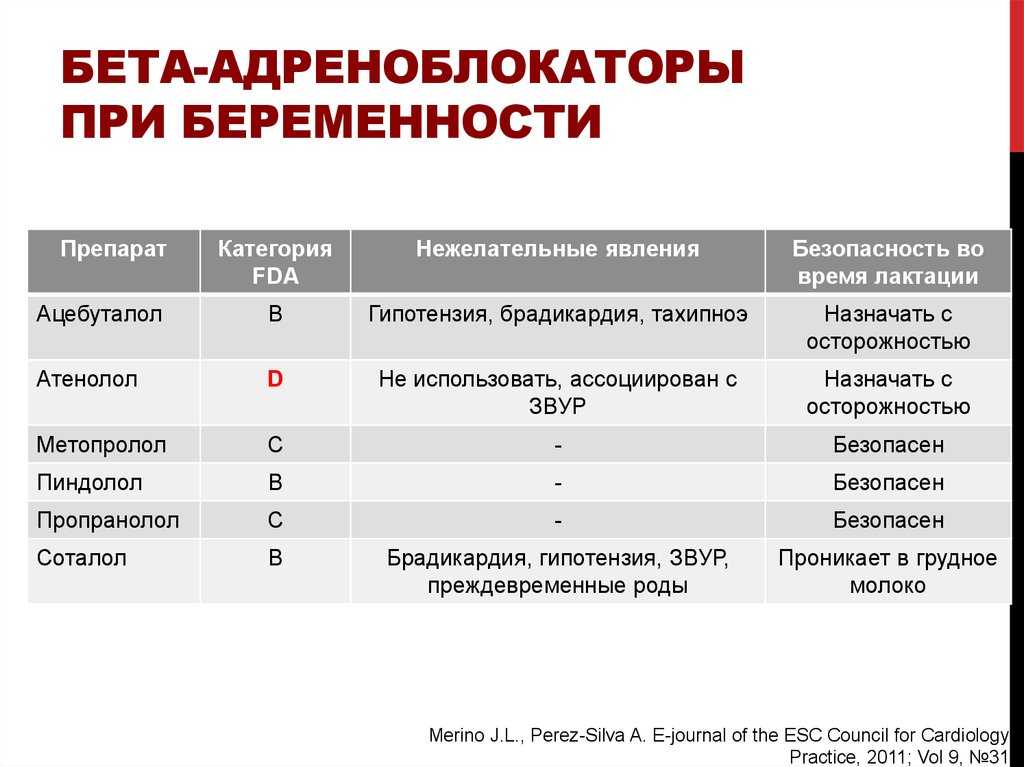
Ибупрофен во время беременности также коррелирует с проблемами развития плода , такими как:
- гастрошизис, состояние, при котором кишечник находится вне тела
- расщелина губы и неба, которые представляют собой расщепление губы, нёба или того и другого
- расщепление позвоночника, состояние, при котором спинной мозг развивается неправильно
- анэнцефалия, при которой мозг и череп не развиваются полностью
- гипоспадия, редкое заболевание полового члена
Однако то же исследование 2017 года не показало, что использование ибупрофена вызывает эти проблемы развития плода. Их можно объяснить другими факторами, такими как состояние здоровья, которое заставило человека использовать ибупрофен.
Ибупрофен, как и другие НПВП, разжижает кровь. Это означает, что для свертывания крови требуется больше времени, что может увеличить риск кровотечения. Для большинства людей это не проблема, но это может быть проблемой для людей с низким уровнем тромбоцитов и с высоким риском кровоизлияния (сильного кровотечения).
Ибупрофен проникает через плаценту, что означает, что эти эффекты могут передаваться плоду. Он может нарушать функцию тромбоцитов плода, делая его более склонным к кровотечениям.
Кровотечение после родов встречается довольно часто, от 3–8% рожениц. По этой причине людям не следует принимать разжижающие кровь препараты на поздних сроках беременности. Если человек не уверен, безопасно ли принимать посредничество, ему следует обратиться к врачу.
На ранних сроках беременности риск применения ибупрофена минимален. Это когда лекарство с меньшей вероятностью может вызвать низкий уровень амниотической жидкости. Эффект разжижения крови также менее опасен, поскольку женщина не собирается рожать.
Однако нет никаких доказательств того, что ибупрофен безопасен на любой стадии беременности.
Некоторые исследования показали связь между использованием ибупрофена и проблемами развития плода, и большинство проблем развития плода возникают из-за воздействия вредных веществ в течение первых 3 месяцев беременности. Это означает, что беременные должны знать о потенциальных рисках ибупрофена в течение первого триместра.
Это означает, что беременные должны знать о потенциальных рисках ибупрофена в течение первого триместра.
Однако могут быть случаи, когда преимущества ибупрофена перевешивают риски. Это может произойти, когда человек испытывает сильную боль и не может безопасно принимать другие лекарства.
Например, ибупрофен и другие НПВП могут быть полезны людям с фибромами, вызывающими сильную боль. Людям в такой ситуации следует обратиться к врачу, чтобы обсудить наилучший вариант их беременности.
В целом, использование ибупрофена в самой низкой эффективной дозе в течение кратчайшего периода времени представляет наименьший риск, хотя полностью устранить риски невозможно.
Альтернативные средства обезболивания
Большинство врачей рекомендуют ацетаминофен (парацетамол) для облегчения боли во время беременности. Однако это не означает, что ацетаминофен не представляет опасности.
Заявление от 2021 года, опубликованное в журнале Nature Reviews Endocrinology , предполагает, что ацетаминофен может увеличить риск определенных проблем развития плода. Люди, рассматривающие возможность его использования, должны взвесить риски и преимущества, и им следует обратиться к врачу, прежде чем начинать принимать какие-либо новые лекарства.
Люди, рассматривающие возможность его использования, должны взвесить риски и преимущества, и им следует обратиться к врачу, прежде чем начинать принимать какие-либо новые лекарства.
Для многих людей немедикаментозное обезболивание является эффективной альтернативой лекарствам. Некоторые варианты включают:
- Поддерживающая одежда и пояса: Дополнительная поддержка матки и тазового дна может уменьшить боль в спине и бедрах.
- Физиотерапия: Это может облегчить боль в суставах и травмы, связанные с беременностью.
- Техники релаксации: Прогрессивная мышечная релаксация и медитация снижают напряжение и стресс, что может помочь человеку справиться со своей болью.
- Упражнения и растяжка: Физическая активность может снизить риск определенных видов боли.
- Альтернативные методы лечения: Некоторым людям помогают иглоукалывание и массаж. Однако им следует обратиться к врачу, прежде чем пробовать альтернативные методы лечения.

Обращение к врачу
Женщина может захотеть связаться с врачом, прежде чем принимать какое-либо обезболивающее во время беременности.
При этом они должны упомянуть источник своей боли. Это может указывать на основное состояние здоровья или осложнение беременности.
Например, многие люди испытывают боль в области лобкового симфиза во время беременности. Это может вызвать интенсивные стреляющие боли в области таза. Однако правильное лечение, такое как физиотерапия, может помочь облегчить симптомы человека. Поддерживающие ремни, а также подъем и спуск по лестнице назад могут уменьшить дискомфорт.
Резюме
Боль во время беременности может быть неприятной и пугающей. Хотя ибупрофен является распространенным обезболивающим средством, ACOG не рекомендует принимать его во время беременности.
Если люди испытывают постоянную боль, они могут обратиться к врачу или акушерке. Они могут порекомендовать альтернативные методы лечения и лекарства, которые могут помочь справиться с симптомами человека.
Предупреждение об ибупрофене для беременных | Здоровье
Исследования показывают, что женщины, принимающие даже небольшую дозу обезболивающих, таких как ибупрофен, на ранних сроках беременности, более чем удваивают риск выкидыша.
Полученные данные побудили медицинских экспертов посоветовать будущим матерям избегать приема препарата и вместо этого использовать парацетамол для обезболивания. Исследование показало, что прием любых обезболивающих из класса лекарств, известных как нестероидные противовоспалительные препараты (НПВП), таких как ибупрофен, напроксен и диклофенак, в первые 20 недель после зачатия увеличивает риск выкидыша в 2,4 раза. В статье, опубликованной в журнале Канадской медицинской ассоциации, было обнаружено, что беременные женщины, принимающие любой тип НПВП и любую дозу одного из них, подвергались такой шкале повышенного риска самопроизвольного аборта.
Исследователи изучили 4705 случаев выкидышей, из которых 352 (7,5%) принимали неаспириновые НПВП.
Женщин в исследовании в возрасте от 15 до 45 лет сравнивали с 47 050 женщинами того же возраста, которые не теряли ребенка во время беременности, из которых 1 213 (2,6%) принимали НПВП.
Они определили препарат с самым высоким риском выкидыша, как диклофенак при самостоятельном применении, и с самым низким, как у рофекоксиба, который был снят с производства в 2004 году из соображений безопасности. «Использование неаспириновых НПВП на ранних сроках беременности связано со статистически значимым риском (увеличение в 2,4 раза) самопроизвольного аборта», — сказал доктор Аник Берар из Монреальского университета, один из канадских и французских соавторов исследования. авторы.
«Мы постоянно видели, что риск самопроизвольного аборта был связан с приемом во время беременности диклофенака, напроксена, целекоксиба, ибупрофена и рофекоксиба по отдельности или в комбинации, что предполагает классовый эффект».
Авторы пришли к выводу: «Женщины, которые подвергались воздействию неаспириновых НПВП любого типа и в любых дозах на ранних сроках беременности, с большей вероятностью имели самопроизвольный аборт.
показано, что они увеличивают риск серьезных врожденных пороков развития, и что наши результаты предполагают влияние класса на риск клинически выявленного самопроизвольного аборта, неаспириновые НПВП следует использовать с осторожностью во время беременности». результаты
Но Королевский колледж акушерок (RCM) и Королевское фармацевтическое общество (RPS) рекомендовали, чтобы обеспечить безопасность матери и ее будущего ребенка, их следует полностью избегать во время беременности. «Мы должны посоветовать женщинам, как это часто делают акушерки, избегать покупки безрецептурных обезболивающих препаратов. Если беременной женщине действительно необходимо принять какое-либо обезболивающее, то подойдет парацетамол», — сказала Джейни Файл, профессиональный советник RCM по вопросам политики. . «Самый важный совет беременным женщинам — сообщать о любой боли акушерке и избегать покупки безрецептурных лекарств, так как они могут быть противопоказаны при беременности».
Джейн Басс, пресс-секретарь RPS по вопросам женского здоровья, сказала: «Это исследование подтверждает существующие рекомендации о том, что женщинам следует избегать приема ибупрофена и других нестероидных препаратов во время беременности.