Содержание
Обсессивно-компульсивное расстройство у детей — причины, симптомы, диагностика и лечение
Обсессивно-компульсивное расстройство у детей – психическое расстройство невротического уровня, характеризующееся непроизвольными повторяющимися мыслями и действиями. Проявлениями невроза являются ритуалы – частое мытье рук, завязывание шнурков, расчесывание волос; отдельные действия – постукивания, раскачивание ногой; тики – подергивание мышц лица, шеи, рук. Присутствует «застревание» на мысли или идее, вызывающее тревогу. Диагностика выполняется клиническими и психологическими методами. Лечение включает когнитивно-поведенческую психотерапию, применение медикаментов.
Общие сведения
Обсессивно-компульсивное расстройство (ОКР) также называют неврозом навязчивых состояний. Название болезни происходит из латинского языка, означает «охватывание», «одержимость идеей», «принуждение». Подростковый возраст – пиковый период появления первых признаков невроза, заболеваемость колеблется от 0,5 до 2%. С 3 до 12 лет распространенность болезни составляет 1%, в раннем возрасте оно встречается редко. Данные статистики искажаются тенденцией пациентов скрывать навязчивости. Зачастую симптомы определяются родителями и врачами спустя несколько лет после дебюта болезни. До полового созревания заболеваемость среди детей обоих полов одинакова, в последующем отмечается преобладание пациентов мужского пола.
С 3 до 12 лет распространенность болезни составляет 1%, в раннем возрасте оно встречается редко. Данные статистики искажаются тенденцией пациентов скрывать навязчивости. Зачастую симптомы определяются родителями и врачами спустя несколько лет после дебюта болезни. До полового созревания заболеваемость среди детей обоих полов одинакова, в последующем отмечается преобладание пациентов мужского пола.
Обсессивно-компульсивное расстройство у детей
Причины ОКР у детей
Точные причины невроза неизвестны. Выделены группы этиологических факторов развития болезни. Биологические причины объясняют возникновение симптоматики особенностями функционирования организма:
- Особенности ЦНС. Невроз развивается при инертности вегетативной нервной системы, заболеваниях, поражающих головной мозг.
- Изменения метаболизма нейромедиаторов. Расстройства обмена серотонина, дофамина, норадреналина, ГАМК сопровождаются нарушением передачи синаптических импульсов.
 Снижается активность коммуникации между отделами ЦНС.
Снижается активность коммуникации между отделами ЦНС. - Генетические мутации. Развитие невроза происходит при изменениях гена-переносчика серотонина.
- Инфекционный фактор. Появление либо усиление симптомов невроза провоцируется поражением структур головного мозга антителами, взаимодействующими с возбудителями стрептококковой инфекции.
Психологические причины рассматриваются как результат нарушенных межличностных отношений, внутренних конфликтов, особенностей эмоциональных реакций. Существуют различные психологические теории возникновения заболевания:
- Психоаналитическая теория. Развитие ОКР – результат конфликта сексуально-агрессивных влечений и родительской запрещающей инстанции Сверх-Я.
- Теория И. П. Павлова. Невроз свойственен людям мыслительного типа высшей нервной деятельности. Инертность процессов торможения-возбуждения способствует возникновению навязчивостей.

- Связь с конституционно-типологическими характеристиками. Заостренные ананкастные (застревающие) черты характера провоцируют развитие невротического расстройства.
- Обусловленность психотравмирующими событиями. Причиной невроза может стать потеря родителя, неблагополучная семейная обстановка (скандалы, насилие).
В числе социальных причин исследователи указывают негативное воздействие микро-, макросоциума. Невроз провоцируется строгим стилем воспитания, завышенными требованиями, принудительной приверженностью религии, строгим режимом учебно-воспитательного учреждения.
Патогенез
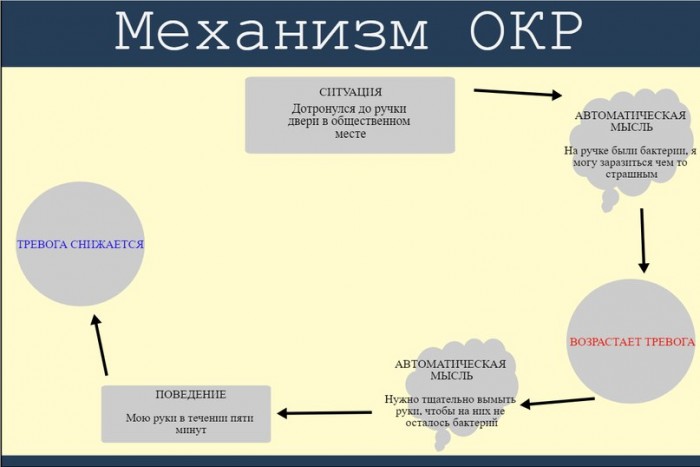
Основой ОКР является предрасположенность к развитию тревоги. Предикаты заболевания – повышенная тревожность, агрессивность детей, тревожно-мнительная, ананкастная акцентуация характера подростков. Пусковым механизмом служит семейная дисфункция, строгие правила, завышенные, невыполнимые требования к ребенку. Воспитанием культивируется моральная ответственность, главными ценностями признаются следование долгу, игнорирование телесных и эмоциональных потребностей. В результате подавленного конфликта между потребностями и внутренними установками возникают навязчивые мысли, нарастает тревога. Эмоциональная напряженность снижается выполнением навязчивых действий, которые приносят кратковременное облегчение.
Воспитанием культивируется моральная ответственность, главными ценностями признаются следование долгу, игнорирование телесных и эмоциональных потребностей. В результате подавленного конфликта между потребностями и внутренними установками возникают навязчивые мысли, нарастает тревога. Эмоциональная напряженность снижается выполнением навязчивых действий, которые приносят кратковременное облегчение.
Классификация
В дошкольном возрасте обсессивно-компульсивное расстройство не имеет четкой классификации, определяется преобладание фобий, движений или действий. Невроз навязчивостей школьников имеет следующие формы:
- Фобический невроз. Центральное место занимают фобии – оформленные страхи. Характерен для возраста 5-7 лет.
- Компульсивный невроз. Проявляется навязчивыми действиями. Пик заболеваемости – 6-8 лет.
- Обсессивный невроз. Преобладают навязчивые повторяющиеся мысли – концепции, идеи.
 Данная форма характерна для подростков.
Данная форма характерна для подростков.
Существует классификация ОКР у детей по особенностям течения. Выделяют однократное появление симптоматики, которое в последующем сохраняется недели, месяцы или годы; рецидивирующую форму с периодами полного выздоровления; непрерывное течение с периодическим усилением симптомов.
Симптомы ОКР у детей
Основу невроза составляют обсессии, компульсии. Обсессии – повторяющиеся навязчивые мысли, побуждения, мысленные образы. Ощущаются как неприятные, доставляющие беспокойство, тревогу. Ребенок не может изменить их, старается игнорировать, подавить, заместить концентрацией внимания на действиях. Распространенными являются обсессии о загрязнении, бедствиях, несчастных случаях, симметрии, религиозных идеях. Беспокоящие мысли способствуют нарастанию тревоги, для ее устранения пациент выполняет определенные действия – компульсии. Они могут быть внешними (пересчитывание предметов, закрывание-открывание двери), внутренними (счет, повторение молитвы). Иногда компульсии возникают из-за спонтанного неопределенного чувства тревоги, дискомфорта (без обсессии).
Иногда компульсии возникают из-за спонтанного неопределенного чувства тревоги, дискомфорта (без обсессии).
Среди наиболее распространенных вариантов обсессий-компульсий выделяют излишнюю тревогу о расположении вещей. Она компенсируется раскладыванием учебных принадлежностей, книг, одежды по определенной системе. Ребенок привержен принципу симметрии, увеличения размера, нарастания интенсивности цвета. Часто тревога связана с возможными несчастными случаями. Для ее уменьшения больные обсессивно-компульсивным расстройством несколько раз подряд выполняют ритуалы, призванные обеспечить безопасность (перепроверка выключенной плиты, утюга, закрытого окна), действия, «работающие» как приметы («три раза посмотрю в зеркало – все будет хорошо»). Боязнь получить плохую оценку заставляет ребенка много раз перепроверять выполненное задание. Беспокойство о заражении, загрязнении проявляется частым мытьем рук, полосканием рта, использованием дезинфицирующих салфеток.
Тревожные мысли не озвучиваются пациентом, являются пугающими, признаются неправильными. Молчание сохраняется, присутствует боязнь быть осужденным, признанным больным. Комплексные устойчивые идеи трансформируются в фобии. Повторяющиеся действия дети тоже стараются скрыть от взрослых, причиной обращения к врачу нередко становится вторичная симптоматика ОКР – тревожность, подавленность, замкнутость, снижение школьной успеваемости.
Молчание сохраняется, присутствует боязнь быть осужденным, признанным больным. Комплексные устойчивые идеи трансформируются в фобии. Повторяющиеся действия дети тоже стараются скрыть от взрослых, причиной обращения к врачу нередко становится вторичная симптоматика ОКР – тревожность, подавленность, замкнутость, снижение школьной успеваемости.
Осложнения
При отсутствии терапии обсессивно-компульсивное расстройство осложняется тревожно-депрессивными проявлениями. Ребенок угрюм, подавлен, не интересуется учебой, общением со сверстниками, много времени проводит дома один. Нарастание фобий, усиление компульсий приводит к изоляции, социальной дезадаптации. В тяжелых случаях пациент не может выйти на улицу (боязнь загрязнений, общения, открытого пространства), заниматься ежедневными делами, появляются мысли о самоубийстве, причинении себе вреда. Такие состояния требуют длительной реабилитации, активной работы психотерапевта, регулярного применения лекарственных средств.
Диагностика
ОКР у детей диагностируется врачом-психиатром. Основной метод исследования – клиническая беседа с родителем и ребенком. Врач уточняет начало проявления навязчивостей, характер, частоту. Использует опрос и наблюдение для оценки эмоционального состояния. По необходимости клиническим психологом проводится тестирование, целью которого является выявление напряженности, тревоги, депрессии, ананкастных, тревожно-мнительных черт личности. Специалист использует проективные методики – рисуночные тесты, методы интерпретации образного материала. Личностная сфера подростков исследуется с помощью патохарактерологического диагностического опросника (ПДО).
Требуется проведение дифференциальной диагностики обсессивно-компульсивного расстройства со схожими по проявлениям заболеваниями, состояниями. К ним относятся:
- Обычные детские ритуалы. За навязчивости принимают ритуалы отхождения ко сну, выполнение правил игры или договоренности между детьми, коллекционирование, подражание кумирам.
 Нормальные ритуалы меняются по мере взросления, способствуют развитию, адаптации, социализации.
Нормальные ритуалы меняются по мере взросления, способствуют развитию, адаптации, социализации. - Первичная депрессия. ОКР и депрессия могут развиваться параллельно. Первичным является заболевание, симптомы которого появились раньше. При одновременном дебюте первичным считается депрессивное расстройство.
- Эмоциональные расстройства. Обсессивно-компульсивное расстройство часто протекает с фобиями, паническими атаками. По выраженности симптомов диагностируется основное и сопутствующие заболевания.
- Расстройства аутистического спектра (РАС) проявляются ритуалами, повторяющимися действиями. Также выявляются нарушения социального взаимодействия, общения, интеллекта.
- Шизофрения. Среди симптомов патологии выделяются повторяющиеся ритуалы, действия, доминирующие идеи. Они являются навязанными (а не навязчивыми). Выражаются бредом, голосовыми галлюцинациями, приказывающими выполнять что-либо.
- Нервная анорексия.
 Присутствуют мысли, идеи о питании, действия направлены на избегание пищи, грязи. При ОКР сохраняется реалистичный образ тела. Возможно одновременная постановка двух диагнозов.
Присутствуют мысли, идеи о питании, действия направлены на избегание пищи, грязи. При ОКР сохраняется реалистичный образ тела. Возможно одновременная постановка двух диагнозов. - Синдром Туретта. Заболевание проявляется тиками, но основа их происхождения иная, чем при развитии ОКР.
Лечение ОКР у детей
Лечение обсессивно-компульсивного расстройства включает прием медикаментов, психотерапию. Обычно сначала осуществляется коррекция лекарственными препаратами, после снятия острых симптомов назначаются сеансы психотерапии. Каждый из лечебных подходов является комплексным:
- Медикаментозная терапия. В лечении обсессивно-компульсивного расстройства используются антидепрессанты, ингибирующие обратный захват серотонина (СИОЗС). Выбор препарата, определение дозы выполняется врачом индивидуально с учетом возраста, общего соматического состояния, выраженности проявлений невроза. Иногда фармакотерапия дополняется антипсихотическими средствами.

- Когнитивно-бихевиоральная психотерапия. Основным инструментом психотерапевта является когнитивно-поведенческая терапия. С помощью специалиста ребенок работает над осознанием ошибочных, нелогичных мыслей, учится определять их, заменять конструктивными. Вторая часть работы предусматривает формирование поведенческих паттернов, постепенную замену ими компульсий.
- Индивидуальные методы психотерапии. С учетом конкретного клинического случая подбираются дополнительные методики. Травматическая ситуация прорабатывается техниками гештальт-терапии, эмоциональные нарушения – проективными методиками, ситуации утраты близкого человека – логотерапией, психосоматические симптомы – телесно-ориентированной терапией.
- Семейная психотерапия. Встречи членов семьи и психотерапевта проводятся с целью коррекции отношений, освоения способов взаимодействия, уменьшающих напряженность, тревожность пациента. Подчеркивается необходимость доброжелательного отношения, снижения требований, смещения фокуса с понятий морали на эмоциональные контакты.

Важным условием успешного лечения обсессивно-компульсивного расстройства является сотрудничество, системность приема лекарств, выполнения заданий психотерапевта. Распространенной техникой является ведение дневника, самоотчета. Она позволяет детям заметить возникновение навязчивостей, определить их причину, является инструментом контроля эффективности психотерапевтической работы.
Прогноз и профилактика
Обсессивно-компульсивное расстройство характеризуется устойчивостью. Без помощи специалистов у детей формируется социальная дезадаптация. Медикаментозная и психотерапевтическая помощь сдерживают прогресс заболевания, в некоторых случаях приводят к полному выздоровлению. Улучшение самочувствия не является поводом для самостоятельного отказа от лечения, поскольку существует высокий риск рецидива. В профилактике ОКР основную роль играет гармоничность семейных отношений. Родителям необходимо создать условия, предупреждающие развитие тревоги: избегать ссор, скандалов, использовать как инструмент воспитания сотрудничество и договоренности, поддерживать ребенка, отказаться от критики, завышенных требований.
✚ Обсессивно-компульсивное расстройство.. Нейропсихиатрическая клиника профессора Минутко
Эпидемиология
Среди психических расстройств обсессивно-компульсивное расстройства по частоте распространенности уступает только фобиям, алкоголизму и депрессии; и встречается также часто как сахарный диабет и бронхиальная астма.
Обсессивно-компульсивное расстройство наблюдается у 2-3% взрослого населения, им страдает шести миллионов людей только в США., в Европе — им страдает около 1% (Kessler R., et.al., 1994; Andelin — Sobocki P., 2005). В эпидемиологическом исследовании, проведенном в 1993 г. в Великобритании на 10000 населения у мужчин в 1% и у женщин в 1,5 случаев было выявлено обсессивно-компульсивное расстройство.
Эпидемиология обсессивно-компульсивного расстройства
- Встречается у 2-3% взрослого населения, колеблясь в разных странах от 0,3% до 3,8%
- В 40% случаев фиксируются только обсессии, в 70% последние сочетаются с компульсиями
- Содержание навязчивых мыслей и ритуалов во многом определяется культурой общества
- С одинаковой частотой регистрируется у мужчин и женщин, но у первых возникает несколько раньше, чем у вторых
- Обычно манифестирует в детском и подростковом возрасте
Вероятность заболевания обсессивно-компульсивным расстройством колеблется в разных странах от 0,3% (Тайвань) до 3,8% (Новая Зеландия). В странах центральной и северной Европы этот показатель соотвествовал — 2,6%, в Канаде — 3%, в Индии — 0,6%, в Египте — 2,3%, в Пуэрто-Рико — 1,3%.
В странах центральной и северной Европы этот показатель соотвествовал — 2,6%, в Канаде — 3%, в Индии — 0,6%, в Египте — 2,3%, в Пуэрто-Рико — 1,3%.
Большинство пациентов с обсессивно-компульсивным расстройством могут лечиться амбулаторно и лишь 0,05% (из общего процента населения) нуждаются в госпитализации в психиатрическую клинику.
У 20-60% больных отмечаются только обсессивные расстройства, более чем в 70% случаев наряду с обсессиями фиксируются и компульсии.
В среднем обсессивно-компульсивное расстройство регистрируются у 2,1% населения, у детей и подростков они выявляются от 1 до 2,3% случаев (APA, 2000).
По мнению большинства исследователей, обсессивно-компульсивное расстройство с одинаковой частотой возникает у лиц мужского и женского пола (1:1). Однако, у мальчиков оно появляется на 1-2 года раньше, чем у девочек (Zohar J., 1999). По данным некоторых авторов, с возрастом время появления первых эпизодов навязчивых состояний у лиц мужского и женского пола, постепенно становится одинаковым (Karno M. , et. al., 1988).
, et. al., 1988).
Навязчивые состояния, как правило, впервые возникают в детском, подростковом (пубертатном периоде), как отмечалось выше, у мальчиков несколько раньше, чем у девочек.
Современные исследователи полагают, что на заболеваемость обсессивно-компульсивным расстройством не влияет уровень образования и семейное положение.
Отмечена частая коморбидность навязчивых состояний у детей с синдромом дефицита внимания и гиперактивности.
В отечественной и зарубежной литературе описаны случаи появления навязчивых состояний в возрасте 2-5 лет, однако, по общему мнению, эти случаи фиксируются сравнительно редко.
Навязчивые состояния могут появиться и в 20 лет, в юношеском возрасте, когда люди становятся более независимыми, начинают жить отдельно от родителей и вынуждены принимать самостоятельные решения.
Часто бывает сложно выявить, когда впервые появились навязчивые состояния, их проявления остаются слабо выраженными, поэтому нередко лечение начинается спустя несколько лет после их возникновения, что, несомненно, отражается на его результатах.
По некоторым данным без лечения навязчивости могут сохраняться на протяжении даже 30 лет (Mataix — Cols D., et. al., 2002). Примерно 15% пациентов демонстрируют медленно нарастающие признаки социально-трудовой декомпенсации.
По мнению некоторых авторов наиболее часто в подростковом возрасте встречаются навязчивые мысли, касающиеся беспокойства по поводу загрязнения и заражения; мысли о том, что может произойти что-то страшное, касающееся тяжелой болезни или смерти самого подростка или кого-либо из близких (Thomsen P., 1999). Другие исследователи полагают, что помимо боязни заражения, у подростков больше всего распространены навязчивые мысли , содержащие в себе агрессивные тенденции и склонность располагать предметы в симметричном порядке (Franclin M., et.al., 1998; Geller D., et. al., 2001).
Интересно отметить, что обсессивно-компульсивное расстройство во всех своих разновидностях встречается только среди гражданского населения, но не у военных, пребывающих во фронтовых условиях. Для гражданского населения особенно в начале войны, по мнению А.Н. Молохова (1944) были типичны острые фобии. Военная обстановка, видимо, отвлекала от обычных фобий и во многих случаях дисциплинировала невротика. Характерно, что сама навязчивость, проявляясь в значительной мере атипично, не принимала каких-либо особых форм и не приобретала военного содержания. Автор отмечал, что фронтовая психастения нередко просматривалась психиатрами благодаря своей атипичности.
Для гражданского населения особенно в начале войны, по мнению А.Н. Молохова (1944) были типичны острые фобии. Военная обстановка, видимо, отвлекала от обычных фобий и во многих случаях дисциплинировала невротика. Характерно, что сама навязчивость, проявляясь в значительной мере атипично, не принимала каких-либо особых форм и не приобретала военного содержания. Автор отмечал, что фронтовая психастения нередко просматривалась психиатрами благодаря своей атипичности.
Признаки и причины расстройства контроля над импульсами
Когда дети и подростки испытывают серьезные трудности с контролем своих эмоций и поведения, они потенциально могут страдать от расстройства контроля над импульсами. Расстройства импульсивного контроля характеризуются хроническими проблемами, при которых людям не хватает способности поддерживать самоконтроль, что в конечном итоге приводит к возникновению крайних нарушений и дисфункций в личных, семейных, социальных и академических аспектах их жизни. Дети и подростки с расстройствами импульсивного контроля часто проявляют повторяющееся деструктивное поведение, несмотря на неблагоприятные последствия, возникающие в результате участия в таком поведении. Эти люди не обладают необходимыми навыками, необходимыми для надлежащего управления поведением и эмоциональными реакциями, и им необходимо лечение. Даже в тех случаях, когда люди, страдающие от этих состояний, хотят получить контроль над своими эмоциями и поведением, они находят это трудным и почти невозможным из-за того, что побуждения участвовать в поведении, несомненно, непреодолимы и все -потребление.
Эти люди не обладают необходимыми навыками, необходимыми для надлежащего управления поведением и эмоциональными реакциями, и им необходимо лечение. Даже в тех случаях, когда люди, страдающие от этих состояний, хотят получить контроль над своими эмоциями и поведением, они находят это трудным и почти невозможным из-за того, что побуждения участвовать в поведении, несомненно, непреодолимы и все -потребление.
Некоторые из наиболее распространенных форм нарушений контроля над импульсами, которые присутствуют у детей и подростков, описаны ниже:
Клептомания включает неконтролируемое, непреодолимое и повторяющееся побуждение к краже и накоплению предметов, принадлежащих другим. Люди, страдающие клептоманией, обычно осознают, что заниматься таким поведением неправильно и бессмысленно, но продолжают это делать, даже несмотря на то, что в большинстве случаев украденные вещи им даже не нужны. Кроме того, когда эти люди начинают испытывать желание участвовать в такой краже, они испытывают чувство напряжения до совершения кражи, а затем испытывают чувство удовольствия, удовлетворения и облегчения после завершения кражи. Также важно отметить, что, когда люди страдают клептоманией, они не совершают воровство как средство выражения гнева или мести и не делают это в ответ на галлюцинацию или бред. Это просто свидетельствует о наличии этой формы психического заболевания.
Также важно отметить, что, когда люди страдают клептоманией, они не совершают воровство как средство выражения гнева или мести и не делают это в ответ на галлюцинацию или бред. Это просто свидетельствует о наличии этой формы психического заболевания.
Пиромания относится к преднамеренному и целенаправленному акту поджога вещей с целью снятия напряжения или аффективного возбуждения, возникшего до завершения действия. Люди с пироманией искренне, хотя и нездорово, увлечены огнем и находят удовольствие и удовлетворение, наблюдая за результатами своего поджога.
Компульсивное сексуальное поведение обычно определяется наличием чрезмерных и неконтролируемых мыслей о сексуальной активности или неудержимой потребностью участвовать в поведении, связанном с сексуальной активностью. Примеры компульсивного сексуального поведения могут включать такие вещи, как беспорядочные половые связи, чрезмерная мастурбация, эксгибиционизм, вуайеризм, чрезмерное использование порнографии и экстремальные фетиши, которые становятся настолько сильными, что желание участвовать в таком поведении начинает преобладать над способностью человека функционировать должным образом на ежедневно.
Перемежающееся взрывное расстройство диагностируется чаще, чем другие расстройства контроля импульсов, и влечет за собой физические и/или эмоциональные всплески, которые могут носить агрессивный характер. Эти вспышки повторяются и характеризуются наличием крайнего напряжения, ведущего к вспышке, а затем часто сопровождаются чувством раскаяния и смущения, когда вспышка стихает.
Расстройство импульсивного контроля и зависимость: причины, симптомы и лечение
Расстройство импульсивного контроля — это состояние, при котором человеку трудно контролировать эмоции или поведение. Часто такое поведение нарушает права других или противоречит общественным нормам и закону. 1
Примеры расстройств контроля над импульсами включают оппозиционно-вызывающее расстройство, расстройство поведения, перемежающееся взрывное расстройство, клептоманию и пироманию. 2
Согласно данным четвертого издания Диагностического и статистического руководства по психическим расстройствам (DSM-IV), около 10,5% населения в целом страдают расстройством контроля импульсов. 3
3
Мужчины могут быть несколько более склонны к расстройствам контроля импульсов, чем женщины, и эти расстройства обычно могут сочетаться с другими психическими расстройствами или злоупотреблением психоактивными веществами. 1
Нарушения контроля над импульсами могут быть пропущены или неправильно диагностированы, а это означает, что многие люди, страдающие этими расстройствами, могут не получить необходимой им помощи. Лучшее понимание расстройства может помочь устранить пробелы в лечении и обеспечить людям надлежащий уход для улучшения симптомов. Лечение расстройств импульсивного контроля часто включает в себя поведенческую терапию, и лекарства также могут быть полезными.
Содержание:
- Понимание расстройств контроля импульсов
- Основные причины
- Сопутствующие расстройства контроля импульсов и злоупотребление психоактивными веществами
- Как получить помощь при сопутствующих заболеваниях
- Программы и методы лечения расстройств контроля импульсов и злоупотребления психоактивными веществами
- Запуск восстановления
Понимание расстройств контроля импульсов
Расстройства импульсивного контроля обычно появляются в детстве или подростковом возрасте. 1 Некоторые распространенные типы нарушений импульсивного контроля перечислены ниже.
1 Некоторые распространенные типы нарушений импульсивного контроля перечислены ниже.
- Перемежающееся взрывное расстройство : Это расстройство, также известное как СВУ, характеризуется постоянными импульсивными и гневными вспышками. Человек может быть жестоким или агрессивным по отношению к людям, животным или имуществу. Эти тирады могут длиться всего около получаса и обычно вызваны незначительной проблемой с кем-то, кого человек знает. Вспышки могут привести к юридическим или финансовым проблемам, нарушить межличностные отношения человека, причинить серьезный стресс и потенциально привести к проблемам на работе или в школе. Согласно Harvard Health , От 5% до 7% американцев страдают от СВУ в какой-то момент своей жизни. 1,2,4
- Оппозиционно-вызывающее расстройство : Человек с оппозиционно-вызывающим расстройством (ОВР) часто выходит из себя, легко раздражается и часто злится или обижается.
 Они бросают вызов авторитетным фигурам, пренебрегают правилами, намеренно беспокоят других людей и обвиняют других людей в своих проблемах. В результате такого поведения у человека возникают проблемы на работе, в школе и в обществе. Симптомы могут появиться уже в дошкольном возрасте. Уровень распространенности оценивается примерно в 3,3%. 1,2
Они бросают вызов авторитетным фигурам, пренебрегают правилами, намеренно беспокоят других людей и обвиняют других людей в своих проблемах. В результате такого поведения у человека возникают проблемы на работе, в школе и в обществе. Симптомы могут появиться уже в дошкольном возрасте. Уровень распространенности оценивается примерно в 3,3%. 1,2 - Расстройство поведения : Расстройство поведения состоит из постоянного поведения, которое нарушает социальные правила. Человек может проявлять агрессию по отношению к людям или животным, разрушать чужое имущество, лгать или воровать, нарушать правила, например убегать или прогуливать школу в раннем возрасте. Такое поведение вызывает серьезные проблемы в школе или в обществе. Обычно это расстройство не диагностируется у людей старше 18 лет. У взрослых с такими симптомами диагностируется антисоциальное расстройство личности. Уровень распространенности оценивается примерно в 4%. 1,2
- Клептомания : Импульсивное и ненужное воровство ненужных вещей характеризует клептоманию.
 Люди могут украсть вещи и передать их другим людям или даже выбросить их. Расстройство связано не с украденными вещами, а с принуждением к краже и отсутствием самоконтроля над этим принуждением. Люди могут испытывать чувство облегчения или удовлетворения после совершения кражи. Юридические, семейные, карьерные и личные проблемы обычны для людей с клептоманией. От 4% до 24% людей, совершающих кражи в магазинах, могут страдать клептоманией, а распространенность среди населения в целом составляет от 0,3% до 0,6%. 1
Люди могут украсть вещи и передать их другим людям или даже выбросить их. Расстройство связано не с украденными вещами, а с принуждением к краже и отсутствием самоконтроля над этим принуждением. Люди могут испытывать чувство облегчения или удовлетворения после совершения кражи. Юридические, семейные, карьерные и личные проблемы обычны для людей с клептоманией. От 4% до 24% людей, совершающих кражи в магазинах, могут страдать клептоманией, а распространенность среди населения в целом составляет от 0,3% до 0,6%. 1 - Пиромания : Человек, который неоднократно и преднамеренно поджигает, может страдать пироманией. Это расстройство характеризуется влечением или одержимостью огнем и принадлежностями для поджигания, а также навязчивой потребностью поджечь, а также облегчением и удовольствием после этого. Люди не поджигают по какой-либо другой причине, кроме как по принуждению сделать это, чтобы рассеять растущее напряжение. Пиромания считается относительно редкой, и, как сообщается, распространенность людей в Соединенных Штатах, которые умышленно поджигают, в течение жизни составляет около 3,3%.
 1
1
Первопричины
Не существует какой-то одной причины нарушений контроля импульсов. Темпераментные, физиологические, экологические и генетические факторы могут играть роль в развитии расстройства. 1
- Перемежающееся взрывное расстройство — физические и эмоциональные травмы в анамнезе, родственники с СВУ и серотониновые аномалии в лимбической системе и орбитофронтальной коре являются возможными факторами риска и причинами СВУ. 1
- Оппозиционно-вызывающее расстройство — проблемы с эмоциональной регуляцией; суровое, непоследовательное и небрежное воспитание; снижение базальной реактивности кортизола; а аномалии в префронтальной коре и миндалевидном теле являются возможными факторами риска и причинами ODD. 1
- Расстройство поведения — трудный темперамент в младенчестве; интеллект ниже среднего; оскорбительное и/или непоследовательное воспитание; подверженность насилию; родственники с расстройством поведения, депрессией, злоупотреблением алкоголем, биполярным расстройством, шизофренией или СДВГ; а структурные и функциональные различия в вентральной префронтальной коре и миндалевидном теле являются возможными причинами и факторами риска расстройств поведения.
 1
1 - Клептомания — родственники с обсессивно-компульсивным расстройством и расстройствами, связанными с употреблением психоактивных веществ, могут быть фактором риска развития клептомании. 1
Сопутствующие расстройства контроля импульсов и злоупотребление психоактивными веществами
Около 19,7 миллиона человек в США в возрасте 12 лет и старше боролись с расстройствами, связанными с употреблением психоактивных веществ, в 2017 году, сообщает Национальное исследование по употреблению наркотиков и здоровью (NSDUH), и около 8,5 миллионов В 2017 году американцы в возрасте 18 лет и старше страдали от злоупотребления психоактивными веществами и психических расстройств. 5
Расстройства импульсивного контроля и расстройства, связанные с употреблением психоактивных веществ, часто сочетаются друг с другом. Исследования показали, что: 6
- Примерно от 35% до 48% людей с прерывистыми эксплозивными расстройствами также имеют расстройства, связанные с употреблением психоактивных веществ.

- Около 33% людей с пироманией также имеют расстройства, связанные с употреблением психоактивных веществ.
- Примерно от 22% до 50% людей с клептоманией также имеют расстройства, связанные с употреблением психоактивных веществ.
Оба типа расстройств также имеют схожие черты. Например, как расстройства контроля над импульсами, так и расстройства, связанные с употреблением психоактивных веществ, характеризуются компульсией и отсутствием контроля над поведением или употреблением психоактивного вещества соответственно. Люди с любым расстройством также испытывают тягу к употреблению вещества или к тому или иному поведению, и считается, что оба расстройства связаны с дофаминергической «системой вознаграждения» мозга. 7
Депрессия и тревожные расстройства также являются коморбидными состояниями с расстройствами импульсивного контроля. Национальные институты здравоохранения сообщают, что до 82% людей, страдающих перемежающимся эксплозивным расстройством, также имеют сопутствующие злоупотребление психоактивными веществами, тревогу или депрессивное расстройство. 8
8
Как получить помощь при сопутствующих расстройствах
Иногда человек с расстройством, связанным с употреблением психоактивных веществ, понимает, что у него есть проблема, и хочет получить помощь. Тем не менее, те, кто страдает как от импульсивного контроля, так и от расстройства, связанного с употреблением психоактивных веществ, с меньшей вероятностью будут обращаться за лечением самостоятельно.
Национальное исследование по употреблению наркотиков и здоровью сообщает, что в 2017 году около 94% людей в возрасте 12 лет и старше, которые нуждались в лечении от наркозависимости, но не получали его, не думали, что им нужно лечение. Около 7,4% людей в возрасте 18 лет и старше с психическим заболеванием в то время не думали, что нуждаются в лечении. 5 Согласно результатам опроса, опубликованным 9 0007 Гарвардское здравоохранение . 4
Часто близкий человек или член семьи может помочь человеку осознать необходимость специализированной программы лечения и ее потенциальные преимущества. Вмешательство — это структурированная встреча людей в чьей-то жизни, на которых может повлиять злоупотребление психоактивными веществами и/или невылеченное расстройство контроля импульсов. Члены семьи, близкие, коллеги и другие важные люди в жизни человека могут захотеть принять участие. Основная цель вмешательства — помочь человеку найти и войти в программу лечения.
Вмешательство — это структурированная встреча людей в чьей-то жизни, на которых может повлиять злоупотребление психоактивными веществами и/или невылеченное расстройство контроля импульсов. Члены семьи, близкие, коллеги и другие важные люди в жизни человека могут захотеть принять участие. Основная цель вмешательства — помочь человеку найти и войти в программу лечения.
Поскольку некоторые расстройства импульсивного контроля характеризуются агрессией, насилием и приступами ярости, полезно получить информацию и руководство от профессионального специалиста по вмешательству, который обучен планировать и проводить вмешательство для безопасности всех участников.
Обычно вмешательство планируется заранее. Близкие могут записать конкретные случаи, когда негативное поведение человека повлияло на них, и поделиться ими во время встречи. Вмешательство должно быть неконфронтационным. Участники должны придерживаться утверждений «я», рассказывая о том, как определенные ситуации заставляли их чувствовать, а не указывать пальцем.
Специалист по вмешательству может структурировать вмешательство так, чтобы оно проходило гладко и оставалось сосредоточенным на главной цели — направить человека на лечение. Ассоциация специалистов по вмешательству (AIS) – это членская организация, которая может помочь близким найти поблизости профессионального специалиста по вмешательству.
Программы и методы лечения расстройств импульсивного контроля и злоупотребления психоактивными веществами
Программы лечения сопутствующих расстройств могут быть стационарными, когда человек проживает на месте в течение определенного периода времени, или амбулаторно, когда человек посещает лечение в течение некоторой части днем, а вечером уходит домой.
Стационарные или стационарные программы часто включают индивидуальную и групповую терапию, некоторый уровень медицинского обслуживания, дополнительные/альтернативные методы лечения, такие как арт-терапия или медитация, и 12-шаговые встречи. Жители также участвуют в совместных мероприятиях, таких как вечера кино или отдых на природе.
Амбулаторные программы могут различаться по своей структуре. Программы частичной госпитализации аналогичны стационарным программам по структуре и расписанию в течение дня, с основным отличием в том, что человек возвращается домой каждую ночь. Более гибкие амбулаторные программы могут быть структурированы в соответствии с существующим графиком и жизненными обязанностями человека.
Интенсивность и продолжительность симптомов, потенциальная тяжесть зависимости человека от психоактивного вещества и другие факторы, такие как физическое здоровье, определяют, какой тип программы лечения будет оптимальным. Например, некоторым людям может потребоваться период детоксикации, прежде чем они начнут лечение. Детокс иногда доступен в стационарных/жилых программах, но также может проводиться в отдельных учреждениях или больницах.
В случае сопутствующих заболеваний комплексное лечение считается более эффективным, чем отдельное лечение каждого заболевания. 9 Этот тип лечения учитывает оба заболевания.
Расстройства импульсивного контроля и наркотическая или алкогольная зависимость могут лечиться с помощью различных методов лечения в рамках лечебной программы. 9
- Когнитивно-поведенческая терапия (КПТ) — это широко используемая форма терапии, которая помогает людям научиться изменять потенциально вредные модели мышления и поведения.
- Диалектическая поведенческая терапия помогает людям контролировать поведение, причиняющее себе вред, такое как суицидальные попытки, мысли или побуждения, а также употребление наркотиков.
- Управление непредвиденными обстоятельствами предлагает вознаграждение за здоровое поведение или отказ от нездорового поведения, такого как употребление наркотиков.
Терапия может проходить индивидуально, в группе или в семье. Для родителей подростков или детей с расстройствами импульсивного контроля лечение может также включать работу с родителями над тем, как позитивно реагировать на поведение их ребенка. 2
2
Импульсивные расстройства и лекарства для лечения
Лекарства могут помочь в лечении импульсивных расстройств, но никакие лекарства не одобрены специально для лечения этих расстройств.
Селективные ингибиторы обратного захвата серотонина (СИОЗС) представляют собой антидепрессанты, которые были изучены для лечения расстройств импульсивного контроля. Например, Frontiers in Psychiatry сообщили об улучшении агрессии и раздражительности у людей, борющихся с прерывистым эксплозивным расстройством, принимавших прозак (флуоксетин). 6
Антагонист опиоидов налтрексон, который часто используется при лечении опиоидной зависимости, может быть полезен при лечении клептомании, а также зависимости. Другие лекарства, такие как глутаматергические агенты и стабилизаторы настроения, также исследуются для лечения этих расстройств. 6
Лекарства также можно использовать при других расстройствах, с которыми могут бороться люди, страдающие расстройствами контроля над импульсами и злоупотреблением психоактивными веществами, такими как синдром дефицита внимания и гиперактивности (СДВГ), депрессия или тревога.

 Снижается активность коммуникации между отделами ЦНС.
Снижается активность коммуникации между отделами ЦНС.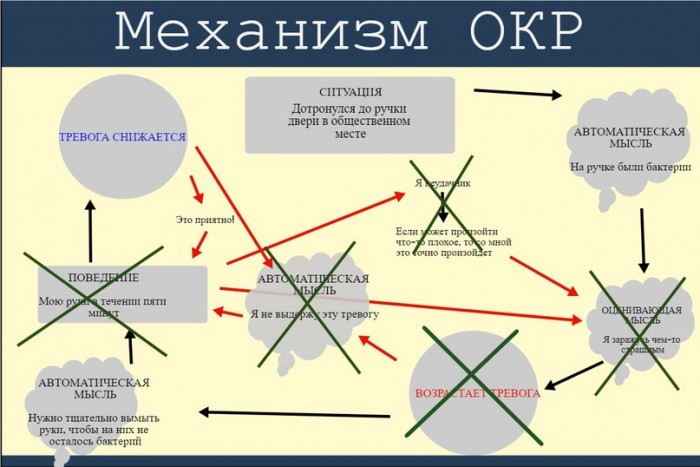
 Данная форма характерна для подростков.
Данная форма характерна для подростков. Нормальные ритуалы меняются по мере взросления, способствуют развитию, адаптации, социализации.
Нормальные ритуалы меняются по мере взросления, способствуют развитию, адаптации, социализации. Присутствуют мысли, идеи о питании, действия направлены на избегание пищи, грязи. При ОКР сохраняется реалистичный образ тела. Возможно одновременная постановка двух диагнозов.
Присутствуют мысли, идеи о питании, действия направлены на избегание пищи, грязи. При ОКР сохраняется реалистичный образ тела. Возможно одновременная постановка двух диагнозов.
 Они бросают вызов авторитетным фигурам, пренебрегают правилами, намеренно беспокоят других людей и обвиняют других людей в своих проблемах. В результате такого поведения у человека возникают проблемы на работе, в школе и в обществе. Симптомы могут появиться уже в дошкольном возрасте. Уровень распространенности оценивается примерно в 3,3%. 1,2
Они бросают вызов авторитетным фигурам, пренебрегают правилами, намеренно беспокоят других людей и обвиняют других людей в своих проблемах. В результате такого поведения у человека возникают проблемы на работе, в школе и в обществе. Симптомы могут появиться уже в дошкольном возрасте. Уровень распространенности оценивается примерно в 3,3%. 1,2  Люди могут украсть вещи и передать их другим людям или даже выбросить их. Расстройство связано не с украденными вещами, а с принуждением к краже и отсутствием самоконтроля над этим принуждением. Люди могут испытывать чувство облегчения или удовлетворения после совершения кражи. Юридические, семейные, карьерные и личные проблемы обычны для людей с клептоманией. От 4% до 24% людей, совершающих кражи в магазинах, могут страдать клептоманией, а распространенность среди населения в целом составляет от 0,3% до 0,6%. 1
Люди могут украсть вещи и передать их другим людям или даже выбросить их. Расстройство связано не с украденными вещами, а с принуждением к краже и отсутствием самоконтроля над этим принуждением. Люди могут испытывать чувство облегчения или удовлетворения после совершения кражи. Юридические, семейные, карьерные и личные проблемы обычны для людей с клептоманией. От 4% до 24% людей, совершающих кражи в магазинах, могут страдать клептоманией, а распространенность среди населения в целом составляет от 0,3% до 0,6%. 1  1
1  1
1 