Содержание
5 причин детского кашля и когда бежать на рентген? Педиатр Сергей Бутрий
Звук детского кашля неизменно вызывает тревогу родителей. Но не любой детский кашель — это проявление бронхита, а небулайзер — не универсальное средство. Разбираемся в природе детского кашля и способах его лечения вместе с педиатром и автором блога о доказательной медицине «Заметки детского врача» Сергеем Бутрием.
Какими бывают основные причины кашля у ребенка?
По моим субъективным оценкам, самая частая причина — это, безусловно, вирусные инфекции: задний носовой затек, простой бронхит, трахеит, ларингит с крупом и без, ковид и так далее.
На втором месте по частоте у детей с полутора до семи лет — обструктивный бронхит, или вирус-индуцированная бронхообструкция.
На третьем месте — психогенный кашель, он же кашлевой невроз (разновидность невроза навязчивых движений).
На четвертом — пневмония (воспаление легких).
На пятом — бронхиальная астма.
В практике педиатра встречаются и редкие причины кашля вроде коклюша, туберкулеза, инородного тела бронхов, гастроэзофагеальной рефлюксной болезни (ГЭРБ) и других.
Как отличить аллергический кашель от «нервного» или вирусного?
Обычному человеку относительно просто отличить от остальных только психогенный кашель. Он появляется исключительно во время бодрствования и полностью пропадает ночью, может не беспокоить почти весь день, а потом резко усиливаться (обычно во время негативных эмоций). Этот кашель имеет характерный «почерк»: 1–3 кашлевых толчка подряд, не более.
Отличить вирусный кашель от аллергического тоже можно, в основном по анамнезу и «почерку». Вирусный кашель имеет очевидное начало либо усиление, возникающее параллельно с другими катаральными симптомами: насморком, болью в горле, недомоганием и повышением температуры. Начало вирусного кашля относится к периоду, когда ребенок был полностью здоров до этого, а усиление — к тому времени, когда он еще не успел поправиться от прошлой ОРВИ или параллельно имел другой вид кашля.
У вирусного кашля обычно быстрая положительная динамика: он появляется в начале болезни, может сразу быть тяжелым, а может усиливаться к середине или концу болезни, но на пике тяжести держится совсем недолго, 2–7 дней.
Напомню, что и вирусный, и аллергический кашель обязательно присутствуют ночью, а нередко и усиливаются в ночные часы.
Затем вирусный кашель начинает быстро уменьшаться день ото дня, и крайне редко держится более 2–3 недель.
Аллергический кашель начинается без катаральных симптомов, его начало либо не связано ни с чем очевидным, либо связано с аллергенами (ходили в гости к людям, у которых дома кошка, или ребенок потерся носом о кошку, которая живет дома, либо начался период пыления деревьев, произошел контакт с другим ингаляционным аллергеном). Параллельно аллергическому кашлю часто усиливаются и другие проявления аллергии: ринит с выраженным зудом в носу и частыми чиханиями «сериями», возникают конъюнктивит, крапивница и так далее.
Аллергический кашель часто длится неделями и месяцами, монотонно, без особых волн усиления и облегчения.
В сомнительных случаях, когда кашель имеет затяжное течение (более трех недель без очевидных нескольких ОРВИ подряд, которые могли бы объяснить такую длительность), врач начинает подозревать аллергический характер кашля (кашлевую астму) и может провести пробную терапию ингаляционными стероидами на один месяц, и если ответ (улучшение симптомов) на стероиды будет очевидным, они станут не только способом лечения, но и дополнительным аргументом за астму. Этот метод (подтверждение диагноза лечением) в медицине называется ex juvantibus.
Этот метод (подтверждение диагноза лечением) в медицине называется ex juvantibus.
Когда «сухой» кашель переходит в «мокрый», ребенок выздоравливает?
В целом да, это довольно стандартная динамика: несколько дней сухого кашля, затем усиление интенсивности, несколько дней влажного интенсивного, затем день ото дня кашель все влажнее и легче (мокрота отходит уже с небольшого количества кашлевых толчков подряд), и постепенно ребенок поправляется.
Но мне важнее видеть саму динамику. Главное, что ребенок не застыл на пике надсадного кашля слишком долго (более недели) и положительная динамика уже началась. В противном случае это будет одним из критериев назначения анализов крови (общего анализа крови и С-реактивного белка), а также рентгенограммы легких. При этом кашель с начала и до конца может быть как мокрым, так и сухим, это менее важный критерий.
Как понять, что кашель не «остаточный»?
Здесь я смотрю на два критерия: продолжительность кашля и снижение качества жизни ребенка.
Стандартные ОРВИ дают быструю положительную динамику кашля: в первые дни интенсивность кашля нарастает, достигает пика (особенно ночью), держится на пике 2–5 дней и постепенно начинает уменьшаться. После прохождения пика кашель исчезает полностью за 1–2 недели. Если кашель длится заметно дольше, нужно искать этому объяснение.
Если говорить о качестве жизни, то почти всегда от кашля страдает больше родитель, чем ребенок. Ребенок кашляет, но нормально спит, нормально ест, и в целом бодрый и веселый, зато родители сходят с ума от тревоги.
Но иногда качество жизни ребенка все же падает из-за кашля, и очень заметно. При коклюше он может кашлять так сильно, что ломаются ребра, возникают кровоизлияния под конъюнктиву глаза и десятки раз за день повторяется рвота. Кашель может ухудшать сон. Все это должно быть только на пике кашля, то есть в эти пресловутые 3–7 дней, если дольше, то речь точно не об остаточном кашле. Происходит что-то серьезное, такой кашель точно нельзя игнорировать.
В каких случаях кашля требуется рентгенодиагностика?
Таких критериев достаточно много. Рентгенограмма легких нужна при подозрении на пневмонию (выраженная одышка, локальное усиление хрипов), на выпот в плевральной полости (при локальном ослаблении звуков легкого), на инородное тело и/или ателектаз (по данным анамнеза или перкуссии легкого), на эмфизему, на деструкцию легкого и так далее.
Главный повод сделать рентген — это выраженные клинические находки. Второй критерий — чрезмерно длительный кашель, когда требуется исключение туберкулеза и других затяжных болезней легких. Остальные критерии косвенные или утилитарные, под конкретные цели врача.
В любом случае рентгенодиагностика является дополнительным методом диагностики (тогда как сбор анамнеза и физикальное обследование — основными).
Рентгенограмма назначается уже после формирования у врача конкретной диагностической гипотезы, для ее подтверждения или опровержения.
Какие анализы сдавать при кашле
Чаще всего — никакие.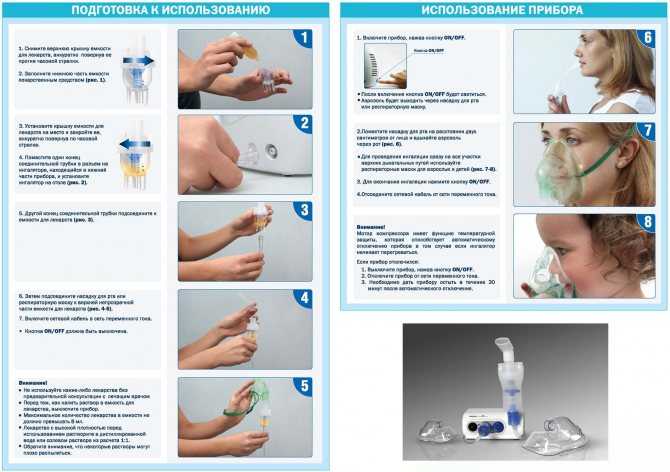 Анализы, так же как и рентгенограмма легких, назначаются при нетипичных симптомах, при подозрении на что-то кроме обычного вирусного кашля. И рентгенограммы, и анализы нужны для проверки изначальной диагностической гипотезы.
Анализы, так же как и рентгенограмма легких, назначаются при нетипичных симптомах, при подозрении на что-то кроме обычного вирусного кашля. И рентгенограммы, и анализы нужны для проверки изначальной диагностической гипотезы.
Но если рентгенограммы нужны, чтобы выявить структурные изменения, то анализы или подтверждают степень выраженности бактериального воспаления (общий анализ крови, с лейкоцитарной формулой и со скоростью оседания эритроцитов; С-реактивный белок), или уточняют возбудитель болезни (бактериологический посев мокроты, полимеразная цепная реакция мазка из носоглотки, иммуноферментный анализ крови на антитела к возбудителю).
Самый частый вывод, который делает врач, основываясь на результатах этих дополнительных методов исследования — необходимость назначения антибиотика и выбор конкретного препарата.
Когда стоит использовать небулайзер?
Небулайзер нужен тогда, когда необходимо доставить лекарство непосредственно в гортань или бронхи. Чаще всего это требуется при вирус-индуцированной бронхиальной обструкции (обструктивном бронхите), стенозирующем ларингите (ложном крупе) и бронхиальной астме. Реже — при пневмониях и других заболеваниях.
Реже — при пневмониях и других заболеваниях.
Стандартные вирусные кашли, не осложненные бронхообструкцией или стенозом гортани, обычно не требуют ингаляций.
Однако поскольку небулайзеры стали избыточно популярны и есть почти в каждой семье, где растет ребенок, многие педиатры начали рекомендовать ингаляции с пустым физраствором (без лекарств) 2–3 раза в день при любом кашле. Я не вижу вреда от такой процедуры и нередко соглашаюсь, когда родители спрашивают, нужно ли это делать. Доказательств эффективности (сокращения длительности, интенсивности кашля или снижения частоты осложнений) мне не попадалось, но и свидетельств о вреде тоже.
Говоря о небулайзере, нельзя не упомянуть спейсер. Это более удобная и эффективная альтернатива небулайзеру при астме и других видах бронхиальной обструкции. Через спейсер в бронхи доставляются бронхолитики и ингаляционные стероиды. Он не требует электричества, помещается в любую дамскую сумочку и незаменим в путешествиях. Однако он менее популярен, чем небулайзер, видимо, потому что простой физраствор в него не нальешь, и показания к спейсеру не такие широкие и размытые, как к небулайзеру.
В каких случаях при кашле требуется госпитализация
Госпитализация нужна, когда кашель является симптомом опасного заболевания и сопровождается признаками, несущими в себе большую угрозу. Например, типичный коклюшный кашель, с репризами и апноэ (либо просто любой кашель с апноэ и подозрением на коклюш) у ребенка первых месяцев жизни — это однозначное показание к госпитализации, так как во время любого из апноэ может наступить клиническая смерть ребенка, и для спасения в этот момент рядом с ним должен находиться медработник с ближайшим доступом к реаниматологу.
Кашель с выраженной одышкой и падением сатурации ниже 92% требует постоянной подачи кислорода и мониторинга ситуации, поэтому таких пациентов госпитализируют. Самый очевидный пример — ковид с выраженным поражением легких.
В эту пандемию самые далекие от медицины люди вынуждены были выучить, что такое пульсоксиметр, сатурация и кислородозависимость.
Другим примером может являться острый приступ бронхиальной обструкции (астматической или вирус-индуцированной), в этом случае кислородная поддержка является вторичной, в стационаре проводится, прежде всего, интенсивная терапия по расширению бронхов и восстановлению возможности дышать без кислородной поддержки.
Кашель при эпиглоттите, при туберкулезе, при вдыхании инородного тела — все это примеры кашля, который опасен не сам по себе, а из-за первопричины. Амбулаторно (дома) решить эту проблему невозможно.
Фото: из личного архива Сергея Бутрия
Поскольку вы здесь…
У нас есть небольшая просьба. Эту историю удалось рассказать благодаря поддержке читателей. Даже самое небольшое ежемесячное пожертвование помогает работать редакции и создавать важные материалы для людей.
Сейчас ваша помощь нужна как никогда.
РСВ (респираторно-синцитиальный вирус) | Уход за детьми
Респираторно-синцитиальный вирус (RSV) является наиболее распространенным вирусом, который может инфицировать легкие и дыхательные трубки. Инфекция RSV наиболее серьезна у маленьких детей. Почти все дети заражаются вирусом хотя бы один раз в возрасте до 2 лет. Дети старшего возраста и взрослые также заражаются РСВ, по крайней мере, раз в несколько лет, но обычно не заболевают от него очень сильно.
Как распространяется?
RSV очень заразен. Вирус наиболее распространен между поздней осенью и ранней весной. РСВ распространяется так же, как и обычная простуда:
- При прикосновении к каплям, содержащим вирус, после кашля или чихания человека.
- Находясь рядом (менее 2 метров) с инфицированным человеком, который кашляет или чихает. Капли от инфицированного человека могут попасть в нос или рот другого человека.
- При прикосновении к чему-то, к чему прикасался инфицированный человек, например к игрушкам, дверным ручкам, мебели или столешницам.
Каковы симптомы РСВ?
Дети с РСВ имеют те же симптомы, что и обычная простуда, которые могут включать:
- кашель,
- насморк,
- лихорадка,
- снижение аппетита и энергии,
- раздражительность.
Некоторые дети (чаще всего очень маленькие) болеют бронхиолитом — инфекцией крошечных дыхательных путей, ведущих в легкие, которая вызывает хрипы и затрудненное дыхание.
Как лечится РСВ?
РСВ обычно протекает легко и не требует лечения. Большинство детей выздоравливают в течение недели или двух. Иногда детей необходимо госпитализировать, чтобы за ними можно было внимательно наблюдать и при необходимости давать жидкости или кислород.
Поскольку РСВ — это вирус, антибиотики не помогут ребенку быстрее выздороветь. Антибиотики убивают бактерии, а не вирусы.
Как я могу защитить своих детей от РСВ?
- По возможности держите детей в возрасте до 6 месяцев подальше от людей с простудой.
- Чаще мойте руки себе и детям, чтобы уменьшить распространение микробов.
- Кормите ребенка грудью. Грудное молоко содержит антитела и другие иммунные факторы, которые помогают предотвратить заболевание и бороться с ним.
- Не кури. Следите за тем, чтобы ваши дети не находились рядом с сигаретным дымом, особенно в машине или дома.
- Убедитесь, что ваш ребенок получил все рекомендуемые прививки.
 Вакцины не защитят вашего ребенка от заражения РСВ или другими вирусами, вызывающими простуду, но они защитят вашего ребенка от некоторых осложнений, которые может вызвать простуда.
Вакцины не защитят вашего ребенка от заражения РСВ или другими вирусами, вызывающими простуду, но они защитят вашего ребенка от некоторых осложнений, которые может вызвать простуда. - Существует специальная инъекция для предотвращения инфекции РСВ, которая называется паливизумаб, но ее вводят только детям с риском тяжелой формы РСВ (в основном детям с заболеваниями сердца или легких или детям, родившимся очень рано). Его необходимо вводить ежемесячно в течение сезона РСВ.
Что делать, если мой ребенок болен?
- Обеспечьте ребенку максимально комфортные условия и давайте ему много жидкости.
- Дайте ацетаминофен или ибупрофен от лихорадки. Ибупрофен следует давать только в том случае, если ваш ребенок достаточно хорошо пьет. Не давайте ибупрофен детям младше 6 месяцев без предварительной консультации с врачом.
- Если у вашего ребенка проблемы с питьем, попробуйте аккуратно прочистить заложенность носа с помощью шприца с грушей или каплями в нос с физиологическим раствором (соленой водой).

- Не давайте безрецептурные лекарства от кашля и простуды ребенку младше 6 лет. Хотя эти препараты не требуют рецепта врача, они небезопасны для маленьких детей.
- Если вы используете лекарства от кашля и простуды для детей старше 6 лет, внимательно прочитайте инструкции и давайте только рекомендуемую дозу.
Когда следует вызвать врача?
Отвезите ребенка в отделение неотложной помощи, если ваш ребенок:
- 9У 0011 проблемы с дыханием или у него синие губы,
- моложе 3 месяцев и у него жар, или
- больше не может сосать и пить.
Обратитесь к врачу, если ваш ребенок:
- имеет лихорадку более 72 часов,
- не ест или его рвет,
- нет мокрых подгузников или
- так сильно кашляет, что у него начинается удушье или рвота.
Дополнительная информация от CPS
Рассмотрено следующими комитетами CPS
- Комитет по инфекционным заболеваниям и иммунизации
Последнее обновление: август 2021 г.
5 вещей, которые нужно знать о кашле у детей > Новости > Yale Medicine
Специалисты-педиатры объясняют, что такое затяжной кашель, и что делать
Родители знают правила. Сначала появляется насморк, затем заложенность носа, а затем, наконец, постоянный отрывистый кашель. И этот кашель может затянуться на несколько недель, еще долго после того, как исчезнут другие симптомы со стороны верхних дыхательных путей. Это почему? И что еще более важно, что с этим делать?
Мы связались с педиатрами Йельского университета, включая специалистов по неотложной медицинской помощи, аллергологии и иммунологии. Мы говорили о простуде, аллергии, астме и опасностях безрецептурных лекарств. То, что мы узнали, может помочь всем в вашем доме чувствовать себя и спать немного лучше.
№1: Не все простуды одинаковы.
Кашель обычно начинается с вирусной инфекции верхних дыхательных путей (также известной как простуда). Но иногда простуда не так драматична, как можно было бы ожидать, говорит педиатр Аннет Кэмерон, доктор медицинских наук. «У вас не обязательно есть полное бремя симптомов. Может быть просто небольшой насморк, заложенность, может быть субфебрильная температура, а потом этот кашель», — говорит она. «Кашель, как правило, длится дольше всего и может длиться до двух недель. Это когда родители приходят и спрашивают: «Почему мой ребенок кашляет, когда нет других симптомов?»
«У вас не обязательно есть полное бремя симптомов. Может быть просто небольшой насморк, заложенность, может быть субфебрильная температура, а потом этот кашель», — говорит она. «Кашель, как правило, длится дольше всего и может длиться до двух недель. Это когда родители приходят и спрашивают: «Почему мой ребенок кашляет, когда нет других симптомов?»
Доктор Кэмерон часто говорит им, что ответ заключается в том, что есть и другие легкие симптомы, которые они не распознают — или забыли о них, поскольку все они исчезли, за исключением кашля.
№ 2: Кашель — это защитный механизм.
Кашель — это способ защиты организма, объясняет доктор Кэмерон. «Если у вас насморк и заложенность носа, у вас может появиться постназальный синдром, который может раздражать бронхиолы (небольшие проходы в легких) и вызывать кашель», — говорит она. «Кашель — это способ очистить легкие и удалить слизь».
Карл Р. Баум, доктор медицинских наук, детский врач скорой помощи, соглашается.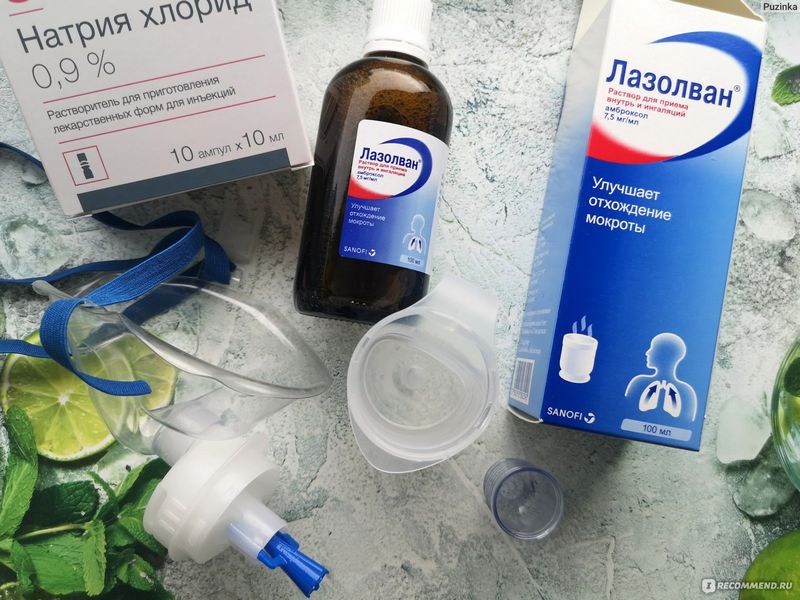 «Кашель — это хорошо, — говорит он. «Родители сходят с ума, когда у их ребенка очень сильный кашель, но это нормальный способ организма защитить себя. Это держит наши легкие в чистоте».
«Кашель — это хорошо, — говорит он. «Родители сходят с ума, когда у их ребенка очень сильный кашель, но это нормальный способ организма защитить себя. Это держит наши легкие в чистоте».
Доктор Кэмерон читает книгу своей пациентке, чтобы успокоить ее.
№ 3: Пропустите лекарство от кашля.
В соответствии с недавно пересмотренными рекомендациями Американской академии педиатрии лекарства от кашля и простуды, отпускаемые без рецепта, не рекомендуются для детей младше 6 лет. Это, объясняет доктор Кэмерон, потому что они обычно не работают, и иногда они связаны с серьезными побочными эффектами.
«Многие лекарства, отпускаемые без рецепта, содержат противоотечные и антигистаминные препараты. Деконгестанты связаны с сердечными аритмиями, а антигистаминные препараты имеют повышенный риск сонливости и угнетения дыхания», — говорит она. «Таким образом, эти лекарства, если их не дозировать в соответствии с весом или давать через определенные промежутки времени, могут быть опасными».
Вместо этого доктор Кэмерон говорит, что одной чайной ложки меда может быть достаточно. «Удивительно, насколько хорошо мед успокаивает раздраженное горло и останавливает кашель», — говорит она. Но из-за риска ботулизма этот подход не следует использовать для детей в возрасте до 1 года, предупреждает она.
Доктор Камерон также предлагает использовать увлажнитель воздуха (с прохладным или теплым туманом), капли с физиологическим раствором и шприц с грушей (эту маленькую синюю штуку раздают педиатры) для отсасывания носа. Также может помочь полоскание горла небольшим количеством воды. И если есть какая-либо боль, также можно использовать ацетаминофен (тайленол) или ибупрофен (мотрин).
Еще одна причина отказаться от лекарств от кашля, по словам доктора Баума, заключается в том, что некоторые лекарства просто подавляют кашель, а не лечат его. «Вы не доходите до сути проблемы. Это может быть астма, пневмония или даже небольшая игрушка в дыхательных путях, ведущих к легким», — говорит он. «В отделении неотложной помощи мы всегда хотим добраться до первопричины». Доктор Баум предлагает родителям всегда обсуждать свои опасения по поводу симптомов с лечащим врачом их ребенка, но они должны отвезти ребенка в отделение неотложной помощи или позвонить по номеру 9.11, если у их ребенка проблемы с дыханием.
«В отделении неотложной помощи мы всегда хотим добраться до первопричины». Доктор Баум предлагает родителям всегда обсуждать свои опасения по поводу симптомов с лечащим врачом их ребенка, но они должны отвезти ребенка в отделение неотложной помощи или позвонить по номеру 9.11, если у их ребенка проблемы с дыханием.
№ 4: Подумайте об аллергии.
Если кашель непрекращается и не проходит через две недели, пора задуматься о других факторах, которые могут включать аллергию, особенно если симптомы включают не только выделения из носа, но и зуд в глазах, ушах и горле.
«В этот момент мы могли бы попробовать антигистаминный препарат, чтобы посмотреть, высушит ли он некоторые выделения», — говорит доктор Кэмерон. «Кларитин и Зиртек назначают детям в возрасте от 6 месяцев, но мне не нравится давать их совсем маленьким детям, если только я не лечу аллергическую реакцию. Или, если это дети старшего возраста, я хочу знать, что лечу аллергический ринит, который может быть сезонной аллергией или аллергенами окружающей среды».
«Кашель, вызванный аллергией, может быть сезонным, обычно нет лихорадки или болей в теле, и он не заразен. И это может произойти только вокруг аллергического триггера, такого как кошки или пыльца деревьев», — говорит Джейсон Катандзаро, доктор медицинских наук, детский аллерголог и иммунолог. «Однако у очень маленьких детей меньше шансов получить аллергию на открытом воздухе — они не были на улице достаточно долго, чтобы подвергаться воздействию пыльцы трав, деревьев и сорняков», — объясняет он.
№ 5: Подумайте об астме.
Одним из самых явных признаков астмы является постоянный или продолжительный кашель, а также его закономерность. «Если это происходит каждый раз, когда у вашего ребенка вирусная инфекция, а кашель длится три или четыре недели, это может быть аллергия и/или астма, поскольку они могут идти рука об руку», — говорит доктор Кэмерон. «Кроме того, астма может быть генетической, поэтому проверьте свою семейную историю».
Диагноз астмы обычно ставится во время визита педиатра вашего ребенка в кабинет врача, хотя существуют и тесты функции легких.

 Вакцины не защитят вашего ребенка от заражения РСВ или другими вирусами, вызывающими простуду, но они защитят вашего ребенка от некоторых осложнений, которые может вызвать простуда.
Вакцины не защитят вашего ребенка от заражения РСВ или другими вирусами, вызывающими простуду, но они защитят вашего ребенка от некоторых осложнений, которые может вызвать простуда.