Содержание
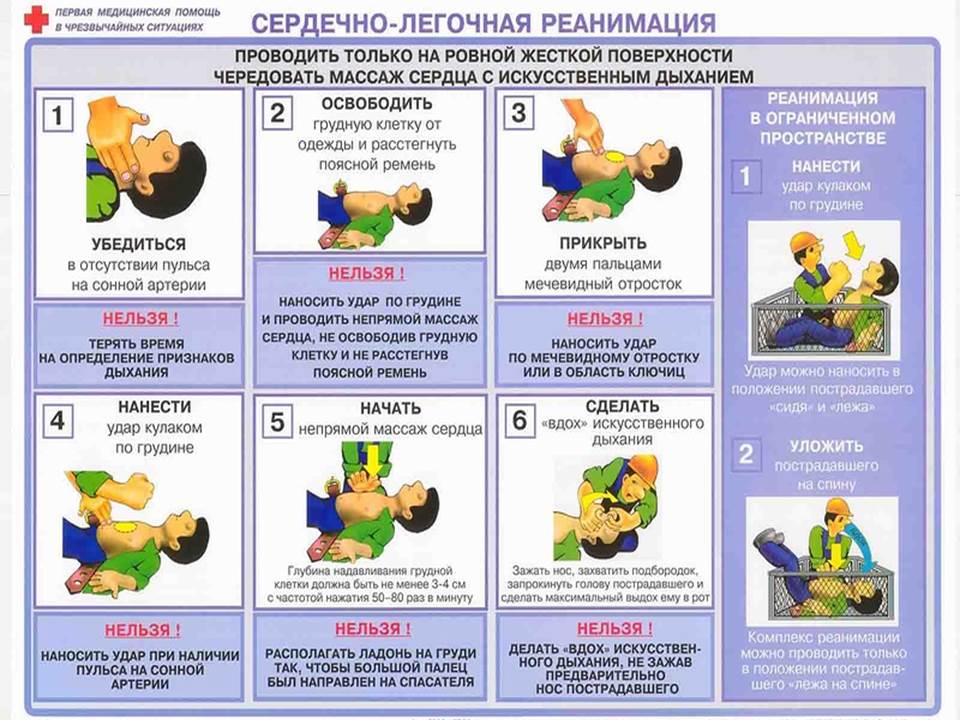
Проведение закрытого массажа сердца и искусственного дыхания
Подготовительный этап
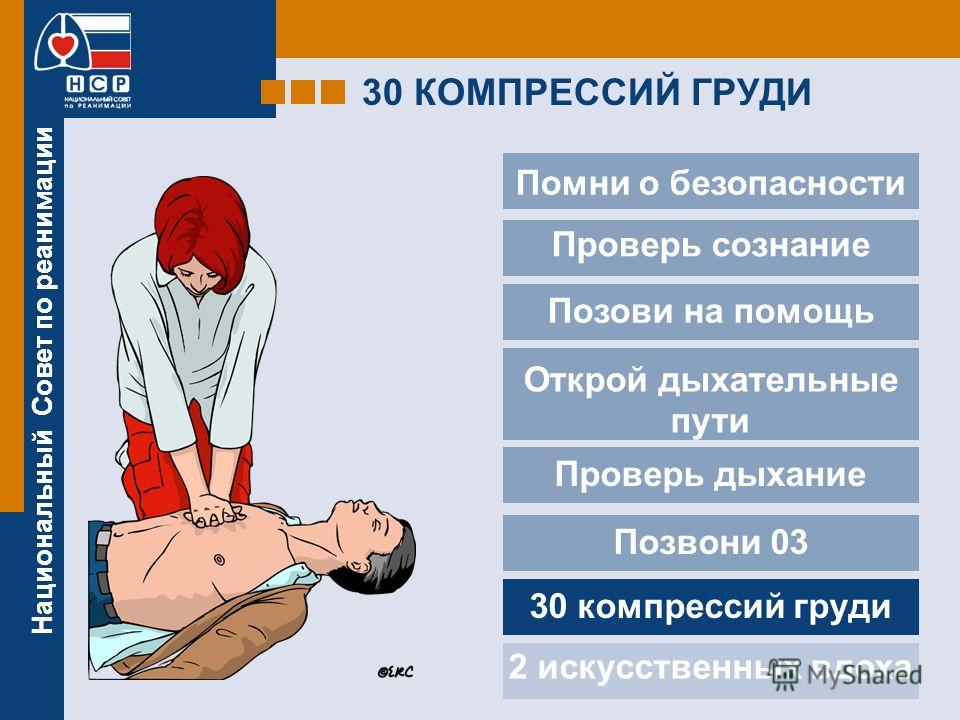
Осмотреть место происшествия и определить отсутствия опасности для себя и пострадавшего.
Провести первичный осмотр пострадавшего:
- при наличии пульса и отсутствии самостоятельного дыхания начать проведение искусственного дыхания.
- при отсутствии пульса и самостоятельного дыхания начать проведение сердечно-легочной реанимации.
Громко позвать на помощь. Позвонить 103, 112.
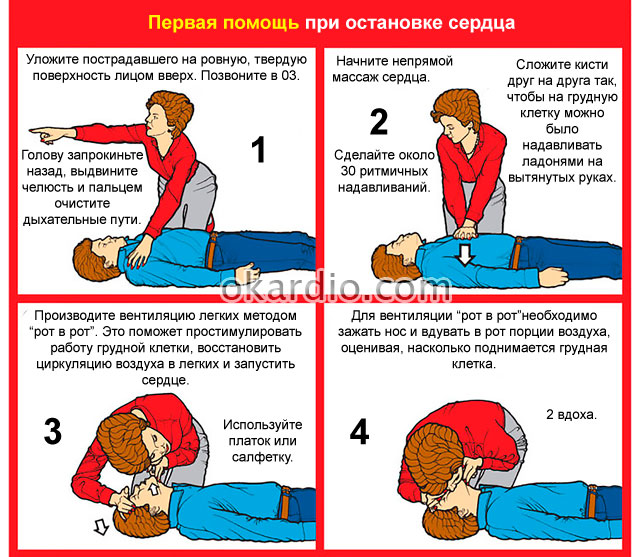
Переместить пострадавшего на твердую плоскую поверхность (голова, шея и грудная клетка должны находиться в одной плоскости). При необходимости, освободить лицо, шею и верхнюю половину тела от предметов одежды, иных посторонних предметов, ослабить тугой брючный ремень.
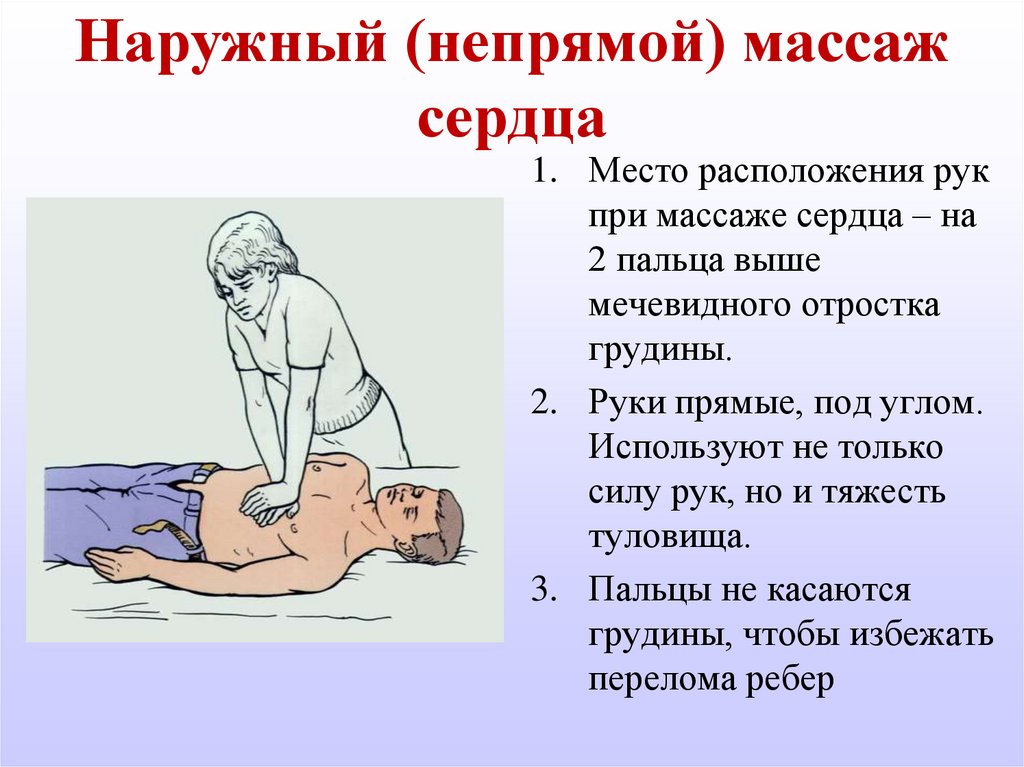
Приступить к проведению закрытого массажа сердца
- Расположитесь на коленях сбоку от пострадавшего.
- Определите ориентиры (грудина, мечевидный отросток).

- Поместите основание ладони на грудину на 2 пальца выше мечевидного отростка (визуальная середина грудной клетки) по средней линии.
- Соедините кисти рук по типу «ладонь на ладони» или «замок».
Положение рук при проведении закрытого массажа сердца
- Начните проведение компрессии грудной клетки выпрямленными в локтях руками:
- у новорожденных и детей первого года жизни закрытый массаж сердца производят 2 пальцами;
- от 1 года до 8 лет – ладонью одной руки, перпендикулярно грудине.
- Не убирайте руки с грудины в паузах между компрессиями (пальцы рук могут оставаться на грудной клетке, не опираясь на нее).
- Частота компрессий грудной клетки 100-120 в 1 минуту.
- Соотношения между компрессиями грудной клетки и искусственными выдохами 30/2 (у новорожденных при наличии 2-х реаниматоров – 15/2). Слишком сильно давить не следует, чтобы не повредить ребра
- Перерыв между сериями компрессий (проведение искусственного дыхания, определение пульса) не более 5-10 секунд.

Проведение искусственного дыхания
Что нужно сделать перед искусственным дыханием
Для начала следует убедиться, в сознании ли человек. Если он никак не реагирует, то придется сделать следующее:
- постараться осторожно растормошить человека, потрясти его за плечи – при отсутствии реакции он точно потерял сознание;
- проверить дыхание: осторожно запрокинуть голову человека, который пострадал, приподняв кончик его носа – если в течение десяти секунд никаких дыхательных движений не было, следует срочно вызвать скорую, а также начать проведение искусственного дыхания.
Подготовка к оказанию помощи
Перед выполнением искусственного дыхания требуется совершить следующие манипуляции:
- Освободить пострадавшего от тесной одежды.
- Уложить его на горизонтальную поверхность, положив на спину.

- Запрокинуть голову человека, подложив ладонь под затылок, а второй давить на лоб, добиваясь того, чтобы подбородок был на одном уровне с шеей. Под лопатки поместить свернутую одежду, чтобы зафиксировать эту позу.
- Проверить пальцами, нет ли ничего постороннего во рту. При необходимости – удалить. Также снять зубные протезы.
Как правильно сделать искусственное дыхание
Основные способы искусственного дыхания зависят от возраста пострадавшего и его состояния. К примеру, маленьким детям можно вдувать воздух, как в рот, так и в нос, а взрослым – рот в рот.
Очень важно следить за грудной клеткой пострадавшего. Если она не расправляется, это говорит о непроходимости дыхательных путей. В таких ситуациях рекомендуется выдвинуть нижнюю челюсть пострадавшего вперед – нижние зубы должны стоять перед передними.
Если невозможно открыть рот из-за непроизвольного сжимания челюстей, то воздух вдувается в нос.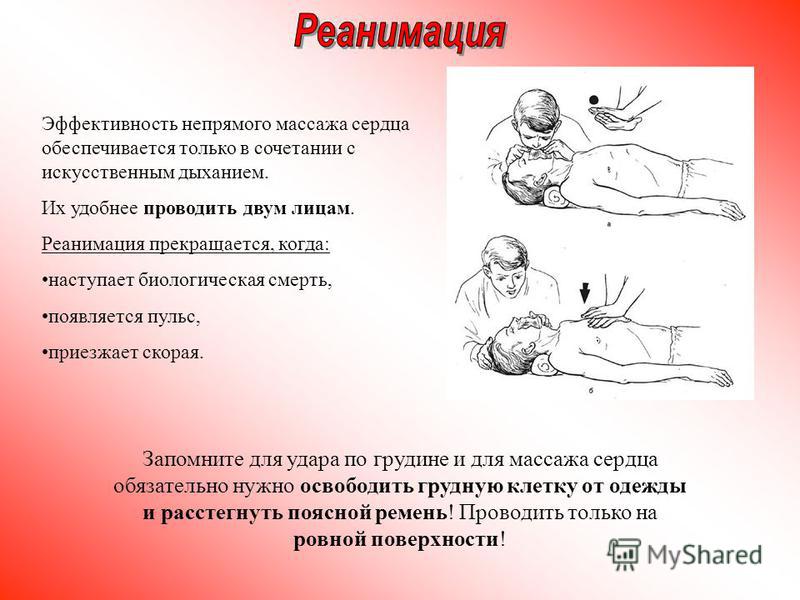
Искусственное дыхание пострадавшему взрослому производят с частотой 10-12 вдохов за минуту (раз в 5 секунду), ребенку – 15-18 вдохов (раз в 3 секунды). Манипуляции проводят до того момента, пока не возникнет самостоятельные дыхательные движения.
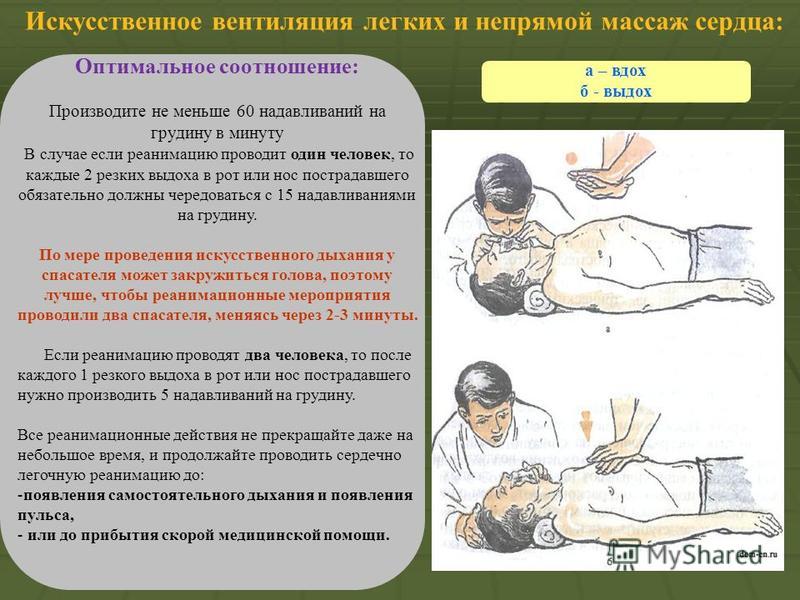
Если же человек, который пострадал, не дышит, и у него не бьется сердце, срочно требуется провести массаж сердца и искусственное дыхание. Основание ладони следует поместить на центральную часть грудной клетки, немного выше мечевидного отростка. Сложить руки в замок или крест-накрест и нажать на грудь. Надо делать тридцать нажатий и два вдоха рот в рот. Ориентировочная частота нажатий – сто раз в минуту. Слишком сильно давить не следует, чтобы не повредить ребра.
Проведение искусственного дыхания
При востановлении кровообращения и появлении самостоятельного дыхания переведите пострадавшего в устойчивое боковое (восстановительное) положение, с целью поддержания проходимости дыхательных путей
Устойчивое боковое (восстановительное) положение
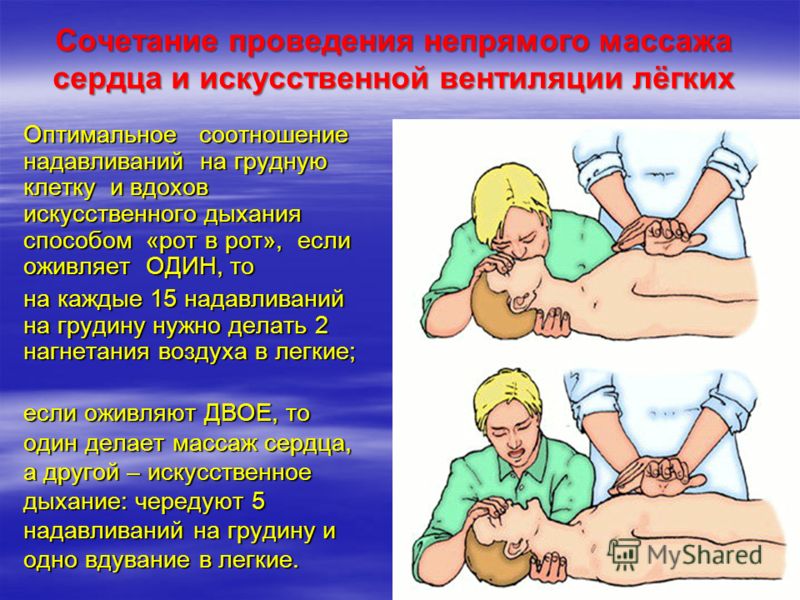
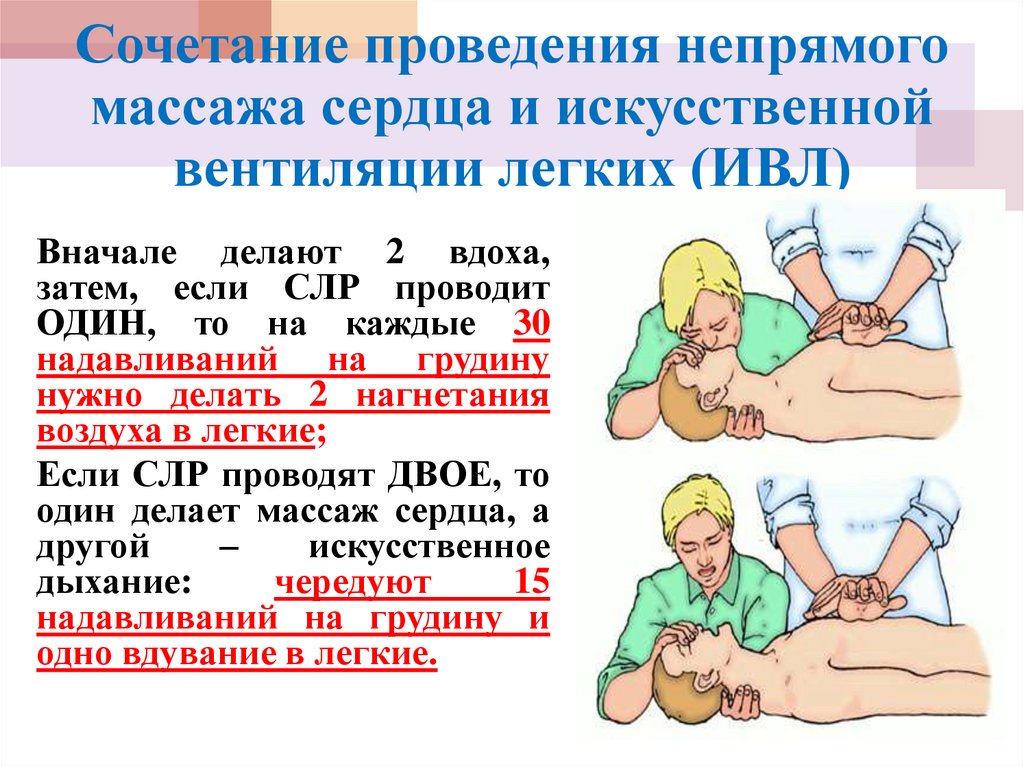
Сравнение непрерывного непрямого массажа сердца и непрямого массажа сердца с регулярными перерывами на искусственное дыхание при проведении сердечно-легочной реанимации при остановке сердца, произошедшей не в больнице, и не связанной с асфиксией
Актуальность
Остановка сердца – это состояние, при котором сердце перестает перекачивать кровь по телу. Это одна из самых частых причин смерти во всем мире. Чаще всего остановка сердца происходит, когда человек находится не в больнице. Согласно традиционному подходу к реанимации, в таких случаях проводят наружный массаж сердца и искусственное дыхание (например, методом «рот в рот»). При такой «прерывистой» технике непрямого массажа сердца искусственное дыхание проводят с определенной частотой, чередуя, например, 2 вдоха и 30 нажатий на грудину.
Это одна из самых частых причин смерти во всем мире. Чаще всего остановка сердца происходит, когда человек находится не в больнице. Согласно традиционному подходу к реанимации, в таких случаях проводят наружный массаж сердца и искусственное дыхание (например, методом «рот в рот»). При такой «прерывистой» технике непрямого массажа сердца искусственное дыхание проводят с определенной частотой, чередуя, например, 2 вдоха и 30 нажатий на грудину.
Искусственное дыхание проводят методом «рот в рот» или, после прибытия бригады скорой помощи, с помощью специальных устройств. В ряде исследований было высказано предположение о том, что при непрерывном наружном массаже сердца выживаемость пострадавших повышается – а если спасатель периодически прерывает нажатия на грудину, для того чтобы вдохнуть воздух в рот пострадавшему, это повышает риск смерти. Непрерывный непрямой массаж сердца можно проводить как с искусственным дыханием, так и без него. Благодаря непрямому массажу сердца кровь перекачивается по телу, а кислород и питательные вещества попадают в головной мозг и другие важные органы.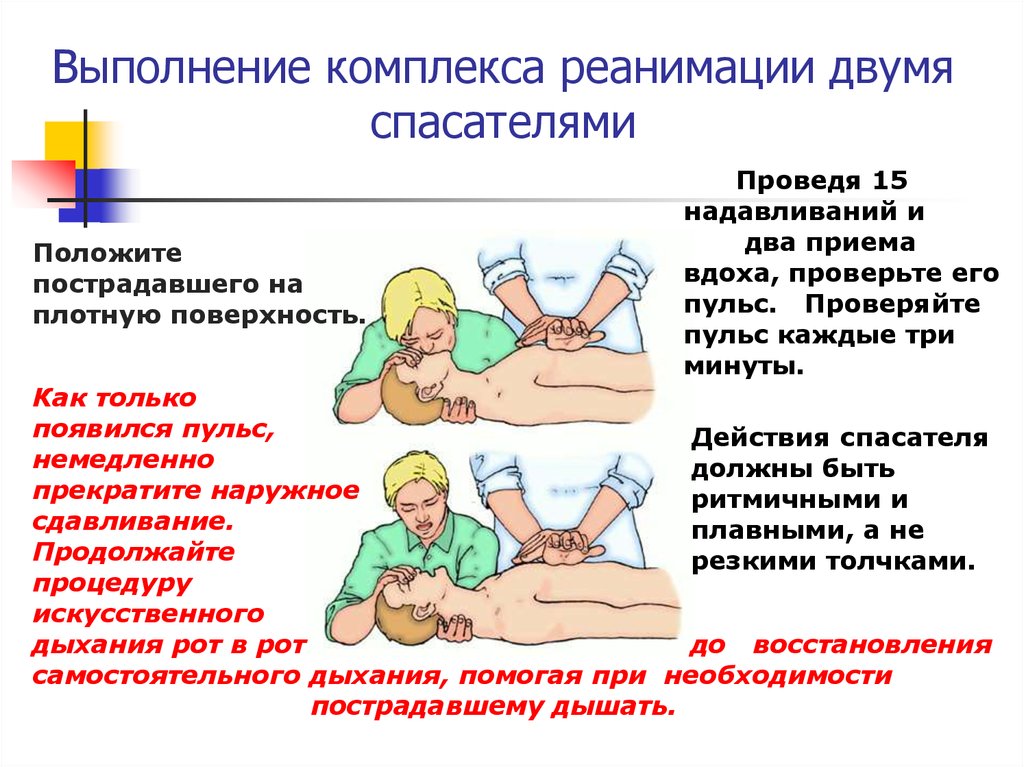 Когда спасатель вдыхает воздух в рот пострадавшему, проводя дыхание «рот в рот», он перестает надавливать на грудину, в результате чего перекачивание крови по телу может ухудшаться.
Когда спасатель вдыхает воздух в рот пострадавшему, проводя дыхание «рот в рот», он перестает надавливать на грудину, в результате чего перекачивание крови по телу может ухудшаться.
Мы сравнили эффективность двух подходов к реанимационным мероприятиям при остановке сердца, произошедшей не в больнице и не связанной с асфиксией. Помощь оказывали как очевидцы происшествий, так и бригады скорой помощи. (Не связанные с асфиксией случаи остановки сердца не развиваются в результате утопления или удушения.)
Дата поиска
Доказательства актуальны на февраль 2017 года.
Характеристика исследований
Мы включили четыре исследования; в трех сравнивали два подхода к реанимационным мероприятиям в случае, когда их проводили необученные очевидцы, инструктируемые по телефону. В одном исследовании сравнивали два подхода в случае, когда помощь оказывали бригады скорой помощи.
В первые три исследования было включено 3737 пострадавших, у которых остановка сердца произошла в городской местности, не в больнице, а реанимационные мероприятия проводились очевидцами происшествий.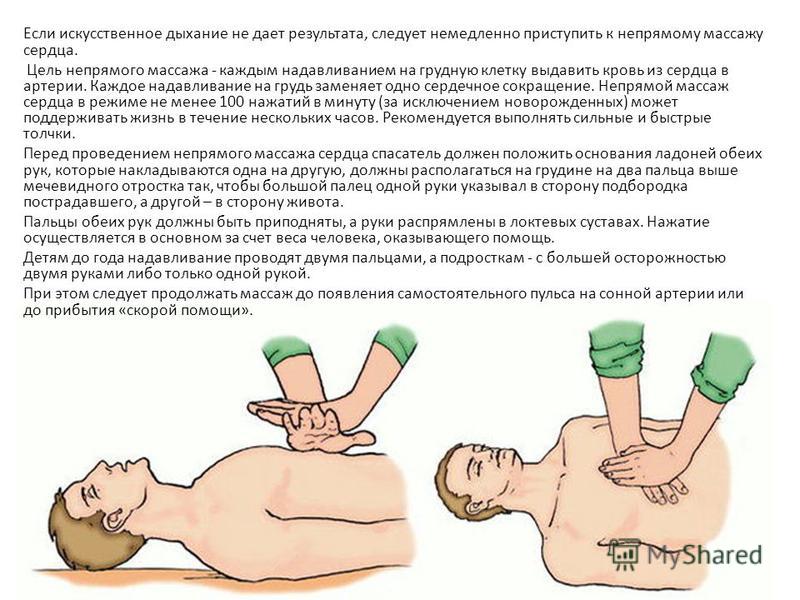 В некоторые исследования были включены и взрослые, и дети. Очевидцы происшествий не имели специальной подготовки и следовали указаниям скорой помощи по телефону.
В некоторые исследования были включены и взрослые, и дети. Очевидцы происшествий не имели специальной подготовки и следовали указаниям скорой помощи по телефону.
В четвертом исследовании учитывали данные 23711 пострадавших, у которых остановка произошла в городской местности (не в больнице), а реанимационные мероприятия проводили бригады скорой помощи; были включены только взрослые.
Основные результаты
Сначала мы рассмотрели случаи, когда реанимацию проводили очевидцы происшествий. При непрерывном массаже сердца (когда спасатель не делает перерывы на вдыхания воздуха) до выписки из больницы доживало большее количество пострадавших, чем в ситуациях, когда спасатель прерывал надавливания на грудину, для того чтобы вдохнуть воздух в рот пострадавшему (на каждые 15 нажатий – 2 вдоха) (14% против 11,6%). Ввиду недостатка данных мы не смогли оценить, какой из подходов был лучше в отношении выживаемости до госпитализации и неврологических исходов. Данные о нежелательных явлениях, качестве жизни и однолетней выживаемости отсутствовали.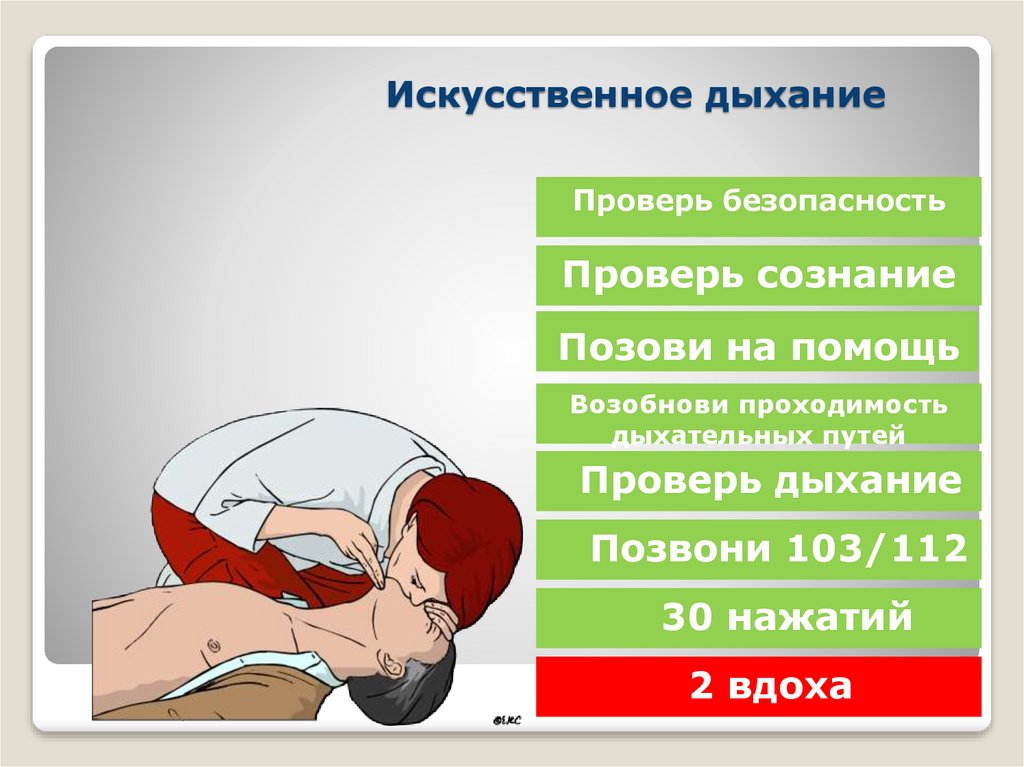
Далее мы рассматривали случаи, в которых реанимацию проводили бригады скорой помощи. Если пострадавшим проводили непрерывный массаж сердца (100 надавливаний в минуту) в сочетании с асинхронным искусственным дыханием (10 вдохов в минуту), выживаемость до выписки из больницы была несколько ниже, чем в случаях, когда применялась традиционная техника реанимации (непрямой массаж сердца с регулярными перерывами на вдыхание воздуха). Когда проводили непрямой массаж сердца в сочетании с регулярными перерывами на искусственное дыхание, выживаемость пострадавших составила 9,7%. При применении непрерывного массажа сердца с асинхронным искусственным дыханием выживаемость пострадавших составила 9%.
Среди пострадавших, которым проводили непрямой массаж сердца с перерывами на искусственное дыхание, число выживших до госпитализации было большим, чем среди тех, кому проводили непрерывный непрямой массаж сердца в сочетании с асинхронным искусственным дыханием (25,9% против 24,6%). Различий в отношении неврологических исходов не было, или они были минимальны. Доля пострадавших, у которых развились нежелательные явления, в целом была сходной, составив 55,4% (при непрямом массаже сердца с перерывами на искусственное дыхание) и 54,4% (при непрерывном непрямом массаже сердца с асинхронным искусственным дыханием).
Доля пострадавших, у которых развились нежелательные явления, в целом была сходной, составив 55,4% (при непрямом массаже сердца с перерывами на искусственное дыхание) и 54,4% (при непрерывном непрямом массаже сердца с асинхронным искусственным дыханием).
Качество доказательств
В отношении выживаемости к моменту выписки из больницы в случаях, когда реанимацию проводили очевидцы, качество доказательств было высоким. Данные по выживаемости до госпитализации были доступны лишь в одном исследовании, а качество доказательств было умеренным из-за небольшого числа людей, по которым имелись данные. То же самое можно сказать и в отношении неврологических исходов.
В исследовании, в котором реанимационные мероприятия проводили бригады скорой помощи, качество доказательств в отношении выживаемости до выписки из больницы было умеренным, так как результаты исследования не исключали вероятности отсутствия различий между подходами или их незначительности. То же можно сказать и в отношении нежелательных явлений.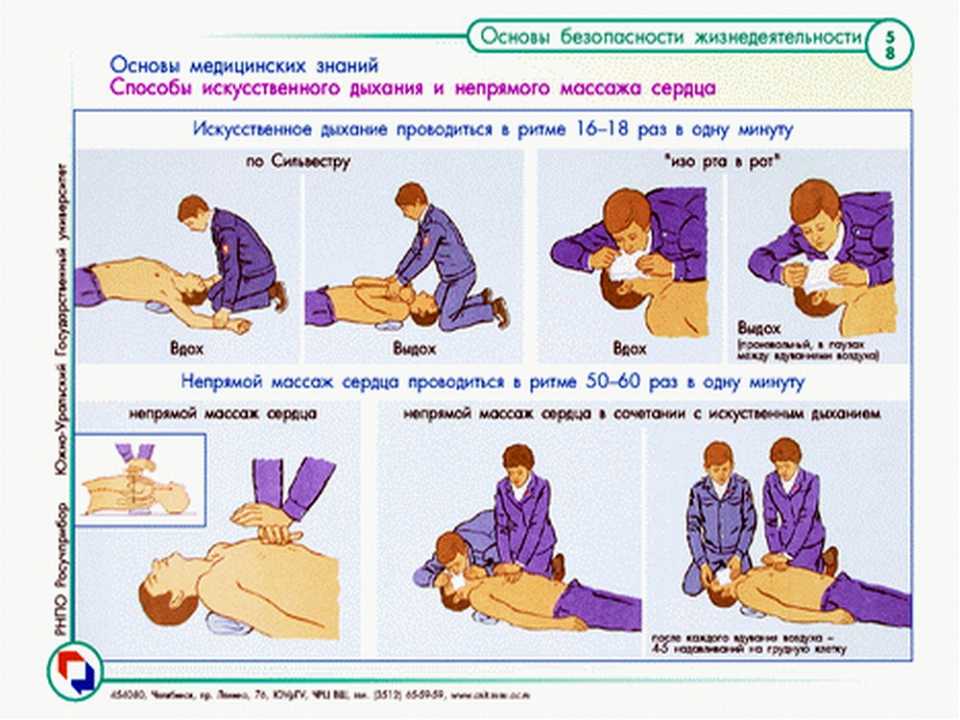 В отношении выживаемости до госпитализации качество доказательств было высоким.
В отношении выживаемости до госпитализации качество доказательств было высоким.
Основным ограничением имеющихся доказательств является малое число проведенных исследований и недостаточный объем данных в отношении некоторых исходов.
Заметки по переводу:
Перевод: Мельник Елена Семеновна. Редактирование: Кукушкин Михаил Евгеньевич. Координация проекта по переводу на русский язык: Cochrane Russia — Кокрейн Россия (филиал Северного Кокрейновского Центра на базе Казанского федерального университета). По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected]; [email protected]
Первая помощь — СЛР — NHS
На этой странице содержится информация и рекомендации по сердечно-легочной реанимации (СЛР). Это включает в себя СЛР только руками и СЛР с искусственным дыханием.
Если кто-то без сознания и не дышит нормально, позвоните по номеру 999 и немедленно начните сердечно-легочную реанимацию.
Когда вы звоните по номеру 999, чтобы вызвать скорую помощь, вам должны дать основные инструкции по спасению жизни по телефону, включая советы по сердечно-легочной реанимации.
СЛР для взрослых
Если вы прошли обучение сердечно-легочной реанимации, включая искусственное дыхание, и чувствуете себя уверенно, применяя свои навыки, вам следует проводить непрямой массаж сердца с искусственным дыханием.
Если вы не совсем уверены, попробуйте вместо этого провести искусственное дыхание руками.
СЛР только руками
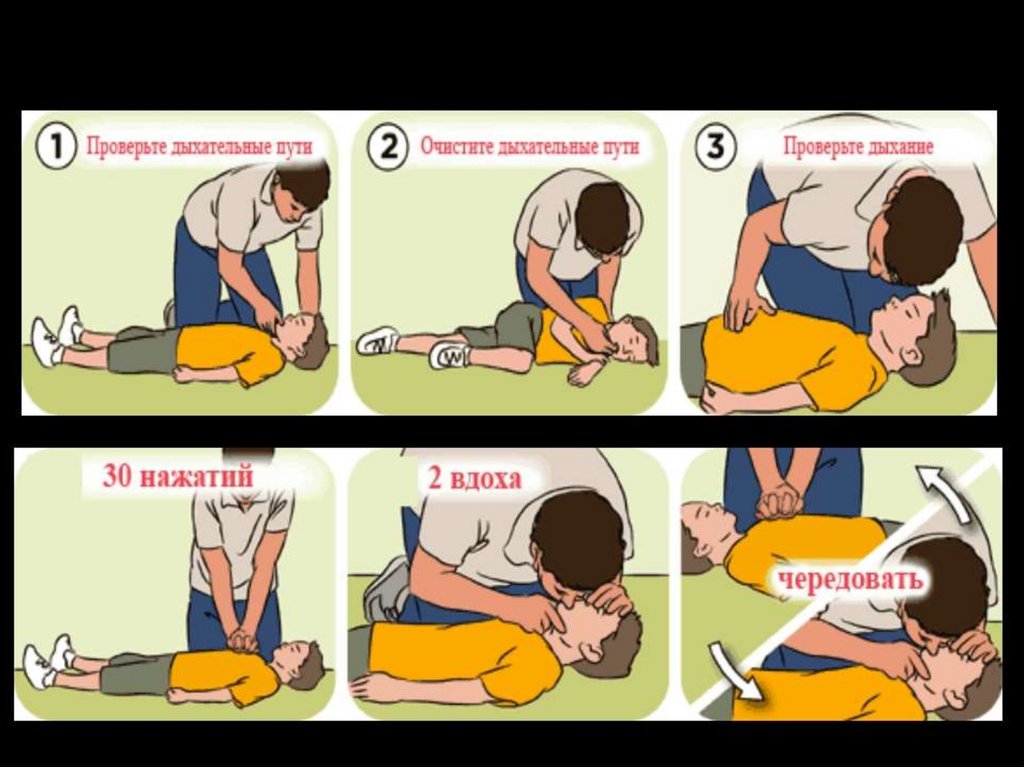
Для проведения компрессии грудной клетки:
- Встаньте на колени рядом с пострадавшим и положите ладонь на грудину в центре грудной клетки. Положите ладонь другой руки поверх руки, лежащей у него на груди, и переплетите пальцы.
- Встаньте так, чтобы плечи находились прямо над руками.

- Используя вес своего тела (а не только руки), надавите на его грудь на 5–6 см (2–2,5 дюйма).
- Удерживая руки на груди, ослабьте давление и дайте груди вернуться в исходное положение.
- Повторяйте эти компрессии со скоростью 100–120 раз в минуту, пока не приедет скорая помощь, или так долго, как сможете.
СЛР с искусственным дыханием
- Положите ладонь на центр груди человека, затем положите ладонь другой руки сверху и надавите на 5–6 см (2–2,5 дюйма) с постоянной частотой от 100 до 120 нажатий в день. минута.
- После каждых 30 нажатий на грудную клетку делайте 2 искусственных вдоха.
- Аккуратно наклоните голову человека и поднимите подбородок двумя пальцами. Ущипнуть человека за нос. Закройте рот им и дуйте в рот ровно и сильно в течение примерно 1 секунды.
 Убедитесь, что их грудь поднимается. Сделайте 2 искусственных вдоха.
Убедитесь, что их грудь поднимается. Сделайте 2 искусственных вдоха. - Продолжайте циклы из 30 компрессий грудной клетки и 2 искусственных вдохов, пока они не начнут восстанавливаться или не прибудет неотложная помощь.
Информация:
Консультация по коронавирусу (COVID-19)
Если есть вероятность, что заболевший заболел COVID-19, закройте ему рот и нос тканью или полотенцем и делайте сердечно-легочную реанимацию только руками, пока не приедет скорая помощь.
Для получения дополнительной информации см.:
- Заявление Совета по реанимации Великобритании о COVID-19 в отношении СЛР и реанимации
- Руководство по COVID-19 для служб экстренного реагирования на GOV.UK
СЛР у детей
Ребенку следует проводить СЛР с искусственным дыханием. Скорее всего, у детей будут проблемы с дыхательными путями и дыханием, чем с сердцем.
Скорее всего, у детей будут проблемы с дыхательными путями и дыханием, чем с сердцем.
Дети старше 1 года
- Откройте дыхательные пути ребенка, положив 1 руку ему на лоб и осторожно откинув голову назад и приподняв подбородок. Удалите все видимые препятствия изо рта и носа.
- Зажмите ребенку нос. Закройте ему рот своим ртом и дуйте ему в рот ровно и сильно, проверяя, поднимается ли его грудь. Сделайте 5 первых искусственных вдохов.
- Положите ладонь одной руки на центр грудной клетки ребенка и надавите вниз на 5 см (около 2 дюймов), что составляет примерно одну треть диаметра грудной клетки. Качество (глубина) компрессий грудной клетки очень важно. Используйте 2 руки, если вы не можете достичь глубины 5 см, используя 1 руку.
- После каждых 30 нажатий на грудную клетку с частотой от 100 до 120 в минуту делайте 2 вдоха.
- Продолжайте циклы из 30 компрессий грудной клетки и 2 искусственных вдохов до тех пор, пока ребенок не начнет поправляться или не прибудет скорая помощь.

Младенцы до 1 года
- Откройте дыхательные пути младенца, положив 1 руку на его лоб и осторожно откинув голову назад и приподняв подбородок. Удалите все видимые препятствия изо рта и носа.
- Закройте рот и нос младенца и дуйте ему в рот ровно и сильно, проверяя, поднимается ли его грудная клетка. Сделайте 5 первых искусственных вдохов.
- Поместите 2 пальца на середину грудной клетки младенца и надавите вниз на 4 см (около 1,5 дюймов), что составляет примерно одну треть диаметра грудной клетки. Качество (глубина) компрессий грудной клетки очень важно. Используйте пятку 1 руки, если вы не можете достичь глубины 4 см, используя кончики 2 пальцев.
- После 30 нажатий на грудную клетку с частотой от 100 до 120 в минуту сделайте 2 искусственных вдоха.
- Продолжайте циклы из 30 компрессий грудной клетки и 2 искусственных вдохов до тех пор, пока младенец не начнет восстанавливаться или не прибудет неотложная помощь.

Последняя проверка страницы: 15 марта 2022 г.
Дата следующей проверки: 15 марта 2025 г.
Сердечно-легочная реанимация (СЛР) — Better Health Channel
Что такое сердечно-легочная реанимация (СЛР)?
Сердечно-легочная реанимация (СЛР) используется в экстренных случаях, если кто-то не дышит нормально или у него остановилось сердце (остановка сердца). Используется такая комбинация методов:
- непрямой массаж сердца
- искусственное дыхание (изо рта в рот).
СЛР помогает поддерживать циркуляцию крови и снабжает организм кислородом до тех пор, пока не будет доступно специализированное лечение. Обычно в крови все еще достаточно кислорода, чтобы поддерживать жизнь мозга и других органов в течение нескольких минут, но он не циркулирует, если кто-то не проводит сердечно-легочную реанимацию.
Знание основ оказания первой помощи и сердечно-легочной реанимации очень важно — это может спасти жизнь. Хотя нет никакой гарантии, что кто-то выживет после сердечно-легочной реанимации, это дает ему шанс, которого в противном случае не было бы.
Без сердечно-легочной реанимации чей-то мозг может получить травму из-за нехватки кислорода всего за несколько минут.
Когда обращаться за помощью в экстренной ситуации
В чрезвычайной ситуации чье-то здоровье может быстро ухудшиться. Всегда обращайтесь за помощью при любом из этих опасных для жизни признаков:
• сильное кровотечение
• затрудненное дыхание
• отсутствие дыхания
• потеря сознания
• ожоги
• серьезные несчастные случаи или травмы.
Позвоните по номеру три нуля (000), чтобы вызвать скорую помощь в экстренной ситуации для получения медицинской помощи. Общие экстренные ситуации для взрослых и детей включают:
| Babies and children | Adults |
|---|---|
|
|
Звонок с тройным нулем (000) квалификация
Если вы сомневаетесь, звоните по номеру 000 — оператор направит вас к нужной вам помощи.
Операторы экстренной помощи обучены помогать вам и могут дать совет о том, что вам нужно делать, пока вы ожидаете прибытия службы экстренной помощи.
Чего ожидать во время звонка в тройной ноль (000) – скорая помощь
При звонке в тройной ноль (000) вас спросят, какая услуга вам нужна. Скажите оператору, что вам нужна скорая помощь. Затем вас переведут к оператору скорой помощи и попросят предоставить следующую информацию:
- Место, куда вам нужна скорая помощь. Если адрес известен, сообщите его оператору.
- Если адрес неизвестен, обязательно сообщите оператору любую дополнительную информацию, которая может помочь. Это могут быть названия улиц или дорог, парки, сведения об аварийных указателях или любые другие ориентиры поблизости.
- Подробная информация о ситуации и о том, что произошло.
- Сколько людей нуждаются в медицинской помощи.
- Возраст и пол пострадавшего.
- Находится ли человек в сознании или дышит.

Оператор организует для вас помощь, пока вы продолжаете разговаривать по телефону, даже если вы этого не слышите.
Ответьте на любой вопрос оператора, так как это может помочь парамедикам подготовиться к ответу до того, как скорая помощь приедет к вам.
Оператор может дать вам инструкции по оказанию первой помощи по телефону. Если можете, поставьте телефон на громкую связь.
Не кладите трубку, пока оператор не скажет вам об этом.
Когда необходима сердечно-легочная реанимация?
СЛР наиболее успешна, если проводится как можно раньше. СЛР требуется, когда человек:
- без сознания
- не дышит нормально
- не дышит.
Человек с остановкой сердца может кряхтеть, фыркать или судорожно дышать — это не нормальное дыхание. Им по-прежнему нужна сердечно-легочная реанимация — не ждите, пока они перестанут дышать.
Хотя этапы СЛР одинаковы для взрослых и детей старшего возраста, техника для младенцев и детей младшего возраста (0–5 лет) немного отличается.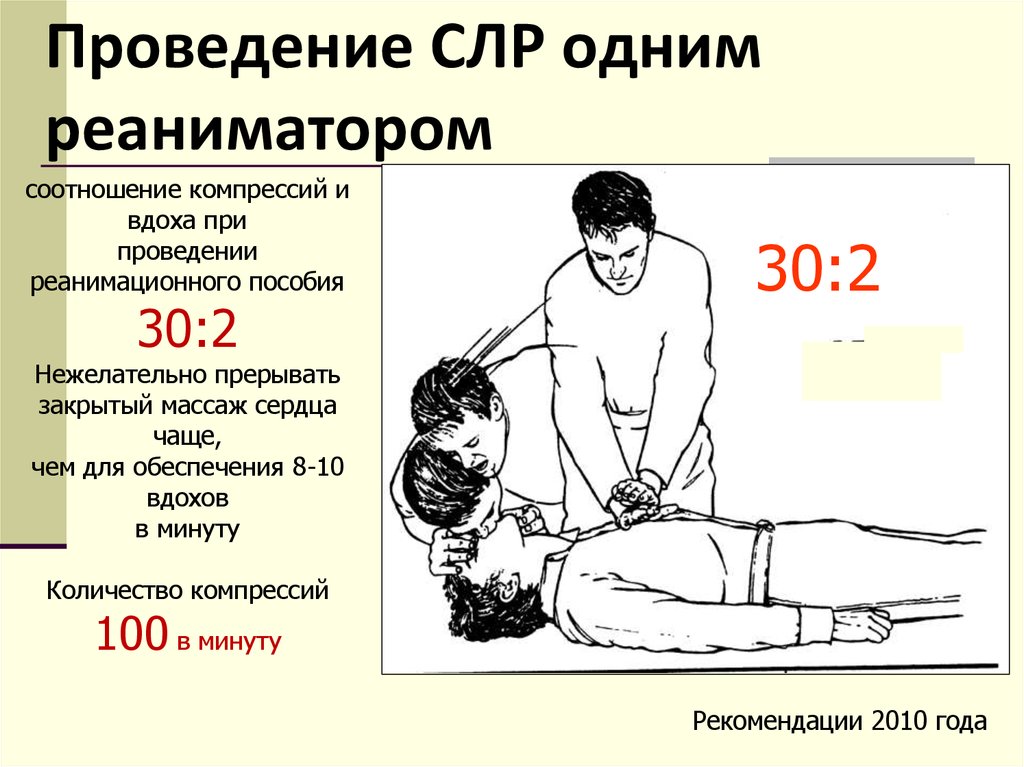
DRSABCD (или «врачи ABCD»)
Этапы СЛР известны как DRSABCD:
D – Опасность
R – Реагирование
S – Вызов помощи
A – Дыхательные пути
B – Дыхание
C – СЛР
D – Дефибриллятор
Вы можете назвать его «доктора ABCD» (DRS ABCD), чтобы вы могли запомнить каждый шаг.
Действия перед проведением сердечно-легочной реанимации у младенцев и детей младшего возраста
- D= Опасность – найдите источник любой опасности и убедитесь, что вы и ваш ребенок в безопасности.
- R= Ответ – проверьте реакцию вашего ребенка, как будто вы пытаетесь его разбудить. Например, говорите громко, нежно сжимайте их или щекочите им ноги.
- S = Пошлите за помощью, если ваш ребенок не отвечает. Позвоните по номеру 000 и вызовите скорую помощь. Не оставляйте ребенка без присмотра.
Оператор службы неотложной помощи проведет вас через сердечно-легочную реанимацию до прибытия машины скорой помощи.
Как отдать CPR детям 0-12 месяцев
youtube.com/embed/zrKHx765o7k?autoplay=0&start=0&rel=0″ allowfullscreen=»allowfullscreen» data-chromatic=»ignore»>
Это видео доступно в версии, нацеленной на аборигенные сообщества, а также на следующих языках:
- والإنعاش القلبلبللا.шпритство (CPR).
- و احیای قلبی و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و ریوی (CPR).
- 以及婴幼儿心肺复苏术简介
- ਅਤੇ ਰੀਸੁਸਾਇਟੀਸ਼ਨ ਰੀਸੁਸਾਇਟੀਸ਼ਨ (CPR) ਛੋਟੇ ਬਾਲਕਾਂ ਅਤੇ ਬੱਚਿਆਂ ਲਈ
- REANIMACION Cardiopulmonar (RCP) Para Niños Pequeños
- Và hồi SứC Tim Phổi (CPR). компрессии грудной клетки до 2 вдохов примерно за 2 минуты.
Для проведения сердечно-легочной реанимации у младенцев (0–12 месяцев):
- A=Дыхательные пути — проверьте, чтобы дыхательные пути вашего ребенка (нос, рот и горло) были чистыми.
 Удалите любую закупорку (например, рвоту, кровь, пищу или шатающиеся зубы).
Удалите любую закупорку (например, рвоту, кровь, пищу или шатающиеся зубы). - Убедитесь, что ваш ребенок находится в нейтральном положении (например, на спине), а его голова и шея находятся на одной линии. Не запрокидывайте голову назад и не поднимайте подбородок.
- B=Дыхание – Ваш ребенок дышит нормально? Если это так, аккуратно переверните их на бок (известное как восстановительное положение).
- Если ребенок не дышит или дышит ненормально (например, кряхтя или хватая ртом воздух), вам необходимо провести сердечно-легочную реанимацию.
- C=CPR состоит из 2 приемов – 30 нажатий на грудную клетку и 2 вдохов «изо рта в рот».
Ступени компрессии грудной клетки
- Положите ребенка на спину.
- Поместите 2 пальца на нижнюю половину грудины вашего ребенка (посередине груди).
- Надавите пальцами (или ладонью для детей старше 6 месяцев) примерно на треть глубины грудной клетки, затем отпустите до упора.

- Это считается за одно сжатие.
Примечание. Возможно, вам придется использовать ладонь вместо пальцев в зависимости от размера вашего ребенка.
Рот в рот у младенцев (0-12 месяцев)
- Убедитесь, что ваш ребенок находится в нейтральном положении, а его голова и шея не наклонены.
- Аккуратно приподнимите подбородок – будьте осторожны, чтобы не положить руки на горло, так как это может ограничить поступление воздуха в легкие.
- Сделайте небольшой вдох и прикройте нос и рот ребенка Аккуратно подуйте в течение примерно одной секунды, наблюдая, как поднимается грудная клетка.
- После каждого вдоха следите за тем, чтобы грудная клетка ребенка не опускалась. Поднесите свое ухо и лицо близко к уху и носу ребенка, чтобы увидеть, выходит ли воздух.
- Если грудная клетка вашего ребенка не поднимается, еще раз осторожно проверьте наличие препятствий и удалите их.
- Продолжайте делать 30 нажатий на грудную клетку с последующими 2 вдохами (30:2).
 Стремитесь к 5 подходам 30:2 примерно за 2 минуты.
Стремитесь к 5 подходам 30:2 примерно за 2 минуты.
Продолжайте до:
- Ваш ребенок выздоравливает (начинает двигаться, нормально дышать, кашлять или плакать). Затем положите их в исходное положение (на бок).
- Прибывает скорая помощь, за дело берутся парамедики.
Помните, если вам трудно поддерживать дыхание «рот в рот», продолжайте делать компрессии – они все равно могут спасти жизнь вашему ребенку.
Как дать СЛР для маленьких детей 1-5 лет
Это видео также доступно на следующих языках:
- والإنعاش القلبي الرئوي (CPR) لsرضّعاش القلبي الرئوي (CPR) لsرضّعاأطف الصغ вероятно.
- و احیای قلبی و ریوی (CPR) برای اطفال و ریوی (CPR) برای اطفال و یودکان خوردسن
- و احیای قلبی-Интерес (CPR) ویژه اطفاحی احی قلبی-Интересни0100 និង សង្គ្រោះ ដង្ហើម និង បេះដូង ឱ្យ ដំណើរការ ឡើងវិញ ឡើងវិញ (CPR) សម្រាប់ និង កុមារ តូច តូច
- 以及 婴幼儿 心肺 简介 简介
- ਅਤੇ ਕਾਰਡੀਓਪੁਲਮੋਨਰੀ ਰੀਸੁਸਾਇਟੀਸ਼ਨ (CPR) ਛੋਟੇ ਬਾਲਕਾਂ ਬੱਚਿਆਂ ਲਈ ਲਈ
- RENIMACIO Cardiopulmonar (RCP).
 NIÑOS PEQUEÑOS
NIÑOS PEQUEÑOS - VÀ HỒI SỨC TIM PHỔI (CPR) CHO TRẺ MỚI BIẾT ĐI VÀ TRẺ NHỎ
Стремитесь к 5 подходам из 30 сжатий грудной клетки до 2 вдохов примерно за 2 минуты.
Для проведения сердечно-легочной реанимации у детей (1-5 лет):
- A=Дыхательные пути – проверьте, чтобы дыхательные пути вашего ребенка (нос, рот и горло) были чистыми. Удалите любую закупорку (например, рвоту, кровь, пищу или шатающиеся зубы).
- Убедитесь, что ваш ребенок находится в нейтральном положении (например, на спине). Аккуратно откиньте голову назад и поднимите подбородок.
- B=Дыхание – Ваш ребенок дышит нормально? Если это так, аккуратно переверните их на бок (известное как восстановительное положение).
- Если ребенок не дышит или дышит ненормально (например, кряхтя или хватая ртом воздух), вам необходимо провести сердечно-легочную реанимацию.
- C=CPR состоит из 2 приемов – 30 нажатий на грудную клетку и 2 вдохов «изо рта в рот».

Ступени компрессии грудной клетки
- Положите ребенка на спину. Встаньте на колени рядом с ними.
- Положите ладонь одной руки на нижнюю половину грудины вашего ребенка (посередине груди).
- Встаньте выше груди ребенка.
- Держите руку прямо и надавите на грудь на треть глубины, затем ослабьте давление.
Это считается за одно сжатие.
Рот в рот у детей (1-5 лет)
- Откройте дыхательные пути вашего ребенка, осторожно положив одну руку на его лоб, а другую руку на подбородок, чтобы запрокинуть голову назад.
- Зажмите мягкую часть носа указательным и большим пальцами.
- Другой рукой откройте им рот большими и указательными пальцами.
- Сделайте вдох и коснитесь губами рта ребенка. Убедитесь, что у вас есть хорошее уплотнение, чтобы воздух не мог выйти.
- Непрерывно дуйте в течение примерно одной секунды, наблюдая за тем, как поднимается грудная клетка.

- После каждого вдоха следите за тем, чтобы их грудь не опускалась. Прислушайтесь и почувствуйте признаки того, что воздух выталкивается.
- Сохраняйте положение поднятия подбородка и наклона – сделайте еще один вдох и повторите.
- Если грудная клетка вашего ребенка не поднимается, еще раз проверьте наличие препятствий и удалите их. Затем продолжайте движение рот в рот, убедившись, что их голова поднята, а подбородок наклонен. Убедитесь, что воздух не выходит.
- Продолжайте делать 30 нажатий на грудную клетку с последующими 2 вдохами (30:2). Стремитесь к 5 подходам 30:2 примерно за 2 минуты.
Продолжайте до:
- Ваш ребенок выздоравливает (начинает двигаться, нормально дышать, кашлять или говорить). Затем положите их в исходное положение (на бок).
- Прибывает скорая помощь, за дело берутся парамедики.
D= Дефибриллятор — СЛР необходимо продолжать до тех пор, пока не станет доступным автоматический внешний дефибриллятор (АНД), пока не будут прикреплены электроды и не будет включен аппарат.

Помните: если вам трудно поддерживать дыхание «рот в рот», продолжайте делать компрессии – они все равно могут спасти жизнь вашему ребенку.
Как проводить сердечно-легочную реанимацию у взрослых и детей старшего возраста
Старайтесь выполнять 5 подходов по 30 нажатий на грудную клетку с 2 вдохами примерно за 2 минуты.
Если вы не можете делать рот в рот, придерживайтесь непрерывных компрессий со скоростью примерно 100 раз в минуту.
Для проведения сердечно-легочной реанимации у взрослых и детей старшего возраста:
- A=Дыхательные пути – откройте дыхательные пути пострадавшего (нос, рот и горло) и убедитесь, что они свободны. Удалите любую закупорку (например, рвоту, кровь, пищу или шатающиеся зубы). Не тратьте на это слишком много времени — сердечно-легочная реанимация — ваш главный приоритет.
- Убедитесь, что человек находится в нейтральном положении (например, на спине). Аккуратно откиньте голову назад и поднимите подбородок.

- B=Дыхание – нормально ли они дышат? Если это так, аккуратно переверните их на бок (известное как восстановительное положение).
901:00 Если ребенок не дышит или дышит ненормально (например, кряхтя или хватая ртом воздух), вам необходимо провести ему сердечно-легочную реанимацию.
- A=Дыхательные пути — проверьте, чтобы дыхательные пути вашего ребенка (нос, рот и горло) были чистыми.
- C=CPR состоит из 2 приемов – 30 нажатий на грудную клетку и 2 вдохов «изо рта в рот».
- Положите другую руку поверх нижней руки и возьмитесь за запястье. Или вы можете сцепить пальцы — в зависимости от того, как вам удобно.
- Держите руки прямо и надавите на их грудь на одну треть глубины груди.
- Сбросьте давление – это считается одним сжатием.
- «Остаться в живых» группы Bee Gees
- «Роу, ряд, ряд» , ваша лодка»
- «Маленькая акула».

- Если человек не дышит нормально, убедитесь, что он лежит на спине на твердой поверхности.
- Откройте дыхательные пути, запрокинув голову назад и подняв подбородок.
- Закройте им ноздри большим и указательным пальцами.
- Накройте рот человека и подуйте ему в рот. Убедитесь, что нет утечки воздуха.
- Сделайте 2 полных вдоха пострадавшему (это называется «аварийное дыхание»).
- Проверьте, поднимается и опускается ли грудь. Если этого не происходит, запрокиньте его голову назад, крепко зажмите его ноздри и прижмитесь к его рту своим.
- Если по-прежнему не получается, проверьте их дыхательные пути на наличие препятствий.
- Если вы не можете набрать воздух в легкие, вернитесь к непрямому массажу сердца — это может помочь устранить обструкцию.
- Продолжайте делать 30 нажатий на грудную клетку с последующими 2 вдохами (30:2). Стремитесь к 5 подходам 30:2 примерно за 2 минуты.

- Человек становится отзывчивым. Они могут начать двигаться, нормально дышать, кашлять или говорить. Затем положите их в исходное положение (на бок).
- Прибывает скорая помощь, за ней берутся парамедики.
- В экстренных случаях звоните по номеру три нуля (000)
- Местная служба охраны здоровья матери и ребенка
- Ваш врач общей практики
- Служба охраны здоровья матери и ребенка Тел. 13 22 29 – доступен круглосуточно по стоимости местного звонка по всей Виктории
- Служба здравоохранения аборигенов (VAHS) Тел. 03 9419 3000
- Родительская линия Тел. 13 22 89
- Служба письменного и устного перевода (TIS National) Тел.

Ступени для компрессии грудной клетки
Положите ладонь ладони на нижнюю половину грудины пострадавшего (посередине груди).
Популярные мелодии помогут сохранить ритм компрессий
Чтобы сохранить правильный ритм компрессий, вы можете использовать следующие популярные песни:
Рот в рот у взрослых и детей старшего возраста
Продолжайте до:
СЛР может быть утомительной. Если вам нужен перерыв, попросите кого-нибудь помочь с минимальными помехами. Меняйте человека, выполняющего компрессии, каждые 2 минуты.
Если вам трудно делать рот в рот, продолжайте непрямой массаж сердца, пока не прибудет медицинская помощь. Они все еще могут спасти чью-то жизнь.
Опасно ли делать непрямой массаж сердца?
Иногда у людей ломаются ребра при компрессиях грудной клетки. Это все же лучше, чем отказ от сердечно-легочной реанимации.
Если это произойдет, сделайте паузу и измените положение рук перед тем, как продолжить, или попросите кого-нибудь взять это на себя.
Автоматические наружные дефибрилляторы (АНД)
D= Дефибриллятор — Дефибриллятор — это спасательное устройство, предназначенное для лечения пациентов с остановкой сердца. Он может анализировать аномальные сердечные ритмы и посылать электрический разряд или импульс, чтобы заставить сердце вернуться к нормальному ритму работы.
Он может анализировать аномальные сердечные ритмы и посылать электрический разряд или импульс, чтобы заставить сердце вернуться к нормальному ритму работы.
СЛР необходимо продолжать до тех пор, пока не станет доступным автоматический внешний дефибриллятор (АНД). Подушечки должны быть прикреплены к коже, а машина включена.
Дефибрилляторы просты в использовании — голосовые подсказки подскажут, что делать.
Существуют различные типы АНД, и некоторые из них доступны в общественных местах (например, в торговых центрах и школах).
Важно следовать подсказкам AED. Не прикасайтесь к человеку во время анализа или подачи разряда.
Подумайте о том, чтобы пройти курс по оказанию первой помощи, чтобы научиться СЛР и базовым навыкам.
В случае чрезвычайной ситуации знание простой первой помощи может означать разницу между жизнью и смертью. Подумайте о том, чтобы пройти курс первой помощи. СЛР может быть спасительной первой помощью — она увеличивает шансы человека на выживание, пока не приедет скорая помощь.
Курсы обучения оказанию первой помощи доступны по всей Австралии. Курс обычно занимает пару часов, и его можно пройти онлайн или лично. Время также гибкое.
Участники изучают базовые навыки оказания первой помощи (включая сердечно-легочную реанимацию) и обычно получают сертификат. Последующие курсы повышения квалификации рекомендуется проводить каждые 3 года.
Многие организации проводят регулярные курсы. Дополнительную информацию можно получить у своего врача или медсестры по охране здоровья матери и ребенка.



 Убедитесь, что их грудь поднимается. Сделайте 2 искусственных вдоха.
Убедитесь, что их грудь поднимается. Сделайте 2 искусственных вдоха.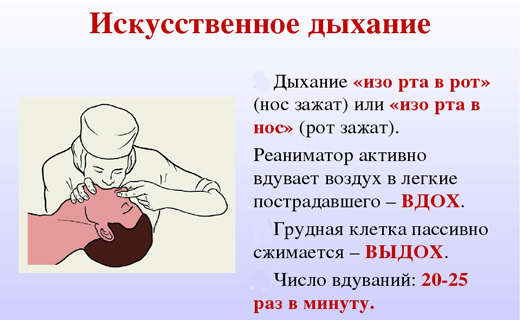
 Удалите любую закупорку (например, рвоту, кровь, пищу или шатающиеся зубы).
Удалите любую закупорку (например, рвоту, кровь, пищу или шатающиеся зубы).
 Стремитесь к 5 подходам 30:2 примерно за 2 минуты.
Стремитесь к 5 подходам 30:2 примерно за 2 минуты.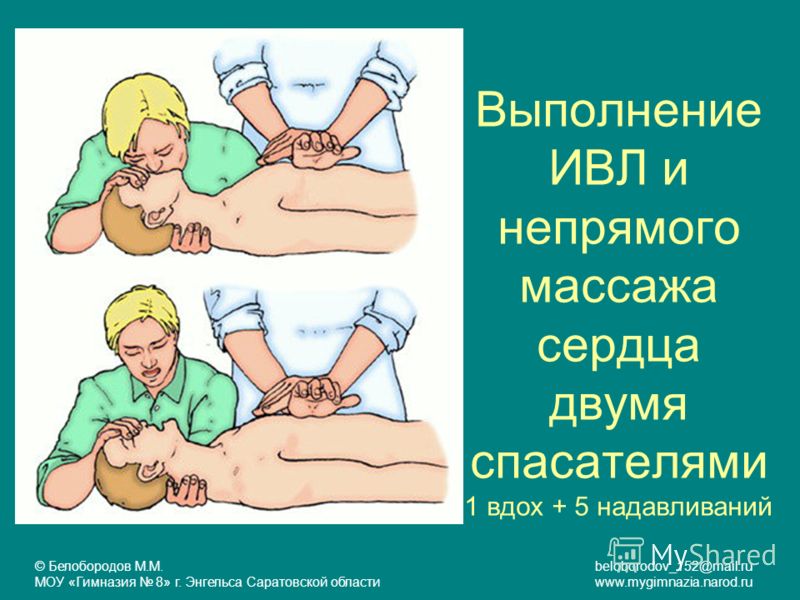 NIÑOS PEQUEÑOS
NIÑOS PEQUEÑOS