Содержание
Правила безопасного приема антибиотиков
Сегодня антибиотиками лечится большинство заболеваний. Однако очень мало людей знают о вреде и побочных эффектах этих лекарственных препаратов, чем опасно самолечение антибиотиками и какие вопросы следует задавать врачу, прежде чем начинать принимать эти лекарства.
Итак, ниже приведены основные правила, ознакомиться с которыми необходимо до начала проведения антибиотикотерапии.
1. Обязательно сообщите назначающему вам антибиотик врачу следующее:
- Отмечалась ли у вас раньше аллергия на антибиотики и если да, то на какие именно.
- Страдаете ли вы заболеваниями печени и/или почек. Дело в том, что все антибиотики выводятся из организма печенью или почками. В случае нарушений работы этих органов, может возникнуть опасная передозировка лекарственного препарата.
- Какие препараты вы принимали до того, как обратиться к врачу. При назначении антибиотика эти вопросы необходимо знать врачу, поскольку многие препараты не могут приниматься одновременно.

2. Для предотвращения многих нежелательных эффектов самолечения, вы должны знать следующие правила:
- Антибиотики эффективны только в отношении бактерий, поэтому лечить ими вирусные и грибковые заболевания, такие как грипп, гепатиты, молочница, бессмысленно.
- Лечебный эффект антибиотика проявляется в течение трех суток – если по истечении этого срока облегчение не наступило, врач должен заменить данный антибиотик другим препаратом.
- Антибиотики следует принимать курсом, от пяти дней и более. При этом следует помнить, что даже в случае полного исчезновения болезненных симптомов, ни в коем случае нельзя прекращать прием препарата. Это объясняется тем, что полного нарушения жизненного цикла бактерий необходимо именно такое время.
- При неполном пролечивании часто формируется резистентность, т.е. устойчивость возбудителя к препарату, и в дальнейшем данный антибиотик уже будет неэффективен.
- Крайне опасно и нежелательно принимать несколько антибиотиков одновременно.

- Принимать препарат нужно в строго определенное время, поскольку каждый антибиотик обладает своим временем жизни в организме, и в результате нерегулярного приема образуются так называемые «окна», когда свежая доза антибиотика не поступает в кровь и бактерии имеют время для передышки и приспособлению к данному лекарственному препарату.
3. При самолечении антибиотиками наиболее часто встречаются следующие осложнения:
- Нарушение работы сердца, проявляющееся в развитии аритмии, что значительно повышает риск инфарктов и инсультов.
- Оказание разрушающего действия на клетки печени и почек, что может явиться причиной печеночной или почечной комы.
- Нарушения слуха, вплоть до полной глухоты. На сегодняшний день эта проблема часто встречается в педиатрии, когда детям дают «не детские» дозы антибиотиков.
- Нарушения зрения.
- Нарушения внутриутробного развития ребенка при приеме антибиотиков во время беременности.

- Разитие галлюцинаций, психозов, состояний, схожих с эпилептическими припадками.
Источник: http://medvestnik.by/
Как вывести антибиотики из организма и еды
Комсомольская правда
ЗдоровьеНовости медициныЗдоровье: Скажите, доктор!
Анна КУКАРЦЕВА
12 апреля 2011 18:40
Быстрее восстановить микрофлору и избавиться от гадости в мясе и рыбе
Мы — поколение взращенное в 80-х годах на антибиотиках, которыми пичкали нас при любом чихе. Наши дети теперь растут на мясе и рыбе, которую также от души накачивают антибиотиками, чтобы болели меньше и росли быстрее. А между тем, ученые с ужасом замечают — антибиотики просто перестают помогать при действительно серьезных проблемах: бактериальных инфекциях, воспалениях, послеоперационных осложнениях. И все потому, что человечество злоупотребляет в их применении. Но проблема еще и в том, что антибиотики пагубно действуют на нашу микрофлору. Как же побыстрее от них избавиться? Как правило антибиотики, которые вам выписывали, выводятся через сутки или трое (в зависимости от класса сложности). Выводятся они естественным путем — с мочой. Но помочь почкам отфильтровать таблетки побыстрее, можно. Например, пить побольше молока. Если у вас лактазная непереносимость, то кефир или ряженку. Кроме того, кисломолочные продукты, особенно, «Наринэ» помогут восстановить сбитую антибиотиками микрофлору. Некоторые ученые считают, что выводить из организма антибиотики помогает пшенная каша. Но не на молоке, а обычная — на воде. — Избавиться от вредных «добавок» в мясе сложновато, но можно, — говорит наш эксперт, к.м.н., врач-диетолог Марина Копытько. — Для этого нужно поварить мясо минут 20, слить этот бульон, наполнить кастрюлю чистой водой и варить еще полчаса. Тогда бульон будет не только «обезврежен», но и диетически куда полезнее. Рыбу также лучше отваривать или готовить на пару, а не жарить. — Чтобы очистить организм от всех ненужных веществ, в том числе антибиотиков, нужно попить сборы трав, например, «Мочегонный №2» или «Желчегонный №2», — советует профессор, руководитель Института фитотерапии Владимир Корсун.
Выводятся они естественным путем — с мочой. Но помочь почкам отфильтровать таблетки побыстрее, можно. Например, пить побольше молока. Если у вас лактазная непереносимость, то кефир или ряженку. Кроме того, кисломолочные продукты, особенно, «Наринэ» помогут восстановить сбитую антибиотиками микрофлору. Некоторые ученые считают, что выводить из организма антибиотики помогает пшенная каша. Но не на молоке, а обычная — на воде. — Избавиться от вредных «добавок» в мясе сложновато, но можно, — говорит наш эксперт, к.м.н., врач-диетолог Марина Копытько. — Для этого нужно поварить мясо минут 20, слить этот бульон, наполнить кастрюлю чистой водой и варить еще полчаса. Тогда бульон будет не только «обезврежен», но и диетически куда полезнее. Рыбу также лучше отваривать или готовить на пару, а не жарить. — Чтобы очистить организм от всех ненужных веществ, в том числе антибиотиков, нужно попить сборы трав, например, «Мочегонный №2» или «Желчегонный №2», — советует профессор, руководитель Института фитотерапии Владимир Корсун. — После болезни рекомендуется пить травяной чай несколько дней день по вечерам. Желательно начинать это делать за два дня до полнолуния и пить еще две недели после. А в общем и целом полезно это будет всем раз в неделю.
— После болезни рекомендуется пить травяной чай несколько дней день по вечерам. Желательно начинать это делать за два дня до полнолуния и пить еще две недели после. А в общем и целом полезно это будет всем раз в неделю.
Возрастная категория сайта 18+
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФС77-80505 от 15 марта 2021 г.
И.О. ГЛАВНОГО РЕДАКТОРА — НОСОВА ОЛЕСЯ ВЯЧЕСЛАВОВНА.
И.О. шеф-редактора сайта — Канский Виктор Федорович
Сообщения и комментарии читателей сайта размещаются без
предварительного редактирования. Редакция оставляет за собой
право удалить их с сайта или отредактировать, если указанные
сообщения и комментарии являются злоупотреблением свободой
массовой информации или нарушением иных требований закона.
АО «ИД «Комсомольская правда». ИНН: 7714037217 ОГРН: 1027739295781
127015, Москва, Новодмитровская д. 2Б, Тел. +7 (495) 777-02-82.
Исключительные права на материалы, размещённые на интернет-сайте
www. kp.ru, в соответствии с законодательством Российской
kp.ru, в соответствии с законодательством Российской
Федерации об охране результатов интеллектуальной деятельности
принадлежат АО «Издательский дом «Комсомольская правда», и не
подлежат использованию другими лицами в какой бы то ни было
форме без письменного разрешения правообладателя.
Приобретение авторских прав и связь с редакцией: [email protected]
Half Life — StatPearls — Книжная полка NCBI
Иерихон Халларе; Валери Герриетс.
Информация об авторе
Последнее обновление: 23 июня 2022 г.
Определение/Введение
Период полувыведения в контексте медицинской науки обычно относится к периоду полувыведения. Определение периода полувыведения — это период времени, необходимый для того, чтобы концентрация определенного вещества (обычно лекарственного средства) уменьшилась до половины его начальной дозы в организме. Понимание концепции периода полувыведения полезно для определения скорости выведения, а также равновесных концентраций для любого конкретного препарата. Различные лекарства имеют разный период полураспада; однако все они следуют такому правилу: по истечении одного периода полувыведения из организма выводится 50% исходного количества препарата. Характерное уменьшение действия лекарств с течением времени уже давно изучается в области, известной как фармакокинетика, и может быть отображено с помощью основных дифференциальных уравнений. Фармакокинетика большинства клинически значимых препаратов имеет тенденцию следовать фармакокинетике первого порядка; то есть скорость их выведения препарата пропорциональна концентрации в плазме.[1] Напротив, некоторые лекарства следуют элиминации нулевого порядка, при которой количество лекарства уменьшается на постоянную величину с течением времени независимо от исходной концентрации (например, этанола). В этой статье основное внимание будет уделено периоду полувыведения первого порядка, поскольку он наиболее часто встречается в клинической практике.
Различные лекарства имеют разный период полураспада; однако все они следуют такому правилу: по истечении одного периода полувыведения из организма выводится 50% исходного количества препарата. Характерное уменьшение действия лекарств с течением времени уже давно изучается в области, известной как фармакокинетика, и может быть отображено с помощью основных дифференциальных уравнений. Фармакокинетика большинства клинически значимых препаратов имеет тенденцию следовать фармакокинетике первого порядка; то есть скорость их выведения препарата пропорциональна концентрации в плазме.[1] Напротив, некоторые лекарства следуют элиминации нулевого порядка, при которой количество лекарства уменьшается на постоянную величину с течением времени независимо от исходной концентрации (например, этанола). В этой статье основное внимание будет уделено периоду полувыведения первого порядка, поскольку он наиболее часто встречается в клинической практике.
Период полувыведения графически представлен с кривыми выведения, которые отслеживают количество лекарственного средства в организме с течением времени, обычно со временем на независимой оси и концентрацией лекарственного средства в плазме на зависимой оси, как показано на рисунке 1. Общее воздействие лекарственного средства с течением времени представлено на этих графиках как интегральная площадь под кривой (AUC).[2] Кривые выведения полезны для определения того, действительно ли лекарство следует кинетике первого порядка, и в этом случае кривая должна следовать логарифмическому затуханию в соответствии с интегральным законом скорости реакций первого порядка (уравнение 1). После решения дифференциального уравнения можно получить уравнение периода полураспада, которое обычно проверяется и используется в клинической практике (уравнение 2). Из этого уравнения можно быстро определить период полувыведения лекарства, учитывая его заранее определенную константу скорости9.0013 к . Существует альтернативное уравнение периода полувыведения, которое связывает период полувыведения с другими фармакокинетическими параметрами, известными как объем распределения и клиренс (уравнение 3).[3][4]
Общее воздействие лекарственного средства с течением времени представлено на этих графиках как интегральная площадь под кривой (AUC).[2] Кривые выведения полезны для определения того, действительно ли лекарство следует кинетике первого порядка, и в этом случае кривая должна следовать логарифмическому затуханию в соответствии с интегральным законом скорости реакций первого порядка (уравнение 1). После решения дифференциального уравнения можно получить уравнение периода полураспада, которое обычно проверяется и используется в клинической практике (уравнение 2). Из этого уравнения можно быстро определить период полувыведения лекарства, учитывая его заранее определенную константу скорости9.0013 к . Существует альтернативное уравнение периода полувыведения, которое связывает период полувыведения с другими фармакокинетическими параметрами, известными как объем распределения и клиренс (уравнение 3).[3][4]
Equation 1: ln[ Ao ]/[ A ]= k t
Equation 2: t-half= 0.
 693/ k
693/ k Equation 3 : t-half= 0,693*Vd/CL, , где Vd — объем распределения, а CL — клиренс
Также стоит обсудить взаимосвязь между процентом элиминированного препарата и периодом полувыведения. Предполагая, что дополнительное лекарство не вводится после начальной дозы, игнорируя любые лекарственные взаимодействия и предполагая, что это физиологически здоровый человек, определенные количественные константы применимы ко всем лекарственным средствам, проявляющим фармакокинетику первого порядка. Например, 90% данного лекарственного средства выводятся примерно через 3,3 периода полувыведения. Тем более 9От 4 до 97% препарата выводится после 4-5 периодов полувыведения. Таким образом, из этого следует, что после 4–5 периодов полувыведения концентрации данного препарата в плазме будут ниже клинически значимой концентрации и, таким образом, будут считаться элиминированными. И наоборот, накопление лекарственного средства может достигать стационарного состояния во время инфузии. При введении препарата через равные промежутки времени или в постоянном количестве (например, в виде инфузии) препарат достигает заданной равновесной концентрации примерно через 4–5 периодов полураспада без дальнейшего накопления в организме при повторных дозах.[5] Это состояние возникает из-за того, что скорость инфузии и клиренс лекарственного средства достигают равновесия, и, таким образом, чистая концентрация лекарственного средства в организме остается постоянной. Значение этой стационарной концентрации определяется дозировкой, интервалом дозирования и клиренсом.
При введении препарата через равные промежутки времени или в постоянном количестве (например, в виде инфузии) препарат достигает заданной равновесной концентрации примерно через 4–5 периодов полураспада без дальнейшего накопления в организме при повторных дозах.[5] Это состояние возникает из-за того, что скорость инфузии и клиренс лекарственного средства достигают равновесия, и, таким образом, чистая концентрация лекарственного средства в организме остается постоянной. Значение этой стационарной концентрации определяется дозировкой, интервалом дозирования и клиренсом.
Проблемы, вызывающие озабоченность
Период полураспада — один из старейших фармакокинетических параметров, обсуждаемых в медицинском сообществе, но он продолжает оставаться источником путаницы для многих студентов-медиков и даже хорошо разбирающихся клиницистов.[6] По этой причине экзаменаторы USMLE продолжают оценивать студентов-медиков и лицензированных врачей по этой неуловимой теме. В рамках концепции периода полувыведения необходимы многие допущения, в том числе однокомпонентная система, метаболизирующая лекарство, совершенно первоочередная система, свободная от какой-либо почечной или печеночной недостаточности, и изолированная система без каких-либо взаимодействий между лекарственными средствами или альтернативных метаболических нарушений. пути. Такая ситуация редко имеет место в клинических условиях, когда к врачам обращаются пациенты с хроническим заболеванием почек или другими заболеваниями, которые могут принимать многочисленные лекарства с потенциальными лекарственными взаимодействиями. Кроме того, возраст пациента является важным фактором в определении точного периода полувыведения препарата, особенно для детей и пожилых пациентов, у которых метаболизм препарата и, следовательно, период полувыведения могут значительно отличаться от здорового взрослого человека среднего возраста. Из-за сугубо теоретической модели периода полувыведения ее часто сложно реализовать на практике и использовать ее в качестве инструмента для принятия клинических решений. Таким образом, студенты-медики и врачи должны учитывать такие реалии при расчетах периода полураспада для эффективного и безопасного фармакологического лечения. В ходе многочисленных исследований были предприняты попытки разработать методологии, учитывающие такие нюансы лечения заболеваний на основе индивидуальных фармакокинетических профилей лекарственных средств.
пути. Такая ситуация редко имеет место в клинических условиях, когда к врачам обращаются пациенты с хроническим заболеванием почек или другими заболеваниями, которые могут принимать многочисленные лекарства с потенциальными лекарственными взаимодействиями. Кроме того, возраст пациента является важным фактором в определении точного периода полувыведения препарата, особенно для детей и пожилых пациентов, у которых метаболизм препарата и, следовательно, период полувыведения могут значительно отличаться от здорового взрослого человека среднего возраста. Из-за сугубо теоретической модели периода полувыведения ее часто сложно реализовать на практике и использовать ее в качестве инструмента для принятия клинических решений. Таким образом, студенты-медики и врачи должны учитывать такие реалии при расчетах периода полураспада для эффективного и безопасного фармакологического лечения. В ходе многочисленных исследований были предприняты попытки разработать методологии, учитывающие такие нюансы лечения заболеваний на основе индивидуальных фармакокинетических профилей лекарственных средств. [7][8]
[7][8]
Клиническое значение
Клиническое значение периода полувыведения обычно возникает в ситуациях , связанных с токсичностью лекарств. Эти случаи могут возникать у пациентов, которые передозировали или получили неправильное количество определенного препарата от медицинского персонала, у которых была клинически значимая почечная или печеночная недостаточность, или у которых есть любое другое множество факторов, которые увеличивают концентрацию препарата в плазме выше заданного токсического порога. В случае почечной недостаточности выведение лекарства будет нарушено, и, следовательно, пиковая начальная концентрация и скорость выведения данного лекарства увеличатся.[9]] Заболевания печени также влияют на период полувыведения данного препарата из-за нарушения метаболизма. Поскольку печень инактивирует активные метаболиты медленнее, организму потребуется более длительный период для выведения препарата из циркуляции.[10] Период полувыведения также имеет клиническое значение, когда врачи должны определить наиболее эффективный и в то же время безопасный режим дозирования для достижения оптимального терапевтического эффекта или когда желательна постоянная концентрация лекарственного средства. Регулярное появление таких типов клинических сценариев объясняет, почему медицинские работники так часто полагаются на расчеты периода полувыведения лекарств на практике и почему этому по-прежнему уделяется особое внимание в медицинском образовании.
Регулярное появление таких типов клинических сценариев объясняет, почему медицинские работники так часто полагаются на расчеты периода полувыведения лекарств на практике и почему этому по-прежнему уделяется особое внимание в медицинском образовании.
Сестринское дело, Allied Health и Interprofessional Team Interventions
Понимание концепции периода полувыведения при установлении графиков дозирования – важный первый шаг в фармакологическом лечении пациента. Однако, возможно, более важным является передача этого плана лечения от врача или фармацевта межпрофессиональной группе по уходу. Эффективная коммуникация по-прежнему является важным фактором, определяющим качество оказания медицинской помощи. В одном обзоре литературы предполагается, что общение требует особого внимания перед входом в клинические условия, чтобы медицинские работники во время обучения могли адекватно овладеть этими навыками к моменту взаимодействия с пациентом.[11] Интересно, что личное общение считалось наиболее эффективным способом полного понимания плана ухода за пациентом, однако письменные способы продолжали использоваться наиболее часто. Однако это не означает, что письменное общение не лишено своих сильных сторон. Письменное общение обеспечивает более постоянную запись, которую можно пересмотреть при необходимости. Кроме того, эволюция электронных медицинских карт позволяет практически мгновенно передавать все истории болезни независимо от расстояния между поставщиками медицинских услуг, что менее подходит для личного общения [уровень 4].
Однако это не означает, что письменное общение не лишено своих сильных сторон. Письменное общение обеспечивает более постоянную запись, которую можно пересмотреть при необходимости. Кроме того, эволюция электронных медицинских карт позволяет практически мгновенно передавать все истории болезни независимо от расстояния между поставщиками медицинских услуг, что менее подходит для личного общения [уровень 4].
Неудивительно, что межпрофессиональное общение также коррелирует с удовлетворенностью пациентов.[12] И наоборот, плохая коммуникация упоминалась в более чем 80% судебных исков, что еще больше подчеркивает, насколько важна эффективная коммуникация в сфере здравоохранения. Такое плохое общение могло иметь место в любой момент ухода за пациентом, будь то между пациентом и сотрудником, медсестрой и врачом, между врачами или между врачом и пациентом. Из-за сложности прохождения любого человека через систему здравоохранения, С финансовой точки зрения Medicare продолжает использовать опросы об удовлетворенности пациентов для определения возмещения больничных расходов в рамках программ оплаты по результатам, которые оказались эффективным стимулом для медицинских работников и тем, как они ведут себя с пациентами и рядом с ними.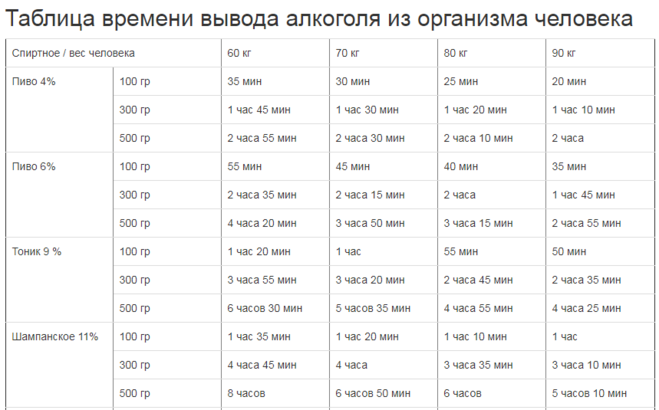 [13] Бесчисленные исследования, подобные тем, которые упоминались ранее, подтверждают стремление к совершенствованию методов коммуникации. Этот аспект здравоохранения продолжает активно исследоваться из-за его влияния на удовлетворенность пациентов медицинскими работниками и остается главным приоритетом для больниц и поставщиков медицинских услуг во всем мире.
[13] Бесчисленные исследования, подобные тем, которые упоминались ранее, подтверждают стремление к совершенствованию методов коммуникации. Этот аспект здравоохранения продолжает активно исследоваться из-за его влияния на удовлетворенность пациентов медицинскими работниками и остается главным приоритетом для больниц и поставщиков медицинских услуг во всем мире.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Кривая полувыведения
. Предоставлено Chemistry LibreTexts
Ссылки
- 1.
Borowy CS, Ashurst JV. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 20 сентября 2021 г. Физиология, кинетика нулевого и первого порядка. [В паблике: 29763041]
- 2.
Эркент Ю., Койчев Р. Использование усеченной площади под кривыми в оценке биоэквивалентности препаратов с длительным периодом полувыведения.
 Исследования с донепезилом и мемантином. Арцнаймиттельфоршунг. 2008;58(5):255-8. [PubMed: 18589560]
Исследования с донепезилом и мемантином. Арцнаймиттельфоршунг. 2008;58(5):255-8. [PubMed: 18589560]- 3.
Oie S. Распространение и связывание лекарств. Дж. Клин Фармакол. 1986 ноябрь-декабрь; 26 (8): 583-6. [PubMed: 3793947]
- 4.
Toutain PL, Bousquet-Mélou A. Плазменный клиренс. J Vet Pharmacol Ther. 2004 декабрь; 27 (6): 415-25. [В паблике: 15601437]
- 5.
Ито С. Фармакокинетика 101. Педиатр Детское здоровье. 2011 ноябрь;16(9):535-6. [Бесплатная статья PMC: PMC3223885] [PubMed: 23115489]
- 6.
Сахин С., Бенет Л.З. Оперативный период полувыведения при многократном приеме: ключ к определению накопления лекарственного средства у пациентов и к разработке лекарственных форм с пролонгированным высвобождением. Фарм Рез. 2008 декабря; 25 (12): 2869-77. [Статья бесплатно PMC: PMC3581066] [PubMed: 1
55]
Гидал Б.Е., Кларк А.М., Андерс Б., Гиллиам Ф.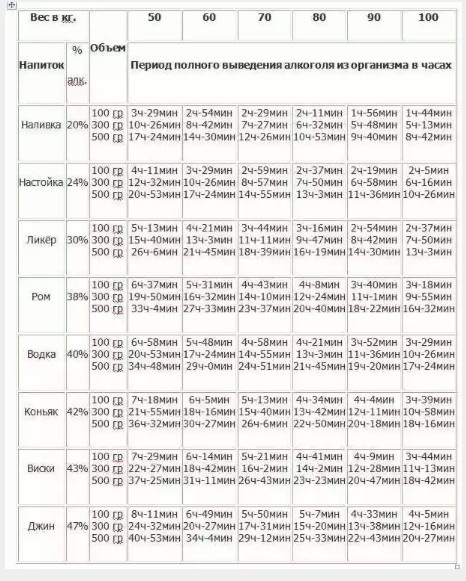 Применение периода полувыведения при принятии клинических решений: сравнение фармакокинетики пролонгированных высвобождают топирамат (USL255) и топирамат с немедленным высвобождением. Эпилепсия рез. 2017 янв;129: 26-32. [PubMed: 27883934]
Применение периода полувыведения при принятии клинических решений: сравнение фармакокинетики пролонгированных высвобождают топирамат (USL255) и топирамат с немедленным высвобождением. Эпилепсия рез. 2017 янв;129: 26-32. [PubMed: 27883934]
Gorsline J, Gupta SK, Dye D, Rolf CN. Стационарная фармакокинетика и зависимость дозы никотина, доставляемого из Никодерма (никотиновая трансдермальная система). Дж. Клин Фармакол. 1993 г., февраль; 33 (2): 161-8. [PubMed: 8440766]
Леви Г. Фармакокинетика при почечной недостаточности. Am J Med. 1977 г., апрель; 62 (4): 461-5. [PubMed: 851113]
Филиал Р.А., Герберт К.М., Рид А.Е. Детерминанты периода полураспада антипирина в сыворотке крови у пациентов с заболеваниями печени. Кишка. 1973 июля; 14 (7): 569-73. [Бесплатная статья PMC: PMC1412804] [PubMed: 4729926]
Vermeir P, Vandijck D, Degroote S, Peleman R, Verhaeghe R, Mortier E, Hallaert G, Van Daele S, Buylaert W, Vogelaers D , Коммуникация в здравоохранении: описательный обзор литературы и практические рекомендации. Int J Clin Pract. 2015 ноябрь;69(11):1257-67. [Бесплатная статья PMC: PMC4758389] [PubMed: 26147310]
Int J Clin Pract. 2015 ноябрь;69(11):1257-67. [Бесплатная статья PMC: PMC4758389] [PubMed: 26147310]
Ланг Э.В. Лучший опыт для пациентов благодаря лучшему общению. J Радиол Нурс. 2012 01 декабря; 31 (4): 114-119. [Бесплатная статья PMC: PMC3587056] [PubMed: 23471099]
Анханг Прайс Р., Эллиот М.Н., Заславский А.М., Хейс Р.Д., Лерман В.Г., Рыбовски Л., Эдгман-Левитан С., Клири П.Д. Изучение роли опросов пациентов об опыте пациентов в измерении качества медицинской помощи. Med Care Res Rev. 2014 Oct; 71(5):522-54. [Бесплатная статья PMC: PMC4349195] [PubMed: 25027409]
Как работают антибиотики? Как долго они работают и многое другое
Антибиотики — это лекарства, используемые для борьбы с инфекциями, вызванными бактериями. Их еще называют антибактериальными. Они лечат инфекции, убивая или уменьшая рост бактерий.
Первый современный антибиотик был использован в 1936 году. До антибиотиков 30 процентов всех смертей в Соединенных Штатах были вызваны бактериальными инфекциями. Благодаря антибиотикам излечимы ранее смертельные инфекции.
Благодаря антибиотикам излечимы ранее смертельные инфекции.
Сегодня антибиотики по-прежнему являются мощными, спасающими жизнь лекарствами для людей с некоторыми серьезными инфекциями. Они также могут предотвратить превращение менее серьезных инфекций в серьезные.
Существует множество классов антибиотиков. Определенные типы антибиотиков лучше всего подходят для определенных типов бактериальных инфекций.
Антибиотики бывают разных форм, включая:
- таблетки
- капсулы
- жидкости
- кремы
- мази
Большинство антибиотиков отпускаются только по рецепту врача. Некоторые антибиотические кремы и мази доступны без рецепта.
Антибиотики лечат бактериальные инфекции либо убивая бактерии, либо замедляя и приостанавливая их рост. Они делают это путем:
- нападения на стену или покрытия окружающих бактерий
- препятствует размножению бактерий
- блокирует выработку белка бактериями
Антибиотики начинают действовать сразу после того, как вы начинаете их принимать. Тем не менее, вы можете не чувствовать себя лучше в течение 2-3 дней.
Тем не менее, вы можете не чувствовать себя лучше в течение 2-3 дней.
Скорость выздоровления после лечения антибиотиками варьируется. Это также зависит от типа инфекции, которую вы лечите.
Большинство антибиотиков следует принимать от 7 до 14 дней. В некоторых случаях более короткие процедуры работают так же хорошо. Ваш врач определит наилучшую продолжительность лечения и правильный тип антибиотика для вас.
Даже если вы почувствуете себя лучше после нескольких дней лечения, лучше закончить весь курс антибиотиков, чтобы полностью вылечить инфекцию. Это также может помочь предотвратить устойчивость к антибиотикам. Не прекращайте прием антибиотиков досрочно, если только ваш лечащий врач не скажет, что вы можете это сделать.
Первый бета-лактамный антибиотик пенициллин был открыт случайно. Он вырос из капли плесени на чашке Петри. Ученые обнаружили, что определенный вид грибка естественным образом вырабатывает пенициллин. В конце концов, пенициллин был произведен в больших количествах в лаборатории путем ферментации с использованием грибка.
Некоторые другие ранние антибиотики производились бактериями, обнаруженными в почве.
Сегодня все антибиотики производятся в лаборатории. Некоторые производятся в результате серии химических реакций, в результате которых образуется вещество, используемое в лекарстве.
Другие антибиотики, по крайней мере, частично производятся с помощью естественного, но контролируемого процесса. Этот процесс часто усиливается некоторыми химическими реакциями, которые могут изменить исходное вещество для создания другого лекарства.
Антибиотики — это сильнодействующие лекарства, которые очень хорошо работают при определенных типах заболеваний. Однако некоторые антибиотики в настоящее время менее полезны, чем когда-то, из-за повышения устойчивости к антибиотикам.
Устойчивость к антибиотикам возникает, когда бактерии больше не могут контролироваться или уничтожаться некоторыми антибиотиками. В некоторых случаях это может означать, что для определенных состояний не существует эффективных методов лечения.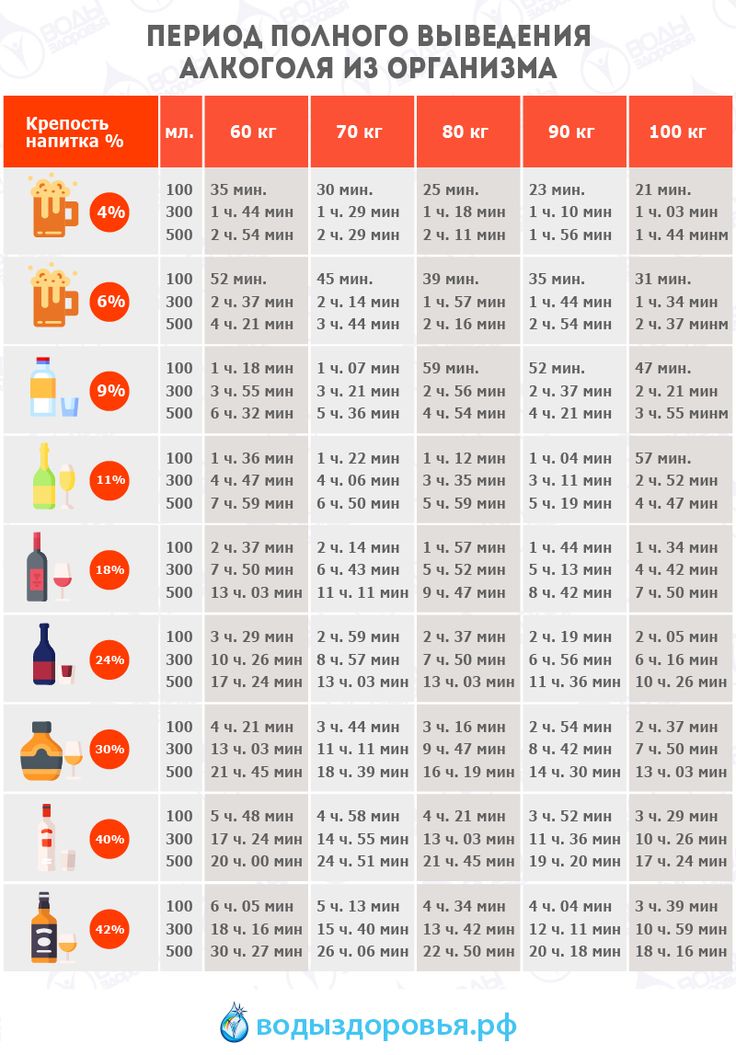
Ежегодно регистрируется более 2,8 миллиона случаев бактериальных инфекций, устойчивых к антибиотикам, что приводит как минимум к 35 000 смертей.
Когда вы принимаете антибиотик, уничтожаются чувствительные бактерии. Бактерии, которые выживают во время лечения антибиотиками, часто устойчивы к этому антибиотику. Эти бактерии обычно обладают уникальными характеристиками, которые не позволяют антибиотикам воздействовать на них.
Некоторые серьезные инфекции, устойчивые к антибиотикам, включают:
Clostridioides difficile difficile ( C. diff )
Чрезмерный рост этого типа бактерий вызывает инфекцию как в тонком, так и в толстом кишечнике. Это часто происходит после того, как кто-то лечился антибиотиками от другой бактериальной инфекции. C. diff обладает природной устойчивостью ко многим антибиотикам.
Устойчивый к ванкомицину энтерококк (VRE)
Эти бактерии часто поражают кровоток, мочевыводящие пути или хирургические раны. Эта инфекция обычно возникает у людей, которые госпитализированы. Энтерококковые инфекции можно лечить антибиотиком ванкомицином, но VRE устойчив к этому лечению.
Эта инфекция обычно возникает у людей, которые госпитализированы. Энтерококковые инфекции можно лечить антибиотиком ванкомицином, но VRE устойчив к этому лечению.
Метициллин-резистентный
Staphylococcus aureus (MRSA)
Этот тип инфекции устойчив к традиционным антибиотикам против стафилококка. Инфекции MRSA обычно возникают на коже. Это чаще всего встречается у людей в больницах и у людей с ослабленной иммунной системой.
Устойчивые к карбапенемам Enterobacteriaceae (CRE)
Бактерии этого класса устойчивы ко многим другим антибиотикам. Инфекции CRE обычно возникают у людей, находящихся в больницах, находящихся на искусственной вентиляции легких или имеющих постоянные катетеры.
Наиболее важной причиной устойчивости к антибиотикам является неправильное или чрезмерное использование антибиотиков. Целых 28 процентов использования антибиотиков считаются ненужными. Это потому, что антибиотики часто назначают, когда они не нужны.
Можно предпринять несколько важных шагов, чтобы уменьшить ненадлежащее использование антибиотиков:
- Принимать антибиотики только при бактериальных инфекциях.
 Не используйте антибиотики при состояниях, вызванных вирусами, таких как простуда, грипп, кашель или боль в горле.
Не используйте антибиотики при состояниях, вызванных вирусами, таких как простуда, грипп, кашель или боль в горле. - Принимайте антибиотики по назначению врача. Использование неправильной дозы, пропуск дозы или прием ее дольше или короче, чем указано, может способствовать резистентности бактерий. Даже если вы почувствуете себя лучше через несколько дней, поговорите со своим лечащим врачом, прежде чем прекращать прием антибиотика.
- Примите правильный антибиотик. Использование неподходящего антибиотика для лечения инфекции может привести к резистентности. Не принимайте антибиотики, прописанные другому человеку. Кроме того, не принимайте антибиотики, оставшиеся после предыдущего лечения. Ваш лечащий врач сможет выбрать наиболее подходящий антибиотик для вашего конкретного типа инфекции.
Антибиотики используются для лечения инфекций, вызванных бактериями. Иногда трудно определить, вызвана ли ваша инфекция бактериями или вирусом, потому что симптомы часто очень похожи.
Ваш лечащий врач оценит ваши симптомы и проведет медицинский осмотр, чтобы определить причину инфекции. В некоторых случаях они могут запросить анализ крови или мочи, чтобы подтвердить причину инфекции.
Некоторые распространенные бактериальные инфекции включают:
- инфекции мочевыводящих путей (ИМП)
- инфекции носовых пазух и ушей
- острый фарингит
Антибиотики неэффективны против вирусов, таких как простуда или грипп. Они также не действуют на инфекции, вызванные грибками, такие как:
- дрожжевые инфекции
- микоз
- грибковые инфекции ногтей на ногах
- стригущий лишай
Эти заболевания лечат другой группой препаратов, называемых противогрибковыми.
Большинство антибиотиков имеют схожие побочные эффекты. Возможно, наиболее частым побочным эффектом является расстройство желудочно-кишечного тракта, в том числе:
- диарея
- тошнота
- рвота
- судороги
В некоторых случаях эти побочные эффекты можно уменьшить, если принимать антибиотик с пищей.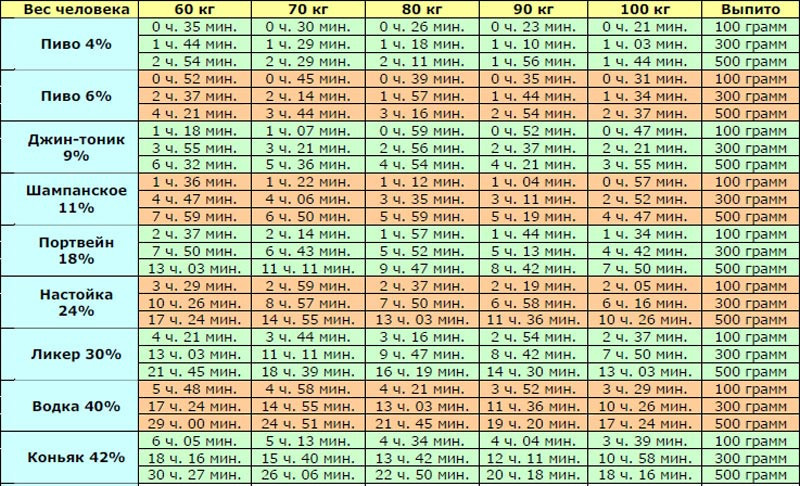




 693/ k
693/ k  Исследования с донепезилом и мемантином. Арцнаймиттельфоршунг. 2008;58(5):255-8. [PubMed: 18589560]
Исследования с донепезилом и мемантином. Арцнаймиттельфоршунг. 2008;58(5):255-8. [PubMed: 18589560] Не используйте антибиотики при состояниях, вызванных вирусами, таких как простуда, грипп, кашель или боль в горле.
Не используйте антибиотики при состояниях, вызванных вирусами, таких как простуда, грипп, кашель или боль в горле.