Содержание
Как бактерии, почти убитые антибиотиками, могут восстановиться и получить устойчивость к ним
Белок, который выкачивает токсичные химические вещества из бактериальных клеток кишечной палочки, может выиграть время даже для почти мертвых бактерий, которые в результате станут устойчивыми к антибиотикам. Протеин AcrAB-TolC, известный как эффлюксный насос, обеспечивающий множественную лекарственную устойчивость, работает недостаточно хорошо, чтобы побеждать антибиотики. Но он может вывести достаточное количество молекул антибиотика из бактериальных клеток, чтобы позволить произвести белки, обеспечивающие устойчивость к данному антибиотику, сообщают исследователи в статье, опубликованной в журнале Science 24 мая 2019 года
(Ссылка на статью: https://science.sciencemag.org/content/364/6442/778)
В большинстве случаев мертвые бактерии могут быть воскрешены как устойчивые к антибиотикам клетки.
Белок, который выкачивает токсичные химические вещества из бактериальных клеток кишечной палочки, может выиграть время даже для почти мертвых микробов, чтобы стать устойчивыми к антибиотикам. Протеин, известный как многоцелевой откачивающий насос AcrAB-TolC, работает недостаточно хорошо, чтобы побеждать антибиотики сами по себе. Но это может вывести достаточное количество молекул антибиотика из бактериальных клеток, чтобы позволить производство реальных белков устойчивости, сообщают исследователи в 24 мая Science.
Протеин, известный как многоцелевой откачивающий насос AcrAB-TolC, работает недостаточно хорошо, чтобы побеждать антибиотики сами по себе. Но это может вывести достаточное количество молекул антибиотика из бактериальных клеток, чтобы позволить производство реальных белков устойчивости, сообщают исследователи в 24 мая Science.
Бактерии часто обмениваются ДНК, включая некоторые гены устойчивости к антибиотикам. Ученые на протяжении десятилетий знали, что гены устойчивости к антибиотикам часто находятся в небольших кругах ДНК, называемых плазмидами. Две бактерии, которые вступают в контакт друг с другом, могут передавать эти плазмиды из устойчивых к антибиотикам клеток в чувствительные. Но считалось, что это происходит, когда нет антибиотиков, которые убивают чувствительные клетки.
По общему мнению, лечение бактерий антибиотиками должно остановить бактерии в процессе замены генов устойчивости к антибиотикам, говорит Ким Льюис, микробиолог из Северо-восточного университета в Бостоне, не участвующий в исследовании.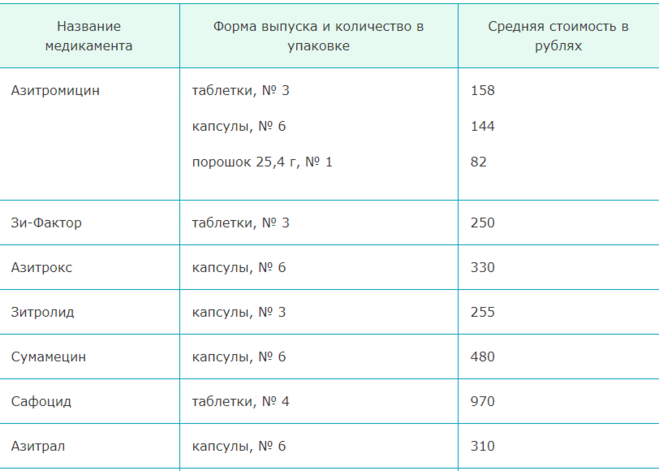 По крайней мере, «вчера я бы сказал вам это», — говорит он. «Сегодня, прочитав эту статью, я должен изменить свои взгляды».
По крайней мере, «вчера я бы сказал вам это», — говорит он. «Сегодня, прочитав эту статью, я должен изменить свои взгляды».
Бактериальный генетик Кристиан Лестерлин из CNRS-INSERM из Университета Лиона во Франции и его коллеги хотели узнать больше о том, как бактерии передают устойчивость к антибиотикам друг другу. Исследователи генетически сконструировали E.coli для создания флуоресцентных белков, что позволило команде наблюдать в реальном времени под микроскопом, как бактерии обменивались плазмидами и производили антибиотикорезистентные белки.
Такой обмен происходил достаточно быстро. Команда Лестерлина обнаружила, что в течение трех часов около 70 процентов чувствительной кишечной палочки стали устойчивыми к антибиотику тетрациклину. Когда к бактериям добавляли тетрациклин, около трети микробов, которые все еще были чувствительными, также становились устойчивыми к тетрациклину. «Это было очень, очень удивительно, — говорит Лестерлин.
Как только бактерии получают плазмидную ДНК, им все равно приходится включать гены устойчивости и вырабатывать белки, которые в конечном итоге борются с антибиотиками — в этом случае белок под названием TetA, который выкачивает тетрациклин из бактерий. Тетрациклин блокирует выработку белка, поэтому, когда препарат появится рядом, бактерии, которые еще не производили TetA, будут почти мертвы и не смогут использовать преимущества вновь приобретенных генов устойчивости, говорит Льюис.
Тетрациклин блокирует выработку белка, поэтому, когда препарат появится рядом, бактерии, которые еще не производили TetA, будут почти мертвы и не смогут использовать преимущества вновь приобретенных генов устойчивости, говорит Льюис.
Но, в основном, мертвые бактерии все еще немного живы благодаря многокомпонентному белковому насосу — по крайней мере, достаточно, чтобы иногда иметь возможность вывести некоторые белки TetA, которые затем экспортируют весь антибиотик и в конечном итоге возвращают микробы к полноценной жизни, обнаружили исследователи.
Насос с несколькими лекарствами также помог бактериям оставаться в живых достаточно долго, чтобы развить устойчивость к другим антибиотикам. Отключение или удаление насоса помешало развитию устойчивости бактерий. Препараты, которые отключают этот белок накачки, могут остановить распространение устойчивости к антибиотикам через плазмиды. Но такие лекарства еще не безопасны для людей, говорит Лестерлин.
«В исследовании пока нет хороших новостей для организма человека», — говорит он. Тем не менее, «лучше знать своего врага в лицо и какое у него оружие».
Тем не менее, «лучше знать своего врага в лицо и какое у него оружие».
Бактерии E. Coli могут стать устойчивыми к антибиотику тетрациклину, создавая белок, который выкачивает лекарство из бактериальной клетки. Здесь устойчивые бактерии, которые заставляют белок в процессе выкачивания светиться красным, в то время как бактерии, которые не делают выкачивание (зеленый), заполнены антибиотиком.
Устойчивость к антибиотикам
Устойчивость к антибиотикам
- Вопросы здравоохранения »
- A
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- Популярные темы
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- Данные и статистика »
- Информационный бюллетень
- Факты наглядно
- Публикации
- Найти страну »
- А
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- ВОЗ в странах »
- Репортажи
- Регионы »
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- Центр СМИ
- Пресс-релизы
- Заявления
- Сообщения для медиа
- Комментарии
- Репортажи
- Онлайновые вопросы и ответы
- События
- Фоторепортажи
- Вопросы и ответы
- Последние сведения
- Чрезвычайные ситуации »
- Новости »
- Новости о вспышках болезней
- Данные ВОЗ »
- Приборные панели »
- Приборная панель мониторинга COVID-19
- Основные моменты »
- Информация о ВОЗ »
- Генеральный директор
- Информация о ВОЗ
- Деятельность ВОЗ
- Где работает ВОЗ
- Руководящие органы »
- Всемирная ассамблея здравоохранения
- Исполнительный комитет
- Главная страница/
- Центр СМИ/
- Информационные бюллетени/
- Подробнее/
- Устойчивость к антибиотикам
\n
\nУстойчивость к антибиотикам развивается у бактерий, а не людей или животных. Эти бактерии могут заражать людей и животных, и вызванные ими инфекции лечить труднее, чем инфекции от бактерий, не имеющих такой устойчивости.
Эти бактерии могут заражать людей и животных, и вызванные ими инфекции лечить труднее, чем инфекции от бактерий, не имеющих такой устойчивости.
\n
\nСледствием устойчивости к антибиотикам являются рост медицинских расходов, более продолжительные госпитализации и рост смертности.
\n
\nНеобходимо срочно изменить порядок назначения и использования антибиотиков во всем мире. Даже в случае разработки новых препаратов серьезная угроза устойчивости к антибиотикам будет сохраняться, если поведение не изменится. Изменение поведения должно также включать меры по сокращению распространения инфекций с помощью вакцинации, мытья рук, более безопасного секса и надлежащей гигиены питания.
\n
Масштабы проблемы
\n
\nУстойчивость к антибиотикам возрастает до угрожающе высоких уровней во всем мире. Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
\n
\nТам, где антибиотики для лечения людей или животных можно приобрести без рецепта, возникновение и распространение устойчивости усугубляются. Аналогичным образом, в тех странах, где нет стандартных лечебных рекомендаций, антибиотики часто назначаются врачами и ветеринарами избыточно и используются населением сверх меры.
\n
\nВ отсутствие неотложных мер на нас начнет надвигаться пост-антибиотическая эра, когда распространенные инфекции и незначительные травмы вновь могут стать смертельными.
\n
Профилактика и борьба
\n
\nУстойчивость к антибиотикам набирает темпы из-за их неправильного и чрезмерного использования, а также слабой профилактики инфекций и борьбы с ними. Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
\n
Население
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним индивидуумы могут:
\n
- \n
- принимать антибиотики только по назначению квалифицированного работника здравоохранения;
- никогда не требовать антибиотиков, если, по словам медработника, в них нет необходимости;
- всегда соблюдать рекомендации медработника при использовании антибиотиков;
- никогда не давать свои антибиотики другим лицам или не использовать оставшиеся антибиотики;
- предотвращать заражение в соответствии с «Пятью важнейших принципов безопасного питания», регулярно моя руки, соблюдая гигиену во время приготовления пищи, избегая тесного контакта с больными, практикуя более безопасный секс и своевременно делая прививки.

\n
\n
\n
\n
\n
\n
Лица, формирующие политику
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним лица, формулирующие политику, могут:
\n
- \n
- обеспечить принятие действенного национальный плана действий против устойчивости к антибиотикам;
- улучшать эпиднадзор за устойчивыми к антибиотикам инфекциями;
- усиливать меры политики, программы и осуществление мер профилактики инфекций и борьбы с ними;
- регулировать и поощрять надлежащее использование качественных препаратов и обращение с ними;
- предоставлять информацию о последствиях устойчивости к антибиотикам.
\n
\n
\n
\n
\n
\n
Медработники
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним медработники могут:
\n
- \n
- предотвращать инфекции, обеспечивая чистоту своих рук, инструментов и окружающей среды;
- назначать и отпускать антибиотики только в случаях, когда в них есть необходимость, в соответствии с действующими лечебными инструкциями.

- информировать группы по эпиднадзору об инфекциях с устойчивостью к антибиотикам;
- беседуйте с пациентами о том, как правильно принимать антибиотики, об устойчивости к антибиотикам и об опасности их неправильного использования;
- говорите пациентам, как предотвращать инфекции (например, делая прививки, моя руки, практикуя более безопаснй секс и закрывая нос и рот при чихании).
\n
\n
\n
\n
\n
\n
Индустрия здравоохранения
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним индустрия здравоохранения может:
\n
- \n
- инвестировать средства в научные исследования и разработку новых антибиотиков, вакцин, средств диагностики и других инструментов.
\n
\n
Сельскохозяйственный сектор
\n
\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним сельскохозяйственный сектор может:
\n
- \n
- вводить антибиотики в организм животных лишь под ветеринарным надзором;
- не использовать антибиотики для стимулирования роста или профилактики болезней у здоровых животных.

- вакцинировать животных с целью сокращения потребности в антибиотиках и использовать альтернативы антибиотикам, когда они существуют;
- продвигать и применять надлежащую практику на всех этапах производства и переработки пищевых продуктов животного и растительного происхождения;
- повышать биобезопасность на фермах и предотвращать инфекции, улучшая гигиену и благополучие животных.
\n
\n
\n
\n
\n
\n
Недавние изменения
\n
\nХотя в настоящее время ведется разработка некоторых антибиотиков, ни один из них, как ожидается, не будет эффективен против наиболее опасных форм бактерий с устойчивостью к антибиотикам.
\n
\nС учетом легкости и частоты поездок, совершаемых сегодня людьми, устойчивость к антибиотикам является глобальной проблемой, которая требует усилий всех стран и многих секторов.
\n
Последствия
\n
\nВ тех случаях, когда инфекции не поддаются более лечению антибиотиками первой линии, надлежит использовать более дорогие препараты. Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
\n
\nУстойчивость к антибиотикам ставит под угрозу достижения современной медицины. В отсутствие эффективных антибиотиков для профилактики и лечения инфекций значительно возрастает риск трансплантации органов, химиотерапии и хирургических операций, например кесарева сечения.
\n
Ответные меры ВОЗ
\n
\nРешение проблемы устойчивости к антибиотикам является для ВОЗ важным приоритетом. В мае 2015 г. Всемирная ассамблея здравоохранения утвердила Глобальный план действий по устойчивости к противомикробным препаратам, включающий и устойчивость к антибиотикам. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных болезней с помощью безопасных и эффективных лекарств.
\n
\nГлобальным планом действий по устойчивости к противомикробным препаратам поставлены 5 стратегических задач:
\n
- \n
- повысить информированность и понимание устойчивости к противомикробным препаратам;
- усилить эпиднадзор и научные исследования;
- сократить число случаев заражения;
- оптимизировать использование противомикробных препаратов;
- обеспечить устойчивые инвестиции на цели противодействия устойчивости к противомикробным препаратам.

\n
\n
\n
\n
\n
\n
\nСобравшиеся на сессии Генеральной Ассамблеи Организации Объединенных Наций в Нью-Йорке в сентябре 2016 г. главы государств приняли обязательство развернуть широкую и координированную деятельность по борьбе с глубинными причинами устойчивости к антибиотикам в ряде секторов, особенно в области охраны здоровья человека и животных, а также сельского хозяйства. Государства-члены подтвердили свою решимость разработать национальные планы действий по борьбе с этим явлением, взяв за основу глобальный план действий. ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
\n
\nВОЗ реализует несколько инициатив, направленных на решение проблемы устойчивости к противомикробным препаратам:
\n
Всемирная неделя правильного использования антибиотиков
\n
\nЭта глобальная многолетняя кампания проводится ежегодно в ноябре начиная с 2015 г. под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия.
под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия.
\n
Глобальная система по надзору за устойчивостью к противомикробным препаратам (GLASS)
\n
\nДанная система, функционирование которой обеспечивает ВОЗ, базируется на стандартизированном подходе к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным препаратам, в глобальном масштабе. Эти данные используются для принятия решений на местном, национальном и региональном уровнях.
\n
Глобальное партнерство по научным исследованиям и разработке антибиотиков (GARDP)
\n
\nЭта совместная инициатива ВОЗ и Инициативы по лекарственным средствам против забытых болезней стимулирует исследования и разработки на основе государственно-частных партнерств. К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
\n
Межучрежденческая координационная группа по устойчивости к противомикробным препаратам (IACG)
\n
\nГенеральный секретарь Организации Объединенных Наций учредил Группу для повышения согласованности действий международных организаций и обеспечения эффективности глобальных усилий по устранению этой угрозы безопасности здоровья. Группой совместно руководят заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, в нее входят высокопоставленные представители соответствующих учреждений ООН и других международных организаций, а также эксперты из различных секторов.
«,»datePublished»:»2020-07-31T15:13:00.0000000+00:00″,»image»:»https://cdn.who.int/media/images/default-source/imported/resistance-antibiotics-jpg.jpg?sfvrsn=68a49229_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»https://www.who. int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-07-31T15:13:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/antibiotic-resistance»,»@context»:»http://schema.org»,»@type»:»Article»};
int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-07-31T15:13:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/antibiotic-resistance»,»@context»:»http://schema.org»,»@type»:»Article»};
Основные факты
- Устойчивость к антибиотикам является сегодня одной из наиболее серьезных угроз для здоровья человечества, продовольственной безопасности и развития.
- Устойчивость к антибиотикам может затронуть любого человека, в любом возрасте и в любой стране.
- Устойчивость к антибиотикам — естественное явление, однако неправильное использование антибиотиков людьми и их неправильное введение животным ускоряет этот процесс.
- Все больше инфекционных заболеваний – например пневмонию, туберкулез, гонорею и сальмонеллез – становится труднее лечить из-за снижения эффективности антибиотиков.
- Следствием устойчивости к антибиотикам являются более продолжительные госпитализации, рост медицинских расходов и смертности.

Антибиотики используются для профилактики и лечения бактериальных инфекционных заболеваний. Устойчивость к антибиотикам развивается в случае изменения бактерий в ответ на применение этих препаратов.
Устойчивость к антибиотикам развивается у бактерий, а не людей или животных. Эти бактерии могут заражать людей и животных, и вызванные ими инфекции лечить труднее, чем инфекции от бактерий, не имеющих такой устойчивости.
Следствием устойчивости к антибиотикам являются рост медицинских расходов, более продолжительные госпитализации и рост смертности.
Необходимо срочно изменить порядок назначения и использования антибиотиков во всем мире. Даже в случае разработки новых препаратов серьезная угроза устойчивости к антибиотикам будет сохраняться, если поведение не изменится. Изменение поведения должно также включать меры по сокращению распространения инфекций с помощью вакцинации, мытья рук, более безопасного секса и надлежащей гигиены питания.
Масштабы проблемы
Устойчивость к антибиотикам возрастает до угрожающе высоких уровней во всем мире. Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
Там, где антибиотики для лечения людей или животных можно приобрести без рецепта, возникновение и распространение устойчивости усугубляются. Аналогичным образом, в тех странах, где нет стандартных лечебных рекомендаций, антибиотики часто назначаются врачами и ветеринарами избыточно и используются населением сверх меры.
В отсутствие неотложных мер на нас начнет надвигаться пост-антибиотическая эра, когда распространенные инфекции и незначительные травмы вновь могут стать смертельными.
Профилактика и борьба
Устойчивость к антибиотикам набирает темпы из-за их неправильного и чрезмерного использования, а также слабой профилактики инфекций и борьбы с ними. Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Население
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним индивидуумы могут:
- принимать антибиотики только по назначению квалифицированного работника здравоохранения;
- никогда не требовать антибиотиков, если, по словам медработника, в них нет необходимости;
- всегда соблюдать рекомендации медработника при использовании антибиотиков;
- никогда не давать свои антибиотики другим лицам или не использовать оставшиеся антибиотики;
- предотвращать заражение в соответствии с «Пятью важнейших принципов безопасного питания», регулярно моя руки, соблюдая гигиену во время приготовления пищи, избегая тесного контакта с больными, практикуя более безопасный секс и своевременно делая прививки.
Лица, формирующие политику
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним лица, формулирующие политику, могут:
- обеспечить принятие действенного национальный плана действий против устойчивости к антибиотикам;
- улучшать эпиднадзор за устойчивыми к антибиотикам инфекциями;
- усиливать меры политики, программы и осуществление мер профилактики инфекций и борьбы с ними;
- регулировать и поощрять надлежащее использование качественных препаратов и обращение с ними;
- предоставлять информацию о последствиях устойчивости к антибиотикам.

Медработники
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним медработники могут:
- предотвращать инфекции, обеспечивая чистоту своих рук, инструментов и окружающей среды;
- назначать и отпускать антибиотики только в случаях, когда в них есть необходимость, в соответствии с действующими лечебными инструкциями.
- информировать группы по эпиднадзору об инфекциях с устойчивостью к антибиотикам;
- беседуйте с пациентами о том, как правильно принимать антибиотики, об устойчивости к антибиотикам и об опасности их неправильного использования;
- говорите пациентам, как предотвращать инфекции (например, делая прививки, моя руки, практикуя более безопаснй секс и закрывая нос и рот при чихании).
Индустрия здравоохранения
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним индустрия здравоохранения может:
- инвестировать средства в научные исследования и разработку новых антибиотиков, вакцин, средств диагностики и других инструментов.

Сельскохозяйственный сектор
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним сельскохозяйственный сектор может:
- вводить антибиотики в организм животных лишь под ветеринарным надзором;
- не использовать антибиотики для стимулирования роста или профилактики болезней у здоровых животных.
- вакцинировать животных с целью сокращения потребности в антибиотиках и использовать альтернативы антибиотикам, когда они существуют;
- продвигать и применять надлежащую практику на всех этапах производства и переработки пищевых продуктов животного и растительного происхождения;
- повышать биобезопасность на фермах и предотвращать инфекции, улучшая гигиену и благополучие животных.
Недавние изменения
Хотя в настоящее время ведется разработка некоторых антибиотиков, ни один из них, как ожидается, не будет эффективен против наиболее опасных форм бактерий с устойчивостью к антибиотикам.
С учетом легкости и частоты поездок, совершаемых сегодня людьми, устойчивость к антибиотикам является глобальной проблемой, которая требует усилий всех стран и многих секторов.
Последствия
В тех случаях, когда инфекции не поддаются более лечению антибиотиками первой линии, надлежит использовать более дорогие препараты. Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
Устойчивость к антибиотикам ставит под угрозу достижения современной медицины. В отсутствие эффективных антибиотиков для профилактики и лечения инфекций значительно возрастает риск трансплантации органов, химиотерапии и хирургических операций, например кесарева сечения.
Ответные меры ВОЗ
Решение проблемы устойчивости к антибиотикам является для ВОЗ важным приоритетом. В мае 2015 г. Всемирная ассамблея здравоохранения утвердила Глобальный план действий по устойчивости к противомикробным препаратам, включающий и устойчивость к антибиотикам. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных болезней с помощью безопасных и эффективных лекарств.
Глобальным планом действий по устойчивости к противомикробным препаратам поставлены 5 стратегических задач:
- повысить информированность и понимание устойчивости к противомикробным препаратам;
- усилить эпиднадзор и научные исследования;
- сократить число случаев заражения;
- оптимизировать использование противомикробных препаратов;
- обеспечить устойчивые инвестиции на цели противодействия устойчивости к противомикробным препаратам.
Собравшиеся на сессии Генеральной Ассамблеи Организации Объединенных Наций в Нью-Йорке в сентябре 2016 г. главы государств приняли обязательство развернуть широкую и координированную деятельность по борьбе с глубинными причинами устойчивости к антибиотикам в ряде секторов, особенно в области охраны здоровья человека и животных, а также сельского хозяйства. Государства-члены подтвердили свою решимость разработать национальные планы действий по борьбе с этим явлением, взяв за основу глобальный план действий. ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
ВОЗ реализует несколько инициатив, направленных на решение проблемы устойчивости к противомикробным препаратам:
Всемирная неделя правильного использования антибиотиков
Эта глобальная многолетняя кампания проводится ежегодно в ноябре начиная с 2015 г. под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия.
Глобальная система по надзору за устойчивостью к противомикробным препаратам (GLASS)
Данная система, функционирование которой обеспечивает ВОЗ, базируется на стандартизированном подходе к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным препаратам, в глобальном масштабе. Эти данные используются для принятия решений на местном, национальном и региональном уровнях.
Глобальное партнерство по научным исследованиям и разработке антибиотиков (GARDP)
Эта совместная инициатива ВОЗ и Инициативы по лекарственным средствам против забытых болезней стимулирует исследования и разработки на основе государственно-частных партнерств. К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
Межучрежденческая координационная группа по устойчивости к противомикробным препаратам (IACG)
Генеральный секретарь Организации Объединенных Наций учредил Группу для повышения согласованности действий международных организаций и обеспечения эффективности глобальных усилий по устранению этой угрозы безопасности здоровья. Группой совместно руководят заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, в нее входят высокопоставленные представители соответствующих учреждений ООН и других международных организаций, а также эксперты из различных секторов.
Устойчивость к противомикробным препаратам
- Основные сведения
- Тематический обзор
Все об антибиотиках — Общество желудочно-кишечного тракта
Перейти к содержимому
Все об антибиотикахGIS2021-06-30T08:33:06-07:00
Инфекции имеют различное происхождение, например пневмония (бактериальная), простуда (вирусная), эпидермофития (грибковая) и лямблиоз (паразитарная), и это лишь некоторые из них. Организм предотвращает эти инфекции и борется с ними с помощью своей сложной иммунной системы. Когда инфекции слишком сильны, чтобы иммунная система могла их преодолеть, врачи обычно назначают лекарства. В этой статье основное внимание будет уделено одному из видов этих препаратов — антибиотикам (также называемым антибактериальными). Мы рассмотрим, как они работают, их ограничения, как их безопасно использовать, а также новейшие достижения в области этих важных лекарств для борьбы с инфекциями.
Организм предотвращает эти инфекции и борется с ними с помощью своей сложной иммунной системы. Когда инфекции слишком сильны, чтобы иммунная система могла их преодолеть, врачи обычно назначают лекарства. В этой статье основное внимание будет уделено одному из видов этих препаратов — антибиотикам (также называемым антибактериальными). Мы рассмотрим, как они работают, их ограничения, как их безопасно использовать, а также новейшие достижения в области этих важных лекарств для борьбы с инфекциями.
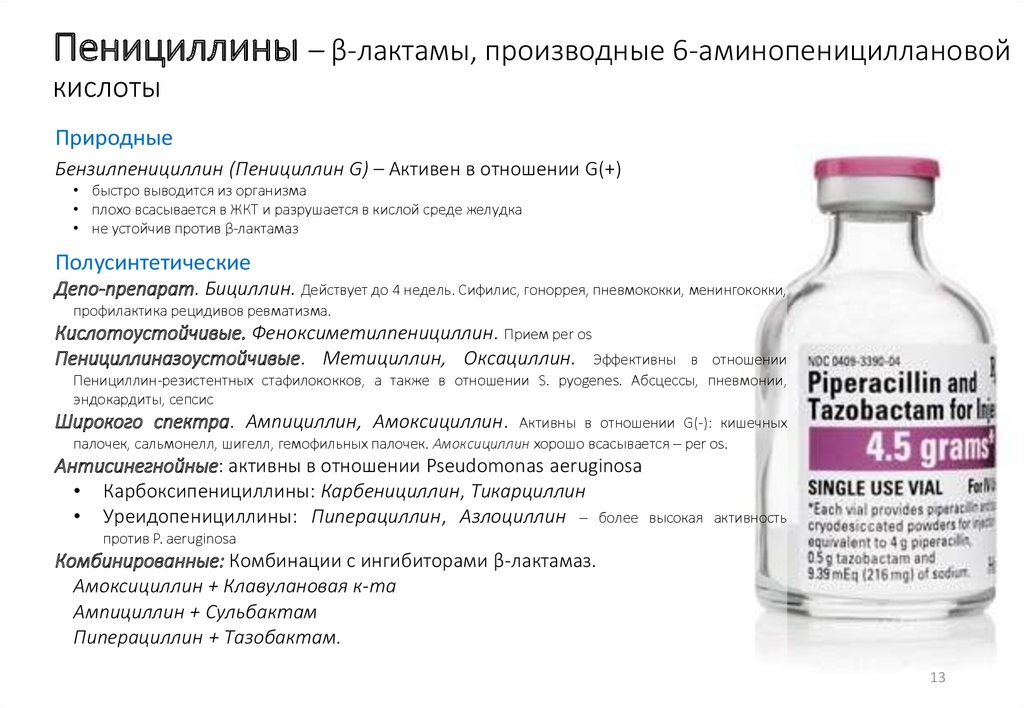
Бактерии — это микроорганизмы, то есть формы жизни. Слово «антибиотик» распадается на: «анти» (против) и «биотик» (жизнь). Антибиотики подавляют рост или убивают микроорганизмы, предотвращая их распространение и размножение. Первые — и до сих пор наиболее распространенные — антибиотики получают из грибов (например, пенициллин) и специально борются с бактериями. До разработки антибиотиков для широкого применения, около 70 лет назад, была высокая смертность от бактериальных инфекций, таких как туберкулез, пневмония и инфекции, передающиеся половым путем.
В настоящее время существует множество форм антибиотиков для лечения нескольких различных типов инфекций, включая паразитарные инфекции и некоторые грибковые инфекции. Однако антибиотики не действуют на вирусы, потому что вирусы не являются живыми организмами и поэтому «неживые». В отличие от живых организмов с их собственными клетками, вирусы представляют собой сегменты ДНК (или РНК), которые внедряются в живые клетки, заставляя эти клетки выполнять работу по воспроизведению большего количества вирусной ДНК.
Вот почему ваш врач не будет назначать антибиотики при простуде или гриппе. Когда мы больны, мы часто не знаем всей природы инфекции, которая атакует наш организм. Нам просто плохо. Это может сбивать с толку, потому что, например, когда вирус простуды атакует наш организм, наша иммунная система работает очень усердно, и мы становимся уязвимыми для развития других типов инфекций, таких как пневмония или острый фарингит, которые — это бактериальных инфекций, которые обычно лечат антибиотиками.
Знаете ли вы?
Ученые нашли доказательства того, что люди могли использовать антибиотики против болезней еще 2000 лет назад. В 1928 году доктор Александр Флеминг вернулся в свою лабораторию после отпуска и обнаружил, что грибок под названием penicillium заразил одну из чашек Петри, содержащую бактерию, которую он изучал ( стафилококки ). Бактерии вокруг грибковой плесени погибли. Затем Флеминг проанализировал плесень и обнаружил, что она производит химическое вещество, убивающее бактерии, которое он назвал пенициллином. Несколько других ученых использовали это первоначальное открытие, усовершенствовав процесс и применив его в медицине в качестве лекарства массового производства. В настоящее время существуют десятки типов пенициллинов, а также множество других химических классов антибиотиков.
Бактерии: друзья и враги
Бактерии — одноклеточные микроорганизмы (микробы). В человеческом теле обитают триллионы микробов, при этом около 10 000 видов бактерий живут внутри и на поверхности нашего тела. Никакие два человека — даже близнецы — не имеют идентичных комбинаций бактерий (микробиомов), которые начинают развиваться при рождении, особенно если мы родились через богатые микробами родовые пути.
Никакие два человека — даже близнецы — не имеют идентичных комбинаций бактерий (микробиомов), которые начинают развиваться при рождении, особенно если мы родились через богатые микробами родовые пути.
Долгое время ученые концентрировались только на вызывающих инфекции (патогенных) бактериях и считали, что непатогенные бактерии в лучшем случае не имеют значения. Тем не менее, микробные клетки превосходят по численности наши человеческие клетки примерно в десять раз, и теперь ученые начинают понимать, что они играют важную роль в нашем благополучии, особенно в иммунной и пищеварительной системах. В пищеварении, например, есть бактерии, которые питаются продуктами, которые мы не можем переварить только нашими человеческими клетками. Продукты жизнедеятельности этих бактерий являются питательными веществами для наших человеческих систем. Некоторые из этих непатогенных бактерий также участвуют в постоянной борьбе с патогенными бактериями, помогая поддерживать здоровый микробиом, сводя количество «плохих» бактерий к минимальному уровню.
Пробиотики – это живые микроорганизмы, которые, как считается, обладают благотворным действием, и широкое распространение информации об этом привело к всплеску использования пробиотиков; однако другие бактерии оказывают вредное воздействие, особенно когда они перенаселены определенными участками нашего тела. Заражение патогенными бактериями может произойти после травмы, когда обычные внешние бактерии попадают в организм человека через кровоток, или при заражении недружественными микроорганизмами, которые производят токсичные побочные продукты, как во многих случаях пищевых отравлений.
Как работают антибиотики
Антибиотики действуют, разрушая бактериальные клетки несколькими способами, например, подавляя способность бактерии строить свою клеточную стенку, блокируя ее размножение или препятствуя ее способности накапливать и использовать энергию. Антибиотики обычно не влияют на клетки человека, поэтому мы можем безопасно принимать их внутрь для использования в качестве лекарства. Однако, как и все лекарства, некоторые люди могут реагировать или иметь побочные эффекты от антибиотиков. Некоторые антибиотики воздействуют на широкий спектр бактерий (антибиотики широкого спектра действия), в то время как исследователи разрабатывают другие, воздействующие только на определенные патогенные штаммы (антибиотики узкого спектра действия). Есть антибиотики, которые действуют только против бактерий, которым нужен кислород (аэробные), и другие, которые действуют против бактерий, живущих в отсутствие кислорода (анаэробные).
Однако, как и все лекарства, некоторые люди могут реагировать или иметь побочные эффекты от антибиотиков. Некоторые антибиотики воздействуют на широкий спектр бактерий (антибиотики широкого спектра действия), в то время как исследователи разрабатывают другие, воздействующие только на определенные патогенные штаммы (антибиотики узкого спектра действия). Есть антибиотики, которые действуют только против бактерий, которым нужен кислород (аэробные), и другие, которые действуют против бактерий, живущих в отсутствие кислорода (анаэробные).
Когда вы проглатываете таблетку или жидкость с антибиотиком, она попадает в пищеварительный тракт и всасывается в кровь так же, как питательные вещества из пищи. Оттуда он циркулирует по всему телу, вскоре достигая своей целевой области, где патогенные бактерии вызывают инфекцию. В некоторых ситуациях, например, когда инфекция особенно тяжелая, врачи могут вводить антибиотики внутривенно, непосредственно в кровоток. При некоторых кожных инфекциях наиболее эффективным способом быстрой доставки антибиотика к патогенным организмам является нанесение его непосредственно на место инфекции в виде крема или мази для местного применения. Это ограничивает воздействие препарата на организм небольшой площадью, когда нет необходимости в его циркуляции в кровотоке.
Это ограничивает воздействие препарата на организм небольшой площадью, когда нет необходимости в его циркуляции в кровотоке.
Ваш врач выбирает конкретный антибиотик и способ его введения на основе ряда факторов, таких как точный тип и степень инфекции. Иногда необходимо провести анализ образца в лаборатории, чтобы определить точный вид и штамм бактерий, вызывающих инфекцию. Ваш врач может также назначить антибиотики перед операцией на кишечнике или другой медицинской процедурой, связанной с высоким риском бактериальной инфекции, что является профилактическим (профилактическим) применением антибиотиков.
Одним из распространенных побочных эффектов приема антибиотиков является жидкий стул (диарея), так как антибиотик разрушает нормальные, здоровые бактерии в кишечнике, которые поддерживают ваш нормальный режим. Ваш врач может порекомендовать использовать пробиотики после лечения антибиотиками, чтобы помочь вашему телу повторно заселить здоровые штаммы бактерий. Если вы обнаружите кровь или слизь в стуле, или почувствуете сильную боль в животе или спазмы, вам следует немедленно обратиться к врачу, чтобы оценить, может ли быть вторичная инфекция, такая как 9. 0013 С. трудный . (См. стр. 11.) Если один антибиотик не может уничтожить инфекцию, вашему врачу, возможно, придется перейти к менее традиционным лекарствам, которые могут быть более дорогими или иметь более серьезные побочные эффекты. Врачи резервируют эти антибиотики для использования только в определенных ситуациях и обстоятельствах, чтобы избежать развития устойчивости к антибиотикам.
0013 С. трудный . (См. стр. 11.) Если один антибиотик не может уничтожить инфекцию, вашему врачу, возможно, придется перейти к менее традиционным лекарствам, которые могут быть более дорогими или иметь более серьезные побочные эффекты. Врачи резервируют эти антибиотики для использования только в определенных ситуациях и обстоятельствах, чтобы избежать развития устойчивости к антибиотикам.
Устойчивость к антибиотикам и супербактерии
Антибиотики изменяют течение опасных для жизни инфекций, снижая смертность и потерю органов или конечностей. Однако каждый раз, когда человек использует антибиотик для лечения, шансы на развитие устойчивых бактериальных штаммов увеличиваются, и они могут в конечном итоге превратиться в супербактерии. Термин «супербактерия» относится к любым микроорганизмам, которые стали устойчивыми к лечению обычными противоинфекционными агентами, которые ранее были эффективны против них. Хотя супербактерии были более серьезной проблемой в больницах, вспышки в общественных местах увеличиваются. Лучшее, что вы можете сделать, — это принимать антибиотики точно так, как проинструктировал ваш врач — правильную дозу и в течение всего срока действия рецепта, даже если вы чувствуете себя лучше в середине лечения. Это очень важно. Прекращение лечения антибиотиками в середине курса или прием только части доз, даже если симптомы инфекции исчезли, резко увеличивает риск развития резистентности бактерий.
Лучшее, что вы можете сделать, — это принимать антибиотики точно так, как проинструктировал ваш врач — правильную дозу и в течение всего срока действия рецепта, даже если вы чувствуете себя лучше в середине лечения. Это очень важно. Прекращение лечения антибиотиками в середине курса или прием только части доз, даже если симптомы инфекции исчезли, резко увеличивает риск развития резистентности бактерий.
Ученые определили критическую концентрацию конкретного антибиотика в организме для уничтожения инфекции, но если не достичь такого уровня антибиотика, циркулирующего в организме, то это может создать среду, в которой погибают только самые слабые патогенные клетки в то время как более сильные, более устойчивые бактерии остаются, размножаются и мутируют (становятся устойчивыми). По мере того как мутантные бактерии передаются другим, становится все труднее найти антибиотик, который бы действовал против них. Это также может произойти, если вы не принимаете весь курс лечения, как предписано, когда все еще существует низкий уровень патогенных бактерий, что позволяет бактериям либо повторно заразить вас, либо стать устойчивыми. Исследователи постоянно разрабатывают новые антибиотики для борьбы с этими появляющимися супербактериями. См. стр. 11 для получения информации о новом антибиотике узкого спектра действия Dificid™, который воздействует на бактерий C. difficile , сохраняя при этом здоровые штаммы бактерий. В дополнение к этим развивающимся исследованиям, пациенты играют чрезвычайно важную роль в предотвращении развития новых или более сильных супербактерий, просто принимая лекарства в соответствии с предписаниями.
Исследователи постоянно разрабатывают новые антибиотики для борьбы с этими появляющимися супербактериями. См. стр. 11 для получения информации о новом антибиотике узкого спектра действия Dificid™, который воздействует на бактерий C. difficile , сохраняя при этом здоровые штаммы бактерий. В дополнение к этим развивающимся исследованиям, пациенты играют чрезвычайно важную роль в предотвращении развития новых или более сильных супербактерий, просто принимая лекарства в соответствии с предписаниями.
Ключевые сообщения
- Большинство антибиотиков лечат бактериальные инфекции, а некоторые антибиотики лечат определенные паразитарные или грибковые инфекции. Антибиотики НИКОГДА не работают против вирусных инфекций. (Для некоторых типов вирусных инфекций доступны противовирусные препараты и/или вакцины.)
- Всегда принимайте антибиотики точно так, как прописал ваш врач, и заканчивайте полный курс лечения (если у вас нет серьезной нежелательной реакции и проконсультируйтесь с врачом).
 Никогда не принимайте чужой антибиотик или антибиотик, который ваш врач прописал вам от предыдущей болезни, которую вы не вылечили.
Никогда не принимайте чужой антибиотик или антибиотик, который ваш врач прописал вам от предыдущей болезни, которую вы не вылечили. - Супербактерии становятся все более серьезной проблемой, особенно в больницах, и каждый может сыграть свою роль в уменьшении их развития.
This Versus That
| Антибиотики (например, пенициллин) — это селективные противомикробные препараты , которые атакуют только бактериальные микробы, убивая их или блокируя их размножение. | Дезинфицирующие средства (например, отбеливатель) — это неселективные противомикробные агенты , которые атакуют многие типы микроорганизмов, поэтому их нельзя использовать в нашем организме и они могут повредить клетки человека. |
| Бактерицидные средства убивают бактерии, препятствуя репликации клеточной стенки и/или содержимого бактерии. | Бактериостатические агенты останавливают размножение бактерий или препятствуют синтезу белка, но не обязательно убивают бактерии. |
| Антибиотики широкого спектра действия (например, пенициллины, аминогликозиды, цефалоспорины, сульфаниламиды) действуют против широкого спектра бактериальных инфекций. | Антибиотики узкого спектра действия (например, макролиды, ванкомицин, фидаксомицин) эффективны только против нескольких типов патогенных бактерий. |
| Аэробные бактериальные инфекции , такие как бактерия, вызывающая острый фарингит, выживают в областях тела, подвергающихся воздействию кислорода. Пенициллины и другие виды антибиотиков борются с этими инфекциями. | Анаэробные бактериальные инфекции (например, гангрена, столбняк и ботулизм) поражают глубокие ткани или органы, лишенные кислорода, например, желудочно-кишечный тракт или глубокие раны. Против них эффективны специализированные антибиотики, такие как метронидазол или клиндамицин, а также многие другие. |
Новое нетоксичное дезинфицирующее средство
Группа исследователей из Университета Сен-Бонифация (USB) в Манитобе доказала эффективность дезинфицирующего средства, которое может произвести революцию в борьбе с супербактериями в больничной системе.
[i] Химические дезинфицирующие средства, используемые в больницах в настоящее время, работают, контролируя или предотвращая распространение бактериальных спор, а те, которые прикрепляются к поверхностям, трудно уничтожить. Это новое дезинфицирующее средство «Акватон» способно уничтожить Споры Bacillus subtilis (взвешенные в воде и прикрепленные к поверхности из нержавеющей стали или стекла) в очень разбавленных концентрациях после обработки всего в течение 90 секунд. Он также эффективен против устойчивых к метициллину штаммов Staphylococcus aureus (MRSA) и Escherichia coli ( E. coli ). Это представляет собой значительный прорыв, поскольку большинству других дезинфицирующих средств требуется высокая концентрация, чтобы быть столь же эффективными, что часто вредно для человека.
Alan Low, BSc (Pharm), PharmD, RPh, ACPR, FCSHP, CCD
Впервые опубликовано в информационном бюллетене
Inside Tract ®, выпуск 184 – 2012
Изображение предоставлено: canva.
 com
com
1. Canadian Health Справочное руководство. Новое оружие против C. difficile: значительный научный прорыв в Университете Сен-Бонифас. Доступно по адресу http://www.chrgonline.com/news_mail.asp?ID=389035. По состоянию на 30 сентября 2012 г.
Электронная почта Новости Подписаться
Присоединяйтесь к списку рассылки badgut.org и получайте последние новости о здоровье пищеварения, лекциях BadGut®, событиях и многом другом. Нажмите здесь.
Поиск
Поиск:
Поделиться этой страницей
Ссылка для загрузки страницы
Перейти к началу
Как действуют антибиотики и зачем они нужны?
Антибиотики, возможно, являются одним из самых важных и влиятельных медицинских открытий — они произвели революцию в том, как мы лечим болезни, и спасли бесчисленное количество жизней от бактериальной инфекции.
Когда были изобретены антибиотики?
В 1928 году ученый Александр Флеминг случайно открыл пенициллин, когда он оставил бактериальную культуру непокрытой, находясь в отпуске, по данным Общества микробиологии. В его чашках Петри выросла плесень и убила бактерии, которые он изучал.
В его чашках Петри выросла плесень и убила бактерии, которые он изучал.
Забывчивость Флеминга привела к созданию первого серийного антибиотика, или бактерицидного средства, за которое он вместе с двумя другими учеными получил Нобелевскую премию по физиологии и медицине в 1945 году.
Для чего используются антибиотики?
Антибиотики — это жизненно важные лекарства, назначаемые для борьбы с инфекциями путем уничтожения бактерий или предотвращения их размножения, поясняет MedlinePlus Национальной медицинской библиотеки. Хотя антибиотики используются для лечения многих серьезных бактериальных инфекций, они не требуются и не эффективны при вирусных инфекциях, таких как простуда или грипп.
«Антибиотики — это лекарства, которые используются для помощи иммунной системе пациента в борьбе с бактериальными инфекциями», — говорит Кэти Тейлор, фармацевт. Она добавляет, что типы бактериальных инфекций могут включать инфекции мочевыводящих путей, пневмонию, инфекции кожи и мягких тканей, и это лишь некоторые из них.
Как действуют антибиотики?
Антибиотики убивают бактериальные клетки, вызывающие инфекцию, но не трогают человеческие клетки, поясняет Учебный центр генетических наук Университета Юты.
Согласно Руководству Merck, существует широкий спектр доступных антибиотиков, и каждый тип антибиотика действует на определенные виды бактерий. Вот почему ваш врач назначает определенные антибиотики для лечения определенных бактериальных инфекций. Существует много типов или классов антибиотиков: пенициллины, тетрациклины и нитрофурантоин, и это лишь некоторые из них.
В рамках этих классов доступны различные марки.
Различные виды «антибиотиков действуют по-разному в зависимости от класса антибиотиков», — говорит Амеш Адаля, доктор медицинских наук, сертифицированный врач по инфекционным заболеваниям и старший научный сотрудник Университета Джона Хопкинса. «Например, пенициллин и родственные ему антибиотики нарушают структуру клеточной стенки бактерий, а такие антибиотики, как ципрофлоксацин, воздействуют на процессы бактериальной ДНК».
Существует также множество различных форм антибиотиков. Их можно принимать перорально, наносить местно или вводить в виде инъекций. «Одним важным фактором, который следует отметить, является то, что конкретный антибиотик должен не только убивать определенные бактерии, но и попадать в очаг инфекции», — объясняет доктор Тейлор. «Например, не каждый антибиотик может попасть в мозг или в кости, и если там есть инфекция, будет трудно вылечить эту инфекцию этим препаратом». Ваш врач прописывает форму, которая лучше всего подходит для локализации инфекции в вашем теле.
Через какое время начинают действовать антибиотики?
Антибиотики действуют довольно быстро, по крайней мере, на микробиологическом уровне, объясняет доктор Адалья. «Однако, в зависимости от степени и серьезности инфекции, могут пройти часы или дни, прежде чем симптомы человека заметно изменятся», — добавляет он.
Когда ваши симптомы начинают улучшаться, вы не должны прекращать прием лекарства по рецепту. «Важно подчеркнуть, что пациент должен пройти весь курс антибиотиков, назначенный вашим лечащим врачом, чтобы обеспечить адекватное лечение инфекции, чтобы она не рецидивировала и не вызывала устойчивости к антибиотикам», — подчеркивает доктор Тейлор.
«Важно подчеркнуть, что пациент должен пройти весь курс антибиотиков, назначенный вашим лечащим врачом, чтобы обеспечить адекватное лечение инфекции, чтобы она не рецидивировала и не вызывала устойчивости к антибиотикам», — подчеркивает доктор Тейлор.
СВЯЗАННЫЕ: Что произойдет, если вы не закончите прием антибиотиков?
Как бактерии становятся устойчивыми к антибиотикам?
Устойчивость к антибиотикам возникает, когда бактерии учатся преодолевать антибиотик, который должен их убить. Это происходит, когда люди злоупотребляют и недостаточно используют антибиотики. Они принимают их для состояния, при котором антибиотики не требуются, или прекращают прием антибиотика до окончания срока действия рецепта. Оба сценария дают бактериям возможность мутировать.
Устойчивость к антибиотикам настолько распространена, что Центры по контролю и профилактике заболеваний (CDC) считают ее одной из самых неотложных проблем общественного здравоохранения. По данным CDC, ежегодно более 2 миллионов человек заболевают устойчивой к антибиотикам инфекцией, и по меньшей мере 23 000 человек умирают от нее.



 Никогда не принимайте чужой антибиотик или антибиотик, который ваш врач прописал вам от предыдущей болезни, которую вы не вылечили.
Никогда не принимайте чужой антибиотик или антибиотик, который ваш врач прописал вам от предыдущей болезни, которую вы не вылечили.