Содержание
Паронихия у детей
Паронихия у детей
Поиск по сайту
Preambula Bot
Preambula Bot
В сети
Список диалогов
Доступные диалоги
Вы можете общаться с врачами и задавать любые вопросы боту
Preambula Bot
Чтобы увидеть диалоги с врачами, необходимо авторизироваться
Здравствуйте. Если вам нужно связаться с доктором, запишитесь на онлайн консультацию:
Условия проведения консультации
Записаться на консультацию
5
Паронихия у детей
Поделиться
Что такое паронихия и чем она отличается от панариция?
Если вкратце, панариций – это общее медицинское название для разных видов гнойных воспалений тканей рук и ног. Воспаления эти могут иметь разную локализацию на пораженной конечности, быть кожными, подкожными, суставными и даже костными. Паронихия же представляет собой частный случай панариция: это воспаление тканей около ногтевой пластины. Иногда паронихию называют околоногтевым панарицием.
Воспаления эти могут иметь разную локализацию на пораженной конечности, быть кожными, подкожными, суставными и даже костными. Паронихия же представляет собой частный случай панариция: это воспаление тканей около ногтевой пластины. Иногда паронихию называют околоногтевым панарицием.
Паронихия у детей возникает главным образом в результате механической травмы. Она может случиться при маникюре или педикюре, во время игры – ребенок может поранить кожу около ногтя или посадить занозу, обжечься, провести какое-то время в тесных неудобных ботинках. Ребенок может неудачно откусить или оторвать мешающий заусенец или грызть ногти.
Конечно, сама по себе ранка еще не обязательно приведет к воспалению тканей. Поэтому любые порезы и проколы кожи нужно как можно скорее начать обрабатывать антисептиком. Но если в ранку попала инфекция, ткани краснеют, отекают, позже может появиться гной – это уже проявления паронихии.
Реже, но случается, что паронихии не предшествует травма. У взрослых пациентов чаще причиной является грибок, у детей – стафилококк и стрептококк. В целом дети страдают от паронихии чаще, чем взрослые, потому что чаще травмируются и хуже соблюдают требования гигиены.
В целом дети страдают от паронихии чаще, чем взрослые, потому что чаще травмируются и хуже соблюдают требования гигиены.
К какому врачу записаться, если у ребенка воспалился палец?
Если вы обнаружили воспаление вокруг ногтя ребенка недавно, есть смысл в первую очередь записаться на прием к педиатру. У детей паронихия чаще дает не только местную боль и дискомфорт, но и общее ухудшение самочувствия: повышение температуры, плаксивость и капризность от постоянного раздражающего фактора, нарушения сна. Может появиться даже слабость и тошнота. Все это последствия интоксикации. Поэтому обратиться к детскому врачу нужно как можно быстрее. Если затянуть, есть вероятность, что инфекция затронет ноготь, и тогда, возможно, его придется даже удалить – частично или целиком.
Осмотрев палец, грамотный педиатр или назначит консервативную терапию для местного лечения поврежденной области, или, если инфекция уже развилась до гнойной стадии, направит маленького пациента к врачу-специалисту – детскому хирургу. Если вы обнаружили гной самостоятельно, можно сразу записаться в детскую поликлинику непосредственно к хирургу, минуя педиатра.
Если вы обнаружили гной самостоятельно, можно сразу записаться в детскую поликлинику непосредственно к хирургу, минуя педиатра.
Как лечат паронихию?
На стадии консервативного лечения в зависимости от того, что стало причиной поражения, врач может назначить противогрибковые препараты или антибиотики – как местные, так и общие, принимаемые перорально. Обычно назначают также теплые примочки, которые нужно прикладывать к месту поражения. Часто для обработки прописывают левомеколь, который оказывает хороший противовоспалительный эффект, в том числе при инфицировании стафилококком.
Оперативное лечение паронихии не отличается от любого другого гнойного воспаления. Гнойник вскрывают, очищают от гнойного содержимого, полость раны, если нужно, дренируют, пораженную область обеззараживают. До выздоровления предстоит каждый день менять повязку. Эта процедура проводится под местной анестезией и занимает в среднем 20 минут. Ребенку могут быть назначены антибиотики – местные, в виде мази, или для приема внутрь. В реабилитационный период палец нельзя будет мочить. Поэтому от посещения бассейна и сауны придется отказаться. Купаться можно, если сам ребенок или взрослый, который ему помогает, может проконтролировать, чтобы палец остался сухим.
В реабилитационный период палец нельзя будет мочить. Поэтому от посещения бассейна и сауны придется отказаться. Купаться можно, если сам ребенок или взрослый, который ему помогает, может проконтролировать, чтобы палец остался сухим.
Абсцесс (рассечение и дренаж)
Иногда абсцесс называют нарывом. Абсцесс возникает, когда бактерии попадают под кожу и начинают размножаться. По мере того, как тело реагирует на бактерии, внутри абсцесса формируется гной. Абсцесс может возникнуть из-за укуса насекомого, вросшего волоса, закупорившейся сальной железы, прыща, кисты или проникающей раны.
Ваш врач удалил гной из вашего абсцесса. Если очаг абсцесса был большим, врач мог поместить туда марлевый тампон. Во время вашего следующего визита врач должен будет заменить или убрать его. Если вокруг раны распространилась инфекция, вам могут назначить антибиотики. Но для лечения простого абсцесса они могут вам не понадобиться.
Исцеление раны займет от 1 до 2 недель, в зависимости от размера абсцесса.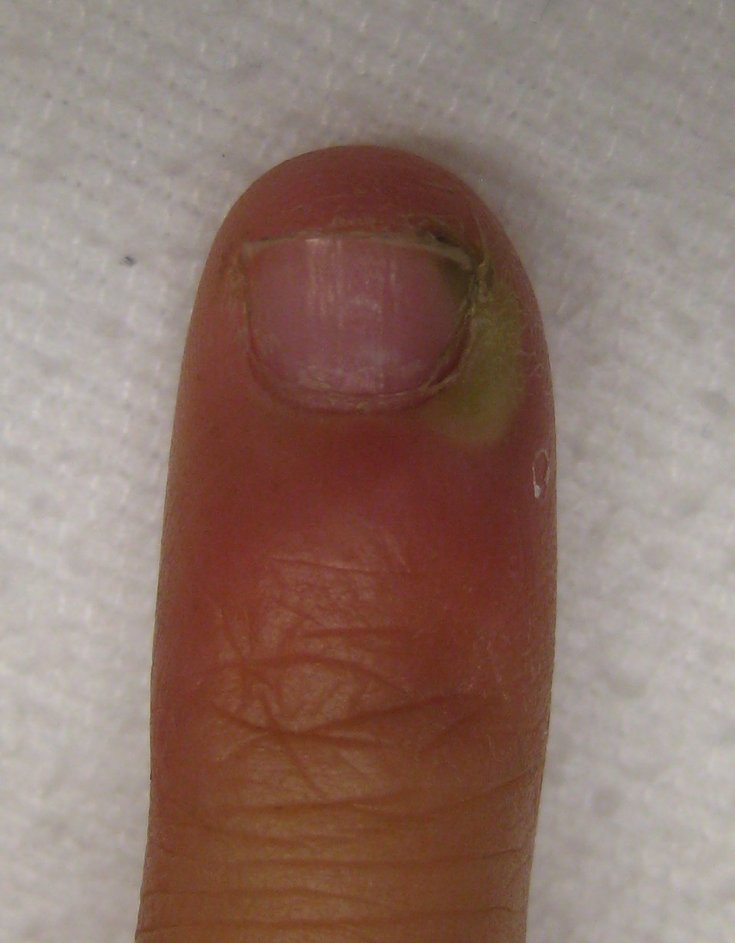 Здоровая ткань начнет расти снизу и по бокам раны, пока не закроет ее.
Здоровая ткань начнет расти снизу и по бокам раны, пока не закроет ее.
Уход в домашних условиях
Эти советы помогут вылечить вашу рану:
-
В течение первых 2 дней из раны может вытекать жидкость. Закройте рану чистым сухим бинтом. Если бинт промок от крови или гноя, поменяйте его.
-
Если в очаг нарыва поместили ватный тампон, вам могут сказать извлечь его самостоятельно. Вы можете сделать это в ванной. Сразу после извлечения тампона следует промыть область раны под душем или очистить ее согласно указаниям вашего врача. Продолжайте делать это, пока рана не закроется. Осторожно выбросьте тампон, чтобы предотвратить распространение возможных инфекций. Обязательно мойте руки после того, как меняли тампон или промывали рану.
-
Не прекращайте прием антибиотиков, пока не пройдете весь курс лечения.

-
От боли можно принимать ацетаминофен или ибупрофен, если только не назначен другой болеутоляющий препарат. Если у вас хроническое заболевание печени или язва желудка, перед приемом этих лекарственных средств проконсультируйтесь с врачом.
Последующее наблюдение
Наблюдайтесь у своего лечащего врача или у другого специалиста в соответствии с рекомендациями. Если в вашу рану поместили тампон, его следует убрать через 1-2 дня, или согласно рекомендации врача. Каждый день проверяйте свою рану на признаки ухудшения инфекции. Они указаны ниже.
Когда обращаться за медицинской помощью
В следующих случаях необходимо незамедлительно обратиться к врачу:
-
Усиление покраснения или припухлости
-
Красные полосы на коже, идущие от раны
-
Усиление боли или припухлости
-
Через 2 дня после лечения из раны все еще выделяется гной
-
Температура 38°C (100,4°F) или выше, либо по указанию лечащего врача
-
Возвращение нарыва после прохождения лечения
© 2000-2022 The StayWell Company, LLC. All rights reserved. This information is not intended as a substitute for professional medical care. Always follow your healthcare professional’s instructions.
All rights reserved. This information is not intended as a substitute for professional medical care. Always follow your healthcare professional’s instructions.
Was this helpful?
Yes
No
Tell us more.
Check all that apply.
Wrong topic—not what I was looking for.
It was hard to understand.
It didn’t answer any of my questions.
I still don’t know what to do next.
Other.
NEXT ▶
Last question: How confident are you filling out medical forms by yourself?
Not at all
A little
Somewhat
Quite a bit
Extremely
Thank You!
Инфекции рук: типы и лечение
Инфекции рук широко распространены. Они могут поражать пациентов всех возрастов. Существует множество типов и причин инфекций. Поэтому лечение этих инфекций различается. Важно признать, что могут возникнуть долгосрочные осложнения от инфекций рук. К сожалению, постоянные проблемы могут возникнуть даже при правильном и быстром лечении.
Они могут поражать пациентов всех возрастов. Существует множество типов и причин инфекций. Поэтому лечение этих инфекций различается. Важно признать, что могут возникнуть долгосрочные осложнения от инфекций рук. К сожалению, постоянные проблемы могут возникнуть даже при правильном и быстром лечении.
Ниже приведены некоторые конкретные типы и причины инфекций кисти и пальцев:
Инфекция после укуса
При укусе бактерии из собственной кожи пациента могут проникнуть глубоко в результате прокола зуба. Другие бактерии, вызывающие инфекцию, попадают прямо изо рта/зубов «кусающего». Часто встречаются укусы людей и животных. Для устранения инфекции необходимо тщательное промывание, замачивание и часто хирургическое дренирование укушенной раны. Чем меньше колотая рана (кошачий укус), тем выше риск заражения, так как очистить можно только поверхность кожи. Небольшие раны часто необходимо сжимать, чтобы выдавить жидкость, или увеличивать, чтобы лучше очистить их. Большую открытую рану часто легче промыть, и, в зависимости от локализации, степени загрязнения и того, какие глубокие ткани обнажены, рана может быть закрыта швами или оставлена открытой. Другие методы лечения раны могут включать наложение марли на рану. Если рану оставить открытой, иногда ее можно закрыть позже или оставить рану заживать самостоятельно. Это называется исцелением вторичным натяжением. Антибиотики также часто используются во время лечения. Иногда используются таблетки, а иногда антибиотики внутривенно необходимы при более тяжелых инфекциях и инфекциях, поражающих кости или суставы.
Большую открытую рану часто легче промыть, и, в зависимости от локализации, степени загрязнения и того, какие глубокие ткани обнажены, рана может быть закрыта швами или оставлена открытой. Другие методы лечения раны могут включать наложение марли на рану. Если рану оставить открытой, иногда ее можно закрыть позже или оставить рану заживать самостоятельно. Это называется исцелением вторичным натяжением. Антибиотики также часто используются во время лечения. Иногда используются таблетки, а иногда антибиотики внутривенно необходимы при более тяжелых инфекциях и инфекциях, поражающих кости или суставы.
Когда кто-то бьет другого человека кулаком в рот, может произойти «боевой укус». Это когда зуб другого человека проникает в кожу перфоратора над суставом. «Борьба с укусами» руки и может вызвать особые проблемы, когда бактерии или инородный материал (например, зубы) могут попасть в суставы пальцев. Эти травмы суставов часто требуют срочного хирургического исследования, чтобы расширить рану, эффективно промыть ее и определить, проник ли зуб в сустав. Хрящ не может зажить после травмы. Немедленное лечение и начало приема антибиотиков часто защищают хрящ, даже если инфекции еще нет. Это называется профилактическим лечением. Это означает, что операция проводится, чтобы попытаться предотвратить развитие или тяжелую инфекцию, если она легкая. Таким образом, важно, как быстро вы обратитесь за лечением. Если вы ждете несколько дней после травмы, чтобы обратиться за медицинской помощью, инфекция часто устанавливается и становится тяжелой по сравнению с обращением за медицинской помощью в течение первых нескольких часов.
Хрящ не может зажить после травмы. Немедленное лечение и начало приема антибиотиков часто защищают хрящ, даже если инфекции еще нет. Это называется профилактическим лечением. Это означает, что операция проводится, чтобы попытаться предотвратить развитие или тяжелую инфекцию, если она легкая. Таким образом, важно, как быстро вы обратитесь за лечением. Если вы ждете несколько дней после травмы, чтобы обратиться за медицинской помощью, инфекция часто устанавливается и становится тяжелой по сравнению с обращением за медицинской помощью в течение первых нескольких часов.
После ран от укусов животных необходимо также учитывать наличие бешенства. Лечение и оценка должны быть начаты как можно скорее. Часто требуется введение антирабического иммуноглобулина как в область раны, так и в отдаленную мышцу. Необходимо несколько инъекционных процедур. Это особенно важно при укусах диких животных или собак с неизвестным прививочным статусом.
Целлюлит
Целлюлит — кожная инфекция, которая может вызывать покраснение, повышение температуры и боль. У пациентов с целлюлитом может быть лихорадка, озноб или плохое самочувствие. Целлюлит обычно возникает вокруг разрыва или пореза на коже. Инфекция может быстро распространяться по конечности или в кровоток, поэтому важно быстрое лечение. Лечение этого типа инфекции включает антибиотики и возможное хирургическое дренирование, если под кожей есть абсцесс. Поскольку кожа хорошо видна, многие инфекции вызывают покраснение кожи. Для вашего врача важно определить, ограничена ли инфекция кожей (целлюлит) или имеет место более глубокая инфекция, когда кожа является «верхушкой айсберга». Глубокие инфекции включают фасциит, теносиновит, миозит, остеомиелит (кость), септический сустав или абсцесс.
У пациентов с целлюлитом может быть лихорадка, озноб или плохое самочувствие. Целлюлит обычно возникает вокруг разрыва или пореза на коже. Инфекция может быстро распространяться по конечности или в кровоток, поэтому важно быстрое лечение. Лечение этого типа инфекции включает антибиотики и возможное хирургическое дренирование, если под кожей есть абсцесс. Поскольку кожа хорошо видна, многие инфекции вызывают покраснение кожи. Для вашего врача важно определить, ограничена ли инфекция кожей (целлюлит) или имеет место более глубокая инфекция, когда кожа является «верхушкой айсберга». Глубокие инфекции включают фасциит, теносиновит, миозит, остеомиелит (кость), септический сустав или абсцесс.
Инфекции глубокого космоса
Рука разделена на множество отдельных «отсеков» или «глубоких пространств». Один или несколько из них могут заразиться даже из небольшой колотой раны. Абсцесс может образоваться в области мышц у основания большого пальца (тенаровое пространство), ладони (глубокое ладонное пространство) или в межпальцевых промежутках.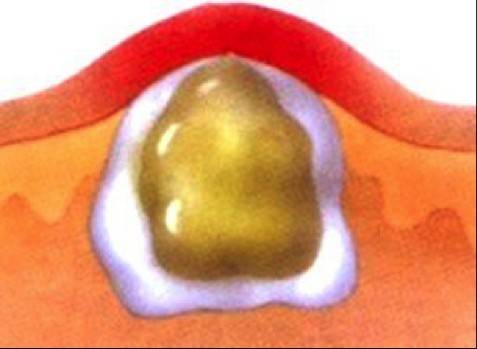 Эти инфекции могут распространяться на другие области, даже на запястье и предплечье. Срочная оценка будет включать осмотр врачом, а иногда визуализацию и тесты для определения места заражения. Лечение будет включать комбинацию антибиотиков, хирургического дренирования и ухода за раной.
Эти инфекции могут распространяться на другие области, даже на запястье и предплечье. Срочная оценка будет включать осмотр врачом, а иногда визуализацию и тесты для определения места заражения. Лечение будет включать комбинацию антибиотиков, хирургического дренирования и ухода за раной.
Панариций
Болезненная, пульсирующая инфекция пульпы кончика пальца называется «панариций» (см. рисунок 1). Это замкнутое пространство разделено на множество мелких отсеков, каждый из которых наполняется инфекцией и гноем. Панариций может возникнуть после работы в саду, стрижки ногтей или других действий, связанных с острыми предметами возле кончика пальца. Диабетики часто подвергаются высокому риску из-за нескольких проколов пальца, чтобы проверить уровень сахара в крови. Некоторые преступники выздоравливают с помощью промываний и пероральных антибиотиков, но другим, возможно, также потребуется дренирование. Если не начать лечение на ранней стадии, может произойти разрушение мягких тканей и даже костей, что приведет к таким осложнениям, как плохое заживление ран, скованность и боль.
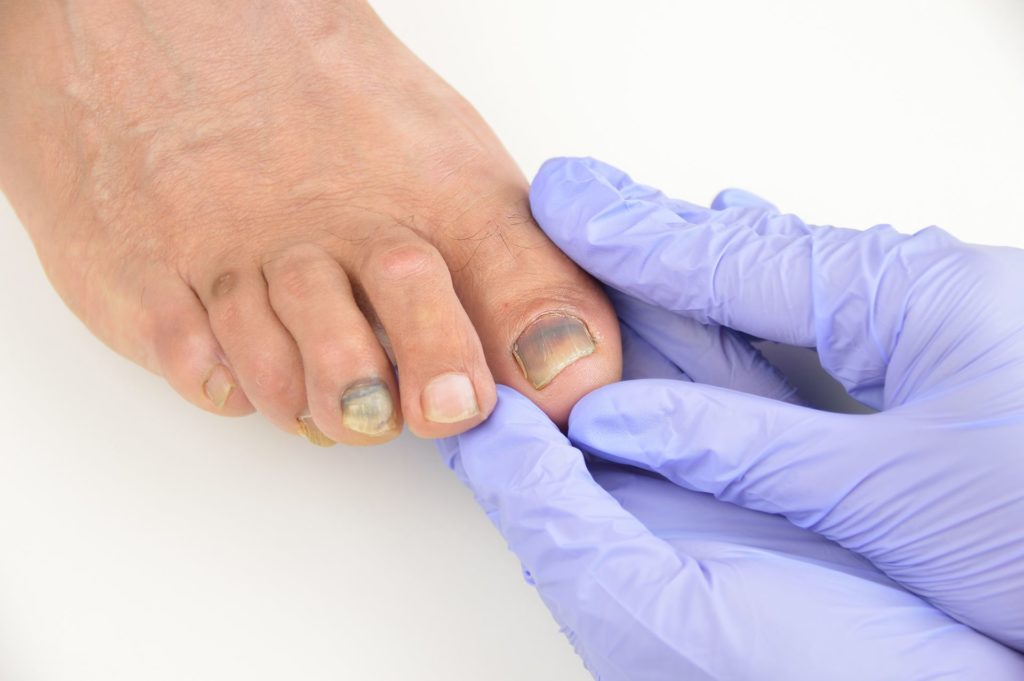
Паронихия
Паронихия – это инфекция кожи специального ногтевого валика, то есть области вокруг ногтя (см. рис. 2). Паронихия может возникать в разное время, чтобы вызвать инфекцию. При острой паронихии бактерии вызывают покраснение, отек и чувствительность кожи вокруг ногтя. Если инфекцию вылечить достаточно рано, ванночки и пероральные антибиотики могут вылечить инфекцию. Если под кожей образовался гной, необходим хирургический дренаж для дренирования гноя. Иногда требуется удаление части или всего ногтя. Хроническая паронихия может быть вызвана грибком, и это обычно происходит у людей, чьи руки часто намокают (например, мойщики посуды) или у которых иммунная система не работает должным образом. Область кутикулы становится слегка красной и опухшей, без выделения и только легкой болезненности. Это можно лечить специальными препаратами и попыткой сохранить область сухой. Постоянное воздействие влаги может способствовать развитию грибковой инфекции. Можно использовать местные лекарства, такие как горечавка голубая.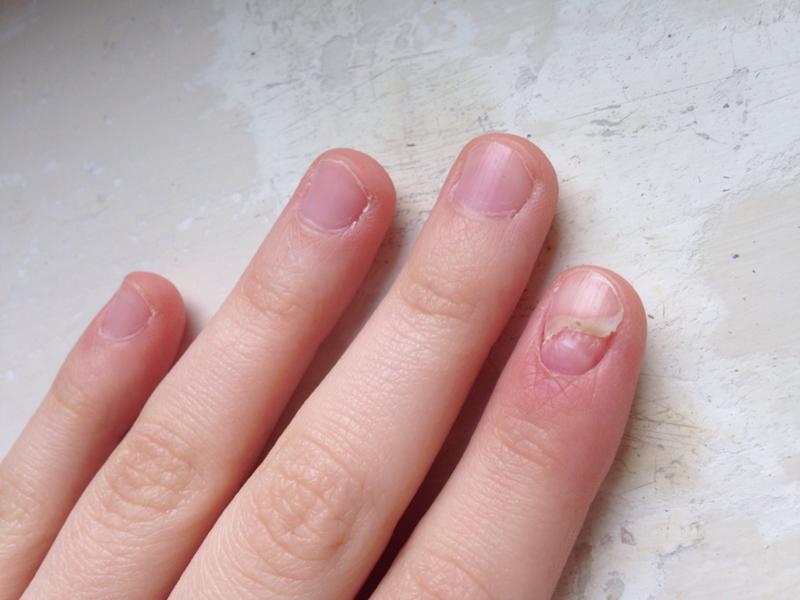 Иногда требуется хирургическое вмешательство для удаления инфицированной ткани.
Иногда требуется хирургическое вмешательство для удаления инфицированной ткани.
Герпетический панариций
Герпетический панариций — это вирусная инфекция рук, обычно на пальцах, вызываемая вирусом герпеса. Это чаще наблюдается у медицинских работников, чьи руки контактируют со слюной пациентов с герпесом. Состояние, характеризующееся появлением небольших опухших, болезненных волдырей с кровянистым оттенком, обычно заживает в течение нескольких недель без длительных последствий. Иногда лечение включает использование противовирусных препаратов.
МРЗС
MRSA, или метициллин-резистентный золотистый стафилококк, представляет собой тип бактерий, устойчивых к определенным антибиотикам. В прошлом MRSA наблюдался у тех, кто находился в больницах, и встречался реже. Со временем этот тип инфекции стал более распространенным в больницах и в обществе. Кожные инфекции обычно выглядят как фурункулы или скопления гноя. Лечение антибиотиками и необходимость хирургического вмешательства обычно зависят от локализации и тяжести этой инфекции.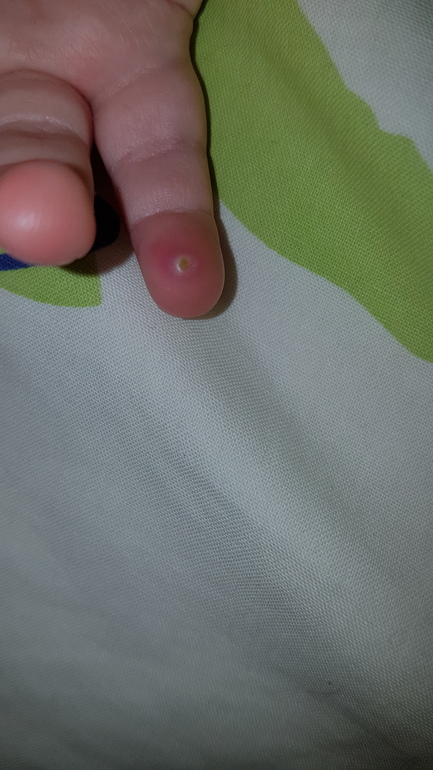 Важно, чтобы кожный MRSA лечился сразу же, чтобы предотвратить более серьезные инфекции и распространение среди других. Если эти бактерии идентифицированы, важно избегать контакта с другими людьми. Медицинские работники должны носить халат и перчатки, чтобы предотвратить передачу вируса себе или другим.
Важно, чтобы кожный MRSA лечился сразу же, чтобы предотвратить более серьезные инфекции и распространение среди других. Если эти бактерии идентифицированы, важно избегать контакта с другими людьми. Медицинские работники должны носить халат и перчатки, чтобы предотвратить передачу вируса себе или другим.
Некротизирующий фасциит, или «Плотоядные бактерии»
Некротизирующий фасциит — очень редкая, но тяжелая инфекция. Фасция представляет собой глубокую соединительную ткань, которая покрывает мышцы и находится ниже жирового слоя. Поскольку это глубокая инфекция ниже уровня кожи, она может быстро распространяться без особого покраснения кожи до очень поздних сроков. Это часто приводит к сильной боли и отеку, непропорциональному внешнему виду кожи. Могут быть волдыри на коже. Пациенты часто очень больны. Streptococcus pyogenes или другие «плотоядные бактерии» попадают в организм через порез. Эти бактерии вырабатывают токсины, которые разрушают кожу, мышцы и другие мягкие ткани и приводят к низкому кровяному давлению, учащенному сердцебиению и проблемам с кровотечением, печенью и почками.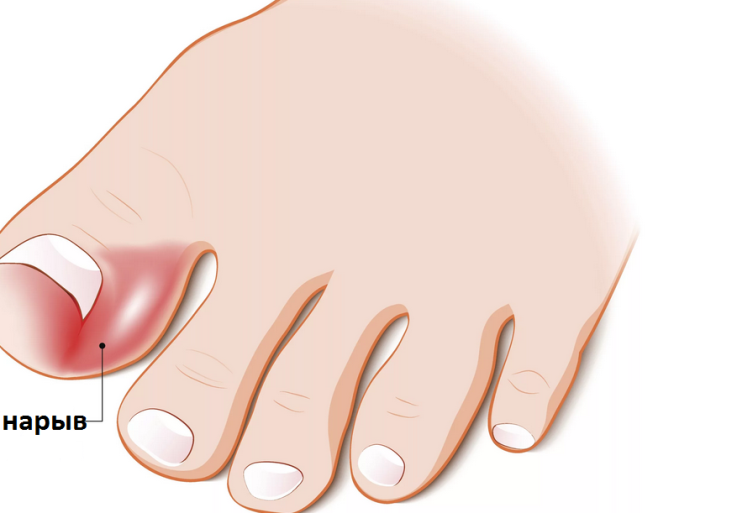 Некротизирующий фасциит — это настоящая неотложная помощь — она может быть опасной для жизни — и очень мощной. Часто как можно скорее назначают несколько внутривенных антибиотиков. Обычно требуется срочная операция для удаления мертвых тканей и фасций, чтобы остановить распространение инфекции, аналогично вырубке живых деревьев перед распространяющимся огнем, чтобы остановить распространение огня. Эти инфекции имеют высокую вероятность ампутации и смерти. Хотя они встречаются редко, очень важно быстро распознать их для достижения наилучшего результата. Некоторые факторы могут увеличить вероятность развития этой инфекции, в том числе диабет, внутривенное злоупотребление наркотиками или пациенты со слабой иммунной системой.
Некротизирующий фасциит — это настоящая неотложная помощь — она может быть опасной для жизни — и очень мощной. Часто как можно скорее назначают несколько внутривенных антибиотиков. Обычно требуется срочная операция для удаления мертвых тканей и фасций, чтобы остановить распространение инфекции, аналогично вырубке живых деревьев перед распространяющимся огнем, чтобы остановить распространение огня. Эти инфекции имеют высокую вероятность ампутации и смерти. Хотя они встречаются редко, очень важно быстро распознать их для достижения наилучшего результата. Некоторые факторы могут увеличить вероятность развития этой инфекции, в том числе диабет, внутривенное злоупотребление наркотиками или пациенты со слабой иммунной системой.
Микобактериальные инфекции
Менее распространенные инфекции могут быть вызваны микобактериями, особой категорией инфекционных организмов. Эти организмы очень медленно растут и их трудно идентифицировать в лаборатории. Один из этих типов, инфекция Mycobacterium marinum, может развиваться после колотых ран от игл рыб или контаминации простой раны из загрязненной воды (воды из природы или из аквариумов). Эти атипичные инфекции развиваются постепенно и могут сопровождаться отеком и скованностью без сильной боли или покраснения. Хирургическое удаление инфицированной ткани может быть необходимо и помогает определить, какое лекарство поможет вылечить инфекцию. Для определения происхождения в лабораторной культуре может потребоваться 6 недель. Часто лечение длится несколько месяцев. Пациенты, у которых иммунная система работает плохо (например, проходящие химиотерапию или инфицированные ВИЧ), более восприимчивы к атипичным микобактериальным инфекциям.
Эти атипичные инфекции развиваются постепенно и могут сопровождаться отеком и скованностью без сильной боли или покраснения. Хирургическое удаление инфицированной ткани может быть необходимо и помогает определить, какое лекарство поможет вылечить инфекцию. Для определения происхождения в лабораторной культуре может потребоваться 6 недель. Часто лечение длится несколько месяцев. Пациенты, у которых иммунная система работает плохо (например, проходящие химиотерапию или инфицированные ВИЧ), более восприимчивы к атипичным микобактериальным инфекциям.
Септический артрит/остеомиелит
Рана в суставе или рядом с ним может вызвать септический артрит, который представляет собой тяжелую инфекцию внутри сустава. Раны различных типов и размеров, в том числе колотые раны, могут вызвать этот тип инфекции. Этот тип и место заражения могут быстро вызвать проблему. Поэтому необходим срочный хирургический дренаж и антибиотики. Если это лечение откладывается, может произойти инфицирование кости (остеомиелит) или быстрое разрушение хряща. Септический артрит с остеомиелитом или без него может потребовать одной или нескольких операций и длительного лечения антибиотиками. Поскольку хрящ не может зажить, как только он поврежден бактериями, а лейкоциты выделяют токсичные химические вещества для борьбы с инфекцией, у человека может остаться болезненный, опухший и тугоподвижный сустав даже после излечения инфекции. Если это происходит у молодого активного человека, вариантов лечения может быть немного. Некоторые мелкие, хронически болезненные суставы могут быть сращены хирургическим путем для облегчения боли.
Септический артрит с остеомиелитом или без него может потребовать одной или нескольких операций и длительного лечения антибиотиками. Поскольку хрящ не может зажить, как только он поврежден бактериями, а лейкоциты выделяют токсичные химические вещества для борьбы с инфекцией, у человека может остаться болезненный, опухший и тугоподвижный сустав даже после излечения инфекции. Если это происходит у молодого активного человека, вариантов лечения может быть немного. Некоторые мелкие, хронически болезненные суставы могут быть сращены хирургическим путем для облегчения боли.
Инфекция сухожильного влагалища («инфекционный теносиновит сгибателей»)
Сухожилия, сгибающие пальцы, идут от запястья через ладонь к кончикам пальцев. У основания пальца сухожилия сгибателей входят в систему шкивов или влагалищ. При небольшом порезе или уколе на пальце, особенно возле сустава на ладонной стороне, канал, через который проходит сухожилие сгибателя, может инфицироваться. Рекомендуется незамедлительное лечение, так как эта инфекция может вызвать сильную тугоподвижность или даже разрушить и повредить сухожилие. Сухожилие может разорваться или срастись с костью или влагалищем, ограничивая или устраняя его подвижность. Палец с инфекцией сухожильного влагалища опухший, красный и болезненный на ладонной стороне пальца, палец часто слегка сгибается, чтобы уменьшить давление и боль, и его очень больно выпрямлять (см. Рисунок 3). Эта инфекция обычно требует госпитализации пациента для внутривенного введения антибиотиков, а хирургическое дренирование часто является частью лечения.
Сухожилие может разорваться или срастись с костью или влагалищем, ограничивая или устраняя его подвижность. Палец с инфекцией сухожильного влагалища опухший, красный и болезненный на ладонной стороне пальца, палец часто слегка сгибается, чтобы уменьшить давление и боль, и его очень больно выпрямлять (см. Рисунок 3). Эта инфекция обычно требует госпитализации пациента для внутривенного введения антибиотиков, а хирургическое дренирование часто является частью лечения.
Абсцесс (для подростков) — Nemours KidsHealth
Что такое абсцесс?
Абсцесс – это попытка организма вылечиться от инфекции. Абсцессы образуются после того, как бактерии, грибки или другие микроорганизмы проникают в организм — обычно через открытую рану, такую как порез — и вызывают инфекцию.
Абсцесс может появиться на коже, под кожей, в зубе или даже глубоко внутри тела. На коже абсцесс может выглядеть как незаживающая рана или прыщ. Под кожей может образоваться опухшая шишка. Кожный абсцесс может болеть и ощущаться теплым при прикосновении к нему.
Легче определить, есть ли у вас кожный абсцесс, потому что вы можете его увидеть и потрогать. Но когда у кого-то возникает абсцесс в другой части тела, все равно будут признаки того, что что-то не так. Например, при абсцессе зуба люди будут чувствовать боль, даже если они не могут видеть абсцесс.
Что вызывает абсцесс?
Абсцессы могут образовываться везде, где организм борется с инфекцией. Например, абсцесс кожи может появиться, когда микробы попадают в организм через отверстие в коже (например, порез, укус насекомого или ожог).
Большинству микробов не место в здоровом организме, и иммунная система знает об этом: работа иммунной системы заключается в поиске инфекции. Выяснив, что что-то не так, он отправляет войска (также известные как лейкоциты), чтобы уничтожить все, что вызывает инфекцию. Некоторые из этих лейкоцитов в конечном итоге превращаются в гной, который также включает такие вещи, как омертвевшая кожа и мертвые микробы.
Организм считает гной мусором и постарается от него избавиться. Но когда гной скапливается в абсцессе, он не может выйти наружу. По мере накопления гноя он может давить на кожу и окружающие
Но когда гной скапливается в абсцессе, он не может выйти наружу. По мере накопления гноя он может давить на кожу и окружающие
воспаленная ткань, вызывающая боль.
Некоторые абсцессы вызваны раздражителем, например введенным лекарством, которое не полностью всосалось. Поскольку они не вызваны инфекцией, такие абсцессы называются «стерильными». Стерильные абсцессы встречаются не так часто, как инфицированные абсцессы, но иногда они случаются.
Как лечат абсцессы?
Большинство абсцессов можно лечить дома. Если вы думаете, что у вас кожный абсцесс, не прикасайтесь к нему, не толкайте, не хлопайте и не сжимайте его. Это может привести к распространению инфекции или протолкнуть ее глубже в организм, что усугубит ситуацию.
Попробуйте использовать теплый компресс, чтобы посмотреть, не откроет ли он абсцесс, чтобы он мог дренироваться. Можно сделать компресс, смочив мочалку теплой (не горячей) водой и приложив ее к абсцессу на несколько минут. Делайте это несколько раз в день и хорошо мойте руки до и после применения мочалки.
Делайте это несколько раз в день и хорошо мойте руки до и после применения мочалки.
Если абсцесс открывается сам по себе и дренируется, а инфекция проходит через пару дней, ваше тело должно вылечиться самостоятельно. Если это не так, пришло время позвонить в офис вашего врача.
Если у вас болит зуб и вы подозреваете инфекцию, позвоните своему стоматологу.
P
Когда следует звонить врачу?
Иногда при абсцессе требуется помощь врача. Если вы заметили какую-либо из этих проблем, позвоните своему врачу:
- Абсцесс кожи становится более болезненным, опухшим и красным.
- Вокруг инфицированного участка кожи появляются красные полосы.
- У вас боли или дискомфорт внутри тела.
- У вас жар или озноб.
Если врач считает, что у вас абсцесс, он или она решит, нужно ли его дренировать или можно ли вылечить его другим способом, например, с помощью антибиотиков.
Если необходимо дренировать абсцесс, врач решит, лучше ли удалить гной с помощью иглы (называется аспирация ) или сделать небольшой надрез в абсцессе скальпелем, чтобы гной мог стекать.
При абсцессе кожи врач, вероятно, применит обезболивающие препараты перед дренированием абсцесса, чтобы это не было слишком болезненным. После того, как врач дренирует абсцесс, он или она может забинтовать его марлей. Марля впитает выделения и поможет заживлению абсцесса.
Абсцесс, который находится глубоко внутри тела, может потребовать хирургического вмешательства. Это может означать пребывание в больнице на некоторое время, чтобы врачи и медсестры могли быть уверены, что человек выздоравливает должным образом.
Как я могу чувствовать себя лучше?
Ваш врач даст вам инструкции о том, как лечить абсцесс, чтобы он зажил должным образом. Ваш врач также может посоветовать вам избегать определенных действий, пока абсцесс не заживет. Возможно, вам придется принимать антибиотики, и вам (или вашим счастливым маме или папе!) придется регулярно менять повязку.
Если ваш врач прописывает антибиотики, принимайте все лекарства, пока они не закончатся , даже если вы почувствуете себя лучше.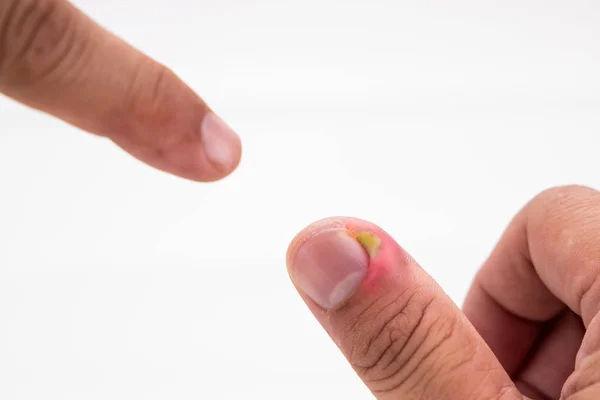
Если у вас абсцесс кожи, примите меры, чтобы не заразить кого-либо еще. Не делитесь ничем, что касалось вашего абсцесса (например, мочалками, полотенцами, спортивным снаряжением или бритвами).
Даже после визита к врачу нужно следить за абсцессом. Немедленно сообщите своему врачу, если вам станет хуже или у вас появится лихорадка или озноб.
Если у вас абсцесс кожи, ваш врач может назначить анализы, чтобы выяснить, есть ли у вас MRSA, вид бактерий, которые могут вызывать серьезные кожные инфекции. Инфекции MRSA требуют специального лечения, поскольку они устойчивы ко многим видам антибиотиков.
Можно ли предотвратить абсцессы?
Хорошая гигиена — лучший способ избежать инфекции. Держите порезы и раны чистыми, сухими и накрывайте их, чтобы защитить их от микробов. Кроме того, не делитесь одеждой, полотенцами, бритвами или постельным бельем ни с кем другим. Когда эти предметы загрязнятся, постирайте их отдельно в очень горячей воде.