Содержание
Лечение гайморита современными методами — интервью с экспертом лор-клиники
Рейтинг статьи
3.94 (Проголосовало: 18)
Содержание
- Что представляет собой гайморит и как он образуется?
- Как понять, что у пациента развился гайморит?
- Местные симптомы гайморита
- Общие симптомы гайморита
- Какие виды гайморита существуют? Чем они различаются?
- Имеются ли отличия симптомов и методик лечения заболевания у взрослых и детей?
- Какие последствия несвоевременного лечения гайморита?
- Какой наиболее эффективный метод диагностики заболевания Вы посоветовали бы своим пациентам?
- Оправдано ли лечение гайморита народными средствами?
- Большинство пациентов очень боятся пункции, так называемого прокола носа.
 Расскажите, как происходит процедура и есть ли возможность обойтись без нее?
Расскажите, как происходит процедура и есть ли возможность обойтись без нее? - Лечение гайморита промыванием носа: насколько это эффективно и возможно ли делать эту процедуру дома?
- Есть два самых распространенных вида хирургического вмешательства: гайморотомия и эндоскопия. Расскажите, как проходят операции и в чем их отличия?
- Что представляет собой ЯМИК-метод при лечении гайморита?
- Профилактика гайморита «до» заболевания и «после»
- В итоге, есть ли какое-то одно, самое эффективное лечение гайморита?
- Видео: 3 самых распространенных мифов про гайморит
Что представляет собой гайморит и как он образуется?
Гайморит – это воспаление слизистой оболочки гайморовой пазухи. В зависимости от клинических проявлений и длительности протекания этого воспалительного процесса, гаймориты делят на острые и хронические, но об этом мы с вами поговорим немного позже. Воспаление происходит на фоне попадания в гайморову пазуху патогенной микрофлоры. Это могут быть бактерии, вирусы, грибковая инфекция и т.д. Основной путь попадания инфекции – верхние дыхательные пути. Нередко инфекция попадает в пазуху через корни больных зубов, вызывая одонтогенный гайморит, лечение которого, в основном, хирургическое.
Воспаление происходит на фоне попадания в гайморову пазуху патогенной микрофлоры. Это могут быть бактерии, вирусы, грибковая инфекция и т.д. Основной путь попадания инфекции – верхние дыхательные пути. Нередко инфекция попадает в пазуху через корни больных зубов, вызывая одонтогенный гайморит, лечение которого, в основном, хирургическое.
С инфекциями мы контактируем ежедневно. При этом не каждый мучается от гайморита. Необходимо понимать, что для развития воспалительного процесса в гайморовой пазухе, помимо внешних возбудителей, большое значение имеют и местные предрасполагающие факторы:
- Во-первых, это ослабление местного и общего иммунитета.
- Во-вторых, это анатомические изменения, например, искривленная перегородка носа.
- И в-третьих, это другие заболевания полости носа. Такие, как полипоз носа, хронический гипертрофический ринит, хронический аденоидит, больные, кариозно-измененные зубы.
Совокупность данных факторов приводит к развитию гайморита.
Как понять, что у пациента развился гайморит?
Для простоты понимания клинической картины при гайморите рассмотрим местные и общие симптомы заболевания.
Местные симптомы гайморита
В первую очередь появляются жалобы на затруднение носового дыхания и чувство заложенности в носу. Через некоторое время больной начинает замечать, что перестал ощущать запахи. Постепенно появляется отделяемый секрет из носа. На ранних стадиях это прозрачная слизистая жидкость, а затем она приобретает слизисто-гнойный, тягучий характер. Больной испытывает головную боль и боль в области пораженной пазухи. При наклонах головы или при резких движениях боль усиливается.
На фоне заложенности носа пациент вынужден постоянно дышать через рот, что вызывает сухость и дискомфорт в горле. Нередко появляются жалобы на чувство заложенности, простреливающие боли в ушах, что также связано с переходом воспалительного процесса в носоглотку, где расположены соустья внутренней слуховой трубы. Отделяемая жидкость из носа заставляет больного постоянно пользоваться носовыми платками. Тем самым появляется характерная мацерация кожи в области преддверия носа, заметная врачу.
Тем самым появляется характерная мацерация кожи в области преддверия носа, заметная врачу.
Общие симптомы гайморита
Это повышение температуры тела до 37 или 38 градусов (фебрильная и субфебрильная температура), общая слабость, усталость, боль в мышцах, быстрая утомляемость, нарушение аппетита, нарушение вкусовых ощущений, раздражительность.
Какие виды гайморита существуют? Чем они различаются?
Существует много классификаций гайморитов. Как мы уже с вами говорили, основные виды — это острые и хронические гаймориты. Острый процесс проявляется воспалением гайморовой пазухи и продолжается до месяца. При этом, ранее пациент никогда не предъявлял жалобы, которые были описаны, не болел гайморитом, или болел очень давно. Обычно, если пациент больше месяца не лечился или не получал полноценное лечение, то можно говорить о переходе заболевания в хроническое состояние.
Если в остром периоде своевременно начать комплексное лечение, то можно достаточно эффективно вылечить гайморит на уровне амбулаторного лечения. Но если у пациента развился хронический процесс, то консервативное лечение будет давать только временный результат. Симптомы заболевания на фоне лечения будут сглажены, в меньшей степени беспокоить больного, но окончательно никуда не исчезнут. И кратковременные периоды улучшения будут заменяться обострением. К сожалению, лечение хронического гайморита возможно только путем хирургического вмешательства.
Но если у пациента развился хронический процесс, то консервативное лечение будет давать только временный результат. Симптомы заболевания на фоне лечения будут сглажены, в меньшей степени беспокоить больного, но окончательно никуда не исчезнут. И кратковременные периоды улучшения будут заменяться обострением. К сожалению, лечение хронического гайморита возможно только путем хирургического вмешательства.
Имеются ли отличия симптомов и методик лечения заболевания у взрослых и детей?
Различия симптомов у детей и взрослых только в том, что ребенок просто не замечает первых симптомов заболевания и не понимает, что у него гайморит. Родителям стоит быть бдительными, обращать внимание на поведение ребенка, его жалобы. Если у ребенка понижена активность, он посапывает, дышит ртом, заложен нос, течет жидкость из носа и повышена температура тела, то можно заподозрить первые симптомы заболевания. Это повод обратиться к лор-врачу. Гайморит у детей бывает реже, чем у взрослых, и связано это с тем, что пазухи носа начинают развиваться только с возрастом.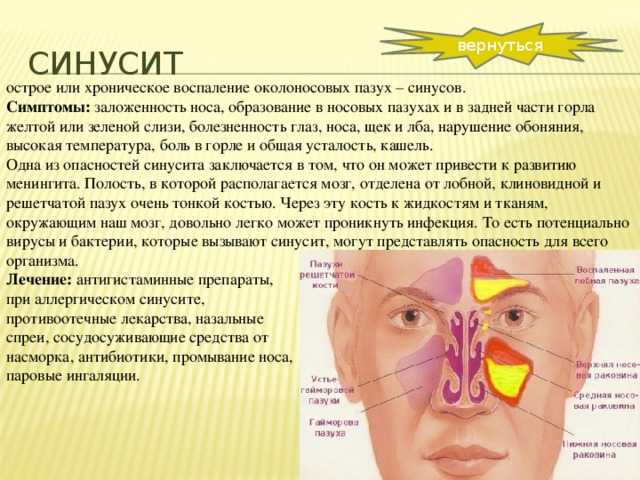 Гайморовы пазухи у детей, хоть и маленькие, но тоже могут воспаляться. Как правило, возраст, в котором может появиться гайморит у ребенка, составляет 4-5 лет.
Гайморовы пазухи у детей, хоть и маленькие, но тоже могут воспаляться. Как правило, возраст, в котором может появиться гайморит у ребенка, составляет 4-5 лет.
Отличие лечения состоит в лекарственной терапии: в дозировке назначаемых препаратов и противопоказаниях к ним.
Какие последствия несвоевременного лечения гайморита?
О том, что несвоевременное и неправильное лечение гайморита может привести к хроническому гаймориту, мы уже говорили. Также несвоевременное лечение может вызвать осложнения со стороны других органов и систем, вплоть до летального исхода.
Гнойный нелеченый гайморит может привести к тому, что гной из гайморовой пазухи через тонкую орбитальную стенку переходит в глазную орбиту. Это может стать причиной таких осложнений, как:
- флегмона глазницы
- ретробульбраный абсцесс
- абсцесс вен глазницы и т.д.
Эти процессы могут привести к потере зрения.
Также выделяют такие осложнения гайморита, как:
- риногенный менингит
- риногенный абсцесс мозга
- риногенный тромбоз кавернозного синуса
- риногенный сепсис и т.
 д.
д.
Все эти состояния — угроза здоровью, а иногда и жизни человека, и требуют длительного лечения в условиях хирургического стационара и реанимации.
Поэтому, еще раз повторюсь, своевременное обращение к лор-врачу и правильно подобранная терапия позволяют избежать нежелательных последствий и осложнений.
Какой наиболее эффективный метод диагностики заболевания Вы посоветовали бы своим пациентам?
Диагностика гайморита проводится в несколько этапов. Первый этап — это непосредственно обращение к врачу отоларингологу. Врач оценит жалобы, данные анамнеза и отличит гайморит от других похожих на него заболеваний со сходными симптомами. Например, заложенность носа встречается при аллергическом рините или при искривленной носовой перегородке. Лор-врач проводит общее обследование всех органов и систем, оториноларингологическое исследование, оценку показателей крови. При необходимости, врач может взять мазок из носа и горла для бактериологического исследования. В нашей клинике мы используем высокоинформативные методы исследования: эндоскопию, фиброскопию и микроскопию полости носа.
При эндоскопии можно детально посмотреть, есть ли в полости носа гной, как он распространен, из каких соустий он распространяется, оценить отек слизистой полости носа и исключить другие причины, которые могут вызвать гайморит.
Также больным показано рентгенологическое исследование околоносовых пазух. По показаниям доктор может назначить рентгенограмму околоносовых пазух или компьютерную томографию. Рентгенограмма околоносовых пазух — исторический метод исследования, но при этом он ничуть не потерял своей актуальности. Он достаточно информативен, и на этапе первичной диагностики помогает врачу понять, какие пазухи воспалены и какой объем патологического содержимого в пазухах. Однако, компьютерная томография, в отличие от рентгена, дает более информативный и детальный результат, помогает врачу понять причину появления болезни, ее распространение, и увидеть нарушение анатомических структур носа и пазух.
Оправдано ли лечение гайморита народными средствами?
Почему-то многие считают, что лечение народными средствами оправдано, что оно экологически чистое и наиболее эффективное, а лекарственные препараты в форме антибиотиков считают врагом организма. Это мнение в корне неправильное, ведь когда в организме протекает воспалительный процесс и появляется очаг инфекции, народные средства не в силах устранить саму причину. Нет такого народного средства, которое могло бы выпрямить искривленную перегородку носа, что часто оказывается причиной развития гайморита. Эффективность лекарственных препаратов доказана научным опытом, каждое средство проходит ряд исследований. У народных средств нет доказательной базы и часто они просто обладают «эффектом плацебо». Поэтому такое «бабушкино» лечение приводит к упущению момента, когда человека можно было вылечить и спасти от осложнений. В результате заболевание может перейти в хроническую стадию.
Это мнение в корне неправильное, ведь когда в организме протекает воспалительный процесс и появляется очаг инфекции, народные средства не в силах устранить саму причину. Нет такого народного средства, которое могло бы выпрямить искривленную перегородку носа, что часто оказывается причиной развития гайморита. Эффективность лекарственных препаратов доказана научным опытом, каждое средство проходит ряд исследований. У народных средств нет доказательной базы и часто они просто обладают «эффектом плацебо». Поэтому такое «бабушкино» лечение приводит к упущению момента, когда человека можно было вылечить и спасти от осложнений. В результате заболевание может перейти в хроническую стадию.
Большинство пациентов очень боятся пункции, так называемого прокола носа. Расскажите, как происходит процедура и есть ли возможность обойтись без нее?
Пункция – это маленькое хирургическое вмешательство. Еще со времен Гиппократа существует закон в хирургии — «где гной, там и вскрой». Если в гайморовых пазухах есть гной, его нужно срочно эвакуировать.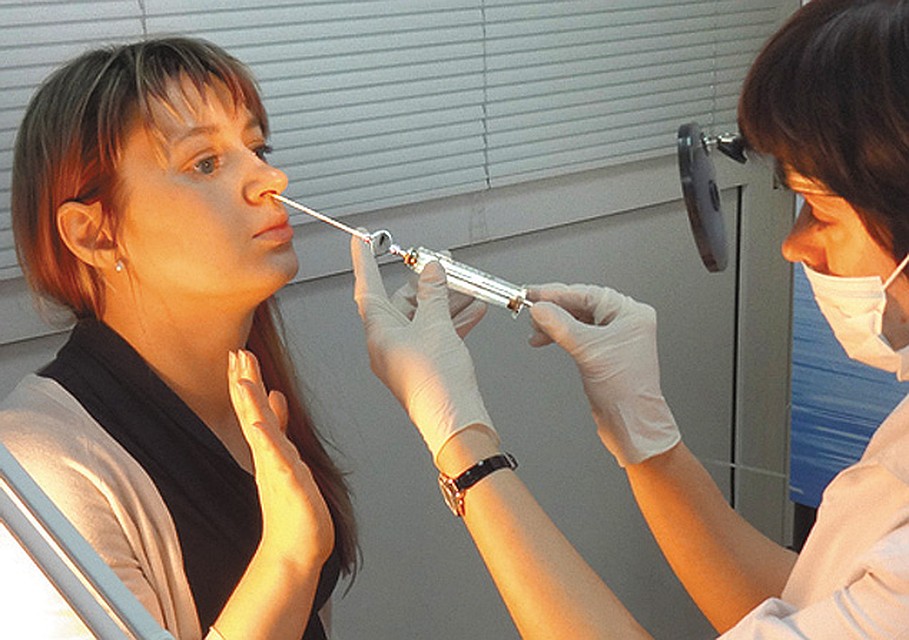 Сам он никуда не рассосется и не исчезнет. Обычно, сразу после первой пункции пациент чувствует облегчение, и большая часть симптомов уходит.
Сам он никуда не рассосется и не исчезнет. Обычно, сразу после первой пункции пациент чувствует облегчение, и большая часть симптомов уходит.
Это не болезненная процедура. Пациенты больше боятся, находясь в ожидании процедуры, страх от длинной иглы и прокалывание носа непосредственно перед глазами пациента – тут речь идет о психологической составляющей, о стрессе. Сама процедура безболезненна, в нос вводят обезболивающие препараты, которые блокируют нервные окончания и только после обезболивания проводится пункция. Единственный дискомфорт во время процедуры состоит в том, что пациент чувствует щелчок в момент входа иглы в пазуху.
Пункция показана не во всех случаях. Почти каждый пациент, которому необходима пункция, просит доктора избавить его от этой процедуры, так как его знакомые или родственники, прошедшие эту процедуру, приходят на нее снова и снова. Это миф о «привыкании» к пункции. Прежде всего, нужно понять причинно-следственную связь. Мнение, что из-за пункции развивается хронический гайморит – ложное. Наоборот, пункцию проводят только тем, кто болеет гайморитом, снова и снова, то есть заболевание перешло в хроническую стадию. Больные, промучившись длительное время от стекания гноя из носа, после пункции замечают, что улучшение наступает намного быстрее, и впоследствии сами требуют у врача, чтобы им провели «прокалывание» пазухи и промыли гной.
Наоборот, пункцию проводят только тем, кто болеет гайморитом, снова и снова, то есть заболевание перешло в хроническую стадию. Больные, промучившись длительное время от стекания гноя из носа, после пункции замечают, что улучшение наступает намного быстрее, и впоследствии сами требуют у врача, чтобы им провели «прокалывание» пазухи и промыли гной.
Лечение гайморита промыванием носа: насколько это эффективно и возможно ли делать эту процедуру дома?
При гайморите обязательно нужно промывать нос, как при процедурах в клинике, так и дома. Для этого существуют специальные препараты, которыми человек должен 3-4 раза в день промывать нос. Тут нужно понимать различия между промыванием носа дома или в лор-клинике. Дома мы просто льем воду в нос, при этом сами не можем определить, выливается она из другой ноздри или нет. Ведь возможно, что у пациента искривлена перегородка носа, или полипы в носу, поэтому при незнании анатомического строения носа больного, жидкость может начать стекать по глотке или затекать в уши.
Помимо этого, существует промывание носа методом Проетца или «кукушка». Для метода «кукушки» врач использует медицинский отсос, придает определенное положение пациенту, вливает раствор в одну ноздрю, а из другой отсосом извлекает содержимое пазухи, осуществляя циркуляцию жидкости. Поэтому промывания лучше всего делать под контролем врача.
Есть два самых распространенных вида хирургического вмешательства: гайморотомия и эндоскопия. Расскажите, как проходят операции и в чем их отличия?
Если врач пришел к выводу, что у пациента хроническая стадия заболевания, то для лечения необходима операция.
Гайморотомия (операция по Колдуэлл-Люку) – распространенный метод оперативного вмешательства. В ходе операции хирург делает разрез под губой, открывая гайморову пазуху. Обычно, при хроническом гайморите воспалена слизистая и закрыто естественное соустье гайморовой пазухи на фоне утолщенной слизистой. В норме слизистая носовой пазухи имеет толщину 0,01 мм, то есть кость покрыта тонкой пленкой, но в случае хронического процесса толщина слизистой может увеличиться до 2-3 см. Увеличенная слизистая может сама закрывать соустья пазухи. Врач полностью удаляет воспаленную слизистую и накладывает дополнительные соустья, то есть объединяет гайморову пазуху и полость носа своеобразным отверстием. Отрицательная сторона операции — это большая травматичность – разрез под губой долго заживает. Во время гайморотомии есть риск повредить тройничный нерв, и впоследствии у пациента могут возникать фантомные боли в области лица.
Увеличенная слизистая может сама закрывать соустья пазухи. Врач полностью удаляет воспаленную слизистую и накладывает дополнительные соустья, то есть объединяет гайморову пазуху и полость носа своеобразным отверстием. Отрицательная сторона операции — это большая травматичность – разрез под губой долго заживает. Во время гайморотомии есть риск повредить тройничный нерв, и впоследствии у пациента могут возникать фантомные боли в области лица.
На нынешнем этапе, с внедрением компьютерных технологий, хронические гаймориты оперируют эндоскопически. Операция с использованием эндоскопа проводится полностью через нос. Эндоскопом проникают через нос, открывая естественные соустья пазухи, которые хирургически расширяются. Через это же естественное соустье хирург проникает в пазуху и удаляет измененную слизистую. Преимущество эндоскопии в том, что она не оставляет следов на лице, хирурги не открывают и не травмируют кость, нет опасности повредить тройничный нерв, операция проводится естественным путем.
Что представляет собой ЯМИК-метод при лечении гайморита?
ЯМИК-метод был изобретен в Ярославле доктором Козловым В.С. Суть метода в том, что полость носа имеет вход через преддверие носа и заканчивается в хоанах там, где начинается носоглотка. Синус-катетер ЯМИК имеет два баллона: один баллон раздувается в носоглотке, а другой баллон раздувается в преддверье носа – создается герметичная полость в носу. У катетера есть три «окошка»: первые два, чтобы надуть задний и передний баллоны, а последний для извлечения гноя из носа. Шприц, который вставляется в последнее «окошко», играет роль насоса. Он создает отрицательное давление в полости носа и выкачивает гной из пазух. При необходимости в конце процедуры доктор вводит специальный раствор в полость носа. ЯМИК-метод занимает около 10-15 минут.
В отличие от пункции («прокола») пазухи, ЯМИК-метод малотравматичный, неинвазивный метод лечения риносинусита. При пункции всегда существует опасность травмы пункционной иглой соседних областей – орбиты, мягких тканей щеки. ЯМИК-метод позволяет избежать таких осложнений.
ЯМИК-метод позволяет избежать таких осложнений.
В амбулаторных условиях обычно производится пункция только верхнечелюстных (гайморовых) пазух. Так как во время острого синусита могут быть воспалены практически все пазухи (верхнечелюстные, лобные, решетчатые, клиновидные), то целесообразно использовать ЯМИК-метод. В этом случае, в отличие от пункции, производится эвакуация гноя из всех пазух, лекарственные вещества вводятся также во все пазухи. ЯМИК-метод исключает травму слизистой оболочки и костной структуры полости носа, позволяет одновременно эвакуировать отделяемое из нескольких пазух и произвести доставку лекарственных растворов в полости околоносовых пазух. В связи с этим, в неосложненных случаях, пациент может избежать приема антибактериальных препаратов внутрь. Также ЯМИК-метод сокращает время санации околоносовых пазух и ускоряет процесс выздоровления. ЯМИК-метод легко переносится пациентами. Его можно применять для лечения детей с семи лет и беременных женщин.
Профилактика гайморита «до» заболевания и «после»
Для профилактики гайморита необходимо соблюдать основные правила здорового образа жизни. Внимательно следить за здоровьем и, при первом появлении симптомов заболевания, обратиться к лор-врачу. Для выбора метода профилактики после заболевания, прежде всего, нужно выявить начальную причину, которая привела к гаймориту.
Внимательно следить за здоровьем и, при первом появлении симптомов заболевания, обратиться к лор-врачу. Для выбора метода профилактики после заболевания, прежде всего, нужно выявить начальную причину, которая привела к гаймориту.
Если причина в бактериальной инфекции (на фоне ослабленного иммунитета), то профилактикой будет активный образ жизни, занятия спортом, правильное питание, непереохлаждение организма. Если же причиной возникновения являются полипы в носу, гнойная киста в пазухе, искривленная перегородка носа, то в этом случае нужно устранить причину оперативным путем.
Нет причины – нет заболевания. Лечение причины – лучшая профилактика при гайморите.
В итоге, есть ли какое-то одно, самое эффективное лечение гайморита?
Сложно выделить какой-то один наиболее эффективный метод. В принципе, любое заболевание у каждого человека протекает индивидуально, гайморит не исключение. Поэтому и лечение требуется индивидуальное. Некоторым пациентам достаточно кратковременного приема лекарственных препаратов, а есть пациенты, которым поможет только хирургическое вмешательство. Поэтому самое эффективное лечение гайморита — это хороший врач, который подберет вам оптимальный метод.
Поэтому самое эффективное лечение гайморита — это хороший врач, который подберет вам оптимальный метод.
Видео: 3 самых распространенных мифов про гайморит
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
тел.: 8 (499) 501-15-53 (круглосуточно)
Лечение гайморита у детей
Гайморит у детей является одним из видов синусита. Для него характерно воспаление придаточных околоносовых пазух носа, которые располагаются с обеих сторон от него в костях лицевого черепа. От распространенной ЛОР-патологии страдают не только взрослые, но и дети. Только на первый взгляд заболевание кажется несерьезным. На самом деле оно может спровоцировать ряд осложнений, так как гайморовы пазухи не только выравнивают внутричерепное давление, но и участвуют в образовании голоса, а также обеспечивают оптимальную влажность воздуха, его очищение перед поступлением в легкие. Заболевание всегда требует немедленного лечения!
Заболевание всегда требует немедленного лечения!
В клиниках МЕДСИ лечение гайморита у детей проводится исключительно опытными врачами, с применением современных методик. Отоларингологи назначают как специальные эффективные и безопасные препараты, так и процедуры, позволяющие устранить не только симптомы заболевания, но и его причину.
Обращаясь в нашу клинику, вы получаете профессиональную медицинскую помощь. Ее стоимость является адекватной и соответствует уровню качества предоставляемых услуг.
Причины гайморита у детей
Заболевание способно стать следствием:
- неграмотно проведенного лечения ОРЗ, ОРВИ или гриппа
- специфических и хронических инфекций: кори, скарлатины, ринита, кариеса и др.
- затрудненного носового дыхания (вследствие приобретенных или врожденных аномалий)
- аллергической реакции
- частых переохлаждений
- слабого иммунитета
Как правило, гайморит у детей возникает на фоне недолеченной простуды.
Симптомы и признаки
Чтобы своевременно начать лечение, нужно быстро выявить само заболевание. Поэтому родителям следует пристально следить за здоровьем своих детей и их состоянием.
При гайморите ребенок капризничает, отказывается даже от любимых блюд, становится вялым и сонливым. Взрослые могут заметить не только гнойное отделяемое из носа, но и появление отеков в зоне проекции пазух.
Может ли быть гайморит у детей без температуры? Да! Из-за того, что иммунитет у малышей слабый, а организм не окреп, заболевание может протекать с невыраженными симптомами. Поэтому к врачу следует обращаться при любых подозрениях на болезнь.
Гайморит у детей 6–7 лет выявить проще, так как ребенок уже может сформулировать определенные жалобы. Обычно они заключаются в боли, которая усиливается при наклоне головы или/и отдает в зубы. К признакам заболевания также относят заложенность носа или наличие насморка. Также проявляются и общие симптомы интоксикации в виде слабости, бледности кожи, дискомфорта в мышцах и повышенной температуры тела.
Подростки обычно жалуются на боль в области головы и пазух, а также зубов, гнойные отделения и заложенность носа, отсутствие аппетита.
Когда следует обратиться к врачу?
Лечение гайморита у детей следует начинать при первых же признаках и симптомах. Поэтому обратиться к врачу нужно сразу после их появления. Только опытный отоларинголог может назначить необходимую диагностику, а в дальнейшем подобрать и провести качественную терапию.
Своевременное лечение позволяет:
- устранить риски длительного и мучительного течения заболевания
- избежать осложнений
- предотвратить переход воспаления в хроническую форму
Виды гайморита и стадии заболевания
Сегодня специалисты выделяют 3 вида заболевания:
- Аллергическое. При таком заболевании пациент обычно полностью утрачивает обоняние. Насморк в некоторых случаях проходит самостоятельно, без лечения. При этом для аллергического гайморита характерно длительное чихание и заложенность носа
- Бактериальное.
 Такое заболевание возникает обычно у детей с ослабленным иммунитетом. Бактерии провоцируют скопление больших объемов гноя, из-за чего воспалительный процесс может перейти на другие органы
Такое заболевание возникает обычно у детей с ослабленным иммунитетом. Бактерии провоцируют скопление больших объемов гноя, из-за чего воспалительный процесс может перейти на другие органы - Грибковое. При таком гайморите пазухи поражаются грибками и их спорами. При развитии патологического процесса слизистая отекает, возникает насморк с отделяемым темного цвета
Выделяют 2 стадии заболевания:
1. Острая. Она длится 2–3 недели. Как правило, характеризуется явными симптомами
2. Хроническая. Может протекать от 2 месяцев. Для такой стадии характерны периоды обострений и ремиссий. Хронический гайморит у детей опасен тем, что может спровоцировать воспаление в соседних структурах и органах и стать причиной опасных осложнений (астма, сепсис и др.)
Методы лечения
Терапия проводится исключительно под контролем врача. Запрещено заниматься самолечением, оно может изменить клиническую картину и затруднить диагностику. В результате пациент не получит необходимую терапию вовремя и его состояние ухудшится, что может привести к осложнениям.
При лечении гайморита у детей решаются следующие задачи:
- Уничтожение микроорганизмов, которые спровоцировали развитие воспалительного процесса. Для этого назначаются антибактериальные препараты общего и местного действия
- Восстановление полноценного носового дыхания. Для этого необходимы сосудосуживающие и антигистаминные средства. Рекомендованы и муколитические препараты, разжижающие слизь
- Устранение воспалительного процесса. С такой целью назначаются гормональные препараты местно
Дополнительно обеспечивается нормализация общего иммунитета. Для этого назначаются как специальные препараты, так и диетическое питание.
Лекарственное лечение гайморита у детей дополняется:
- Промыванием по Проетцу (метод «Кукушка»). Процедуры проводятся с целью очистки носа от гноя и слизи
- Пункцией синусов и ЯМИК (установка специального катетера). Данные вмешательства также позволяют устранить слизь и гной из носа и гайморовых пазух
- Физиотерапией
Профилактика гайморита у детей
Опасное заболевание, которое доставляет ребенку множество неприятных ощущений, всегда проще предупредить, чем лечить. Именно поэтому следует уделять особое внимание профилактическим мерам.
Именно поэтому следует уделять особое внимание профилактическим мерам.
К основным относят предотвращение развития простудных заболеваний, которое заключается в:
- укреплении иммунной системы ребенка
- правильном режиме дня
- регулярных прогулках на свежем воздухе
- занятиях физкультурой
Родители могут проводить закаливание ребенка, насытить рацион питания продуктами, которые богаты витаминами и микроэлементами. Как правило, детям рекомендуют безбелковую диету. Она подразумевает временное сокращение в рационе продуктов, которые богаты животными жирами. В некоторых случаях от них полностью отказываются на некоторое время. Снизив белковую нагрузку, можно обеспечить оптимальные условия для функционирования иммунной системы. Такой рацион гармонизирует обменные процессы и сокращает вероятность образования токсинов.
Для профилактики гайморита у детей и предупреждения развития различных простудных заболеваний следует позаботиться о создании оптимального микроклимата в помещении. Следует поддерживать в комнате температуру 18–20 градусов и влажность 50–70%. Важно понимать, что именно сухой и слишком теплый воздух становится идеальной средой для размножения опасных микроорганизмов. Он же приводит к пересыханию слизистых оболочек, загустению слизи и формированию корочек в носу. Это становится причиной того, что носовые полости не могут нормально очищаться от чужеродных опасных частиц.
Следует поддерживать в комнате температуру 18–20 градусов и влажность 50–70%. Важно понимать, что именно сухой и слишком теплый воздух становится идеальной средой для размножения опасных микроорганизмов. Он же приводит к пересыханию слизистых оболочек, загустению слизи и формированию корочек в носу. Это становится причиной того, что носовые полости не могут нормально очищаться от чужеродных опасных частиц.
Также для предотвращения гайморита у детей следует проводить профилактику аллергических заболеваний. Для этого необходимо обратиться к врачу. Он выявит опасные аллергены и назначит необходимую терапию, позволяющую купировать симптомы обнаруженных заболеваний.
Следует позаботиться и об устранении очагов хронической инфекции. Для этого важно регулярно посещать стоматолога и не допускать развития кариеса, пролечивать тонзиллиты и другие заболевания, провести удаление аденоидов (если в этом есть необходимость).
Обо всех мерах профилактики гайморита у детей расскажет врач. Он же ответит и на вопросы, касающиеся предотвращения развития осложнений заболевания (если оно уже диагностировано).
Он же ответит и на вопросы, касающиеся предотвращения развития осложнений заболевания (если оно уже диагностировано).
Преимущества лечения гайморита у детей в МЕДСИ
- Опытные врачи. Наши отоларингологи обладают всеми необходимыми знаниями и навыками для проведения терапии. Они регулярно проходят обучение и осваивают новые методики. Это позволяет оказывать своевременную помощь всем пациентам
- Комплексная терапия. Лечение гайморита у детей проводится с использованием самых современных методик и технологичного оборудования экспертного класса. Благодаря этому пациенты быстро выздоравливают или длительное время могут вести привычный образ жизни без обострений неприятного и опасного заболевания
- Возможности для проведения малоинвазивных вмешательств и полноценное оснащение кабинетов. Для диагностики и терапии применяются современные ЛОР-комбайны и другие приборы
- Внимательный подход к маленьким пациентам. Вам не придется переживать о том, что ребенок испугается, будет капризничать и плакать во время осмотра врача или проведения процедур.
 Наши врачи смогут успокоить кроху и обеспечить выполнение всех манипуляций
Наши врачи смогут успокоить кроху и обеспечить выполнение всех манипуляций - Комфорт посещения клиник. Мы предоставляем услуги, отличающиеся оптимальным сочетанием качества и цены. Благодаря удобному расположению клиник к нам могут обратиться жители любых районов Москвы. Не удивительно, что МЕДСИ рекомендуют друзьям и знакомым
Чтобы пройти лечение гайморита у детей в наших клиниках, достаточно позвонить по номеру + 7 (495) 7-800-500 или направить заявку через приложение SmartMed. Наш специалист ответит на все вопросы и запишет на прием к отоларингологу на удобное время.
Не затягивайте с лечением, обратитесь к врачу сейчас:
- Прием детского врача-лора
- Детская лор-хирургия
- Вакцинация от гриппа
Варианты лечения для постоянной помощи
Если у вас хронические инфекции носовых пазух, вы не одиноки. По данным Центров по контролю и профилактике заболеваний (CDC), около 30,8 миллиона американцев имеют хронические проблемы с носовыми пазухами.
По данным Центров по контролю и профилактике заболеваний (CDC), около 30,8 миллиона американцев имеют хронические проблемы с носовыми пазухами.
К счастью, если вы чувствуете, что перепробовали все, есть несколько решений, которые помогут вылечить хронический синусит навсегда.
Читайте дальше, чтобы узнать, как лечить хронические инфекции носовых пазух.
Врачи стараются лечить синусит консервативными методами, когда это возможно. Это означает, что они должны сначала определить основную причину ваших хронических инфекций носовых пазух.
Примеры включают:
- аллергии
- инфекции
- воспалительные заболевания
- сочетание вышеперечисленных причин
специальный инструмент для осмотра носа и носовых пазух
После того, как врач диагностирует причину хронической инфекции носовых пазух, его целью будет:
- лечение основной причины (или причин)
- уменьшение воспаления, препятствующего дренированию носовых пазух
Обычно это достигается путем: методы лечения, которые устраняют симптомы хронического синусита и препятствуют их возвращению.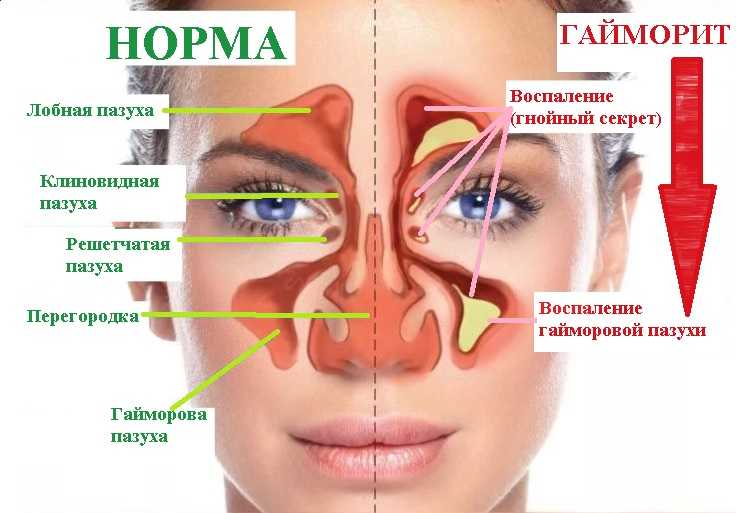
В зависимости от основной причины медикаментозное лечение может включать:
Интраназальные кортикостероиды
Интраназальные кортикостероиды уменьшают воспаление в носовых ходах. Примеры включают флутиказон (Флоназе) и мометазон (Назонекс).
Они уменьшают отек, благодаря чему слизь может легче выходить из носа и улучшается дыхание.
Пероральные кортикостероиды
Пероральные кортикостероиды представляют собой таблетки, действующие подобно интраназальным стероидам. Они также оказывают воздействие на все тело.
Ваш врач обычно прописывает краткосрочные пероральные кортикостероиды при хронических инфекциях, которые не реагируют на антибиотики, потому что пероральные стероиды имеют больше побочных эффектов, чем назальные.
Противозастойные средства
Эти лекарства помогают разблокировать носовые пазухи и уменьшают симптомы заложенности носа. Они продаются в виде назальных спреев или пероральных препаратов. Примеры включают назальный Африн или Судафед.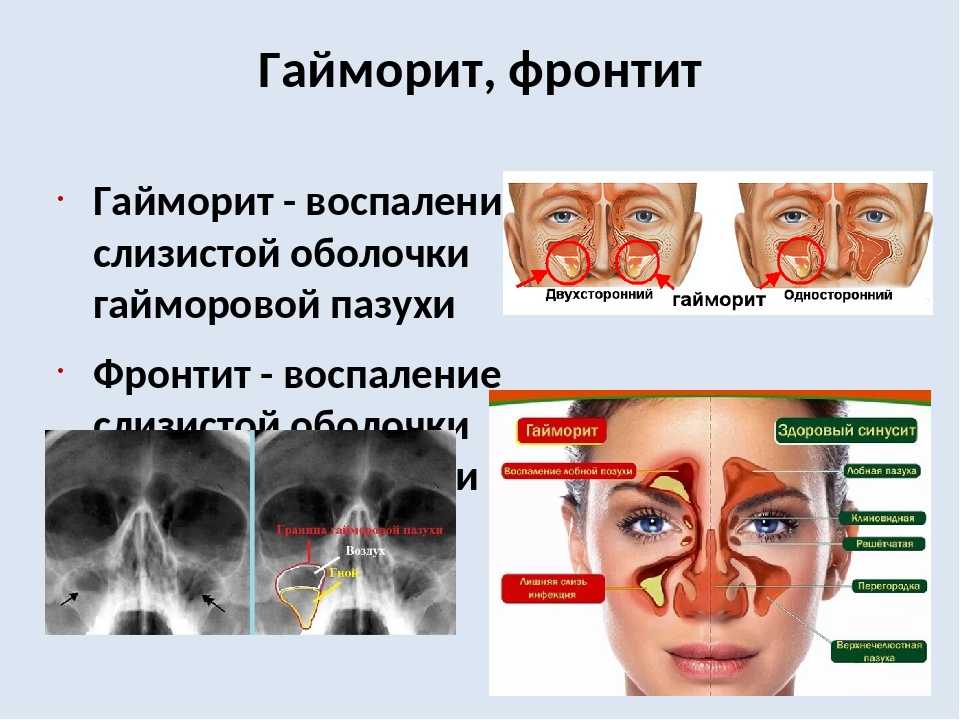
Однако противозастойные спреи для носа не следует использовать дольше нескольких дней. Они могут иметь обратный эффект, если вы используете их слишком долго.
Орошение солевым раствором
Орошение солевым раствором — простой метод. Это недорогой способ разжижения носовых выделений. Более тонкие выделения легче выходят из носовых ходов, уменьшая симптомы хронического синусита.
Солевые спреи для носа можно приобрести в большинстве аптек.
Антибиотики
Ваш врач проведет специальный тест для получения клеток из носовых ходов. Это больше, чем просто мазок из носа.
Ваш врач, скорее всего, отправит этот образец в лабораторию, чтобы определить тип патогена, проникшего в ваши носовые ходы. Затем они могут назначить правильные антибиотики для лечения ваших симптомов.
Иммунотерапия
У некоторых людей хронический синусит возникает в результате состояний, связанных с иммунодефицитом. Примеры включают дефицит IgA и дефицит C4.
Лечение может включать назначение иммунотерапевтических процедур, таких как внутривенные иммуноглобулины, для повышения способности организма бороться с инфекцией и воспалением.
Согласно статье в журнале American Family Physician, большинство врачей считают хронический синусит воспалительным заболеванием.
Поэтому часто назначают противовоспалительные препараты, например кортикостероиды.
Если медикаментозное лечение не помогает излечить хронический синусит, врач обычно рекомендует операцию.
Несколько хирургических подходов могут расширить полости пазух, чтобы облегчить дыхание и дренаж. В прошлом при операциях на носовых пазухах требовалось удаление костей и тканей. Последние достижения означают, что это не так.
Баллонная пластика синусов
В США с 2004 года врачи используют баллонную синусопластику в качестве хирургического подхода. Под визуальным контролем они обеспечивают правильное расположение катетера и медленно надувают баллон.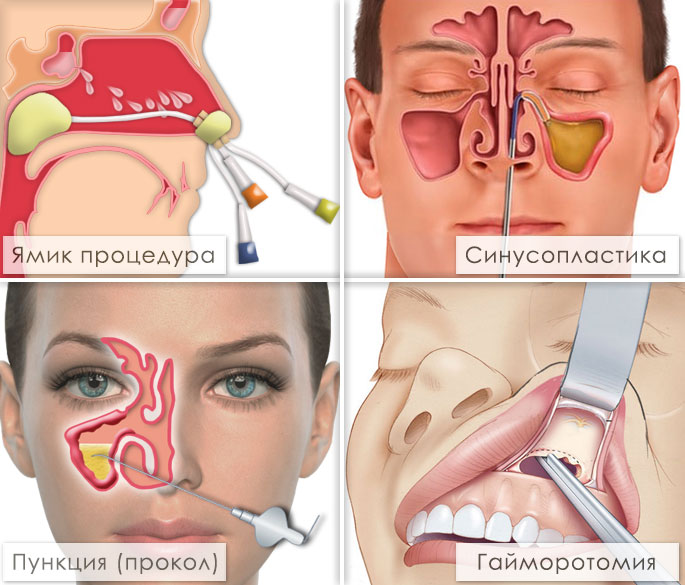
Надувание баллона расширяет ваши пазухи. После этого врач сдувает баллон и удаляет катетер.
Поскольку вашему врачу не нужно вырезать какую-либо ткань, время восстановления после баллонной синупластики обычно короче.
Однако не все люди с хроническим синуситом являются хорошими кандидатами на эту процедуру. Если кисты или полипы также блокируют ваши носовые пазухи, вы не можете быть хорошим кандидатом.
Функциональная эндоскопическая хирургия околоносовых пазух (FESS)
Функциональная эндоскопическая хирургия околоносовых пазух или FESS — это еще один подход, который ваш врач может порекомендовать для лечения хронического синусита.
Хирург-отоларинголог (ЛОР) использует специальный инструмент с камерой на конце для визуализации внутренней части носа.
Затем с помощью небольших инструментов удалят лишнюю ткань, полипы или кисты носа, чтобы расширить носовые пазухи.
Ваш ЛОР-хирург проведет процедуру под наркозом. Они могут использовать общую анестезию (полный сон) или сознательную седацию (сумеречный сон).
Они могут использовать общую анестезию (полный сон) или сознательную седацию (сумеречный сон).
Рекомендации по хирургическому вмешательству
Если вы решите сделать операцию на носовых пазухах, вам все равно потребуется медикаментозное лечение, чтобы уменьшить симптомы и предотвратить рецидив хронического синусита.
По оценкам, 75 процентов людей, которые не реагируют на медикаментозное лечение, находят облегчение симптомов хирургическим путем.
Натуральные средства от инфекций носовых пазух могут не полностью вылечить ваши симптомы, но они могут уменьшить их. Примеры таких подходов включают:
- Обильное питье. Жидкости помогают разжижать слизь, что облегчает ее прохождение через носовые пазухи. Вы знаете, что пьете достаточно, когда ваша моча имеет бледно-желтый цвет.
- Применение теплых компрессов. Сделайте теплый компресс, используя мягкую мочалку и теплую (не горячую) воду.
 Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, чтобы облегчить дыхание.
Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, чтобы облегчить дыхание. - Использование нети-пота. Нети-пот — альтернатива солевым спреям для носа. Вы можете купить их в большинстве аптек и онлайн. Они выглядят как небольшой чайник с вытянутым носиком. Вы наполняете горшок стерильной водой, вставляете его в одну ноздрю и наливаете воду так, чтобы она вытекала из другой ноздри. Вот пошаговые инструкции.
В дополнение к этим мерам важно много отдыхать. Достаточное количество ночного сна дает вашему телу время для восстановления и поддержания здоровой иммунной системы.
Принятие мер по поддержанию хорошего дренажа носовых ходов может помочь вам избежать инфекций пазух. Примеры здоровых привычек:
- Регулярно мойте руки, особенно после контакта с простудными или другими больными.
- Принимайте лекарства от сезонной аллергии. Примеры включают лекарства от аллергии, отпускаемые без рецепта, такие как лоратадин (Кларитин) или цетиризин (Зиртек).

- Воздержитесь от курения и по возможности избегайте пассивного курения.
- Промывайте нос один раз в день, если вы склонны к хроническим инфекциям носовых пазух.
- Избегайте воздействия сухого воздуха. Вы можете вдыхать пар (например, в душе) или использовать увлажнители, чтобы воздух оставался влажным. Это предотвратит пересыхание носовых ходов.
Вы также можете обратиться к своему врачу за дополнительными рекомендациями по профилактике, направленными на устранение причины (или причин) инфекции носовых пазух.
Хронический синусит может повлиять на качество вашей жизни. К счастью, с помощью медикаментозной терапии, а иногда и хирургического вмешательства, большинству людей удается избавиться от симптомов. Вот и дышится легче!
Варианты лечения для постоянной помощи
Если у вас хронические инфекции носовых пазух, вы не одиноки. По данным Центров по контролю и профилактике заболеваний (CDC), около 30,8 миллиона американцев имеют хронические проблемы с носовыми пазухами.
К счастью, если вы чувствуете, что перепробовали все, есть несколько решений, которые помогут вылечить хронический синусит навсегда.
Читайте дальше, чтобы узнать, как лечить хронические инфекции носовых пазух.
Врачи стараются лечить синусит консервативными методами, когда это возможно. Это означает, что они должны сначала определить основную причину ваших хронических инфекций носовых пазух.
Примеры включают:
- аллергии
- инфекции
- воспалительные заболевания
- сочетание вышеперечисленных причин
Для диагностики вашего состояния врач:
- прислушиваться к своим симптомам
- проводить обследование, в том числе использовать специальный инструмент для осмотра носа и синусовых ходов
- собирать изображения
- потенциально выполнять другие тесты для определения причины
после того, как врач диагностирует причину ваши хронические инфекции носовых пазух, их целью будет:
- лечение основной причины (или причин)
- уменьшение воспаления, препятствующего дренированию носовых пазух
Обычно это достигается путем:
- разжижения носовых выделений
- назначения кортикостероидов
В идеале врачи могут назначать медикаментозное лечение, которое устраняет симптомы хронического синусита и предотвращает их повторное появление.
В зависимости от основной причины медикаментозное лечение может включать:
Интраназальные кортикостероиды
Интраназальные кортикостероиды уменьшают воспаление в носовых ходах. Примеры включают флутиказон (Флоназе) и мометазон (Назонекс).
Они уменьшают отек, благодаря чему слизь может легче выходить из носа и улучшается дыхание.
Пероральные кортикостероиды
Пероральные кортикостероиды представляют собой таблетки, действующие подобно интраназальным стероидам. Они также оказывают воздействие на все тело.
Ваш врач обычно прописывает краткосрочные пероральные кортикостероиды при хронических инфекциях, которые не реагируют на антибиотики, потому что пероральные стероиды имеют больше побочных эффектов, чем назальные.
Деконгестанты
Эти лекарства разблокируют носовые пазухи и уменьшают симптомы заложенности носа. Они продаются в виде назальных спреев или пероральных препаратов. Примеры включают назальный Африн или Судафед.
Однако противозастойные спреи для носа нельзя использовать дольше нескольких дней. Они могут иметь обратный эффект, если вы используете их слишком долго.
Орошение солевым раствором
Орошение солевым раствором — простой метод. Это недорогой способ разжижения носовых выделений. Более тонкие выделения легче выходят из носовых ходов, уменьшая симптомы хронического синусита.
Солевые спреи для носа можно приобрести в большинстве аптек.
Антибиотики
Ваш врач проведет специальный тест для получения клеток из носовых ходов. Это больше, чем просто мазок из носа.
Ваш врач, скорее всего, отправит этот образец в лабораторию для определения типа возбудителя, проникшего в ваши носовые ходы. Затем они могут назначить правильные антибиотики для лечения ваших симптомов.
Иммунотерапия
У некоторых людей хронический синусит возникает в результате состояний, связанных с иммунодефицитом. Примеры включают дефицит IgA и дефицит C4.
Лечение может включать назначение иммунотерапевтических процедур, таких как внутривенные иммуноглобулины, для повышения способности организма бороться с инфекцией и воспалением.
Согласно статье в журнале American Family Physician, большинство врачей считают хронический синусит воспалительным заболеванием.
Поэтому часто назначают противовоспалительные препараты, например кортикостероиды.
Если медикаментозное лечение не помогает излечить хронический синусит, врач обычно рекомендует операцию.
Несколько хирургических подходов могут расширить полости пазух, чтобы облегчить дыхание и дренаж. В прошлом при операциях на носовых пазухах требовалось удаление костей и тканей. Последние достижения означают, что это не так.
Баллонная синусопластика
В США с 2004 года врачи используют баллонную синусопластику в качестве хирургического подхода. Под визуальным контролем они обеспечивают правильное расположение катетера и медленно надувают баллон.
Раздувание баллона расширяет ваши пазухи. После этого врач сдувает баллон и удаляет катетер.
Поскольку вашему врачу не нужно вырезать какую-либо ткань, время восстановления после баллонной синупластики обычно короче.
Однако не все люди с хроническим синуситом являются хорошими кандидатами на эту процедуру. Если кисты или полипы также блокируют ваши носовые пазухи, вы не можете быть хорошим кандидатом.
Функциональная эндоскопическая хирургия околоносовых пазух (FESS)
Функциональная эндоскопическая хирургия околоносовых пазух или FESS — это еще один подход, который ваш врач может порекомендовать для лечения хронического синусита.
Хирург-отоларинголог (ЛОР) использует специальный инструмент с камерой на конце для визуализации внутренней части носа.
Затем с помощью небольших инструментов удалят лишнюю ткань, полипы или кисты носа, чтобы расширить носовые пазухи.
Ваш ЛОР-хирург проведет процедуру под наркозом. Они могут использовать общую анестезию (полный сон) или сознательную седацию (сумеречный сон).
Они могут использовать общую анестезию (полный сон) или сознательную седацию (сумеречный сон).
Рекомендации по хирургическому вмешательству
Если вы решите провести операцию на носовых пазухах, вам все равно потребуется медикаментозное лечение для уменьшения симптомов и предотвращения рецидива хронического синусита.
Приблизительно 75 процентов людей, которые не реагируют на медикаментозное лечение, находят облегчение симптомов хирургическим путем.
Натуральные средства от инфекций носовых пазух могут не полностью вылечить ваши симптомы, но они могут уменьшить их. Примеры таких подходов включают:
- Обильное питье. Жидкости помогают разжижать слизь, что облегчает ее прохождение через носовые пазухи. Вы знаете, что пьете достаточно, когда ваша моча имеет бледно-желтый цвет.
- Применение теплых компрессов. Сделайте теплый компресс, используя мягкую мочалку и теплую (не горячую) воду.
 Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, чтобы облегчить дыхание.
Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, чтобы облегчить дыхание. - Использование нети-пота. Нети-пот — альтернатива солевым спреям для носа. Вы можете купить их в большинстве аптек и онлайн. Они выглядят как небольшой чайник с вытянутым носиком. Вы наполняете горшок стерильной водой, вставляете его в одну ноздрю и наливаете воду так, чтобы она вытекала из другой ноздри. Вот пошаговые инструкции.
В дополнение к этим мерам важно много отдыхать. Достаточное количество ночного сна дает вашему телу время для восстановления и поддержания здоровой иммунной системы.
Принятие мер по поддержанию хорошего дренажа носовых ходов может помочь вам избежать инфекций пазух. Примеры здоровых привычек:
- Регулярно мойте руки, особенно после контакта с простудными или другими больными.
- Принимайте лекарства от сезонной аллергии. Примеры включают лекарства от аллергии, отпускаемые без рецепта, такие как лоратадин (Кларитин) или цетиризин (Зиртек).


 Расскажите, как происходит процедура и есть ли возможность обойтись без нее?
Расскажите, как происходит процедура и есть ли возможность обойтись без нее? д.
д. Такое заболевание возникает обычно у детей с ослабленным иммунитетом. Бактерии провоцируют скопление больших объемов гноя, из-за чего воспалительный процесс может перейти на другие органы
Такое заболевание возникает обычно у детей с ослабленным иммунитетом. Бактерии провоцируют скопление больших объемов гноя, из-за чего воспалительный процесс может перейти на другие органы Наши врачи смогут успокоить кроху и обеспечить выполнение всех манипуляций
Наши врачи смогут успокоить кроху и обеспечить выполнение всех манипуляций Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, чтобы облегчить дыхание.
Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, чтобы облегчить дыхание.
 Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, чтобы облегчить дыхание.
Эти компрессы помогают открыть носовые пазухи и успокоить опухшие ткани лица, чтобы облегчить дыхание.