Содержание
Демодекоз век: причины, симптомы, лечение
В этой статье мы расскажем вам:
- Причины демодекоза век
- Классификация форм болезни
- Какие симптомы наблюдаются
- Диагностика демодекоза
- Как лечат
- Профилактика демодекоза век
- Вспомогательные методы лечения
- Итоги
Паразитарные заболевания в офтальмологии встречаются редко. Но все чаще и чаще диагностируется такая болезнь, как демодекоз. Ее вызывают клещи, обитающие в волосяных фолликулах. Эти паразиты могут присутствовать на ресницах у многих людей, но их наличие не свидетельствует о поражении демодекозом. Болезнь возникает при увеличении активности паразитов, которая может быть вызвана разными факторами. При первых симптомах заболевания рекомендуется обратиться к врачу, так как отсутствие лечения может привести к повреждению глаз и даже необратимой деформации краев век.
Причины демодекоза век
Клещи рода Demodex встречаются у многих видов млекопитающих, два из них живут на людях. Более крупные паразиты, размер которых достигает 0,4 мм, называются Демодекс человека (Demodex folliculorum). Чаще всего они встречаются в волосяных фолликулах бровей и ресниц. Меньший (размером около 0,3 мм) называется Demodex brevis и обитает в основном на ресницах и на коже верхних и нижних век. Оба вида клеща могут паразитировать в области носогубной складки, вокруг глаз, на лбу, подбородке и даже на коже рук или ног, питаясь частичками отшелушенной кожи и сальными выделениями.
Более крупные паразиты, размер которых достигает 0,4 мм, называются Демодекс человека (Demodex folliculorum). Чаще всего они встречаются в волосяных фолликулах бровей и ресниц. Меньший (размером около 0,3 мм) называется Demodex brevis и обитает в основном на ресницах и на коже верхних и нижних век. Оба вида клеща могут паразитировать в области носогубной складки, вокруг глаз, на лбу, подбородке и даже на коже рук или ног, питаясь частичками отшелушенной кожи и сальными выделениями.
Демодекс может жить практически на всех частях человеческого тела, где он будет иметь доступ к корням волос и сальным железам. На практике, однако, эти паразиты обитают в основном на лице, вокруг носа, лба, подбородка и щек. Именно в этих местах для этих клещей созданы оптимальные условия для жизни, размножения и развития. Так как Demodex охотно выбирает корни ресниц, следовательно, он также часто вызывает конъюнктивит и блефарит.
Паразит передается от одного человека к другому через прямой контакт. Простое прикосновение к лицу другого человека, поцелуй, рукопожатие, использование общей постели или полотенца может привести к передаче клещей Demodex с кожи инфицированного человека на тело здорового. После этого клещ проникает в кожу и начинает жить в сальных железах волосяных фолликулов. Там они находят для себя оптимальные условия обитания и питаются кожным салом.
Простое прикосновение к лицу другого человека, поцелуй, рукопожатие, использование общей постели или полотенца может привести к передаче клещей Demodex с кожи инфицированного человека на тело здорового. После этого клещ проникает в кожу и начинает жить в сальных железах волосяных фолликулов. Там они находят для себя оптимальные условия обитания и питаются кожным салом.
Именно в сальных железах эти паразиты проходят весь свой жизненный цикл. Продукты их жизнедеятельности воздействуют на кожу человека, вызывая раздражение и аллергические реакции. Вредные для организма человека вещества выделяются из тела демодекса, вызывая развитие воспалений и раздражения кожи, которые проявляются в виде зуда, появления красных пятен, прыщей и сопровождаются болевыми ощущениями.
Если заболевание оперативно не диагностировать и не начать лечение, то паразиты продолжат усиленно размножаться, нанося вред коже пациента. При демодекозе поры и капилляры расширяются, появляется отек век.
Классификация форм болезни:
Классифицируется демодекоз по форме:
-
Эритематозная — начальная форма, при которой появляются первые симптомы (отек кожи век, покраснение). -
Пустулезная — на коже пациента появляются угри, гнойники размером от 0,5 до 2 мм с выраженным перифолликулярным воспалением. -
Смешанная.
Демодекоз век является отдельной формой, при которой паразит заселяет мейбомиевы железы — видоизменённые сальные железы, устья которых открываются на краях век. Различают несколько форм этого заболевания:
-
Бессимптомное носительство. -
Малосимптомные формы. -
Блефароконъюнктивит (неосложненный, осложненный).
Какие симптомы наблюдаются?
Глаз особенно уязвим для поражения. Если появление красноты и угрей на других частях тела человека не вызывает значительный дискомфорт, то демодекоз век вызывает появление множества глазных недугов, таких как:
Если появление красноты и угрей на других частях тела человека не вызывает значительный дискомфорт, то демодекоз век вызывает появление множества глазных недугов, таких как:
-
Покраснение век и конъюнктивы. -
Потеря бровей и ресниц. -
Жжение, зуд и слезотечение. -
Светобоязнь. -
Повышенная чувствительность глаз к дыму и пыли. -
Расширение сосудов кожи век. -
Изменение направления роста ресниц. -
Появление кератиново-жировых манжет вокруг ресниц. -
Синдром сухого глаза.
Симптомы, часто говорящие о том, что на глазах поселился демодекс — бактериальные инфекции глаз в виде ячменя и халязиона. Они проявляются в виде утолщения века, что является результатом хронического воспаления железы, смазывающей его края. Поэтому, если у человека периодически наблюдаются вышеуказанные признаки, стоит пройти тестирование на Demodex.
Они проявляются в виде утолщения века, что является результатом хронического воспаления железы, смазывающей его края. Поэтому, если у человека периодически наблюдаются вышеуказанные признаки, стоит пройти тестирование на Demodex.
Демодекс может вызвать воспаление сальной железы или волосяного фолликула, что, в свою очередь, препятствует секреции кожного сала. Это то, что вызывает боль и воспаление. Зуд кожи, который ощущают более чувствительные люди, вызван активностью клещей.
Диагностика демодекозного блефарита
При подозрении на демодекоз век используются такие методы диагностики:
-
Опрос пациента, изучение симптомов, жалоб, наличия хронических заболеваний. -
Осмотр век с помощью специального прибора, который позволяет изучить мейбомиевые железы, качество слезной пленки. -
Лабораторные исследования (на анализ берутся ресницы, соскоб кожи).
Из обоих глаз пациента берут на анализ соскоб кожи или несколько ресниц. Биоматериал доставляется в лабораторию и исследуется с помощью микроскопа. Наличие четырех и более живых, подвижных особей Demodex свидетельствует о демодекозе.
Как лечат
Хотя диагностика демодекоза может показаться довольно простой, борьбу с паразитом, вызывающим его, простой назвать нельзя. Сам по себе демодекс не представляет особой опасности для нашего здоровья или жизни, но доставляет большой дискомфорт. Речь идет о таких симптомах, как зуд или жжение, а также о некрасивых изменениях кожи, которые заставляют пациентов стыдиться своего внешнего вида. К сожалению, борясь с демодекозом, нужно быть готовым к тому, что это может занять до нескольких месяцев. Важная составляющая при лечении — поддержание дисциплины в личной гигиене и сочетание различных методов борьбы с демодексом.
Терапия направлена на уменьшение уровня поражения клещами, проводится комплексно:
-
Терапевтическая гигиена — основа лечения. Пациенту не помешают теплые компрессы.Температура их должна быть в пределах 50-60 градусов, компресс должен находиться на веке не менее 2-3 минут. Он способствует улучшению проходимости протоков желез, выходу секрета в область глаза и очищению века.
Пациенту не помешают теплые компрессы.Температура их должна быть в пределах 50-60 градусов, компресс должен находиться на веке не менее 2-3 минут. Он способствует улучшению проходимости протоков желез, выходу секрета в область глаза и очищению века.
-
Медикаменты. При демодекозе больному назначаются противопаразитарные препараты. Чаще всего используются препараты, в состав которых входит сера, масло чайного дерева, метронидазол, противочесоточные средства. -
Снятие воспаления. Демодекозу может сопутствовать воспаление век, поэтому больному прописывают гормональные препараты, которые снимают воспаление. -
Слезозаменителиьная терапия. Препараты искусственной слезы, содержащие липиды, назначают для снижения симптомов сухости и дискомфорта, связанного с демодекозным блефаритом. -
Антибиотики. При демодекозе также назначаются антибиотики широкого спектра в виде таблеток или глазных капель.
При лечении демодекоза также чрезвычайно важно систематическое удаление демодекозных клещейа с кожи пациента. Речь идет как об обычном мытье, так и об использовании нежных пилингов. Благодаря ним можно избавиться от мертвого эпидермиса и, конечно же, от паразита, которым является демодекс.
Также при борьбе с демодекозом очень важен ежедневный уход за веками, они должны быть тщательно очищены. На первом этапе рекомендуются теплые компрессы. После пациенту следует слегка помассировать веки и провести их очистку с помощью препарата, который назначил врач.
Лечение демодекоза проводится под наблюдением офтальмолога, который контролирует динамику воспалительного процесса, назначает лекарственные препараты.
Профилактика демодекоза век
Основа профилактики демодекоза — соблюдение правил гигиены. Могут быть полезны специальные препараты, предназначенные для ежедневного очищения век и области вокруг глаз. Они помогают удалить загрязнения, остатки макияжа и выделения с поверхности век. Кроме того, они способствуют регенерации кожи. Если кто-то уже заразился демодекозом, эти препараты будут препятствовать его активному развитию, тем самым поддерживая процесс лечения.
Они помогают удалить загрязнения, остатки макияжа и выделения с поверхности век. Кроме того, они способствуют регенерации кожи. Если кто-то уже заразился демодекозом, эти препараты будут препятствовать его активному развитию, тем самым поддерживая процесс лечения.
Важно правильно ухаживать за кожей. Демодекс чаще всего развивается на жирной коже, поэтому рекомендуется использовать такие средства по уходу, которые нормализуют секрецию кожного жира, но при этом не раздражают чувствительную кожу. Систематическое отшелушивание кожи также очень полезно, так как оно полностью очищает омертвевший эпидермис и поры, в которых скрывается демодекс.
Вспомогательные методы лечения
При демодекозе рекомендуется использование эфирных масел. Масла, содержащие терпены, смертельно опасны для демодекса. Они обладают антибактериальными, противогрибковыми и противовоспалительными свойствами. Лучшие всего борется с этим паразитом масло чайного дерева, гвоздики, мяты, шалфея. Эфирные масла нельзя наносить на кожу в чистом виде, их необходимо правильно разбавить, чтобы не вызвать раздражение кожи.
Эфирные масла нельзя наносить на кожу в чистом виде, их необходимо правильно разбавить, чтобы не вызвать раздражение кожи.
Большое значение имеет также иммунитет человека. Здоровый образ жизни, сбалансированное питание, нормальный сон, уменьшение стресса – все это положительно влияет на иммунную систему и повышает способность организма бороться с разного рода инфекциями и паразитами. А при первых симптомах заболевания необходимо сразу же обратиться к врачу.
Итоги
Заболевание вызывают кожные клещи вида Demodex. Это достаточно распространенная инфекция. Их может подхватить любой, независимо от пола и возраста. Сам по себе клещ не несет угрозы для жизни, многие люди являются носителями. Но при ослабленном иммунитете, гормональных, возрастных изменениях организма или под влиянием других факторов паразиты начинают активно размножаться и развиваться, что может спровоцировать демодекоз. Заболевание диагностируется обычно с помощью лабораторных исследований образцов биологического материала.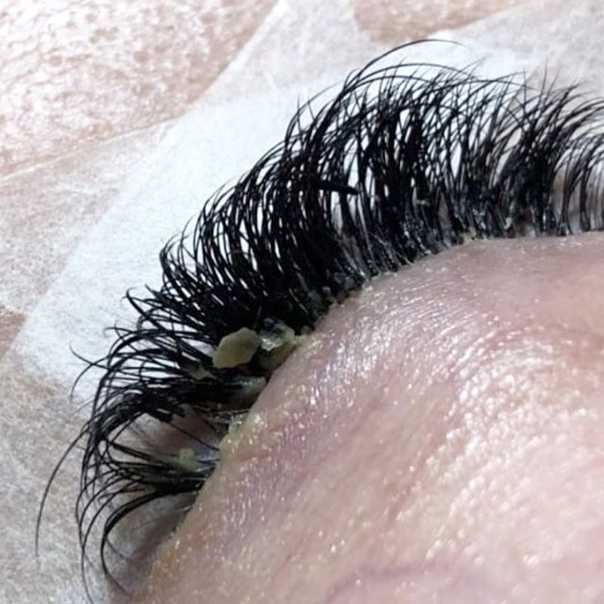 Лечение комплексное, включает в себя, как медикаментозную терапию, так и специальные процедуры для очищения кожи, снятия воспаления, зуда и других симптомов заболевания.
Лечение комплексное, включает в себя, как медикаментозную терапию, так и специальные процедуры для очищения кожи, снятия воспаления, зуда и других симптомов заболевания.
Демодекоз глаз | Азнабаев М.Т., Мальханов В.Б., Гумерова Е.И.
Aznabaev M., Malhanov V., Gumerova E.
Authors discuss questions of demodectic eye affections. They reveal information about pathogens, methods of laboratory diagnostics, pathogenesis, microscopic examination, clinical picture and treatment.
Число больных с заболеваниями век и конъюнктивы демодекозной этиологии среди обратившихся в глазные кабинеты поликлиник до настоящего времени остается довольно значительным. При блефаритах и блефароконъюнктивитах Demodex обнаружен у 39–88 % больных, при множественных халязионах, эписклеритах и краевых кератитах – в 64–75% случаев [3, 5, 16, 17, 23]. Актуальность изучения проблемы демодекоза объясняется не только высокой частотой его распространения, но и тем, что существующие методы его лечения не всегда эффективны.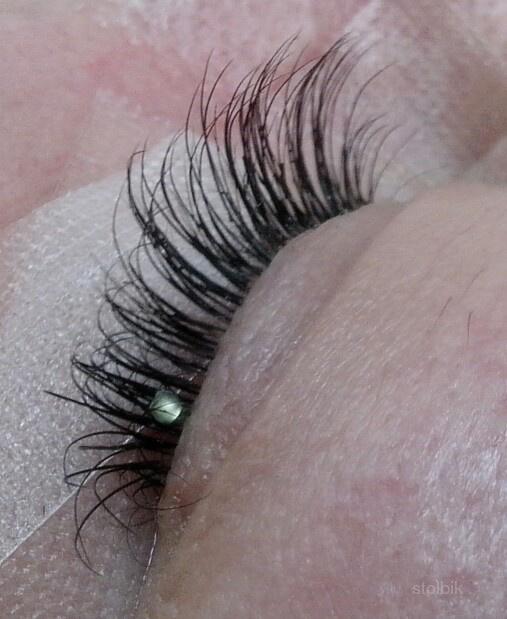
Демодекоз – поражение кожи, вызываемое условно–патогенным паразитом– клещом рода Demodex. Демодекс относится к типу Arthropoda, классу Arachnida, отряду Acariformes, подотряду Trombidiformes, роду Demodex, семейству Demodecidae [4]. Описано 143 вида демодекозных клещей, которые паразитируют на коже различных животных и человека, причем каждый вид и подвид Demodex строго специфичен для своего хозяина (у собак–D.canis, у кошек–D.cfti, у крупнорогатого скота–D.bovis и т.д.) [4].
У человека существует два подвида демодекса, каждый из которых характеризуется своими морфологическими особенностями и местами паразитирования. D.folliculorum обитает в волосяных фолликулах, а D.brevis–в железах, сальных мейбомиевых и Цейса [1, 31].
Клещ D.folliculorum имеет удлиненное тело и достигает размеров 0,27–048 і 0,048–0,064 мм, D.brevis в 2 раза меньше (0,16–0,176 і 0,048 мм) [9, 16, 22].
Скорость передвижения демодекса по поверхности кожи – 8–16 мм/час. Он питается секретом сальных желез, на 60% состоящим из ненасыщенных жирных кислот, и цитоплазмой эпителиальных клеток [30, 37].
Размножение клещей D.folliculorum прекращается вне организма хозяина. При t°+30°, +40° они проявляют максимальную активность, и поэтому обострение демодекоза чаще происходит весной–летом, в период максимальной температуры воздуха, после принятия горячей ванны, длительного нахождения в жарком помещении и т.п. Долгое время они живут в растительном масле, вазелине, косметическом креме. Деготь, креазол, карболовая кислота, хлороформ, эфир убивают их моментально, 96° спирт – через 3–4 мин., 10° спиртовый раствор салициловой кислоты – через 1 мин. [9].
Лабораторная диагностика демодекоза глаз крайне проста, не требует специальной подготовки, возможна в присутствии больного в кабинете врача, осуществляется путем выявления клещей на удаленных ресницах. Материал для исследования помещают на предметное стекло, заливают 10–20% раствором едкой щелочи, бензином, керосином или глицерином, покрывают предметным стеклом и микроскопируют.
Паразитоносительство встречается в 39% случаев: до 11 лет – 3%, 11–20 лет – у 12–29%, 21–40 лет – 30 %, 41–60 лет – 50%, после 60 лет – у 68–100% с одинаковой частотой у мужчин и женщин [5, 16, 17, 23]. По другим данным, на удаленных ресницах клещи обнаружили в возрасте 0–25 лет – у 29% обследованных, 26–50 лет – 53%, 51–90 лет – 67% [24]. Клещи выявлены в фолликулах кожи век в 84% случаев, причем в возрасте старше 70 лет – в 100% [41]. В фолликулах с воспалением демодекс обнаруживали чаще, чем без воспаления (соответственно в 42% и 10% случаев). Степень инвазированности коррелирует с выраженностью паразитарно–аллергического воспаления [22] и наличием жирной себореи [25].
По другим данным, на удаленных ресницах клещи обнаружили в возрасте 0–25 лет – у 29% обследованных, 26–50 лет – 53%, 51–90 лет – 67% [24]. Клещи выявлены в фолликулах кожи век в 84% случаев, причем в возрасте старше 70 лет – в 100% [41]. В фолликулах с воспалением демодекс обнаруживали чаще, чем без воспаления (соответственно в 42% и 10% случаев). Степень инвазированности коррелирует с выраженностью паразитарно–аллергического воспаления [22] и наличием жирной себореи [25].
В ресничных фоликулах век D.folliculorum встречается реже (39%), чем на коже лица [9]. Клещей чаще выявляли на коже нижних век (13%), чем на верхних (8%). 1–2 клеща на 16 ресницах (по 4 ресницы с каждого века) являются обычным состоянием, не требующим лечения, больные при этом жалоб не предъявляют [29, 35]. Считается нормальной численность клещей 0–1, патологической – 3–4 клеща и более на 6 ресницах [37]. Максимально на одной реснице обнаруживали 8, а в препарате – 38 клещей [17].
В результате длительно существующего симбиоза между клещами и хозяином складывается стабильное равновесие (бессимптомное носительство), при котором воздействие паразита уравновешивается механизмами неспецифической резистентности здорового хозяина–носителя [9, 14, 30]. Под влиянием экзо– и эндогенных факторов симбиоз нарушается и возникают клинические проявления офтальмодемодекоза [1, 3, 14, 10, 28, 36]. К экзогенным факторам относятся: обострение демодекоза в теплое время года и воздействие высоких температур, инсоляции, вызывающие усиленное салоотделение; загрязнение окружающей среды; неблагоприятные бытовые и профессиональные условия. Свои особенности имеет патогенез демодекоза, связанный с его обострением после операций на глазном яблоке [5].
Под влиянием экзо– и эндогенных факторов симбиоз нарушается и возникают клинические проявления офтальмодемодекоза [1, 3, 14, 10, 28, 36]. К экзогенным факторам относятся: обострение демодекоза в теплое время года и воздействие высоких температур, инсоляции, вызывающие усиленное салоотделение; загрязнение окружающей среды; неблагоприятные бытовые и профессиональные условия. Свои особенности имеет патогенез демодекоза, связанный с его обострением после операций на глазном яблоке [5].
К эндогенным факторам относятся изменения неспецифической резистентности организма больного в результате заболевания нервной, сосудистой и эндокринной (например, сахарный диабет) систем, желудочно–кишечного тракта и печени, нарушений в обменных процессах, сенсибилизации организма и снижения иммунитета, наличия некорригированной аметропии и очагов хронической фокальной инфекции [11, 25]. В составе микрофлоры больных демодекозом положительные находки бактерий отмечаются чаще, чем у здоровых людей [15, 28, 30, 35], так как демодекс способствует их распространению и размножению, усилению патогенности [7, 18, 35]. В патогенности этого заболевания определенное значение имеют вызываемый демодексом застой кожного секрета и сала и вместе с этим длительная ирритация нервно–рецепторного аппарата сально–волосяных фолликулов, приводящая к дистрофическим изменениям в тканях. Развитие воспаления при демодекозе относится к гиперсенсибилизации IV типа, которая также предрасполагает к аллергическим реакциям на другие антигены, особенно бактериальные [36]. Действие демодекса на конъюнктиву, роговицу и другие оболочки глаза токсико–аллергическое.
В патогенности этого заболевания определенное значение имеют вызываемый демодексом застой кожного секрета и сала и вместе с этим длительная ирритация нервно–рецепторного аппарата сально–волосяных фолликулов, приводящая к дистрофическим изменениям в тканях. Развитие воспаления при демодекозе относится к гиперсенсибилизации IV типа, которая также предрасполагает к аллергическим реакциям на другие антигены, особенно бактериальные [36]. Действие демодекса на конъюнктиву, роговицу и другие оболочки глаза токсико–аллергическое.
Клинико–микроскопические исследования обнаруживают полости волосяных фолликулов кожи век растянутыми, гиперплазию и гиперкератоз, легкий хронический перифоликулит [31, 44]. При хроническом пролиферативном воспалении мейбомиевой железы (халязион), вызванной демодексом, внутренней стенкой гранулемы является полуразрушенная клещем эпителиальная выстилка, наружной – соединительнотканная капсула, инфильтрированная эозинофилами, гистиоцитами и макрофагами [32].
Классификация глазного демодекоза включает бессимптомное носительство демодекса, стертые его формы, демодекозный блефароконъюнктивит (неосложненный, осложненный), эписклерит, кератит, иридоциклит [9, 14]. Глазной демодекоз может протекать как изолировано, так и в сочетании с демодекозом кожи лица и других участков тела. У 15% больных демодекозом кожи обнаружено поражение глаз, у 60% демодекозный блефарит сочетается с демодекозом кожи лица [20, 23], основными элементами которого являются эритема, телеангиэктазии, мелкие папулы и пустулы, крупнопластинчатое шелушение [1]. Демодекс, не являясь причиной розацеа, отягощает его течение, находя благоприятные условия для своего развития [6, 37]. Больные предъявляют жалобы на усталость глаз, зуд ресничного края век и бровей, усиливающийся при действии тепла, пощипывание, жжение, чувство инородного тела или песка в глазах, «ползания мурашек», тяжесть век и вязкое клейкое, «едкое» отделяемое по утрам, скопление пенистого отделяемого в углах глаз в течение дня [20, 22, 23].
Глазной демодекоз может протекать как изолировано, так и в сочетании с демодекозом кожи лица и других участков тела. У 15% больных демодекозом кожи обнаружено поражение глаз, у 60% демодекозный блефарит сочетается с демодекозом кожи лица [20, 23], основными элементами которого являются эритема, телеангиэктазии, мелкие папулы и пустулы, крупнопластинчатое шелушение [1]. Демодекс, не являясь причиной розацеа, отягощает его течение, находя благоприятные условия для своего развития [6, 37]. Больные предъявляют жалобы на усталость глаз, зуд ресничного края век и бровей, усиливающийся при действии тепла, пощипывание, жжение, чувство инородного тела или песка в глазах, «ползания мурашек», тяжесть век и вязкое клейкое, «едкое» отделяемое по утрам, скопление пенистого отделяемого в углах глаз в течение дня [20, 22, 23].
При демодекозном блефароконъюнктивите заболевание протекает по типу сухой или жирной себореи, сопровождается дисфункцей желез мейбомиевых, сальных и Цейса, пара– и гиперкератозом, приводящим к мелкопластинчатому шелушению век (чешуйки и корочки сероватого цвета между ресницами). Кожа краев век слегка гиперемирована, устья мейбомиевых желез расширены, при надавливании и массаже век из них выделяется густое или сливко– или медообразное отделяемое, заметны инфаркты и конкременты мейбомиевых желез. Отмечаются дистрофические изменения ресниц: шейки луковиц ресниц истончены, их стержни имеют чешуйчатые неровности, шероховатости, участки депигментации, муфтообразные утолщения у корня, состоящие из липидов и кератина [5, 16]. Заметны мелкие гнойнички по свободному краю век и множественные папиломы на коже между ресницами, телеангиэктазии.
Кожа краев век слегка гиперемирована, устья мейбомиевых желез расширены, при надавливании и массаже век из них выделяется густое или сливко– или медообразное отделяемое, заметны инфаркты и конкременты мейбомиевых желез. Отмечаются дистрофические изменения ресниц: шейки луковиц ресниц истончены, их стержни имеют чешуйчатые неровности, шероховатости, участки депигментации, муфтообразные утолщения у корня, состоящие из липидов и кератина [5, 16]. Заметны мелкие гнойнички по свободному краю век и множественные папиломы на коже между ресницами, телеангиэктазии.
Может быть скудное, чаще пенистое, слизистое отделяемое из конъюнктивальной полости, легкая гиперемия и шероховатость конъюнктивы век, разрыхленность нижних переходных складок, слабая фолликулярная или папиллярная гипертрофия [3, 10, 14]. В результате нарушения секреторной функции мейбомиевых желез уменьшается липидный слой прекорнеальной слезной пленки, усиливается ее испаряемость, что ведет к развитию синдрома «сухого глаза» [8].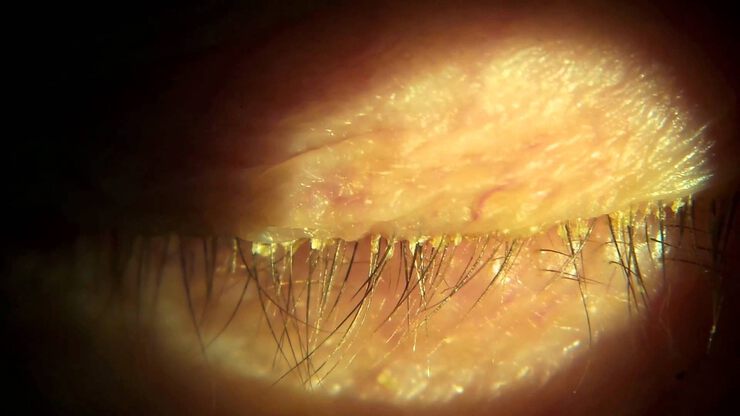 При этом в поверхностных слоях роговицы отмечают трофические нарушения и снижение ее чувствительности. Эписклериты и кератиты наблюдаются у 1,9–20% больных демодекозом глаз [14]. Кроме того, демодекс отягощает течение кератита при другой его этиологии [9].
При этом в поверхностных слоях роговицы отмечают трофические нарушения и снижение ее чувствительности. Эписклериты и кератиты наблюдаются у 1,9–20% больных демодекозом глаз [14]. Кроме того, демодекс отягощает течение кератита при другой его этиологии [9].
Для демодекоза характерно редкое вовлечение в воспалительный процесс сосудистой оболочки. При этом передний увеит имеет вялое безболезненное течение с формированием на задней поверхности роговицы необильных, но иногда очень крупных плоских преципитатов. Радужка мало изменяется, зрачки подвижные, задних синехий почти никогда не образуется [14, 27, 38 ].
Лечение демодекоза длительное, 4–6 недель, проводится одновременно с лечением демодекоза лица у дерматолога. К местным акарицидным этиотропным препаратам относятся: 1–2% желтая ртутная мазь и цинкихтиоловая мазь. Применение желтой ртутной мази в связи с кератотоксичностью не превышает 4 недели, она противопоказана при беременности [35]. В дерматологии применяются препараты серы, деготь, ихтиол, бензил–бензоат, 1% перметрин, амитразол, 1% линдан, 10% кротамитон (Юракс) [10, 30, 33, 39]. Главной проблемой акрицидных препаратов является их токсичность [30]. При лечении демодекоза глаза используются также антихолинэстеразные средства (холиномиметики), применяемые для лечения глаукомы: физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен. Они парализуют мускулатуру клещей благодаря мускарино– и никотиноподобному действию [16, 38]. Смазывание краев век 4% гелем пилокарпина или обработка их тонким банничком, смоченным 1,5–3% р–ром карбохола [19, 25, 38] также парализует мускулатуру клещей [34]
Главной проблемой акрицидных препаратов является их токсичность [30]. При лечении демодекоза глаза используются также антихолинэстеразные средства (холиномиметики), применяемые для лечения глаукомы: физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен. Они парализуют мускулатуру клещей благодаря мускарино– и никотиноподобному действию [16, 38]. Смазывание краев век 4% гелем пилокарпина или обработка их тонким банничком, смоченным 1,5–3% р–ром карбохола [19, 25, 38] также парализует мускулатуру клещей [34]
Хорошие результаты получены при применении мази или геля 2% метронидазола (Клион, Метрогил), обладающего действием на неспецифическую резистентность организма и влияющего на клеточно–опосредованный иммунитет [13, 20, 21, 33, 37, 42, 43]. Есть предположение об антипаразитарном действии и метронидазола [2, 13]. Метронидазол применяется преимущественно местно (0,75–1–2% гель) [37, 38, 42, 43]. Системное его использование рекомендуется при осложненном или рецидивирующем демодекозе (2 раза в день по 0,25 в течение 10 дней или два двухнедельных курса с трехнедельным интервалом) [11, 20, 21]. Любая мазь ввиду вязкости мазевой основы затрудняет передвижение и размножение клещей. Мази кортикостероидов снижают местный иммунитет и ведут к повышению их численности [35]. В случае присоединения вторичной инфекции необходима местная антибактериальная терапия [5, 20].
Любая мазь ввиду вязкости мазевой основы затрудняет передвижение и размножение клещей. Мази кортикостероидов снижают местный иммунитет и ведут к повышению их численности [35]. В случае присоединения вторичной инфекции необходима местная антибактериальная терапия [5, 20].
Симптоматическое лечение включает: глазные капли цинка сульфата в борной кислоте, щелочные капли, десенсибилизирующие средства, короткие курсы кортикоидсодержащих капель (дексон, софрадекс, эубетал), пренацид (при выраженном аллергическом компоненте), препараты искусственной слезы при синдроме «сухого» глаза, обработку краев век р–ром димексида, водным настоем пижмы, спиртовой настойкой полыни [3, 5, 12, 21], массаж век при дисфункции мейбомиевых желез, Д’Арсонваль, магнитотерапию, электрофорез на веки с димедролом, цинка сульфатом, 2% CaCl2, 3%KI [9,14]. Важное значение имеет проведение системной терапии сопутствующих заболеваний желудочно–кишечного тракта и печени, коррекция иммунологических и обменных нарушений, санация очагов хронической инфекции, лечение себореи, оптическая коррекция аметропии.
После основного курса лечения – втирание репейного масла в края век 1,5–3 месяца для стимуляции роста ресниц [19]. Период ремиссии длится от 3 месяцев до года, в зависимости от типа кожи, возраста, наличия сопутствующей соматической патологии [20]. У 10 % лечившихся больных отмечаются рецидивы, чаще из–за неполного курса лечения [12].
Литература
1. Акбулатова Л.Х. // Вестник дерматологии и венерологии. – 1966. – №12.– С. 57–61.
2. Бабаянц Р.С., Ильинская А.В., Громова С.А. // Вестник дерматологии. –1983. – №1. – С.13–17.
3. Березнюк Л.Г., Сакович В.К., Татаринова В.В. // Офтальмологический журнал.– 1995. – №3. – С.186–187.
4. Василевич Ф.И., Ларионов С.В. Демодекоз животных. – М., 2001. –254 с.
5. Васильева А.М., Чемоданова Л.Е. // Офтальмологический журнал. – 1979. №1.– С. 40–42.
6. Глухенький Б.Т., Сницаренко О.В. // Врачебное дело. – 1984. – №2. – С.94–96.
7. Жаксиликова Р.Д. // Бюллетень АН Казахстана. – 1992. – № 4. – С.84–88.
– 1992. – № 4. – С.84–88.
8. Завьялова Н.А., Васильева А.М., Кочетова Л.Е. // Офтальмологический журнал. – 1988. – №5. – С.271–275.
9. Зацепина Н.Д., Майчук Ю.Ф., Семенова Г.Я. Поражение глаз при демодикозе: метод. Рекомендации. – М.,1983. – 17с.
10. Ильин И.И., Лоскутов И.А. // Вестник дерматологии и венерологии. – 1992. – №2.– С.50–52.
11. Колущинская Р.Ф., Колущинская П,В., Ковалева Н.А. и др. // Материалы юбилейной научно–практической конференции: 75–летний юбилей Омской клинической офтальмологической больницы. Сб. статей. Омск. – 1997. – Вып. 3. – С.142–144.
12. Кукса В.Д. // Офтальмологический журнал. – 1976. – №3. – С.163–166.
13. Липец М.Е., Прокофьева Н.М., Шибаева Л.Н., Разина Л.Г. // Вестник дерматологии и венерологии. – 1984. – №1. – С.63–66.
14. Майчук Ю.Ф. Паразитарные заболевания глаз. – М., Мед. – 1988. – С 221–244.
15. Москаленко ЮА., Пархоменко М.Б. // Вестник дерматологии и венерологии. – 1983. – № 3. – С.10–12.
– № 3. – С.10–12.
16. Парпаров А,Б., Величко М.А., Жилина Г.С. // Офтальмологический журнал.– 1988. – №5. – С.278–279.
17. Примаков Ф.Д. // Офтальмологический журнал. – 1987. – №3. – С.120–121.
18. Солнцева В.К, Быков А.С.,ВоробьевА.А.,Матюшкина А.П., Корн М.Я. // Медицинская паразитология и паразитарные болезни. – 2001. – №2. – С.23–25.
19. Сомов Е.Е., Кононов В.И., Прозорнов Л.П. // Офтальмологический журнал. – 2001. – № 4.– С.70–72.
20. Тодор Г.Ю., Завгородняя В.П., Чеибер З.Т. и др. // Офтальмологический журнал. –1990. – №7. – С.443–445.
21. Хамаганова И.В. // Вестник дерматологии и венерологии. – 1992. – №5. –С.36–38.
22. Чуистова И.П., Шеремет Н.А., ЯрмакТ.Д. // Офтальмологический журнал.– 1985. – №3. – С.174–176.
23. Чуистова И.П., Шеремет Н.А., ЯрмакТ.Д. // Офтальмологический журнал.– 1985. – №4. – С.250–252.
24. Эфрон Н. Глаз.–1999. – №2. – С.19–27.
25. Basta–Jzbajasjac A., Marinovjac T. , Dobrjac I., Bolanjaca– Bumber S., Senjacar // J. Acta Med Croatica. – 1992. – Vol. 46, N 2. – P.119–23.
, Dobrjac I., Bolanjaca– Bumber S., Senjacar // J. Acta Med Croatica. – 1992. – Vol. 46, N 2. – P.119–23.
26. Borgmann R. J. // Int. J. Technol.Assess. Health. Care. – 1992. – Vol. 8, N4. –P.566–572
27. Browing D.J., Proia A.D. // J.Ophthalm.–1986. – Vol.31. – P.145–158
28. Clifford GW, Fulk GW. // J. Med. Entomol. – 1990. – Vol.27, N 4. – 467–470.
29. Coston T.O. In: Fracunfelder F.T., Rou F.H., Hrsg. Current ocular theraty. – 1980. – Philadelphia, london, Toronto: W.B. Saunders company.
30. Demler M., de Kaspar H.M. // J. Ophthalmol. – 1997. – Vol. 94, N3. – P. 191–193.
31. English FP, Nutting WB. // Am. J. Ophthalmol. –1981.– Vol. 91, N3. – P. 362–72.
32. Farina M.C., Regena L., Martin L. // Br. J. Dermatol. – 1998. –Vol.138. – P. 901–903.
33. Forton E., Seys B., Marchal J.L., Song A.M. // Br. J. Dermatol. –1998. – Vol. 138. – P.461–466.
34. Fulk G.W., Murphy B., Robins M.D. // Optom. Vis. Sci. –1996.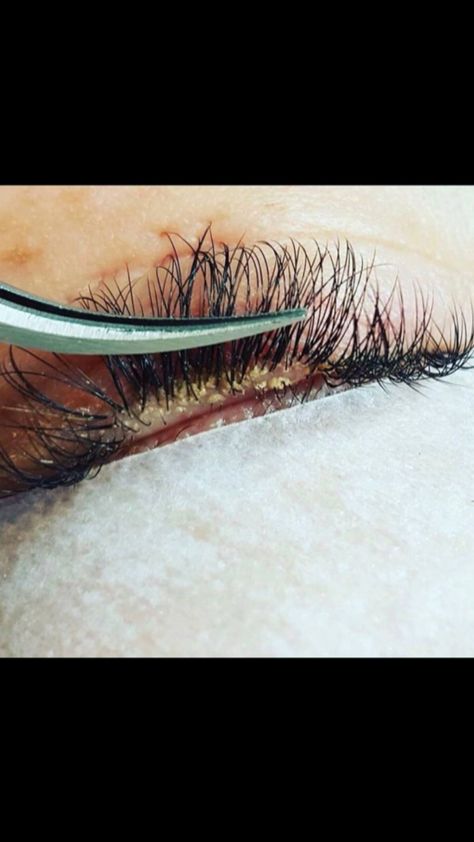 – Vol.73, N12. – P. 742–745.
– Vol.73, N12. – P. 742–745.
35. Fulk G.W., Clifford C. // J Am Optom Assoc.– 1990. – Vol. 61, N8. – P. 637–639.
36. Hoang–Xuan., Rodriguez A., Zaltas M.M. Rice B.F., Foster C.F. // Ophthalmology. – 1990. – Vol. 97, N11. – P. 1468–1475.
37. Hoekzema R., Hulsebosch H.J., Bos J.D. // Br. J. Dermatol. – 1995. – Vol. 133, N2. – P. 294–299.
38. Huismans H. // Klin Monatsbl Augenheilkd. – 1988. – Vol.193, N3. – P. 304–306.
39. Junk A.K., Lucask A., Kampik A. // Klin. Monatbl. Augenheilkd. – 1998. – Vol. 213. – P. 48–50.
40. Kright A., Virkers C.F.H. // Br. J. Dermatol. – 1975. – Vol. 93. – P. 577–580
41. Norn M.S. Acta Ophthalmol. (Copenh) 1982. – Vol. 60, N4. – P. 575–583.
42. Pallotta S., Cianchini G., Martelloni E., Ferranti G., Girardelli C.R., Di Lella G., Puddu P. // Eur. J. Dermatol. –1998. – Vol. 8, N3. – P.191–192.
43. Patrizi A., Neri I., Chieregato C., Misciali M. // Dermatology – 1997. – Vol. 195, N30. – P.239–242.
195, N30. – P.239–242.
44. Roth A.M. Ann. // Ophthalmol. – 1979. – Vol. 11, N1. – P.37–40.
Ресничные клещи: симптомы, причины и методы лечения
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Ресничные клещи вызываются двумя типами клещей Demodex. Они питаются отмершими клетками кожи. Общие симптомы включают зуд, покраснение и жжение вокруг ресниц. Хорошая гигиена глаз может помочь предотвратить появление клещей.
Ресничные клещи вызываются двумя типами Demodex клещей. Эти два типа называются Demodex folliculorum и Demodex brevis. Оба вида клещей микроскопические, поэтому невооруженным глазом их не разглядишь. Они естественно распространены в ваших волосяных фолликулах, где они питаются мертвыми клетками кожи.
D. folliculorum чаще всего поражает ресницы. Эти типы клещей питаются омертвевшими клетками кожи вокруг ресниц, а также в других областях глаза, например, на веках.
У каждого есть небольшое количество этих клещей, но они все же могут передаваться между людьми и животными при тесном контакте. Клещи также могут стать проблемой в больших количествах, что может вызвать дальнейшие проблемы с кожей. Они также могут усугубить ранее существовавшие кожные заболевания.
Поскольку ресничные клещи не видны, вы не сможете самостоятельно диагностировать их наличие. Главное – записаться на прием к врачу, если вы испытываете возможные симптомы вспышки клеща вокруг глаз. Читайте дальше, чтобы узнать, как это выглядит и на что похоже.
Симптомы клещей Demodex на ресницах могут включать:
- зуд в ресницах и окружающей коже
- чешуйчатые, огрубевшие участки кожи
- покраснение вокруг глаз
- ощущение жжения в глазах
- ухудшение кожных симптомов или обострений, таких как розацеа и экзема (дерматит)
Прогрессирующие симптомы могут вызвать воспаление глаз (блефарит). Это может вызвать другие симптомы, такие как твердые ресницы, липкие глаза и частое моргание. Со временем блефарит также может привести к аномалиям роста ресниц.
Со временем блефарит также может привести к аномалиям роста ресниц.
Тем не менее, симптомы ресничного клеща, как правило, возникают только в том случае, если у вас уже есть основное кожное заболевание или , если у вас большое заражение. В легких случаях реснитчатый клещ не вызывает никаких заметных симптомов.
Демодекс также тесно связан с розацеа. По данным Национального общества розацеа, у людей с розацеа примерно в 18 раз больше клещей D. folliculorum по сравнению с теми, у кого розацеа нет.
Некоторые эксперты даже считают клещей непосредственной причиной розацеа. В любом случае Demodex может привести к ухудшению симптомов розацеа у пострадавших.
Клещи Demodex встречаются в природе. Тем не менее, их может быть больше, особенно если у вас розацеа. Кожные клещи в настоящее время исследуются как причина розацеа.
Другими потенциальными причинами вспышек ресничного клеща являются другие кожные заболевания, такие как дерматит, воспалительные угри и алопеция. Кожные инфекции, ослабленная иммунная система и ВИЧ также связаны с клещами Demodex .
Кожные инфекции, ослабленная иммунная система и ВИЧ также связаны с клещами Demodex .
Эти клещи могут быть заразными. Ресничные клещи могут распространяться от контакта с другими людьми, у которых они есть. Это может быть результатом тесного контакта с кем-то, у кого есть клещи на ресницах или коже.
Вам также, вероятно, говорили никогда не делиться косметикой для глаз. Этот совет особенно актуален в отношении ресничных клещей, так как они могут распространяться через тушь, щеточки для ресниц и другие косметические средства, используемые вокруг области ресниц.
Прежде чем начать лечение ресничного клеща, вам сначала нужно обратиться к врачу для постановки правильного диагноза. Это делается с помощью небольшой биопсии, при которой ваши ресницы слегка соскабливаются, чтобы собрать образец масел, тканей и возможных экзоскелетов клещей.
Затем образец исследуют под микроскопом, так как клещи не видны невооруженным глазом.
Если ваш врач диагностирует у вас заражение ресницным клещом, он назначит лечебную мазь, которая поможет задержать клещей и предотвратить их распространение и откладывание яиц. Кроме того, они будут лечить любые основные кожные заболевания.
Кроме того, они будут лечить любые основные кожные заболевания.
Масло чайного дерева может быть еще одним вариантом лечения клещей Demodex в области ресниц.
Одно исследование 2013 года показало, что активный ингредиент терпинен-4-ол убивает Demodex . Вы можете чистить ресницы разбавленным на 50 процентов маслом чайного дерева, которое можно приобрести в аптеке. Клиника Майо рекомендует делать это один раз в неделю.
Купить масло чайного дерева в Интернете.
Ресничные клещи могут стать проблемой, что приведет к другим проблемам с глазами, если заражение выйдет из-под контроля. Хорошая гигиена и уход за глазами могут в первую очередь помочь избежать клещей.
Вы можете помочь предотвратить появление ресничного клеща следующими способами:
- Никогда не пользуйтесь тушью для ресниц или любым другим косметическим средством.
- Используйте только нежирный макияж и косметику.
- Умывайтесь два раза в день, осторожно очищая область вокруг глаз только водой.

- Ежедневно пользуйтесь салфетками для ресниц, особенно если вы пользуетесь косметикой или у вас есть остатки грязи или масла.
- Аккуратно потрите детским шампунем и щеточкой для ресниц по мере необходимости.
Найдите в Интернете салфетки для ресниц, детский шампунь и щеточку для ресниц.
Если вы не видите никаких улучшений, несмотря на медикаментозное лечение и домашние средства, возможно, пришло время обратиться к врачу для дальнейшего обследования. Вы можете записаться на прием к врачу в вашем районе, используя наш инструмент Healthline FindCare.
Вам также следует записаться на прием, если у вас обострится розацеа или экзема. Немедленно позвоните своему врачу, если ваши симптомы влияют на общее качество жизни.
При отсутствии лечения ресничные клещи могут вызывать проблемы со зрением. Они также могут привести к сухости глаз. Вам следует обратиться к врачу, если у вас есть какие-либо изменения в глазах или зрении. Ресничные клещи могут быть лишь одной из причин, которую следует исключить.
Клещи Demodex широко распространены, причем D. folliculorum больше всего поражают ресницы и окружающие области. Хотя наличие этих клещей на коже в умеренных количествах совершенно естественно, заражение может привести к тому, что клещи выйдут из-под контроля, вызывая неприятные симптомы вокруг глаз.
Иногда проблему реснитчатых клещей усугубляют сопутствующие кожные заболевания, в том числе розацеа. Кожные инфекции и неконтролируемая экзема также могут ухудшить ваши симптомы, а также привести к заражению в будущем.
При раннем обнаружении клещи Demodex легко поддаются лечению. Если у вас розацеа, вам может потребоваться регулярное обследование на наличие клещей. Как правило, вы должны обратиться к врачу в случае появления каких-либо новых или ухудшающихся симптомов.
Ресничные клещи: симптомы, причины и методы лечения
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Вот наш процесс.
Ресничные клещи вызываются двумя типами клещей Demodex. Они питаются отмершими клетками кожи. Общие симптомы включают зуд, покраснение и жжение вокруг ресниц. Хорошая гигиена глаз может помочь предотвратить появление клещей.
Ресничные клещи вызываются двумя типами клещей Demodex . Эти два типа называются Demodex folliculorum 9.0008 и Короткий демодекс. Оба вида клещей микроскопические, поэтому невооруженным глазом их не разглядишь. Они естественно распространены в ваших волосяных фолликулах, где они питаются мертвыми клетками кожи.
D. folliculorum чаще всего поражает ресницы. Эти типы клещей питаются омертвевшими клетками кожи вокруг ресниц, а также в других областях глаза, например, на веках.
У каждого есть небольшое количество этих клещей, но они все же могут передаваться между людьми и животными при тесном контакте. Клещи также могут стать проблемой в больших количествах, что может вызвать дальнейшие проблемы с кожей. Они также могут усугубить ранее существовавшие кожные заболевания.
Они также могут усугубить ранее существовавшие кожные заболевания.
Поскольку ресничные клещи не видны, вы не сможете самостоятельно диагностировать их наличие. Главное – записаться на прием к врачу, если вы испытываете возможные симптомы вспышки клеща вокруг глаз. Читайте дальше, чтобы узнать, как это выглядит и на что похоже.
Симптомы клещей Demodex на ресницах могут включать:
- зуд в ресницах и окружающей коже
- чешуйчатые, огрубевшие участки кожи
- покраснение вокруг глаз
- ощущение жжения в глазах
- ухудшение кожных симптомов или обострений, таких как розацеа и экзема (дерматит)
Прогрессирующие симптомы могут вызвать воспаление глаз (блефарит). Это может вызвать другие симптомы, такие как твердые ресницы, липкие глаза и частое моргание. Со временем блефарит также может привести к аномалиям роста ресниц.
Тем не менее, симптомы ресничного клеща, как правило, возникают только в том случае, если у вас уже есть основное кожное заболевание или , если у вас большое заражение. В легких случаях реснитчатый клещ не вызывает никаких заметных симптомов.
В легких случаях реснитчатый клещ не вызывает никаких заметных симптомов.
Демодекс также тесно связан с розацеа. По данным Национального общества розацеа, у людей с розацеа примерно в 18 раз больше клещей D. folliculorum по сравнению с теми, у кого розацеа нет.
Некоторые эксперты даже считают клещей непосредственной причиной розацеа. В любом случае Demodex может привести к ухудшению симптомов розацеа у пострадавших.
Клещи Demodex встречаются в природе. Тем не менее, их может быть больше, особенно если у вас розацеа. Кожные клещи в настоящее время исследуются как причина розацеа.
Другими потенциальными причинами вспышек ресничного клеща являются другие кожные заболевания, такие как дерматит, воспалительные угри и алопеция. Кожные инфекции, ослабленная иммунная система и ВИЧ также связаны с клещами Demodex .
Эти клещи могут быть заразными. Ресничные клещи могут распространяться от контакта с другими людьми, у которых они есть. Это может быть результатом тесного контакта с кем-то, у кого есть клещи на ресницах или коже.
Это может быть результатом тесного контакта с кем-то, у кого есть клещи на ресницах или коже.
Вам также, вероятно, говорили никогда не делиться косметикой для глаз. Этот совет особенно актуален в отношении ресничных клещей, так как они могут распространяться через тушь, щеточки для ресниц и другие косметические средства, используемые вокруг области ресниц.
Прежде чем начать лечение ресничного клеща, вам сначала нужно обратиться к врачу для постановки правильного диагноза. Это делается с помощью небольшой биопсии, при которой ваши ресницы слегка соскабливаются, чтобы собрать образец масел, тканей и возможных экзоскелетов клещей.
Затем образец исследуют под микроскопом, так как клещи не видны невооруженным глазом.
Если ваш врач диагностирует у вас заражение ресницным клещом, он назначит лечебную мазь, которая поможет задержать клещей и предотвратить их распространение и откладывание яиц. Кроме того, они будут лечить любые основные кожные заболевания.
Масло чайного дерева может быть еще одним вариантом лечения клещей Demodex в области ресниц.
Одно исследование 2013 года показало, что активный ингредиент терпинен-4-ол убивает Demodex . Вы можете чистить ресницы разбавленным на 50 процентов маслом чайного дерева, которое можно приобрести в аптеке. Клиника Майо рекомендует делать это один раз в неделю.
Купить масло чайного дерева в Интернете.
Ресничные клещи могут стать проблемой, что приведет к другим проблемам с глазами, если заражение выйдет из-под контроля. Хорошая гигиена и уход за глазами могут в первую очередь помочь избежать клещей.
Вы можете помочь предотвратить появление ресничного клеща следующими способами:
- Никогда не пользуйтесь тушью для ресниц или любым другим косметическим средством.
- Используйте только нежирный макияж и косметику.
- Умывайтесь два раза в день, осторожно очищая область вокруг глаз только водой.
- Ежедневно пользуйтесь салфетками для ресниц, особенно если вы пользуетесь косметикой или у вас есть остатки грязи или масла.

- Аккуратно потрите детским шампунем и щеточкой для ресниц по мере необходимости.
Найдите в Интернете салфетки для ресниц, детский шампунь и щеточку для ресниц.
Если вы не видите никаких улучшений, несмотря на медикаментозное лечение и домашние средства, возможно, пришло время обратиться к врачу для дальнейшего обследования. Вы можете записаться на прием к врачу в вашем районе, используя наш инструмент Healthline FindCare.
Вам также следует записаться на прием, если у вас обострится розацеа или экзема. Немедленно позвоните своему врачу, если ваши симптомы влияют на общее качество жизни.
При отсутствии лечения ресничные клещи могут вызывать проблемы со зрением. Они также могут привести к сухости глаз. Вам следует обратиться к врачу, если у вас есть какие-либо изменения в глазах или зрении. Ресничные клещи могут быть лишь одной из причин, которую следует исключить.
Клещи Demodex широко распространены, причем D. folliculorum больше всего поражают ресницы и окружающие области.


 Пациенту не помешают теплые компрессы.Температура их должна быть в пределах 50-60 градусов, компресс должен находиться на веке не менее 2-3 минут. Он способствует улучшению проходимости протоков желез, выходу секрета в область глаза и очищению века.
Пациенту не помешают теплые компрессы.Температура их должна быть в пределах 50-60 градусов, компресс должен находиться на веке не менее 2-3 минут. Он способствует улучшению проходимости протоков желез, выходу секрета в область глаза и очищению века.


