Содержание
Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации
Это исследование, называемое также «мазок на флору», позволяет определить состав микрофлоры мочеполовых органов женщины (уретры, влагалища и цервикального канала), количество лейкоцитов, эпителия и их соотношение, количество слизи и морфологический тип бактерий, а также выявить ряд специфических возбудителей, таких как грибы рода Candida, трихомонады и гонококки.
Синонимы русские
Исследование на микробиоценоз влагалища с микроскопией, урогенитальный мазок на микрофлору.
Синонимы английские
Gram’s Stain. Bacterioscopic examination of smears (vaginal, cervical, urethral).
Метод исследования
Микроскопия.
Какой биоматериал можно использовать для исследования?
Мазок из половых путей женщины.
Как правильно подготовиться к исследованию?
Женщинам рекомендуется сдавать анализ до менструации или через 2-3 дня после ее окончания.
Общая информация об исследовании
В состав нормальной микрофлоры мочеполовых органов женщины входит около 40 видов бактерий. Доминирующими микроорганизмами у женщин репродуктивного возраста являются молочнокислые бактерии (лактобактерии), которые составляют 95-98 % всей микрофлоры влагалища. За счет продукции перекиси водорода и молочной кислоты лактобактерии подавляют размножение патогенных микроорганизмов и создают кислую реакцию среды (pH = 3,8-4,5). Остальная часть нормальной микрофлоры представлена стафилококками, коринебактериями, клебсиеллами, кишечной палочкой, гарднереллами и анаэробами (бактероидами, превотеллами, микрококками, вибрионами рода Mobilincus, энтерококками, пептококками, пептострептококками, вейлонеллами, клостридиями, эубактериями, кампилобактером, фузобактериями и др.). В небольшом количестве могут встречаться дрожжеподобные грибы рода Candida. Если лактобацилл становится меньше, нарушается баланс микрофлоры и увеличивается количество условно-патогенных микроорганизмов (стрептококков, стафилококков, кишечной палочки и т. д.), что может приводить к дисбиозу. Дисбиоз влагалища грозит воспалением матки и ее придатков, бесплодием, внематочной беременностью, выкидышем, рождением недоношенного ребенка. К его развитию приводит несоблюдение правил личной гигиены, гормональные нарушения (недостаток эстрогенов), нарушение обмена веществ, прием антибиотиков широкого спектра действия.
д.), что может приводить к дисбиозу. Дисбиоз влагалища грозит воспалением матки и ее придатков, бесплодием, внематочной беременностью, выкидышем, рождением недоношенного ребенка. К его развитию приводит несоблюдение правил личной гигиены, гормональные нарушения (недостаток эстрогенов), нарушение обмена веществ, прием антибиотиков широкого спектра действия.
Микроскопическое исследование мазка у женщин позволяет полуколичественно оценить общую микробную обсемененность, состояние эпителия влагалища, наличие и выраженность воспаления (по лейкоцитарной реакции), состав микрофлоры, а также выявить молочницу, трихомониаз и гонорею. Этот метод является «золотым стандартом» для диагностики бактериального вагиноза (чувствительность – 100 %). Норма мазка на флору определяется следующими показателями:
- должен присутствовать плоский эпителий, его отсутствие может быть связано с атрофией эпителиальных клеток, с недостатком эстрогенов или избытком мужских половых гормонов,
- количество лейкоцитов не должно превышать 15 в поле зрения, его увеличение указывает на воспалительный процесс,
- слизь,
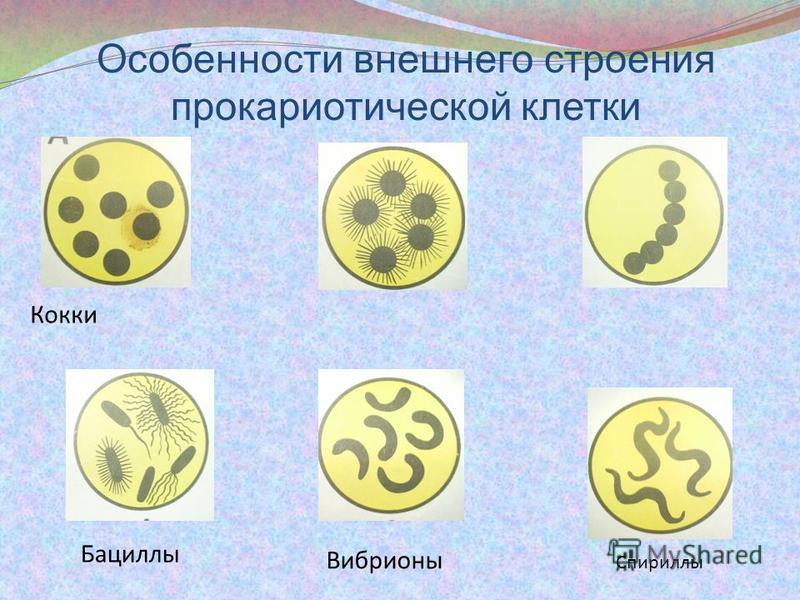
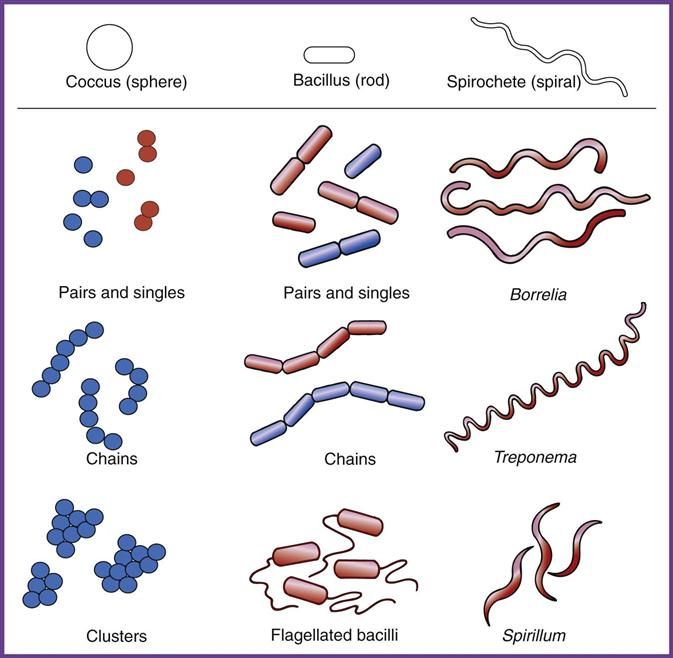
- палочки (бациллы) в мазке составляют нормальную микрофлору влагалища,
- кокки и диплококки – выявление грамотрицательных диплококков в мазке свидетельствует о гонорее,
- «ключевые», или атипичные, клетки характерны для дисбактериоза влагалища,
- споры или мицелий грибов свидетельствует о кандидозе (молочнице),
- наличие подвижных бактерий в нативном мазке (трихомонад) характерно для трихомониаза,
- эритроциты выявляются при кровотечениях из матки, эрозиях или новообразованиях.

Для чего используется исследование?
- Чтобы оценить состав микрофлоры мочеполовой системы.
- Для диагностики бактериального вагиноза.
- Для выявления некоторых специфических инфекций, передающихся половым путем (кандидоза, трихомониаза, гонореи).
Когда назначается исследование?
- При симптомах дисбиоза или воспалительных заболеваний органов мочеполовой системы.
- При профилактических осмотрах.
Что означают результаты?
Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала).
На основании микроскопической картины выделяют 4 типа микробиоценоза влагалища.
|
Тип микробиоценоза
|
Общая информация об исследовании
|
|
Нормоценоз
|
Доминирование лактобацилл, отсутствие грамотрицательной микрофлоры, спор, мицелия и псевдогифов, наличие единичных лейкоцитов и «чистых» эпителиальных клеток.
|
|
Промежуточный
|
Умеренное или сниженное количество лактобацилл, наличие грамположительных кокков и грамотрицательных палочек, лейкоцитов, моноцитов, макрофагов, эпителиальных клеток. Этот тип мазка на флору часто наблюдается у здоровых женщин и редко сопровождается явными симптомами.
|
|
Дисбиоз
|
Незначительное количество или полное отсутствие лактобацилл, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора, наличие «ключевых» клеток, вариабельное количество лейкоцитов, отсутствие или незавершенность фагоцитоза. Вместе с этим часто обнаруживаются гарднереллы, микоплазмы, уреаплазмы, вибрионы рода Mobiluncus, анаэробные кокки.
|
|
Вагинит
|
Полимикробная картина мазка с большим количеством лейкоцитов, макрофагов, эпителиальных клеток, с выраженным фагоцитозом и практически полным отсутствием лактобацилл.
|
Что может влиять на результат?
Местное применение антисептиков, антибактериальных, противогрибковых и противозачаточных препаратов.
Важные замечания
- Микроскопия отделяемого мочеполовых органов (урогенитального мазка) является «ориентировочным» исследованием. Для точной идентификации возбудителя и определения его чувствительности к антимикробным препаратам выполняют бактериологическое исследование – посев материала с определением чувствительности к антибиотикам.
- В урогенитальном мазке не определяются вирусы, хламидии, микоплазмы и уреаплазмы, поэтому для диагностики инфекций, вызываемых этими микроорганизмами, используют другие методы – полимеразную цепную реакцию или иммуноферментный анализ.
Также рекомендуется
- Candida albicans, ДНК [реал-тайм ПЦР]
- Trichomonas vaginalis, ДНК [реал-тайм ПЦР]
- Neisseria gonorrhoeae, ДНК [реал-тайм ПЦР]
- Ureaplasma species, ДНК количественно [реал-тайм ПЦР]
- Mycoplasma genitalium, ДНК [реал-тайм ПЦР]
- Mycoplasma hominis, ДНК [реал-тайм ПЦР]
- Chlamydia trachomatis, ДНК [реал-тайм ПЦР]
- Herpes Simplex Virus 1/2, ДНК [реал-тайм ПЦР]
Кто назначает исследование?
Акушер-гинеколог, венеролог.
Литература
- Chernecky C.C. Laboratory Tests and Diagnostic Procedures / C.C. Chernecky, B.J. Berger ; 5th ed. – Saunders Elsevier, 2008. – 1232 p.
- Oxford handbook of genitourinary medicine, HIV, and Aids / R. Pattman [et al.] (Eds) ; 1st edition. – USA : Oxford University Press, 2005 – 580 p.
- Байрамова Г.Р. Бактериальный вагиноз / Г.Р. Байрамова // Гинекология. – 2001. – Т. 3, № 2. – С. 52-54.
- Тихомиров А.Л. Оптимизация лечения бактериального вагиноза / А.Л. Тихомиров, Ч.Г. Олейник // Consilium-medicum. – 2005. – Т. 7, № 7. – C. 545-550.
- Гинекология. Национальное руководство / под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина. – М : ГЭОТАР-Медиа, 2009. – 1150 с.
- Анкирская А.С. Бактериальный вагиноз: особенности клинического течения, диагностика и лечение / Анкирская А.С., Прилепская В.Н., Байрамова Г.В., Муравьева В.В. // Рус. мед. журнал. – 1998. – № 5. – С. 25-29.
- Савичева А.
 М. Микробиологическая диагностика инфекций, передаваемых половым путем / А.М. Савичева // Consilium-medicum. – 2007. – Т. 9, № 6. – C. 38-43.
М. Микробиологическая диагностика инфекций, передаваемых половым путем / А.М. Савичева // Consilium-medicum. – 2007. – Т. 9, № 6. – C. 38-43. - Савичева А.М. Лабораторная диагностика и терапия репродуктивно значимых инфекций / А.М. Савичева // Леч. врач. – 2008. – № 3. – C. 50-54.
Микроскопическое исследование мазка из уретры у мужчин сдать в Москве по доступной цене
Микрофлора мужчин значительно отличается от микрофлоры женщин, что, конечно, связано c различным строением половых путей. Особое значение имеет тот факт, что мужская половая система одновременно является мочевыделительной, поэтому биоценоз уретры зависит от множества факторов.
Обращение мужчин к урологу в большинстве случаев связано с наличием жалоб: жжение при мочеиспускании, дискомфорт, зуд, появление патологических выделений. К сожалению, планово к урологу, андрологу обращаются единицы. Также, к большому сожалению, существует неверное представление о том, что обследование партнерши одновременно подразумевает исключение таких же возбудителей у партнера. Очень часто на приеме у гинеколога женщины просят одновременно посоветовать препараты для лечения партнера, учитывая лишь результаты проведенного гинекологического обследования. Мы еще раз обращаем внимание на тот факт, что микрофлора мужчин и женщин абсолютно разная, и единственное, что может одновременно присутствовать у обоих партнеров — это инфекции, передаваемые половым путем.
Очень часто на приеме у гинеколога женщины просят одновременно посоветовать препараты для лечения партнера, учитывая лишь результаты проведенного гинекологического обследования. Мы еще раз обращаем внимание на тот факт, что микрофлора мужчин и женщин абсолютно разная, и единственное, что может одновременно присутствовать у обоих партнеров — это инфекции, передаваемые половым путем.
Микроскопическое исследование мазка из уретры помогает исключить наличие воспаления и лишь некоторых инфекций. Оно представляет собой оценку полученного материала из уретры после предварительного окрашивания мазка. Следует понимать, что данное исследование позволяет оценить лишь некоторые параметры, а именно:
- Наличие лейкоцитов. Это клетки воспаления, которые в небольшом количестве могут быть, но при превышении нормы свидетельствуют о некой инфекции, которая стала причиной воспалительной реакции.
- Эритроциты в норме не обнаруживаются, но их присутствие возможно при наличии заболеваний мочеполовой системы, а также при нарушении правил забора материала (например, мазок получен при помощи цитощетки).

- Слизь и эпителиальные клетки являются нормальными составляющими и отражают процессы регенерации клеток, при этом в мазке они могут присутствовать в небольшом количестве.
- Морфотипы, то есть форма и количество обнаруженных бактерий. У мужчин преобладают кокки, в отличие от женщин, у которых в норме преобладают палочки.
- Инфекции, которые можно исключить при проведении данного анализа: трихоманиаз, гонорея и кандидоз. Следует обратить внимание, что микроскопическое исследование не может рассматриваться как абсолютная диагностика данных инфекций, так как не происходит оценка наличия ДНК возбудителя, а оценивают лишь косвенные признаки бактерий — форма, подвижность.
Основная цель обычно — исключить воспаление уретры. Но при повышенном количестве лейкоцитов и отсутствии перечисленных выше инфекций (трихоманиаз, гонорея, молочница), говорить о возбудителе невозможно. По наличию большого количества кокков, что также указывает на развитие воспалительной реакции, также нельзя определить конкретную флору. При этом не стоит забывать, что микрофлора уретры представлена по большей части эпидермальным стафилококком, который относится к условно-патогенной флоре, но в определенных условиях может чрезмерно расти и приводить к уретриту. Также нормальной микрофлорой уретры является уреаплазма, но ее внутриклеточное существование не позволяет оценить ее количество в мазке на флору, поэтому данный метод исследования может рассматриваться лишь как первоначальный этап. Если выявлены те или иные отклонения от нормы, то потребуется дополнительная диагностика, а именно исследование соскобов из уретры при помощи ПЦР, посев на флору с определением чувствительности к антибиотикам.
При этом не стоит забывать, что микрофлора уретры представлена по большей части эпидермальным стафилококком, который относится к условно-патогенной флоре, но в определенных условиях может чрезмерно расти и приводить к уретриту. Также нормальной микрофлорой уретры является уреаплазма, но ее внутриклеточное существование не позволяет оценить ее количество в мазке на флору, поэтому данный метод исследования может рассматриваться лишь как первоначальный этап. Если выявлены те или иные отклонения от нормы, то потребуется дополнительная диагностика, а именно исследование соскобов из уретры при помощи ПЦР, посев на флору с определением чувствительности к антибиотикам.
Борьба с кокцидиозом кур в небольших стадах летом
Кокцидиоз вызывается простейшими паразитами из рода Eimeria . Эти паразиты специфичны для хозяина, и многие виды занимают определенный сегмент кишечного тракта. Кокцидиоз может быть одним из наиболее распространенных заболеваний, поражающих небольшие стада во всем мире, вызывая снижение продуктивности и даже смертность. Это заболевание может осложняться бактериальными агентами, такими как Clostridium perfringens . Вакцинация, профилактическое лечение и хорошие методы лечения могут помочь контролировать болезнь.
Это заболевание может осложняться бактериальными агентами, такими как Clostridium perfringens . Вакцинация, профилактическое лечение и хорошие методы лечения могут помочь контролировать болезнь.
Кокцидиоз встречается во всем мире. Это особенно распространено в стадах с высокой плотностью и в стадах, где животные имеют непосредственный контакт со своими фекалиями. Практически каждое стадо домашней птицы, выращенное на подстилке, в той или иной степени поражено кокцидиозом. Птицы любят клевать пол и при этом проглатывают ооциты (яйца паразитов), которые присутствуют в навозе инфицированных птиц. Птицы в приусадебных стайках часто не обеспечены достаточным количеством подстилки в курятнике. Чем чаще животные контактируют с фекалиями, тем больше у них шансов заболеть серьезным кокцидиозом.
После проглатывания паразит проходит сложный жизненный цикл в кишечном тракте, во время которого он размножается и разрушает кишечные клетки. Затем зараженное животное выделяет ооцисты с фекалиями.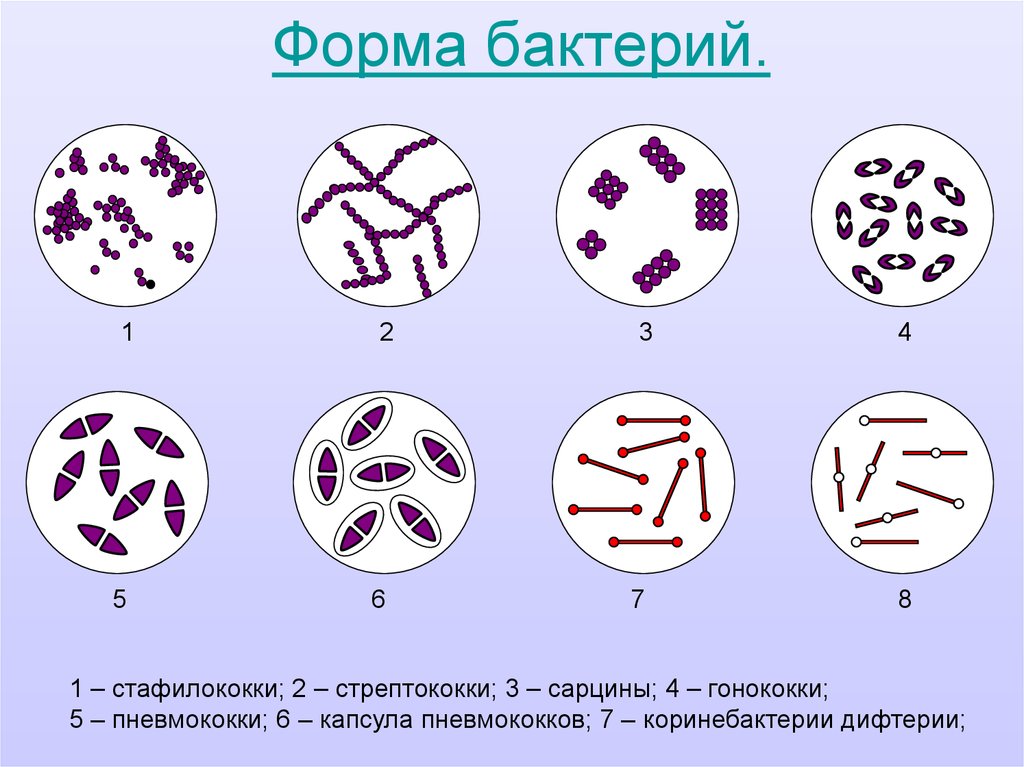 После нескольких кишечных циклов паразита у птиц может развиться стойкий защитный иммунитет, но этот иммунитет специфичен для конкретных видов кокцидий. Вызов другому виду приведет к инфекции и заболеванию, в зависимости от количества съеденных ооцист.
После нескольких кишечных циклов паразита у птиц может развиться стойкий защитный иммунитет, но этот иммунитет специфичен для конкретных видов кокцидий. Вызов другому виду приведет к инфекции и заболеванию, в зависимости от количества съеденных ооцист.
У животных, содержащихся в клетках без контакта с фекалиями, заболевание не развивается. Однако важно отметить, что если животные, содержащиеся в клетках, имеют доступ к навозу (из-за плохой конструкции или отсутствия ухода за клетками), болезнь будет развиваться.
Клинические признаки
При тяжелых инфекциях у птиц может наблюдаться угнетение с взъерошенными перьями. Возможны диарея и обезвоживание. В фекалиях могут присутствовать кровь (рис. 1) и/или слизь от прозрачной до ярко-оранжевой (рис. 2 и 3 соответственно). Кожа пораженных птиц может казаться бледной по сравнению со здоровыми птицами. Масса тела и конверсия корма также могут быть затронуты при тяжелом заражении более патогенными штаммами кокцидий.
Диагностика
Фекальный материал можно сдать в диагностическую лабораторию для животных. Ооцисты хорошо видны под световым микроскопом. Если есть мертвые животные, их также можно отнести в лабораторию. Опытный ветеринарный врач обычно может диагностировать кокцидиоз при визуальном осмотре кишечника.
Ооцисты хорошо видны под световым микроскопом. Если есть мертвые животные, их также можно отнести в лабораторию. Опытный ветеринарный врач обычно может диагностировать кокцидиоз при визуальном осмотре кишечника.
Контроль
Одним из самых простых способов борьбы с кокцидиозом является покупка вакцинированных птиц. Вакцины выдаются в инкубатории в день вылупления. Как только у животных разовьется иммунитет, они будут устойчивы к штаммам кокцидий, использованным в вакцине, которую они получили.
Большинство домашних кур не привиты. В этом случае с болезнью можно справиться, модулируя уровень воздействия паразита. К счастью, для борьбы с кокцидиями у ваших птиц обычно достаточно снижения количества паразитов. Проглатывание нескольких паразитов не представляет проблемы и фактически помогает птицам выработать сильный иммунитет против паразита. Главное – не допустить, чтобы птицы съедали сразу большое количество паразитов, потому что это приведет к заболеванию.
Этого можно достичь с помощью надлежащей практики управления. Плотность птиц и качество подстилки играют очень важную роль в определении паразитарной нагрузки в курятнике. Идеальная плотность птицы зависит от типа кур, которых вы выращиваете, а также от ваших конкретных обстоятельств и настроек. Как правило, плотность поддерживается до тех пор, пока подстилка (подстилка) находится в хорошем состоянии (сухая и пушистая). Если подстилка портится слишком быстро, возможно, у вас плохая установка, которая не поддерживает вашу текущую плотность поголовья. Низкая плотность птиц (> 5 футов 2 птица) предпочтительнее для невакцинированных животных, чтобы свести к минимуму накопление паразитов в подстилке. Делайте все возможное, чтобы держать ваших птиц на толстом, сухом слое подстилки. Это эффективно разбавит фекальный материал, что приведет к уменьшению количества кокцидий, проглоченных во время клевания подстилки.
Плотность птиц и качество подстилки играют очень важную роль в определении паразитарной нагрузки в курятнике. Идеальная плотность птицы зависит от типа кур, которых вы выращиваете, а также от ваших конкретных обстоятельств и настроек. Как правило, плотность поддерживается до тех пор, пока подстилка (подстилка) находится в хорошем состоянии (сухая и пушистая). Если подстилка портится слишком быстро, возможно, у вас плохая установка, которая не поддерживает вашу текущую плотность поголовья. Низкая плотность птиц (> 5 футов 2 птица) предпочтительнее для невакцинированных животных, чтобы свести к минимуму накопление паразитов в подстилке. Делайте все возможное, чтобы держать ваших птиц на толстом, сухом слое подстилки. Это эффективно разбавит фекальный материал, что приведет к уменьшению количества кокцидий, проглоченных во время клевания подстилки.
Влажный наполнитель обычно слипается. Затвердевшая подстилка сохранит фекалии в неразбавленном виде и в прямом контакте с животными.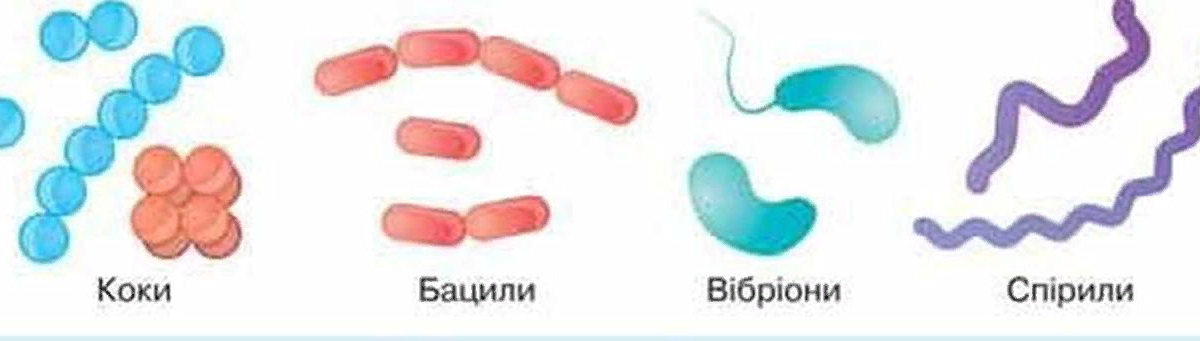 Каждый раз, когда птицы клюют засохший мусор, есть вероятность, что они съедят много паразитов. Два места, где необходимо часто следить за подстилкой, — это кормушки и поилки. Птицы, как правило, проводят в этих местах длительное время, поэтому объем их фекалий в этих местах выше. Летом эта проблема может быть сложной, потому что птицы будут активно пить воду. Рядом с поилками будет проливаться больше воды, а фекалии будут иметь большую влажность (из-за того, что птицы пьют гораздо больше воды в жаркие дни). В небольшом курятнике одним из вариантов является перенос кормушек и поилок в сухое место каждый день или около того. Другая стратегия, более распространенная в средних и крупных хозяйствах, заключается в удалении влажного/спекшегося подстилочного материала и регулярном пополнении его свежим материалом.
Каждый раз, когда птицы клюют засохший мусор, есть вероятность, что они съедят много паразитов. Два места, где необходимо часто следить за подстилкой, — это кормушки и поилки. Птицы, как правило, проводят в этих местах длительное время, поэтому объем их фекалий в этих местах выше. Летом эта проблема может быть сложной, потому что птицы будут активно пить воду. Рядом с поилками будет проливаться больше воды, а фекалии будут иметь большую влажность (из-за того, что птицы пьют гораздо больше воды в жаркие дни). В небольшом курятнике одним из вариантов является перенос кормушек и поилок в сухое место каждый день или около того. Другая стратегия, более распространенная в средних и крупных хозяйствах, заключается в удалении влажного/спекшегося подстилочного материала и регулярном пополнении его свежим материалом.
Лечение
Лечение следует зарезервировать для больных животных. Лечение птиц в неподходящее время (слишком рано или слишком часто) будет препятствовать развитию защитного иммунитета. Не используйте лечебные корма в течение первых 14 дней жизни. При появлении признаков болезни кокцидиоза у птиц после 14-го дня лучше всего проконсультироваться с местным ветеринаром и провести флотационный анализ кала. В качестве альтернативы вы можете заменить обычный стартовый корм лечебным кормом. Корм, содержащий ампролиум, доступен в продаже и может быть приобретен без ветеринарного рецепта. Прочтите этикетку, прикрепленную к пакету с кормом, и убедитесь, что корм содержит ампролиум. Некоторые из «лечебных» кормов содержат продукты, отличные от ампролиума, которые не предназначены для лечения кокцидиоза (например, пробиотики).
Не используйте лечебные корма в течение первых 14 дней жизни. При появлении признаков болезни кокцидиоза у птиц после 14-го дня лучше всего проконсультироваться с местным ветеринаром и провести флотационный анализ кала. В качестве альтернативы вы можете заменить обычный стартовый корм лечебным кормом. Корм, содержащий ампролиум, доступен в продаже и может быть приобретен без ветеринарного рецепта. Прочтите этикетку, прикрепленную к пакету с кормом, и убедитесь, что корм содержит ампролиум. Некоторые из «лечебных» кормов содержат продукты, отличные от ампролиума, которые не предназначены для лечения кокцидиоза (например, пробиотики).
В жаркие дни птицы, как правило, ограничивают потребление корма. По этой причине важно, чтобы животные получали только лечебные корма. Любые другие кормовые добавки уменьшат эффективную дозу ампролиума.
Ссылки
Болезни птицы, 13-е изд. Д. Э. Суэйн. Уайли-Блэквелл.
Руководство по болезням птиц. 7-е изд. Американская ассоциация птичьих патологоанатомов.
Рисунок 1. Фекальный материал со свежей кровью. Фото: доктор Лоренцони
Рисунок 2. Фекалии, смешанные с обильной прозрачной кишечной слизью. Фото предоставлено доктором Лоренцони.
Рисунок 3. Обильная оранжевая слизь в средней части тонкой кишки цыпленка-бройлера. Этот оранжевый материал можно найти в смеси с фекалиями. Фото предоставлено доктором Лоренцони.
Тест на стрептококк: посев из горла (для родителей)
Что это такое
Посев из горла или тест на стрептококк проводится с использованием мазка из горла для выявления присутствия группы А стрептококк бактерии, наиболее частая причина острого фарингита. Эти бактерии также могут вызывать другие инфекции, включая скарлатину, абсцессы и пневмонию.
Образец мазка, взятого с задней стенки глотки, помещают на специальную чашку (культуру), которая позволяет бактериям расти в лаборатории. Конкретный тип инфекции определяют с помощью химических тестов. Если бактерии не растут, культура отрицательна и у человека нет стрептококковой инфекции горла.
Если бактерии не растут, культура отрицательна и у человека нет стрептококковой инфекции горла.
Стрептококковая ангина — это бактериальная инфекция, поражающая заднюю стенку глотки и миндалины, которые раздражаются и опухают, вызывая боль в горле, особенно болезненную при глотании. Также могут присутствовать белые или желтые пятна или налет на горле и миндалинах, а также могут опухать лимфатические узлы по бокам шеи.
Стрептококковая ангина наиболее распространена среди детей школьного возраста. Инфекция может вызвать головные боли, боли в животе, тошноту, рвоту и вялость. Стрептококковая инфекция горла обычно не сопровождается симптомами простуды (такими как чихание, кашель, насморк или заложенность носа).
Хотя симптомы острого фарингита могут исчезнуть в течение нескольких дней без непосредственного лечения, врачи прописывают антибиотики, чтобы предотвратить осложнения, которые могут быть серьезными, например, ревматизм. Прием антибиотиков сокращает время заразности человека.
Почему это делается
Посев из горла может помочь найти причину боли в горле. Часто боль в горле вызывается вирусом, но посев из горла покажет, действительно ли она вызвана стрептококковыми бактериями, что поможет врачам выбрать правильное лечение.
Подготовка
Поощряйте ребенка оставаться неподвижным во время процедуры. Обязательно сообщите врачу, если ваш ребенок недавно принимал какие-либо антибиотики, и постарайтесь, чтобы ваш ребенок избегал полоскания рта антисептиками перед тестом, так как это может повлиять на результаты теста.
p
Процедура
Медицинский работник попросит вашего ребенка запрокинуть голову назад и открыть рот как можно шире. Если задняя стенка глотки не видна четко, язык прижимается плоской палочкой (депрессор языка), чтобы обеспечить лучший обзор. Чистым мягким ватным тампоном слегка проведите по задней стенке горла, по миндалинам и любым красным или воспаленным участкам, чтобы взять образец.
Вы можете держать ребенка на коленях во время процедуры, чтобы предотвратить движения, которые могут затруднить для медицинского работника получение адекватного образца.

 Такой тип мазка у женщин является вариантом нормы.
Такой тип мазка у женщин является вариантом нормы. При обнаружении возбудителей специфических инфекций (гонококков, трихомонад, псевдогифов споры) можно предполагать наличие гонореи, трихомониаза или кандидозного вагинита.
При обнаружении возбудителей специфических инфекций (гонококков, трихомонад, псевдогифов споры) можно предполагать наличие гонореи, трихомониаза или кандидозного вагинита.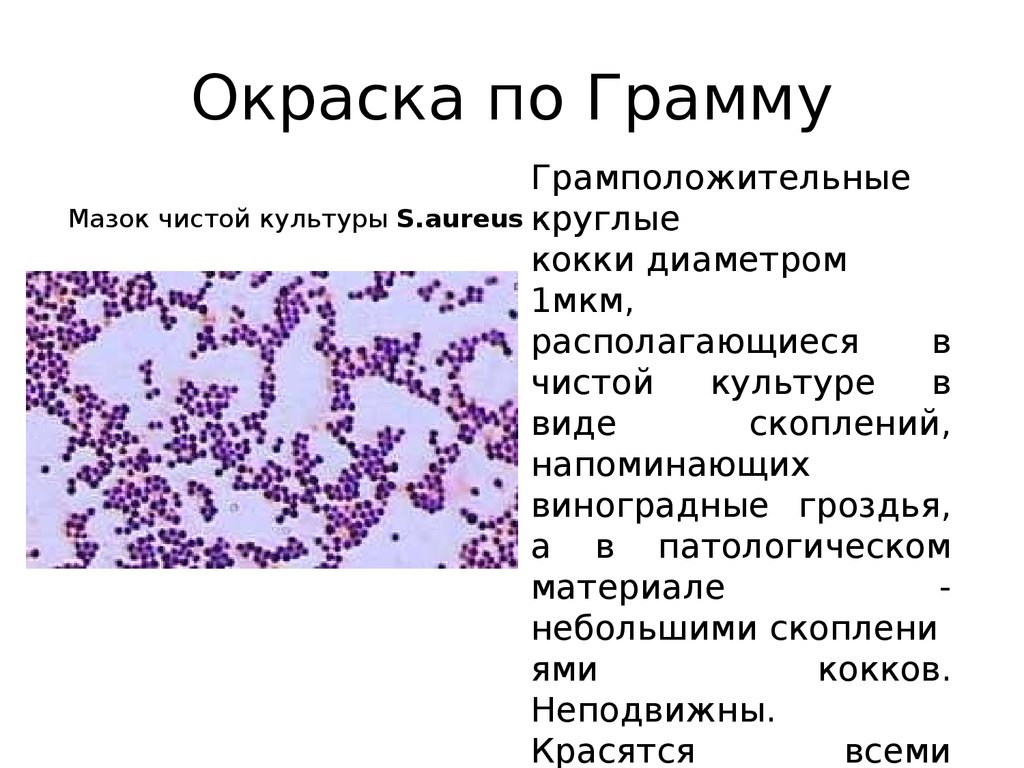 М. Микробиологическая диагностика инфекций, передаваемых половым путем / А.М. Савичева // Consilium-medicum. – 2007. – Т. 9, № 6. – C. 38-43.
М. Микробиологическая диагностика инфекций, передаваемых половым путем / А.М. Савичева // Consilium-medicum. – 2007. – Т. 9, № 6. – C. 38-43.