Содержание
Повреждения нервов верхних и нижних конечностей (периферических нервов)
Повреждения нервов верхних и нижних конечностей, к сожалению, являются одним из частых и тяжелых видов травм, которые могут кардинально изменить качество и образ жизни человека, как в повседневной бытовой, так и в профессиональной среде. Значительное число ошибок диагностического, тактического и технического порядка в повседневной медицинской клинической практике, к сожалению, приводят к полной или частичной нетрудоспособности пациента, нередко вынуждают больных менять профессию, становятся причиной инвалидности.
Причины повреждений периферических нервов
Повреждения периферических нервов разделяют на закрытые и открытые.
- Закрытые повреждения: в результате сдавления мягких тканей руки или ноги, например, вследствие неправильного наложения жгута при кровотечении, в результате сильного ушиба или удара, длительного вынужденного положения конечности с давлением извне, как последствие переломов костей.
 Как правило, полного перерыва нерва в таких случаях не наблюдается, поэтому исход обычно благоприятный. В некоторых случаях, например, при вывихах костей кисти, вывихе стопы или крупного сустава, закрытых переломах костей конечностей со смещением отломков может возникнуть полный перерыв ствола нерва или даже нескольких нервов.
Как правило, полного перерыва нерва в таких случаях не наблюдается, поэтому исход обычно благоприятный. В некоторых случаях, например, при вывихах костей кисти, вывихе стопы или крупного сустава, закрытых переломах костей конечностей со смещением отломков может возникнуть полный перерыв ствола нерва или даже нескольких нервов. - Открытые повреждения являются следствием ранений осколками стекла, ножом, листовым железом, механическими инструментами и т. п. В этом случае повреждение целостности структуры нерва происходит всегда.
К сожалению, нередко повреждения нервов являются последствием оперативных вмешательств.
Наступающие изменения проявляются в зависимости от уровня повреждения нерва, характера травмы или длительности воздействия травмирующего агента различными синдромами расстройств функции.
Клиническая картина
При закрытых травмах в случае ушиба (контузии) или сотрясения нерва изменений внутренней структуры нервного ствола не происходит, нарушения чувствительности и функции конечности носят временный, преходящий характер и, как правило, полностью обратимы. Нарушения функций при ушибе имеют более глубокий и стойкий характер, однако спустя 1-2 месяца отмечается их полное восстановление. Тем не менее, оставлять без внимания последствия таких травм нельзя, самостоятельная диагностика и лечение недопустимы, поскольку последствия «самолечения» могут быть необратимы. Необходимо незамедлительное обращение к врачу травматологу , хирургу, неврологу. Врач при необходимости может назначить дополнительные исследования, для уточнения степени повреждения нерва – электромиографию, УЗИ –исследование по ходу нервного ствола, иногда даже КТ и МРТ исследования. Только квалифицированный врач назначит Вам адекватное лечение.
Нарушения функций при ушибе имеют более глубокий и стойкий характер, однако спустя 1-2 месяца отмечается их полное восстановление. Тем не менее, оставлять без внимания последствия таких травм нельзя, самостоятельная диагностика и лечение недопустимы, поскольку последствия «самолечения» могут быть необратимы. Необходимо незамедлительное обращение к врачу травматологу , хирургу, неврологу. Врач при необходимости может назначить дополнительные исследования, для уточнения степени повреждения нерва – электромиографию, УЗИ –исследование по ходу нервного ствола, иногда даже КТ и МРТ исследования. Только квалифицированный врач назначит Вам адекватное лечение.
Открытые повреждения периферических нервов. Волокна всех периферических нервов смешанного типа — двигательные, чувствительные и вегетативные волокна, количественные соотношения между этими видами волокон неодинаковы в разных нервах, поэтому в одних случаях более выражены двигательные нарушения, в других отмечается снижение или полное отсутствие чувствительности, в третьих — вегетативные расстройства.
Двигательные расстройства характеризуются параличами групп или отдельных мышц, сопровождающимися исчезновением рефлексов, а также со временем (через 1-2 недели после травмы) атрофией парализованных мышц.
Происходят нарушения чувствительности — снижение, исчезновение болевой,температурной, тактильной чувствительности. Боли, усиливающиеся в отсроченном порядке.
Вегетативная симптоматика — в первый период после травмы кожа горячая и красная, спустя несколько недель становится синюшной и холодной (сосудодвигательные нарушения), появление отека, нарушения потоотделения, трофические расстройства кожи – сухость, шелушение, иногда даже изъязвления, деформация ногтей.
На верхней конечности
При травме верхней части (трети) плеча и верхней трети предплечья чаще всего поражается лучевой нерв — кисть свисает, разгибание ее и основных фаланг пальцев невозможно («тюленья лапа»), пальцы свисают студнеобразно, невозможны отведения большого пальца.. Чувствительные расстройства выражены слабее — зона снижения или выпадения чувствительности задней поверхности плеча и предплечья и тыльной поверхности кисти 2 пальца без концевых фаланг. Отек кисти.
Отек кисти.
При повреждении срединного нерва отсутствует сгибание большого (I) , указательного (II) и отчасти среднего (III) пальцев, невозможны повороты кисти, противопоставление и отведение большого пальца, который находится в одной плоскости с остальными пальцами («обезьянья лапа»). Снижение всех видов чувствительности (гипестезия) на стороне ладони (3 пальца) и концевых фалангах II, III, IV(безымянного) пальцев на тыльной стороне от ладони. Характерны боли и выраженные вегетативные проявления.
Травма локтевого нерва приводит к нарушению сгибания IV, V(мизинец) пальцев, приведения и разведения всех пальцев; V, IV, отчасти III пальцы разогнуты в основных и согнуты в средних фалангах («когтистая лапа»). Выражена атрофия межкостных мышц («рука скелета»). Чувствительность расстроена на локтевой половине кисти, V и половине IV пальца.
При ранении подкрыльцового нерва невозможно отведение плеча, имеется атрофия дельтовидной мышцы, нарушение чувствительности в наружно-задней поверхности плеча. Поражение мышечно-кожного нерва исключает возможность одновременного разгибания предплечья и супинации кисти.
Поражение мышечно-кожного нерва исключает возможность одновременного разгибания предплечья и супинации кисти.
На нижней конечности
При поражении общего ствола седалищного нерва в верхней половине бедра утрачиваются сгибание и разгибание стопы и пальцев. Стопа свисает, нельзя стоять на носках и пятках. Чувствительные расстройства имеются на стопе и задней поверхности голени. Типичны вегетативные расстройства, трофические язвы стопы. Повреждение большеберцового нерва приводит к исчезновению сгибания стопы и пальцев. Стопа разогнута, пальцы находятся в когтеобразном положении. Чувствительность расстроена на задней и ненаружной поверхности голени, подошве и наружном крае стопы. Выражены вегетативные нарушения — болевой синдром. Отсутствие чувствительности имеется на передненижней поверхности голени.
Вот краткое описание нарушений, возникающих при травмах периферических нервов верхней конечности. Полноценная клиническая диагностика повреждений нервов, конечно, более сложная, и выполняется врачом с использованием дополнительных методов исследования.
Лечение
При закрытых травмах, как правило, проводиться консервативное лечение длительностью около 1-2 месяцев, состоящее из физиотерапевтических воздействий (массаж, лечебная физкультура, электрогимнастика, тепловые процедуры, озокерит, парафин, диатермия, ионто-форез и т.д.), применения медикаментозных средств ( дибазол, прозевин), способствующих регенерации нерва и, как следствие, восстановлению утраченных функций и чувствительности. Необходимо использование также препаратов, снимающие боль — анальгетиков. Очень важно придать конечности правильное положение и обеспечить покой с помощью шин и других фиксирующих аппаратов.
При недостаточной эффективности консервативной терапии через 4-6 месяцев со дня травмы прибегают к оперативному лечению.
Оперативное лечение
Опыт лечения больных с травмами нервов свидетельствует: чем раньше выполняется восстановительная операция, тем перспективнее возможность возобновления утраченных функций. Операция на нерве показана во всех случаях нарушения проводимости по нервному стволу (по данным исследований электромиографии).
Наиболее благоприятным временем для вмешательства считается срок до 3 месяцев со дня травмы и 2-3 недель после заживления раны, но и в более поздний период операции на поврежденном нерве не противопоказаны. При повреждениях нервов кисти оптимальный срок для восстановления их целости составляет не более 3-6 месяцев после травмы. В этом случае шансы на благоприятный исход лечения велики. Мы выполняем следующие виды операции: эпиневральный шов поврежденного нерва, в некоторых случаях или при необходимости с применением склеивания специальным клеем на основе фибрина производства компании BAXTER «ТИССУКОЛ». При наличие дефекта ткани нервного ствола выполняется пластика нерва аутотрансплантатом.
Неполный перерыв, сдавление нервного ствола после ушибленно-рваных ран или тяжелых сочетанных травм конечностей способствует развитию диффузного рубцового процесса, ведущего к образованию рубцовой стриктуры, сдавливающей нервный ствол и приводящей к нарушению проводимости по нерву. В данной ситуации выполняется невролиз — бережное иссечение рубцовоизмененных тканей и рубцов эпиневрия, что устраняет компрессию аксонов и способствует улучшению кровоснабжения нерва и восстановлению проводимости на данном участке. Все оперативные вмешательства на периферических нервах выполняются с применением микрохирургической техники.
Все оперативные вмешательства на периферических нервах выполняются с применением микрохирургической техники.
Микрохирургическая техника, используемая при операциях по восстановлению периферических нервов, позволяет создать оптимальные анатомические условия (точное сопоставление концов нерва с последующим сшиванием его) для полноценного восстановления функции нервов.
Запись на прием к врачу хирургу
Обязательно пройдите консультацию квалифицированного специалиста в области кистевой хирургии в клинике «Семейная».
Чтобы уточнить цены на прием врача хирурга или другие вопросы пройдите по ссылке ниже
Восстановление головного мозга после травм и поражений
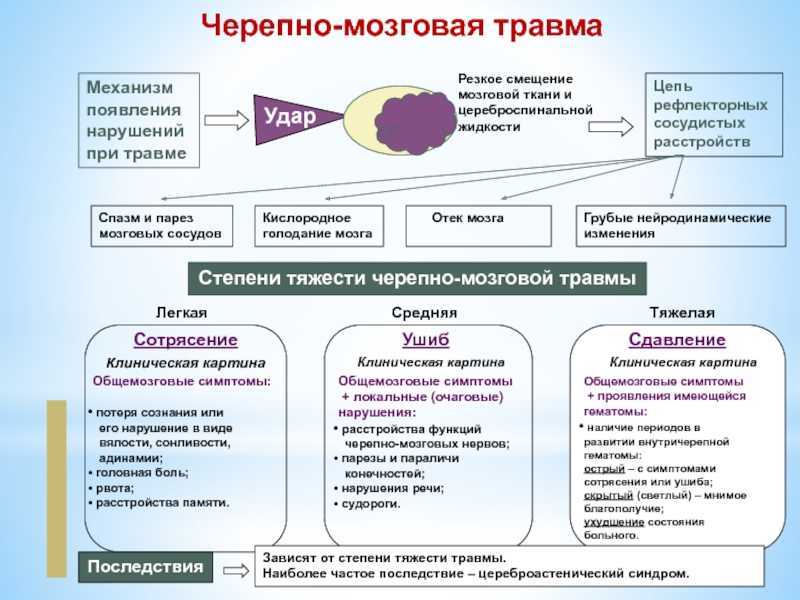
Черепно-мозговая травма (ЧМТ) – органическое поражение мозга и мозговых структур (оболочек, сосудов, нервов), возникающее вследствие механического повреждения головного мозга.
В результате механического воздействия происходит разрыв или повреждение нервных волокон, что приводит к нарушению передачи нервного импульса. Такие повреждения могут возникнуть в различных зонах мозга, отвечающих за речь, слух, восприятие, внимание, память.
Такие повреждения могут возникнуть в различных зонах мозга, отвечающих за речь, слух, восприятие, внимание, память.
Поэтому у разных людей в результате ЧМТ могут возникнуть разные проблемы – с памятью, вниманием, восприятием и узнаванием. Результатом черепно-мозговых травм часто становятся нарушения мышления, эмоциональной сферы (депрессия, раздражительность), нарушения слуха, письма, счета, чтения и речи.
Большинство таких нарушений могут быть компенсированы. После лечения ЧМТ, полученного в стационаре, пациент нуждается в реабилитации (устранении последствия черепно-мозговой травмы), направленной на восстановление утраченных функций.
В Центре речевой неврологии «ДокторНейро» состояние каждого пациента оценивает междисциплинарная команда специалистов. Врачи оценивают проблему комплексно, каждый с точки зрения своей специализации. В диагностике последствий ЧМТ используются различные методы функциональной диагностики. Весь процесс вашей реабилитации будет проходить под контролем опытного врача невролога. Он изучит анамнез, назначит обследование и консилиум врачей, подберет медикаментозную и сопутствующую терапию, будет контролировать ход реабилитации.
Он изучит анамнез, назначит обследование и консилиум врачей, подберет медикаментозную и сопутствующую терапию, будет контролировать ход реабилитации.
«Восстановительное обучение можно начинать в любой период, однако первый год после травмы и выхода из острого состояния является наиболее важным для достижения максимальных результатов»
Кривцова Юлианна Павловна,
Врач невролог
первой категории
Обследование
Врач-невролог
Реабилитация после ЧМТ начинается с приема врача-невролога. Врач проводит осмотр, изучает уже имеющуюся медицинскую документацию (выписка, заключения КТ, МРТ) и при необходимости назначает дополнительное обследование. Это могут быть функциональная диагностика, компьютерная диагностика, лабораторные исследования и обследование пациента другими специалистами. Объем необходимого обследования невролог определяет индивидуально в каждом отдельном случае.
Цель обследований – оценить объем, степень и вид нарушений, возникших в результате травматического воздействия. По результатам такого комплексного обследования (диагностики) врач сможет назначить терапию и разработать реабилитационный маршрут.
По результатам такого комплексного обследования (диагностики) врач сможет назначить терапию и разработать реабилитационный маршрут.
ЭЭГ
Электроэнцефалограмма позволяет оценить функциональное состояние биоэлектрической активности головного мозга на предмет выявления или исключения патологий функционирования в отдельных его участках.
УЗДГ
Ультразвуковая допплерография (УЗДГ) сосудов головы, шеи назначается для оценки степени артериального и венозного кровотока, исключения косвенных признаков венозной и внутричерепной гипертензии, диагностики ангиоспазма сосудов.
Окулист
Невролог может назначить дополнительную консультация врача-окулиста с целью исключения патологии со стороны глазного дна. Застойные явления на глазном дне могут служить свидетельством гипоксии головного мозга, что очень важно для подбора медикаментозной терапии.
Нейропсихолог
С помощью специальных методов нейропсихологической диагностики нейропсихолог выявляет нарушения в работе высших психических функций, возникшие в результате черепно-мозговой травмы. Специалист оценивает состояние памяти, внимания, мышления пациента, а также состояние его эмоциональной сферы (наличие агрессии, раздражительности, депрессии) – именно с выявленными в ходе обследования проблемами нейропсихолог будет работать в процессе нейрореабилитации пациента.
Специалист оценивает состояние памяти, внимания, мышления пациента, а также состояние его эмоциональной сферы (наличие агрессии, раздражительности, депрессии) – именно с выявленными в ходе обследования проблемами нейропсихолог будет работать в процессе нейрореабилитации пациента.
Логопед
Логопед оценивает состояние речи пациента в случае, если она повреждена.
Лечение
На основании проведенного комплексного обследования и установлении степени повреждения высших психических функций врачом-неврологом назначается индивидуальная программа нейрореабилитации: как необходимая медикаментозная терапия, так и восстановительные занятия с нейропсихологом и логопедом.
В качестве эффективного инновационного метода лечения невролог может назначить метод транскраниальной магнитной стимуляции (ТМС). Это современная неинвазивная методика терапии неврологических нарушений. Эффективность ТМС доказана как зарубежным, так и российским опытом.
Принцип действия ТМС заключается в безболезненном и безопасном воздействии кратковременных магнитных импульсов на пораженные нервные клетки коры головного мозга, что на порядок ускоряет восстановление функции участков головного мозга, утраченных в результате травматического воздействия.
ТМС может быть назначена как монотерапия, так и работать в комплексе с медикаментозной терапией.
Симптомы ЧМТ при недавнем ударе головой
- Головные боли,
- Головокружения,
- Потеря сознания даже на несколько секунд,
- Засыпание в течение первых двух часов,
- Тошнота, рвота,
- Нарушения зрения: резь в глазах, смещение (раздваивание) изображения,
- Шум в ушах,
- Ретроградная амнезия (после удара из памяти пострадавшего могут выпасть события длительностью от нескольких секунд до 2-х часов).
Симптомы ЧМТ, произошедшей в результате удара головой в прошлом (иногда спустя 3-5 лет)
- Частые головные боли,
- Нарушение сна и/или цикла «сон/бодрствование»,
- Нарушения зрения,
- Нарушение когнитивных функций (нарушение памяти, концентрации внимания, утомляемость, сложности с соблюдением последовательности действия и др.
 ).
).
случаев контузии — Национальный архив
Вероятно, более 250 000 человек пострадали от «контузии» в результате Первой мировой войны. Термин был придуман в 1915 году медицинским работником Чарльзом Майерсом. В то время считалось, что это произошло в результате физического повреждения нервной системы во время сильного обстрела или артиллерийского обстрела, позже стало очевидно, что люди, которые не подвергались непосредственному воздействию такого огня, были не менее травмированы. Это была новая болезнь, которую никогда раньше не видели в таких масштабах. Состояние было плохо изучено с медицинской и психологической точек зрения. Взгляните на отчет Военного комитета (WO 32/4748) при условии, чтобы узнать больше об отношении к нему сразу после войны. Сегодня это состояние известно как посттравматическое стрессовое расстройство, и лечение и отношение к нему очень разные.
Выписка из медицинской карты военнослужащего, пострадавшего от «контузии». Этот человек, наконец, был ограничен из армии по решению медицинского совета, 23 июля 1916 года, (каталог Ссылки: MH206/2102)
Транскрипт
| Медицинский лист Армия I 1237 | ||||
| № в книге приема и выписки 1139 | Полковая
56947 | Ранг
| Фамилия
Милнер | Христианское Имя
Дж |
| Год | Блок | Возраст | Сервис | |
| 1916 | 14 -й Резервный Батальон RFA | 25 | 6 лет | |
| Станция и дата Военный госпиталь Восточного Лидса Harehills Road Лидс 1/16 июня
| Болезнь Контузия Грубый тремор
Пациент отправился во Францию в августе 1914 года с первоначальным экспедиционным корпусом, прикрепленным к RFA. Моча: – кислота, Sp. гр. 10126, Фосфаты присутствуют, альбумина или сахара нет. Тремор прекращается во время сна и усиливается при наблюдении. Движения головы грубые, боковые и, несомненно, включают лицевые мышцы. Руки и ноги остаются неподвижными до тех пор, пока не произойдет осмотр, пока наблюдают за правой рукой или ногой. Движения головы усиливаются, голова резко дергается в правую сторону — осмотр левой стороны дает сходные симптомы. Присутствует клонус голеностопного сустава, [аномальные рефлекторные движения стопы], хуже на левой стороне.
Его Высочество Гринвуд, капитан R.A.M.C. … | |||
Выписка из медицинской карты на «контузии». Этот солдат позже вернулся на службу в апреле 1916 года (каталог REF: MH206/2102)
Стенограмма
Форма армии медицинских корпусов I.1237
| Нет, в применении и увольнении книги Т1937 | Полковая
8900 | Ранг
Частный | Фамилия
Спинк | Христианское Имя
Х |
| Год | Блок | Возраст | Сервис | |
| 1915 | 3 rd Р. Уорвикс | 32 | 13 лет | |
| Станция и дата Военный госпиталь Восточного Лидса Harehills Road Лидс 30/15 декабря
5/16 января
16/11
11/16 января
19/16 января | Болезнь: Контузия, Тахикардия. , Правый лицевой паралич , Правый лицевой паралич
4/14 октября больной уехал во Францию и сражался в окопах до 10.15 марта, когда в Нев-Шапель совсем рядом с ним разорвался снаряд. Он получил контузию и отсутствовал на службе в течение 7 недель. Было установлено, что зрение ухудшилось, и он был одет в очки, что также привело к некоторой глухоте на правое ухо, которая сохраняется. В конце концов, 15/15 августа его отправили в Англию, поскольку он был временно непригоден, у него, как говорят, гастрит, и он оставался на острове Уайт до 4/15 декабря. Когда он пришел домой в отпуск. Он заболел пневмонией (он говорит) и пролежал в постели до 27/15 декабря. Поступил сюда 30/15 декабря с болями в области сердца. Теперь он жалуется на эту боль и боль в эпигастрии [в середине живота]. Сердце бьется сильно, быстро (100 ударов в минуту), но регулярно. Кашля нет, органических поражений сердца и легких не обнаружено. Заказал отдых в постели и… Наперстянку [лекарство от сердца]……
Правая сторона лица гладкая и вялая — рот сдвинут влево, нос слегка отклонен влево.
Язык обложен, неприятный запах изо рта, дефекты зубов и кариозные [гнилостные]. Будет ли дантист любезно сообщить
У этого мужчины несколько кариозных зубов, которые следует удалить. Это я сделаю (под наркозом) в пятницу. В дальнейшем потребуются пломбы и зубные протезы. C.Holland Child CDO …. Он все еще довольно болен от шока — несколько глазниц сильно кровоточат Г.Х.Г.
| |||
Возвращение к медицине на Западном фронте (часть вторая)
Как ПТСР превратился из «контузии» в признанный медицинский диагноз
Канадский солдат осматривает последствия битвы при Пасшендале в 1917 году в Бельгии. Сотни тысяч людей, участвовавших в Первой мировой войне, пережили то, что сейчас называют посттравматическим стрессовым расстройством (ПТСР).
Фотография из Universal History Archive, UIG/Getty
Пожалуйста, соблюдайте авторские права. Несанкционированное использование запрещено.
Бои закончились, но солдаты еще сражались. Их преследовали воспоминания, кошмары и депрессия. Некоторые невнятно говорили. Другие не могли сосредоточиться. Преследуемые и напуганные, солдаты боролись с призраками войны.
Какая война? Если вы угадали Вьетнам, Гражданскую войну в США или даже Первую мировую войну, вы ошиблись. Симптомы этих солдат были записаны не на бумажных картах, а на клинописных табличках, начертанных в Месопотамии более 3000 лет назад.
В то время считалось, что древние солдаты были прокляты призраками. Но если бы их лечили сегодня, им, вероятно, поставили бы формальный психиатрический диагноз посттравматического стрессового расстройства (ПТСР).
Несмотря на то, что диагноз возник в ходе боевых действий, медицинское сообщество теперь признает, что посттравматическое стрессовое расстройство поражает как гражданских лиц, так и солдат. У пациентов развивается посттравматическое стрессовое расстройство после того, как они пережили, узнали или стали свидетелями травматического события, определяемого как «фактическая смерть или угроза смерти, серьезная травма или сексуальное насилие», и их навязчивые симптомы влияют на их способность справляться с ситуацией в настоящем.
У пациентов развивается посттравматическое стрессовое расстройство после того, как они пережили, узнали или стали свидетелями травматического события, определяемого как «фактическая смерть или угроза смерти, серьезная травма или сексуальное насилие», и их навязчивые симптомы влияют на их способность справляться с ситуацией в настоящем.
Почти семь процентов взрослых американцев, вероятно, испытают посттравматическое стрессовое расстройство в течение своей жизни, но потребовались сотни лет и заря промышленных войн, чтобы общество осознало пагубные физические и психические последствия переживания, наблюдения или осознания травмирующих событий.
«Травматическая истерия»
Историки медицины задокументировали множество ранних описаний того, что теперь классифицируется как посттравматическое стрессовое расстройство. Геродот описывает афинского солдата, ослепшего после того, как стал свидетелем Марафонской битвы в 49 г.0 г. до н.э., и шекспировский монолог в Генрихе IV, часть 1 , в котором леди Перси описывает бессонницу своего мужа и неспособность наслаждаться жизнью после битвы. Кроме того, есть более современные описания, например рассказы участников Гражданской войны, у которых развилось то, что их врачи называли «солдатским сердцем».
Кроме того, есть более современные описания, например рассказы участников Гражданской войны, у которых развилось то, что их врачи называли «солдатским сердцем».
Но хотя ранние врачи искали физическую причину, только в 1880-х годах психиатры связали симптомы с мозгом. В то время женщин, которые выражали бурные эмоции, называли «истерией» — состоянием, которое якобы возникает из-за матки. Когда французский невролог Жан-Мартен Шарко увидел подобные симптомы у мужчин, он списал их на травматические события, а не на биологическую судьбу, и родился термин «травматическая истерия».
«Понятие травмы с самого начала было связано с женской слабостью», — говорит Мэри-Кэтрин Макдональд, историк посттравматического стресса, работающая доцентом кафедры философии и религиоведения в Университете Олд-Доминион. А когда на сцену грянула Первая мировая война, она бросила вызов общепринятому убеждению, что психологическая устойчивость — это вопрос личного характера, мужественности и моральной силы.
Контузия и боевая усталость
От воздушных боев до отравляющих газов Первая мировая война представила ужасающие новые боевые технологии в невообразимых ранее масштабах, и солдаты оставили фронт разбитым. Казалось, в одночасье возникла область военной психиатрии, и появился новый термин — контузия — для описания ряда психических травм, от лицевых тиков до неспособности говорить. Сотни тысяч мужчин с обеих сторон покинули Первую мировую войну с тем, что сейчас назвали бы посттравматическим стрессовым расстройством, и, хотя некоторые из них получили элементарную форму психиатрического лечения, после войны они подверглись критике. Как отмечает историк Фиона Рейд, «лечение от контузии постоянно переплеталось с дисциплиной» в вооруженных силах, которые с трудом согласовывали свою веру в мужество и героизм с реальностью людей, у которых невидимые раны.
Американскому солдату во время Второй мировой войны, страдающему от «боевого шока», медик дает успокоительное. Такие термины, как «боевой шок», «психиатрический коллапс», «боевая усталость» и «военный невроз», использовались для описания симптомов посттравматического стрессового расстройства во время Второй мировой войны.
Фотография Хейвуда Маги, Picture Post/Hulton Archive/Getty
Пожалуйста, соблюдайте авторские права. Несанкционированное использование запрещено.
Ко времени Второй мировой войны психиатры все больше осознавали, что боевые действия будут иметь последствия для психического здоровья, и пришли к выводу, что слишком много мужчин, склонных к тревоге или «невротическим наклонностям», были отобраны для службы в предыдущей войне. Но хотя в преддверии Второй мировой войны было отобрано и отклонено в шесть раз больше американских мужчин, военная служба все равно брала свое. Примерно в два раза больше американских солдат демонстрировали симптомы посттравматического стрессового расстройства во время Второй мировой войны, чем во время Первой мировой войны. На этот раз их состояние называлось «психиатрическим коллапсом», «боевой усталостью» или «военным неврозом».
Военные чиновники предполагали, что удаление мужчин из боевых ситуаций или лечение их инъекциями лекарств, таких как амитал натрия, облегчит их психическое расстройство.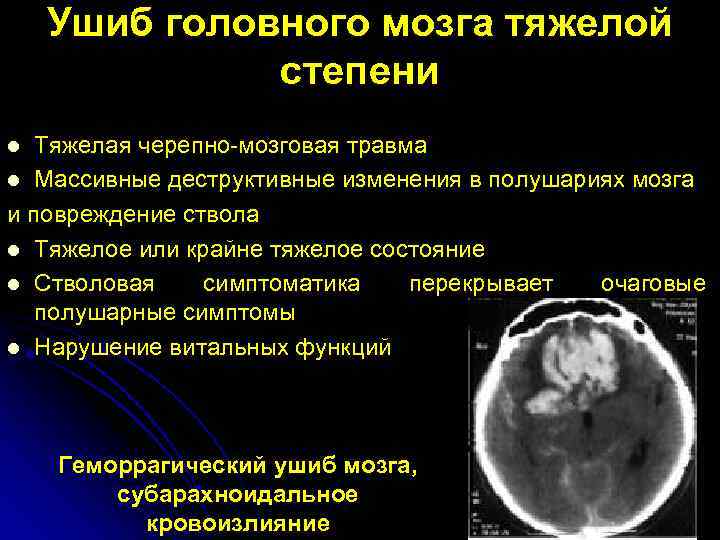 Это не сработало: почти 1,4 миллиона из 16,1 миллиона человек, участвовавших во Второй мировой войне, лечились от боевой усталости во время войны, и это состояние было причиной 40 процентов всех увольнений.
Это не сработало: почти 1,4 миллиона из 16,1 миллиона человек, участвовавших во Второй мировой войне, лечились от боевой усталости во время войны, и это состояние было причиной 40 процентов всех увольнений.
Поствьетнамский синдром
Растущее признание повсеместного распространения психических травм во время войны побудило к более сострадательному подходу к травмированным ветеранам. «Солдат в условиях современной войны испытывает лишения, с которыми трудно сравниться в любой ситуации гражданской или даже примитивной жизни», — писал психиатр Абрам Кардинер, чьи 19 лет41 книга «Травматические неврозы войны » помогла изменить взгляды на то, что теперь известно о посттравматическом стрессовом расстройстве. Но, несмотря на растущее признание уникальных боевых стрессов, а также исследования, которые показали, что последствия войны могут длиться десятилетиями, солдаты продолжали сталкиваться с устаревшими взглядами на их способность оправиться от связанных с боем психических расстройств.
В 1952 году Американская психологическая ассоциация опубликовала Диагностическое и статистическое руководство по психическим расстройствам (DSM), самое близкое психиатрии к библии. Справочник помогает специалистам диагностировать психические заболевания и оказывает сильное влияние на все, от исследований до государственной политики и медицинского страхования. Но симптомы ветеранов были отнесены к категории расстройств, таких как депрессия или шизофрения, вместо того, чтобы быть признаны отдельным диагнозом.
Введите термин «поствьетнамский синдром», введенный в 1972 году психиатром Хаимом Шатаном. К тому времени ветераны Вьетнама уже много лет возвращались домой, и многие из них страдали от эмоционального онемения, нестабильности, воспоминаний и ярости. Отчасти из-за того, что многие из них испытывали отсроченные симптомы, у ветеранов были проблемы с доступом к лечению и льготам, несмотря на их невидимые раны.
Ветераны все чаще обращались к тому, что психиатр Роберт Лифтон назвал «психиатрией на углу улицы» — сообществам самопомощи ветеранов, которые часто совмещали лечение с антивоенными протестами. По пути они встретили клиницистов и исследователей, таких как Лифтон и Шатан, которые начали выступать за то, чтобы в DSM была включена какая-то диагностика постбоевого стресса. В 1980, «посттравматическое стрессовое расстройство» стало официальным диагнозом в третьем издании DSM. Двенадцать лет спустя он также был принят в Международной классификации болезней Всемирной организации здравоохранения.
По пути они встретили клиницистов и исследователей, таких как Лифтон и Шатан, которые начали выступать за то, чтобы в DSM была включена какая-то диагностика постбоевого стресса. В 1980, «посттравматическое стрессовое расстройство» стало официальным диагнозом в третьем издании DSM. Двенадцать лет спустя он также был принят в Международной классификации болезней Всемирной организации здравоохранения.
Невидимые раны
Сегодняшнее определение посттравматического стрессового расстройства является более всеобъемлющим, чем когда-либо, и это состояние распознается среди лиц, переживших сексуальное насилие или насилие, кризисы здоровья и операции, стихийные бедствия, тяжелую утрату, массовые расстрелы, несчастные случаи и многое другое. Посттравматическое стрессовое расстройство связано со всем, от воспоминаний и ночных кошмаров до повышенной бдительности, проблем с концентрацией внимания, амнезии, диссоциации и негативных убеждений о себе или других.
С каждым годом исследователи разрабатывают новые методы лечения посттравматического стрессового расстройства и узнают больше о том, как травма влияет на мозг и тело. Они также борются с возможностью того, что последствия травмы и стресса могут передаваться от одного поколения к другому через химические изменения, влияющие на экспрессию ДНК. Например, исследование 2018 года выявило высокую смертность среди потомков мужчин, переживших лагеря для военнопленных времен Гражданской войны в 1860-х годах. Ученые до сих пор обсуждают более раннее исследование, в котором предполагалось, что потомки переживших Холокост унаследовали другой баланс гормонов стресса, чем их сверстники.
Они также борются с возможностью того, что последствия травмы и стресса могут передаваться от одного поколения к другому через химические изменения, влияющие на экспрессию ДНК. Например, исследование 2018 года выявило высокую смертность среди потомков мужчин, переживших лагеря для военнопленных времен Гражданской войны в 1860-х годах. Ученые до сих пор обсуждают более раннее исследование, в котором предполагалось, что потомки переживших Холокост унаследовали другой баланс гормонов стресса, чем их сверстники.
Другие исследователи, такие как Джессика Грэм-ЛоПрести, выступают против ограничений самого официального диагноза посттравматического стресса. Клинический психолог и доцент Саффолкского университета Грэм-ЛоПрести изучает влияние системного расизма на афроамериканцев. «Цветные люди испытывают множество симптомов в ответ на частоту и распространенность расизма, которые отражают симптомы посттравматического стрессового расстройства», — говорит она, отмечая, что просмотр кадров жестокости полиции может усугубить страхи и стрессы жизней, уже затронутых всепроникающим расистским опытом. . «Это не ново, но [эти образы] вызывают большую повышенную бдительность, эмоциональные реакции стресса и беспокойства, а также чувства беспомощности и безнадежности».
. «Это не ново, но [эти образы] вызывают большую повышенную бдительность, эмоциональные реакции стресса и беспокойства, а также чувства беспомощности и безнадежности».
Школьники с опаской смотрят на «Руди», собаку эмоциональной поддержки, которую привели в первый день в школу после разрушительного пожара в Кинкейде в северной Калифорнии в 2019 году. Многие дети страдают от симптомов посттравматического стрессового расстройства из-за частых пожаров в школе. область.
Фотография Лейси Аткинс, AP
Пожалуйста, соблюдайте авторские права. Несанкционированное использование запрещено.
Но хотя нынешнее определение посттравматического стрессового расстройства рассматривает переживание или наблюдение одного случая расистского террора как провоцирующий инцидент, оно не допускает микроагрессии и межпоколенческой динамики, с которыми афроамериканцы сталкиваются каждый день. «Это сложный разговор, — говорит Грэм-ЛоПрести. «Это так ново, и исследователи цвета начинают получать много противодействия, потому что поле в подавляющем большинстве случаев белое».
Пока Грэм Ло-Прести пытается соединить точки между расизмом и посттравматическим стрессовым расстройством, ее коллеги рассматривают возможные последствия другой пандемии: COVID-19. Психиатры готовятся к потоку пациентов, травмированных как тем, что пережили болезнь, так и потеряли своих близких. После эпидемии атипичной пневмонии в Гонконге в 2003 году у некоторых пациентов и медицинских работников развилось посттравматическое стрессовое расстройство, и, согласно целому ряду исследований, у людей, которые находились на карантине, было больше признаков посттравматического стресса, чем у тех, кто не был на карантине.
Но это не означает, что у всех, кто пережил травматическое событие, разовьется посттравматическое стрессовое расстройство, или что люди с посттравматическим стрессовым расстройством не смогут найти исцеление и радость. Как и в случае с другими хроническими заболеваниями, посттравматическое стрессовое расстройство может перейти в стадию ремиссии, и по мере углубления изучения посттравматического стресса исследователи стали ценить героические попытки мозга исцелить себя после травмирующих событий.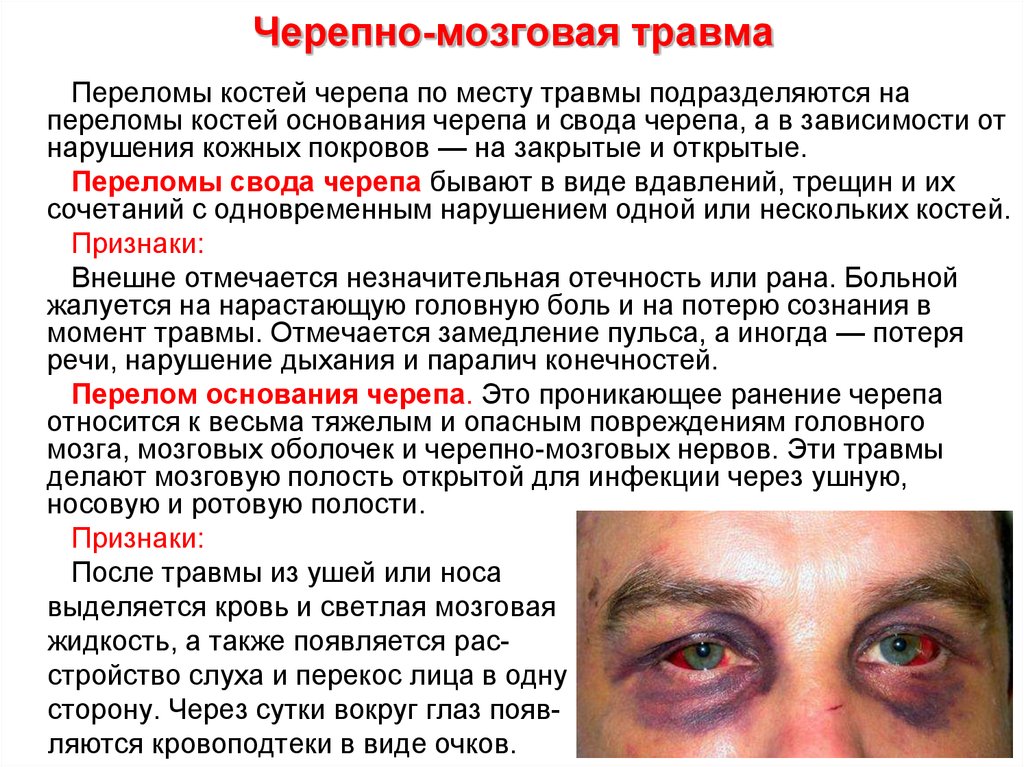
«Это такая разрушительная идея — думать, что PSTD — это дисфункция», — говорит Макдональд. «Мы глубоко ошибаемся, когда думаем, что это признак сломленности. Это признак импульса к выживанию».
Читать дальше
Как узнать, что у вас длительный COVID?
- Наука
- Покрытие коронавирусом
Как узнать, есть ли у вас длительный COVID?
Для него не существует единого диагностического теста и нет единого мнения врачей о том, какие симптомы он охватывает. Эксперты оценивают, что вы можете сделать, если вы все еще чувствуете себя плохо.
- Журнал
- Статья
Внутри богатого сокровищами храма королевства 15-го века
Священные статуи. На земляных стенах нарисовано более 1000 божеств. Непальский Тхубчен Лхакханг — шедевр древней тибетской буддийской культуры.

 Как правило, полного перерыва нерва в таких случаях не наблюдается, поэтому исход обычно благоприятный. В некоторых случаях, например, при вывихах костей кисти, вывихе стопы или крупного сустава, закрытых переломах костей конечностей со смещением отломков может возникнуть полный перерыв ствола нерва или даже нескольких нервов.
Как правило, полного перерыва нерва в таких случаях не наблюдается, поэтому исход обычно благоприятный. В некоторых случаях, например, при вывихах костей кисти, вывихе стопы или крупного сустава, закрытых переломах костей конечностей со смещением отломков может возникнуть полный перерыв ствола нерва или даже нескольких нервов. ).
). — [Королевская полевая артиллерия] — большая гаубица. При отступлении из Монса, у Камбре, 27 августа -го года они чуть не попали в плен — немецкая пехота окружила их и находилась всего в 300 ярдах. Они отступали тайком, шли иногда весь день и ночь. Видно, что умственное напряжение было значительным. В Ипре 19 апреля.15 взрыв фугасного снаряда поднял его с ног и швырнул о колесо гаубицы. Он был ошеломлен и на короткое время был в полубессознательном состоянии — при попытке уговорить своих товарищей искать убежище (они лежали в канаве) он обнаружил, что не может говорить. Слабость конечностей появилась позже, и его отправили из больницы в больницу, пока через 3 месяца он не прибыл в Ле-Туке недалеко от Булони. Там ему ввели эфир, и, когда он пришел в сознание, он заговорил и с тех пор сохранил речь. Его отправили в Лестер, Англия, 24/15 мая, и при переходе у него развился тремор, который с вариациями усиливался. С тех пор до 2 месяцев назад, когда он поправился до такой степени, что мог бриться.
— [Королевская полевая артиллерия] — большая гаубица. При отступлении из Монса, у Камбре, 27 августа -го года они чуть не попали в плен — немецкая пехота окружила их и находилась всего в 300 ярдах. Они отступали тайком, шли иногда весь день и ночь. Видно, что умственное напряжение было значительным. В Ипре 19 апреля.15 взрыв фугасного снаряда поднял его с ног и швырнул о колесо гаубицы. Он был ошеломлен и на короткое время был в полубессознательном состоянии — при попытке уговорить своих товарищей искать убежище (они лежали в канаве) он обнаружил, что не может говорить. Слабость конечностей появилась позже, и его отправили из больницы в больницу, пока через 3 месяца он не прибыл в Ле-Туке недалеко от Булони. Там ему ввели эфир, и, когда он пришел в сознание, он заговорил и с тех пор сохранил речь. Его отправили в Лестер, Англия, 24/15 мая, и при переходе у него развился тремор, который с вариациями усиливался. С тех пор до 2 месяцев назад, когда он поправился до такой степени, что мог бриться. Он похудел, его ноги истощены, и теперь он не может стоять. Ему трудно есть и пить — тремор бывает разным, в дни, когда он сильный, у него затруднено мочеиспускание, так что он не чувствует облегчения в течение 24 часов. В это время его язык становится грязным и обложен толстым налетом. Его зрачки нормально реагируют на свет и аккомодацию — его трудности с чтением возникают просто из-за неуверенности между тремором его рук и тремором головы — типичная нечеткость. Память и интеллект у него хорошие. Его органы здоровы.
Он похудел, его ноги истощены, и теперь он не может стоять. Ему трудно есть и пить — тремор бывает разным, в дни, когда он сильный, у него затруднено мочеиспускание, так что он не чувствует облегчения в течение 24 часов. В это время его язык становится грязным и обложен толстым налетом. Его зрачки нормально реагируют на свет и аккомодацию — его трудности с чтением возникают просто из-за неуверенности между тремором его рук и тремором головы — типичная нечеткость. Память и интеллект у него хорошие. Его органы здоровы. К.Дж. [коленные рывки] усилились. Остальные рефлексы в норме. Потери чувствительности нет.
К.Дж. [коленные рывки] усилились. Остальные рефлексы в норме. Потери чувствительности нет. Он заметно усмехается влево, правая сторона двигается менее свободно. С 10/15 марта лицо было таким. На фотографии, сделанной в сентябре 1914 года, отчетливо видна перемена. Часы справа слышны на расстоянии 1 фута…
Он заметно усмехается влево, правая сторона двигается менее свободно. С 10/15 марта лицо было таким. На фотографии, сделанной в сентябре 1914 года, отчетливо видна перемена. Часы справа слышны на расстоянии 1 фута…