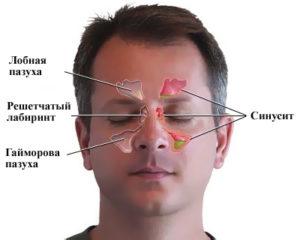
Что такое левосторонний гайморит и как с ним бороться? Левосторонний верхнечелюстной синусит
что это такое и лечение, острый верхнечелюстной синусит
Острый верхнечелюстной синусит – это серьезное заболевание придаточных пазух носа, при котором воспаляются верхние челюсти по бокам носовой полости. Воспаление характеризуется резким появлением, поэтому имеет острые симптомы. При отсутствии правильного подхода к выбору лечения или несвоевременной медицинской помощи заболевание переходит в хроническую форму.
При воспалении верхнечелюстного синусита воспаляются как полость рта, так и гайморовы пазухи. При этом пустоты в данной части наполняются гнойными выделениями, а также закупоривается соустья, с помощью которых происходит вентиляция и отток слизи. Устранить такой недуг желательно при первых факторах его появления, так как последствия гайморита непредсказуемы.
Содержание статьи
Что такое верхнечелюстной синусит
Что это такое верхнечелюстной синусит интересует все большее количество людей, так как в последнее время увеличилось число больных гайморитом. Воспаление верхнечелюстной области характеризуется как воспаление слизистой оболочки, которые выстилают гайморову полость.
 Такой форме синусита свойственно образование большого количества гнойных выделений, которые накопляются в пустотах гайморовой полости.
Такой форме синусита свойственно образование большого количества гнойных выделений, которые накопляются в пустотах гайморовой полости.
Кроме этого, пациенты чувствует отек слизистой оболочки, что вызывает характерные боли в данной области.
Острая форма такого воспаления может быть опасна для жизнедеятельности пациента, так как имеет ярко выраженные симптомы и признаки, от которых трудно избавиться.
Поэтому если воспаление не лечить существует риск образования неконтролируемых последствий, опасных для жизни.
Острый гайморит развивается за весьма короткое время и несет в себе различные патологии. Поэтому вылечить такого рода заболевание за короткое время трудно и многое зависит от формы воспаления и индивидуальных особенностей организма. При обращении за медицинской помощью при первых признаках недуга, лечение верхнечелюстного синусита занимает до трех недель, но при хронической форме воспаление курс лечения может продлиться до трех месяцев.
Причины воспаления
Перед назначением медикаментозного лечения, врачу необходимо определить факторы появления воспаления. К основным причинам образования челюстного синусита относят:
- проникновение вирусов в верхнечелюстную область;
- осложнение простуды или гриппа;
- не долеченный ринит;
- воспаление скарлатины, кори;
- проникновение в организм некоторых видов грибков;
- воспаление миндалин;
- проблемы с зубами;
- кариес;
- попадание пломбировочного материала в гайморову полость;
- различные аллергические реакции;
- частая отечность слизистой полости, вызванное раздражением или побочным эффектом от медикаментов;
- патологическое строение носовой полости;
- врожденное или приобретенное искривление носовой перегородки;
- травмирование носа или полости рта;
- наличие полипов;
- аденоиды;
- слабая иммунная система;
- длительный прием антибиотиков или антидепрессантов;
- последствия химиотерапии;
- сахарный диабет;
- ВИЧ.
Кроме перечисленных факторов, большое значение имеет активность ресничек мерцательного эпителия. При понижении функциональности данных элементов, часто образуются задатки к образованию синусита. Кроме этого, важное значение имеет воздух. При недостаточной увлажненности образуется проблемы с дыханием, что сильно влияет на здоровье пациента.

После заражения организма вирусами или образования благоприятной сферы для воспаления синусита, через три дня после образования заболевания у пациента происходит проникновение вирусов и бактерий в скопление гноя в пустотах гайморовой полости. В результате такого присоединения пациент чувствует сильное ухудшение самочувствия и обострение симптомов.
Симптоматика острого воспаления
После проникновения вирусов и бактерий в организм, иммунитет пациента начинает активную работу по уничтожению вредоносных элементов. В это время человек чувствует значительное ухудшение самочувствия, повышение температуры тела, головные и височные боли.

Лечение при таком положении необходимо срочное, так как в придаточном кармане в это время накапливается гной. Он влияет на жизненные органы пациента и может вызвать образование серьезных заболеваний.
Понять о скоплении гнойных выделений можно по следующим признакам:
- у пациента появляется сильная заложенность носа, которая усиливается к вечеру;
- пересыхание слизистых оболочек;
- рефлекторное чихание и зуд в полости носа;
- постоянное выделение слизистого секрета;
- лихорадка;
- повышение температуры тела вплоть до 39 градусов Цельсия;
- болезненные ощущения в голове;
- боль при наклоне головы;
- резкая боль в области носоглотки;
- при пальпации носа пациент может испытывать тянущие ощущения;
- к вечеру или ночи боль в голове усиливается;
- неприятный аромат изо рта;
- изменение тембра голоса;
- интоксикация организма;
- образование храпа;
- изменение вкусовых рецепторов;
- нарушение обоняния.
Главный симптом при левостороннем верхнечелюстном синусит или воспалении правой стороны – это насморк. На первых стадиях выделения из носа не имеют цвета, но при развитии болезни, они меняют цвет. После проникновения бактерий в гайморову полость, выделения становятся зелеными, а при сильном выделении гноя – сопли меняют цвет на желтый.
Диагностирование воспаления и традиционное лечение
 Выявить форму воспаления может только врач-отоларинголог. Он же назначит дальнейшее медикаментозное лечение и физиотерапию.
Выявить форму воспаления может только врач-отоларинголог. Он же назначит дальнейшее медикаментозное лечение и физиотерапию.
Проводить лечение самостоятельно, без консультации с врачом, нежелательно.
Таким образом вы можете только спровоцировать переход воспаления из острой стадии в хроническую форму.
Для определения формы воспаления необходимо пройти несколько исследований:
- Для начала врач с помощью наружного осмотра проводит исследование пораженной зоны.
- Вторым шагом становится риноскопия и эндоскопия.
- После этого необходимо провести рентген. На снимке врач определит локализацию воспаления.
- С помощью компьютерной томографии определят глубину поражения, его остроту и наличие отечности.
- Последним этапом станет исследование крови пациента.
После проведения всех обследований и на основании данных специалист назначает индивидуальное комплексное лечение.
Медикаментозная терапия острого гайморита предусматривает прием препаратов, снимающих отечность и устраняющих воспаление. Кроме этого, необходимо удалить скопление гноя в придаточных пазухах, а также снизить, а затем устранить симптомы воспаления. Такие манипуляции проводят только на начальном этапе воспаления. В дальнейшем требуется более серьезное лечение.
 При бактериальной форме воспаления не обойтись без антибактериальных препаратов, а также медикаментов, улучшающих самочувствие пациента, снижающих температуру и снимающих отек.
При бактериальной форме воспаления не обойтись без антибактериальных препаратов, а также медикаментов, улучшающих самочувствие пациента, снижающих температуру и снимающих отек.
- Для улучшения носового дыхания назначаются сосудосуживающие препараты в виде назальных спреев – «Санорин», «Галазолин», «Оксиметазолин», «Тизин», «Нафтизин», «Фармазолин».
- Закапывание необходимо производить только после промывания носовой полости специализированными медикаментами – «Аквалор», «Аквамарис, «Ротокан».
- После введения препаратов для сужения кровеносных сосудов необходимо воспользоваться спреями против воспаления – «Биопарокс», «Каметон» или «Ингалипт».
- При острых признаках недуга не обойтись без антибиотиков.
- В сочетании с антибактериальными препаратами, пациенту назначают антигистаминные препараты – «Супрастин», «Зиртек», «Кларитин» или «Тавегил».
- Важно улучшить самочувствие пациента и снизить температуру и устранить боль. Для этого пациентам необходимо принимать «Парацетамол», «Панадол», «Нурофен», «Аспирин» или «Налгезин».
- При воспалении синусита у детей врач назначает анальгетики ввиду сиропа – «Колдрекс Хотрем», «ТераФлю», «Фервекс», «Фармацитрон».
- Полное оздоровление не наступит, пока пациенту не устранят слизь. Для ее удаления необходимы фармакологические медикаменты «АЦЦ», «Амбробене», «Флюдитек» или «Мукодин».
Курс лечения данными медикаментами не должен превышать одной недели. В обратном случае они могут привести к застою слизистого секрета и носовому кровотечению.
Антибактериальная терапия
При переходе воспаления в хронический верхнечелюстной синусит лечение необходимо более серьезное. В таком случае в слизистой полости наверняка скопилось большое количество бактерий, от которых необходимо вовремя избавиться. Для достижения данной цели врачи назначают антибиотики.
 Антибактериальная терапия может стать необходимой и при острых симптомах воспаления, которые не поддаются стандартному лечению.
Антибактериальная терапия может стать необходимой и при острых симптомах воспаления, которые не поддаются стандартному лечению.
Находясь в носовой полости, они провоцируют сильную отечность, заложенность носа и ухудшение защитных функций организма.
Назначить медикамент в таком случае может только квалифицированный врач. Чаще всего специалисты прописывают препараты на основе пенициллина, цефалоспорина или макролида.
Кроме этого, пациентам назначают «Амоксиклав», «Аугментин», «Сумамед», «Флемоксин солютаб» и другие. Курс лечения антибиотиками не должен превышать семи дней, но в некоторых случаях врач увеличивает количество дней.
Заключение
Чтобы избежать воспаления правостороннего верхнечелюстного синусита или левой стороны гайморовой полости, рекомендуется не забывать увлажнять слизистую оболочку носа, а также следить за питанием, активно заниматься спортом и поддерживать иммунитет.
gorlonos.com
Верхнечелюстной синусит: одонтогенный, острый, хронический, левосторонний, правосторонний
Верхнечелюстной синусит представляет собой воспалительный процесс, протекающий в верхнечелюстных пазухах (гайморовых пазухах). Исходя из этого можно определить второе название болезни – гайморит. Воспалительный процесс распространяется на слизистую верхнечелюстной пазухи, и при отсутствии должного лечения поражает костную ткань и надкостницу.
Лечением этого заболевания занимаются такие специалисты, как ЛОР-врач, хирург, стоматолог. Как правило, врач стоматологической практики занимается лечением одонтогенного синусита.
Классификация верхнечелюстного синусита
Классифицировать верхнечелюстной синусит можно в нескольких направлениях.
По течению заболевания болезнь подразделяется на:
- Острую форму – длительность заболевания не более 3 недель.
- Хроническую – длительность от 3 недель до нескольких месяцев.
По форме воспаления:
- Экссудативный – воспалительная жидкость следующего плана: серозная, катаральная, гнойная.
- Продуктивный – полипозная, пристеночно-гиперпластическая, кистозная форма.
По виду происхождения патология группируется следующим образом:
- Риногенный – воспаление образуется по причине таких заболеваний, как ринит, скарлатина, грипп, корь, острые респираторные заболевания.
- Одонтогенный – инфекция распространяется в результате проблем с больными зубами. В большинстве случаев «виновниками» являются большие и малые коренные зубы, в редких случаях – клыки. Корни именно этих зубов выходят в верхнечелюстные пазухи.
- Гематогенный – инфекция проникает в пазуху из каких-либо очагов воспаления в организме через кровь.
- Травматический – источником инфекции является травма костей черепа лицевой зоны.
- Вазомоторный – развивается по причине отека слизистой оболочки, нейрогенного расширения сосудов. Характеризуется транссудацией серозной жидкости.
- Аллергический – возникает на фоне аллергического насморка.
По локализации воспалительного процесса:
- Односторонний – воспаление в одной из пазух (левосторонний или правосторонний).
- Двухсторонний – воспалительный процесс охватывает сразу несколько пазух по обе стороны носа.
Острая форма верхнечелюстного синусита развивается по многим причинам – это может быть инфекция носовой полости, зубов. Одонтогенный синусит чаще всего бывает односторонним. Острый двусторонний синусит образуется на фоне инфекций верхних дыхательных путей вирусного и бактериального характера.
Верхнечелюстной синусит хронического характера развивается в результате затяжных инфекций дыхательных путей, аденоидов, не полностью вылеченного синусита. Стрептококк является самый частым возбудителем этого заболевания. Запущенное лечение приводит к образованию полипов. Так образуется полипозный синусит.
Симптомы заболевания
Боль при синусите — один из симптомов развития верхнечелюстного синусита.
Синусит верхнечелюстного характера начинается с заложенность носовой полости, как и многие вирусные заболевания верхних дыхательных путей. Как правило, прием сосудосуживающий капель на время снимает заложенность, которая вновь возвращается. Через несколько дней у человека может повыситься температура тела, достигая 40 градусов, особенно при гнойном синусите.
Головная боль и боль в области верхних пазух являются основными признаками заболевания. Болевой синдром обычно усиливается при наклонах головы и пальпации области челюсти и переносицы.
Помимо этого, у человека ухудшается общее состояние, нарушается сон, снижается работоспособность. Как известно, носовая полость непосредственно сообщается с полость слезного протока, поэтому в больного наблюдается слезотечение. Слезотечение образуется по причине закупорки слезного канала.
Следующим симптомом верхнечелюстного синусита являются выделения из носа. На начальном этапе болезни выделения прозрачные, но с дальнейшим воспалением они приобретают гнойный характер. Развивается атрофия слизистой носа, которая приводит к потере обоняния.
Диагностика
Клиническая картина заболевания позволяет диагностировать верхнечелюстной синусит, однако требуются и другие методы диагностики для подтверждения окончательного диагноза. К одному из важных, эффективных и наипростейших методов диагностики относится риноскопия. При помощи специального прибора, оснащенного зеркалами, врач-отоларинголог осматривает слизистую оболочку носа, оценивает возможное искривление носовой перегородки, а также симметричность носовых ходов.
Не менее важными методами диагностики заболевания является томография, проводимая в двух видах: компьютерная и магнитно-резонансная, а также рентгенография. Врач делает обзорные снимки областей придаточных околоносовых пазух. По данным снимков можно определить, насколько и в какой области произошло поражение пазух.
Охваченная воспалением пазуха выглядит на снимке затемненной стороной. При верхнечелюстном двустороннем синусите на снимке можно будет наблюдать затемнение гайморовых пазух по обе стороны переносицы.
Томография позволяет более досконально и детально определить проблему воспаления, провести дифференциацию кисты от гайморита, рассмотреть наличие либо отсутствие полипов. Если врач имеет подозрение на одонтогенный характер воспаления, в этом случае потребуется консультация, снимки зубов и осмотр врача-стоматолога.
Лечение верхнечелюстного синусита
Лечение верхнечелюстного синусита острой либо хронической формы осуществляется двумя путями:
- Консервативный – использование сосудосуживающих препаратов и антибиотиков
- Оперативный – хирургический метод лечения.
Врач может назначить такие сосудосуживающие препараты, как Ксилометазолин, Нафазолин, Галазолин и др. Лекарственные препараты этой группы необходимы для снятия отечности слизистых носа для более лучшего оттока патогенного содержимого пазух.
Прием антибиотиков направлен на уничтожение очага инфекции. Используются следующие антибиотические средства: группа пенициллинов (Амоксициллин, Ампициллин), группа цефалоспоринов (Цефазолин, Цефалексин), группа макролидов (Азитромицин, Эритромицин), тетрациклины. Антибиотики принимают в разных формах, в зависимости от состояния больного и течения болезни. Выбор того или иного антибиотика осуществляется только врачом. Лечение острого воспаления длится около 7-10 дней. В некоторых случаях назначается местное применение антибактериального препарата – Биопарокса.
Практически во всех формах синусита назначается промывание носа. Особенно эффективен этот метод лечения для детей. Носовые пазухи можно промывать следующими средствами:
- АкваМарис;
- Фурациллин;
- Настой ромашки, зверобоя;
- Солевой раствор.
Оперативный (хирургический) метод лечения включает в себя пункцию верхнечелюстной пораженной пазухи с целью извлечения гнойного содержимого. Некоторые ошибочно предполагают, что пункция может запустить хронический процесс. Но это совершенно неверное мнение. Оперативный метод полностью извлекает патогенное гнойное содержимое, моментально облегчая состояние больного.
Если по каким-либо причинам острый синусит принял хроническую форму, антибиотикотерапия в таком случае продолжится на более длительное время.
≫ Больше информации по теме: http://stopotit.ru/kak-pravilno-lechit-verhnechelyustnoj-sinusit.html
live-excellent.ru
Одонтогенный синусит, симптомы диагностика лечение
Синусит признан сегодня самым распространенным ЛОР заболеванем, требующим тщательной диагностики и квалифицированной медицинской помощи. Одной из разновидностей этого недуга является острый воспалительный процесс гайморовых (верхнечелюстных) пазух. В медицине этот недуг характеризуется, как одонтогенный верхнечелюстной синусит и представляет собой распространившееся на слизистую оболочку носовых пазух воспаление.

При отсутствии своевременного лечения болезнь поражает надкостницу и костную ткань. Диагностировав одонтогенный синусит, лечение проводит стоматолог, хирург или отоларинголог, в зависимости от состояния больного и причин возникновения заболевания.
Классификация и разновидности
Верхнечелюстной синусит (гайморит) классифицируют по нескольким основным направлениями и разделяют на хронический и острый. В первом случае заболевание может протекать от 3-4 недель до нескольких месяцев, во втором – 2-3 недели.
По природе и форме воспалительного процесса верхнечелюстной синусит бывает продуктивный (возникает на фоне имеющихся полипов, кистозных образований, гиперпластических отклонений) и экссудативный (образование в пазухах катаральной, гнойной или серозной жидкости).

Кроме того, патологическому процессу присуще разбиение на группы, в зависимости от природы и причин, вызвавших болезнь:
- Одонтогенный. Развивается на фоне стоматологических проблем человека. По статистике виновниками процесса становятся зубы, коренная система которых развитее в верхнечелюстных пазухах
- Риногенный синусит. Возникает на фоне хронических ринитов, грипп, скарлатины, кори, вирусных и инфекционных заболеваний
- Травматический. Причины возникновения – механические изменения в костной системе лицевой области черепа
- Аллергический. Характеризуется отеком слизистой оболочки носа, в связи с периодически возникающими аллергическими реакциями
- Гематогенный. Инфицирование гайморовых пазух через капилляры и кровеносные сосуды.
При диагностике так же выявляется локализация синусита. Заболевание может развиваться в одной из пазух (правосторонний или левосторонний синусит) или охватить обе – двусторонний синусит.
По своей природе однотогенный синусит бывает двусторонним лишь в тех случаях, когда верхние дыхательные пути инфицированы бактериями. Односторонний однотогенный синусит (гайморит) встречается чаще и возникает на фоне инфицирования зубов или носоглотки.
Причины заболевания
Одна из основных причин развития верхнечелюстного гайморита – заболевания ротовой полости и стоматологические проблемы. К таким относится остеомиелит, образование гнойных выделений или воспалительных процессов в области коренных зубов и клыков, периодонтит. Врачи отмечают случаи, когда патология развивается на фоне неправильного лечения или удаления зубов (травматизм или неаккуратность при пломбировании или удалении моляров).
Воспалительный процесс поражает десна, затем надкостницу верхней челюсти, а затем, быстро распространяясь, переходит в область гайморовых пазух. Возбудителями инфекции становятся стрептококки, стафилококки, диплококки, энтерококки.
В медицинской практике имеются случаи, когда болезнь начинала развиваться на фоне банального несоблюдения гигиены полости рта. Если больной игнорировал плановые профилактические посещения стоматолога, вовремя не устранял такие патологические явления, как кариес или разрушение зуба, воспалительный процесс быстро распространялся на корни зубов верхней челюсти.
В процессе удаления зуба могла возникнуть непредвиденная ситуация, связанная с нарушением целостности перегородки, разделяющей околоносовые пазухи и челюсть. Это так же является причиной того, что инфекция может достигнуть гайморовых пазух. То же случается, когда происходит неквалифицированное пломбирование зуба. Если лекарственный материал помещен слишком глубоко в корневой канал, он так же может вызвать воспаление.
Предотвратить развитие болезни может своевременное обращение к стоматологу и в тех случаях, когда у ребенка наблюдается неправильный рост коренных зубов. При таком аномальном явлении может развиться пародонтит, и, как следствие – быть инфицирование придаточных пазух.
Одонтогенный синусит – очень опасное заболевание, требующее незамедлительного лечения. Несвоевременное обращение к специалистам может вызвать такие серьезные недуги, как менингит, воспаление мозга или его абсцесс.
Симптомы
Первым признаком начинающегося синусита является заложенность носа. Но поскольку такое состояние люди, чаще всего, относят к распространенным респираторным и вирусным инфекциям, начиная лечить насморк традиционными методами, болезнь прогрессирует. Применение сосудосуживающих препаратов способно лишь на время приостановить течение болезни и прочистить носовые проходы, со временем возобновив или даже обострив ситуацию.
Основными ярко выраженными симптомами верхнечелюстного однотогенного синусита становятся болевые ощущения. На фоне повышенной температуры (в основном, при гнойном синусите) возникает нестерпимая боль в области гайморовых пазух, которая остро ощущается во время наклонов или поворотов головы. Так же болевые ощущения проявляются при пальпации в области переносицы и верхней челюсти со стороны заложенной пазухи носа.
Как правило, болезнь проявляет себя именно с той стороны лица, где имеется больной зуб или явные повреждения челюсти. Со временем симптоматика меняется, больной начинает ощущать дискомфорт во время еды, на фоне повышенной температуры возникает интоксикация организма, нарушается или вовсе пропадает обоняние.
Со стороны проблемного моляра появляется тяжесть, из ноздри вытекает гнойный секрет. Такие явления провоцируют изменения формы лица – появляется ярко выраженная отечность. В процессе развития начинается слезоточивость, ведь, как известно, слезные протоки являются продолжением носовой полости, а если она забита, то закупоривается слезный канал.
Диагностика
Диагностировать заболевание может только специалист, консолидирующий клиническую картину, результаты осмотра и лабораторных исследований.
При осмотре врач отмечает визуальные признаки воспаления десен в области проблемного зуба, отек слизистой оболочки полости рта и носа в той части, где инфицирована придаточная верхнечелюстная пазуха.
Кроме того, специалист возьмет на анализ выделения из носа. Это особенно важно в случаях, когда в секрете отмечаются признаки гнойной слизи, поскольку лечить гнойный гайморит можно лишь полностью удостоверившись в диагнозе.
Риноскопия относится к самым важным и достоверным методам определения стадии и формы развивающего синусита. Отоларинголог, проводящий осмотр, обязательно определит состояние слизистой оболочки носа, возможность возникновения заболевания на фоне смещения носовой перегородки или образования аденоидов и полипов.
Обязательным для назначения эффективной медикаментозной терапии является прохождение пациентом магнитно-резонансной и компьютерной томографии. Снимки, определяющие степень поражения гайморовых пазух и перегородок, дадут возможность врачу адекватно оценить ситуацию. После этого специалист выносит решение – будет ли лечение консервативным или потребует хирургического вмешательства.
Лечение
Лечение хронического или острого синусита терапевтическими методами предусматривает прием сосудосуживающих препаратов на фоне активной группы антибиотиков:
- Назальные капли Галазолин, Нафазоли или Ксилометазолин помогают быстро устранить отечность слизистой оболочки носа, открыв пути для лучшего дренажа патогенных выделений
- Пенициллиновая группа – Ампициллин, Амоксициллин.
- Цефалоспорины – Цефалексин, Цефазолин
- Макролиды – Эритромицин, Азитромицин.
- Местные антибактериальные средства – Биопарокс.
Это основные лекарственные формы и медикаменты, принимающие участие в лечении. Антибиотики при этом может назначить только врач. Острые стадии синусита при таком комплексном лечении отступают уже через 5-7 дней.
Кроме того, для активизации процессов и быстрого достижения эффектов врачом обязательно назначается промывание носа. Эта процедура используется практически при любых формах синусита или гайморита, особенно, если речь идет о лечении маленьких детей. Для промывания используются такие растворы, как АкваМарис, Солевой раствор, Фурациллин, настои антисептических трав – Зверобой, Подорожник, Ромашка.
При хронической форме протекания болезни прием антибиотиков может продолжаться длительное время, а в крайних случаях специалистом назначается операция. Цель такого подхода – освободить носовой проход для извлечения из гайморовых пазух гнойного секрета.
Очень важно помнить, что крайние меры применяются врачами лишь в тех случаях, когда болезнь запущена, и под угрозу ставится не только ваше здоровье, но и жизнь. Поэтому при первых же признаках насморка, болевых ощущений в области челюсти, полости рта или переносицы – сразу же обращайтесь к специалисту. Вовремя поставленный диагноз и назначенное лечение помогут избежать ряда серьезных последствий.
 Загрузка...
Загрузка... nasmorklechit.ru
признаки, симптомы, особенности, лечение, у ребёнка

Содержание статьи
Клиническая лор-практика показывает, что количество заболевших с каждым годом увеличивается. Острый левосторонний гайморит часто имеет бактериальную этиологию. Воспаление верхних отделов носовой перегородки с левой стороны вызывают следующие виды микроорганизмоов:
- грибы;
- золотистый стафилококк;
- протеи;
- синегнойная палочка;
- энетеробактерии;
- вирусы;
- смешанная микрофлора.
Как и острый правосторонний гайморит, левостороннее воспаление гайморовой пазухи может сопровождаться сильными болями и требует неотложного лечения. Противном случае могут возникнуть опасные осложнения, вызванные инфицированием верхних пазух черепной коробки, отделов головного мозга и других важных систем в организме.
Причины левостороннего гайморита
 Возникает односторонний гайморит в результате хронических простуд и ОРЗ, ринита и инфицирования носоглотки различными болезнетворными микроорганизмами. Часто воспаление левой стороны носовых пазух вызывает кариозный процесс в верхней челюсти. Корни верхних зубов, поврежденных кариесом и пародонтом, могут стать причиной возникновения очаговой инфекции, которая с кровью попадает в носовые пазухи.
Возникает односторонний гайморит в результате хронических простуд и ОРЗ, ринита и инфицирования носоглотки различными болезнетворными микроорганизмами. Часто воспаление левой стороны носовых пазух вызывает кариозный процесс в верхней челюсти. Корни верхних зубов, поврежденных кариесом и пародонтом, могут стать причиной возникновения очаговой инфекции, которая с кровью попадает в носовые пазухи.
Чаще всего возбудителем гнойного воспаления является золотистый стафилококк, который начинает активно размножаться в результате ослабления иммунитета. Воспаление одной носовой пазухи может иметь смешанную этиологию. К золотистому стафилококку могут присоединиться другие болезнетворные микроорганизмы:
- протеи;
- синегнойная палочка;
- стрептококки;
- энеторбактерии.
Лечение левостороннего гайморита в этом случае, как и лечение правостороннего гайморита, должно начинаться немедленно. При выявлении гнойной формы заболевания врачи назначают антибиотики и антимикробные препараты, которые не дают заражению распространиться по всему организму. Комплекс болезнетворных бактерий и микроорганизмов может вызвать тяжелые осложнения, которые заканчиваются летальным исходом для больного.
 Гнойное воспаление одной носовой пазухи встречается чаще двухстороннего. Накопление слизи в носовой полости способствует развитию болезнетворных микроорганизмов, которые с кровью попадают в организм и инфицируют его. Поэтому требуется удалить очаг воспаления с помощью противомикробной терапии.
Гнойное воспаление одной носовой пазухи встречается чаще двухстороннего. Накопление слизи в носовой полости способствует развитию болезнетворных микроорганизмов, которые с кровью попадают в организм и инфицируют его. Поэтому требуется удалить очаг воспаления с помощью противомикробной терапии.
Симптомы и признаки
Левосторонний гайморит может быть по форме протекания, как и правосторонний, хроническим или гнойным. Хроническая форма заболевания бывает:
- экскудативной, когда в слизи появляется гной и серозные выделения;
- продуктивной, когда очагом инфекции становятся грибы, полипы, некротические новообразования или иные факторы.
Лечение возникшего отека правой носовой полости с ярко выраженными гнойными выдделениями, как и терапия воспаления левой носовой пазухи, подбирается исходя из формы протекания заболевания, основного возбудителя инфекции и способа проникновения инфекции в носовые пазухи. По виду попадания инфекции в носовую пазуху гайморит делят на:
- риногенный;
- однотогенный;
- гематогенный;
- травматический;
- аллергический.
 При острой форме левостороннего гайморита его основными симптомами являются:
При острой форме левостороннего гайморита его основными симптомами являются:
- непроходимость левой ноздри и затрудненное дыхание;
- длительный насморк;
- болевые ощущения в левой части носа;
- выделение мутной или гнойной слизи из левой ноздри;
- повышенная температура;
- головная боль;
- отек левой стороны лица;
- неприятный запах от выделений из носа.
Если не лечить своевременно левосторонний гайморит, проявляющийся в острой форме, симптомы его могут перерасти в хронические. В результате в носу могут образоваться полипы, ухудшиться функция дыхания и может произойти искривление носовой перегородки. Поэтому следует знать, как лечить левосторонний, гайморит и правосторонний гайморит, лечение для которых должно всегда подбираться в индивидуальном порядке после медицинского обследования.
Отличительные особенности патологии и диагностика
Специфика такой патологии носовой пазух состоит в том, что в состоянии ремиссии симптомы и при переходе острой формы в хроническую не выражаются ярко. Но это не значит, что заболевание прошло. Оно развивается, и потом будет проявляться тяжелой симптоматикой в виде:
- головных болей;
- сухости в глотке;
- ухудшения дыхательной функции;
- неприятного запаха изо рта;
- трещин на коже около левой ноздри;
- повышенной утомляемости и общей слабости иммунитета;
- стекания гнойной слизи по глотке в желудок.
Чтобы предотвратить развитие острой формы в хроническую, следует пройти всестороннюю диагностику, включающую в себя:
- визуальный осмотр левой ноздри врачом;
- сбор жалоб пациента на недомогание;
- рентгенографическое обследование носовой перегородки;
- МРТ;
- КТ;
- термографию;
- прокол гайморовой пазухи для исследования скопившейся слизи;
- диафаноскопию.
 Всесторонне обследование позволит понять, из-за чего с одной стороны возник гнойный гайморит. Позволит найти правильные способы терапии, которые помогут убрать гнойный левосторонний гайморит. При наличии воспаления в правой носовой пазух своевременная диагностика поможет не перейти острой форме заболевания в хронический правосторонний гайморит.
Всесторонне обследование позволит понять, из-за чего с одной стороны возник гнойный гайморит. Позволит найти правильные способы терапии, которые помогут убрать гнойный левосторонний гайморит. При наличии воспаления в правой носовой пазух своевременная диагностика поможет не перейти острой форме заболевания в хронический правосторонний гайморит.
Очень важно внимательно заниматься больными детьми. Гайморит у ребенка правосторонний или левосторонний может привести к таким тяжелым осложнениям как:
- менингит;
- воспаление головного мозга;
- остеомиелит челюстных костей;
- развитие неврита тройничного нерва и ряду иных тяжелых патологий.
После проведения диагностик лор назначит наиболее эффективную терапию для каждого больного.
Методы лечения
Выявив причины возникновения гайморита, врач сможет подобрать наиболее эффективные методы диагностики заболевания и назначит индивидуальную схему терапии, котораая может совмещать:
- прием медикаментозных препаратов;
- использование наружных средств для промывания гайморовой пазухи, которое проводится на протяжении определенного периода;
- физиотерапию;
- одновременное лечение других простудных заболеваний, которые становятся причиной гайморита;
- проколы пазух для удаления гнойной слизи и улучшения дыхательной функции;
- операции в сложных запущенных случаях.
Любое воспаление гайморовых пазух должно лечиться комплексно. Это поможет избежать дальнейшего развития воспалительного процесса и воспалительных патологий. Кроме лечения самого гайморита потребуется избавить организм от паразитов. После проведения анализов специалист определит наличие паразитов в носовых пазух.
 Теплая ингаляция поможет убрать воспаление. Специальные упражнения и процедуры с носовыми полостями с воздухом и растворами помогут избавиться от одностороннего гайморита. Только правильная диагностика и лечение инфекции, которые помогают развиваться гаймориту, поможет устранить очаг инфекции и убрать отек слизистой.
Теплая ингаляция поможет убрать воспаление. Специальные упражнения и процедуры с носовыми полостями с воздухом и растворами помогут избавиться от одностороннего гайморита. Только правильная диагностика и лечение инфекции, которые помогают развиваться гаймориту, поможет устранить очаг инфекции и убрать отек слизистой.
Физиопроцедуры
Для терапии слизистых тканей врач может назначить физиопроцедуры:
- магнитотерапию;
- лазерную терапию;
- ультразвук;
- СВЧ;
- УВЧ;
- индуктотеримю.
С их помощью купируются различные форма воспаления слизистых тканей. Процессе лечения гайморита медикаментами ускоряется, уменьшаются выделения гноя,
Кукушка
Для лечения инфекционного одностороннего гайморита может использоваться промывание носовой пазухи при помощи проведения процедуры «Кукушка». Ее назначают если есть наличие значительных выделений из левой или правой ноздри и затруднено дыхание
Ингаляции
Также применяют ингаляции для удаления слизистой в левой пазухе. Односторонний гайморит левой ноздри, признаки и симптомы которого выявлены на первом этапе заболевания, хорошо лечится с помощью ингаляций. Таким образом можно избавиться от синуситов, вылечить быстро острый левосторонний или правосторонний гайморит. Прочищая с помощью ингаляции ноздри, можно устранить образование трещин на коже слева, если диагностирован левосторонний гайморит.
ЯМИК
Лечащим врачом может быть назначена процедура ЯМЕК с использованием катетера. Левосторонний или правосторонний гайморит в этом случае можно вылечить без проколов. Как, лечить будут, расскажут врачи в клинике. Врачи объяснят, может ли, гайморит быть удален с одной, стороны при помощи специального катетера, не нарушающего целостность носовой пазухи и позволяющего избежать проколов.
Медикаменты
Кроме этого могут быть назначены медикаменты для лечения острых воспалительных процессов:
- антибиотики;
- антигистаминные препараты;
- иммуномодуляторы;
- сосудосуживающие капли и спреи.
 С их помощью устраняется насморк, ринит, гнойные выделения, воспалительные процессы и аллергические реакции. Медикаменты в комплексе с другими методами терапии помогают вылечить оболочку носа без операций, устранив ринит, синусит и все симптомы гайморита.
С их помощью устраняется насморк, ринит, гнойные выделения, воспалительные процессы и аллергические реакции. Медикаменты в комплексе с другими методами терапии помогают вылечить оболочку носа без операций, устранив ринит, синусит и все симптомы гайморита.
Для этого пациенту специально проводят подбор лекарственного препарата, а также делают анализы крови, чтобы понять реакцию на тот или иной медикамент.
Катетеризация
Для безопасного терапевтического лечения гайморита может проводится катетеризация. Эта процедура не требует проведения проколов и позволяет безопасно удалить слизь из носовой полости без проведения операции. Более того, этот метод позволяет эффективно бороться с различными носовыми патологиями безоперационным путем, с помощью использования отводящих катетеров.
Профилактика воспаления носовых пазух
Для предотвращения развития острой и хронической формы левостороннего или правостороннего гайморита взрослым и детям следует проводить профилактические мероприятия:
- залечить кариозные верхние зубы;
- пройти обследование у лора;
- не заниматься самолечением, а обращаться к специалистам;
- поддерживать свою иммунную систему и больше бывать на свежем воздухе;
- не принимать бесконтрольно антибиотики.
Соблюдение профилактических мероприятий и использование комплексного подхода в лечение одностороннего гайморита у детей и взрослых поможет избежать тяжелых осложнений и необходимости проводить операцию в носовой пазухе. Для получения квалифицированной помощи при лечении гайморита всегда следует обращаться к врачам.
 Только квалифицированный отоларинголог сможет подобрать индивидуальный комплекс лечения, совмещающий в себе использование медикаментов, физиопроцедур и промывания, помогающих избавиться от заложенности левой или правой ноздри и очага воспаления, возникшего в ней. Использование квалифицированной медицинской помощи никогда не позволит развиться синуситу в гайморит, а гаймориту в хроническое воспаление носовой пазухи переходящее в остеомиелит или иную тяжелую патологию.
Только квалифицированный отоларинголог сможет подобрать индивидуальный комплекс лечения, совмещающий в себе использование медикаментов, физиопроцедур и промывания, помогающих избавиться от заложенности левой или правой ноздри и очага воспаления, возникшего в ней. Использование квалифицированной медицинской помощи никогда не позволит развиться синуситу в гайморит, а гаймориту в хроническое воспаление носовой пазухи переходящее в остеомиелит или иную тяжелую патологию.
Оценка статьи:
 Загрузка...
Загрузка...gaimorit.guru
Верхнечелюстной синусит: симптомы, причины и лечение
При остром гайморите, также называемом верхнечелюстным синуситом, слизистая оболочка и подслизистый слой верхнечелюстной пазухи воспаляются. Воспаление может коснуться надкостницы и костной ткани. В последнем случае болезнь приобретает хронический тип.
Причины появления
Острый гайморит появляется в результате осложнений после таких инфекционных и воспалительных болезней как ринит, грипп, корь, скарлатина. Возбудителями выступают микробы, сапрофиты, микробиота.
Воспалительные заболевания стоматологического характера также являются причинами появления этой болезни.
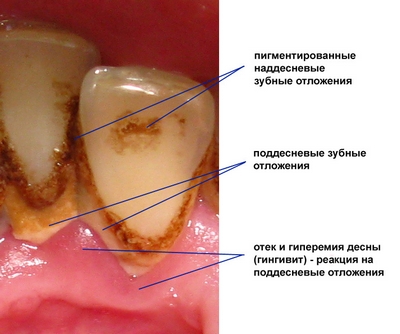
В ситуации, когда причиной стали воспалительные болезни в зубах, болезнь получает название одонтогенный верхнечелюстной синусит. Корень воспаленного зуба распространяет процесс на область верхнечелюстных пазух. Процесс воспаления в таком случае может происходить в одной из пазух. Такой синусит бывает как правосторонний, так и левосторонний.

Одонтогенный верхнечелюстной синусит
Такие факторы, как наличие аденоидов, искривленная носовая перегородка и хронический насморк, хирургические вмешательства в носу провоцируют развитие острого гайморита.
к оглавлению ↑Каким образом протекает болезнь?
В зависимости от причины появления острого гайморита, протекание болезни может отличаться.
 Источник инфекции бывает:
Источник инфекции бывает:
- травматический;
- риногенный;
- гематогенный;
- одонтогенный.
Катаральная (серозная) форма болезни выражается в отеке слизистой оболочки, как результат – она утолщается, воздушное пространство внутри пазух уменьшается. Вентиляционная функция нарушается. При гнойной форме отмечается незначительный отек, но явление клеточной инфильтрации выражено более значительно.
Инфекционные заболевания, такие как скарлатина, корь, брюшной тиф, приводят к возникновению очагов некроза в стенках пазух.
У детей верхнечелюстной синусит может появиться лишь в некоторых случаях.
к оглавлению ↑Симптомы
При остром гайморите, в том числе и, если причиной стал процесс воспаления зубов, пациент жалуется на головную боль. Она локализуется на пораженной области лица.
При попытке наклонить голову болевые ощущения усиливаются, отмечается тяжесть больной части лица. В пораженную область поступает так называемый «прилив». Щека становится припухшей.
Помимо этого, человек отмечает такие симптомы:
- дыхание затруднено;
- обонятельная функция со стороны пораженной части ухудшилась;
- генерируются гноистые частые выделения.
 Правильный диагноз устанавливает врач-отоларинголог после проведения визуального осмотра пациента, а также изучив лабораторные тесты и осмотрев рентгеновский снимок. Для подтверждения диагноза врач должен увидеть на снимке, что пазухи затемнены. Это свидетельствует об активности в них воспалительного процесса. Снимок дает также информацию об уровне патогенной жидкости в воспаленных пазухах.
Правильный диагноз устанавливает врач-отоларинголог после проведения визуального осмотра пациента, а также изучив лабораторные тесты и осмотрев рентгеновский снимок. Для подтверждения диагноза врач должен увидеть на снимке, что пазухи затемнены. Это свидетельствует об активности в них воспалительного процесса. Снимок дает также информацию об уровне патогенной жидкости в воспаленных пазухах.
Воспалительные болезни в верхних дыхательных путях, наиболее часто являющиеся предпосылками к острому гаймориту, провоцируют немного отличающиеся симптомы болезни. При риногенной форме верхнечелюстного синусита больной отмечает возникновение:
 односторонней головной боли;
односторонней головной боли;- озноба, слабости и недомогания;
- ощущения того, что пораженная половина лица распирает и давит;
- перехода болевых ощущений на область лба;
- повышение температуры;
- пониженного аппетита.
Эти симптомы провоцируются нарушенным оттоком слизи. Когда из одной или обеих пораженных пазух начинаются обильные выделения, пациент отмечает, что симптомы проходят. Болевые ощущения утихают, понижается температура. Однако в какой-то момент выделения прекращаются, все симптомы возвращаются. Это происходит потому, что какие-то факторы не дают слизи выделяться и провоцируют ее повторное накопление.
Пациенты отмечают, что наиболее ярко симптомы проявляются в течение ночи, а утром становятся особенно сильными. Днем человек помогает слизи выходить, а ночью происходит ее беспрепятственное накопление. Причинами боли являются интоксикация и давление на нервные окончания. Болевые ощущения в связи с этим бывают двух типов – постоянные и периодические.
 Начало болезни характеризуется серозными выделениями, затем они приобретают слизистый и слизисто-гнойный характер. Вместе с выделениями вначале болезни можно отметить возникновение герпетических высыпаний. Наличие острого насморка, который не проходит от 7 до 10 дней, свидетельствует об остром гайморите.
Начало болезни характеризуется серозными выделениями, затем они приобретают слизистый и слизисто-гнойный характер. Вместе с выделениями вначале болезни можно отметить возникновение герпетических высыпаний. Наличие острого насморка, который не проходит от 7 до 10 дней, свидетельствует об остром гайморите.
При осмотре врач проводит пальпацию, возникают болевые ощущения. Пораженная область лица характеризуется покраснением, припухлостью, местным повышением температуры и чувствительности кожного покрова. Двухсторонний синусит приводит к общему нарушению обоняния.
Острый верхнечелюстной синусит может спровоцировать образование отека значительного размера, который может закрыть глаз и появиться на второй половине лица. При отсутствии лечения он переходит в хронический.
Двухсторонний хронический верхнечелюстной синусит, в целом, проявляет такие симптомы:
 отток гноистых выделений из носовых пазух;
отток гноистых выделений из носовых пазух;- присутствие в носу ощущений распирания;
- затрудненность дыхания и сильная заложенность обеих пазух;
- гнусавость голоса;
- понижение активности вследствие апатии и вялости;
- возникновение признаков общей интоксикации в организме вследствие воспалительного процесса.
Такое состояние делает трудным попытки наклонить голову вперед, при этом возникает боль.
Синусопатия может быть также и аллергического характера. При этом симптомы включают тяжесть в голове, зуд, значительный отток из носовых пазух в виде водянистых выделений, аллергическое чихание. Синусопатия такого происхождения может иметь и хронический характер. Симптомы дополняются еще и такими явлениями, как нервозность, депрессивное состояние и шум в ушах.
Этот тип острого гайморита лечится долго и тщательно, ввиду сложности консервативного или хирургического лечения. Повторяющиеся приступы болезни могут спровоцировать образование полипов и гиперплазий. Дыхание затруднено почти все время и может стать полностью заблокированным.
к оглавлению ↑Лечение синусита
Лечат верхнечелюстной синусит — острый или хронический — медикаментозными и хирургическими методами. Необходимо побороть инфекцию, для этого назначают антибиотики. Также прописывают сосудосуживающие капли, чтобы устранить отек со слизистой пазух.
 Оперативное вмешательство чаще всего неизбежно и представляет собой пункцию. При этой процедуре происходит извлечение гноистого содержимого. Если причиной острого гайморита послужили воспаленные зубы, то они удаляются.
Оперативное вмешательство чаще всего неизбежно и представляет собой пункцию. При этой процедуре происходит извлечение гноистого содержимого. Если причиной острого гайморита послужили воспаленные зубы, то они удаляются.
Постановка диагноза и назначение всего курса терапии выполняется только опытным врачом-отоларингологом. Если врач видит, что сначала можно провести лечение без хирургического вмешательства, назначаются только медикаментозные средства, а затем, при необходимости, физиотерапевтические процедуры и пункция.
Обращение к оперативному методу лечение обуславливается только возникновением гнойного осложнения. В некоторых необходимо вскрыть пораженные пазухи, чтобы удалить очаги инфекции, распространившиеся на окружающие ткани и органы.
В лечении этой болезни для успешного результата необходимо:
- восстановить дренажную функцию и вентиляционную функцию отверстий;
- удалить патологическое содержимое;
 ввести медикаментозные препараты;
ввести медикаментозные препараты;- применить десенсибилизирующие (антигистаминные), антибактериальные и симптоматические средства;
- применить физиотерапевтические методы;
- повысить иммунитет организма;
- осуществить детоксикацию организма;
- исключить факторы, которые могут спровоцировать возникновение осложнений;
- предоставить пациенту комфортные условия.
Лечить эту болезнь можно и в домашних, и в больничных условиях. Госпитализация является предпочтительной, поскольку в больнице лечащий врач может постоянно наблюдать состояние больного.
Поскольку эта болезнь характеризуется возможными резкими осложнениями и резким изменением состояния, этот фактор также говорит в пользу больничного лечения. При первых же симптомах необходимо обращаться к врачу, чтобы не допустить опасных осложнений. Доктор немедленно прописывает курс комплексного лечения. Острый гайморит может спровоцировать не только дискомфорт, но и опасные последствия для всего здоровья в целом. Поэтому рекомендации врача, прием прописанных лекарств и процедуры ни в коем случае нельзя игнорировать.
olore.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа