Содержание
Боль в правом боку при беременности
Общие сведения
Боль в боку при беременности может быть симптомом очень многих заболеваний. Живот это не одиночный орган, подобный сердцу или печени. Живот заполнен множеством различных органов, тканей, структур. И каждый орган, находящийся в животе, может заболеть. Прежде всего, следует обращать внимание на внезапно возникшую резкую боль в боку. Эта боль может оказаться первым симптомом для оказания немедленной медицинской помощи. Если резкая внезапная боль в боку длится более 30 минут, необходимо срочно вызвать врача или ехать в больницу, чтобы исключить срочно возникшую хирургическую патологию.
Фантазировать на тему диагноза вы можете сколько угодно, но только по дороге в больницу. Потому как если это, например, перфорация (прободение или дырка в желудке), то она должна быть зашита немедленно. Чтобы самому для себя разобраться, что может значить боль в животе, надо знать следующее. Условно ваш живот делится на четыре квадранта (или сегмента) — правый верхний (правый бок сверху), левый верхний (левый бок сверху), правый нижний и левый нижний (правый и левый бок снизу). Локализация любого симптома теперь может быть привязана к одному из четырех квадрантов.
Условно ваш живот делится на четыре квадранта (или сегмента) — правый верхний (правый бок сверху), левый верхний (левый бок сверху), правый нижний и левый нижний (правый и левый бок снизу). Локализация любого симптома теперь может быть привязана к одному из четырех квадрантов.
Боль в правом боку сверху при беременности
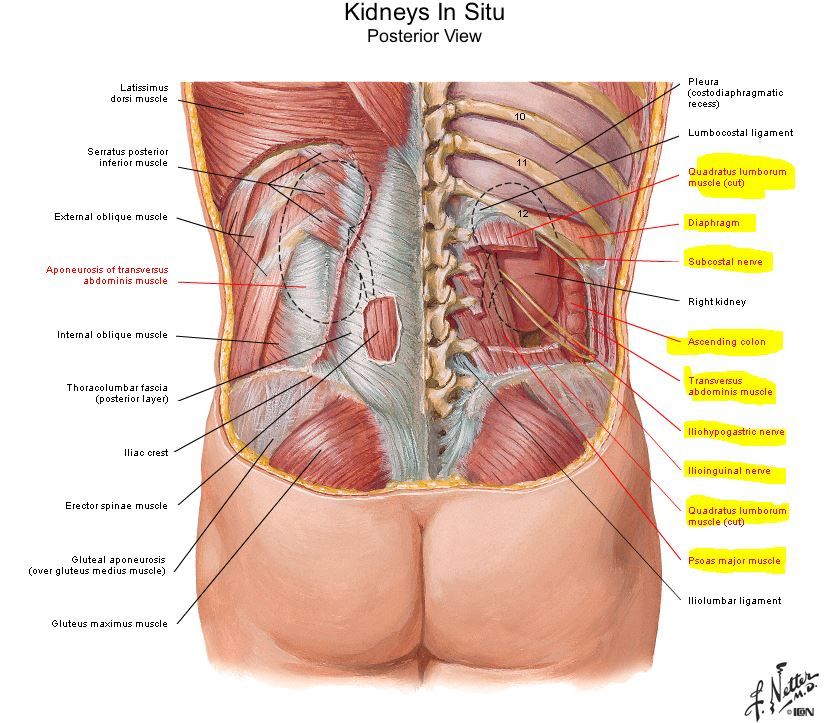
В этой области имеются такие органы как печень, желчный пузырь, часть кишечника, правая часть диафрагмы. Заболевание или травма этих органов дает вам боль в верхней части живота. Интенсивность и выраженность болей будет зависеть от того, что происходит и где. Боли в правом подреберье могут быть при воспалении печени (гепатита). Инфекционные агенты, которые чаще всего атакуют печень, это вирусы. Отсюда так называемый вирусный гепатит. Существует три основных его типа: вирусный гепатит А, В, С.
Люди обычно заболевают вирусным гепатитом А после того как проглатывают зараженными стоками пищу или воду. Гепатит В особенно распространен среди гомосексуалистов, наркоманов и тех, кто состоял с ними в близком контакте. Гепатит С почти всегда передается через переливание зараженной крови, медицинские иглы и продукты, содержащие кровь. Особо распространен среди наркоманов. Различные химические агенты и лекарства также могут повредить печени из-за своей токсичности. Это так называемый токсический гепатит. Наиболее опасным ядром для печени является алкоголь. При регулярном злоупотреблении алкоголя развивается алкогольный гепатит.
Гепатит В особенно распространен среди гомосексуалистов, наркоманов и тех, кто состоял с ними в близком контакте. Гепатит С почти всегда передается через переливание зараженной крови, медицинские иглы и продукты, содержащие кровь. Особо распространен среди наркоманов. Различные химические агенты и лекарства также могут повредить печени из-за своей токсичности. Это так называемый токсический гепатит. Наиболее опасным ядром для печени является алкоголь. При регулярном злоупотреблении алкоголя развивается алкогольный гепатит.
Печень может страдать и при сердечной недостаточности, когда сердечная мышца плохо перекачивает кровь, приходящую в сердце. Часть ее застаивается в легких и возникает недостаточность дыхания, а часть застаивается в печени, растягивая ее и вызывает боль.
Боли в правом боку сверху при беременности могут быть связаны с желчным пузырем. Надо отметить, что желчь в организме играет важную роль. Желчь, которая образуется в печени, помогает переваривать пищу. Избыток желчи хранится в желчном пузыре. И если вы поели много жирной пищи, то нуждаетесь в большом количестве желчи, чтобы усвоить жиры. Поэтому желчный пузырь впрыскивает свое содержимое в кишечник. Инфекция, плохая функция печени или камни в желчном пузыре часто ответственны за боли в правом боку сверху.
Желчь, которая образуется в печени, помогает переваривать пищу. Избыток желчи хранится в желчном пузыре. И если вы поели много жирной пищи, то нуждаетесь в большом количестве желчи, чтобы усвоить жиры. Поэтому желчный пузырь впрыскивает свое содержимое в кишечник. Инфекция, плохая функция печени или камни в желчном пузыре часто ответственны за боли в правом боку сверху.
В животе имеется также еще один важный орган — это поджелудочная железа. Поджелудочная железа (или панкреас) представляет собой железистый орган, располагающийся глубоко в брюшной полости, который выделяет пищеварительные ферменты, соки и инсулин. Поджелудочная железа вытянута справа налево. «Головка» железы в правом верхнем квадранте, «тело» пересекает среднюю линию живота, а «хвост» размещен в левом верхнем квадранте.
Наиболее часто причиной панкреатических болей является воспаление (панкреатит). Приступ острого панкреатита имеет ряд особенностей. Во-первых, приступ крайне болезненный, сопровождается тошнотой, рвотой, обильным потением. Боль отдает прямо в спину. Усиливается в положении лежа, а легче больным становится сидя с наклоном вперед. Диагноз обычно требует подтверждения лабораторными анализами, чтобы определить содержание некоторых ферментов, выделяемых поврежденной железой.
Боль отдает прямо в спину. Усиливается в положении лежа, а легче больным становится сидя с наклоном вперед. Диагноз обычно требует подтверждения лабораторными анализами, чтобы определить содержание некоторых ферментов, выделяемых поврежденной железой.
Иногда боли в правом боку сверху при беременности вызывает почечная патология. Почки располагаются по бокам. Одна почка на каждой стороне вашего тела, так что заболевание почек обычно вызывает боли в соответствующем боку и спине. Если правая почка инфицируется, в ней образуется гнойник, абсцесс, или же имеются камни, то возникающая боль может ощущаться в правом верхнем квадранте живота, так же, как и в спине. Если в почке был небольшой камень, и он вышел из нее, и находится в мочеточнике, то боль находит волнами, она мучительна и часто отдает в пах, а у мужчин и в яичко.
Боли в правом боку снизу при беременности
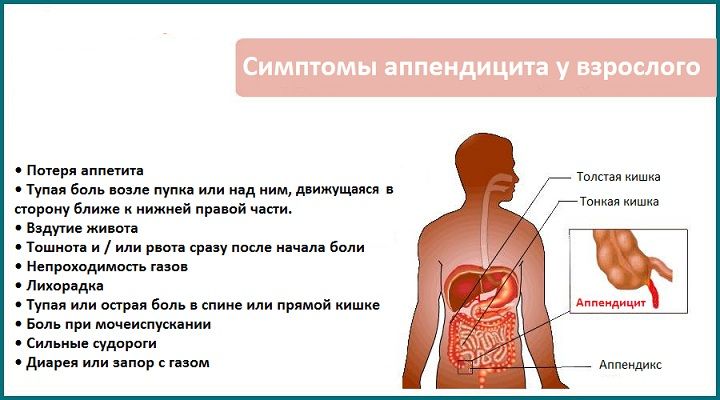
В правом нижнем квадранте располагается аппендикс, мочеточник, отводящий мочу из почек в мочевой пузырь, фаллопиевы трубы. Любая боль в правом боку снизу должна заставить задуматься вас об аппендиците. Этот диагноз нельзя снимать до тех пор, пока не будет доказано, что это не так. Если вы можете указать место боли одним пальцем, если она держится более 12 часов без ослабления, если боль также локализуется около пупка, то наиболее вероятно, что у вас аппендицит. В любом случае, если вы подозреваете у себя аппендицит, немедленно обратитесь к врачу. И если диагноз подтвердится, то врач предложит вам операцию. Иначе аппендикс может нагноиться и лопнуть. И тогда даже банальный аппендицит может привести к смерти.
Любая боль в правом боку снизу должна заставить задуматься вас об аппендиците. Этот диагноз нельзя снимать до тех пор, пока не будет доказано, что это не так. Если вы можете указать место боли одним пальцем, если она держится более 12 часов без ослабления, если боль также локализуется около пупка, то наиболее вероятно, что у вас аппендицит. В любом случае, если вы подозреваете у себя аппендицит, немедленно обратитесь к врачу. И если диагноз подтвердится, то врач предложит вам операцию. Иначе аппендикс может нагноиться и лопнуть. И тогда даже банальный аппендицит может привести к смерти.
Боли в правом боку снизу при беременности могут отмечаться боли при внематочной беременности. Внематочная беременность случается, когда оплодотворенная яйцеклетка остается в фаллопиевой трубе, вместо того, чтобы спуститься в матку. Боли в этой части живота могут отмечаться при инфекциях, полученных половым путем (таких как гонорея, трихомониаз, хламидиоз).
Кисты яичников, особенно при их разрывах, и опухоли яичников могут вызвать подобную хроническую боль. Боль, которая усиливается при менструации, заставляет предположить эндометриоз.
Боль в боку на поздних сроках беременности
Нередко беременные женщины отмечают появление болей, чувства тяжести, распирания в правом подреберье. Эти ощущения нарастают и усиливаются с увеличением срока беременности. В большинстве подобных случаев оказывается, что имеет место дискинезия желчного пузыря и желчевыводящих протоков.
Дискинезия желчных путей не столь безобидна, как может показаться на первый взгляд, поскольку способствует развитию воспалительного процесса, камнеобразованию. И напротив, дискинезия может быть одним из проявлений желчнокаменной болезни, хронического холецистита, аномалий развития желчных путей.
Между желчевыделительной системой и другими органами пищеварения существуют многообразные анатомические, функциональные и гормональные связи, они оказывают существенное влияние на деятельность этой системы. Так, например, поступление пищи в желудок не только вызывает механическое раздражение рецепторов желудка, но часто еще и усиливает желчеобразование и двигательную активность желчных путей.
Так, например, поступление пищи в желудок не только вызывает механическое раздражение рецепторов желудка, но часто еще и усиливает желчеобразование и двигательную активность желчных путей.
Двигательная функция желчного пузыря и желчевыводящих протоков в значительной степени зависит от состояния нервной системы: так, дистония вегетативной нервной системы может нарушать согласованность сокращения мускулатуры желчного пузыря и расслабления тонуса сфинктеров и вызывать задержку желчеотделения. Важную роль в возникновении дискинезии могут сыграть и психогенные факторы, поскольку она нередко является следствием и одним из клинических проявлений общего невроза.
Мышечная слабость желчных путей подчас носит конституциональный (связанный с особенностями телосложения) характер, иногда провоцируется несбалансированным питанием или может явиться следствием гормонального дисбаланса.
Для беременных характерны гипомоторные (связанные со снижением двигательной активности) нарушения функционирования внутренних органов, вызванные общим изменением, гормонального фона.
Организм женщины на поздних сроках беременности вырабатывает большое количество прогестерона. Основной физиологический смысл действия прогестерона в этот период заключается в расслаблении матки, препятствующем выкидышу и преждевременным родам. Однако «попутно» расслабляются и другие гладкомышечные органы, в том числе и желчный пузырь. В основе гипомоторной дискинезии лежит слабое, недостаточное опорожнение желчного пузыря, приводящее к его растяжению и появлению болей.
Возникновение дискинезии может быть связано и с чисто механическими причинами: растущая матка давит, «поджимает» органы грудной полости, в том числе печень и желчный пузырь, в результате может нарушиться нормальный процесс желчеотделения.
Обычно женщину беспокоят тупые ноющие боли в правом подреберье (которые могут распространяться на подложечную область), чувство тяжести, ощущение давления в этой области, нередко сопровождающиеся:
-
отсутствием аппетита,
-
тошнотой,
-
ощущением горечи во рту,
-
отрыжкой воздухом,
-
изжогой,
-
вздутием живота.

Боль может усиливаться при шевелениях плода, зависит от его положения в матке. Чрезмерные эмоции, нервное переутомление, а иногда и погрешности в диете усиливают или провоцируют болевые ощущения и чувство распирания в подреберье. Может возникнуть также:
-
боль в области сердца,
-
повышенное сердцебиение,
-
головная боль,
-
онемение конечностей,
-
потливость,
-
нарушения сна.
Врачи называют эти симптомы картиной вегетативного криза. Если во время беременности возникает боль в правом боку, обратитесь за помощью к акушеру-гинекологу или к гастроэнтерологу. Врач поможет вам разобраться в причинах возникновения заболевания.
5 упражнений от боли в спине во время беременности – Академический медицинский центр (AMC)
Во второй половине беременности большинство женщин беспокоит ноющая боль в пояснице. Чаще всего она вызвана физиологическими изменениями в организме и проходит при смене положения тела и подборе удобной позы. Спровоцировать боль в спине могут также воспалительные и инфекционные заболевания и обострения хронических патологий. Чтобы установить причину дискомфорта, обязательно нужно обратиться к врачу. Если никаких заболеваний не выявлено, а ноющая боль является результатом увеличения нагрузки на мышцы спины, тогда ослабить ее помогут специальные физические упражнения.
Чаще всего она вызвана физиологическими изменениями в организме и проходит при смене положения тела и подборе удобной позы. Спровоцировать боль в спине могут также воспалительные и инфекционные заболевания и обострения хронических патологий. Чтобы установить причину дискомфорта, обязательно нужно обратиться к врачу. Если никаких заболеваний не выявлено, а ноющая боль является результатом увеличения нагрузки на мышцы спины, тогда ослабить ее помогут специальные физические упражнения.
5 упражнений для расслабления спины
Повороты спины
Сядьте на пол или на диван, скрестите ноги. Отведите правую руку вперед и начните медленно заводить ее за спину и поворачиваться вслед за ней всем корпусом. Двигайтесь до ощущения легкой растяжки мышц. После этого вернитесь в исходное положение и сделайте поворот в другую сторону. Выполняя упражнение следите, чтобы спина оставалась прямой.
Поза ребенка
Это упражнение помогает расслабить мышцы спины. Встаньте на колени, поставьте ноги на ширине плеч и упритесь ладонями в пол. Оставляя ладони прижатыми к полу, опустите ягодицы на пятки. Живот должен ложиться между коленями, а мышцы спины вытягиваться.
Встаньте на колени, поставьте ноги на ширине плеч и упритесь ладонями в пол. Оставляя ладони прижатыми к полу, опустите ягодицы на пятки. Живот должен ложиться между коленями, а мышцы спины вытягиваться.
Кошачья спинка
Встаньте на колени и упритесь ладонями в пол. Плавно поднимайте спину вверх, выгибая ее полукругом. Задержитесь в таком положении на 5 секунд, потом расслабьтесь и повторите все сначала.
Кошачья спинка наоборот
Встаньте на колени и обопритесь ладонями в пол. Поднимите голову вверх, а спину прогните вниз. Задержитесь в таком положении на 5 секунд.
Полет птички
Встаньте боком возле стены или спинки дивана, так чтобы одной рукой вы могли держаться. Держась левой рукой, поднимите правую ногу до горизонтального положения. Задержитесь в таком положении на 5-10 секунд, потом повторите упражнение с другой ногой. Это упражнение укрепляет мышцы спины, делая их сильнее.
Как выполнять упражнения?
Перед тем как решите выполнять упражнения для снятия боли в спине обязательно проконсультируйтесь с врачом. Он оценит ваше состояние и определит допустимый уровень нагрузки. Все упражнения нужно выполнять плавно, избегая резких движений и четко следуя технике выполнения.
Противопоказания к гимнастике
Не во всех случаях беременным разрешается выполнять физические нагрузки. Они запрещены при угрозе выкидыша или преждевременных родов, после потери беременности, при повышенном тонусе матки, при тяжелом токсикозе, изменениях артериального давления, заболеваниях позвоночника и сердечно-сосудистой системы.
Как предотвратить возникновение боли в спине?
Во время беременности боль в спине является результатом увеличившейся нагрузки на мышцы спины и позвоночник. Чтобы снизить нагрузку и предотвратить появление боли, носите обувь на низком ходу или на каблуке менее 3 см, подкладывайте подушечку под поясницу, когда сидите, и ложитесь спать на боку, при необходимости подкладывая под живот подушку.
При каких симптомах нужно срочное обращение к врачу?
Боль в пояснице во второй половине беременности появляется из-за перемещения центра тяжести, ослабления связочного аппарата, подготовки организма к родом. Однако боль в спине также может быть симптомом опасных заболеваний или осложнений.
Обратиться за медицинской помощью нужно:
— при появлении боли в верхней части спины и шее, которая сопровождается повышением артериального давления, головной болью или головокружением;
— при уменьшении подвижности плечевых суставов и онемении пальцев рук;
— при возникновении боли в грудном отделе позвоночника, которая сопровождается болью в области ребер и сердца;
— при боли в спине, которая сопровождается онемением ноги;
— при ноющей боли, которая не проходит и не ослабевает при смене положения тела;
— при боли, сопровождающейся повышением температуры, появлением отеков, болью при мочеиспускании;
— при резких, интенсивных, схваткообразных болях.
Во время беременности Вы ощущаете не только огромную радость в ожидании малыша, но и большую ответственность за его здоровье. Одно из главных условий благоприятного течения беременности и рождения здорового малыша – это наблюдение у высокопрофессионального акушера-гинеколога. К сожалению, число беременных с высокой степенью риска для матери и ребенка растёт.
Поэтому важно обратиться к врачу как можно раньше. На ранних этапах беременности акушер-гинеколог должен определить состояние здоровья будущей мамы и в срок провести скрининговые исследования плода. Мы предлагаем для Вас комплексные пакеты сопровождение беременности.
Ведение беременности в Академическом Медицинском Центре основано на положениях протокола МОЗ по ведению беременности и успешном 25-летнем врачебном опыте. В состав наших комплексных пакетов входит полный спектр необходимых консультативно-диагностических мероприятий с момента постановки на учет и до родов.
Подробнее пакеты ведение беременности.
Левосторонний колит: симптомы, диагностика и лечение
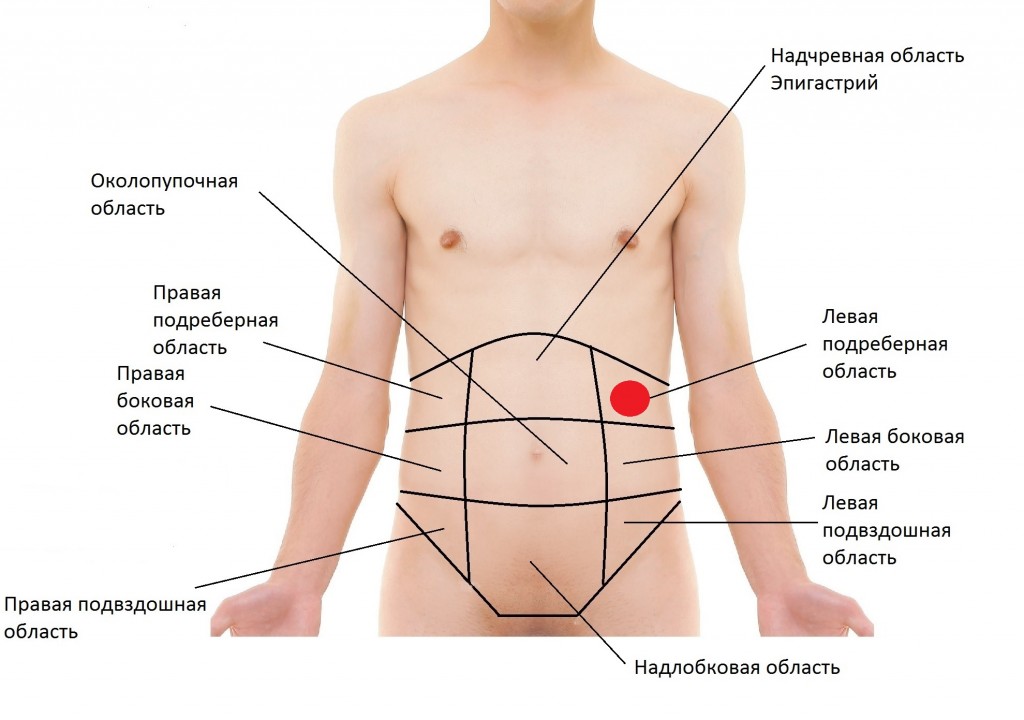
Левосторонний колит — это тип язвенного колита, который представляет собой состояние, вызывающее воспаление в толстой кишке. Как следует из названия, левосторонний колит поражает левую часть толстой кишки.
Левосторонний колит вызывает симптомы, сходные с симптомами других типов язвенного колита, включая диарею и боль в животе. Состояние неизлечимо, но лечение может уменьшить симптомы.
Для пациентов с этим заболеванием доступно несколько методов лечения, но лечение и управление будут варьироваться от случая к случаю.
Левосторонний колит или дистальный язвенный колит — это форма язвенного колита, поражающая только последний отдел толстой кишки, известный как дистальный отдел толстой кишки. Дистальный отдел толстой кишки идет от прямой кишки вверх по толстой кишке и останавливается у селезеночного изгиба, в месте изгиба толстой кишки.
Язвенный колит — это тип воспалительного заболевания кишечника. Он развивается, когда необычная реакция иммунной системы организма приводит к воспалению в желудочно-кишечном тракте.
Он развивается, когда необычная реакция иммунной системы организма приводит к воспалению в желудочно-кишечном тракте.
Это воспаление вызывает образование небольших язв на слизистой оболочке толстой кишки. Эти язвы образуют слизь и гной и могут привести к другим симптомам.
Левосторонний колит является хроническим заболеванием. После постановки диагноза человек обычно продолжает испытывать симптомы на протяжении всей жизни. В настоящее время не существует известного лекарства от язвенного колита.
Симптомы левостороннего колита очень похожи на симптомы многих других типов язвенного колита.
Люди с левосторонним колитом могут испытывать запоры.
Эти люди могут жаловаться на постоянную потребность в опорожнении кишечника. Это ощущение называется тенезмами и возникает в результате раздражения и воспаления в прямой кишке. Когда у людей с язвенным колитом есть стул, он обычно бывает очень небольшим.
Другие симптомы язвенного колита включают в себя:
- Потеря веса
- Дегидратация, возникающая в результате диареи
- лихорадки
- в брюшной полости или ректальной боли
- Ректальные спасмы
- .
 Странные. Также Странс. Странс. Также. Также. Также. Также. Также. Кровавый стул может быть признаком значительного повреждения толстой кишки.
Странные. Также Странс. Странс. Также. Также. Также. Также. Также. Кровавый стул может быть признаком значительного повреждения толстой кишки.Любой человек, у которого в стуле обнаружена кровь, должен обратиться к врачу и записаться на прием. Неотложная медицинская помощь может потребоваться не только при небольшой полоске крови.
Единой причины язвенного колита не существует, но существует множество теорий о том, почему он возникает.
Исследователи полагают, что определенную роль может играть ряд факторов. К ним относятся:
- генетика
- микробиом
- атипичный иммунный ответ
- факторы окружающей среды
Правильная диагностика левостороннего колита является важным шагом в его лечении. Врачи обычно проводят обследование, называемое эндоскопией, при котором они используют камеру для создания изображений внутренней части толстой кишки.
Изображения, полученные при эндоскопии, помогут врачу выявить признаки воспаления, такие как покраснение, задержка воды и другие нарушения.

При левостороннем колите признаки заболевания исчезнут, как только камера выйдет за пределы селезеночного изгиба. Врачи обычно используют эти знания, чтобы отличить левосторонний колит от других форм язвенного колита.
Лечение левостороннего язвенного колита зависит от нескольких различных факторов. Тяжесть симптомов и то, насколько хорошо человек реагирует на лекарства, могут изменить варианты лечения.
Лекарства
Лекарства в настоящее время являются препаратами первой линии для лечения язвенного колита. В зависимости от того, в какой части толстой кишки появляются симптомы, врач может порекомендовать принимать лекарства в различных формах.
После оценки тяжести симптомов врачи назначают одно или несколько различных лекарств для лечения левостороннего колита.
Лекарства от левостороннего язвенного колита могут включать:
5-аминосалициловую кислоту
Аминосалицилаты, содержащие 5-аминосалициловую кислоту (5-АСК), помогают уменьшить воспаление в толстой кишке, что делает их эффективной терапией для людей с левосторонним язвенным колитом .

Обзор 2019 года предполагает, что ректальная терапия 5-АСК может быть более эффективной, чем пероральная терапия при лечении левостороннего колита.
Кортикостероиды
Хотя 5-АСК помогает в большинстве случаев, некоторые люди плохо реагируют на нее. В этих случаях врачи используют кортикостероиды, чтобы справиться с воспалением.
Люди часто могут использовать пероральные кортикостероиды вместе с 5-АСК для более эффективного лечения.
Иммунодепрессанты
Иммунодепрессанты нацелены на белки в иммунной системе, которые вызывают воспаление при язвенном колите.
Биопрепараты
Биопрепараты — это препараты, воздействующие на белок иммунной системы, называемый фактором некроза опухоли (ФНО), для уменьшения воспаления в толстой кишке.
Ингибиторы JAK
Ингибиторы янус-киназы (ингибиторы JAK) представляют собой быстродействующие лекарства, которые могут блокировать пути воспаления в организме.
Это небольшие соединения, расщепляемые пищеварительной системой, прежде чем всасываться в кровоток и перемещаться по телу.

В настоящее время Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило два ингибитора JAK для лечения язвенного колита средней и тяжелой степени:
- или более блокаторы TNF применялись безуспешно или плохо переносились.
- Тофацитиниб (Xeljanz) выпускается в таблетках и также используется для лечения язвенного колита.
Госпитализация
В тяжелых случаях колита может потребоваться госпитализация. В больнице человек получит внутривенные лекарства и стероиды для уменьшения симптомов.
В редких случаях — обычно при серьезных повреждениях, воспалении или кровотечении в пораженной области — врачи могут порекомендовать удалить часть толстой кишки.
Левосторонний колит может вызывать осложнения, включая токсический мегаколон и анемию.
Токсический мегаколон является частым осложнением воспалительного заболевания кишечника, которое вызывает расширение толстой кишки по мере нарастания воспаления.
 Симптомы включают:
Симптомы включают:- боль в животе
- лихорадка
- обезвоживание
- недоедание
Токсический мегаколон увеличивает риск разрыва толстой кишки. Врачи обычно лечат это состояние лекарствами и внутривенными жидкостями. Иногда они могут порекомендовать хирургическое вмешательство.
Анемия может быть еще одним осложнением левостороннего колита, так как потеря крови из воспаленного кишечника может привести к снижению количества эритроцитов. Врачи могут лечить это состояние с помощью добавок железа или переливаний крови.
Многие люди вносят изменения в рацион питания и образ жизни, чтобы справиться с симптомами левостороннего колита.
Большинство врачей рекомендуют разнообразную диету для лечения левостороннего колита. Некоторые люди также считают, что диета с высоким содержанием клетчатки и низким содержанием рафинированных углеводов может помочь облегчить воспаление в толстой кишке.
Исследователям необходимо провести дополнительные исследования, чтобы проверить, эффективны ли какие-либо естественные методы лечения симптомов язвенного колита.

Некоторые люди используют пробиотики при язвенном колите, чтобы уменьшить симптомы. Тем не менее, исследования сообщают, что качество плацебо-контролируемых доказательств того, что пробиотики улучшают симптомы, от низкого до очень низкого.
Некоторые люди считают, что иглоукалывание помогает им справиться с симптомами, хотя исследования не подтвердили его эффективность.
Другие натуральные добавки и продукты питания, которые некоторые люди используют при язвенном колите, включают:
- омега-3 жирные кислоты
- куркуму
- фолиевую кислоту и продукты, богатые фолиевой кислотой
Люди должны обсудить домашние средства и альтернативные методы лечения любого вида язвенного колита с врачом заранее.
Левосторонний колит может вызывать симптомы, сходные с симптомами других форм язвенного колита. Важно понимать разницу между типами колита и то, как они могут повлиять на человека.
Язвенный проктит
Медицинские работники часто рассматривают язвенный проктит как отправную точку для всех форм язвенного колита.
 Людям, у которых развивается язвенный колит, обычно сначала ставят диагноз язвенный проктит.
Людям, у которых развивается язвенный колит, обычно сначала ставят диагноз язвенный проктит.Симптомы и дискомфорт язвенного проктита, как правило, легкие и вызывают мало осложнений.
Тотальный колит
В отличие от левостороннего колита тотальный колит поражает всю толстую кишку. Это часто вызывает сильную боль в животе, хроническую диарею и потерю веса. Тотальный колит вызывает обширное кровотечение и часто приводит к токсическому мегаколону.
Проктосигмоидит
Проктосигмоидит поражает прямую кишку и сигмовидную кишку, которая является самым нижним сегментом толстой кишки и близка к прямой кишке.
У людей с проктосигмоидитом может быть кровавый понос и постоянное чувство необходимости в туалет. Также распространены умеренная боль и спазмы в животе.
Исследователям еще многое предстоит узнать о язвенном колите, включая левосторонний язвенный колит. Хотя это состояние неизлечимо, многие люди могут значительно уменьшить свои симптомы или добиться ремиссии при правильном лечении.

Работа напрямую с врачом — лучший способ составить управляемый план лечения и снизить риск осложнений.
Прочитайте эту статью на испанском языке.
Левосторонний колит: симптомы, причины и лечение
Язвенный колит — это состояние, при котором воспаляется толстая кишка или ее части. При левостороннем язвенном колите воспаление возникает только в левой части толстой кишки. Он также известен как дистальный язвенный колит.
При этой форме язвенного колита воспаление распространяется от прямой кишки до селезеночного изгиба. Селезеночный изгиб — это название изгиба толстой кишки, расположенного рядом с селезенкой. Он расположен на левой стороне живота.
Другие типы язвенного колита включают:
- проктит, при котором воспаление ограничивается прямой кишкой
- панколит, который вызывает воспаление во всем толстом кишечнике опыт.
Диарея является наиболее распространенным симптомом язвенного колита. Иногда в стуле также могут быть прожилки крови.

Повреждение и раздражение прямой кишки может вызвать у вас ощущение постоянной потребности в дефекации. Однако, когда вы идете в туалет, количество стула обычно небольшое.
Другие симптомы язвенного колита включают:
- боль в животе или ректальную боль
- лихорадку
- потерю веса
- запор
- спазмы прямой кишки Кровь в стуле может быть ярко-красной или темно-красной.
Если вы заметили кровь в стуле, позвоните своему врачу. Если крови больше, чем небольшое количество, обратитесь за неотложной медицинской помощью.
Врачи не знают, что именно вызывает язвенный колит. Одна из теорий заключается в том, что это связано с аутоиммунным заболеванием, которое вызывает воспаление в толстой кишке.
Считается, что язвенный колит возникает из-за ряда факторов. К ним относятся:
- генетика
- аномальный иммунный ответ
- микробиом
- факторы окружающей среды
Ваш врач может определить тип вашего колита с помощью процедуры, известной как эндоскопия.
 При эндоскопии они используют камеры с подсветкой для осмотра внутренней оболочки толстой кишки.
При эндоскопии они используют камеры с подсветкой для осмотра внутренней оболочки толстой кишки.Ваш врач может определить степень воспаления, найдя:
- покраснение
- отек
- другие аномалии слизистой оболочки толстой кишки
Если у вас левосторонний колит, слизистая оболочка толстой кишки снова начнет выглядеть нормально, как только ваш врач пройдет мимо селезеночного изгиба.
Рекомендации по лечению язвенного колита могут меняться в зависимости от степени поражения толстой кишки. Однако ваш врач может назначить следующие виды лечения:
Препарат 5-АСК
Препарат, известный как 5-аминосалициловая кислота или 5-АСК, является распространенным средством лечения язвенного колита.
Препараты 5-АСК можно принимать перорально или наносить местно. Они могут уменьшить частоту воспалений в кишечнике.
5-АСК также доступен в виде суппозитория или клизмы. Если у вас левосторонний язвенный колит, врач, скорее всего, назначит клизму.
 Суппозиторий не доходит до пораженного участка.
Суппозиторий не доходит до пораженного участка.Пероральные кортикостероиды
Если ваши симптомы не реагируют на 5-АСК, врач может назначить пероральные кортикостероиды. Пероральные кортикостероиды могут уменьшить воспаление. Они часто эффективны при приеме с препаратами 5-АСК.
Биопрепараты и иммуномодуляторы
Если у вас симптомы от умеренных до тяжелых, врач может назначить биологический препарат. Это антитела, нацеленные на инактивированные белки иммунной системы, которые, как известно, вызывают воспаление язвенного колита.
Это долгосрочное лечение, которое может помочь предотвратить обострения.
Текущие рекомендации предполагают, что следующие варианты могут быть наиболее эффективными:
- инфликсимаб (ремикейд)
- ведолизумаб (энтивио)
- устекинумаб (Стелара)
Другой тип лекарств, известных как иммуномодуляторы, также может помочь. Врач может назначить их вместе с другими вариантами. К ним относятся:
- метотрексат
- 5-АСК
- тиопурин
Длительное лечение может снизить риск обострения и уменьшить потребность в стероидных препаратах, которые могут иметь побочные эффекты.

Ингибиторы JAK
Ингибиторы янус-киназы (ингибиторы JAK) представляют собой небольшие соединения, расщепляющиеся в пищеварительной системе. Затем они всасываются в кровоток.
Блокируют пути воспаления в организме. Они действуют быстрее, чем некоторые другие лекарства, такие как тиопурины.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило два ингибитора JAK для лечения язвенного колита средней и тяжелой степени:
- тофацитиниб (Xelianz), который доступен в форме таблеток таблетированная форма для лечения язвенного колита, когда один или несколько блокаторов ФНО применялись безуспешно или плохо переносились
Госпитализация
В тяжелых, редких случаях вам может потребоваться госпитализация для лечения симптомов. Если вы госпитализированы, вам могут внутривенно (в/в) вводить стероиды или другие препараты для в/в введения, которые помогут стабилизировать ваше состояние.
Иногда врач может порекомендовать удалить пораженную часть толстой кишки.



 Странные. Также Странс. Странс. Также. Также. Также. Также. Также. Кровавый стул может быть признаком значительного повреждения толстой кишки.
Странные. Также Странс. Странс. Также. Также. Также. Также. Также. Кровавый стул может быть признаком значительного повреждения толстой кишки.
 Симптомы включают:
Симптомы включают:
 Людям, у которых развивается язвенный колит, обычно сначала ставят диагноз язвенный проктит.
Людям, у которых развивается язвенный колит, обычно сначала ставят диагноз язвенный проктит.

 При эндоскопии они используют камеры с подсветкой для осмотра внутренней оболочки толстой кишки.
При эндоскопии они используют камеры с подсветкой для осмотра внутренней оболочки толстой кишки. Суппозиторий не доходит до пораженного участка.
Суппозиторий не доходит до пораженного участка.