Содержание
Что такое гематоген и с чем его есть?
Многие из нас помнят вкус странной сладости в детстве. Нас пичкали им родители, чтобы мы росли сильными и здоровыми.
Гематоген из детства считался главной панацеей от всех серьёзных простудных заболеваний. Родители искренне полагали, что помогают своим детям поскорее выздороветь. До сих пор гематоген, польза и вред которого являются предметом споров между поколениями, продается в свободном доступе и по доступной цене в любой аптеке.
История возникновения
Гематоген был изобретён в Швейцарии в 1890 году. В СССР его массовое производство запустили после 1917. Он сразу приобрёл широкую известность из-за доступной цены и высокого лечебного эффекта.
В его состав входили дешевые компоненты. В то время страна прозябала в нищете, не многие могли позволить себе полноценное питание, поэтому гематоген спасал полуголодных людей от железодефицитной анемии. Его давали и маленьким детям, и женщинам во время беременности.
После Великой Отечественной войны гематоген продолжал оставаться для населения дешёвым и эффективным лекарством, наши бабушки и дедушки привили любовь к нему нашим родителям, и до сих пор многие поправляют своё здоровье этой заманчивой сладостью.
Состав гематогена и способ его производства
Гематоген производят с помощью процесса дефибрирования крови, при котором плазму крупного рогатого скота отделяют от фибрина, отвечающего за свёртывание крови.
В результате этого в состав этой сладости входит богатая железом и легкоусвояемым белком смесь, в которую для улучшения вкуса добавляют сладкие наполнители, делающие его привлекательным для детей. Кроме железа, в него входят жиры и легкоусвояемые углеводы, ценные аминокислоты и витамин А.
Когда необходимо принимать гематоген?
Несмотря на то, что сегодня существует множество более эффективных лекарств от малокровия, эта пищевая добавка продолжает оставаться популярной.
В аптеке он отпускается без рецепта врача, детям он нравится из-за сладкого вкуса, поэтому многие родители часто покупают его своим малышам, не задумываясь, а действительно ли он нужен.
Гематоген можно принимать:
- Когда у ребёнка существует угроза железодефицитной анемии.
- Во время восстановления после тяжёлой болезни, например, гриппа или ОРВИ.
- При нарушениях обмена веществ, плохом усвоении пищи, авитаминозе.
- Этот батончик помогает при заболеваниях желудочно-кишечного тракта, таких как гастрит и язва.
- Оказывает положительное действие при комплексном лечении нарушения зрения.
Когда гематоген не следует употреблять?
В состав лекарственного средства входит альбумин – уникальное соединение железа и белка. Но иногда такое соединение может не усваиваться организмом. Тогда от него начинает тошнить. Если такое с вами происходит, лучше отказаться от этой детской сладости. В организме из-за непереванивания альбумина начинаются процессы брожения.
Во время беременности тоже не стоит принимать это средство. Гематоген сгущает кровь, что приводит к образованию тромбов, что может в первом триместре негативно повлиять на развитие плода. Также с его помощью во время беременности можно значительно увеличить вес будущего ребёнка и мамы.
Также с его помощью во время беременности можно значительно увеличить вес будущего ребёнка и мамы.
Нельзя гематоген при некоторых видах анемии, при которых нет дефицита железа в организме. Так как в состав входят легкоусвояемые углеводы, это лекарство нельзя больным диабетом и ожирением, или когда в организме повышен уровень гемоглобина.
Необходимо внимательно читать состав лекарства при покупке. Иногда производители могут добавить искусственные ароматизаторы или консерванты, которые нежелательно давать детям.
Как принимать?
Гематоген можно давать детям с 5 – 6 лет. Для них покупают специальный детский, где доза не превышает 30 г. Для взрослых эта доза составляет 50 г. Его нельзя принимать вместе с другими поливитаминами, нужно выдержать 2 часа между приёмами.
Гематоген не совмещают с продуктами и витаминами, содержащими кальций и антациды. Кальций препятствует полноценному усвоению железа в организме. Потому не стоит употреблять молочные продукты и пищевую добавку в один приём пищи. Не следует принимать её и на голодный желудок.
Не следует принимать её и на голодный желудок.
Если вы желаете забеременеть, гематоген тоже не стоит принимать. Хотя нельзя категорично запрещать витаминизированные плитки при беременности или подготовки к ней, но многие врачи сходятся во мнении, что это необязательный продукт, рекомендованный для успешного ведения беременности. Также и при кормлении грудью, есть эту добавку не рекомендуется, так как белки легко могут попасть в состав грудного молока.
Гематоген может негативно влиять на работу антибиотиков в организме, поэтому во время лечения его также не стоит употреблять.
В чём заключается вред гематогена?
Это лекарственное средство выглядит как шоколадный батончик, поэтому основная опасность при его приёме заключается в возможности передозировки. Особенно это опасно для маленьких детей, которые могут бесконтрольно поглощать вкусную сладость. Он может причинить вред организму при гиповитаминозе, тромбозе или повышенном уровне гемоглобина.
Его нельзя сочетать с поливитаминами, антибиотиками и минеральными добавками. При беременности следует остерегаться приёма лакомства. Так как в состав входит сахар, такой батончик нельзя диабетикам и людям, страдающим ожирением.
При беременности следует остерегаться приёма лакомства. Так как в состав входит сахар, такой батончик нельзя диабетикам и людям, страдающим ожирением.
Побочные действия
Может появиться тошнота или рвота, изжога, боли в желудке. Стул или моча могут приобрести более темноокрашенный цвет. Зубы также временно окрасятся в тёмный цвет.
Могут возникнуть головные боли, и появится неприятный привкус во рту. При ранних сроках беременности возникает угроза отрицательного воздействия на развитие ребенка.
Признаки передозировки лекарства
Если вы наблюдаете следующие побочные явления после приёма гематогена, следует немедленно обратиться к врачу:
- Если наблюдается явная аллергическая реакция: затруднение дыхания, зуд кожи, отеки верхних дыхательных путей, крапивница.
- Если возникают боли в горле или в груди при глотании.
- Если появилась кровь в стуле.
В общем, гематоген – прекрасная пищевая добавка, помогающая решить многие проблемы со здоровьем. Но её желательно принимать по назначению врача и не превышать суточную норму.
Но её желательно принимать по назначению врача и не превышать суточную норму.
Польза и вред гематогена остаются предметом споров между старшим поколением, предпочитающим классические методы оздоровления, и молодежью, предпочитающей современные способы лечения. При беременности все неоднозначные продукты нужно принимать только под строгим контролем медицинского персонала.
Можно или нельзя Гематоген при беременности. Гематоген при низком гемоглобине во время беременности — Беременность. Беременность по неделям.
8 декабря 20170
Первый гематоген был выпущен в конце 19 века в Швейцарии и представлял собой микстуру, основу которой составляли бычья кровь и яичный желток. Препарат быстро обрел популярность. На территории России гематоген в виде плиток начали производить в советское время. В середине прошлого века при производстве гематогена прекратили использовать цельную кровь животных.
Содержание
- Что такое современный гематоген
- Гематоген при беременности — показания
- Гематоген при беременности — противопоказания
- Почему гематоген противопоказан при беременности
- Гематоген — польза при беременности
- Гематоген при беременности в качестве сладости
- Гематоген на ранних сроках беременности при токсикозе
- Гематоген при беременности при низком гемоглобине
- Гематоген при беременности — отзывы
- Вывод
Что же из себя представляет современный гематоген? Каковы показания и противопоказания к его употреблению? Нужно ли ограничивать количество употребляемого гематогена? Почему нельзя гематоген при беременности? Ответы на все эти вопросы ниже.
Что такое современный гематоген
В наши дни медики не рассматривают гематоген в качестве лекарства, средство считается пищевой добавкой. Внешне и по вкусу современный гематоген напоминает ириску. Цвет плитки может варьироваться от коричневого до темно-коричневого, текстура должна быть мелкокристаллической.
Действующим веществом препарата является пищевой альбумин — белок крови крупного рогатого скота, содержащий гемовое железо. Продукт, в котором содержится менее 2,5 процента пищевого альбумина, не имеет право называться гематогеном. Впрочем, недобросовестные производители умудряются вводить в заблуждение потребителей, давая такому продукту название, созвучное со словом «гематоген».
В качестве вспомогательных компонентов используются сахар, сгущенное молоко, патока, ванилин. Плитка может быть обогащена витаминами и минералами. Для улучшения вкусовых качеств в гематоген нередко добавляют шоколад, орехи, семечки, изюм и т.д.
Гематоген при беременности — показания
- Профилактика железодефицитной анемии.

- Поддержка организма в период восстановления после перенесенного заболевания.
- Нарушение функции зрения.
- Улучшение состояния волос, ногтей, кожи.
Употребление гематогена положительно сказывается на процессе кроветворения, способствует усиленному всасыванию железа в кишечнике, повышает уровень гемоглобина и ферритина. Входящий в состав продукта витамин А оказывает благотворное влияние на состояние волос, ногтей и кожи.
Гематоген при беременности — противопоказания
Абсолютные:
- Сахарный диабет.
- Возраст младше 2 лет.
- Гиперчувствительность к компонентам препарата.
Относительные:
- Избыточная масса тела.
- Беременность, лактация.
Почему гематоген противопоказан при беременности
На некоторых плитках со знакомым с детства лакомством действительно можно встретить надпись, предостерегающую от употребления в период ожидания ребенка гематогена. Противопоказания при беременности имеют ряд обоснований.
- Гематоген — высококалорийный продукт. В 100 граммах гематогена без добавок содержится около 350 калорий. Калорийность плиток с добавлением шоколада, орехов, семечек еще выше, до 500 калорий в 100 граммах. Уже поэтому будущим мамам не стоит усердно налегать на гематоген, ведь набор массы сверх нормы в этот период сопряжен с рядом рисков для женщины и плода. Максимальная суточная доза гематогена — 50 грамм.
- Компоненты, входящие в состав гематогена, могут вызвать аллергическую реакцию.
- В сети встречается информация, согласно которой есть взаимосвязь между употреблением гематогена во время беременности и сгущением крови. Однако убедительных доказательств тому, что гематоген способен повышать свертываемость крови, на данный момент нет. Гиперкоагуляция же считается физиологичным спутником беременности.
- Исследование влияния гематогена на здоровье беременной и ребенка в ее утробе не проводилось. Именно поэтому некоторые производители внесли беременность в перечень противопоказаний к употреблению гематогена.

Гематоген — польза при беременности
Гематоген при беременности в качестве сладости
Нередко будущие мамы испытывают сильную тягу к сладкой выпечке, шоколаду и прочим лакомствам. И если сил держать себя в руках нет, то лучше вместо очередной конфеты съесть кусочек гематогена. Главное — делать это во время или после еды и не запивать гематоген молоком, потому как оно препятствует усвоению организмом железа.
Гематоген на ранних сроках беременности при токсикозе
Первый триместр беременности часто омрачает ранний токсикоз. Тошнота, рвота, недомогание негативно отражаются на аппетите и количестве поступающих в организм питательных веществ. Восполнить нехватку последних как раз и поможет употребление гематогена.
Гематоген при беременности при низком гемоглобине
Попробовать повысить гемоглобин во время беременности при помощи гематогена можно, если:
- уровень гемоглобина незначительно ниже нормы;
- в организме имеются запасы ферритина.

Во всех остальных случаях без употребления железосодержащих медикаментов не обойтись. Дело в том, что во время беременности плод усиленно черпает железо из материнского организма. В норме накопленных запасов должно хватить ребенку на первые полгода жизни. Также при железодефицитной анемии может развиться кислородное голодание плода, чреватое задержкой роста и развития или даже гибелью ребенка в утробе.
Гематоген при беременности — отзывы
Исходя из того, как о гематогене отзывается множество будущих и уже состоявшихся мам, можно сделать выводы, что продукт помогает предотвратить развитие железодефицитной анемии при беременности и хорошо переносится организмом.
В редких случаях употребление данной пищевой добавки может спровоцировать тошноту или диарею, негативные эффекты чаще всего развиваются при превышении рекомендуемой дозы гематогена.
Вывод
Гематоген — не лекарство, а БАД. С его помощью можно попробовать предотвратить развитие железодефицитной анемии, но побороть уже возникший недуг гематогену не по силам.
С его помощью можно попробовать предотвратить развитие железодефицитной анемии, но побороть уже возникший недуг гематогену не по силам.
Решение о том, можно ли употреблять гематоген при беременности, должен принимать врач.
Автор статьи:
Кристина Караченцева
Физиологические изменения гематологических показателей во время беременности
Indian J Hematol Blood Transfus. 2012 сен; 28(3): 144–146.
Опубликовано онлайн 2012 года 15 июля. DOI: 10.1007/S12288-012-0175-6
, 1 , 1 , 1 , 1 и 2
Авторская информация. и Информация о лицензии Отказ от ответственности
Беременность — это состояние, характеризующееся многими физиологическими гематологическими изменениями, которые могут казаться патологическими в небеременном состоянии. В обзоре освещается большинство этих изменений, а также их научная основа, согласно современным знаниям, с особым упором на эритроциты и лейкоциты, тромбоциты и гемостатический профиль.
Ключевые слова: Беременность, физиологические, гематологические изменения
На физиологические изменения во время беременности и послеродового периода в основном влияют изменения гормонального фона. Многие гематологические изменения, происходящие в эти периоды, также являются физиологическими и не представляют серьезного интереса для гематолога.
Во время беременности общий объем крови увеличивается примерно на 1,5 литра, в основном для удовлетворения потребностей нового сосудистого русла и компенсации кровопотери, возникающей при родах [1]. Из них около одного литра крови содержится в матке и материнских кровяных пространствах плаценты. Таким образом, увеличение объема крови более заметно при многоплодной беременности и железодефицитных состояниях. Увеличение объема плазмы происходит на 10–15 % на 6–12 неделе беременности [2, 3]. Во время беременности активность ренина плазмы имеет тенденцию к увеличению, а уровни предсердного натрийуретического пептида имеют тенденцию к снижению, хотя и незначительно. Это говорит о том, что в состоянии беременности увеличение объема плазмы является ответом на недостаточное наполнение сосудистой системы в результате системной вазодилатации и увеличения сосудистой емкости, а не на фактическое увеличение объема крови, которое вместо этого привело бы к противоположному гормональному профилю (т. плазменный ренин и повышенный уровень предсердного натрийуретического пептида) [4, 5].
Это говорит о том, что в состоянии беременности увеличение объема плазмы является ответом на недостаточное наполнение сосудистой системы в результате системной вазодилатации и увеличения сосудистой емкости, а не на фактическое увеличение объема крови, которое вместо этого привело бы к противоположному гормональному профилю (т. плазменный ренин и повышенный уровень предсердного натрийуретического пептида) [4, 5].
Масса эритроцитов (обусловленная увеличением выработки материнского эритропоэтина) также увеличивается, но относительно меньше, по сравнению с увеличением объема плазмы, в результате чего снижается концентрация гемоглобина. Таким образом, возникает дилюционная анемия. Падение гемоглобина обычно составляет 1–2 г/дл к концу второго триместра и стабилизируется после этого в третьем триместре, когда происходит снижение объема материнской плазмы (из-за повышения уровня предсердного натрийуретического пептида). У женщин, принимающих добавки железа, изменения гемоглобина менее выражены, поскольку они увеличивают массу эритроцитов более пропорциональным образом, чем те, кто не принимает добавки с гематином.
Показатели эритроцитов мало изменяются при беременности. Однако наблюдается небольшое увеличение среднего эритроцитарного объема (MCV), в среднем на 4 fl у женщин с высоким содержанием железа, которое достигает максимума на 30–35 неделях беременности и не свидетельствует о каком-либо дефиците витаминов B12 и фолиевой кислоты. Повышенное производство эритроцитов для удовлетворения потребностей во время беременности разумно объясняет, почему существует повышенный MCV (из-за более высокой доли молодых эритроцитов, которые больше по размеру). Однако MCV существенно не меняется во время беременности, а концентрация гемоглобина <90,5 г/дл в сочетании со средним корпускулярным объемом <84 фл, вероятно, указывает на сопутствующий дефицит железа или какую-либо другую патологию [6].
После беременности объем плазмы уменьшается в результате диуреза, и объем крови возвращается к небеременным значениям. Соответственно повышается гемоглобин и гематокрит. Объем плазмы снова увеличивается через два-пять дней, возможно, из-за увеличения секреции альдостерона. Позже она снова снижается. Было задокументировано значительное повышение уровня гемоглобина между измерениями гемоглобина, проведенными через 6–8 недель после родов, и измерениями, проведенными через 4–6 месяцев после родов, что указывает на то, что для восстановления физиологического падения гемоглобина до ненормального требуется не менее 4–6 месяцев после беременности. значения беременных [7].
Позже она снова снижается. Было задокументировано значительное повышение уровня гемоглобина между измерениями гемоглобина, проведенными через 6–8 недель после родов, и измерениями, проведенными через 4–6 месяцев после родов, что указывает на то, что для восстановления физиологического падения гемоглобина до ненормального требуется не менее 4–6 месяцев после беременности. значения беременных [7].
Количество лейкоцитов увеличивается во время беременности, при этом нижняя граница референтного диапазона обычно составляет 6000/мкл. Лейкоцитоз, возникающий во время беременности, обусловлен физиологическим стрессом, вызванным состоянием беременности [8]. Нейтрофилы являются основным типом лейкоцитов при дифференциальном подсчете [9, 10]. Вероятно, это связано с нарушением нейтрофильного апоптоза при беременности [9]. В цитоплазме нейтрофилов обнаруживаются токсические грануляции. Хемотаксис нейтрофилов и фагоцитарная активность угнетаются, особенно за счет ингибирующих факторов, присутствующих в сыворотке беременной женщины [11]. Имеются также данные об усилении окислительного метаболизма в нейтрофилах во время беременности. Незрелые формы в виде миелоцитов и метамиелоцитов могут обнаруживаться в мазке периферической крови здоровых женщин во время беременности и не имеют патологического значения [12]. Они просто указывают на адекватную реакцию костного мозга на усиление эритропоэза во время беременности.
Имеются также данные об усилении окислительного метаболизма в нейтрофилах во время беременности. Незрелые формы в виде миелоцитов и метамиелоцитов могут обнаруживаться в мазке периферической крови здоровых женщин во время беременности и не имеют патологического значения [12]. Они просто указывают на адекватную реакцию костного мозга на усиление эритропоэза во время беременности.
Количество лимфоцитов снижается во время беременности в течение первого и второго триместров и увеличивается в течение третьего триместра. Во время беременности наблюдается абсолютный моноцитоз, особенно в первом триместре, но он снижается по мере увеличения срока беременности. Моноциты помогают предотвратить отторжение аллотрансплантата плода за счет инфильтрации децидуальной ткани (7-20-я неделя гестации), возможно, посредством иммуносупрессии, опосредованной PGE2 [13]. Отношение моноцитов к лимфоцитам заметно увеличивается во время беременности. Однако количество эозинофилов и базофилов существенно не меняется во время беременности [14].
Стресс родов сам по себе может привести к резкому лейкоцитозу. Документально подтверждено, что через несколько часов после родов у здоровых женщин количество лейкоцитов колеблется от 9000 до 25000/м3. К 4 неделям после родов типичные диапазоны лейкоцитов аналогичны таковым у здоровых небеременных женщин.
Крупные перекрестные исследования, проведенные во время беременности с участием здоровых женщин (в частности, за исключением женщин с артериальной гипертензией), показали, что количество тромбоцитов действительно снижается во время беременности, особенно в третьем триместре. Это называется «гестационная тромбоцитопения». Частично это связано с гемодилюцией и частично с повышенной активацией тромбоцитов и ускоренным клиренсом [15]. Гестационная тромбоцитопения не имеет осложнений, связанных с тромбоцитопенией, и у детей не бывает тяжелой тромбоцитопении (количество тромбоцитов ≤20 000/мкл). Поэтому было рекомендовано, чтобы нижний предел количества тромбоцитов на поздних сроках беременности считался равным 1,15 лейк/мл [1]. Ширина распределения тромбоцитов по объему значительно и постоянно увеличивается по мере продвижения беременности по причинам, указанным ранее. Таким образом, с увеличением срока беременности средний объем тромбоцитов становится нечувствительным показателем размера тромбоцитов.
Ширина распределения тромбоцитов по объему значительно и постоянно увеличивается по мере продвижения беременности по причинам, указанным ранее. Таким образом, с увеличением срока беременности средний объем тромбоцитов становится нечувствительным показателем размера тромбоцитов.
Количество тромбоцитов после родов увеличивается в ответ на повышенное потребление тромбоцитов в процессе родов и в качестве компенсации.
Беременность связана со значительными изменениями гемостатического профиля. Активность фибриногена и факторов свертывания крови VII, VIII, X, XII, фактора Виллебранда и ристоцетина заметно возрастает по мере развития беременности. Повышение уровня факторов свертывания связано с усилением синтеза белка, опосредованного повышением уровня эстрогена. В экспериментах in vitro было показано, что беременная плазма способна увеличивать образование тромбина [16]. Таким образом, беременность является протромботическим состоянием. Во время беременности аЧТВ обычно укорачивается до 4 с в третьем триместре, в основном из-за увеличения уровня фактора VIII под влиянием гормонов. Однако заметных изменений PT или TT не происходит [1].
Однако заметных изменений PT или TT не происходит [1].
Также наблюдаются изменения уровней и активности естественных антикоагулянтов. Уровни и активность протеина С не меняются и остаются в том же диапазоне, что и у небеременных женщин того же возраста. Уровни общего и свободного (т. е. биологически доступного) белка S постепенно снижаются по мере увеличения срока беременности. Уровни и активность антитромбина обычно стабильны на протяжении всей беременности, снижаются во время родов и снова повышаются вскоре после родов. Было обнаружено, что приобретенная резистентность к активированному протеину С (APC) возникает во время беременности, даже когда фактор V Лейдена и антифосфолипидные антитела отсутствуют. [18]. Это объясняется высокой активностью фактора VIII и фактора V и низким уровнем свободного белка S. Следовательно, коэффициент чувствительности APC не служит скрининговым тестом на фактор V Лейдена во время беременности.
Факторы свертывания остаются повышенными до 8–12 недель после родов, и анализы на них могут быть ложноотрицательными в течение этого периода.
Маркерами гемостатической активности, имеющими клиническое значение, являются тромбин-антитромбиновые комплексы (ТАТ) и фрагменты протромбина (F 1 + 2), которые отражают образование тромбина in vivo, а также тесты, демонстрирующие расщепление плазмином полимера фибрина с образованием фрагментов, а именно анализ продуктов деградации D-димера и фибрина (FDP). Уровни ТАТ увеличиваются во время беременности; на ранних сроках беременности верхний предел нормы аналогичен диапазону взрослых 2,63 г/л, тогда как в срок верхний предел нормы составляет 18,03 г/л. Уровни D-димера заметно повышаются во время беременности, при этом типичный референтный диапазон в десять раз выше на поздних сроках беременности, чем на ранних сроках беременности или в небеременном состоянии [1]. Увеличение D-димеров отражает общее увеличение общего количества фибрина во время беременности в результате повышенного образования тромбина, повышенного фибринолиза или их комбинации [17]. Это также объясняет, почему анализ D-димера не является надежным для прогнозирования возможности венозной тромбоэмболии у беременных [13].
1. Рамзи Маргарет. Нормальные гематологические изменения во время беременности и послеродового периода. В: Паворд С., Хант Б., редакторы. Руководство по акушерской гематологии. Кембридж: Издательство Кембриджского университета; 2010. С. 1–11. [Google Scholar]
2. Бернштейн И.М., Зиглер В., Бэджер Г.Дж. Увеличение объема плазмы на ранних сроках беременности. J Obstet Gynecol. 2001;97:669. doi: 10.1016/S0029-7844(00)01222-9. [PubMed] [CrossRef] [Google Scholar]
3. Бьоркстен Б., Содерстром Т., Дамбер М.-Г., Шульц Б., Стигбранд Т. Функция полиморфноядерных лейкоцитов во время беременности. Сканд Дж. Иммунол. 1978;8(3):257–262. doi: 10.1111/j.1365-3083.1978.tb00518.x. [PubMed] [CrossRef] [Google Scholar]
4. Ajzenberg N, Dreyfus M, Kaplan C, Yvart J, Weill B, Tchernia G. Повторное посещение тромбоцитопении, связанной с беременностью: оценка и последующее наблюдение 50 случаев. Кровь. 1998;92(12):4573–4580. [PubMed] [Google Scholar]
5. Баррига С., Родригес А. Б., Орега Э. Повышение фагоцитарной активности полиморфноядерных лейкоцитов во время беременности. Eur J Obstet Gynecol Reprod Biol. 1994;57(1):43–46. дои: 10.1016/0028-2243(94)
Б., Орега Э. Повышение фагоцитарной активности полиморфноядерных лейкоцитов во время беременности. Eur J Obstet Gynecol Reprod Biol. 1994;57(1):43–46. дои: 10.1016/0028-2243(94)
-0. [PubMed] [CrossRef] [Google Scholar]
6. Crocker IP, Baker PN, Fletcher J. Функция нейтрофилов при беременности и ревматоидном артрите. Энн Реумат Дис. 2000; 59: 555–564. doi: 10.1136/ard.59.7.555. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
7. Taylor DJ, Lind T. Масса эритроцитов во время и после нормальной беременности. Br J Obstet Gynecol. 1979; 86: 364–370. doi: 10.1111/j.1471-0528.1979.tb10611.x. [PubMed] [CrossRef] [Google Scholar]
8. Флеминг А.Ф. Гематологические изменения при беременности. Клин Обстет Гинекол. 1975;2:269. [Google Scholar]
9. Gatti L, Tinconi PM, Guarneri D, Bertuijessi C, Ossola MW, Bosco P, Gianotti G. Параметры гемостаза и активация тромбоцитов с помощью проточной цитометрии при нормальной беременности: продольное исследование. Интернат J Clin Lab Res. 1994;24(4):217–219. doi: 10.1007/BF02592466. [PubMed] [CrossRef] [Google Scholar]
1994;24(4):217–219. doi: 10.1007/BF02592466. [PubMed] [CrossRef] [Google Scholar]
10. Konijnenberg A, Stokkers E, Post J. Обширная активация тромбоцитов при преэклампсии по сравнению с нормальной беременностью: повышенная экспрессия молекул клеточной адгезии. Am J Obstet Gynecol. 1997;176(2):461–469. doi: 10.1016/S0002-9378(97)70516-7. [PubMed] [CrossRef] [Google Scholar]
11. Джессика М., Бэджер Ф., Хсейх К.С., Троизи Р., Лагиу П., Полишман Н. Увеличение объема плазмы при беременности: последствия для биомаркеров в популяционных исследованиях. Эпидемиологические биомаркеры рака. 2007;16:1720. doi: 10.1158/1055-9965.EPI-07-0311. [PubMed] [CrossRef] [Google Scholar]
12. Каралис Л., Надан С., Йемен Э.А. Активация тромбоцитов при артериальной гипертензии, вызванной беременностью. Рез. Тромб. 2005;116(5):377–383. doi: 10.1016/j.thromres.2005.01.009. [PubMed] [CrossRef] [Google Scholar]
13. Клайн А.Дж., Уильямс Г.В., Эрнандес-Нино Дж. Концентрация D-димера при нормальной беременности: необходимы новые диагностические пороги. Клин Хим. 2005;51(5):825–829. doi: 10.1373/clinchem.2004.044883. [PubMed] [CrossRef] [Google Scholar]
Клин Хим. 2005;51(5):825–829. doi: 10.1373/clinchem.2004.044883. [PubMed] [CrossRef] [Google Scholar]
14. Edlestam G, Lowbeer C, Kral G, et al. Новые референтные значения для рутинных образцов крови и нейтрофильного липокалина человека во время беременности в третьем триместре. Scand J Clin Lab Inv. 2001; 61: 583–592. дои: 10.1080/003655101753267937. [PubMed] [CrossRef] [Google Scholar]
15. Shehlata N, Burrows RF, Kelton JG. Гестационная тромбоцитопения. Клин Обстет Гинекол. 1999;42:327–334. doi: 10.1097/00003081-199906000-00017. [PubMed] [CrossRef] [Google Scholar]
16. Boer K, Cate JW, Sturk A, Borm JJ, Treffers PE. Повышенное образование тромбина при нормальной и гипертонической беременности. Am J Obstet Gynecol. 1989;160(1):95–100. [PubMed] [Google Scholar]
17. Эйхингер С. Тестирование D-димера при беременности. Патофизиол Гемост Тромб. 2004; 33: 327–329.. doi: 10.1159/000083822. [PubMed] [CrossRef] [Google Scholar]
18. Clark P, Brennard J, Conkie JA, et al. Чувствительность к активированному протеину С, протеин С, протеин S и коагуляция при нормальной беременности. Тромб Хемост. 1998; 79: 1166–1170. [PubMed] [Google Scholar]
Чувствительность к активированному протеину С, протеин С, протеин S и коагуляция при нормальной беременности. Тромб Хемост. 1998; 79: 1166–1170. [PubMed] [Google Scholar]
Взаимосвязь гемоглобина и гематокрита в первой и второй половине беременности с исходом беременности
Iran J Nurs Midwifery Res. 2012 февраль; 17 (2 Приложение 1): S165–S170.
, магистр наук, 1 , MSc, 2 и , MSc 3
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности Связь с исходом беременности. Это исследование также было направлено на изучение изменений показателей гемоглобина и гематокрита во второй и первой половине беременности и их связи с исходом беременности.
Материалы и методы:
В проспективном когортном исследовании 520 иранских беременных женщин в возрасте от 15 до 45 лет, получавших поддержку медицинских центров в Исфахане, Иран, были набраны с использованием метода квотной выборки. Критерии исключения включали 36 состояний, связанных с исходами для матери и ребенка. Гемоглобин и гематокрит измеряли у подходящих матерей в течение 6 th -11 th недель и 26 th -30 th недель беременности. За ними наблюдали до родов и собирали данные об исходе их беременности.
Критерии исключения включали 36 состояний, связанных с исходами для матери и ребенка. Гемоглобин и гематокрит измеряли у подходящих матерей в течение 6 th -11 th недель и 26 th -30 th недель беременности. За ними наблюдали до родов и собирали данные об исходе их беременности.
Результаты:
Низкий уровень гемоглобина в первой половине беременности был связан с преэклампсией (p = 0,024). Более того, низкий уровень гемоглобина во второй половине беременности был связан с риском преждевременного преждевременного излития плодных оболочек (р = 0,01). Кроме того, матери с более низким разжижением крови, как физиологическим процессом при беременности, были более склонны к преэклампсии (р = 0,04).
Выводы:
По уровню гемоглобина в первой и второй половине беременности можно прогнозировать преэклампсию и преждевременное преждевременное излитие плодных оболочек. Повышение уровня гематокрита во второй половине беременности или отсутствие снижения уровня гематокрита во второй половине по сравнению с первой половиной позволяет судить о преэклампсии.
Ключевые слова: Гемоглобин, гематокрит, исход беременности
За последние три десятилетия в основном изучалась взаимосвязь между материнским уровнем гемоглобина и гематокрита и исходом беременности. Материнская анемия рассматривалась как фактор риска нежелательного исхода беременности [1–3]. внутриутробная гибель плода также была показана в нескольких исследованиях. [4–7] Согласно исследованию Stove et al. проведенных на болгарских беременных женщинах, повышение гематокрита, гемоглобина и эритроцитарной массы на ранних сроках беременности можно рассматривать как фактор риска преэклампсии, задержки внутриутробного развития и гибели плода на поздних сроках беременности.[8]
Измерение гемоглобина и гематокрита является обычным делом во время беременности. Нормальный уровень гемоглобина составляет от 12 до 16 граммов на децилитр для женщин детородного возраста. Его минимальное нормальное значение составляет 11 граммов на децилитр в первом и третьем триместре беременности и 10,5 граммов на децилитр во втором триместре. Его количество становится ниже нормы из-за анемии и выше нормы из-за эритроцитоза. Установлены нормальные значения гематокрита от 36 до 48 процентов для женщин детородного возраста. Причиной его снижения у взрослых и при беременности является анемия, а причинами повышения — миелопролиферативные заболевания, хроническая обструктивная болезнь легких и другие гипоксические состояния легких.
Его количество становится ниже нормы из-за анемии и выше нормы из-за эритроцитоза. Установлены нормальные значения гематокрита от 36 до 48 процентов для женщин детородного возраста. Причиной его снижения у взрослых и при беременности является анемия, а причинами повышения — миелопролиферативные заболевания, хроническая обструктивная болезнь легких и другие гипоксические состояния легких.
И гемоглобин, и гематокрит измеряются в свежей цельной крови и зависят от объема плазмы. Таким образом, на результаты теста могут повлиять такие факторы, как обезвоживание, а также избыточная гидратация.[9] Фактически, гематокрит является более точным параметром, чем гемоглобин, для определения отношения объема эритроцитов к общему объему крови.[10] Вязкость крови непостоянна, что связано с геометрией сосудов и уровнем кровотока, концентрацией плазмы крови, объемной концентрацией форменных элементов крови и гематокритом. Следовательно, изменение указанных параметров может быть предупреждением о беременности высокого риска. [11] Взаимосвязь между уровнем ферритина и исходом беременности, а также взаимосвязь между уровнями гематокрита дают основания для дополнительных исследований, особенно учитывая, что такое исследование еще не проводилось в Иране. [12,13] Нашей целью было изучить взаимосвязь гемоглобина. и гематокрита в первой и второй половине беременности с исходом беременности, включая преждевременное излитие плодных оболочек (ПРПО) до начала родов, преждевременное преждевременное излитие плодных оболочек (ПРПО) до завершения тридцать седьмой недели беременности, гестоз, тип родоразрешения антропометрические показатели при рождении. Мы также стремились изучить изменения показателей гемоглобина и гематокрита во второй половине беременности по сравнению с первой половиной и их связь с исходом беременности.
[11] Взаимосвязь между уровнем ферритина и исходом беременности, а также взаимосвязь между уровнями гематокрита дают основания для дополнительных исследований, особенно учитывая, что такое исследование еще не проводилось в Иране. [12,13] Нашей целью было изучить взаимосвязь гемоглобина. и гематокрита в первой и второй половине беременности с исходом беременности, включая преждевременное излитие плодных оболочек (ПРПО) до начала родов, преждевременное преждевременное излитие плодных оболочек (ПРПО) до завершения тридцать седьмой недели беременности, гестоз, тип родоразрешения антропометрические показатели при рождении. Мы также стремились изучить изменения показателей гемоглобина и гематокрита во второй половине беременности по сравнению с первой половиной и их связь с исходом беременности.
В проспективном когортном исследовании, проведенном с участием 520 беременных женщин, данные собирались в три этапа. Выборку составили иранские женщины в возрасте 15-49 лет, охваченные медицинскими центрами, у которых роды в больнице привели к рождению живого и внешне здорового ребенка. Субъекты были отобраны из разных центров методом квотной выборки. Принимая во внимание возможность выпадения из наблюдения и исключения субъектов, дети которых страдали аномалиями, внутриутробной гибелью плода и смертью новорожденного, был определен больший размер выборки (около 50). Критериями исключения (36 пунктов) были состояния и состояния, влияющие на исход беременности. Эти состояния включали причины преждевременных родов, низкой массы тела при рождении, преэклампсии, преждевременного разрыва плодных оболочек, преждевременного преждевременного разрыва плодных оболочек, курения, наркомании, расстройств пищеварения, гемоглобинопатий, болезней питания, аллергии и психических расстройств. Для определения указанных критериев использовались результаты плановых анализов при беременности, а также результат, полученный при диспансеризации врача, и рекомендации специалиста в необходимых случаях. Беременные женщины с гестационным возрастом 6 недель или менее были опрошены во время их первого визита для дородового ухода, и в случае, если они имели право и были готовы участвовать в исследовании, они были набраны.
Субъекты были отобраны из разных центров методом квотной выборки. Принимая во внимание возможность выпадения из наблюдения и исключения субъектов, дети которых страдали аномалиями, внутриутробной гибелью плода и смертью новорожденного, был определен больший размер выборки (около 50). Критериями исключения (36 пунктов) были состояния и состояния, влияющие на исход беременности. Эти состояния включали причины преждевременных родов, низкой массы тела при рождении, преэклампсии, преждевременного разрыва плодных оболочек, преждевременного преждевременного разрыва плодных оболочек, курения, наркомании, расстройств пищеварения, гемоглобинопатий, болезней питания, аллергии и психических расстройств. Для определения указанных критериев использовались результаты плановых анализов при беременности, а также результат, полученный при диспансеризации врача, и рекомендации специалиста в необходимых случаях. Беременные женщины с гестационным возрастом 6 недель или менее были опрошены во время их первого визита для дородового ухода, и в случае, если они имели право и были готовы участвовать в исследовании, они были набраны.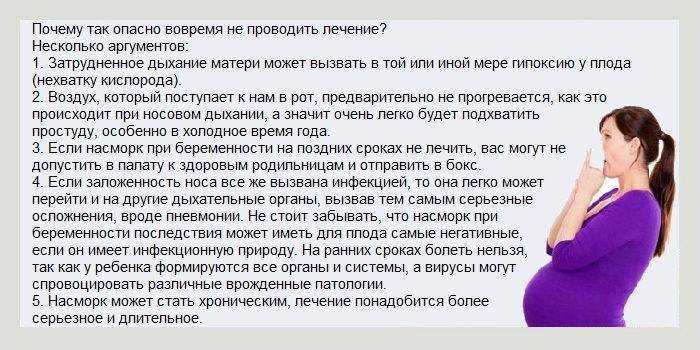 Участники были направлены в лабораторию во время 6 й — 11 й и 26 й -30 й недель гестационного возраста и их гемоглобин и гематокрит был измерен. Следует отметить, что 96 процентов испытуемых принимали препараты железа и фолиевой кислоты. Однако, чтобы повысить достоверность исследования, все пациенты были направлены в одну и ту же лабораторию, и все образцы были оценены одним и тем же лаборантом. Кроме того, за субъектами наблюдали до родов, и данные об исходе их беременности собирались с помощью файлов о рождении, файлов дородового ухода и телефонных звонков. Инструментом сбора данных были анкеты, которые заполнялись посредством интервью с подходящими матерями лично или по телефону. Достоверность содержания анкеты была подтверждена экспертами. Для определения надежности вопросника использовались данные из карт дородового ухода и родов, заполненные акушерками, акушерами и неонатологами. Стьюдентный критерий, корреляционный критерий Пирсона и регрессионный анализ использовались для анализа данных с помощью программного обеспечения SPSS версии 18.
Участники были направлены в лабораторию во время 6 й — 11 й и 26 й -30 й недель гестационного возраста и их гемоглобин и гематокрит был измерен. Следует отметить, что 96 процентов испытуемых принимали препараты железа и фолиевой кислоты. Однако, чтобы повысить достоверность исследования, все пациенты были направлены в одну и ту же лабораторию, и все образцы были оценены одним и тем же лаборантом. Кроме того, за субъектами наблюдали до родов, и данные об исходе их беременности собирались с помощью файлов о рождении, файлов дородового ухода и телефонных звонков. Инструментом сбора данных были анкеты, которые заполнялись посредством интервью с подходящими матерями лично или по телефону. Достоверность содержания анкеты была подтверждена экспертами. Для определения надежности вопросника использовались данные из карт дородового ухода и родов, заполненные акушерками, акушерами и неонатологами. Стьюдентный критерий, корреляционный критерий Пирсона и регрессионный анализ использовались для анализа данных с помощью программного обеспечения SPSS версии 18. Численные значения были представлены как среднее (стандартное отклонение).
Численные значения были представлены как среднее (стандартное отклонение).
Беременные женщины относились к возрастной группе от 15 до 41 года и имели среднее образование в 45,7% случаев, и около 60% беременных женщин пережили первую беременность. Гемоглобин в первой половине беременности составил 12,61 (1,06) г/дл, а средний гематокрит в первой половине беременности составил 38,19 (3,07) г-процента. Гемоглобин во второй половине беременности составил 11,91 (1,02) г/дл, а средний гематокрит — 36,28 (2,81) г/дл. Минимальное и максимальное количество гемоглобина составляло 7,4 и 16,1 г/дл в первой половине и 7 и 15 г/дл во второй половине соответственно. При этом минимальное и максимальное значения гематокрита в первой половине были рассчитаны как 26 и 48,7%, а во второй половине как 27 и 46% соответственно. Средние показатели гемоглобина и гематокрита в две половины беременности у женщин, перенесших преждевременное излитие плодных оболочек (до начала родов и после 37 недель), не отличались от других матерей. Кроме того, не было статистически значимой разницы в среднем уровне гемоглобина и гематокрита в две половины беременности между теми, у кого были вагинальные роды и кесарево сечение (6). При этом не обнаружено связи между гемоглобином в две половины беременности и антропометрическими показателями при рождении (p > 0,05).
Кроме того, не было статистически значимой разницы в среднем уровне гемоглобина и гематокрита в две половины беременности между теми, у кого были вагинальные роды и кесарево сечение (6). При этом не обнаружено связи между гемоглобином в две половины беременности и антропометрическими показателями при рождении (p > 0,05).
Таблица 1
Сравнение средних показателей гемоглобина и гематокрита в первой и второй половине беременности Исход
Открыто в отдельном окне
средний гемоглобин в первой и средний гематокрит во второй половине не различались в обеих группах. Однако средний показатель гемоглобина во второй половине беременности в группе, у которой в последующем развился преждевременный разрыв плодных оболочек, был достоверно ниже остальных (р = 0,01). Около 4 процентов субъектов имели признаки и симптомы преэклампсии. Средний показатель гемоглобина в первой половине беременности у этих женщин был достоверно больше, чем у остальных (р = 0,024) (). Достоверная обратная зависимость гематокрита во второй половине от роста (p = 0,024 и r = -0,09). 3) и массы тела (p = 0,03 и r = -0,095) при рождении, так что повышение гематокрита во второй половине беременности коррелировало со снижением массы тела и роста при рождении, но достоверной зависимости между окружностью головы при рождении не обнаружено. рождения, а гемоглобин или гематокрит в двух половинах (р > 0,05). Поскольку наиболее важным фактором, связанным с показателями массы тела, роста и окружности головы при рождении, является гестационный возраст, на указанные переменные также будут влиять некоторые переменные, такие как возраст матери, образование и индекс массы тела, количество беременностей и доход домохозяйства. Связь гематокрита во втором полугодии с массой тела и ростом при рождении исследовали с помощью более точного теста с использованием регрессионного анализа, при этом в анализ включали доход домохозяйства, образование и возраст матери, гестационный возраст, индекс массы тела матери до беременности и число беременностей. модель. Статистически значимой связи между гематокритом во второй половине года и массой и ростом при рождении не выявлено (р = 0,181 и р = 0,244 соответственно).
3) и массы тела (p = 0,03 и r = -0,095) при рождении, так что повышение гематокрита во второй половине беременности коррелировало со снижением массы тела и роста при рождении, но достоверной зависимости между окружностью головы при рождении не обнаружено. рождения, а гемоглобин или гематокрит в двух половинах (р > 0,05). Поскольку наиболее важным фактором, связанным с показателями массы тела, роста и окружности головы при рождении, является гестационный возраст, на указанные переменные также будут влиять некоторые переменные, такие как возраст матери, образование и индекс массы тела, количество беременностей и доход домохозяйства. Связь гематокрита во втором полугодии с массой тела и ростом при рождении исследовали с помощью более точного теста с использованием регрессионного анализа, при этом в анализ включали доход домохозяйства, образование и возраст матери, гестационный возраст, индекс массы тела матери до беременности и число беременностей. модель. Статистически значимой связи между гематокритом во второй половине года и массой и ростом при рождении не выявлено (р = 0,181 и р = 0,244 соответственно). Но была обнаружена значимая связь между гестационным возрастом (р < 0,001), индексом массы тела матери (р = 0,001), образованием (р = 0,021) и массой тела при рождении. Кроме того, была обнаружена достоверная корреляция между гестационным возрастом (р < 0,001), возрастом матери (р = 0,01), образованием матери (р < 0,001) и ростом при рождении. Кроме того, гестационный возраст (p < 0,001), возраст матери (p = 0,01) и образование матери (p < 0,001) были значимо связаны с окружностью головы при рождении. Таким образом, среди упомянутых переменных гестационный возраст был тесно связан с тремя младенческими антропометрическими показателями (p < 0,001).
Но была обнаружена значимая связь между гестационным возрастом (р < 0,001), индексом массы тела матери (р = 0,001), образованием (р = 0,021) и массой тела при рождении. Кроме того, была обнаружена достоверная корреляция между гестационным возрастом (р < 0,001), возрастом матери (р = 0,01), образованием матери (р < 0,001) и ростом при рождении. Кроме того, гестационный возраст (p < 0,001), возраст матери (p = 0,01) и образование матери (p < 0,001) были значимо связаны с окружностью головы при рождении. Таким образом, среди упомянутых переменных гестационный возраст был тесно связан с тремя младенческими антропометрическими показателями (p < 0,001).
Для изучения изменений показателей гемоглобина и гематокрита во второй половине беременности по сравнению с первой половиной у всех матерей определяли разницу между показателями гемоглобина и гематокрита в две половины беременности. У 381 (72,9%) матерей уровень гемоглобина и гематокрита во второй половине беременности снизился к первой половине беременности, а у 141 (27,0%) разница между гематокритом в две половины беременности была равна нулю и выше. На следующем этапе оценивали связь разницы между гемоглобином и гематокритом в двух половинах беременности с преждевременным излитием плодных оболочек и преждевременным преждевременным излитием плодных оболочек, типом родов, преэклампсией и гестационным возрастом. Разница между гематокритом в двух половинах была обратно пропорциональна гестационному возрасту (p = 0,006, r = -0,21). Кроме того, не выявлено достоверной зависимости различий гематокрита и гемоглобина в двух половинах беременности с преждевременным излитием плодных оболочек, преждевременным преждевременным излитием плодных оболочек и типом родов (р > 0,05). Однако разница между гематокритом в две половины беременности была достоверно меньше у тех, у кого был диагностирован гестоз, чем у других матерей (р = 0,04), то есть гематокрит во второй половине беременности у этих лиц был больше, чем у остальных.
На следующем этапе оценивали связь разницы между гемоглобином и гематокритом в двух половинах беременности с преждевременным излитием плодных оболочек и преждевременным преждевременным излитием плодных оболочек, типом родов, преэклампсией и гестационным возрастом. Разница между гематокритом в двух половинах была обратно пропорциональна гестационному возрасту (p = 0,006, r = -0,21). Кроме того, не выявлено достоверной зависимости различий гематокрита и гемоглобина в двух половинах беременности с преждевременным излитием плодных оболочек, преждевременным преждевременным излитием плодных оболочек и типом родов (р > 0,05). Однако разница между гематокритом в две половины беременности была достоверно меньше у тех, у кого был диагностирован гестоз, чем у других матерей (р = 0,04), то есть гематокрит во второй половине беременности у этих лиц был больше, чем у остальных.
В этом исследовании средний гемоглобин во второй половине был значительно ниже в группе, которая позже перенесла преждевременное преждевременное излитие плодных оболочек, чем у других матерей. Фергюсон и др. также показали, что преждевременное излитие плодных оболочек до 37 недель было значительно чаще у женщин с гемоглобином ниже 11 г/дл, чем у других. Они считали, что низкий уровень гемоглобина может быть признаком скрытой инфекции.[14] В своем исследовании Zhang et al. также обнаружили взаимосвязь между низким уровнем гемоглобина и увеличением риска преждевременного преждевременного разрыва плодных оболочек на более поздних сроках беременности.[15] С точки зрения этих исследователей, низкий уровень гемоглобина (анемия) на ранних сроках беременности или во время беременности, вызванный либо предшествующей анемией, либо анемией, возникшей во время беременности, может предрасполагать мать к инфекциям, гипоксии или окислительному стрессу и тем самым приводить к преждевременным родам. Доставка. Предлагаемое объяснение этой взаимосвязи заключалось в более низком социально-экономическом положении и состоянии питания этих матерей.[16] Кроме того, наши данные свидетельствуют о том, что гемоглобин в первой половине был значительно ниже у женщин, у которых развилась преэклампсия.
Фергюсон и др. также показали, что преждевременное излитие плодных оболочек до 37 недель было значительно чаще у женщин с гемоглобином ниже 11 г/дл, чем у других. Они считали, что низкий уровень гемоглобина может быть признаком скрытой инфекции.[14] В своем исследовании Zhang et al. также обнаружили взаимосвязь между низким уровнем гемоглобина и увеличением риска преждевременного преждевременного разрыва плодных оболочек на более поздних сроках беременности.[15] С точки зрения этих исследователей, низкий уровень гемоглобина (анемия) на ранних сроках беременности или во время беременности, вызванный либо предшествующей анемией, либо анемией, возникшей во время беременности, может предрасполагать мать к инфекциям, гипоксии или окислительному стрессу и тем самым приводить к преждевременным родам. Доставка. Предлагаемое объяснение этой взаимосвязи заключалось в более низком социально-экономическом положении и состоянии питания этих матерей.[16] Кроме того, наши данные свидетельствуют о том, что гемоглобин в первой половине был значительно ниже у женщин, у которых развилась преэклампсия. В ходе исследования, проведенного с участием 162 беременных женщин, Karaflahin et al. сообщили, что низкий уровень гемоглобина связан с увеличением риска преэклампсии. Таким образом, было подчеркнуто, что планирование семьи и оценка до беременности необходимы для уменьшения неблагоприятных последствий.[17] Патра и др. также пришел к выводу, что низкий уровень гемоглобина на ранних сроках беременности связан с преэклампсией и эклампсией, и заявил, что короткие интервалы между беременностями и низкая пищевая поддержка приводят к низкому уровню гемоглобина и неблагоприятным осложнениям беременности, особенно у повторнородящих женщин.[18] Хотя причина связи низкого уровня гемоглобина с такими осложнениями, как преэклампсия, до сих пор полностью неизвестна, такие факторы, как нехватка других нутриентов у людей с низким уровнем гемоглобина, [19] интенсификация окислительного стресса,[20] дисфункция эндотелия, опосредование воспалительных реакций и функция инсулина входят в число предполагаемых причин, требующих дальнейшего изучения[21].
В ходе исследования, проведенного с участием 162 беременных женщин, Karaflahin et al. сообщили, что низкий уровень гемоглобина связан с увеличением риска преэклампсии. Таким образом, было подчеркнуто, что планирование семьи и оценка до беременности необходимы для уменьшения неблагоприятных последствий.[17] Патра и др. также пришел к выводу, что низкий уровень гемоглобина на ранних сроках беременности связан с преэклампсией и эклампсией, и заявил, что короткие интервалы между беременностями и низкая пищевая поддержка приводят к низкому уровню гемоглобина и неблагоприятным осложнениям беременности, особенно у повторнородящих женщин.[18] Хотя причина связи низкого уровня гемоглобина с такими осложнениями, как преэклампсия, до сих пор полностью неизвестна, такие факторы, как нехватка других нутриентов у людей с низким уровнем гемоглобина, [19] интенсификация окислительного стресса,[20] дисфункция эндотелия, опосредование воспалительных реакций и функция инсулина входят в число предполагаемых причин, требующих дальнейшего изучения[21]. Это может быть связано с более низким социально-экономическим статусом этих женщин.
Это может быть связано с более низким социально-экономическим статусом этих женщин.
В этом исследовании стало ясно, что значимая обратная зависимость между гематокритом во второй половине и массой и ростом при рождении была затмевана гестационным возрастом, и на самом деле гестационный возраст является наиболее важной переменной, связанной со значениями гематокрита. Показатели массы тела при рождении, роста и окружности головы также в большей степени, чем другие переменные, зависят от гестационного возраста (p < 0,001). В качестве одного из других результатов, полученных в этом исследовании, можно отметить достоверную обратную связь между гематокритами в двух половинах беременности и гестационным возрастом. Соответственно, с увеличением срока беременности гематокрит снижался и физиологическое разведение крови становилось более заметным. По мере развития нормальной беременности масса эритроцитов увеличивается на 25%, а объем плазмы увеличивается на 40%, что увеличивает маточно-плацентарный кровоток за счет снижения гематокрита и вязкости крови, а также периферического сопротивления. [8] С другой стороны, потребность в железе увеличивается во второй половине беременности (в среднем 6–7 мг в день), что, в свою очередь, снижает концентрацию гемоглобина и гематокрита у матери.[22]
[8] С другой стороны, потребность в железе увеличивается во второй половине беременности (в среднем 6–7 мг в день), что, в свою очередь, снижает концентрацию гемоглобина и гематокрита у матери.[22]
Основной причиной повышения уровня гемоглобина и гематокрита во второй половине беременности в различных исследованиях [16,22–24] была концентрация в крови или, другими словами, отсутствие физиологического разведения крови у беременных. Так, у испытуемых определяли изменение показателей гемоглобина и гематокрита в две половины беременности путем изучения разницы между гемоглобином и гематокритом во второй половине беременности по сравнению с первой половиной беременности [16] и связи между полученными переменными. анализировали исходы беременности. В данном исследовании разница между гематокритами в две половины беременности достоверно коррелировала с риском преэклампсии, так что у пациенток с преэклампсией гематокрит во второй половине снижался меньше, чем у других матерей. Фон Темпельхофф и др. также показали, что отсутствие снижения гематокрита во второй половине беременности по сравнению с первой половиной достоверно коррелировало с риском преэклампсии.[24] Чанг и др. также показали взаимосвязь между значениями гематокрита выше 44 процентов в третьем триместре и неблагоприятным перинатальным исходом у женщин с преэклампсией.[25] В своем исследовании Стир также показал, что уровень гемоглобина выше 12 г/дл в конце второго триместра был связан с трехкратным увеличением риска преэклампсии.[26] Значения гематокрита, равные или превышающие 40 процентов, обусловлены увеличением количества эритроцитов или, что более вероятно, отсутствием физиологического увеличения объема плазмы.[10] Концентрация крови является одним из основных симптомов преэклампсии и, вероятно, обусловлена генерализованной вазоконстрикцией и эндотелиальной дисфункцией, связанной с повышенной проницаемостью сосудов. В зависимости от тяжести заболевания концентрация крови увеличивается при преэклампсии, в то время как у женщин с гипертонией, вызванной беременностью, объем крови обычно нормальный [7].
также показали, что отсутствие снижения гематокрита во второй половине беременности по сравнению с первой половиной достоверно коррелировало с риском преэклампсии.[24] Чанг и др. также показали взаимосвязь между значениями гематокрита выше 44 процентов в третьем триместре и неблагоприятным перинатальным исходом у женщин с преэклампсией.[25] В своем исследовании Стир также показал, что уровень гемоглобина выше 12 г/дл в конце второго триместра был связан с трехкратным увеличением риска преэклампсии.[26] Значения гематокрита, равные или превышающие 40 процентов, обусловлены увеличением количества эритроцитов или, что более вероятно, отсутствием физиологического увеличения объема плазмы.[10] Концентрация крови является одним из основных симптомов преэклампсии и, вероятно, обусловлена генерализованной вазоконстрикцией и эндотелиальной дисфункцией, связанной с повышенной проницаемостью сосудов. В зависимости от тяжести заболевания концентрация крови увеличивается при преэклампсии, в то время как у женщин с гипертонией, вызванной беременностью, объем крови обычно нормальный [7]. По-видимому, достоверная связь разницы гематокрита в две половины беременности с развитием преэклампсии была обусловлена концентрацией крови в данном исследовании.
По-видимому, достоверная связь разницы гематокрита в две половины беременности с развитием преэклампсии была обусловлена концентрацией крови в данном исследовании.
С помощью многофакторного регрессионного анализа показано, что связь между гестационным возрастом и разницей гематокрита в две половины беременности была сильнее. Амберджи и др. также предположили, что тесная связь между уровнем гемоглобина и гестационным возрастом у женщин с преэклампсией и меньшим гестационным возрастом, вероятно, связана с более высокой концентрацией гемоглобина в крови у этих женщин по сравнению с женщинами с преэклампсией, но с большим гестационным возрастом [16]. В целом по результатам данного исследования можно сделать вывод, что срок беременности является основным фактором, связанным с показателями гематокрита, так что увеличение срока беременности приводит к снижению гематокрита. Однако, хотя связь между двумя переменными не была значимой в этом исследовании и при таком размере выборки, похоже, что гемоглобин также снижается с увеличением гестационного возраста. Тем не менее гематокрит является параметром с большей точностью.
Тем не менее гематокрит является параметром с большей точностью.
В заключение, одним из результатов, полученных в этом исследовании, была достоверная связь разницы между гематокритом в двух половинах беременности с преэклампсией. Следовательно, отсутствие снижения гематокрита во второй половине у больных преэклампсией или у тех, у кого в ближайшие недели появятся признаки и симптомы преэклампсии, может иметь клиническое значение. Кроме того, достоверная связь между низким уровнем гемоглобина в первой половине беременности и преэклампсией, а также достоверная связь между низким уровнем гемоглобина во второй половине беременности и риском преждевременного преждевременного разрыва плодных оболочек могут быть полезны для выявления женщинам с риском развития этих осложнений и проводить профилактические мероприятия.
Исследовательская статья Исфаханского медицинского университета
наук, №: 186060
Источник поддержки: Исфаханский университет медицинских наук
Конфликт интересов: Не объявлено.
1. Лу З.М., Гольденберг Р.Л., Кливер С.П., Каттер Г., Бланксон М. Связь между материнским гематокритом и исходом беременности. Акушерство Гинекол. 1991;77(2):190–4. [PubMed] [Google Scholar]
2. Гарн С.М., Риделла С.А., Петцольд А.С., Фолкнер Ф. Материнские гематологические уровни и исходы беременности. Семин Перинатол. 1981;5(2):155–62. [PubMed] [Google Scholar]
3. Мерфи Дж. Ф., О’Риордан Дж., Ньюкомб Р. Г., Коулз Э. С., Пирсон Дж. Ф. Связь уровня гемоглобина в первом и втором триместрах беременности с исходом беременности. Ланцет. 1986; 1 (8488): 992–5. [PubMed] [Google Scholar]
4. Chang SC, OBrien KO, Nathanson MS, Mancini J, Witter FR. Концентрация гемоглобина влияет на исход родов у беременных афроамериканских подростков. Дж Нутр. 2003; 133 (2 Приложение 1): 2348–55. [PubMed] [Google Scholar]
5. Huisman A, Aarnoudse JG. Повышение концентрации гемоглобина во 2-м триместре беременности при беременности, позднее осложнившейся артериальной гипертензией и задержкой роста. Ранние признаки уменьшения объема плазмы. Acta Obstet Gynecol Scand. 1986;65(6):605–8. [PubMed] [Google Scholar]
Ранние признаки уменьшения объема плазмы. Acta Obstet Gynecol Scand. 1986;65(6):605–8. [PubMed] [Google Scholar]
6. Stephansson O, Dickman PW, Johansson A, Cnattingius S. Концентрация материнского гемоглобина во время беременности и риск мертворождения. ДЖАМА. 2000;284(20):2611–7. [PubMed] [Google Scholar]
7. Cunningham FG, Leveno KJ, Bloom FL, Hauth JC, Wenstrom KD. В: Уильямс Акушерство. Гази Джахани Б., переводчик. Тегеран: Публикация Голбана; 2004. с. 884.с. 891. [Google Scholar]
8. Стоев С., Диков И., Иовчев С., Иванов С. Гемореологические показатели в прогнозе риска задержки развития плода при беременности с артериальной гипертензией. Акуш Гинеколь (София) 1996;35(4):23–4. [PubMed] [Google Scholar]
9. Уокер Х.К., Холл В.Д., Херст Дж.В. Клинические методы. 3-е изд. Бостон: Баттервортс; 1990. [Google Scholar]
10. Лу З.М., Гольденберг Р.Л., Кливер С.П., Каттер Г., Бланксон М. Связь между материнским гематокритом и исходом беременности. Акушерство Гинекол. 1991;77(2):190–4. [PubMed] [Google Scholar]
1991;77(2):190–4. [PubMed] [Google Scholar]
11. Ян Дж.М., Ван К.Г. Взаимосвязь между острым дистрессом плода и материнско-плацентарно-плодовым кровообращением при тяжелой преэклампсии. Acta Obstet Gynecol Scand. 1995;74(6):419–24. [PubMed] [Google Scholar]
12. Goodarzi M, Bashardoost N. Исследование взаимосвязи сывороточного ферритина и маточных сокращений у беременных обращаются в медицинские центры Исфахана. Иран J Nurs Акушерская рез. 2009;14(4):162–7. [Google Scholar]
13. Гударзи М., Яздан-Ник А., Башардост Н. Взаимосвязь уровня гематокрита в первом/третьем триместре беременности с массой тела при рождении и преэклампсией. Иран Дж. Нурс. 2008;21(54):41–9. [Google Scholar]
14. Ferguson SE, Smith GN, Salenieks ME, Windrim R, Walker MC. Преждевременный преждевременный разрыв плодных оболочек. Пищевые и социально-экономические факторы. Акушерство Гинекол. 2002;100(6):1250–6. [PubMed] [Академия Google]
15. Zhang Q Ananth CV, Li Z, Smulian JC. Материнская анемия и преждевременные роды: проспективное когортное исследование. Int J Эпидемиол. 2009;38(5):1380–9. [PubMed] [Google Scholar]
Материнская анемия и преждевременные роды: проспективное когортное исследование. Int J Эпидемиол. 2009;38(5):1380–9. [PubMed] [Google Scholar]
16. Amburgey OA, Ing E, Badger GJ, Bernstein IM. Концентрация материнского гемоглобина и ее связь с массой тела при рождении у новорожденных матерей с преэклампсией. J Matern Fetal Neonatal Med. 2009;22(9):740–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Карафлахин Э., Джейхан С.Т., Гоктолга У., Кескин У., Бафлер С. Материнская анемия и перинатальный исход. Перинатальный журнал. 2007;15(3):127–30. [Академия Google]
18. Патра С., Пасрия С., Триведи С.С., Пури М. Материнские и перинатальные исходы у пациенток с тяжелой анемией во время беременности. Int J Gynaecol Obstet. 2005;91(2):164–5. [PubMed] [Google Scholar]
19. Creatsas G, Mastorakos G, Chrousos GP. Молодая женщина на пороге 21 века: гинекологические и репродуктивные проблемы здоровья и болезней. Нью-Йорк: Нью-Йоркская академия наук; 2000. [PubMed] [Google Scholar]
20. Yoo JH, Maeng HY, Sun YK, Kim YA, Park DW, Park TS, et al. Окислительный статус при железодефицитной анемии. Джей Клин Лаб Анал. 2009 г.;23(5):319–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Yoo JH, Maeng HY, Sun YK, Kim YA, Park DW, Park TS, et al. Окислительный статус при железодефицитной анемии. Джей Клин Лаб Анал. 2009 г.;23(5):319–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Lu M, Lu JS. Материнское питание и младенческая смертность в контексте отношений [онлайн] 2005. Доступно по: URL: http://www.jointcenter.org/hpi/files/manual/IM-MaternalNutrition.LU.pdf/
22. Cunningham GF , Левено К.Дж., Блум С.Л., Хаут Дж., Роуз Д.Дж., Спонг В.Дж. В: Уильямс Акушерство. 23-е изд. Гази Джахани Б., переводчик. Тегеран: Публикация Голбана; 2010. с. 153. [Google Scholar]
23. Scanlon KS, Yip R, Schieve LA, Cogswell ME. Высокий и низкий уровень гемоглобина при беременности: дифференциальный риск преждевременных родов и малый для гестационного возраста. Акушерство Гинекол. 2000;96 (5 часть 1): 741–8. [PubMed] [Google Scholar]
24. von Tempelhoff GF, Heilmann L, Rudig L, Pollow K, Hommel G, Koscielny J. Средняя концентрация гемоглобина у матери во втором триместре и исход беременности: популяционное исследование.



