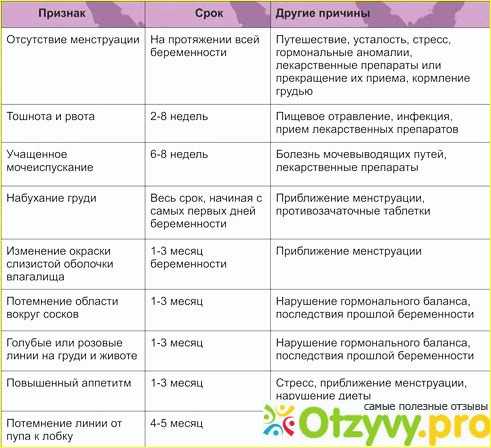
Содержание
Можно ли делать флюорографию при беременности на ранних сроках, как она влияет на ребенка?
Содержание
- Процесс проведения МРТ головы беременным
- Причины назначения МРТ пациенткам в положении
- Показания к МРТ во время беременности
- Противопоказания
- Подводим итоги: МРТ во время беременности, можно ли делать?
- Беременность и облучение
- Можно ли беременным проходить флюорографию – мнение врачей
- Если женщина сделала флюорографию во время беременности
- Закон о флюорографии для беременных
- Флюорография при планировании беременности и кормлении грудью
- Отзывы
Содержание
1. Можно ли проводить МРТ на начальных сроках беременности?2. Процесс проведения МРТ головы беременным3. Причины назначения МРТ пациенткам в положении4. Показания к МРТ во время беременности5. Противопоказания6. Подводим итоги: МРТ во время беременности, можно ли делать?
В первые двенадцать недель без экстренной необходимости проходить томографию не рекомендуется. Это связано с тем, что плод только начинает формироваться, происходит закладка практически всех органов. В связи с малой изученностью влияния магнитных полей разной интенсивности на внутриутробное развитие плода, МРТ беременным на начальных сроках назначается только при непосредственной опасности жизни матери и ребенка.
Это связано с тем, что плод только начинает формироваться, происходит закладка практически всех органов. В связи с малой изученностью влияния магнитных полей разной интенсивности на внутриутробное развитие плода, МРТ беременным на начальных сроках назначается только при непосредственной опасности жизни матери и ребенка.
На последующих этапах МР обследование считается абсолютно безопасным. Тридцатилетний опыт применения данного метода доказал свою безвредность, поэтому если врач направляет на исследование, опасаться не стоит.
Диагностируются не только заболевания, которым подверглась будущая мама, но и процесс развития ребенка. Магнитно-резонансная томография визуализирует аномалии и нарушение в формировании плода на ранних стадиях, что позволяет как можно раньше назначить корректное лечение.
Процесс проведения МРТ головы беременным
Беременность – большая нагрузка на организм, который переживает мощное гормональное перестроение. От гормонального баланса зависит работа всех органов, в том числе сердечнососудистой системы. Помимо этого фактора имеют место ситуации, когда будущая мама получает бытовые травмы. Чтобы вовремя обнаружить проблему и исключить опасности для малыша, врач может направить на диагностирование.
Помимо этого фактора имеют место ситуации, когда будущая мама получает бытовые травмы. Чтобы вовремя обнаружить проблему и исключить опасности для малыша, врач может направить на диагностирование.
Магнитно-резонансным способом исследуются такие патологии и заболевания, как:
- посттравматическое состояние;
- подозрение на онкологические новообразования, кисты;
- аномалии в работе сосудов головного мозга.
Процесс не доставляет дискомфорта, не требует детальной подготовки. Достаточно прийти в клинику с пакетом документов, дающих представление о наличии или подозрении на исследуемое заболевание (направление от доктора и медицинская карта).
В клинике вас зарегистрируют и пригласят в комнату, где установлена аппаратура.
Томограф выглядит как цилиндрообразный «тоннель» с выдвижной кушеткой – транспортером. Пациентка размещается на кушетке, вокруг черепной коробки устанавливаются специальные датчики, тело фиксируется в неподвижном состоянии.
Так как проводится обследование только в области головы, помещать тело целиком внутрь установки не требуется. Это исключает даже малейшее воздействие на плод, а также не вызывает приступа страха закрытого пространства.
Причины назначения МРТ пациенткам в положении
По собственному разумению и желанию будущая мама пойти на такую процедуру не может. Для этого обязательно наличие направления от лечащего доктора и заключительное решение о допуске к процедуре дежурного специалиста – рентгенолога, который принимает в клинике томографии.
МР метод часто назначается из-за невозможности обследования другими способами, например, женщинам в положении категорически противопоказано агрессивное ионоизлучение. Магнитно-резонансная томография может подтвердить или опровергнуть диагноз, установленный по результатам анализов. Если предварительно показано прерывание беременности, то исследование может наиболее точно показать, нужно ли это делать или можно этого избежать.
Еще одной причиной, по которой можно получить направление на МРТ, являются сложности в проведении УЗИ из-за трудно просматриваемого расположения ребенка в матке на последнем сроке. Сложно провести ультразвуковое исследование и при избыточной массе тела пациентки и ожирения брюшной полости.
Сложно провести ультразвуковое исследование и при избыточной массе тела пациентки и ожирения брюшной полости.
Показания к МРТ во время беременности
Если специалист направляет вас на МР томографию, то для этого действительно есть причины. Они могут быть следующего характера:
- подозрение на патологии в развитии плода;
- подозрение на возникновения онкологических новообразований, определение их контуров и локализации, наличие метастаз;
- диагностика нарушений в работе центральной нервной системы;
- сердечнососудистые заболевания;
- травмы;
- повреждения позвоночного столба, грыжи;
- аномалии в работе и функционировании ЖКТ и т.д.
При резких или хронических головных болях, пациентке назначают МРТ головного мозга. При постоянном болевом синдроме в области спины, поясницы, шеи, либо после перенесенной травмы проводится МРТ позвоночника.
Противопоказания
В первом триместре МР процедуру стараются не назначать или делают это с большой осторожностью. Причин этому несколько:
Причин этому несколько:
- На ранних сроках происходит закладка и формирования всех жизненно важных органов ребенка. Будущей маме важно защитить малыша от влияния агрессивных факторов окружающей среды и не подвергать организм дополнительным нагрузкам, таким как повышенный уровень шума и повышение температуры. Во время сеанса МР установка издает монотонный звук и продуцирует много тепла.
- Даже если допустить возможность проведения томографии на начальных сроках, есть большая вероятность, что полученные изображения не смогут помочь в диагностировании. Это объясняется тем, что плод еще слишком мал и очень подвижен, зафиксировать свое положения на долгое время он не способен.
- Безоговорочное противопоказание для процедуры – присутствие в теле человека посторонних предметов из металла (имплантаты, зубные коронки, осколки) или электронных устройств (кардиостимуляторы). Под вопросом будет процедура и при наличии татуировок с металлическими вкраплениями.
- При сильной боязни замкнутого пространства не стоит проходить сеанс в установке закрытого типа.
 Лучше выбрать медучреждение, которое применяет аппараты открытого типа с просветами для воздуха, клаустрофобия в данном случае перестанет быть противопоказанием.
Лучше выбрать медучреждение, которое применяет аппараты открытого типа с просветами для воздуха, клаустрофобия в данном случае перестанет быть противопоказанием. - Эпилепсия и психические нарушения станут препятствием для проведения сеанса, так как велика вероятность того, что пациентка не сможет находиться в обездвиженном состоянии на протяжении всего процесса.
- Существует и противопоказание по весу до двухсот килограмм. Томографы просто не производятся под вес свыше этого показателя. Записываясь в клинику, уточните, какой максимальный вес обслуживает МР установка в этом учреждении.
Подводим итоги: МРТ во время беременности, можно ли делать?
Обобщая всё вышесказанное, резюмируем – МР исследование женщинам, находящимся в положении, делать можно. Об этом свидетельствуют врачи всего мира, доказывает тридцатилетний опыт применения этого метода, показывают многочисленные эксперименты, проводимые на животных. Безвредность для матери и ребенка многосторонне подтверждена.
Если сравнивать разные виды диагностирования, для беременной женщины рекомендуемым будет МР метод, так как он не продуцирует вредоносного ионизирующего излучения. Например, МРТ головы во время беременности выглядит предпочтительнее КТ, генерирующего рентгеновские лучи. А в сравнении с УЗИ томография является более информативной и имеющей больший потенциал.
Следует заметить, что при беременности обычно не назначают МРТ с контрастированием. Будущим мамочкам вообще противопоказаны химические медицинские препараты, а йодсодержащий раствор или контраст на основе солей гадолиния могут вызвать аллергическое сопротивление организма. Влияние на организм малыша данных препаратов мало изучены.
Что касается применения контрастирующих веществ во время грудного вскармливания, то производители указывают двухдневный срок воздержания от кормления грудью после использования контраста. Лучше перестраховаться и воздержаться от лактации в указанный срок.
Часто задаваемый вопрос женщинами во время беременности: можно ли заниматься сексом во время беременности?
Подробнее на эту тему отвечает врач гинеколог нашего центра Айткулова М. М.
М.
Беременность для женщины — это особый период, когда ей хочется чувствовать себя не только будущей мамой, но и оставаться желанной для своего мужчины.
Секс при беременности возможен, но нужно соблюдать некоторые предосторожности — не должно быть грубого секса.
Когда следует воздержаться от половой жизни:
- Самые ранние сроки беременности;
- Кровянистые выделения из половых путей;
- Угроза прерывания беременности;
- Признаки инфекции у кого-либо из партнёров;
- Несколько выкидышей в анамнезе;
- Истмикоцервикальная недостаточность;
- Низкая плацентация или предлежание плаценты.
Как и любой другой женщине, беременной необходимы полезные вещества, которые содержится в сперме: это мужские гормоны, ферменты, простагландины.
Они способствуют смягчению шейки матки, а значит в родах она может лучше раскрыться и не будет риска её разрыва.
Также интимная близость, как и любая физическая нагрузка улучшает кровообращение, особенно это полезно для матки.
А также занятия сексом при беременности хорошо готовит промежность к родам.
Ткани не теряют своей эластичности и повышается вероятность того, что роды пройдут без разрывов или разрезов.
📍Секс во время беременности полезен ещё и потому, что гормон окситоцин выделяющийся во время оргазма вызывает слабое сокращение матки. Это является отличной подготовкой к родам. Если матка и ребёнок дозрели и срок родов уже наступил, врачи даже советуют будущим родителям заниматься сексом для стимуляция родов.
Заниматься любовью не противопоказано и даже приветствуется при условии что беременность проходит без осложнений!
Смотрите также:
Все статьи >>>
Содержание
Этот вид исследования считается первым этапом в инструментальной диагностике ЛОР, хирургических, инфекционных патологий. Его проводят на рентгеновском аппарате в 2 или 3 проекциях. Снимки выполняют для поиска причины заболевания, установки диагноза, контроля качества и успеха лечения.
На рентгене отображается череп человека с костными структурами, полостями и перегородками. Метод применяется на подготовительном этапе в хирургии.
Что можно увидеть на рентгене носовых пазух:
- Инородный предмет в носовых ходах.
- Воспалительный процесс, утолщение слизистой инфицированного участка.
- Последствия травм лица и головы.
- Наличие экссудата (слизистого, кровяного, гнойного) в околоносовых и лобных полостях.
- «Воздушность» синусов.
- Новообразования: полипы, опухоли, кисты.
- Аномалии строения лицевого скелета.
Рентгенография помогает скорректировать диагноз при повышении температуры или головной боли неясной этиологии.
Процедура не несёт болезненных ощущений и не требует подготовки. Получают направление на приёме оториноларинголога, инфекциониста или хирурга.
Как делают рентген носовых пазух:
- Пациент снимает металлические украшения, очки, зубные протезы.
- Для защиты от излучения, он надевает свинцовый фартук или жилет с воротничком.

- Лаборант указывает, как правильно встать относительно аппарата. В зависимости от необходимых проекций, позу меняют по команде специалиста.
- Во время выполнения снимка следует не двигаться, задержать дыхание.
- После проявки и расшифровки плёнку с описанием отдают на руки пациенту.
Заключение не считается окончательным диагнозом, а несёт уточняющую информацию для лечащего специалиста.
Метод основан на разной проходимости твёрдых и мягких тканей электромагнитными волнами. Кости задерживают излучение, и на картинке отображаются белыми. Специалистов интересуют затемнения, которые и определяют природу нарушения.
Затемнение носовых пазух на рентгене говорит о скоплении жидкости. Это — признак воспаления с выделением слизистого или гнойного секрета. Иногда, на снимке видно утолщение стенок слизистой оболочки, выстилающей синусы.
Чёткими тёмными пятнами с тенями выделяются новообразования. Полипы выглядят как горошины на «ножке», а кисты имеют внутри полость с жидкостью.
Доза облучения при исследовании составляет 20 мкЗв и считается безопасной даже при многократном выполнении для взрослого человека. Плод восприимчив к ионизирующему облучению, которое вызывает пороки внутриутробного развития. Вынашивание ребёнка — противопоказание к проведению процедуры.
Рентген носовых пазух при беременности и грудном вскармливании делают исключительно по жизненным показаниям. Потенциальная польза от исследования должна быть выше наносимого ребёнку вреда. После процедуры беременной необходимо УЗИ плода, а кормящей — на сутки перевести младенца на искусственное питание.
Педиатры стараются оградить детей дошкольного возраста от вреда, наносимого рентгеновским излучением неокрепшей костной системе. Процедуру разрешено выполнять пациентам старше 7 лет.
До этого срока необходимо чёткое обоснование важности вмешательства — например, тяжёлая травма лица или выраженный гайморит с риском воспаления мозговых оболочек.
Маленькому ребёнку сложно сидеть или стоять неподвижно во время рентгенографии. Чтобы отвлечь его, используют игрушки, успокаивающие препараты, в экстренных случаях — наркоз. В старшем возрасте можно увлечь ребёнка игрой, в которой следует замереть ненадолго.
Чтобы отвлечь его, используют игрушки, успокаивающие препараты, в экстренных случаях — наркоз. В старшем возрасте можно увлечь ребёнка игрой, в которой следует замереть ненадолго.
28 декабря 2020
По мнению экспертов ВОЗ, беременные женщины являются подверженными коронавирусной инфекции из-за изменений в организме (прежде всего, в органах дыхательной и иммунной системы), в связи с чем должны соблюдать меры социального дистанцирования. В то же время имеющиеся данные не свидетельствуют о более тяжелом течении COVID-19 у беременных женщин по сравнению с общей популяцией взрослых людей
Группу наиболее высокого риска развития тяжелых форм COVID-19 составляют беременные, имеющие соматические заболевания: хронические заболевания легких, в том числе бронхиальная астма средней и тяжелой степени тяжести; заболевания сердечно-сосудистой системы, артериальная гипертензия; сахарный диабет; иммуносупрессия, в т.ч. на фоне лечения онкологических заболеваний; ожирение; хроническая болезнь почек, заболевания печени, системные заболевания.
Течение заболевания:
- Бессимптомная инфекция (носительство) (1-30%): положительный результат лабораторного обследования без симптоматики.
- Легкое и среднетяжелое течение (55-80%): случаи без развития пневмонии или с пневмонией среднетяжелого течения.
- Тяжелое течение (10-15%)
- Крайне тяжелое течение (3-5%)
Госпитализация беременных для лечения COVID-19
Показаниями к госпитализации беременных с COVID-19 во всех случаях являются среднетяжелые и тяжелые формы заболевания, они должны быть госпитализированы в карантинные стационары в соответствии с установленным порядком маршрутизации.
При легкой форме заболевания беременные могут получать лечение в домашних условиях под контролем участкового терапевта и врача акушера-гинеколога.
Терапия подбирается с учетом степени тяжести заболевания и может включать в себя «антибактериальные и противовирусные препараты, иммуномодуляторы, антикоагулянты и оксигенотерапию».
Стоит ли откладывать беременность?
При легком течении COVID-19 до 12 недель гестации, в связи с недоказанным отрицательным влиянием на плод, возможно пролонгирование беременности до доношенного срока.
Коронавирусная инфекция ни в коем случае не является показанием к прерыванию беременности. Если возникает угроза — она может возникать и по абсолютно другим причинам, не потому что женщина больна коронавирусом. Она получает лечение и от коронавирусной инфекции, и от причин, которые вызывают угрозу беременности. И донашивает свою беременность.
Часто задаваемые вопросы:
- Если беременная почувствовала себя плохо, куда ей обращаться?
В случае появления у беременных признаков острого респираторного вирусного заболевания, гриппа необходимо обратиться в территориальную поликлинику к терапевту. При повышении температуры выше 37,5 градусов – вызвать врача терапевта поликлиники на дом. Дополнительно необходимо по телефону информировать врача акушера-гинеколога женской консультации о заболевании.
- Делают ли тест на Covid-19 беременным? При каких признаках?
Тест на Ковид беременным проводят при выявлении признаков острого респираторного вирусного заболевания, гриппа.
- Можно ли делать КТ беременным женщина?
При наличии медицинских показаний КТ беременным женщинам проводят. Чтобы снизить лучевую нагрузку на плод, КТ исследование проводят с использованием специального рентгеноотражающего фартука, свинцового одеяла.
- Берут ли тест на Ковид перед поступлением в родильный дом?
Обследование на коронавирусную инфекцию проводят не ранее 7 дней до плановой госпитализацией на родоразрешение всем беременным. При внеплановой госпитализации в родильный дом тест на коронавирусную инфекцию проведут при поступлении.
- Разрешены ли сейчас партнерские роды?
- Меняется ли график наблюдения за беременным в сложный эпидемический период?
В сложившейся эпидемической ситуации врачам акушерам-гинекологам рекомендовано пересмотреть индивидуальные планы обследования и наблюдения беременных женщин, уменьшив количество очных консультаций до минимального, позволяющих оценить состояние беременной женщины и состояние плода.
- Можно ли уйти беременной на больничный лист в период подъема заболеваемости?
Больничный лист беременной женщине может быть выписан при наличии заболевания. Но переход на дистанционную работу беременной женщины является одним из методов профилактики заболевания. Данный вопрос решается по согласованию с работодателем.
Как обезопасить себя во время беременности в период Ковид?
- чаще мыть руки;
- гулять на свежем воздухе не меньше часа в день, избегая людных мест;
- стараться не пользоваться общественным транспортом;
- держать при себе санитайзер, руки обрабатывать после посещений общественных мест, после контакта с любыми поверхностями, всегда обрабатывать руки перед едой;
- не трогать рот, нос, глаза, не касаться лица, чтобы вирус не попал на слизистые;
- держаться подальше от чихающих и кашляющих, стараться держать социальную дистанцию;
- высыпаться, следить за режимом дня;
- в общественных местах надевать маску;
- соблюдать рекомендации лечащего врача, вовремя принимать препараты, витамины;
- не паниковать, ограждать себя от сплетен и плохих новостей, поддерживать положительный настрой.

Идеальным методом защиты беременной женщины от заражения коронавирусной инфекцией является её пребывание дома, особенно после 30 недель беременности (в период пребывания в отпуске по беременности и родам).
вернуться к списку –> –> вернуться к списку Важное о COVID-19 Клиника Вся Медицина Все публикации
Беременность – это особый, очень волнительный и ответственный период в жизни женщины. Каждая будущая мама обязана тщательно заботиться о своем здоровье, ведь от этого напрямую зависит развитие, жизнь и здоровье крохи. Сегодня мы поговорим о том, можно делать флюорографию при беременности и чем это опасно.
Беременность и облучение
Направление врачом на флюорографию у многих беременных вызывает сильные волнения и ряд вопросов. Женщины опасаются последствий флюорографии во время беременности. Однако на сегодняшний день флюорография является очень распространенным и доступным методом обследования в медицине, которое позволяет выявить скрытые заболевания и патологические изменения дыхательных путей, сердечнососудистой и других систем. Данный метод помогает определить болезни на ранних стадиях, что дает возможность начать соответствующее лечение вовремя и избежать каких-либо серьезных необратимых последствий. Флюорография беременным должна назначаться только в экстренных случаях. Здоровым людям советуется проходить ее не более раза в год. Связано это с тем, что какова бы ни была доза облучения, она не может положительно сказываться на живом организме. Неудивительно, что зачастую девушки отказываются от флюорографии из-за ее влияния на беременность. Флюорография и вправду назначается беременной лишь в случае отсутствия возможности исключения ее проведения. Проводить обследование необходимо под строгим контролем врача. Если нет флюорографии у беременной за последний год, заставить ее проходить гинеколог не может. Исключением считаются случаи, когда это необходимо во время оказания неотложной помощи или у пациентки имеются опасные заболевания, требующие немедленного рентгенологического обследования.
Данный метод помогает определить болезни на ранних стадиях, что дает возможность начать соответствующее лечение вовремя и избежать каких-либо серьезных необратимых последствий. Флюорография беременным должна назначаться только в экстренных случаях. Здоровым людям советуется проходить ее не более раза в год. Связано это с тем, что какова бы ни была доза облучения, она не может положительно сказываться на живом организме. Неудивительно, что зачастую девушки отказываются от флюорографии из-за ее влияния на беременность. Флюорография и вправду назначается беременной лишь в случае отсутствия возможности исключения ее проведения. Проводить обследование необходимо под строгим контролем врача. Если нет флюорографии у беременной за последний год, заставить ее проходить гинеколог не может. Исключением считаются случаи, когда это необходимо во время оказания неотложной помощи или у пациентки имеются опасные заболевания, требующие немедленного рентгенологического обследования. Рентген сломанной конечности или другой части тела, далекой от таза, не представляет никакой опасности плоду. Обязательным считается предоставление флюорографии мужа при беременности. Иногда врач просит пройти флюорографическое обследование и других родственников женщины, особенно если они постоянно проживают вместе с ней. Это позволяет предотвратить распространение туберкулеза легких и других опасных заболеваний.
Рентген сломанной конечности или другой части тела, далекой от таза, не представляет никакой опасности плоду. Обязательным считается предоставление флюорографии мужа при беременности. Иногда врач просит пройти флюорографическое обследование и других родственников женщины, особенно если они постоянно проживают вместе с ней. Это позволяет предотвратить распространение туберкулеза легких и других опасных заболеваний.
Можно ли беременным проходить флюорографию – мнение врачей
Нередко врачи утверждают, что современная аппаратура позволяет провести флюорографию беременным без вреда для здоровья малыша. Объясняется это тем, что минимальные дозы облучения не могут повлиять на формирование ребенка. Задумываясь о том, вредна ли флюорография при беременности, вспомните о других облучателях, окружающих нас повсюду. Это телевизоры, телефоны, СВЧ-печи и многая другая современная техника. Стоит отметить, что на раннем сроке беременности флюорография и облучение наиболее нежелательны. Самым безопасным для плода считается проведение флюорографии при беременности после 20 недель.
Самым безопасным для плода считается проведение флюорографии при беременности после 20 недель.
Если женщина сделала флюорографию во время беременности
Если облучиться все-таки пришлось, то рекомендуется сходить на генетическую консультацию. Врач отправит вас на тщательное УЗИ после 12 недель.
Закон о флюорографии для беременных
Основные правовые аспекты флюорографического обследования у беременных:
- обязательное применение всех существующих средств защиты внутренних органов;
- разрешенная доза облучения до 1 мЗв.
Флюорография при планировании беременности и кормлении грудью
Если женщина ждет наступления беременности, отказываться от плановых медицинских осмотров не стоит. Наоборот, следить за здоровьем нужно внимательней. Только проводить обследование лучше в первой трети менструального цикла, что овуляция и беременность наступили уже после флюорографии. На качество молока облучение никак не влияет. womanadvice.ru
womanadvice.ru
Отзывы
Читайте также
Другие материалы
Опасно ли делать флюорографию на ранних сроках беременности
21 октября 2019
Клео.Ру
У беременных возникает множество вопросов, связанных с допустимостью флюорографии. Обосновано это тем, что лучи, источником которых могут быть различные приборы, в том числе томографы тех или иных видов, могут приводить к проникновению в клетки ионизирующего излучения. Понимая, можно ли делать флюорографию беременным женщинам на раннем сроке, удастся уберечь себя от потенциального риска, а также защитить малыша от возможного вреда.
Фото: Клео.РуКлео.Ру
Потенциальный вред
Видео дня
Интересоваться вопросом, можно ли делать флюорографию беременным на раннем сроке, нужно заблаговременно. Сама формулировка, связанная с флюорографией, звучит для многих устрашающе. Излучение такого типа на самом деле не несет в себе ничего потенциально опасного. За образование радиации здесь отвечает особая аппаратура. Но если изучить этот вопрос более детально, то источником таких лучей являются солнце, космос и даже вода.
Но если изучить этот вопрос более детально, то источником таких лучей являются солнце, космос и даже вода.
Интересно! Симптомы и лечение коклюша у детей
Радионуклиды природного происхождения мы вдыхаем каждый день вместе с воздухом. Получается, что незначительное облучение происходит практически с каждым человеком, в том числе с беременными женщинами на малом сроке. Оно является безопасным.
yandex_ad_1
Чтобы точно определить, насколько опасна флюорограмма для будущей матери, надо сопоставить данные о ежегодном облучении, получаемом из натуральных источников. Этот показатель надо сравнить с тем, сколько получает организм излучения во время флюорографии и с данными исследований, связанных с использованием рентгена.
1 миллизиверт — столько составляет годовая доза, которая является безопасной для людей. В традиционном исполнении флюорография пленочного типа несёт в себе от 0,5 до 0,8 миллизиверт. Если добавить радиационный фон в целом, который приближается к отметке 0,35, получится показатель, который больше безопасного уровня. Здоровому человеку это не грозит ничем.
Здоровому человеку это не грозит ничем.
Интересно! Полезные свойства чайного гриба для организма человека
Вместе с тем нет точных данных относительно того, какое влияние может оказать флюорография на беременную на малых сроках. Нельзя и точно сказать, что за последствия могут иметь место в отношении несформировавшегося плода. И так как нет каких-либо известных данных, можно говорить о потенциальном риске.
include_poll3142
Сделали флюорограмму, не зная про беременность
Чем это может грозить? Такая ситуация является распространенной. Будущие мамы иногда проходят обследование, не зная о своем особом положении.
Если обследование осуществлялось до того, как отметилась задержка месячных, вред для ребенка исключён. Это объясняется тем, что на поверхности тела матки плодное яйцо еще не закрепилось. Соответственно, не было отмечено и формирования эмбриона.
Можно в случае беспокойства попросить у доктора назначить любые дополнительные обследования, в том числе консультацию генетика и специальные анализы. В соответствии с данными можно будет определить, как поступать далее.
В соответствии с данными можно будет определить, как поступать далее.
Опытный специалист точно ответит на вопрос, можно ли делать флюорографию беременным на раннем сроке. Не стоит стесняться задавать вопросы. Бывает так, что будущие мамы умалчивают факт беременности, хотя в этом не было никакого смысла. Специалист всегда готов пойти навстречу женщине в ожидании ребенка. Как минимум можно рассчитывать на выдачу специального защитного фартука, снижающего дозу опасного излучения.
На всякий случай можно ограничить воздействие рентгеновских лучей на оставшийся период беременности. Общегодовая доза будет увеличиваться с каждым дальнейшим обследованием, и это надо учитывать.
Меры предосторожности при прямых показаниях к флюорограмме
Иногда бывает так, что женщине необходимо в любом случае пройти флюорографию на раннем сроке. Что в этом случае предпринять?
Сообщите специалисту о том, что вы беременны, и узнайте заранее, действительно ли флюорограмма так необходима вам.
Интересно! Первые признаки стеноза гортани у детей
Если специалист ответил положительно, он обязан выписать соответствующее направление на рентген. Если сравнивать процедуры рентгена легких и флюорографии, то во втором случае доза облучения на 20 % меньше. Для кого-то это может быть маленький показатель, но он будет способствовать уменьшению уровня тревожности беременной, к тому же объективно будет более безопасным.
yandex_ad_2
Беременные имеют право получать всю необходимую информацию о своем состоянии. Кроме того, они могут потребовать снимок, полученный после флюорографии.
Лаборант в рентгенологической лаборатории располагает специальным фартуком, дополнительно защищающим от излучения. В его структуре использован эквивалент свинца, идеально защищающий ребёнка и его мать.
Если в вашем городе проживания не оказалось рентгена, то имеет смысл поехать в ближайший город и даже заплатить за обследование, если по-другому не получается. Услуга, которую необходимо искать, называется «цифровая рентгенограмма легких». Она предполагает получение такого количества ионизирующего излучения, которое равно 3 % от общегодовой дозы.
Она предполагает получение такого количества ионизирующего излучения, которое равно 3 % от общегодовой дозы.
Знание того, можно ли делать флюорографию беременным на раннем сроке, никогда не будет лишним. Всевозможные исследования, предполагающие излучение, необходимо делать только при необходимости. Если имеется шанс отказаться от них, то лучше воспользоваться такой возможностью.
Бонус
Выводы, которые можно сделать по статье, следующие:
Флюорографию лучше заменить на раннем сроке беременности на цифровой рентген лёгких. Он предполагает дозы излучения в несколько раз ниже стандартных.
Во время процедуры можно попросить у лаборанта защитный фартук, содержащий свинец. Он дополнительно убережет от излучения.
Любые процедуры, связанные с ионизирующим излучением, следует проводить при возникновении такой необходимости. Если удается заменить их на альтернативные варианты или исключить полностью, лучше избегать подобной процедуры.
Другое,
Радиология и беременная пациентка.
 Вопросы и ответы
Вопросы и ответы
Вопросы
- Существует ли безопасный уровень радиационного облучения беременной пациентки при медицинском рентгеновском обследовании?
- Что такое «правило 10 дней»?
- Что делать, если пациентке сделали рентген брюшной полости или таза до того, как она поняла, что беременна?
- Насколько безопасны рентгенологические исследования грудной клетки и конечностей во время беременности?
- Можно ли проводить катетеризацию сердца беременным?
- Имеются ли рекомендации относительно прерывания беременности после радиационного облучения?
- Может ли пациент стать бесплодным после прохождения диагностического рентгенологического исследования?
- Может ли беременная сотрудница продолжать работать в рентгенологическом отделении?
- Насколько высока вероятность того, что беременная сотрудница приблизится к пределам дозы облучения?
- Как консультировать пациентов по дозам облучения и рискам?
- Каковы последствия воздействия внутриутробно?
Ответы
Q
Существует ли безопасный уровень радиационного облучения при медицинских рентгенологических исследованиях для беременных?
A
Предельных доз облучения пациентов не существует. Однако существуют визуализирующие исследования, которые можно безопасно проводить во время беременности, особенно те, которые не включают обнажение нижней части таза. Решение об использовании радиации должно быть обосновано врачом, назначающим обследование, в зависимости от индивидуальной ситуации пациента. Когда принято решение о том, что медицинская процедура оправдана, ее следует проводить таким образом, чтобы получить хорошее диагностическое исследование с минимально возможной дозой облучения пациента.
Однако существуют визуализирующие исследования, которые можно безопасно проводить во время беременности, особенно те, которые не включают обнажение нижней части таза. Решение об использовании радиации должно быть обосновано врачом, назначающим обследование, в зависимости от индивидуальной ситуации пациента. Когда принято решение о том, что медицинская процедура оправдана, ее следует проводить таким образом, чтобы получить хорошее диагностическое исследование с минимально возможной дозой облучения пациента.
Q
Что такое правило 10 дней?
A
Правило 10 дней было установлено Международной комиссией по радиологической защите, чтобы свести к минимуму возможность проведения рентгенологических исследований беременных женщин. Основой правила было проведение рентгенографии брюшной полости и таза только в течение 10 дней после начала менструации. Сегодня мы знаем намного больше о радиации и беременности, и мы знаем, что значительные дозы (~10 бэр, больше, чем получают при рутинных диагностических медицинских рентгенологических исследованиях) необходимы для того, чтобы вызвать врожденные дефекты или пороки развития. Поскольку органогенез начинается через 3–5 недель после зачатия, считалось, что радиационное облучение на ранних сроках беременности не может привести к порокам развития. Теперь акцент смещен на задержку менструации и возможность беременности. При задержке менструации женщину следует считать беременной, если не доказано обратное. В такой ситуации следует позаботиться о том, чтобы изучить другие методы получения клинической информации путем проведения исследований, не использующих ионизирующее излучение.
Поскольку органогенез начинается через 3–5 недель после зачатия, считалось, что радиационное облучение на ранних сроках беременности не может привести к порокам развития. Теперь акцент смещен на задержку менструации и возможность беременности. При задержке менструации женщину следует считать беременной, если не доказано обратное. В такой ситуации следует позаботиться о том, чтобы изучить другие методы получения клинической информации путем проведения исследований, не использующих ионизирующее излучение.
Q
Что делать, если пациентка прошла рентгенографию брюшной полости или таза до того, как узнала, что беременна?
A
Доза облучения неродившегося ребенка должна оцениваться медицинским физиком/специалистом по радиационной безопасности, имеющим опыт дозиметрии. Затем пациент может быть проинформирован о возможных рисках. Почти во всех случаях существует небольшой риск или его отсутствие. В некоторых случаях, возможно, при множественных КТ органов брюшной полости или таза (1,2–3 рад на неродившегося ребенка за исследование), задействованная доза может быть выше. Крайне редко доза бывает достаточно высокой, чтобы рекомендовать пациентке рассмотреть возможность прерывания беременности (примерно 15 рад).
Крайне редко доза бывает достаточно высокой, чтобы рекомендовать пациентке рассмотреть возможность прерывания беременности (примерно 15 рад).
Q
Насколько безопасны рентгенологические исследования грудной клетки, конечностей и т. д. во время беременности?
A
Диагностическое рентгенологическое исследование областей, не включающих нижнюю часть таза, можно безопасно проводить во время беременности.
Q
Можно ли проводить катетеризацию сердца беременным?
A
Да, после рассмотрения преимуществ и рисков, связанных с ожиданием проведения обследования после родов. Потенциальное радиационное облучение неродившегося ребенка в результате катетеризации сердца (или исследований верхней части живота и легких с более высокой экспозицией) связано с излучением, которое рассеивается от основной интересующей области к нижней части таза. Это количество радиационного облучения очень мало, но по-прежнему важно оптимизировать параметры, чтобы удерживать облучение как можно ниже. Способы поддержания низкой (или нулевой) экспозиции включают в себя сохранение размера рентгеновского луча настолько малым, насколько это необходимо для клинических целей, заботу о направлении первичного луча, чтобы он не проходил близко к нижней части таза, выбор техники факторы, которые дадут хороший диагностический результат при малой дозе облучения и сведении луча по времени к минимуму. Если принять во внимание эти соображения, радиационное воздействие на нерожденного ребенка будет очень небольшим и, безусловно, ниже уровней, вызывающих последствия.
Способы поддержания низкой (или нулевой) экспозиции включают в себя сохранение размера рентгеновского луча настолько малым, насколько это необходимо для клинических целей, заботу о направлении первичного луча, чтобы он не проходил близко к нижней части таза, выбор техники факторы, которые дадут хороший диагностический результат при малой дозе облучения и сведении луча по времени к минимуму. Если принять во внимание эти соображения, радиационное воздействие на нерожденного ребенка будет очень небольшим и, безусловно, ниже уровней, вызывающих последствия.
Следует отметить, что в некоторых практиках используется свинцовый фартук (либо на пациенте, либо под пациентом на столе) с мыслью о том, что экспозиция будет меньше. У этих идей мало достоинств, и, поскольку фартук может повторно рассеивать фотоны обратно в тело, их не рекомендуется использовать. Однако есть причина использовать фартук, если фартук используется для блокировки нежелательной части первичного луча от попадания в нижнюю часть таза.
Q
Имеются ли рекомендации относительно прерывания беременности после радиационного облучения?
A
Рекомендации по прерыванию беременности при дозах для плода менее 100–150 мГр не оправданы радиационным риском, согласно ICRP 84 и Wagner et al. При дозах для плода выше этого уровня решение должно основываться на индивидуальных обстоятельствах. Этот сложный вопрос включает в себя гораздо больше, чем соображения радиационной защиты, и требует консультирования пациентки и ее партнера.
При дозах для плода, превышающих 500 мГр, может быть значительное повреждение плода, величина и тип которого зависят от дозы и стадии беременности. Как видно из таблицы 1, дозы облучения при диагностическом рентгеновском исследовании не приближаются к этим уровням.
Таблица 1. Оценка дозы на плод при обычных диагностических рентгеновских процедурах.
| Обычные рентгенологические исследования | Среднее (мГр) | Максимум (мГр) |
|---|---|---|
| Брюшная полость | 1,4 | 4,2 |
| Сундук | ||
| Внутривенная урография (почки) | 1,7 | 10 |
| Поясничный отдел | 1,7 | 10 |
| Таз | 1,1 | 4 |
| Череп | ||
| Грудной отдел позвоночника | ||
| Рентгеноскопические исследования | Среднее (мГр) | Максимум (мГр) |
| Бариевая мука (верхний отдел желудочно-кишечного тракта) | 1,1 | 5,8 |
| Бариевая клизма (нижний отдел желудочно-кишечного тракта) | 6,8 | 24 |
| Компьютерная томография | Среднее (мГр) | Максимум (мГр) |
| Брюшная полость | 8,0 | 49 |
| Сундук | 0,06 | 0,96 |
| Головка | ||
| Поясничный отдел | 2,4 | 8,6 |
| Таз | 25 | 79 |
(адаптировано из Sharp, Shrimpton, and Bury, 1998).
Q
Может ли пациент стать бесплодным после прохождения диагностического рентгенологического исследования?
A
Нет. Пороговая доза облучения для временного бесплодия составляет приблизительно 150 мГр для мужчин и 650 мГр для женщин. Пороговая доза облучения для стойкого бесплодия составляет 3500 мГр для мужчин и 2500 мГр для женщин. Доза на гонады при диагностических рентгеновских исследованиях значительно ниже этих пороговых значений.
Q
Может ли беременная сотрудница продолжать работать в рентгенологическом отделении?
A
Да, беременная женщина может продолжать работать в рентгенологическом отделении. Следует провести оценку ее дозиметрического анамнеза, чтобы убедиться, что доза для плода может поддерживаться ниже 5 мГр (предел в Соединенных Штатах). Если радиационное облучение таково, что во время беременности может быть превышена доза 5 мГр, необходимо предпринять усилия для снижения дозы. Если не ожидается, что радиационное облучение приблизится к 5 мГр, нет необходимости переназначать работника. Работник должен быть проинформирован о потенциальных рисках, местных правилах и рекомендуемых пределах дозы.
Работник должен быть проинформирован о потенциальных рисках, местных правилах и рекомендуемых пределах дозы.
Некоторые варианты, которые могут быть рассмотрены для беременной работницы: (1) отсутствие изменений в назначенных рабочих обязанностях, при условии, что дозиметрическая оценка показывает, что вероятность превышения предела 5 мГр невелика, (2) переход в другую зону, где радиационное облучение ниже или (3) перейти на работу, практически не связанную с радиационным облучением.
Следует отметить, что предел дозы относится к дозе для плода. Это не доза, измеренная персональным дозиметром. Персональный дозиметр, который носят на поясе работники радиологии, скорее всего, завысит дозу облучения плода. Если дозиметр носится вне свинцового фартука, измеренная доза является значительно завышенной и, хотя ее можно использовать в качестве верхней границы дозы на плод при отсутствии другой информации, его не рекомендуется использовать для оценки дозы на плод. Внутриутробные дозы вряд ли превысят 25 процентов показаний индивидуального дозиметра.
Q
Насколько высока вероятность того, что беременная сотрудница приблизится к предельной дозе облучения?
A
Если используются надлежащие меры радиационной защиты, маловероятно, что беременная работница рентгенологического отделения приблизится к предельным значениям дозы для плода. В то время как дозы облучения для работника в кабинете рентгеноскопии будут выше, свинцовый фартук будет удерживать облучение на уровне талии очень небольшим, если даже измеримым.
Q
Как мне консультировать пациентов по вопросам дозы облучения и риска?
A
Беременных пациенток, которые обеспокоены исследованиями до их проведения, следует проконсультировать, во-первых, о том, ожидается ли, что будущий ребенок получит какую-либо дозу облучения в результате исследования (например, не будет дозы облучения грудной клетки). или рентген конечностей) и, во-вторых, о любом риске обследования для беременности. Маловероятно, что для диагностических радиологических исследований доза облучения нерожденного ребенка будет достаточно высокой, чтобы вызвать вредные последствия. Беременных пациенток, обеспокоенных радиационным облучением после проведения обследования, следует проконсультировать о том, получил ли нерожденный ребенок какую-либо дозу облучения в результате обследования (например, отсутствие дозы при рентгенографии грудной клетки или конечностей). Если было установлено, что нерожденный ребенок действительно получил некоторую дозу облучения, таблицы доз на плод (такие как Таблица 1) могут использоваться для оценки полученной дозы и могут использоваться во время консультирования. Если пациенту нужна конкретная информация о дозе облучения плода, квалифицированный медицинский работник или медицинский физик может провести дозиметрическую оценку. Эта оценка может занять 1-2 недели, и результаты передаются врачу для обсуждения с пациентом.
Беременных пациенток, обеспокоенных радиационным облучением после проведения обследования, следует проконсультировать о том, получил ли нерожденный ребенок какую-либо дозу облучения в результате обследования (например, отсутствие дозы при рентгенографии грудной клетки или конечностей). Если было установлено, что нерожденный ребенок действительно получил некоторую дозу облучения, таблицы доз на плод (такие как Таблица 1) могут использоваться для оценки полученной дозы и могут использоваться во время консультирования. Если пациенту нужна конкретная информация о дозе облучения плода, квалифицированный медицинский работник или медицинский физик может провести дозиметрическую оценку. Эта оценка может занять 1-2 недели, и результаты передаются врачу для обсуждения с пациентом.
Q
Каковы последствия воздействия внутриутробно?
A
Если во время беременности не проводится большое количество диагностических радиологических исследований области таза, облучение при обычных исследованиях не приведет к вредным последствиям. Пренатальные дозы от правильно выполненных диагностических процедур не представляют измеримого увеличения риска внутриутробной смерти, пороков развития или нарушения умственного развития по сравнению с фоновой частотой этих эффектов.
Пренатальные дозы от правильно выполненных диагностических процедур не представляют измеримого увеличения риска внутриутробной смерти, пороков развития или нарушения умственного развития по сравнению с фоновой частотой этих эффектов.
Последствия воздействия высоких доз радиации (>100 мГр) зависят от возраста плода и общей поглощенной дозы. Радиационные риски наиболее значительны в органогенезе и раннем плодном периоде, несколько меньше во втором триместре и меньше всего в третьем триместре. Чувствительность ЦНС наиболее высока примерно на восьмой неделе после зачатия; дозы на плод в диапазоне 1000 мГр приводят к высокой вероятности тяжелой умственной отсталости.
Предполагается, что на протяжении большей части беременности нерожденный ребенок подвергается примерно такому же риску потенциального канцерогенного воздействия радиации, как и дети. По словам Вагнера и его коллег, процентная вероятность того, что рак НЕ разовьется, составляет 99,93 процента при отсутствии радиационного облучения (т. е. при всех беременностях вероятность того, что у ребенка разовьется рак в детстве, составляет 0,07 процента). При внутриутробном облучении в 10 мГр шанс не заболеть раком составляет от 99,75 до 9.9,88 процента. При внутриутробном облучении в 50 мГр шанс не заболеть раком составляет от 99,12 до 99,70 процентов.
е. при всех беременностях вероятность того, что у ребенка разовьется рак в детстве, составляет 0,07 процента). При внутриутробном облучении в 10 мГр шанс не заболеть раком составляет от 99,75 до 9.9,88 процента. При внутриутробном облучении в 50 мГр шанс не заболеть раком составляет от 99,12 до 99,70 процентов.
Ссылки
- Международная комиссия по радиологической защите. Рекомендации МКРЗ 1990 г. Оксфорд: Пергамон Пресс; Публикация 60 МКРЗ; 1991.
- Международная комиссия по радиологической защите. Беременность и медицинское облучение. Оксфорд: Пергамон Пресс; Публикация МКРЗ 84; 2000.
- Шарп С., Шримптон Дж. А., Бери РФ. Диагностические медицинские облучения: Рекомендации по облучению ионизирующим излучением во время беременности. Национальный совет по радиологической защите, Чилтон, Дидкот, Оксон, Великобритания; 1998.
- Вагнер Л.К., Лестер Р.Г., Салдана Л.Р. Воздействие диагностического излучения на беременных: Руководство по медицинскому ведению, 2-е изд.
 Мэдисон, Висконсин: Издательство медицинской физики; 1997.
Мэдисон, Висконсин: Издательство медицинской физики; 1997.
Эта веб-страница вопросов и ответов была адаптирована с веб-страницы МАГАТЭ «Беременность и радиационная защита в диагностической радиологии».
Информация о здоровье детей : Облучение и беременность
Ваш врач может назначить вам обследование или сканирование, связанное с облучением. Существует ряд сканирований, в которых используется радиация, чтобы помочь медицинскому персоналу заглянуть внутрь тела. К ним относятся: рентген, КТ, рентгеноскопия, ангиография, ядерная медицина и ПЭТ.
Если вы беременны или, возможно, вы беременны, и вы не уверены, связано ли ваше сканирование с облучением, перед сканированием вам следует поговорить с сотрудником. Некоторые виды сканирования не требуют облучения (например, УЗИ), а иногда их можно использовать в качестве альтернативы. Если нет альтернативного сканирования, могут быть некоторые риски, связанные с радиационным облучением вашего будущего ребенка – врач объяснит вам это перед сканированием.
Минимизация дозы облучения
Прежде чем пройти рентгенографию или любую другую форму медицинской визуализации, важно сообщить своему врачу и специалисту по медицинской визуализации, если вы беременны или, возможно, вы беременны.
Нерожденные дети более чувствительны к радиации, чем взрослые, поэтому важно принять меры предосторожности, которые могут включать альтернативное обследование. Сканирование, такое как УЗИ, не использует радиацию и может быть подходящей альтернативой, чтобы исключить радиационный риск для вашего ребенка.
В тех случаях, когда можно использовать только определенное сканирование, персонал медицинской визуализации предпримет дополнительные шаги, чтобы гарантировать, что любая доза облучения, которой может подвергнуться ваш ребенок, будет сведена к минимуму.
Каковы риски?
Воздействие радиации повышает вероятность развития рака у неродившегося ребенка в более позднем возрасте, но это увеличение риска очень незначительно — риск увеличивается примерно на 0,1 процента.
При нормально протекающей беременности частота развития рака у детей очень низкая (0,2%). После медицинского сканирования во время беременности (со стандартной дозой облучения) вероятность того, что у ребенка будет рак в детстве, немного увеличивается примерно до 0,3 процента.
Существуют и другие риски, связанные с более высокими дозами радиации, но маловероятно, что вы подвергнетесь воздействию этих уровней во время медицинской визуализации. Ваш врач объяснит вам эти риски, если это имеет отношение к вашей конкретной ситуации (например, лучевая терапия).
Что делать, если я беременна?
Если вы ухаживаете за ребенком, которому проводится сканирование с использованием радиации (например, рентген), доза, полученная вашим нерожденным ребенком, будет даже ниже, чем если бы вы сами проходили сканирование. Тем не менее, пожалуйста, сообщите специалисту по медицинской визуализации, что вы беременны, так как он даст вам совет по минимизации дозы облучения для вас и вашего будущего ребенка. Это может включать ношение свинцового фартука или выход из комнаты во время обследования.
Это может включать ношение свинцового фартука или выход из комнаты во время обследования.
Фоновое излучение
Мы все подвергаемся воздействию фонового излучения окружающей нас окружающей среды. Очень небольшое количество радиации исходит от предметов повседневного обихода (например, от солнца, от камней и почвы и даже от еды и напитков). Мы живем с этим естественным радиационным фоном в окружающей среде все время, без какого-либо негативного воздействия на наше здоровье или организм.
Этот естественный радиационный фон ежегодно дает каждому жителю Австралии небольшую дозу облучения. Уровень естественного радиационного фона в Австралии довольно низкий по сравнению со многими другими частями мира. В некоторых странах естественная доза облучения в несколько раз выше, чем в Австралии, без каких-либо негативных последствий для людей, проживающих в этих районах. Во время беременности ваш ребенок будет получать примерно половину того, что вы получаете в год.
Ключевые моменты, которые следует помнить
- Если вы беременны и вам требуется сканирование, вы должны сообщить об этом врачу, медсестре или лаборанту до сканирования, чтобы свести к минимуму риск для вашего ребенка.

- Некоторые виды сканирования не требуют облучения (например, УЗИ), и иногда эти сканирования можно использовать в качестве альтернативы. держится как можно ниже.
Для получения дополнительной информации
- Если у вас есть дополнительные вопросы о медицинском облучении во время беременности, обратитесь в отделение медицинской визуализации или радиологии.
- Поговорите со своим врачом общей практики, специалистом по медицинской визуализации (или лечащим врачом или медсестрой в больнице), если вы беременны и вам необходимо пройти сканирование или тест, которые могут включать облучение.
- Информационный бюллетень о здоровье детей: компьютерная томография
- Информационный бюллетень о здоровье детей: рентген
Общие вопросы, которые задают нашим врачам
Могу ли я пройти рентгенологическое исследование, если я беременна?
Да. Пока клинические преимущества превышают очень небольшой радиационный риск, ничто не мешает использованию рентгеновских лучей во время беременности.
Благодаря современному оборудованию и хорошей технике большинство обследований можно проводить во время беременности без особого внимания к ребенку.
Для других исследований, особенно когда визуализация будет проводиться в области брюшной полости и таза, необходимо тщательно взвесить преимущества и риски. Если вы беременны, вы должны сообщить об этом врачу, медсестре или лаборанту до сканирования.
Можно ли младенцам проходить рентгенологическое обследование?
Да. Пока клинические преимущества превышают очень небольшой радиационный риск, ничто не мешает использовать рентгеновские лучи для младенцев или детей.
При современном оборудовании и хорошей технике доза облучения ребенка минимальна.
Если я подверглась облучению, но в то время не знала, что беременна, что мне делать?
Если вы не знали о своей беременности и вам была проведена лучевая процедура, обратитесь в отделение медицинской визуализации или радиологии. Каждая больница или клиника имеет процедуру оценки дозы облучения, полученной вашим ребенком, и рекомендации относительно соответствующего риска.
Каждая больница или клиника имеет процедуру оценки дозы облучения, полученной вашим ребенком, и рекомендации относительно соответствующего риска.
Обычно риск для вашего ребенка минимален, но необходимо предоставить оценку дозы облучения и рекомендации по рискам.
Откуда вы знаете, что доза радиации, которую получает мой ребенок, не повредит его развитию? Я читала, что некоторые томографии увеличивают риск выкидыша – правда ли это?
Расчетная доза облучения, полученная нерожденным ребенком во время некоторых наиболее распространенных медицинских визуализирующих обследований, обычно составляет менее 10 мЗв (единицы дозы облучения и меры вреда). Исследования показывают, что доза облучения, вредная для младенцев (например, наносящая вред росту или развитию), превышает 100 мЗв.
Уровень радиации, которому подвергается ребенок во время беременности во время рутинных диагностических и ядерных медицинских процедур, значительно ниже известного порога причинения вреда росту или развитию.

 Лучше выбрать медучреждение, которое применяет аппараты открытого типа с просветами для воздуха, клаустрофобия в данном случае перестанет быть противопоказанием.
Лучше выбрать медучреждение, которое применяет аппараты открытого типа с просветами для воздуха, клаустрофобия в данном случае перестанет быть противопоказанием.

 Мэдисон, Висконсин: Издательство медицинской физики; 1997.
Мэдисон, Висконсин: Издательство медицинской физики; 1997.