Содержание
Хроническая крапивница: препарат выбора | Таха Т.В., Нажмутдинова Д.К.
Хроническая идиопатическая крапивница (ХИК) – это заболевание кожи, которым страдает 0,1–3% населения. ХИК поражает, как правило, лиц трудоспособного возраста, так как начало заболевания чаще приходится на второе и четвертое десятилетия жизни, при этом хотя бы один эпизод крапивницы в течение всей жизни возникает у 15–20% как детского, так и взрослого населения. Хроническую крапивницу в 2 раза чаще диагностируют у женщин среднего возраста, что обусловлено наличием дисгормональных и нейроэндокринных расстройств [1, 2]. Приблизительно у 50% больных хроническая крапивница сочетается с отеком Квинке [3]. У пациентов с ХИК значительно нарушается качество жизни, что выражается в нарушении сна, изменении эмоционального фона, возникновении определенных проблем в повседневной жизни [4, 5].
Крапивница может быть как самостоятельным заболеванием, так и симптомом целого ряда заболеваний.
Клинические проявления крапивницы являются результатом высвобождения и синтеза медиаторов, преимущественно тучными клетками, расположенными в коже, к чему приводят иммунные, неиммунные, а также идиопатические факторы.
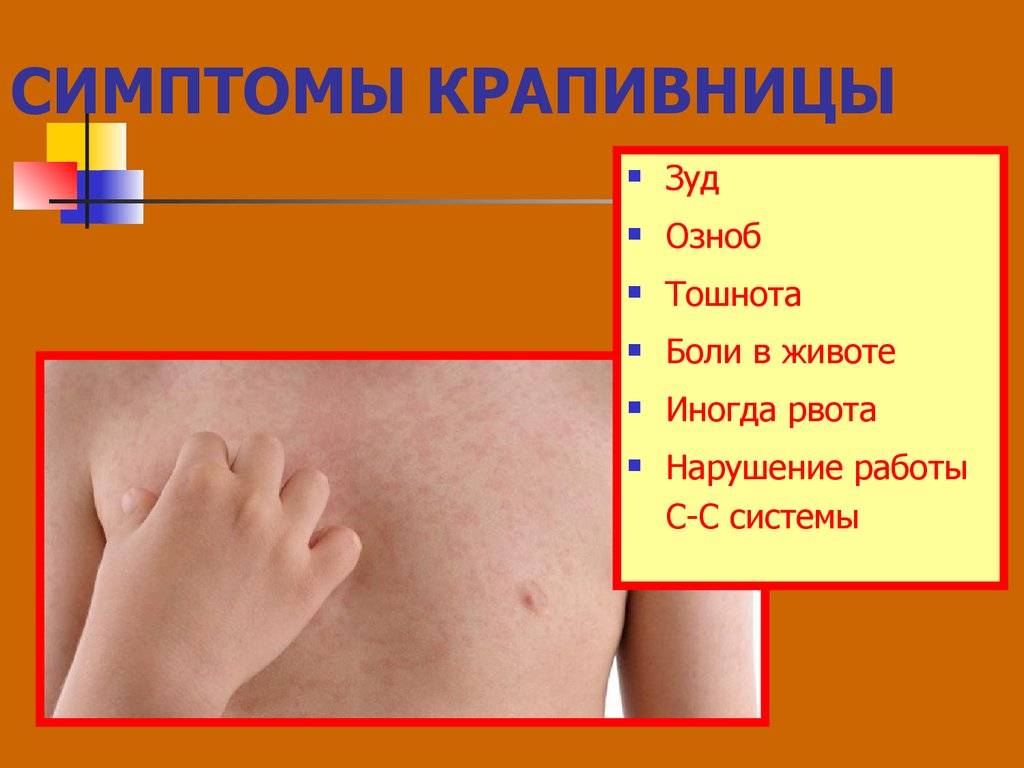
Первичным элементом при крапивнице является волдырь – уртика. При надавливании уртикарный элемент бледнеет, что свидетельствует о наличии в очагах поражения кожи расширенных кровеносных сосудов и отека. Уртикарная сыпь сопровождается зудом, который усиливается ночью и сохраняется от нескольких минут до 48 ч [6]. Спустя указанный срок элементы сыпи бесследно исчезают, однако новые высыпания могут появляться в разное время на других участках тела (рис. 1) [7].
На гистологическом уровне – это отек и периваскулярная инфильтрация лимфоцитами, тучными клетками, эозинофилами и нейтрофилами эпидермиса и верхнего слоя дермы со сдавлением вен и лимфатических сосудов. Крапивница и отек Квинке могут развиваться вместе или раздельно. Если отек охватывает кожу и подкожные ткани, такое состояние определяется как ангионевротический отек, или отек Квинке. При крапивнице в процесс вовлекаются только поверхностные слои кожи. При отеке Квинке зуд выражен меньше, но боль и чувство жжения аналогичны. Крапивница может встречаться на любой части тела, в то время как отек Квинке — чаще на участках, богатых соединительной тканью, на лице, конечностях и гениталиях. В отличие от других форм отека, симметричность его расположения отсутствует (рис. 2) [8].
При крапивнице в процесс вовлекаются только поверхностные слои кожи. При отеке Квинке зуд выражен меньше, но боль и чувство жжения аналогичны. Крапивница может встречаться на любой части тела, в то время как отек Квинке — чаще на участках, богатых соединительной тканью, на лице, конечностях и гениталиях. В отличие от других форм отека, симметричность его расположения отсутствует (рис. 2) [8].
Выделяют острую (до 6 нед.) и хроническую (более 6 нед.) крапивницу. При многократном появлении высыпаний диагностируют рецидивирующую крапивницу.
Крапивница наиболее часто связана с пищевой, лекарственной аллергией, а также может быть опосредована глистной инвазией, вирусной инфекцией. При этом у половины больных причину уртикарной сыпи выявить не удается – такая крапивница обозначается, как идиопатическая. Ранее считалось, что крапивница в большинстве своем является идиопатической и составляет 80–95% от всех случаев крапивницы. В литературе последних лет все реже встречается название «идиопатическая крапивница», более распространенным стал термин «хроническая крапивница», так как в процессе многолетнего наблюдения за больными с ранее установленным диагнозом «идиопатическая крапивница» многими исследователями в 35-55% случаев был выявлен аутоиммунный генез [7, 8]. Хроническая крапивница также может быть опосредована паразитами, что объясняется их стимулирующей ролью в развитии IgE-иммунного ответа, однако, клиническое разрешение крапивницы путем элиминации паразитов достигается лишь в 8–16% случаев [9]. Одной из причин повышенной активации тучных клеток у больных хронической крапивницей называют часто выявляющуюся инфекционно-воспалительную патологию органов пищеварительного тракта.
Хроническая крапивница также может быть опосредована паразитами, что объясняется их стимулирующей ролью в развитии IgE-иммунного ответа, однако, клиническое разрешение крапивницы путем элиминации паразитов достигается лишь в 8–16% случаев [9]. Одной из причин повышенной активации тучных клеток у больных хронической крапивницей называют часто выявляющуюся инфекционно-воспалительную патологию органов пищеварительного тракта.
Инфекция Helicobacter pylori также рассматривается в связи с хронической крапивницей. Установлено, что частота ее выявления среди больных крапивницей и в популяции одинакова. Однако иммунный ответ на H. pylori у пациентов с крапивницей может отличаться. Более того, анализ существующих исследований выявил, что ремиссия крапивницы более вероятна в тех случаях, когда антибактериальная терапия приводит к иррадикации H. pylori [10]. У части больных обнаружено сочетание хронической крапивницы с аутоиммунной патологией щитовидной железы, сопровождающейся выявлением в сыворотке антитиреоидных антител, которые могут быть маркером аутоиммунного характера, однако механизмы связи антитиреодных аутоантител с активацией тучной клетки остаются неясными [11].
При ХИК уртикарные элементы сохраняются дольше, чем при различного рода физической крапивнице, – обычно до 8–12 ч и сопровождаются более выраженным зудом, особенно вечером и ночью. При ХИК у 25–45% больных обнаруживают признаки аутоиммунного заболевания. У таких больных уровень сывороточного иммуноглобулина Е (IgЕ) существенно ниже, а к обильной и распространенной уртикарной сыпи добавляется выраженный зуд [12]. При исследовании биоптатов кожи у пациентов с ХИК и наличием FcεRI/IgE-антител нередко выявляют периваскулярные инфильтраты, в основном состоящие из нейтрофилов, эозинофилов и мононуклеарных клеток [13, 14]. Почти у трети больных ХИК выявляются аутоиммунные реакции на ткань щитовидной железы. При этом у большинства из них отсутствуют какие-либо клинические симптомы поражения щитовидной железы и изменение уровней гормонов, отмечается уменьшение или исчезновение симптомов крапивницы после назначения L-тироксина [11, 14–16].
Помимо оценки анамнеза, клинических симптомов заболевания и его течения, в проведении дифференциальной диагностики хронических крапивниц помогают лабораторные исследования:
• кожные тесты или определение специфических IgЕ-антител в крови позволяют выявить связь сыпи с едой, лекарственными препаратами, укусами насекомых, пыльцой растений, животными;
• посев при наличии хронического очага воспаления для выделения культуры бактерий и определения их чувствительности;
• исследование функции щитовидной железы;
• анализ кала на яйца гельминтов;
• тесты на наличие аутоантител;
• общий анализ крови, СОЭ, определение С-реактивного белка;
• выявление H. pylori [17] .
pylori [17] .
Основными препаратами в лечении хронической крапивницы служат антигистаминные препараты. Несмотря на то, что антигистаминные средства I поколения (дифенгидрамин, гидроксизин и т. д.) эффективно устраняют симптомы крапивницы, их назначение сопряжено с возникновением большого числа побочных эффектов. К ним относятся сонливость, антихолинергический эффект (сухость слизистых оболочек, головокружение, запор, задержка мочеиспускания и др.), нарушение памяти, внимания, которые могут сохраняться в течение суток после приема препарата. В соответствии с Международным руководством по лечению крапивницы (EAACI/GA2LEN/ EDF/WAO management guideline) антигистаминные препараты I поколения (седативные) не должны использоваться в качестве первоочередного лечения больных крапивницей. Исключением могут быть только те ситуации, когда невозможно использовать антигистаминные препараты II поколения.
В настоящее время первоочередным считается назначение неседативных антигистаминных препаратов II поколения. Эти препараты, лишенные побочных эффектов, присущих антигистаминным средствам I поколения, не менее эффективно блокируют Н1-рецепторы к гистамину и подавляют симптомы крапивницы, существенно улучшая качество жизни больных [18, 19].
Эти препараты, лишенные побочных эффектов, присущих антигистаминным средствам I поколения, не менее эффективно блокируют Н1-рецепторы к гистамину и подавляют симптомы крапивницы, существенно улучшая качество жизни больных [18, 19].
Среди «неседативных» антигистаминных препаратов особого внимания заслуживает дезлоратадин (Элизей), являющийся первичным фармакологически активным метаболитом хорошо известного лоратадина.
Дезлоратадин – препарат, поступающий в организм в виде активного вещества, что обеспечивает его более высокий профиль безопасности. Он был синтезирован в 1998 г., в России зарегистрирован в 2001 г. Дезлоратадин обладает способностью подавлять острую фазу аллергического ответа за счет блокирования h2-рецепторов. В экспериментальных исследованиях было показано, что дезлоратадин отличается наибольшим сродством к Н1-гистаминовым рецепторам и медленной диссоциацией из связи с ними. Дезлоратадин неконкурентно связывается с h2-рецепторами и, по данным клинических исследований, обладает в 52, 57, 194 и 153 раза более высокой активностью, чем цетиризин, эбастин, фексофенадин и лоратадин соответственно. Препарат быстро всасывается после приема внутрь и характеризуется большой скоростью достижения максимальной плазменной концентрации и быстрым началом действия (через 1,25–3,00 ч). Фармакокинетика дезлоратадина линейна и пропорциональна дозе. Период полувыведения препарата составляет 21–24 ч, что позволяет назначать его 1 раз в сутки. Прием пищи не оказывает влияния на скорость и степень всасывания препарата. Выявлено, что фармакокинетика и биодоступность дезлоратадина одинаковы при приеме препарата натощак и после стандартизированной пищи у здоровых людей (максимальная концентрация натощак и после еды составила 3,30 и 3,53 нг/мл соответственно, р=0,17). Следовательно, препарат можно принимать независимо от приема пищи, что свидетельствует об удобстве его применения. Метаболизм и выведение препарата не зависят от возраста и пола больного [20–24].
Препарат быстро всасывается после приема внутрь и характеризуется большой скоростью достижения максимальной плазменной концентрации и быстрым началом действия (через 1,25–3,00 ч). Фармакокинетика дезлоратадина линейна и пропорциональна дозе. Период полувыведения препарата составляет 21–24 ч, что позволяет назначать его 1 раз в сутки. Прием пищи не оказывает влияния на скорость и степень всасывания препарата. Выявлено, что фармакокинетика и биодоступность дезлоратадина одинаковы при приеме препарата натощак и после стандартизированной пищи у здоровых людей (максимальная концентрация натощак и после еды составила 3,30 и 3,53 нг/мл соответственно, р=0,17). Следовательно, препарат можно принимать независимо от приема пищи, что свидетельствует об удобстве его применения. Метаболизм и выведение препарата не зависят от возраста и пола больного [20–24].
Исследования на животных in vitro и in vivo продемонстрировали, что дезлоратадин, ингибируя ряд медиаторов воспаления, обладает дополнительными антиаллергическими и противовоспалительными эффектами, не связанными с блокадой Н1-гистаминовых рецепторов. В физиологической концентрации препарат эффективно угнетает продукцию гистаминозависимых провоспалительных цитокинов – ИЛ-6 и ИЛ-8, которые, как известно, высвобождаясь из эндотелиальных клеток, базофилов и тучных клеток, стимулируют секрецию провоспалительных медиаторов, таких как фактор некроза опухоли α. Дезлоратадин оказывает влияние на активацию и выживание эозинофилов. Эозинофилы, являясь ключевыми эффекторными клетками в аллергической реакции, продуцируют цитокины, хемокины, лейко-триены и нейромодуляторы. Кроме того, дезлоратадин за счет обратного агонизма снижает экспрессию ядерного фактора κB (NF-κB), известного в качестве индуктора RANTES, главного аттрактанта для эозинофилов, моноцитов и Т-лимфоцитов, способствующего активации эозинофилов и высвобождению гистамина из базофилов. Дезлоратадин сильнее других антигистаминных препаратов ингибирует активность NF-κB, стимулирующего высвобождение провоспалительных медиаторов из базофилов и тучных клеток. По этому эффекту препарат превосходит цетиризин, лоратадин и фексофенадин.
В физиологической концентрации препарат эффективно угнетает продукцию гистаминозависимых провоспалительных цитокинов – ИЛ-6 и ИЛ-8, которые, как известно, высвобождаясь из эндотелиальных клеток, базофилов и тучных клеток, стимулируют секрецию провоспалительных медиаторов, таких как фактор некроза опухоли α. Дезлоратадин оказывает влияние на активацию и выживание эозинофилов. Эозинофилы, являясь ключевыми эффекторными клетками в аллергической реакции, продуцируют цитокины, хемокины, лейко-триены и нейромодуляторы. Кроме того, дезлоратадин за счет обратного агонизма снижает экспрессию ядерного фактора κB (NF-κB), известного в качестве индуктора RANTES, главного аттрактанта для эозинофилов, моноцитов и Т-лимфоцитов, способствующего активации эозинофилов и высвобождению гистамина из базофилов. Дезлоратадин сильнее других антигистаминных препаратов ингибирует активность NF-κB, стимулирующего высвобождение провоспалительных медиаторов из базофилов и тучных клеток. По этому эффекту препарат превосходит цетиризин, лоратадин и фексофенадин. Последние исследования показали, что дезлоратадин может также ингибировать дегрануляцию тучных клеток и последующее высвобождение гистамина. Кроме того, дезлоратадин ингибирует экспрессию Р-селектина, индуцируемую гистамином [25–27].
Последние исследования показали, что дезлоратадин может также ингибировать дегрануляцию тучных клеток и последующее высвобождение гистамина. Кроме того, дезлоратадин ингибирует экспрессию Р-селектина, индуцируемую гистамином [25–27].
Дезлоратадин характеризуется высоким уровнем безопасности при его применении. Он не вызывает негативных изменений со стороны сердечно-сосудистой системы и других органов, не обладает снотворным действием и не влияет на когнитивные функции. Препарат может применяться пациентами с патологией гепатобилиарной системы и заболеваниями почек, разрешен к применению у детей с 1 года [23, 24]. В ряду представителей антигистаминных препаратов II поколения дезлоратадин выделяется более чем 15-летним успешным опытом широкого медицинского применения и большой доказательной базой.
Эффективность и безопасность дезлоратадина в лечении больных ХИК доказаны многочисленными рандомизированными плацебо-контролируемыми клиническими исследованиями. J. Ring, R. Hein, A. Gauger провели многоцентровое двойное слепое плацебо-контролируемое исследование, включавшее 190 пациентов со среднетяжелой и тяжелой ХИК. При обострении заболевания 1-й группе пациентов назначали дезлоратадин 5 мг/сут, 2-й группе – плацебо (контроль). Длительность лечения достигала 6 нед. Первичным критерием эффективности была средняя динамика индекса зуда в течение первых 7 дней лечения по сравнению с исходным показателем. Выявлено, что в течение 1-й недели у больных, получавших дезлоратадин, индекс зуда уменьшился на 56%, а в контрольной группе – на 22%, отмечено также более быстрое регрессирование высыпаний на коже, чем в контрольной группе. Обнаружено, что у пациентов из 1-й группы в конце 1-й недели лечения степень нарушения сна при применении препарата уменьшилась на 53%, а у пациентов из 2-й группы – только на 18%. Через 6 нед. на фоне лечения препаратом индекс зуда уменьшился на 74%, а на фоне приема плацебо – на 48,7%. К концу исследования у пациентов, принимавших дезлоратадин, степень нарушения сна уменьшилась почти на 80%.
Ring, R. Hein, A. Gauger провели многоцентровое двойное слепое плацебо-контролируемое исследование, включавшее 190 пациентов со среднетяжелой и тяжелой ХИК. При обострении заболевания 1-й группе пациентов назначали дезлоратадин 5 мг/сут, 2-й группе – плацебо (контроль). Длительность лечения достигала 6 нед. Первичным критерием эффективности была средняя динамика индекса зуда в течение первых 7 дней лечения по сравнению с исходным показателем. Выявлено, что в течение 1-й недели у больных, получавших дезлоратадин, индекс зуда уменьшился на 56%, а в контрольной группе – на 22%, отмечено также более быстрое регрессирование высыпаний на коже, чем в контрольной группе. Обнаружено, что у пациентов из 1-й группы в конце 1-й недели лечения степень нарушения сна при применении препарата уменьшилась на 53%, а у пациентов из 2-й группы – только на 18%. Через 6 нед. на фоне лечения препаратом индекс зуда уменьшился на 74%, а на фоне приема плацебо – на 48,7%. К концу исследования у пациентов, принимавших дезлоратадин, степень нарушения сна уменьшилась почти на 80%. Как больные, так и врачи высоко оценили общую положительную динамику симптомов ХИК и ответ на лечение дезлоратадином. Частота нежелательных явлений была сопоставима в 2-х группах, серьезных нежелательных реакций не зарегистрировано [28]. В более позднем исследовании 137 больных со среднетяжелой и тяжелой формой ХИК были рандомизированы на 2 группы. Пациентам из 1-й группы назначали дезлоратадин 5 мг/сут, из 2-й – плацебо в течение 6 нед. К концу исследования индекс зуда в группе дезлоратадина уменьшился на 1,43, а в группе плацебо – на 0,86 (р=0,004). Через 6 нед. количество больных с полным, значительным или умеренным ответом на лечение было выше в группе больных, получавших дезлоратадин, по сравнению с пациентами, получавшими плацебо (68,8 и 36,8% соответственно). Серьезных нежелательных явлений не зарегистрировано, а частота любых нежелательных реакций составила 11,1% в группе плацебо и 6,2% в группе дезлоратадина [29].
Как больные, так и врачи высоко оценили общую положительную динамику симптомов ХИК и ответ на лечение дезлоратадином. Частота нежелательных явлений была сопоставима в 2-х группах, серьезных нежелательных реакций не зарегистрировано [28]. В более позднем исследовании 137 больных со среднетяжелой и тяжелой формой ХИК были рандомизированы на 2 группы. Пациентам из 1-й группы назначали дезлоратадин 5 мг/сут, из 2-й – плацебо в течение 6 нед. К концу исследования индекс зуда в группе дезлоратадина уменьшился на 1,43, а в группе плацебо – на 0,86 (р=0,004). Через 6 нед. количество больных с полным, значительным или умеренным ответом на лечение было выше в группе больных, получавших дезлоратадин, по сравнению с пациентами, получавшими плацебо (68,8 и 36,8% соответственно). Серьезных нежелательных явлений не зарегистрировано, а частота любых нежелательных реакций составила 11,1% в группе плацебо и 6,2% в группе дезлоратадина [29].
В другом исследовании было показано, что дезлоратадин уменьшал выраженность основных клинических симптомов ХИК, прежде всего зуда, на 50–70%. Действие препарата продолжалось до 24 ч. Уменьшение симптомов зуда в конце интервала приема дезлоратадина отмечалось у 45% пациентов (против 4% принимавших плацебо) и после 6 нед. приема – у 69%. Также наблюдалось достоверное уменьшение размеров и числа пузырей на фоне терапии дезлоратадином при его длительном применении. Пациенты отмечали улучшение сна на 80%. Оценка качества жизни у пациентов с ХИК на фоне приема препарата в течение 7 дней показала снижение баллов по шкале опросника Dermatology Life Quality Index (DLQI) c 13,4 до 9,1. У 60% больных в течение указанного срока индекс DLQI уменьшился в среднем на 2 балла. К концу исследования доля таких пациентов достигла 77% (р<0,0001) [30].
Действие препарата продолжалось до 24 ч. Уменьшение симптомов зуда в конце интервала приема дезлоратадина отмечалось у 45% пациентов (против 4% принимавших плацебо) и после 6 нед. приема – у 69%. Также наблюдалось достоверное уменьшение размеров и числа пузырей на фоне терапии дезлоратадином при его длительном применении. Пациенты отмечали улучшение сна на 80%. Оценка качества жизни у пациентов с ХИК на фоне приема препарата в течение 7 дней показала снижение баллов по шкале опросника Dermatology Life Quality Index (DLQI) c 13,4 до 9,1. У 60% больных в течение указанного срока индекс DLQI уменьшился в среднем на 2 балла. К концу исследования доля таких пациентов достигла 77% (р<0,0001) [30].
В Германии в 2001–2002 гг. обследовалось 77 800 пациентов старше 12 лет. Симптомы аллергических заболеваний оценивались до и после лечения. В результате лечения дезлоратадином у подавляющего числа пациентов наблюдалось купирование симптомов, что свидетельствовало о выраженном клиническом эффекте [31]. В клиническом исследовании с включением 12 050 пациентов была подтверждена высокая терапевтическая эффективность дезлоратадина при ХИК. При этом было отмечено отсутствие седативного влияния и сохранность психомоторных функций [32].
В клиническом исследовании с включением 12 050 пациентов была подтверждена высокая терапевтическая эффективность дезлоратадина при ХИК. При этом было отмечено отсутствие седативного влияния и сохранность психомоторных функций [32].
В России также был проведен ряд исследований под руководством Ю.В. Сергеева, Н.В. Кунгурова, И.М. Корсунской и соавт., направленных на оценку эффективности применения дезлоратадина в терапии различных дерматозов, сопровождающихся зудом. Проводимая терапия дезлоратадином дала положительный эффект в виде уменьшения зуда или его полного регресса у 90% пациентов. Побочных эффектов при проведении лечения дезлоратадином отмечено не было [33–35].
Дезлоратадин удовлетворяет всем критериям ARIA/EAACI и рекомендуется в качестве первой линии лечения аллергодерматозов [36, 37]. Он обладает особыми фармакокинетическими свойствами: быстро абсорбируется, на его биодоступность не влияет прием пищи, соков. Период полураспада дезлоратадина составляет 21–27 ч, что позволяет сохранять его терапевтическую активность неизменной при однократном приеме в сутки (в отличие от других антигистаминных препаратов II поколения). Более того, исследование совместимости дезлоратадина с другими лекарственными препаратами не выявило каких-либо значимых взаимодействий.
Более того, исследование совместимости дезлоратадина с другими лекарственными препаратами не выявило каких-либо значимых взаимодействий.
Отличительной особенностью дезлоратадина от других противоаллергических препаратов II поколения является тройной механизм действия: он не только блокирует Н1-гистаминовые рецепторы, но и обладает выраженной противоаллергической и противовоспалительной активностью посредством ингибирования синтеза множества других медиаторов тучными клетками, базофилами и другими клетками, участвующими в развитии воспаления [38].
Дезлоратадин тормозит развитие не только ранней, но и поздней фазы аллергической реакции, которая связана с накоплением «клеток воспаления» в очаге поражения. Этот уникальный фармакологический эффект дезлоратадина подавляет формирование хронического воспаления, которое при отсутствии адекватной терапии может привести к затяжному течению болезни. Дополнительным подтверждением противовоспалительной активности дезлоратадина, связанной с подавлением не только аллергического воспаления, является его способность тормозить развитие эритемы при воздействии ультрафиолетового излучения В-диапазона [39].
Клиническая эффективность и безопасность дезлоратадина при хронической крапивнице была доказана при проведении мультицентровых рандомизированных плацебо-контролируемых исследований с помощью двойного слепого метода. Эффективность в отношении подавления зуда отмечалась с первого дня применения препарата и сохранялась в течение последующих 6 нед. Кроме того, лечение дезлоратадином приводило к устранению или существенному уменьшению выраженности таких симптомов ХИК, как нарушение сна, снижение активности и работоспособности пациентов. При этом побочные эффекты отсутствовали [40].
Одним из препаратов, широко применяемым в клинической практике, является Элизей (дезлоратадин 5 мг). Так как хроническая крапивница заболевание длительное и рецидивирующее, то препарат выгоден с фармакоэкономической позиции. Обладает противоаллергическим, противозудным и противоэкссудативным действием.
Эффективное купирование симптомов крапивницы при назначении Элизея в дозировке 5 мг наступает уже в первые сутки лечения, продолжается весь период применения препарата и заключается в быстром и стойком уменьшении сыпи, зуда, улучшении сна и активности пациентов в дневное время, т. е. применение Элизея при хронической крапивнице сопровождается существенным улучшением качества жизни больных. У Элизея практически отсутствует седативный эффект, препарат не влияет на когнитивные функции (чтение, вождение). Элизей назначается с 12 лет, в дозировке 5 мг (1 таблетка), один раз в сутки, независимо от приема еды. Длительность приема зависит от степени тяжести и формы крапивницы.
е. применение Элизея при хронической крапивнице сопровождается существенным улучшением качества жизни больных. У Элизея практически отсутствует седативный эффект, препарат не влияет на когнитивные функции (чтение, вождение). Элизей назначается с 12 лет, в дозировке 5 мг (1 таблетка), один раз в сутки, независимо от приема еды. Длительность приема зависит от степени тяжести и формы крапивницы.
Высокая степень безопасности и хорошая переносимость дают основание рекомендовать Элизей для лечения пациентов, страдающих хронической крапивницей.
Если у вас крапивница
Необходимо исключить все то, что может вызвать обострение крапивницы. Начнем с диеты. Если Вы достоверно знаете об аллергенных для Вас продуктах, исключите их.
Пищевая аллергия требует полного исключения выявленных пищевых аллергенов. Не надо пытаться включать аллерген в рацион питания, надеясь, что пищевая аллергия исчезла. Если вы исключили аллергены, крапивница исчезнет очень быстро, через 1– 2 дня.
В ресторане необходимо спрашивать о составе сложных продуктов и предупреждать о возможной аллергической реакции. Если Вы не имеете подробной информации, откажитесь от сомнительного удовольствия съесть необычное блюдо.
Существует понятие о гистаминолибераторах. Это целая группа продуктов, которая сама по себе и не является аллергенами, но обладает способностью вызвать крапивницу. Они способны стимулировать тучную клетку к выбросу гистамина.
К таким продуктам относятся:
- Цитрусовые (апельсины, лимоны, грейпфрукты, лайм и т.д.)
- Орехи (фундук, миндаль, арахис и др.)
- Рыба и рыбные продукты (свежая и соленая рыба, рыбные бульоны, консервы из рыбы, икра и т.д.)
- Птица (гусь, утка, индейка, курица и др.), а также изделия из птицы
- Шоколад и шоколадные изделия
- Кофе
- Копченные изделия
- Уксус, горчицу, майонез и прочие специи
- Хрен, редиску, редьку
- Томаты, баклажаны
- Грибы
- Яйца
- Молоко пресное
- Клубника, земляника, дыня, ананас
- Сдобное тесто
- Мед
- Алкогольные напитки (категорически запрещены)
- красители.

Если крапивница связана с приемом гистаминолибераторов и всего вышеперечисленного, улучшение наступит через 2–3 недели.
Врач рекомендует Вам список разрешенных продуктов:
- Мясо говяжье отварное
- Супы крупяные, овощные (на вторичном овощном бульоне, вегетарианские)
- Масло сливочное, оливковое, подсолнечное
- Каши: гречневые, геркулесовую, рисовую
- Молочнокислые продукты — однодневные (творог, кефир, простокваша)
- Огурцы свежие, петрушку, укроп
- Яблоки печеные
- Чай
- Сахар
- Компоты из яблок
- Белый несдобный хлеб
Ваша задача – соблюдать его и вести «пищевой» дневник для выявления «плохих» продуктов.
Если у вас холодовая аллергия, необходимо ограничить пребывание на холодной улице, теплее одеваться, не употреблять холодные напитки и пищевые продукты, не пробовать стать «моржом».
При дермографической крапивнице откажитесь от тесной одежды; приносят облегчение такие простые мероприятия, как расширение лямок рюкзака, сумки для уменьшения силы давления на площадь поверхности кожи. При солнечной крапивнице необходимо использование солнцезащитных средств (одежды и лечебной косметики).
При солнечной крапивнице необходимо использование солнцезащитных средств (одежды и лечебной косметики).
Вибрационная крапивница исключает возможность работы с отбойным молотком или миксером. Человек с холинергической крапивницей вряд ли сможет быть спортсменом.
Если Вы страдаете повторяющимися (рецидивирующими) отеками и крапивницей в сочетании с гипертонической болезнью, обязательно предупредите об этом кардиолога. Некоторые лекарства, понижающие давление, могут вызвать отеки мягких тканей, причем отеки могут появиться с первых дней приема препаратов. А в некоторых случаях развиваются через несколько лет. Это так называемые ингибиторы АПФ (ангиотензинпревращающего фермента).
Лечение крапивницы — есть ли постоянное лекарство?
Крапивница (крапивница) представляет собой кожное заболевание, характеризующееся появлением волдырей от цвета кожи до красных припухлостей различного размера, которые могут возникать на любом участке кожи и сохраняться от нескольких минут до нескольких часов. Они обычно связаны с зудом и могут быть острыми или хроническими. Лечение крапивницы иногда может быть затруднено, особенно при хронической крапивнице (длящейся более 6 недель).
Они обычно связаны с зудом и могут быть острыми или хроническими. Лечение крапивницы иногда может быть затруднено, особенно при хронической крапивнице (длящейся более 6 недель).
Чтобы узнать о причинах крапивницы и ее провоцирующих факторах, см. Все о крапивнице .
Как вы лечите крапивницу?
Лечение крапивницы должно подбираться индивидуально для каждого пациента. Общие меры включают устранение любой идентифицируемой причины, объяснение, информацию и заверение. Рекомендуется избегать определенных пищевых продуктов, некоторых лекарств, таких как аспирин и другие НПВП, поскольку эти препараты усугубляют хроническую крапивницу примерно у 30% пациентов. Лечение основных заболеваний, в т.ч. Заболевание щитовидной железы, Helicobacter pylori (желудочная инфекция) также важен как часть лечения крапивницы.
Предотвращение триггерных факторов
Помимо медикаментозного лечения, следует устранить причину крапивницы, если она известна, например, лекарственная или пищевая аллергия. Избегание соответствующих аллергенов излечивает крапивницу в течение 48 часов.
Избегание соответствующих аллергенов излечивает крапивницу в течение 48 часов.
- Лечение выявленных хронических инфекций, таких как H. pylori .
- Избегайте приема аспирина, опиатов и нестероидных противовоспалительных препаратов (парацетамол, как правило, безопасен).
- Сведите к минимуму содержание псевдоаллергенов в пище в течение испытательного периода не менее трех недель.
- Избегайте известных аллергенов, которые были подтверждены вашим врачом положительным кожным прик-тестом.
- Охладите пораженный участок с помощью вентилятора, холодной фланели, пакета со льдом или успокаивающего увлажняющего лосьона.
Избегать физических триггеров индуцируемой крапивницы
Физические триггеры индуцируемой крапивницы следует минимизировать; см. примеры ниже. Однако иногда симптомы могут сохраняться, несмотря на это, и в этом случае вам может потребоваться сочетать медикаментозную терапию с лечением крапивницы.
- Симптоматический дермографизм: уменьшить трение, т.е. избегать тесной одежды.
- Холодовая крапивница: Осторожно одевайтесь в холодную или ветреную погоду и избегайте купания в холодной воде.
- Отсроченная крапивница от давления: не вешайте на плечи тяжелые сумки и не носите тугие ремни.
- Солнечная крапивница: наденьте на кожу рукава с длинными рукавами и нанесите солнцезащитные средства широкого спектра действия.
Некоторым пациентам с индуцируемой крапивницей помогает ежедневная индукция симптомов для индукции толерантности. Фототерапия может быть полезна при симптоматическом дермографизме.
Образ жизни и домашние средства для лечения крапивницы
Хроническая крапивница может длиться месяцами или годами. Они могут мешать сну, работе и другим видам деятельности. Следующие меры предосторожности могут помочь предотвратить или смягчить повторяющиеся кожные реакции хронической крапивницы:
- Носите свободную легкую одежду.

- Не царапайте и не используйте жесткое мыло.
- Успокоить пораженный участок прохладной ванной, лосьоном или кремом против зуда.
- Ведите дневник: когда и где возникает крапивница, что вы делали, что ели и так далее. Это может помочь вам и вашему врачу определить триггеры.
- Избегайте известных триггеров.
- Может помочь отказ от определенных продуктов. Продукты, которые, как известно, вызывают выработку гистамина, включают шпинат, рыбу, йогурт, рыбу, помидоры, обработанное мясо, шоколад и клубнику.
- Наносите солнцезащитный крем перед выходом на улицу.
- Сократите употребление алкоголя или воздержитесь от него.
- Отказ от приема некоторых лекарств.
- По возможности избегать стресса, возможно, с помощью медитации или методов релаксации.
Некоторые рекомендуют такие добавки, как масло примулы вечерней, витамин С, D и другие. Перед использованием добавок важно поговорить с врачом, так как некоторые добавки могут вызвать обострение. Ведение учета вспышек может помочь определить триггер.
Ведение учета вспышек может помочь определить триггер.
Медицинское обслуживание
Терапия первой линии
Первым шагом в лечении крапивницы является назначение антигистаминных препаратов. Н2-антигистаминные препараты нового поколения обладают меньшим седативным эффектом и меньшим количеством побочных эффектов, поэтому они предпочтительнее, чем Н2-антигистаминные препараты старшего поколения, в качестве начального выбора терапии. Во время беременности некоторые антигистаминные препараты более безопасны, поэтому проконсультируйтесь со своим дерматологом, чтобы узнать, какой вариант лучше и безопаснее для вас.
Определенные антигистаминные препараты были предложены в качестве предпочтительных при определенных подтипах хронической крапивницы, например, гидроксизин при холинергической крапивнице и ципрогептадин при холодовой крапивнице. Неседативные (или менее седативные) антигистаминные препараты второго поколения, такие как левоцетиризин , биластин , лоратидин , фексофенадин , дезлоратадин и т. д., также могут быть использованы для лечения крапивницы.
д., также могут быть использованы для лечения крапивницы.
Обычно удваивают или утраивают дозу неседативных антигистаминных препаратов, если пациенты не реагируют на стандартную дозировку. Рекомендация EAACI/GA2 LEN по использованию неседативных h2-антигистаминных препаратов в дозах, превышающих рекомендованные в четыре раза. Если ответ меньше, то можно добавить трициклический антидепрессант доксепин, 10-25 мг первоначально до 75 мг на ночь или антигистаминные препараты Н3 или стабилизаторы тучных клеток.
Лечение второго ряда
Ваш врач может назначить короткие курсы системных стероидов на 3-4 недели в резистентных случаях хронической крапивницы, но долгосрочная терапия не может быть назначена из-за известных побочных эффектов. Если крапивница рецидивирует после короткого курса стероидной терапии, а симптомы не контролируются адекватно Н2-антигистаминными препаратами, можно попробовать антагонисты лейкотриеновых рецепторов. Было показано, что они оказывают положительный эффект при лечении хронической крапивницы, особенно в случаях, которые усугублялись НПВП и пищевыми добавками.
Было показано, что они оказывают положительный эффект при лечении хронической крапивницы, особенно в случаях, которые усугублялись НПВП и пищевыми добавками.
Резистентные/тяжелые случаи:
Было показано, что циклоспорин эффективен в тяжелых случаях без ответа.
Омализумаб был опробован у пациентов с хронической аутоиммунной крапивницей, резистентной к антигистаминным препаратам, и в настоящее время является препаратом второй линии, если повышенные дозы антигистаминных препаратов не контролируют крапивницу в соответствии с европейскими рекомендациями. Лечение омализумабом в дозе 150–300 мг один или два раза в месяц в зависимости от массы тела и уровня IgE привело к значительному уменьшению крапивницы у пациентов, снижению потребности в дополнительных лекарствах для контроля симптомов и улучшению качества жизни пациентов.
Плазмаферез применялся для лечения некоторых пациентов с тяжелой хронической крапивницей с положительной реакцией на аутоантитела.
Низкие дозы метотрексата , гидроксихлорохина , сульфасалазина и дапсона , которые обладают иммуномодулирующими свойствами, эффективно использовались при лечении хронической крапивницы. Циклофосфамид также показал положительный эффект при лечении тяжелой аутоиммунной хронической крапивницы.
Фототерапия с УФ-светом или фотохимиотерапия использовалась для лечения крапивницы, но сообщаемые результаты были переменными.
ASST успешно используется многими дерматологами в их практике при аутоиммунной крапивнице, которая является передовой формой терапии цельной кровью.
Гистаглобулин успешно используется многими дерматологами для уменьшения тяжести и обострений крапивницы.
Альтернативная медицина
Несколько авторов предположили, что иглоукалывание эффективно в 90% случаев хронической идиопатической крапивницы.
Психологическая терапия
Дополнительное психологическое лечение пациентов, страдающих хронической крапивницей, особенно гипноз и методы релаксации, могут помочь в улучшении состояния крапивницы.
Перспективы лечения крапивницы на будущее
В настоящее время лечение хронической крапивницы заключается в остановке высвобождения гистамина, но постоянного лечения не существует, и она может вернуться через месяцы или годы. Медицинская наука постоянно развивается. Сегодня мы можем лечить так много заболеваний, которые не лечили десять лет назад.
Ознакомьтесь с распространенными мифами и часто задаваемыми вопросами о крапивнице .
Эффективные способы избавления от крапивницы
Крапивница представляет собой зудящую, иногда бугристую сыпь, появляющуюся на поверхности кожи человека. Лекарства и домашние средства часто могут эффективно лечить крапивницу и быстро уменьшать симптомы.
Крапивница представляет собой сильно зудящие, обесцвеченные, приподнятые участки кожи. Они могут возникать на любом участке тела. У крапивницы обычно есть триггер, как аллергический, так и неаллергический.
Хотя симптомы крапивницы могут быть очень раздражающими, существует множество способов их лечения, успокоения и избавления от них.
В этой статье мы подробно расскажем, как люди могут лечить крапивницу в домашних условиях, что врачи могут сделать, чтобы помочь с симптомами и возможными осложнениями состояния.
Люди часто используют домашние средства для лечения крапивницы и не обращаются за дополнительной медицинской помощью или вмешательством. Фактически, многие случаи крапивницы исчезают естественным образом в течение нескольких минут или часов после появления. Чаще всего симптомы крапивницы исчезают в течение 24 часов, но в некоторых случаях это может занять несколько дней.
Эффективные домашние средства для лечения крапивницы включают:
- Применение холодного компресса: Человек может приложить прохладную влажную ткань к пораженному участку.
 Это может облегчить зуд и помочь уменьшить воспаление. Человек может использовать холодный компресс так часто, как это необходимо.
Это может облегчить зуд и помочь уменьшить воспаление. Человек может использовать холодный компресс так часто, как это необходимо. - Купание в противозудном растворе: Ванна с овсянкой и пищевой содой может успокоить кожу и уменьшить раздражение. Добавление гамамелиса в ванну — еще одно эффективное домашнее средство.
- Применение алоэ вера: Целебные свойства алоэ вера могут успокаивать и уменьшать крапивницу. Однако перед нанесением алоэ вера на всю пораженную область рекомендуется провести кожную пробу.
- Избегание раздражителей: Сюда входят духи, ароматизированное мыло или увлажняющие средства, а также избегание пребывания на солнце. Человек также должен сохранять прохладу и носить свободную, удобную одежду.
Некоторые люди с хронической крапивницей сообщают об уменьшении симптомов при приеме добавок витамина D.
В более тяжелых случаях крапивницы может быть предпочтительнее медикаментозное лечение. Некоторые безрецептурные средства включают:
Некоторые безрецептурные средства включают:
- антигистаминные препараты для уменьшения зуда
- стероидные таблетки, такие как преднизолон
- лосьон каламина
- дифенгидрамин, такой как бенадрил человека к дерматологу. Это врач, который специализируется на состояниях кожи, волос и ногтей.
Крапивница — это заболевание кожи, которое обычно приводит к выступающей зудящей сыпи. Существует несколько различных типов крапивницы, хотя эффекты в основном одинаковы.
Крапивница может быть того же цвета, что и окружающая кожа, или иметь красноватый оттенок. Это обесцвечивание может быть менее заметным на более темных тонах кожи.
Узнайте больше о крапивнице на черной коже здесь.
Острая крапивница и острый ангионевротический отек
Острая крапивница представляет собой кратковременный тип крапивницы. В этом состоянии сыпь длится менее 6 недель и обычно возникает из-за неблагоприятной или аллергической реакции на определенные продукты или лекарства.
 Крапивница поражает только верхний слой кожи, называемый дермой.
Крапивница поражает только верхний слой кожи, называемый дермой.Инфекции и укусы насекомых также могут вызывать этот тип сыпи.
Ангионевротический отек — это быстрый отек области под кожей, известной как слизистая оболочка. Человек с крапивницей не всегда будет испытывать этот тип отека. Ангионевротический отек может возникать при многих различных заболеваниях.
Острый ангионевротический отек может возникать при острой крапивнице и по существу представляет собой анафилаксию подкожных тканей. Это очень серьезное состояние и может быть опасным для жизни.
Анафилаксия — это тяжелая аллергическая реакция, которая может привести к анафилактическому шоку, потенциально смертельному состоянию.
Узнайте больше об анафилаксии и анафилактическом шоке здесь.
Хроническая крапивница и хронический ангионевротический отек
Хроническая крапивница и хронический ангионевротический отек длятся более 6 недель.
При этих состояниях человек обычно испытывает ежедневные или почти ежедневные симптомы без аллергической, инфекционной или лекарственной причины.

Хроническая крапивница и хронический ангионевротический отек чаще являются следствием основных медицинских причин, таких как заболевания щитовидной железы, рак или гепатит.
Крапивница поражает около 20% людей в какой-то момент их жизни. Они чаще возникают у женщин и детей, чем у мужчин.
Вспышка крапивницы происходит, когда высокие уровни гистамина и других химических агентов выделяются в кожу, вызывая сыпь и другие симптомы.
Высокий уровень гистамина приводит к тому, что кровеносные сосуды в пораженной области расширяются и начинают протекать. Образовавшаяся жидкость в тканях вызывает отек и зуд.
Различные триггеры могут вызвать у человека вспышку крапивницы. Некоторые распространенные причины включают в себя:
- аллергическая реакция на пищу, укус насекомого или животное
- реакция на растительный раздражитель, такой как крапива
- инфекция, такая как грипп или простуда
- некоторые лекарства
- консерванты и пищевые добавки
Если у человека появляется крапивница, важно, чтобы он знал, что вызвало реакцию.
 Некоторые вещества могут ухудшить симптомы крапивницы, в том числе:
Некоторые вещества могут ухудшить симптомы крапивницы, в том числе:- алкоголь
- кофеин
- стресс
Физическая крапивница
Последствия теплового воздействия и перегрева могут вызывать тип крапивницы, называемый физической крапивницей.
Общие триггеры для физической крапивницы включают:
- экстремальную жару или холод
- чрезмерное пребывание на солнце
- чрезмерное потоотделение
- трение кожи одеждой
Эта сыпь редко распространяется за пределы своего первоначального местоположения.
В некоторых случаях у человека может наблюдаться дерматографизм, тип физической крапивницы. Это состояние возникает из-за давления или травмы кожи. Люди с дерматографизмом обычно испытывают выраженные поражения или следы после, казалось бы, незначительных ссадин на коже, таких как небольшие царапины.
Некоторые называют дерматографизм кожным письмом. Заболевание чаще всего встречается у молодых людей, и симптомы обычно исчезают в течение часа после поступления.

Тяжесть вспышки крапивницы может варьироваться от человека к человеку. Хотя большинство людей могут справиться со своими симптомами в домашних условиях, в некоторых случаях рекомендуется обратиться за медицинской помощью.
Человек должен обратиться к врачу, если:
- симптомы длятся более нескольких дней
- симптомы ухудшаются со временем
- болезненная сыпь или оставляет синяк
- симптомы мешают повседневной жизни
- у них возникает головокружение
Любой отек языка, рта или горла требует неотложной медицинской помощи. Точно так же, если человек испытывает трудности с дыханием или чувствует стеснение в груди, ему следует немедленно обратиться за неотложной медицинской помощью.
Врач осмотрит сыпь и задаст вопросы, чтобы попытаться определить причину. Врачи также могут использовать анализы крови и аллергии, чтобы исключить конкретные причины.
Крапивница обычно поддается лечению и сама по себе не вызывает осложнений.



 Это может облегчить зуд и помочь уменьшить воспаление. Человек может использовать холодный компресс так часто, как это необходимо.
Это может облегчить зуд и помочь уменьшить воспаление. Человек может использовать холодный компресс так часто, как это необходимо. Крапивница поражает только верхний слой кожи, называемый дермой.
Крапивница поражает только верхний слой кожи, называемый дермой.
 Некоторые вещества могут ухудшить симптомы крапивницы, в том числе:
Некоторые вещества могут ухудшить симптомы крапивницы, в том числе:
