Содержание
симптомы, причины, профилактика и лечение
Онколог-дерматолог
Машкова
Ольга Николаевна
Стаж 39 лет
Врач-онколог высшей категории
Записаться на прием
Меланома ногтя – форма злокачественного новообразования, которое встречается крайне редко. По названию понятно, что локализация проблемы – подногтевая область пальца (как на руках, так и на ногах).
Как начинается и проявляется заболевание
Развитие болезни начинается с ногтевого ложа. Обычно она проявляет себя темным (коричневым либо черным) пятном или полосой. Постепенно размеры образования увеличиваются, захватывая всю ногтевую пластину, затем мягкие ткани, кость пальца. Опасность такого типа в том, что она склонна к агрессивному развитию, а потому очень сложно лечится.
Причины заболевания
Если другие виды меланомы часто связаны с избыточным воздействием солнца, то здесь ситуация кардинально иная. Чаще всего онкология подобного типа развивается на пальцах ног, постоянно защищенных от солнечных лучей. Поэтому причины подногтевой меланомы не включают инсоляцию, они выглядят так:
Чаще всего онкология подобного типа развивается на пальцах ног, постоянно защищенных от солнечных лучей. Поэтому причины подногтевой меланомы не включают инсоляцию, они выглядят так:
- механические травмы ногтя. В том числе и хирургические, косметические варианты вмешательства, при которых ногтевая пластина повреждается;
- физические травмы: ожоги, обморожения и т.д.;
- химические травмы. Обычно речь идет о длительном воздействии агрессивных химических веществ, например, на производствах;
- наследственность. До 14% всех пациентов, у которых выявлена ногтевая меланома, имеют мутации в определенных генах4
- уже имеющиеся новообразования доброкачественного характера, например, диспластические невусы, которые склонны к трансформации в злокачественные.
Чаще всего такое заболевание проявляется у людей старше 60 лет. И есть еще один интересный факт: очевидно, оно зависит от расы, потому что представители негроидной, а также монголоидной рас страдают болезнью гораздо чаще – на 40% чаще, чем европеоиды. Среди последних в группе риска находятся светлокожие, рыжеволосые люди, а также люди с большим количеством веснушек.
Среди последних в группе риска находятся светлокожие, рыжеволосые люди, а также люди с большим количеством веснушек.
Виды и симптомы
Классификация меланомы ногтя предусматривает два варианта течения заболевания: горизонтальную и вертикальную стадию. Симптомы заболевания будут зависеть от того, о каком виде идет речь.
При горизонтальной стадии пациент наблюдает на ногте коричневую или черную полоску (под пластиной). Полоска необязательно однородная, она может расширяться, захватывать больше свободного ногтевого края, переходить на кожу.
При вертикальной стадии начинается рост опухоли в окружающие ткани, происходит деформация ногтя, он становится хрупким. По мере того как опухоль растет, ноготь растрескивается, поверхность покрывается буграми, а при малейшем механическом воздействии начинает кровоточить. Пигмент в таком случае тоже может быть как коричневым, так и черным.
Важно понимать, что ногтевая меланома может быть беспигментной вплоть до серьезной стадии. По этой причине до момента, пока опухоль не начнет распространяться вертикально, ее можно не заметить. Это характерно приблизительно для 30% случаев.
По этой причине до момента, пока опухоль не начнет распространяться вертикально, ее можно не заметить. Это характерно приблизительно для 30% случаев.
Не всегда, но болезнь может проявляться и такими симптомами:
- жжение, зуд в области опухоли;
- чувство распирания;
- болевой синдром, который нарастает по мере развития опухоли;
- снижение функциональности конечности.
К общим симптомам на ногте ноги или руки относят повышение температуры, слабость, сильное снижение веса. При развитии метастаз присоединяются локальные симптомы – те, что свойственны болезням пораженных органов.
Как прогрессирует заболевание
Тут все индивидуально. Есть случаи, когда после обнаружения опухоли под ногтем до появления метастаз проходит несколько лет, но они могут появиться и в течение года после обнаружения недуга. Но при наличии вышеперечисленных симптомов необходимо немедленно обратиться к дерматологу-онкологу и пройти обследование.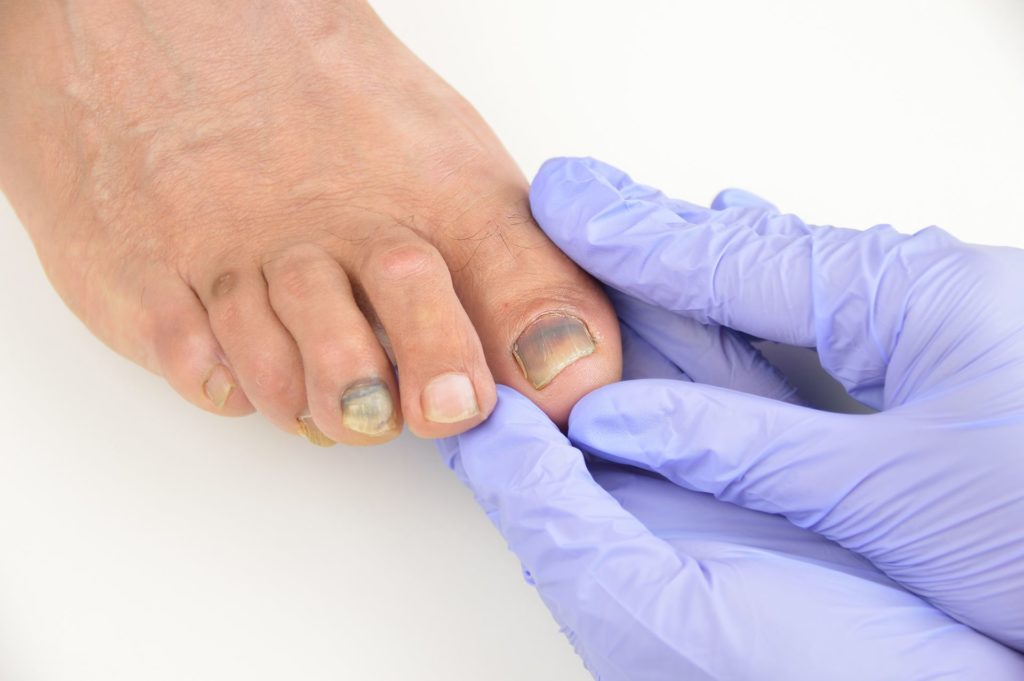
Стадии заболевания
Классификация меланомы ногтя предполагает (как и любой другой рак) несколько стадий:
- нулевая (in situ). На этой стадии выявляется неинвазивное поражение клетками злокачественного характера;
- первая. Толщина образования либо до 1 миллиметра, либо до 2, но без изъязвления;
- вторая. Она ставится в том случае, если толщина опухоли не более 2 миллиметров либо не более 4, но без изъязвления;
- третья. Ставится независимо от размеров самой меланомы при условии, что в регионарных лимфатических узлах обнаружены метастазы;
- четвертая. Предполагает наличие метастазов во внутренних органах.
Очевидно, что чем меньше стадия, тем выше шансы у пациента на эффективное лечение и более долгую продолжительность жизни.
Диагностика
Диагностируется меланома под ногтем не так просто, потому что нередко она похожа на другие заболевания или проблемы, например, на подногтевые гематомы. Чтобы исключить более простые ситуации и поставить точный диагноз, врачи используют дерматоскопию (изучение тканей под большим увеличением), а еще эпилюминесцентную микроскопию. Последний метод предполагает осмотр измененных участков ткани в специальной среде. Благодаря ему можно отличить доброкачественное заболевание от злокачественного.
Чтобы исключить более простые ситуации и поставить точный диагноз, врачи используют дерматоскопию (изучение тканей под большим увеличением), а еще эпилюминесцентную микроскопию. Последний метод предполагает осмотр измененных участков ткани в специальной среде. Благодаря ему можно отличить доброкачественное заболевание от злокачественного.
Проводятся цитологические исследования, а биопсия в данном случае нежелательна, поскольку она может спровоцировать развитие метастаз. Дополнительное исследование тканей проводят уже после хирургического вмешательства, когда ткани извлечены.
Если меланома ногтя не исключена после исследований, проводится краевая резекция ногтя с последующим изучением тканей. Когда диагноз подтвержден, пациенту показано радикальное хирургическое вмешательство.
Дополнительно используются такие методы исследования, как:
- УЗИ;
- КТ;
- МРТ.
Они нужны для того, чтобы убедиться в наличии или отсутствии метастазов.
Как проходит лечение, методы
К основным методам лечения меланомы под ногтем относятся:
- резекция на уровне средней фаланги пальца. Образование удаляется таким образом, чтобы максимально сохранить качество жизни пациента;
- лучевая терапия. Она проводится для исключения рецидива опухоли в области операционных шрамов, а также для воздействия на первичные лимфатические узлы, чтобы предотвратить развитие метастазов;
- химиотерапия. В зависимости от ситуации она может использовать до операции и после операции. Существуют разные варианты программ, которые подбираются индивидуально;
- иммунотерапия. Применение определенных препаратов продлевает период без рецидива и повышает общую выживаемость пациентов при таком типе рака.
Предполагается, что положительную роль в лечении может сыграть и генная терапия.
Осложнения и прогнозы
При развитии меланомы ногтя очень высок риск появления метастазов. Как правило, они появляются в печени и легких. При этом резекция не защищает на 100% от этих процессов.
Как правило, они появляются в печени и легких. При этом резекция не защищает на 100% от этих процессов.
Еще одна сложность заключается в том, что при операции всегда (но в разной степени) снижается функциональность конечности. Испытывают пациенты и психологические сложности, поскольку их образ жизни меняется, а в случае операций на руках возникают сложности с восприятием своего нового внешнего вида, который сложно скрыть от окружающих.
При отсутствии метастазов пятилетняя выживаемость пациентов составляет около 60%, но если метастазы уже есть, средняя выживаемость колеблется на уровне 7-8 месяцев. Конкретные сроки зависят от индивидуальных особенностей, а также размеров, толщины опухоли и других факторов.
Профилактика заболевания
Профилактикой подногтевой меланомы могут служить:
- защита ногтей рук и ног от физических, химических травм, воздействия агрессивных химических веществ;
- дополнительные обследования тех людей, у которых среди близких родственников были выявлены случаи меланомы;
- наблюдение за имеющимися доброкачественными новообразованиями (невусами) и их своевременное удаление.

Также не стоит игнорировать первичные признаки меланомы ногтевой пластины. Во многих случаях они говорят о других, более простых симптомах или заболеваниях, но рассчитывать на это не стоит.
Вопросы-ответы по теме
Может ли меланома ногтя быть не злокачественной?
Сама по себе меланома ногтевой пластины – это уже злокачественное заболевание. Однако признаки, которые говорят об этой болезни, могут оказаться безобидными, например, они нередко являются следствием гематомы. Но выяснить это должен врач после тщательного обследования.
Признаки меланомы ногтя: какие они?
Первое, что должно насторожить – это изменения цвета, нарушение целостности ногтевой пластины, дискомфортные ощущения. Все это может встречаться по отдельности – обязательно проконсультируйтесь у врача.
Сколько нужно ждать, если ноготь начал темнеть, прежде чем посетить врача?
Правильный ответ – нисколько.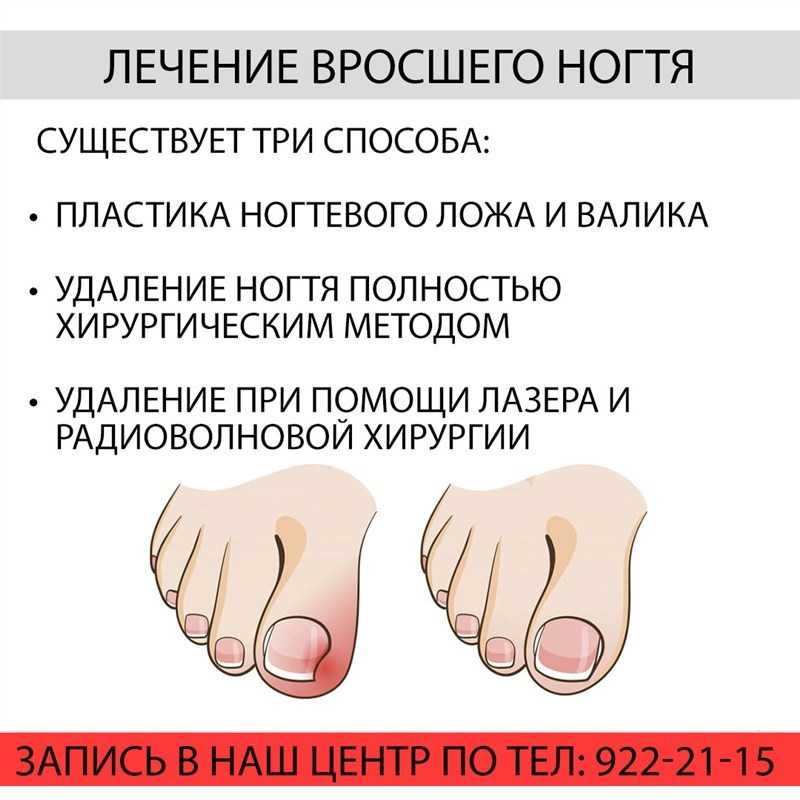 Как только вы заметили малейшие проблемы или нехарактерные особенности ногтя, тут же отправляйтесь к специалисту для обследования. Это болезнь, для лечения которой каждая неделя может оказаться очень ценной.
Как только вы заметили малейшие проблемы или нехарактерные особенности ногтя, тут же отправляйтесь к специалисту для обследования. Это болезнь, для лечения которой каждая неделя может оказаться очень ценной.
О чем сигнализируют пятна разных цветов на ногтях – симптомы, лечение и профилактика
14 марта 2021
Каждая женщина хочет выглядеть великолепно и отлично понимает, что здоровые, блестящие и ухоженные ногти – это проявление ее красоты. Однако ногти могут рассказать не только о хорошем вкусе их обладательницы, также они несут ценную информацию о ее здоровье и образе жизни. Изменение структуры ногтевых пластин может свидетельствовать о наличии инфекции, серьезных заболеваний или нарушений в питании человека. Один из нежелательных знаков, которые посылает наш организм – это появление пятен на ногтях. Что они собой представляют?
Общие причины дефектов ногтей
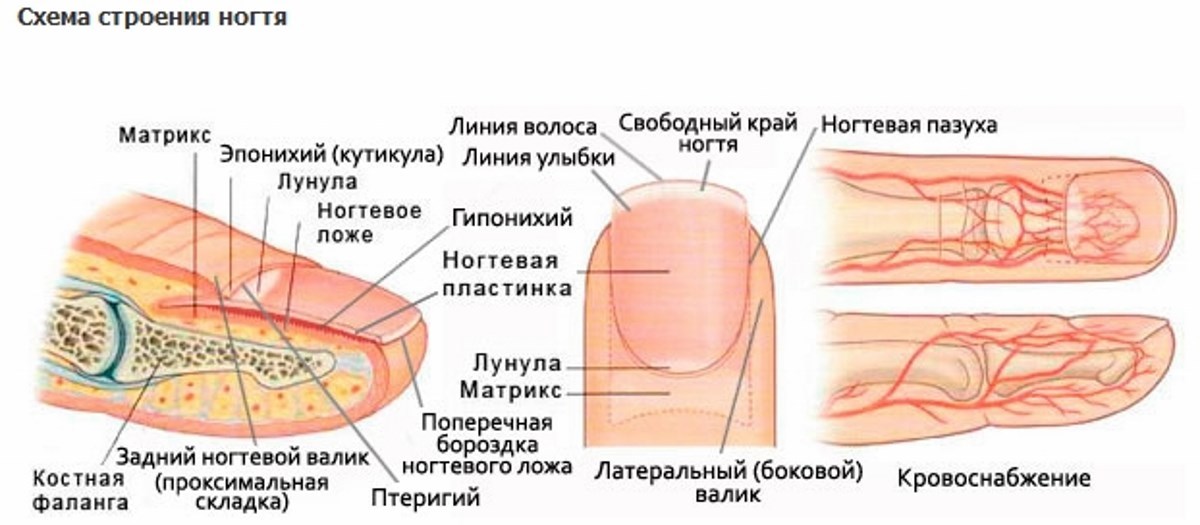
Изменения иногда имеют безвредный характер. Цвет, структура, форма изменяются, образуя точки, бороздки, изломы, обесцвечивание, вмятины и трещинки. Если вы обеспокоены состоянием ногтевых пластин, обратитесь к врачу, так как в этом случае нужно больше, чем просто взглянуть на свои руки, чтобы узнать о проблеме. Ноготь состоит из роговых ячеек – от 100 до 150 слоев наложены друг на друга. Он медленно растет (от 0,5 до 1,2 миллиметра в неделю).
Если вы обеспокоены состоянием ногтевых пластин, обратитесь к врачу, так как в этом случае нужно больше, чем просто взглянуть на свои руки, чтобы узнать о проблеме. Ноготь состоит из роговых ячеек – от 100 до 150 слоев наложены друг на друга. Он медленно растет (от 0,5 до 1,2 миллиметра в неделю).
Канавки
Продольные бороздки – нормальный признак возраста. В большинстве случаев они безвредны. Поперечные углубления указывают на неправильный рост ногтя. Неумело выполненный маникюр травмирует зону роста и всю пластину, что может приводить к возникновению канавок. Другими причинами могут быть тяжелые инфекции, недуги желудочно-кишечного тракта, дефицит витаминов или отравления (таллий, мышьяк, а также барбитураты, цитостатики или антикоагулянты).
Деформация
Если ноготь имеет увеличенную, округло-выпуклую форму, это чаще всего указывает на недомогания легких или сердца. Здесь важен визит к врачу. Если ногтевая пластина опущена внутрь, а край загибается вверх (в форме ложки) – это указывает на дефицит железа или воздействие химикатов.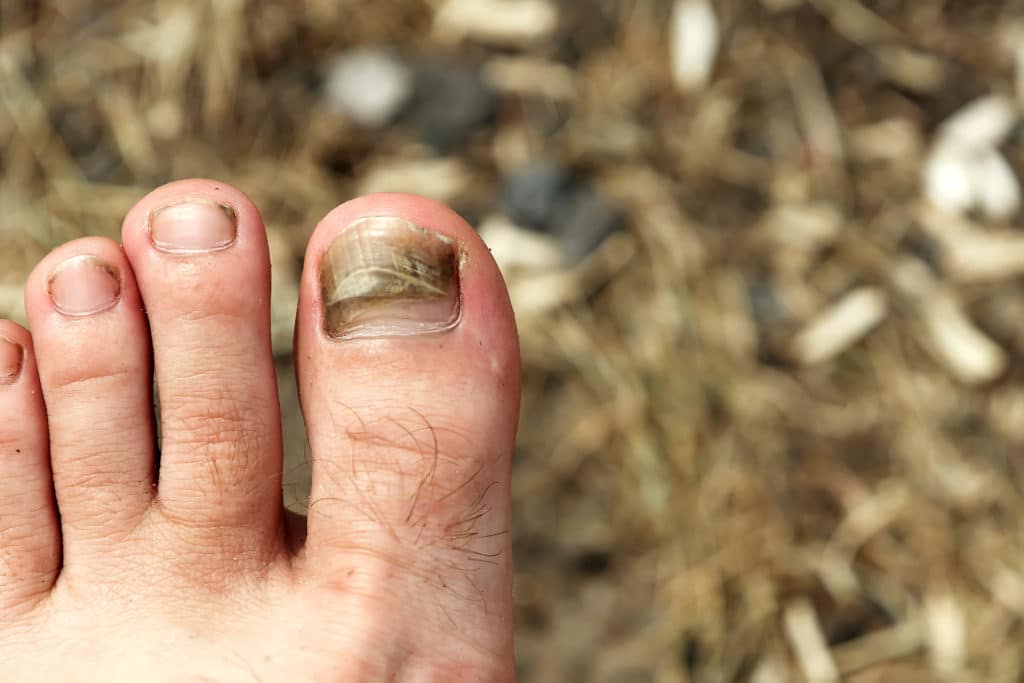 Причиной точечных и воронкообразных углублений может быть экзема, алопеция или грибковая инфекция.
Причиной точечных и воронкообразных углублений может быть экзема, алопеция или грибковая инфекция.
Ломкость
Причина может заключаться в частом контакте с моющими и химическими средствами. Жидкости для снятия лака обезвоживают ногти, делая их ломкими. Иногда причина – недоедание (нехватка витаминов А , В и железа), неправильное питание (анорексия).
Цветные пятна на ногтях – желтые, фиолетово-синие… или какие-то ещё?
Медицинское название изменений цвета ногтевой пластины – дисхромия. Искажение здоровой окраски может происходить по всей пластине или на ее отдельных участках. Распространена дисхромия в виде пятнышек белого, желтого, фиолетово-синего, красноватого, коричневого или черного оттенка. Причины бывают разные – это заболевания печени, почек, сердца, внешние факторы, появление инфекций, несбалансированное питание. Ознакомимся с ними подробнее с учетом цветов.
Белые
Могут быть безвредными. Обычно они являются признаком нормального процесса старения. Некоторые из них также передаются по наследству. Однако белые пятна могут указывать на многие заболевания. Сам симптом называется «лейконихия» – от греческих слов «leuko», что означает белый, и «оникс» – «гвоздь». Лейконихия, в зависимости от ее непосредственной причины и визуального дефекта, является очень разнообразным заболеванием и может сигнализировать о проблемах со здоровьем.
Некоторые из них также передаются по наследству. Однако белые пятна могут указывать на многие заболевания. Сам симптом называется «лейконихия» – от греческих слов «leuko», что означает белый, и «оникс» – «гвоздь». Лейконихия, в зависимости от ее непосредственной причины и визуального дефекта, является очень разнообразным заболеванием и может сигнализировать о проблемах со здоровьем.
Причины появления белых пятен на ногтях:
- Аллергия на косметические средства.
- Низкий уровень эритроцитов.
- Заболевания печени, диабет, сверхактивность щитовидной железы, сердечная недостаточность.
- Недостаток питательных веществ в рационе.
- Наиболее распространенные изменения, связанные с заболеванием, которые проявляются на ногтях, включают грибок и псориаз. У них очень похожие признаки. При обоих заболеваниях роговая пластина утолщается, становится рассыпчатой, волнистой и шелушащейся, кроме того, цвет ногтя меняется на мутно-белый.
- Травмы, защемления, ношение неудобной обуви.

- Отравление тяжелыми металлами.
- Если ногти насыщенного белого цвета с узкой розовой полосой на кончике – это заболевание называется «ногтями Терри» и является результатом старения организма.
Раньше считалось, что белые пятна – симптом дефицита кальция. Однако наоборот, лейконихия может возникнуть в результате избытка кальция в организме. Это важный показатель для внимательного изучения здоровья у врача. Подобный, казалось бы, безобидный симптом может сопровождать серьезные заболевания – кожи (многоформная эритема, алопеция, псориаз), лимфома Ходжкина, некоторые виды анемии, почечная недостаточность, инфекции и травмы.
Красные
Причиной могут быть травмы или агрессивный маникюр. Неумелое обращение с кусачками для ногтей также наносит повреждения.
Основные причины красноты:
- Инфекционный эндокардит или бактериальное поражение клапанов сердца. Недуг позволяет сформироваться микротромбам, закупоривающим капилляры ногтевой пластины. Образуются нечеткие красные полосы в виде заноз.

- Цианоз ¬– возникает, если эритроциты не переносят достаточно кислорода. Его проявления можно заметить и на других частях тела.
- Запекшаяся кровь после травмы.
- Псориаз – иногда характеризуется подногтевыми кровоизлияниями темно-красного оттенка.
Выяснять причину лучше у врача (если она не связана с травмой). Для подтверждения инфекционного эндокардита сдается анализ крови и делается ЭКГ грудной клетки. Для псориаза – анализ крови + осмотр кожи и ногтей. Появление красных образований на ногтях ног обычно свидетельствует о гипертонии, легочных нарушениях или отравлении угарным газом (ногтевое ложе становится вишнево-красным).
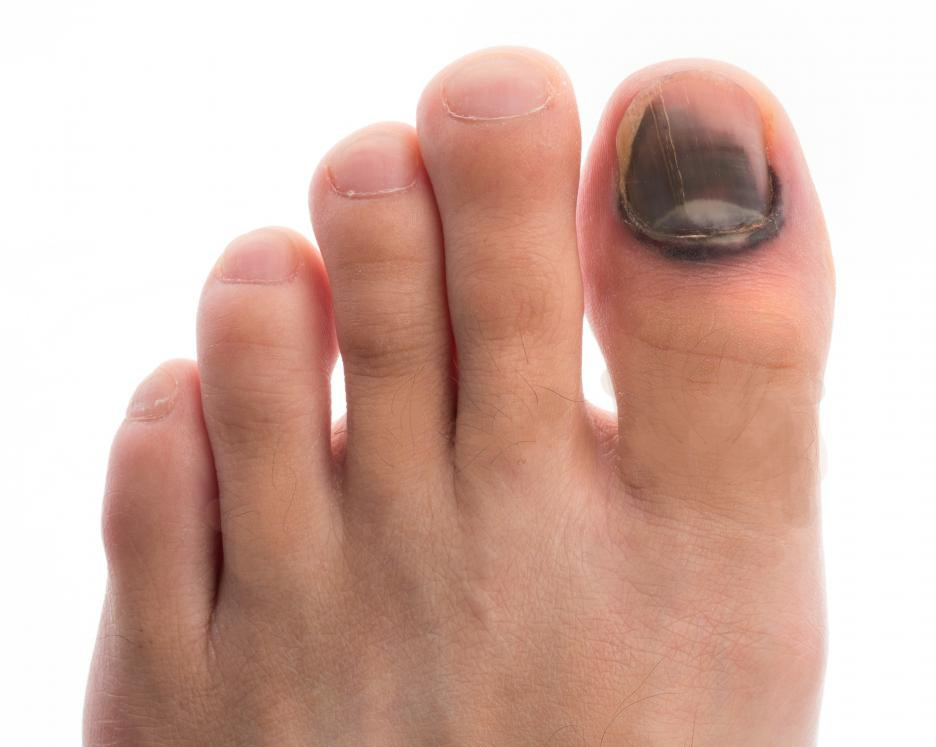
Черные
Изменение в черный цвет может быть вызвано травмами. Под ногтем образуется гематома.
А в худшем случае к появлению черных пятен на ногтях могут приводить:
- Рак кожи (меланома). Лекарства могут обесцветить ногти в коричневый, синий или зеленоватый цвет.
- Сердечно-сосудистые заболевания.
- Болезни желудка или XII-ти перстной кишки.

- Нехватка витаминов A, C, B + жирная пища.
- Нарушение кровообращения плечевой артерии.
- Патологии печени.
- Онихомикоз (грибок).
Генетический фактор также может являться причиной нарушений. Черные пятна иногда указывают на цианоз – недостаток кислорода. В этом случае требуется медицинская помощь.
Желтые
Причины их появления могут быть не только безобидными, но и опасными. Частое использование декоративных лаков, работа с агрессивными химическими веществами и красками вызывает пожелтение ногтей. Постоянное использование гель-лака при наращивании акриловых декоративных покрытий блокирует доступ воздуха и вызывает изменения из-за вредных веществ.
К недугам, провоцирующим появление пятен желтого цвета на ногтях, относятся:
- Псориаз. В этом случае иногда образуются желтоватые пятна, похожие на капли масла.
- Грибковые заражения.
- Болезни печени + желчного пузыря. Застой желчи приводит к накоплению желтых пигментов на месте ногтевого ложа.

- Диабет.
- Изменение от желтовато-коричневого до серо-зеленого, уплотнение и затвердевание отдельных или всех ногтевых пластин характерны для «синдрома желтых ногтей». Синдром связан с респираторными болезнями и лимфедемой.
- Употребление продуктов, богатых каротиноидами + плохая усвояемость витамина A.
Возрастные изменения также вызывают пожелтения ногтей. Улучшить их состояние можно с помощью специальных средств и отбеливающих составов.
Коричневые
Потемнение ногтей возникает после контакта с химическими веществами (морилкой, красками для волос, никотином у курильщиков).
Также к этому приводят:
- Болезнь Аддисона (аутоиммунные или туберкулезные разрушения надпочечников).
- Большое количество железа в крови.
- Гормональные отклонения.
- Грибковая инфекция.
- Продолжительный прием определенных медикаментов.
Изменения могут возникнуть на ногтевой пластине или под ней.
Синие
Чаще всего синие пятна появляются из-за травм.
Кроме того, причинами могут быть:
- Плохая циркуляция крови, а в результате – недостаточное насыщение тканей кислородом.
- Дефицит железа, в совокупности с недостатком витамина B12 способствующий развитию железодефицитной анемии.
- Гломусная опухоль фаланги. Требует хирургического вмешательства.
Диагностика дефицита любых необходимых веществ в организме может быть основана на тщательном анализе диеты и крови. Помимо тестирования уровня макро- и микроэлементов, также нужно провести тесты на содержание тяжелых металлов. Рост здоровых и блестящих ногтей может поддерживаться с помощью правильных БАДов.
Осколочные кровоизлияния: Медицинская энциклопедия MedlinePlus
URL этой страницы: //medlineplus.gov/ency/article/003283.htm
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Осколочные кровоизлияния представляют собой небольшие участки кровотечения (кровоизлияний) под ногтями рук или ног.
Осколочные кровоизлияния выглядят как тонкие полосы крови от красного до красновато-коричневого цвета под ногтями. Они идут по направлению роста ногтя.
Они называются осколочными кровоизлияниями, потому что выглядят как осколки под ногтем. Кровоизлияния могут быть вызваны крошечными сгустками, которые повреждают мелкие капилляры под ногтями.
Оскольчатые кровоизлияния могут возникать при инфицировании клапанов сердца (эндокардите). Они могут быть вызваны повреждением сосудов из-за отека кровеносных сосудов (васкулит) или крошечных сгустков, которые повреждают мелкие капилляры (микроэмболы).
Возможные причины:
- Бактериальный эндокардит
- Повреждение ногтя
Специальной помощи при осколочных кровотечениях не существует. Следуйте инструкциям вашего поставщика медицинских услуг для лечения эндокардита.
Свяжитесь со своим врачом, если вы заметили осколочные кровоизлияния и у вас не было недавних травм ногтя.
Осколочные кровоизлияния чаще всего появляются на поздних стадиях эндокардита. В большинстве случаев другие симптомы заставят вас обратиться к врачу до того, как появятся осколочные кровоизлияния.
В большинстве случаев другие симптомы заставят вас обратиться к врачу до того, как появятся осколочные кровоизлияния.
Ваш лечащий врач осмотрит вас, чтобы выяснить причину кровоизлияний осколков. Вам могут задать такие вопросы, как:
- Когда вы впервые это заметили?
- Вы недавно травмировали ногти?
- У вас эндокардит, или ваш врач подозревал, что у вас эндокардит?
- Какие другие симптомы у Вас есть, например, одышка, лихорадка, общее недомогание или мышечные боли?
Медицинский осмотр может включать особое внимание к сердцу и системам кровообращения.
Лабораторные исследования могут включать:
- Посев крови
- Общий анализ крови (ОАК)
- Скорость оседания эритроцитов (СОЭ)
Кроме того, ваш врач может заказать:
- Рентген грудной клетки
- Электрокардиограмма (ЭКГ)
- Эхокардиограмма
После посещения врача вы можете добавить в свою личную медицинскую карту диагноз осколочных кровоизлияний.
Кровоизлияние из ногтя
Lipner SR, Scher RK. Ногтевые признаки системного заболевания. В: Callen JP, Jorizzo JL, Zone JJ, Piette WW, Rosenbach MA, Vleugels RA, ред. Дерматологические признаки системного заболевания . 5-е изд. Филадельфия, Пенсильвания: Elsevier; 2017: глава 44.
Тости А. Болезни волос и ногтей. В: Goldman L, Schafer AI, ред. Медицина Голдман-Сесил . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 413.
Райт В.Ф. Лихорадка неизвестного происхождения. В: Bennett JE, Dolin R, Blaser MJ, ред. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 56.
Обновлено: Линда Дж. Ворвик, доктор медицинских наук, клинический адъюнкт-профессор, кафедра семейной медицины, Медицинский факультет Вашингтонского университета, Сиэтл, Вашингтон. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A. D.A.M. Редакция.
D.A.M. Редакция.
Оскольчатые кровоизлияния: симптомы, причины и лечение
Что такое осколочное кровоизлияние?
Осколочные кровоизлияния представляют собой крошечные пятна крови, которые появляются под ногтем. Они выглядят как осколки и возникают, когда крошечные кровеносные сосуды (капилляры) вдоль ногтевого ложа повреждаются и лопаются. Ногтевое ложе – это кожа под ногтем.
Сквозь ноготь становится видно небольшое количество крови из поврежденного кровеносного сосуда. Кровотечение образует полосу в виде осколков в направлении роста ногтя. Осколочные кровоизлияния могут возникать на ногтях пальцев ног или рук.
Основным симптомом осколочного кровоизлияния является небольшое кровотечение под ногтем. Вы можете заметить темно-красную или коричневую линию вдоль ногтевой бороздки. Темная полоса очень похожа на занозу.
Осколочное кровотечение обычно не вызывает физической боли. На самом деле вы можете не сразу заметить кровоизлияние. Исключение составляет осколочное кровотечение, возникающее в результате травмы, например, при ударе пальца ноги или ноги. В этом случае у вас может быть отек, воспаление и боль вместе с небольшим количеством крови.
В этом случае у вас может быть отек, воспаление и боль вместе с небольшим количеством крови.
Осколочные кровоизлияния могут развиваться после повреждения или травмы ногтя или ногтя на ноге. Ушиб пальца ноги или травма пальца могут повредить кровеносные сосуды вдоль ногтевого ложа на пораженном пальце и вызвать кровотечение под ногтем.
Осколочные кровоизлияния, вызванные травмой, не являются поводом для беспокойства. Гвоздь прояснится по мере заживления травмы. Но иногда осколочное кровоизлияние указывает на основное заболевание или расстройство.
Если вы не повредили палец на ноге или палец, кровотечение может возникнуть в результате состояний, которые могут повредить кровеносные сосуды. Базовые условия могут включать:
- Бактериальный эндокардит: Бактерии с током крови попадают в сердечный клапан.
- Васкулит: повреждение кровеносных сосудов, вызванное воспалением.
- Системные заболевания: вызывают воспаление кровеносных сосудов, например, ревматоидный артрит, псориаз ногтей, волчанку, склеродермию, язвенную болезнь, злокачественные новообразования.

- Грибковая инфекция ногтей: Инфекции могут вызвать истончение ногтевого ложа и возможное повреждение кровеносных сосудов.
- Диабет: высокий уровень глюкозы может повредить кровеносные сосуды.
- Болезнь Рейно: пальцы рук и ног становятся сверхчувствительными к холоду, что может привести к повреждению капилляров ногтевого ложа.
- Холестерин: Накопление этого вещества в кровеносных сосудах ногтей может привести к их повреждению.
Осколочные кровоизлияния также могут возникать как побочный эффект некоторых лекарств, таких как нестероидные противовоспалительные препараты. Эти лекарства могут вызвать кровотечение при приеме в больших дозах.
При незначительном кровотечении из осколочного кровоизлияния, вызванного травмой, нет необходимости обращаться к врачу. С другой стороны, если осколочное кровотечение происходит по неизвестной причине или если у вас кровотечение более чем из одного ногтя, обратитесь к врачу для дальнейшего обследования.
Ваш врач может спросить о вашей истории болезни и семейной истории болезни. Лабораторные тесты, используемые для определения причины осколочных кровотечений, включают:
- посев крови (выявляет бактерии или грибки в крови)
- общий анализ крови
- скорость оседания эритроцитов (выявляет воспаление в организме)
Ваш врач может также заказать визуализирующие тесты для выявления аномалий. К ним относятся рентгенография грудной клетки и эхокардиограмма, на которых делается снимок вашего сердца.
Иногда кровоизлияние под ногтем является признаком меланомы, разновидности рака. Если ваш врач подозревает злокачественное новообразование, он порекомендует биопсию, чтобы определить, является ли темное пятно злокачественным или доброкачественным.
Лечение зависит от основной причины.
Лечение осколочных кровотечений, вызванных травмами
Осколочные кровоизлияния, вызванные травмой, не требуют лечения. В зависимости от серьезности травмы кровоизлияние может пройти в течение нескольких дней или постепенно исчезнуть по мере отрастания ногтя.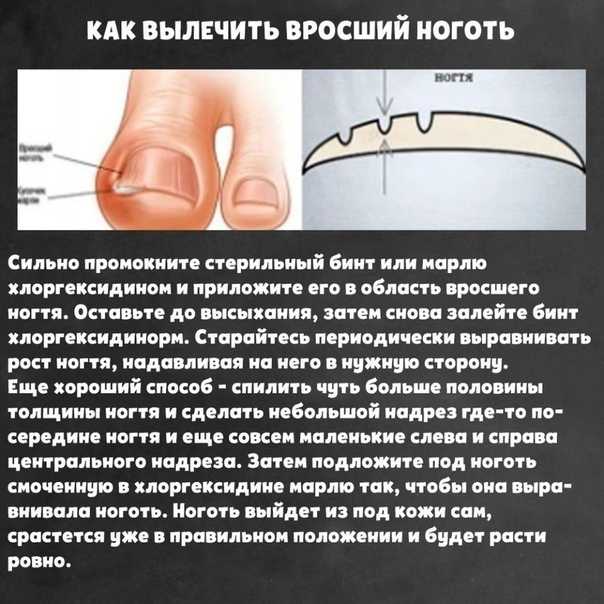 Поскольку ногти растут медленными темпами, может пройти несколько месяцев, прежде чем пятно, похожее на занозу, полностью исчезнет.
Поскольку ногти растут медленными темпами, может пройти несколько месяцев, прежде чем пятно, похожее на занозу, полностью исчезнет.
Если вы испытываете боль после травмы ногтя на руке или ноге, приложите к пораженному месту холодный компресс, чтобы уменьшить отек и воспаление, или примите обезболивающее, отпускаемое без рецепта, согласно инструкции.
Лечение других причин
Оскольчатые кровоизлияния, вызванные заболеванием или нарушением, могут исчезнуть после лечения или лечения основной причины.
Лечение этих типов кровоизлияний различается. Например, ваш врач может прописать лекарство или порекомендовать безрецептурный противогрибковый препарат для осколочных кровоизлияний, вызванных грибковой инфекцией. Или вы можете получить рецептурный кортикостероид или иммунодепрессант, если основной причиной является системное заболевание, такое как ревматоидный артрит или псориаз ногтей.
Если анализ покажет, что у вас бактериальный эндокардит, врач может назначить антибиотик или порекомендовать операцию по восстановлению сердечных клапанов.