Содержание
Как лечить нарывы на пальцах?
#здоровье
#советы
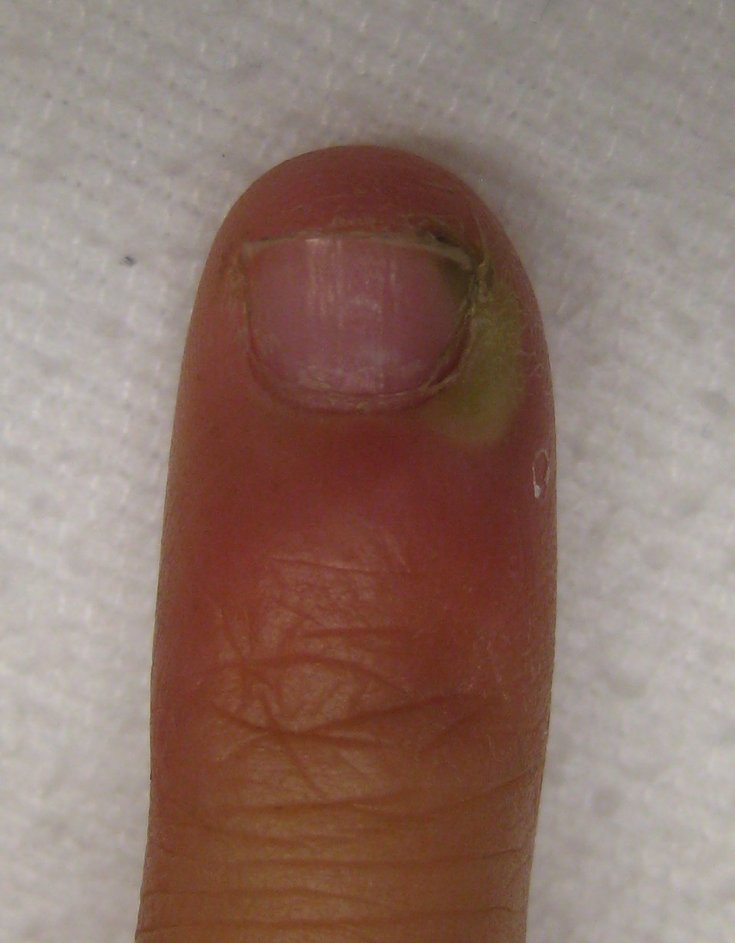
Как-то я уже писала в своём блоге о лечении вросшего ногтя на ноге. С тех пор я всегда держала дома «бетадин» и думала, что эта проблема меня больше не коснётся. На этот раз я столкнулась с другим. Неудачно отстригла изусец на большом пальце руки, так, что появилась небольшая ранка. Я привычно залила её «бетадином» и не беспокоилась. Мой палец в месте ранки постепенно начал опухать. За неделю он так распух, что я поняла, любимый «бетадин» на этот раз подвёл меня и я занесла инфекцию. Несмотря на то, что в прошлый раз я писала, что надо как можно скорее бежать на приём к хирургу, опять начала тянуть резину. Ещё 2 дня заливала палец «бетадином» и надеялась, что вот-вот всё пройдёт и мне не придётся идти в больницу. Когда я записалась на приём к врачу, то к пальцу было уже больно притронуться. Доктор на этот раз был другой и не предложил мне сразу идти в процедурную и удалять ноготь, а назначил консервативное лечение. Я даже удивилась и сама предложила сразу вскрыть нарыв, ведь так лучше? Но врач отговорил меня, сказал ещё 2 дня полечить по его схеме, а потом уже на крайний случай резать. Признаюсь, лечение, назначенное хирургом, меня удивило, и я отнеслась к нему с недоверием, не надеясь на положительный результат. Однако его лечение помогло, нарыв прорвало, и весь гной вышел самостоятельно, без хирургического вмешательства. Спешу поделиться своей схемой лечения с вами!
Я даже удивилась и сама предложила сразу вскрыть нарыв, ведь так лучше? Но врач отговорил меня, сказал ещё 2 дня полечить по его схеме, а потом уже на крайний случай резать. Признаюсь, лечение, назначенное хирургом, меня удивило, и я отнеслась к нему с недоверием, не надеясь на положительный результат. Однако его лечение помогло, нарыв прорвало, и весь гной вышел самостоятельно, без хирургического вмешательства. Спешу поделиться своей схемой лечения с вами!
На фото схема лечения назначенная мне хирургом. Если у вас возник нарыв на пальце попробуйте такое лечение в течение 2-3 дней. Если нарыв не вскроется самостоятельно — записывайтесь на приём к врачу.
2 раза в день нужно обрабатывать нарыв по схеме:
-
Теперь обильно смажьте нарыв раствором марганцовки и приложите к нему ватный диск, пропитанный водкой. Перевяжите палец стерильным бинтом, как только он начинает подсыхать, поливайте бинт водкой.
Из-за водки и марганцовки я отнеслась к такой схеме лечения с недоверием. Сказала врачу, что у меня дома есть спиртовой «хлоргекседин», так может лучше использовать его? На что доктор сказал мне купить самую недорогую водку в магазине и делать именно водочные компрессы. На второй день, когда я обрабатывала палец и начала протирать его ватным диском, нарыв прорвало и из пальца вытек гной. Тут я немного скорректировала схему лечения доктора и после обработки пальца просто протерла его водкой, а на ночь сделала компресс с «левомеколем». На следующее утро, когда я пришла к врачу на приём и рассказала, что немного нарушила его схему, он сказал, что это даже хорошо, что я догадалась про «левомеколь». Сказал мне ещё 2-3 дня поделать водочные компрессы с марганцовкой и если возникнут вопросы, приходить на приём. Но вопросов быть не должно, нарыв прорвало, и мой палец пошёл на поправку. Я спросила врача, а почему именно такая схема (перекись, марганцовка, водка)? Доктор объяснил мне, что нарыв — это инфекция (скорее всего стафилококк), а водка и марганцовка убивают все микробы наповал.
Сказала врачу, что у меня дома есть спиртовой «хлоргекседин», так может лучше использовать его? На что доктор сказал мне купить самую недорогую водку в магазине и делать именно водочные компрессы. На второй день, когда я обрабатывала палец и начала протирать его ватным диском, нарыв прорвало и из пальца вытек гной. Тут я немного скорректировала схему лечения доктора и после обработки пальца просто протерла его водкой, а на ночь сделала компресс с «левомеколем». На следующее утро, когда я пришла к врачу на приём и рассказала, что немного нарушила его схему, он сказал, что это даже хорошо, что я догадалась про «левомеколь». Сказал мне ещё 2-3 дня поделать водочные компрессы с марганцовкой и если возникнут вопросы, приходить на приём. Но вопросов быть не должно, нарыв прорвало, и мой палец пошёл на поправку. Я спросила врача, а почему именно такая схема (перекись, марганцовка, водка)? Доктор объяснил мне, что нарыв — это инфекция (скорее всего стафилококк), а водка и марганцовка убивают все микробы наповал.
Если у вас не дай бог, возникнет такая проблема, попробуйте такую схему лечения (должна помочь). Но несмотря на её эффективность, не практикуйте такое лечение больше 2-3 дней, если нарыв не прорвало — идите на приём к хирургу.
Нарыв на пальце у ребенка возле ногтя
Пожаловаться
Обновлено
Содержание:
Почему появляется нарыв на пальцах рук?
Как лечить гнойный нарыв у детей?
Видео
Нарыв на пальце называется панарицием, а если он находится у ногтя – паронихием. Патология появляется из-за попадания инфекции через микротравмы на поверхности кожи, чаще наблюдается на руках. Если иммунная система ослаблена, болезнетворные микроорганизмы быстро размножаются, и болезнь прогрессирует. Нарыв на пальце у ребенка – частое явление, которое требует проведения адекватной терапии.
Почему появляется нарыв на пальцах рук?
У детей ослабленный иммунитет, поэтому после занесения в ранку инфекции, может начаться выраженный гнойный процесс. Важно знать, почему появляются нарывы на пальчиках рук у малышей и как их избежать.
Важно знать, почему появляются нарывы на пальчиках рук у малышей и как их избежать.
Нарыв на пальце у ребенка при отсутствии лечения может привести к поражению ногтя
Выделяют специфические причины, по которым у малышей появляются нарывы на пальцах:
- Привычка грызть ногти. Во время этого ребенок повреждает кожу, поэтому в ранку может проникнуть инфекция. Нужно отучать малыша от этой отрицательной привычки.
- Заусенцы. Детская кожа очень нежная, поэтому легко повреждается.
- Неправильное подстригание ногтей. Проводить процедуру нужно аккуратно, чтобы не травмировать кожные покровы. По такой причине нарыв может возникнуть не только на руке, но и на пальце ноги.
Если обнаружить такую проблему у ребенка, рекомендуется проконсультироваться с врачом. Самолечение может быть опасным и привести к серьезным осложнениям.
Как лечить гнойный нарыв у детей?
Обязательно нужно показаться к хирургу. Возможно, будет предложено хирургическое лечение (вскрытие гнойника для оттока гноя). Если это не потребуется, то будет назначено конскрвативное лечение.
Возможно, будет предложено хирургическое лечение (вскрытие гнойника для оттока гноя). Если это не потребуется, то будет назначено конскрвативное лечение.
Для лечения нарыва на пальце можно использовать вытягивающие мази с антисептиком или антибиотиком. На ватный диск наносят немного средства, затем прикладывают к пораженному месту и перевязывают бинтом. Проводить процедуру лучше на ночь, а утром повязку необходимо сменить. Такие мази проникают глубоко под кожу, где уничтожают патогенные микроорганизмы и уменьшают воспалительный процесс. За счет этого отек снижается и болевые ощущения проходят.
Если в ранку проникла грибковая микрофлора, назначаются противогрибковые препараты. Во время антимикотической терапии могут использоваться средства общего или местного действия.
Также для лечения нарыва на пальце можно применять антисептические растворы. Они уничтожают патогенную микрофлору. Таким раствором необходимо смазывать пораженное место каждый час.
Таким раствором необходимо смазывать пораженное место каждый час.
Видео
Также интересно почитать: ячмень у ребенка на глазу
* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
РубрикаЗдоровье новорожденного
Антицеллюлитный массаж в домашних условиях
Операция склеропластики глаз у детей как метод лечения близорукости
Ничего страшного, если на вас надвигается шторм, потому что он научит вас, как управлять вашим кораблем
Комментарии
‘
+ ‘
‘
+ tooltips[tooltip][0]
+ ‘
‘
+ »
+ tooltips[tooltip][1]
+ »
+ ‘
‘
+ ‘
Узнавай и участвуй
Клубы на Бэби. ру — это кладезь полезной информации
ру — это кладезь полезной информации
Смотри сейчас! Тест на Беременность 4 Кто такие Коробыши? Давайте знакомиться!Проблемы у родителей: кто поможет?Зимний отдых: что выбрать?Есть ли альтернатива школе?Речевое развитие детей: когда начинать?
Felon — StatPearls — Книжная полка NCBI
Наоми М. Нарди; Эдвард Дж. Макдональд; Тимоти Дж. Шефер.
Информация об авторе
Последнее обновление: 24 сентября 2022 г.
Непрерывное обучение
Панариций — это инфекция, возникающая в замкнутых пространствах пульпы кончика пальца. Отек вызывает сильную пульсирующую боль. Окружающие ткани подвержены риску ишемии, если кровоток нарушен компрессией из-за отека и образования гноя. Лечение включает разрез и дренирование инфицированного пространства пульпы и пероральные антибиотики. Если не лечить, могут инфицироваться подлежащие кости, суставы или сухожилия. В этом упражнении описывается патофизиология панариция и подчеркивается роль межпрофессиональной команды в его лечении.
Цели:
Просмотреть презентацию фелона.
Опишите причины панариция.
Обобщите варианты лечения панариция.
Объясните важность улучшения координации помощи между членами межпрофессиональной бригады для улучшения результатов лечения пациентов с панарицием.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Панариций — это инфекция, возникающая в замкнутых пространствах пульпы на кончике пальца. Отек вызывает сильную пульсирующую боль. Окружающие ткани подвержены риску ишемии, если кровоток нарушен компрессией из-за отека и образования гноя. Лечение включает разрез и дренирование инфицированного пространства пульпы и пероральные антибиотики. Если не лечить, могут заразиться подлежащие кости, суставы или сухожилия.[1][2]
Этиология
Любая травма кончика пальца может предрасполагать к панариции, включая мелкие порезы, проникание инородного тела, осколки и паронихии. Staphylococcus aureus — наиболее распространенная бактерия, связанная с панарициями. Грамотрицательные микроорганизмы могут быть обнаружены у людей с ослабленным иммунитетом.[3][4]
Staphylococcus aureus — наиболее распространенная бактерия, связанная с панарициями. Грамотрицательные микроорганизмы могут быть обнаружены у людей с ослабленным иммунитетом.[3][4]
Эпидемиология
На панариции, наряду с паронихиями, приходится почти треть инфекций рук. Панариции чаще всего встречаются на первом и втором пальцах руки. Чаще всего они возникают при проникающих травмах. Однако все, что приводит к попаданию бактерий в пульпу пальцев, может привести к образованию панариция. Провоцирующими факторами могут быть осколки, колотые раны, осколки стекла, ссадины или укусы. Еще одна распространенная причина — паронихии.[5][6]
Патофизиология
Панариций — это инфекция, возникающая в замкнутых пространствах пульпы кончика пальца. Инфекция может первоначально начаться как целлюлит, который может прогрессировать до образования абсцесса, если его не лечить на ранней стадии. Отделения кончика пальца разделены вертикальными фасциальными тяжами, известными как «перегородки», которые проходят от надкостницы дистальной фаланги к коже. Эти волокнистые перегородки обеспечивают структурную поддержку пульпе и образуют небольшие компартменты. Кровоток может быть нарушен, когда в этих несоответствующих компартментах образуются отек и инфекция, что, в свою очередь, может привести к некрозу кожи и пульпы. Отек в этих небольших отсеках вызывает сильную боль, связанную с панарициями. Септы также могут препятствовать полному дренированию после процедуры разреза и дренирования, если они не разделены должным образом. При отсутствии должного лечения панариции могут прогрессировать до остеомиелита, теносиновита и септического артрита.
Эти волокнистые перегородки обеспечивают структурную поддержку пульпе и образуют небольшие компартменты. Кровоток может быть нарушен, когда в этих несоответствующих компартментах образуются отек и инфекция, что, в свою очередь, может привести к некрозу кожи и пульпы. Отек в этих небольших отсеках вызывает сильную боль, связанную с панарициями. Септы также могут препятствовать полному дренированию после процедуры разреза и дренирования, если они не разделены должным образом. При отсутствии должного лечения панариции могут прогрессировать до остеомиелита, теносиновита и септического артрита.
Анамнез и физикальное исследование
Пациент может припомнить травму пальца, но часто не может быть идентифицирован провоцирующий источник. Пациент может описать, что сначала он заметил эритему кончика пальца, которая позже стала отечной и болезненной. Сначала боль может быть легкой, но быстро прогрессирует до сильной и пульсирующей.
Симптомы включают напряжение тканей, пульсирующую боль, отек и эритему пульпы кончика пальца в области дистальной фаланги. Как правило, отек не распространяется проксимально на дистальную фалангу из-за компартментов, определяемых перегородками. Боль часто бывает сильной и усиливается в зависимом положении. Из-за давления на кончик пальца может произойти спонтанный дренаж, что может привести к временному облегчению. Однако, если абсцесс не будет должным образом надрезан и дренирован, он восстановится.
Как правило, отек не распространяется проксимально на дистальную фалангу из-за компартментов, определяемых перегородками. Боль часто бывает сильной и усиливается в зависимом положении. Из-за давления на кончик пальца может произойти спонтанный дренаж, что может привести к временному облегчению. Однако, если абсцесс не будет должным образом надрезан и дренирован, он восстановится.
Оценка
Диагноз часто можно поставить на основании клинического осмотра. Дистальная фаланга может быть эритематозной и отечной с напряженными тканями и флюктуацией. Кончик пальца может быть очень чувствительным на ощупь. Важно отметить любые костные аномалии и оценить признаки ишемии. Визуализация должна быть выполнена, если в анамнезе есть проникновение инородного тела. Визуализация также может выявить переломы, остеомиелит и газообразование в тканях, что может привести к альтернативному диагнозу. Окрашивание по Граму и посев любых выделений или дренажей должны быть получены, чтобы помочь направить антибиотикотерапию.
Лечение/управление
Если образование абсцесса еще не произошло и панариций находится в стадии целлюлита, его можно лечить антистафилококковыми и антистрептококковыми антибиотиками. Теплая вода или ванночка с солевым раствором, а также поднятие кончика пальца также помогут в восстановлении. Если произошло образование абсцесса, или если присутствует напряжение или флюктуация, необходимо выполнить разрез и дренирование для дренирования инфицированного материала и поддержания венозного кровотока к пальцу. Из-за того, что фиброзные перегородки образуют несколько компартментов, может быть трудно полностью дренировать панариций, и может потребоваться санация в операционной.]
Перед разрезом и дренированием необходимо выполнить цифровую блокаду. Преимущество бупивакаина заключается в более длительном анестезирующем эффекте, чем у лидокаина. Пальцевый жгут можно использовать для уменьшения кровотечения и облегчения визуализации структур. Область максимального отека и болезненности должна быть расположена для оптимального дренирования.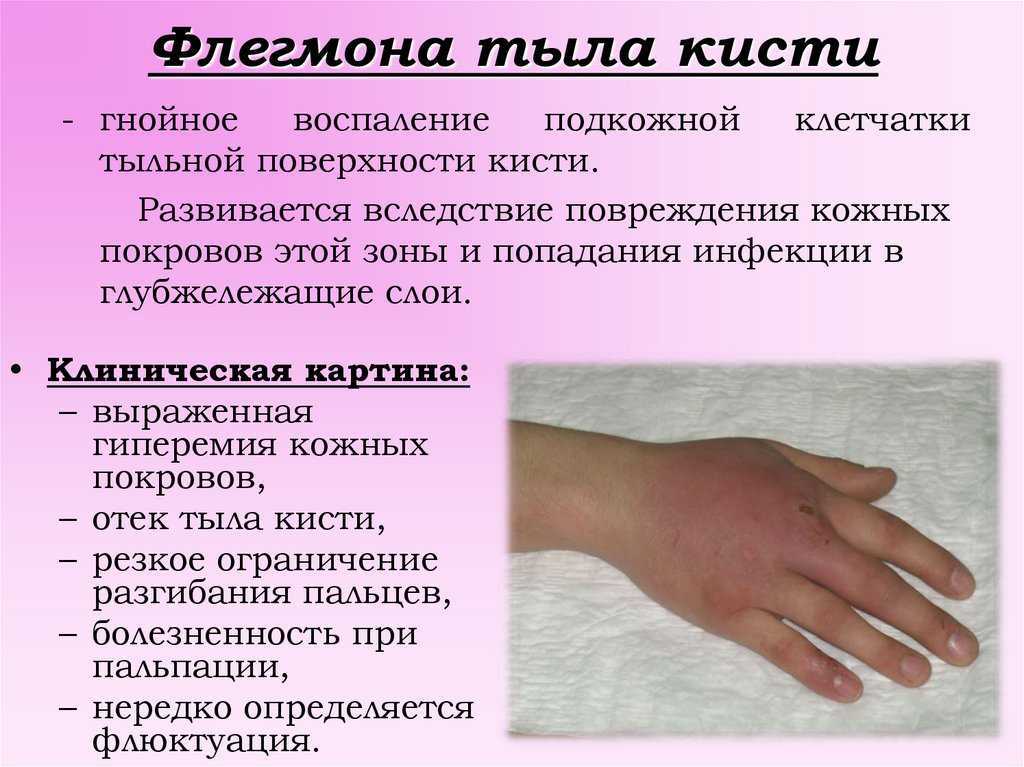 При глубоких панарициях следует сделать один боковой разрез. Разрез должен быть сделан не менее чем на 0,5 см дистальнее DIP, чтобы избежать повреждения влагалища сухожилия сгибателя, пальцевых нервно-сосудистых структур, ногтевого матрикса и во избежание контрактуры. Разрез должен проходить параллельно ногтевой пластине. Важно сохранять расстояние 0,5 см от ногтевой пластины, чтобы избежать травм, если нет явной паронихии, которую также следует дренировать. Для полного дренирования часто необходимо использовать тупую диссекцию для разделения пальцевых перегородок с помощью небольшого тупого кровоостанавливающего средства. При наличии некротических тканей их следует иссекать, а затем декомпрессировать и промыть абсцесс. Рану следует тампонировать, а палец наложить шину.
При глубоких панарициях следует сделать один боковой разрез. Разрез должен быть сделан не менее чем на 0,5 см дистальнее DIP, чтобы избежать повреждения влагалища сухожилия сгибателя, пальцевых нервно-сосудистых структур, ногтевого матрикса и во избежание контрактуры. Разрез должен проходить параллельно ногтевой пластине. Важно сохранять расстояние 0,5 см от ногтевой пластины, чтобы избежать травм, если нет явной паронихии, которую также следует дренировать. Для полного дренирования часто необходимо использовать тупую диссекцию для разделения пальцевых перегородок с помощью небольшого тупого кровоостанавливающего средства. При наличии некротических тканей их следует иссекать, а затем декомпрессировать и промыть абсцесс. Рану следует тампонировать, а палец наложить шину.
Ладонный продольный разрез можно использовать при поверхностных панарициях. Следует соблюдать такие же меры предосторожности, как указано выше. Не рекомендуется использовать разрез «рыбий рот», «хоккейную клюшку» или поперечный ладонный разрез, поскольку эти разрезы связаны с такими осложнениями, как сосудисто-нервное повреждение и болезненные рубцы.
Тампон должен быть удален через 24–48 часов, а палец должен быть повторно осмотрен врачом. Если есть улучшение и кажется, что рана заживает, повязку следует удалить, а рану можно закрыть вторичным натяжением. Если нет улучшения в течение 12-24 часов, или если панариций обширный или рецидивирующий, может потребоваться консультация хирурга.
Пациенту следует сделать прививку от столбняка, если она не сделана вовремя. Цефалоспорин первого поколения или антистафилококковый пенициллин для защиты от S. aureus и стрептококковых организмов следует назначать на 7-10 дней. При подозрении на MRSA можно добавить доксициклин, триметоприм/сульфаметоксазол или клиндамицин. Если панариций возник в результате укушенной раны или если у пациента ослаблен иммунитет, может быть указано покрытие E corrodens . Окрашивание по Граму следует использовать для контроля терапии, когда это возможно.
Differential Diagnosis
Cellulitis
Dermatomyositis
Fingertip injuries
Granuloma annulare
Herpetic whitlow
Pyogenic granuloma
Паронихия
Синдром Рейтера
Улучшение результатов медицинской бригады
Панариций — очень распространенное проявление, и медицинские работники, включая практикующих медсестер, должны быть знакомы с его лечением. Легкие случаи можно лечить теплыми компрессами и антибиотиками, но если присутствует флюктуация, то требуется дренирование. Прежде чем начать делать разрез, важно знать анатомию кончика пальца, чтобы избежать ятрогенных повреждений. Результаты для большинства пациентов превосходны.
Легкие случаи можно лечить теплыми компрессами и антибиотиками, но если присутствует флюктуация, то требуется дренирование. Прежде чем начать делать разрез, важно знать анатомию кончика пальца, чтобы избежать ятрогенных повреждений. Результаты для большинства пациентов превосходны.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Ссылки
- 1.
Koshy JC, Bell B. Инфекции рук. J Hand Surg Am. 2019 Январь;44(1):46-54. [PubMed: 30017648]
- 2.
Блумберг Г., Лонг Б., Койфман А. Клинические мимики: обзор имитаторов целлюлита, ориентированный на неотложную медицину. J Emerg Med. 2017 окт; 53 (4): 475-484. [PubMed: 29079067]
- 3.
Rabarin F, Jeudy J, Cesari B, Petit A, Bigorre N, Saint-Cast Y, Fouque PA, Raimbeau G., Общество ортопедии и травматологии Западной Франции (SOO) .
 Острая инфекция кончика пальца: Управление и лечение. Серия из 103 случаев. Orthop Traumatol Surg Res. 2017 окт;103(6):933-936. [PubMed: 28554808]
Острая инфекция кончика пальца: Управление и лечение. Серия из 103 случаев. Orthop Traumatol Surg Res. 2017 окт;103(6):933-936. [PubMed: 28554808]- 4.
Пьерар Дж., Дельгранде Д., Мамане В., Торджман Д., Масмежан Э.Х. Острый панариций и паронихия: Антибиотики не нужны после хирургического лечения. Проспективное исследование 46 пациентов. Хирургическая реабилитация рук. 2016 фев; 35 (1): 40-3. [PubMed: 27117023]
- 5.
Имахара С.Д., Фридрих Дж.Б. Внебольничный метициллин-резистентный золотистый стафилококк при хирургически леченных инфекциях рук. J Hand Surg Am. 2010 янв;35(1):97-103. [PubMed: 19962836]
- 6.
Tannan SC, Deal DN. Диагностика и лечение острого панариция: обзор, основанный на доказательствах. J Hand Surg Am. 2012 г.; 37 (12): 2603-4. [PubMed: 23174075]
- 7.
Патель Д.Б., Эммануэль Н.Б., Стеванович М.В., Матчук Г.Р., Готцеген С.Дж., Форрестер Д.М., Уайт Э.А. Инфекции рук: анатомия, типы и распространение инфекции, результаты визуализации и варианты лечения.
 Рентгенография. 2014 ноябрь-декабрь; 34(7):1968-86. [В паблике: 25384296]
Рентгенография. 2014 ноябрь-декабрь; 34(7):1968-86. [В паблике: 25384296]- 8.
Хиджави Дж.Б., Деннисон Д.Г. Острый панариций как осложнение системной терапии паклитакселом: клинический случай и обзор литературы. Рука (НЮ). 2007 Сентябрь; 2 (3): 101-3. [Бесплатная статья PMC: PMC2527140] [PubMed: 18780067]
- 9.
Шмерлинг Р.Х. Боль в пальцах. Прим Уход. 1988 г., декабрь; 15 (4): 751–66. [PubMed: 3068693]
Состояние абсцесса, лечение и фотографии для взрослых
Хотя абсцесс обычно представляет собой глубокую инфекцию, гной, выходящий на поверхность, может быть виден.
Графический контент
Щелкните для просмотра.
Абсцесс на теле полового члена красный, опухший и болезненный. Верхний край имеет небольшой участок поврежденной кожи, который мог быть входом для бактерий, вызвавших абсцесс.
Абсцесс обычно начинается с болезненной или болезненной, красной и опухшей области.
При нажатии на этот теплый, болезненный абсцесс пальцем можно почувствовать жидкость (гной), которую можно прощупать внутри абсцесса.
Графический контент
Щелкните для просмотра.
В пахово-вульварной области выявляется болезненный припухший красный абсцесс.
Из-за травмы стопы образовался абсцесс, который был дренирован врачом скорой помощи.
На этом изображении показан подтвержденный абсцесс CA-MRSA (внебольничный метициллин-резистентный золотистый стафилококк).
Это типичный абсцесс, который развивается в виде болезненного образования красного или фиолетового цвета. Нажатие на него пальцем или тупым предметом вызывает сильную болезненность.
Абсцессы могут образоваться на месте травмы. В данном случае абсцесс развился после прокола ушного хряща. Обратите внимание на заполненную гноем область в центре.
Изображения абсцесса (9)
Графический контент
Графический контент
Абсцесс — это инфекция, характеризующаяся скоплением гноя под участком кожи. Абсцессы обычно вызывают бактерии Staphylococcus aureus и Streptococcus . Эти бактерии попадают в кожу через любые трещины или повреждения кожи. Затем этот участок кожи становится красным, чувствительным, теплым и опухшим в течение от нескольких дней до 1–2 недель, и может развиться лихорадка. Абсцессы иногда могут образовываться, если незначительные поверхностные кожные инфекции не лечатся должным образом и своевременно. Большинство абсцессов быстро разрешаются после соответствующего лечения.
Эти бактерии попадают в кожу через любые трещины или повреждения кожи. Затем этот участок кожи становится красным, чувствительным, теплым и опухшим в течение от нескольких дней до 1–2 недель, и может развиться лихорадка. Абсцессы иногда могут образовываться, если незначительные поверхностные кожные инфекции не лечатся должным образом и своевременно. Большинство абсцессов быстро разрешаются после соответствующего лечения.
Внебольничный метициллин-резистентный Staphylococcus aureus (CA-MRSA) представляет собой штамм «стафилококковых» бактерий, устойчивых к антибиотикам семейства пенициллинов, которые на протяжении десятилетий являются краеугольным камнем антибиотикотерапии стафилококковых и кожных инфекций. CA-MRSA ранее заражал только небольшие слои населения, такие как медицинские работники и лица, употребляющие инъекционные наркотики. Однако в настоящее время CA-MRSA является частой причиной кожных инфекций среди населения в целом. В то время как бактерии CA-MRSA устойчивы к пенициллину и родственным пенициллинам антибиотикам, большинство стафилококковых инфекций, вызванных CA-MRSA, могут быть легко вылечены практикующими врачами с использованием местного ухода за кожей и общедоступных антибиотиков, не относящихся к пенициллиновому семейству. В редких случаях CA-MRSA может вызывать серьезные инфекции кожи и мягких тканей (более глубокие). Стафилококковые инфекции обычно начинаются с небольших красных шишек или заполненных гноем шишек, которые могут быстро превратиться в глубокие болезненные язвы. Если вы видите красную шишку или заполненную гноем шишку на коже, которая ухудшается или проявляет какие-либо признаки инфекции (т. е. область становится все более болезненной, красной или опухшей), немедленно обратитесь к врачу. Многие пациенты ошибочно полагают, что эти шишки являются результатом укуса паука, когда приходят в кабинет врача. Вашему врачу может потребоваться проверить (посев) инфицированной кожи на наличие MRSA, прежде чем начинать лечение антибиотиками. Если у вас есть проблемы с кожей, напоминающие инфекцию CA-MRSA, или положительный результат посева на MRSA, вашему врачу может потребоваться обеспечить местный уход за кожей и назначить пероральные антибиотики. Чтобы предотвратить распространение инфекции на других, инфицированные раны, руки и другие открытые участки тела следует содержать в чистоте, а раны следует прикрывать во время терапии.
В редких случаях CA-MRSA может вызывать серьезные инфекции кожи и мягких тканей (более глубокие). Стафилококковые инфекции обычно начинаются с небольших красных шишек или заполненных гноем шишек, которые могут быстро превратиться в глубокие болезненные язвы. Если вы видите красную шишку или заполненную гноем шишку на коже, которая ухудшается или проявляет какие-либо признаки инфекции (т. е. область становится все более болезненной, красной или опухшей), немедленно обратитесь к врачу. Многие пациенты ошибочно полагают, что эти шишки являются результатом укуса паука, когда приходят в кабинет врача. Вашему врачу может потребоваться проверить (посев) инфицированной кожи на наличие MRSA, прежде чем начинать лечение антибиотиками. Если у вас есть проблемы с кожей, напоминающие инфекцию CA-MRSA, или положительный результат посева на MRSA, вашему врачу может потребоваться обеспечить местный уход за кожей и назначить пероральные антибиотики. Чтобы предотвратить распространение инфекции на других, инфицированные раны, руки и другие открытые участки тела следует содержать в чистоте, а раны следует прикрывать во время терапии.
Факторы, предрасполагающие к развитию абсцесса, включают:
- Любую кожную инфекцию, особенно те, которые не лечатся
- Диабет
- Ожирение
- Злоупотребление внутривенными наркотиками
- Ослабление иммунной системы из-за основного заболевания или приема лекарств
Кто в опасности?
Абсцессы могут возникнуть у любого человека и на любом участке тела.
Вы можете почувствовать жидкость в абсцессе, если нажмете на абсцесс пальцем.
Признаки и симптомы
Усугубляющаяся красная болезненная припухлость, возникающая в течение 1–2 недель. Гной под кожей обычно не виден. У вас может быть лихорадка или общее ощущение плохого самочувствия.
Сфотографируйте состояние кожи с помощью Aysa
Средства проверки симптомов, такие как Aysa, могут помочь выявить возможные кожные заболевания путем анализа фотографии кожи.
Руководство по самопомощи
Вариантов самопомощи при абсцессах не существует. В ожидании визита к врачу вы можете попробовать приложить к пораженному участку теплый компресс и принять ибупрофен, чтобы снять отек и боль.
В ожидании визита к врачу вы можете попробовать приложить к пораженному участку теплый компресс и принять ибупрофен, чтобы снять отек и боль.
Advertisement
Лечение
Ваш врач может слить гной и жидкость, сделав небольшой разрез на коже после того, как она была обезболена. Это истощит большинство бактерий, помогая организму бороться с небольшим количеством оставшихся. Затем эту жидкость можно отправить в лабораторию для тестирования (культуры), но не обязательно. Культура может сообщить врачу не только о том, какой тип бактерии вызывает инфекцию, но и о том, какие антибиотики лучше всего подходят для ее лечения. Это может занять всего 2-3 дня. Ваш врач может назначить вам пероральные антибиотики, направленные на лечение наиболее распространенных бактерий, вызывающих абсцессы, в ожидании результатов. Однако, если инфекция небольшая и ее удалось дренировать, врач может принять решение не лечить вас пероральными антибиотиками.
Если ваши симптомы не улучшаются или установлено, что бактерия не относится к одному из распространенных типов, ваш врач может назначить другие антибиотики.

 Острая инфекция кончика пальца: Управление и лечение. Серия из 103 случаев. Orthop Traumatol Surg Res. 2017 окт;103(6):933-936. [PubMed: 28554808]
Острая инфекция кончика пальца: Управление и лечение. Серия из 103 случаев. Orthop Traumatol Surg Res. 2017 окт;103(6):933-936. [PubMed: 28554808]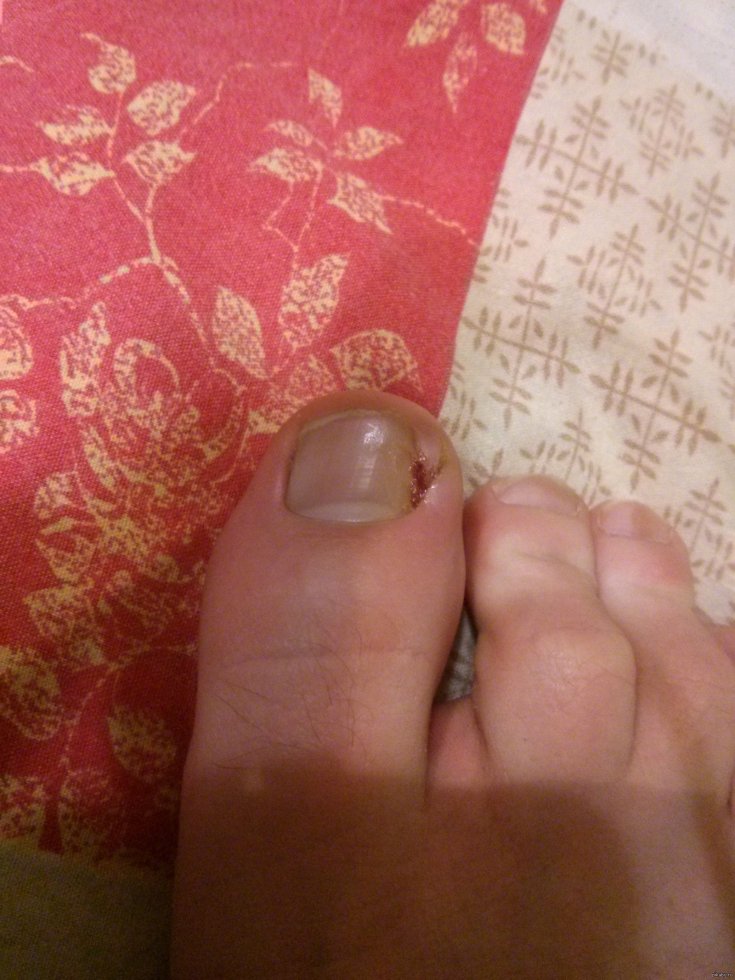 Рентгенография. 2014 ноябрь-декабрь; 34(7):1968-86. [В паблике: 25384296]
Рентгенография. 2014 ноябрь-декабрь; 34(7):1968-86. [В паблике: 25384296]