Содержание
Одонтогенный гайморит
16.11.2020
Если не воздействовать на болезнь после ее появления, начинает развиваться хронический одонтогенный гайморит, с которым справиться будет намного сложнее. Чаще всего основной причиной является появление патогенной микрофлоры (стафилококки, стрептококки, диплококки). Среди основных причин возникновения заболевания можно отнести и ряд других не менее распространенных аспектов:
- заболевания или воспалительные процессы, локализованные в молярах и премолярах. Чаще всего можно отметить болезни инфекции: остеомиелит, пародонтит и нагноения, а также кисты;
- в результате использования терапии. Когда устанавливают часть материала для изготовления пломбы или пытаются внедрить внутрикостный имплантат;
- появление травм. Механические повреждения зубов или челюстей, в результате чего могут появиться гематомы либо возникла перфорация стенки гайморова синуса.
Симптоматика
Симптомы и лечение зависит от того, какая форма заболевания диагностирована у пациента. Чаще всего выделяют острую или хроническую. Симптомы острой формы можно выделить следующие:
Чаще всего выделяют острую или хроническую. Симптомы острой формы можно выделить следующие:
- пульсирующие головные боли;
- болевые ощущения в правой или левой части верхней челюсти;
- зачастую симптомы можно спутать с пульпитом;
- даже при медленном опускании головы будет появляться сильная боль;
- лихорадка, высокая температура, озноб и сонливость.
Как правило, при острой форме крайне сложно пережевывать пищу, практически невозможно различать запахи, может появляться большое количество слизи. У хронической формы одонтогенного гайморита развитие симптоматики несколько иное и более медленное. Как правило, обострение заболевания происходит посредством внешних факторов (употребления слишком холодной/горячей пищи, переохлаждение организма). К характеристикам данного вида можно отнести:
- интенсивные головные боли, которые локализованы в определенной части головы;
- выделения из носа, часто формируется гной.
 Сами выделения могут быть различной интенсивности;
Сами выделения могут быть различной интенсивности; - если образуются свищи, то выделения могут в принципе не появиться.
Лечение
Лечение одонтогенного гайморита и его порядок зачастую определяются в зависимости от многих признаков. Если отсутствует развитие патологии, то чаще всего с болезнью можно справиться в домашних условиях. Хроническая форма лечится в стационарных условиях, посредством проведения операционного вмешательства в некоторых случаях. Также используют и другие распространенные методы:
- борьба с развитием вредных микроорганизмов и бактерий ведется вне зависимости от формы заболевания. Одонтогенный гайморит и его лечение без назначения антибиотиков, к сожалению, невозможно. Также берется материал на посев, чтобы определить оптимальный вариант препаратов, которые помогут справиться с заболеванием;
- использование антисептиков. Ввод медикаментозных средств осуществляется посредством дефекта, который образовался в нижней челюсти либо посредством специальной иглы Куликовского.
 Как только процедура будет завершена, устанавливается дренаж;
Как только процедура будет завершена, устанавливается дренаж; - если диагностирована полипозная или хроническая форма болезни, то чаще всего врачи применяют операционный вид лечения.
Опубликовано в Оториноларингология Премиум Клиник
Одонтогенный гайморит: лечение без операции, симптомы
Содержание
Многие люди не понаслышке знают какие неприятные ощущения приносит с собой гайморит. При появлении характерных симптомов, как правило, заболевшие идут к отоларингологу. И бывают очень удивлены, когда ЛОР-врач отсылает пациента к стоматологу. Потому что довольно часто причиной плохого самочувствия является зубной гайморит. Лечить это заболевание, не устранив стоматологическую проблему бесполезно.
Вылечить одонтогенный гайморит задача непростая. Важно вовремя обратиться к проверенным специалистам. В Киеве это можно сделать в стоматологии «Мед-Део».
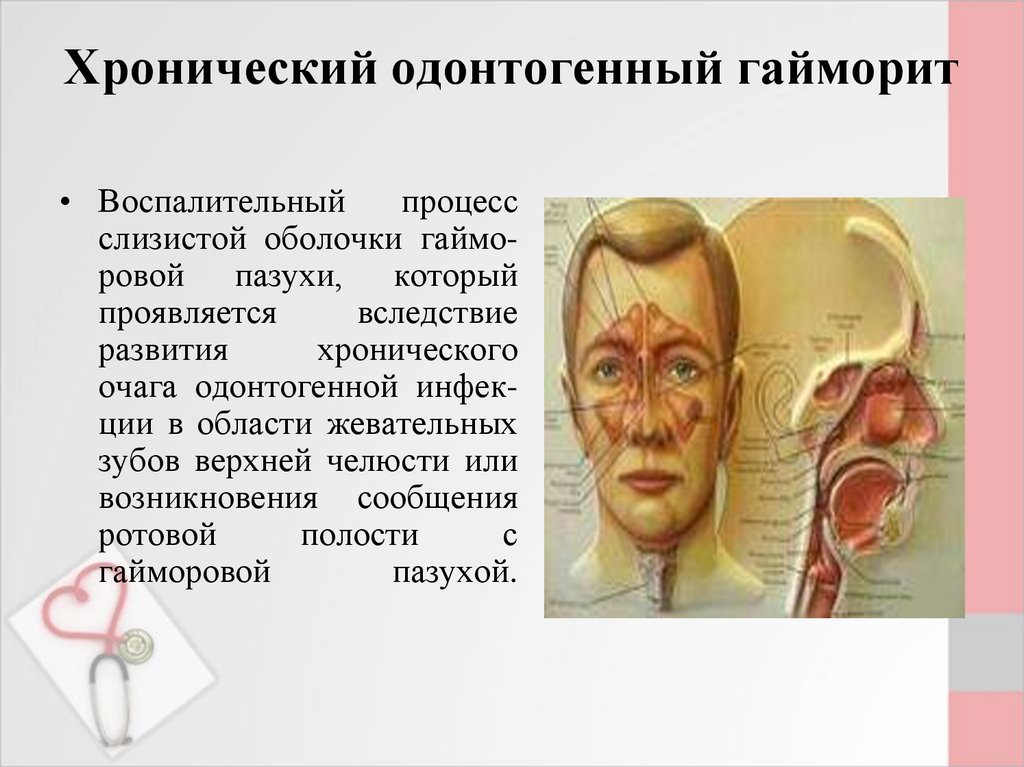
Что такое одонтогенный гайморит?
Гайморова пазуха — это пространство, расположенное внутри верхней челюсти.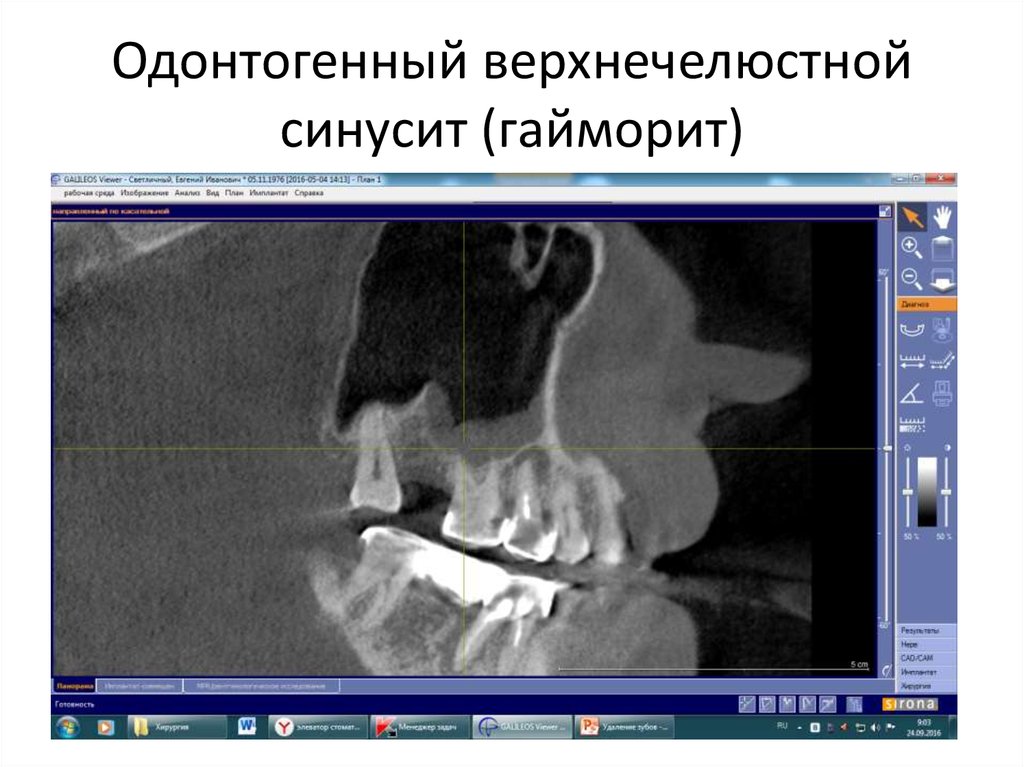 Дно полости имеет контакт с корнями зубов. Нередко верхушка зубного корня находится сразу под слизистой пазухи. То есть костная перегородка между ними отсутствует. И если зуб или окружающие его ткани инфицируются, то патогенные микроорганизмы легко проникают в гайморову пазуху: хроническое воспаление сопровождается образованием околокорневой кисты, постепенно разрушающей преграду между зубом и верхнечелюстной полостью. Начинается одонтогенный гайморит.
Дно полости имеет контакт с корнями зубов. Нередко верхушка зубного корня находится сразу под слизистой пазухи. То есть костная перегородка между ними отсутствует. И если зуб или окружающие его ткани инфицируются, то патогенные микроорганизмы легко проникают в гайморову пазуху: хроническое воспаление сопровождается образованием околокорневой кисты, постепенно разрушающей преграду между зубом и верхнечелюстной полостью. Начинается одонтогенный гайморит.
Заболевание может протекать односторонне или двусторонне, иметь острый, подострый или хронический характер. Также болезнь может развиваться с повреждением дна пазухи или без перфорации.
Различают две формы патологии:
- открытая, когда инфекция проникает при повреждении стенки гайморовой пазухи;
- закрытая, когда непосредственного соединения между очагом воспаления и пазухой нет.
Варианты развития одонтогенного гайморита различны. Как правило, они делятся на:
- гнойный;
- полипозный;
- катаральный;
- гнойно-полипозный.

На гайморит одонтогенного типа приходится около 40% всех диагностированных риносинуситов. Чаще всего заболевание диагностируют у людей среднего возраста. Более 70% случаев приходится на пациентов 30-50 лет.
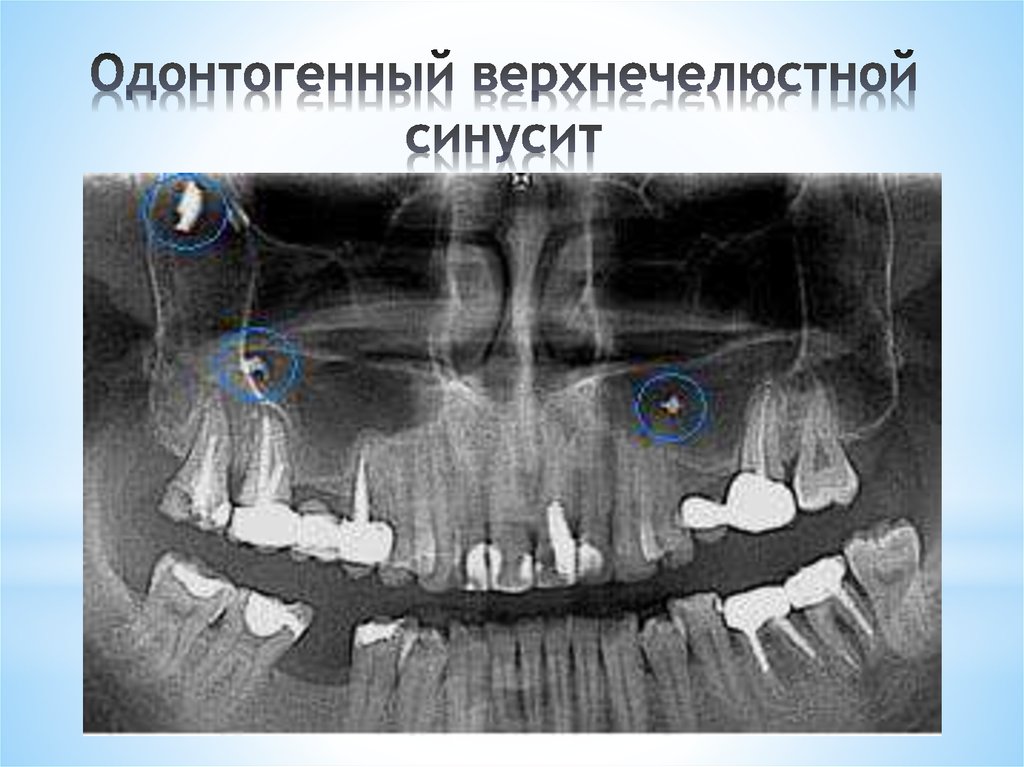
Причины стоматологического гайморита
Одонтогенный гайморит развивается вследствие проникновения бактериальной микрофлоры и производимых ею токсинов из полости рта в синусы. Механическое повреждение или расплавление гнойными массами тонкой перегородки позволяют инфекции беспрепятственно попасть в гайморову пазуху. Вследствие этого начинается воспаление слизистой оболочки верхнечелюстной полости.
К причинам и способствующим факторам возникновения заболевания относятся:
- осложнения воспалительных процессов, протекающих в верхней челюсти – хронический периодонтит, инфекционные поражения верхних зубов, нагноившиеся челюстные кисты, остеомиелит, гнойный пародонтит;
- недостаточная гигиена ротовой полости – в том числе игнорирование регулярных профосмотров и позднее обращение к стоматологу при наличии проблем с зубами;
- последствия удаления зуба – долгое незаживление лунки и возникновение свища, через который инфицируется слизистая гайморовой пазухи;
- непрофессиональное пломбирование – попадание частичек пломбировочного материала в пазуху вызывает воспалительную реакцию;
- неудачная эндодонтическая терапия – стоматологические операции с травмой (перфорацией) дна верхнечелюстного синуса;
- иммунодефицитные состояния – при низком иммунитете активизируется рост микрофлоры полости рта.

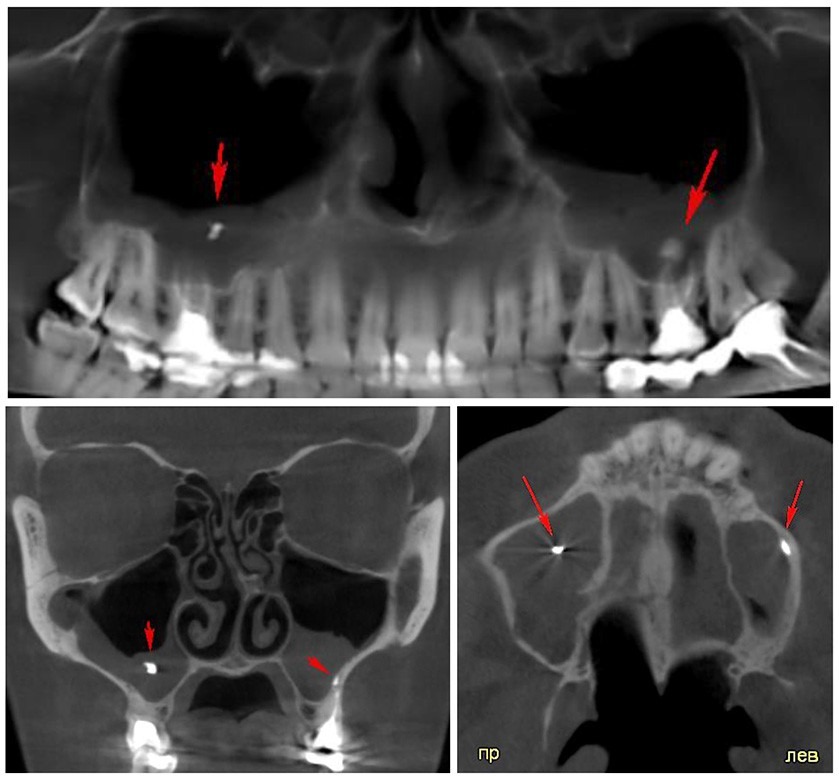
Также одонтогенный гайморит может спровоцировать попадание инородного тела – кусочек корня зуба, частичка пломбы, обломок импланта. Нередко с этим заболеванием сталкиваются люди с анатомическими особенностями строения верхнечелюстной пазухи, когда зубы верхнего ряда имеют вросшие в гайморову полость корни. Тогда при малейшей возможности инфекция проникает в пазуху.
Признаки и диагностика зубного гайморита
Гайморит одонтогенного типа имеет симптоматику, похожую на другие синуситы. Радикально отличаются только причины, вызвавшая заболевание. На начальной стадии ощущается заложенность носа, возникает чувство неприятного запаха.
Также имеет одонтогенный гайморит симптомы и жалобы такого типа, как:
- приступы острой пульсирующей головной боли;
- чувство тяжести и распирания в верхней челюсти с пораженной стороны, в области переносицы;
- боль становится интенсивнее при наклоне головы;
- «жжение» десен;
- болезненность при пережевывании;
- проблемы с дыханием через нос, определением запахов;
- отечность слизистой носа;
- боязнь света, слезотечение;
- признаки интоксикации организма (температура, слабость, озноб).

Кроме того, может начаться односторонний насморк, в процессе которого выделяются гнойные массы и большой объем слизи.
Для хронического зубного гайморита характерно постепенное развитие симптоматики. Проявления возникают волнообразно. Если одонтогенный гайморит негнойного типа, то выделения могут быть скудными или отсутствовать совсем.
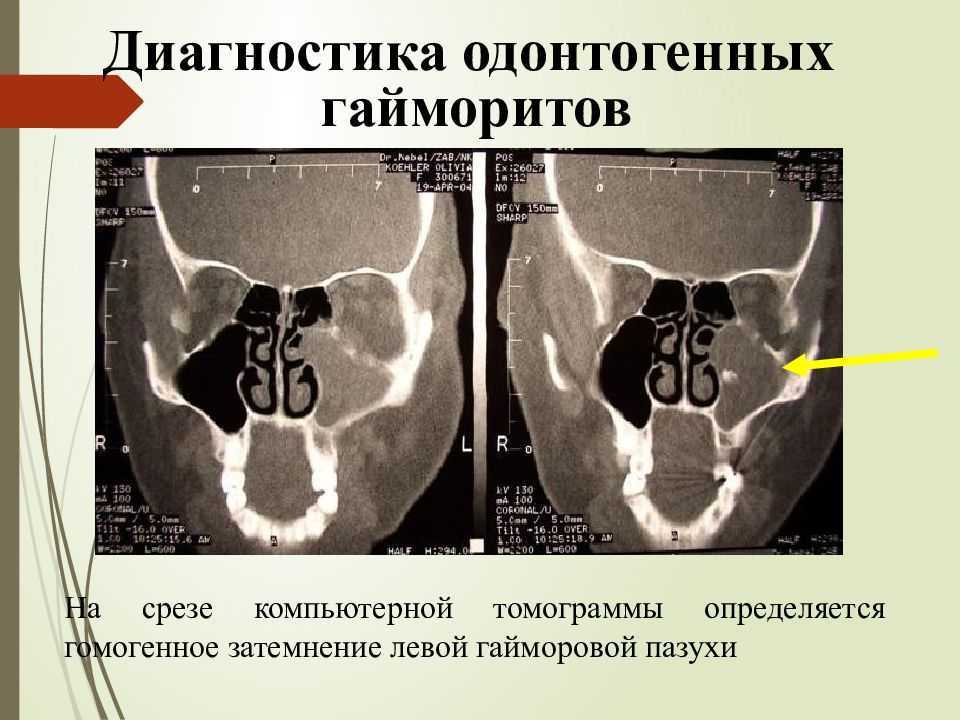
При диагностике одонтогенного гайморита наиболее информативна компьютерная томография. Выявить очаг воспаления можно с помощью рентгеновского снимка. Для уточнения диагноза могут назначить зондирование верхнечелюстной полости, МРТ, лабораторные анализы крови, дополнительные обследования.
Как проходит лечение одонтогенного гайморита в клинике «Мед-Део»
В клинике «Мед-Део» пациенты с диагнозом «одонтогенный гайморит» лечение получают комплексное, эффективное и без боли. Штат высококвалифицированных врачей использует все возможности современной стоматологии для того, чтобы качественно устранить одонтогенный гайморит. Лечение без операции включает в себя антибактериальную терапию и промывание антисептиками. Медикаментозная терапия назначается в зависимости от клинического случая. Если нет тяжелой стоматологической патологии, то лечение осуществляется амбулаторно.
Медикаментозная терапия назначается в зависимости от клинического случая. Если нет тяжелой стоматологической патологии, то лечение осуществляется амбулаторно.
Также бывает необходимо оперативное вмешательство (при вросших кистах – гайморотомия). Операции проводятся безболезненно, безопасно и наименее травматичным способом. При обнаружении свищей следует их обязательное закрытие с помощью биомембран. Специалисты «Мед-Део» применяют передовые методики для удаления инородных включений.
В любом случае, в первую очередь устраняется проблема, которая привела к одонтогенному гаймориту. Также пациент должен проконсультироваться с отоларингологом и (по обстоятельствам) с челюстно-лицевым хирургом.
Какие могут быть осложнения болезни и как их предотвратить?
Довольно часто причиной осложнения заболевания является позднее обращение за помощью. Отчасти этим объясняется необходимость хирургической стоматологии в 14% случаев поражения верхнечелюстного синуса. Последствием одонтогенного гайморита может стать:
- тромбоз венозного синуса;
- менингит, абсцесс мозга;
- неврит глазного нерва;
- офтальмит;
- диффузный остеомиелит верхней челюсти;
- флегмона орбиты;
- усиление аллергических реакций;
- обострение бронхиальной астмы.

Одонтогенный гайморит может привести к поражению миокарда и почек, сепсису.
Предотвратить осложнения можно, если тщательно следовать рекомендациям врача после стоматологических манипуляций, качественно ухаживать за полостью рта, при появлении симптомов не оттягивать посещение специалиста, продуманно выбирать клинику и врача.
Автор стоматолог-хирург Свиржевский Юрий Валерьевич
Пристеночная субдуральная эмпиема как осложнение острого одонтогенного синусита: клинический случай | Журнал медицинских историй болезни
- История болезни
- Открытый доступ
- Опубликовано:
- Франческо Мартинес 1 ,
- Пьетро Сальваго 2 ,
- Серхио Феррара 2 ,
- Марианна Мусия 1 ,
- Анджело Гамбино 3 и
- …
- Федерико Сиречи 2
Журнал медицинских историй болезни
том 8 , Номер статьи: 282 (2014)
Процитировать эту статью
3726 доступов
14 цитирований
Сведения о показателях
Abstract
Введение
На сегодняшний день внутричерепные осложнения, вызванные удалением зубов, встречаются крайне редко. В частности, париетальная субдуральная эмпиема одонтогенного происхождения не описана. Здесь представлен обзор литературы, чтобы подчеркнуть крайнюю редкость этой клинической формы.
В частности, париетальная субдуральная эмпиема одонтогенного происхождения не описана. Здесь представлен обзор литературы, чтобы подчеркнуть крайнюю редкость этой клинической формы.
Описание клинического случая
У 18-летнего европеоида с удалением зубов в анамнезе развилась дизартрия, вялость, гнойная ринорея и лихорадка. Компьютерная томография показала обширный синусит с вовлечением верхнечелюстной пазухи, передней решетчатой пазухи и лобной пазухи слева и субдуральным скоплением жидкости в височно-теменной области с той же стороны. Ему была проведена терапия ванкомицином, метронидазолом и меропенемом, а затем оставлена верхнечелюстная антростома, а лобные и верхнечелюстные пазухи туалетом открытым доступом. Последний клинический контроль, проведенный через 3 месяца, показал регресс всех симптомов.
Выводы
Возникновение субдуральной эмпиемы является редким, но возможным последствием сложного удаления зуба. Необходим мультидисциплинарный подход с участием отоларинголога, нейрохирурга, клинического микробиолога и нейрорадиолога. Антибиотикотерапия с хирургическим доступом является золотым стандартом лечения.
Необходим мультидисциплинарный подход с участием отоларинголога, нейрохирурга, клинического микробиолога и нейрорадиолога. Антибиотикотерапия с хирургическим доступом является золотым стандартом лечения.
Отчеты экспертной оценки
Введение
Гнойные внутричерепные инфекции (менингит, внутричерепной абсцесс, субдуральная эмпиема и эпидуральный абсцесс) являются редкими последствиями параназального синусита. Фактически, частота заболеваемости и смертности, как сообщается, колеблется от 5 до 40% [1-4]; это связано с тем, что диагноз часто не подозревается [5].
Литература по внутричерепным осложнениям синусита состоит в основном из сообщений о случаях, за исключением нескольких крупных серий госпитализированных пациентов, у которых частота внутричерепных осложнений варьирует от 3,7% до 47,6% [2, 6, 7].
Однако заболевание придаточных пазух носа является предполагаемой основной причиной примерно 10% внутричерепных нагноений [3, 7].
Лобная доля является наиболее частой локализацией и обычно вызывается хроническим лобным синуситом, связанным с полипозом носа. Абсцессы теменной доли обычно связаны с клиновидным риносинуситом, тогда как абсцесс височной доли встречается редко.
На сегодняшний день нет данных о внутричерепных осложнениях, вызванных удалением зуба. Фактически, на основании клинической картины и микробиологии одонтогенные инфекции околоносовых пазух обычно можно отличить от инфекций верхних дыхательных путей [8]; одонтогенные инфекции придаточных пазух носа вызывают отек в одном или нескольких глубоких фасциальных пространствах головы и шеи.
Мы сообщаем о редком и коварном случае париетальной субдуральной эмпиемы, развившейся в течение 2 недель после удаления зуба.
Описание случая
18-летний мужчина европеоидной расы поступил в наше учреждение по поводу дизартрии, вялости, гнойной ринореи и лихорадки в течение 2 дней. Ему удалили 6-й зубной элемент с левой стороны 10 дней назад.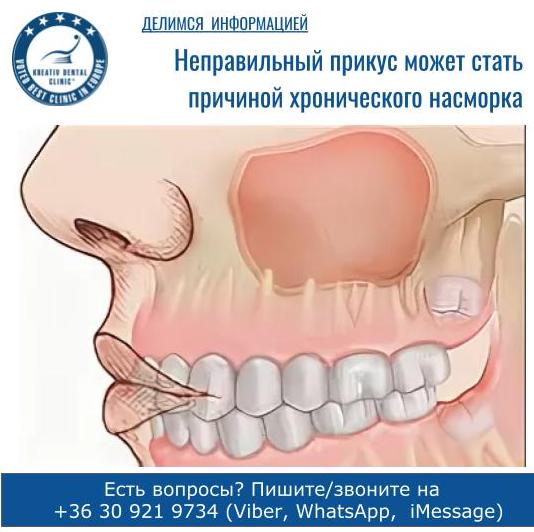 Его прошлая медицинская история ничем не примечательна; у него был положительный отдаленный анамнез посттравматической спленэктомии. При первом клиническом осмотре выявлено повышение температуры тела до 37,6°С, частота сердечных сокращений 82 удара в минуту, артериальное давление 150/64 мм рт.ст., частота дыхания 16 вдохов/мин. Он был ориентирован, черепные нервы были целы, зрачки реактивные, круглые и равные. Количество лейкоцитов у него составило 30 620 на мкл, 80,2% нейтрофилов и 6,6% лимфоцитов. Его гемоглобин был 11,1 г/дл, а С-реактивный белок – 80 мг/л. Уровни его химии были нормальными. Его неврологическое обследование подтвердило летаргический статус и дизартрию, в то время как сознательная активность сохранялась. Передняя риноскопия показала наличие гноя, заполняющего всю носовую полость, исходящего из среднего носового хода. При осмотре полости рта в месте удаления зуба обнаружен свищ, сообщающийся с верхнечелюстной пазухой. Результаты нашего физического осмотра его головы и шеи не были значительными; в частности, не было клинически очевидных лимфатических узлов.
Его прошлая медицинская история ничем не примечательна; у него был положительный отдаленный анамнез посттравматической спленэктомии. При первом клиническом осмотре выявлено повышение температуры тела до 37,6°С, частота сердечных сокращений 82 удара в минуту, артериальное давление 150/64 мм рт.ст., частота дыхания 16 вдохов/мин. Он был ориентирован, черепные нервы были целы, зрачки реактивные, круглые и равные. Количество лейкоцитов у него составило 30 620 на мкл, 80,2% нейтрофилов и 6,6% лимфоцитов. Его гемоглобин был 11,1 г/дл, а С-реактивный белок – 80 мг/л. Уровни его химии были нормальными. Его неврологическое обследование подтвердило летаргический статус и дизартрию, в то время как сознательная активность сохранялась. Передняя риноскопия показала наличие гноя, заполняющего всю носовую полость, исходящего из среднего носового хода. При осмотре полости рта в месте удаления зуба обнаружен свищ, сообщающийся с верхнечелюстной пазухой. Результаты нашего физического осмотра его головы и шеи не были значительными; в частности, не было клинически очевидных лимфатических узлов. Компьютерная томография (КТ) без контрастного усиления в экстренном порядке показала обширный синусит с вовлечением верхнечелюстной пазухи, передней решетчатой пазухи и лобной пазухи с левой стороны (рис. 1). Было очевидно прерывание дна пазухи, соответствующее альвеолярному отростку (рис. 2). Содержимое орбиты было интактным. В височно-теменной области слева имелось субдуральное скопление жидкости; массовый эффект был очевиден со смещением структур средней линии в противоположную сторону (рис. 3).
Компьютерная томография (КТ) без контрастного усиления в экстренном порядке показала обширный синусит с вовлечением верхнечелюстной пазухи, передней решетчатой пазухи и лобной пазухи с левой стороны (рис. 1). Было очевидно прерывание дна пазухи, соответствующее альвеолярному отростку (рис. 2). Содержимое орбиты было интактным. В височно-теменной области слева имелось субдуральное скопление жидкости; массовый эффект был очевиден со смещением структур средней линии в противоположную сторону (рис. 3).
Рисунок 1
Аксиальная компьютерная томография, показывающая поражение левой передней решетчатой кости (а) и левой верхнечелюстной пазухи (б) инфекционным процессом.
Полноразмерное изображение
Рисунок 2
Коронарная компьютерная томография, показывающая прерывание дна пазухи (черная стрелка), соответствующее альвеолярному отростку после удаления зуба.
Полноразмерное изображение
Рисунок 3
Компьютерная томография в аксиальном (а) и коронарном (б) срезах: визуализируется субдуральное скопление (черные стрелки) экссудата слева в височно-теменной области. Заметно воздушное содержимое эмпиемы.
Изображение полного размера
Он был госпитализирован в наше отделение интенсивной терапии и получил терапию ванкомицином и метронидазолом в качестве стандартного протокола лечения синусита, связанного с внутричерепными осложнениями. Состояние ухудшилось через 6 часов с правосторонним гемипарезом; после того, как дальнейшее КТ-обследование подтвердило увеличение скопления жидкости, была выполнена экстренная трепанация черепа для эвакуации субдуральной эмпиемы. Культуральное исследование было предпринято с эвакуацией жидкости и показало массивное присутствие Bacteroides и несколько колоний альфа-гемолитических Streptococci , чувствительных к меропенему, добавленному к терапии.
Через два дня после краниотомии открытым доступом выполнена левосторонняя антростомия верхней челюсти и туалет лобной и верхнечелюстной пазух.
Его лихорадка постепенно снижалась в течение следующих 3 дней, пока температура его тела не нормализовалась. Его когнитивное состояние медленно улучшалось, и он был экстубирован на 10-й день госпитализации. Парентеральная терапия и питание продолжались еще 12 дней. Гемипарез постепенно регрессировал в течение 5 дней. Он был выписан через 32 дня после госпитализации с нормальной активностью и походкой и остаточной дизартрией; Назначена противоэпилептическая терапия леветирацетамом по 1000 мг в сутки. Последний клинический контроль через 3 мес показал регресс дизартрии; риноскопия показала хорошее заживление антростомы с нормальным дренированием верхнечелюстной пазухи, ротовой свищ казался закрытым.
Обсуждение
Различные этиологии описаны в литературе как primum movens субдуральной эмпиемы, включая параназальный синусит (таблица 1) [1–7, 9–22].
Таблица 1
Систематический обзор литературы по внутричерепным осложнениям параназального синусита
Полноразмерный стол
Впервые представляем описанный в литературе необычный случай париетальной субдуральной эмпиемы вторичного острого одонтогенного синусита, возникшего в результате удаления зуба (табл. 2) [2, 3, 7, 11, 18 , 20, 23]. Согласно Клэйману et al ., одонтогенный синусит составляет примерно 10% случаев всех гайморитов [2]. Считается, что микробиология риносинусита и одонтогенного гайморита различна; на самом деле общепризнано, что Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis обычно связаны с синуситом верхних дыхательных путей, тогда как типичная одонтогенная инфекция представляет собой смешанную аэробно-анаэробную инфекцию с преобладанием анаэробных видов. Streptococci , Bacteroides , Proteus и кишечные палочки) [24]. Данные литературы подтверждают, что более 70% внутричерепных осложнений риносинуситов вызываются видами Streptococci , от 15 до 20% — Staphylococcus aureus и 7% — видами Haemophilus [20].
Данные литературы подтверждают, что более 70% внутричерепных осложнений риносинуситов вызываются видами Streptococci , от 15 до 20% — Staphylococcus aureus и 7% — видами Haemophilus [20].
Таблица 2
Внутричерепное осложнение одонтогенного синусита
Полноразмерный стол
Как показало наше культуральное исследование, присутствие Bacteroides в субдуральной эмпиеме указывало на связь между этим осложнением и недавним удалением зуба.
Корни премоляров и моляров верхней челюсти расположены ниже дна пазухи; в частности, корни вторых моляров ближе всего к полу (среднее расстояние 1,97 мм) [25]. Эти короткие расстояния объясняют, как ороантральный свищ может быть причиной развития гайморита, который обычно характеризуется хроническим течением. Наш случай примечателен по многим причинам. Он не сообщил о хроническом синусите в анамнезе при первичном осмотре, и, кроме того, не было никаких клинических или рентгенологических признаков верхнечелюстного синусита на контралатеральной пазухе.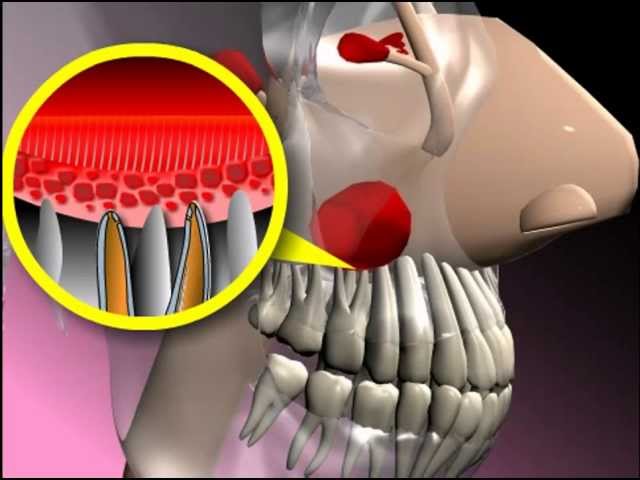 Временной интервал между острым синуситом (гнойная ринорея и заложенность носа) и симптомами внутричерепных заболеваний, такими как головная боль, нарушение психического статуса и вялость, составил 2 дня. Это привело нас к мысли, что синусит был острого типа и был инициирован ятрогенным открытием ороантрального свища (рис. 2).
Временной интервал между острым синуситом (гнойная ринорея и заложенность носа) и симптомами внутричерепных заболеваний, такими как головная боль, нарушение психического статуса и вялость, составил 2 дня. Это привело нас к мысли, что синусит был острого типа и был инициирован ятрогенным открытием ороантрального свища (рис. 2).
Предрасположенность молодых мужчин к развитию эмпиемы объясняется высокой васкуляризацией диплоической системы в этой возрастной группе [2]. Более того, у нашего больного отсутствие селезенки, вероятно, явилось кофактором быстрого развития внутричерепного осложнения. Наконец, наличие содержимого воздуха в субдуральном пространстве вызывает подозрение в отношении одонтогенной анаэробной микрофлоры, которая была обнаружена при культуральном исследовании после эвакуации эмпиемы и представляет собой крайне редкое сообщение.
Рентгенологическое обследование следует проводить всем пациентам с подозрением на субдуральную эмпиему. Хотя магнитно-резонансная томография (МРТ) более чувствительна при выявлении паренхиматозных аномалий, таких как абсцесс [13], КТ черепа часто является первой нейровизуализацией, проводимой в экстренной ситуации, и золотым стандартом для визуализации придаточных пазух носа и связанных с ними костных аномалий. В ранних случаях субдуральной эмпиемы КТ может не показать скопления жидкости [26–28], поэтому следует рассмотреть возможность повторной КТ или МРТ в зависимости от клинического сценария. Как показано в нашем случае, КТ показала эмпиему в виде тонкого гиподенсивного субдурального поражения с линейным усилением медиальной поверхности (рис. 3а и б). Граница серого и белого вещества смещена внутрь. Масс-эффект обычно вызывается отеком и ишемией, а не масс-эффектом абсцесса. Отек может вызвать сглаживание базилярных цистерн и уплощение кортикальных борозд [27]. Синусы могут казаться затемненными, в некоторых случаях могут наблюдаться уровни воздушной жидкости и костная эрозия [27], но клинические сообщения об уровнях воздуха в субдуральном пространстве крайне редки [13].
В ранних случаях субдуральной эмпиемы КТ может не показать скопления жидкости [26–28], поэтому следует рассмотреть возможность повторной КТ или МРТ в зависимости от клинического сценария. Как показано в нашем случае, КТ показала эмпиему в виде тонкого гиподенсивного субдурального поражения с линейным усилением медиальной поверхности (рис. 3а и б). Граница серого и белого вещества смещена внутрь. Масс-эффект обычно вызывается отеком и ишемией, а не масс-эффектом абсцесса. Отек может вызвать сглаживание базилярных цистерн и уплощение кортикальных борозд [27]. Синусы могут казаться затемненными, в некоторых случаях могут наблюдаться уровни воздушной жидкости и костная эрозия [27], но клинические сообщения об уровнях воздуха в субдуральном пространстве крайне редки [13].
Согласно диагнозу нашего нейрохирурга, ему не проводили люмбальную пункцию, поскольку она опасна и противопоказана больным с субдуральной эмпиемой, особенно при наличии масс-эффекта на КТ [28]. На самом деле результаты не являются специфическими, а неврологическое ухудшение и транстенториальное вклинение после люмбальной пункции хорошо описаны и привели к смерти [1, 26, 28].
Различные терапевтические меры включают внутривенное введение антибиотиков, краниотомию, дренирование внутричерепного абсцесса и эндоскопическое и/или наружное дренирование пораженных пазух. После постановки диагноза пациент должен пройти комбинированную высокодозную противомикробную терапию, которая должна быть направлена против наиболее распространенных микроорганизмов и должна включать широкий спектр действия против аэробных и анаэробных кокков и бацилл. Рекомендуемая эмпирическая терапия — цефалоспорины третьего поколения плюс метронидазол, которые обеспечивают широкий охват и хорошее проникновение в спинномозговую жидкость и абсцесс [20]. В нашем случае, по словам нашего нейрохирурга, ему давали ванкомицин и метронидазол, а после результатов культурального исследования схема антибиотикотерапии была изменена с добавлением меропенема, который является золотым стандартом терапии в случаях Бактероиды [24]. Однако общепризнано, что агрессивная антибактериальная терапия не является альтернативой хирургическому дренированию, которое рекомендуется без промедления. Целями хирургического вмешательства являются как декомпрессия головного мозга, так и полная эвакуация гноя посредством трепанации черепа [29], и необходимо провести окончательное лечение инфицированных пазух. Выбор хирургического доступа зависит от пораженной пазухи и может включать промывание верхней челюсти, наружную фронтоэтмоидэктомию, клиновидную пазуху, промывание антрального отдела и фронтальную трепанацию. С появлением эндоскопии при лечении синусита внешний доступ стал использоваться реже [23]; по данным ряда авторов [3, 24, 25, 30, 31], мы приняли наружный доступ для полного выскабливания верхнечелюстной пазухи.
Целями хирургического вмешательства являются как декомпрессия головного мозга, так и полная эвакуация гноя посредством трепанации черепа [29], и необходимо провести окончательное лечение инфицированных пазух. Выбор хирургического доступа зависит от пораженной пазухи и может включать промывание верхней челюсти, наружную фронтоэтмоидэктомию, клиновидную пазуху, промывание антрального отдела и фронтальную трепанацию. С появлением эндоскопии при лечении синусита внешний доступ стал использоваться реже [23]; по данным ряда авторов [3, 24, 25, 30, 31], мы приняли наружный доступ для полного выскабливания верхнечелюстной пазухи.
Выводы
Частота внутричерепных осложнений синусита снизилась, но субдуральные эмпиемы остаются редким, но важным клиническим состоянием с различной частотой заболеваемости и смертности. Возникновение такого заболевания возможно даже при сложном удалении зуба, обычно поддающемся стандартным медикаментозным и хирургическим методам лечения. Проницательный клиницист должен учитывать такие осложнения у любого пациента с лихорадкой, головной болью и неврологическим дефицитом.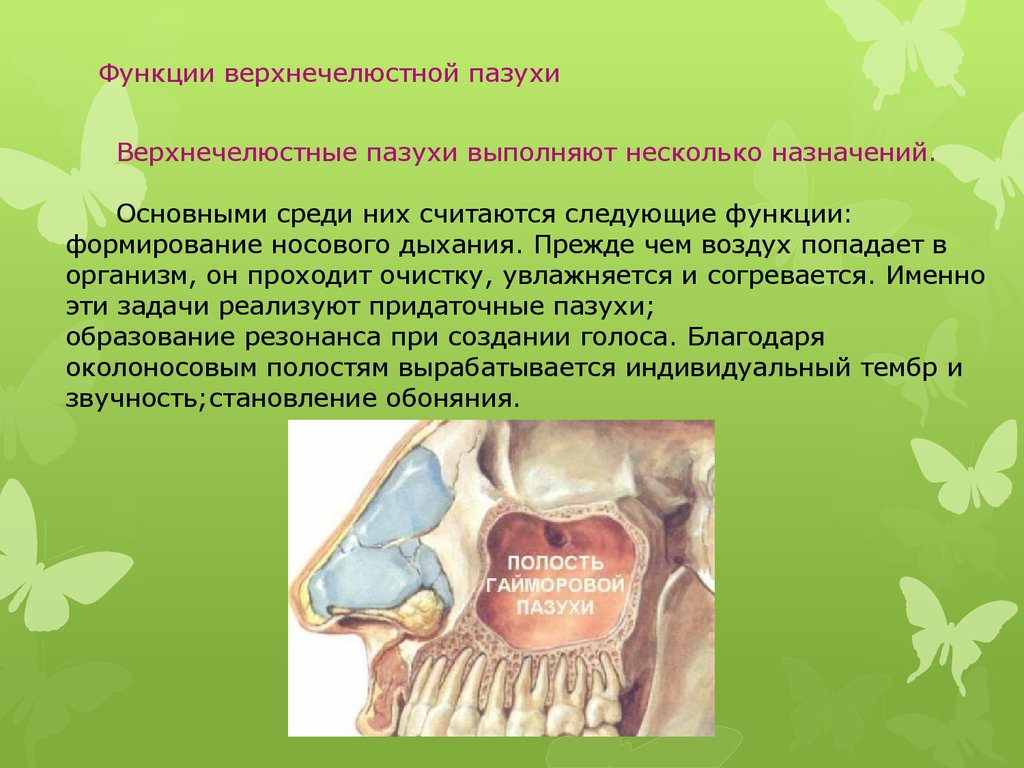 Необходим мультидисциплинарный подход с участием отоларинголога, нейрохирурга, клинического микробиолога и нейрорадиолога. Эффективное лечение требует быстрой диагностики, хирургического вмешательства в большинстве случаев и соответствующей антибактериальной терапии.
Необходим мультидисциплинарный подход с участием отоларинголога, нейрохирурга, клинического микробиолога и нейрорадиолога. Эффективное лечение требует быстрой диагностики, хирургического вмешательства в большинстве случаев и соответствующей антибактериальной терапии.
Согласие
От пациента было получено письменное информированное согласие на публикацию данного отчета о клиническом случае и прилагаемых изображений. Копия письменного согласия доступна для ознакомления главному редактору этого журнала.
Сокращения
- CT:
Компьютерная томография
- МРТ:
Магнитно-резонансная томография.
Ссылки
Джонс Н.С., Уокер Дж.Л., Басси С., Джонс Т., Пунт Дж.: Внутричерепные осложнения риносинусита: можно ли их предотвратить?.
 Ларингоскоп. 2002, 112: 59-63.
Ларингоскоп. 2002, 112: 59-63.Артикул
КАС
пабмедGoogle ученый
Clayman GL, Adams GL, Paugh DR, Koopmann CFJ: Внутричерепные осложнения параназального синусита: комбинированный институциональный обзор. Ларингоскоп. 1991, 101: 234-239.
Артикул
КАС
пабмедGoogle ученый
Maniglia AJ, Goodwin WJ, Arnold JE, Ganz E: Внутричерепные абсцессы, вторичные по отношению к инфекциям носа, пазух и орбиты у взрослых и детей. Arch Otolaryngol Head Neck Surg. 1989, 115: 424-429.
Google ученый
Gallagher RM, Gross CW, Phillips CD: Гнойные внутричерепные осложнения синусита. Ларингоскоп. 1998, 108: 1635-1642.
Артикул
КАС
пабмедGoogle ученый
Moonis G, Granados A, Simon SL: Эпидуральная гематома как осложнение клиновидного синусита и эпидурального абсцесса.
 Отчет о клиническом случае и обзор литературы. Клин Имиджинг. 2002, 26: 382-385.
Отчет о клиническом случае и обзор литературы. Клин Имиджинг. 2002, 26: 382-385.Артикул
пабмедGoogle ученый
Юнис Р.Т., Лазар Р.Х., Ананд В.К.: Внутричерепные осложнения синусита: 15-летний обзор 39случаи. Ухо, горло, нос, J. 2002, 81: 636-638.
ПабМед
Google ученый
Giannoni CM, Stewart MG, Alford EL: Внутричерепные осложнения синусита. Ларингоскоп. 1997, 107: 863-867.
Артикул
КАС
пабмедGoogle ученый
Bentivegna D, Salvago P, Agrifoglio M, Ballacchino A, Ferrara S, Mucia M, Sireci F, Martines F: Связь между инфекцией верхних дыхательных путей и средним отитом: свидетельство «концепции объединенных дыхательных путей». Акта Медика Медитерранеа. 2012, 28: 287-290.
Google ученый
«>Verbon A, Husni RN, Gordon SM, Lavertu P, Keys TF: пухлая опухоль Потта, вызванная Haemophilus influenzae : история болезни и обзор. Клин Инфекция Дис. 1996, 23: 1305-1307.
Артикул
КАС
пабмедGoogle ученый
Чанди Б., Тодд Дж., Стакер Ф.Дж., Натан К.А.: опухшая опухоль Потта и эпидуральный абсцесс, возникшие в результате стоматологического сепсиса: отчет о клиническом случае. Ларингоскоп. 2001, 111: 1732-1734.
Артикул
КАС
пабмедGoogle ученый
Dispenza C, Saraniti C, Ferrara S, Martines F, Caramanna C, Salzano FA: Остеома лобной пазухи и абсцесс век: история болезни.
 Рев Ларингол ОтолРинол (Борд). 2005, 126 (1): 49-51.
Рев Ларингол ОтолРинол (Борд). 2005, 126 (1): 49-51.КАС
Google ученый
Юнис Р.Т., Ананд В., Дэвидсон Б.: Роль компьютерной томографии и магнитно-резонансной томографии у пациентов с синуситом с осложнениями. Ларингоскоп. 2002, 112: 224-229.
Артикул
пабмедGoogle ученый
Долан Р.В., Чоудхури К.: Диагностика и лечение внутричерепных осложнений инфекции околоносовых пазух. J Oral Maxillofac Surg. 1995, 53: 1080-1087.
Артикул
КАС
пабмедGoogle ученый
Nathoo N, Nadvi SS, van Dellen JR: инфратенториальная эмпиема: анализ 22 случаев. Нейрохирургия. 1997, 41: 1263-1269.
Артикул
КАС
пабмедGoogle ученый
Акимура Т., Идегучи М.
 , Каваками Н., Ито Х. Абсцесс головного мозга со смертельным внутрижелудочковым разрывом, вызванный бессимптомным параназальным синуситом. Eur Arch Оториноларингол. 1998, 255: 382-383.
, Каваками Н., Ито Х. Абсцесс головного мозга со смертельным внутрижелудочковым разрывом, вызванный бессимптомным параназальным синуситом. Eur Arch Оториноларингол. 1998, 255: 382-383.Артикул
КАС
пабмедGoogle ученый
Sahjpaul RL, Lee DH: Инфратенториальная субдуральная эмпиема, абсцесс гипофиза и септический тромбофлебит кавернозного синуса, вторичный по отношению к параназальному синуситу: клинический случай. Нейрохирургия. 1999, 44: 864-867.
Артикул
КАС
пабмедGoogle ученый
Lu CH, Chang WN, Lin YC, Tsai NW, Liliang PC, Su TM, Rau CS, Tsai YD, Liang CL, Chang CJ, Lee PY, Chang HW, Wu JJ: Бактериальный абсцесс головного мозга: микробиологические особенности, эпидемиологические тенденции и терапевтические результаты. QJM. 2002, 95 (8): 501-9.
Артикул
пабмедGoogle ученый
«>Roche M, Humphreys H, Smyth E, Phillips J, Cunney R, McNamara E, O’Brien D, McArdle O: Двенадцатилетний обзор бактериальных абсцессов центральной нервной системы; проявления и этиологии. Клин Микробиол Инфект. 2003, 9(8): 803-9.
Артикул
КАС
пабмедGoogle ученый
Fountas KN, Duwayri Y, Kapsalaki E, Dimopoulos VG, Johnston KW, Peppard SB, Robinson JS: Эпидуральный внутричерепной абсцесс как осложнение лобного синусита: клинический случай и обзор литературы. South Med J. 2004, 97 (3): 279-82.
Артикул
пабмедGoogle ученый
Martines F, Martinciglio G, Martines E, Bentivegna D: Роль атопии в среднем отите с выпотом у детей младшего школьного возраста: аудиологическое исследование.
 Eur Arch Оториноларингол. 2010, 267: 1673-1678.
Eur Arch Оториноларингол. 2010, 267: 1673-1678.Артикул
КАС
пабмедGoogle ученый
CRT Gois, Pereira CU, D’Avila JS, Melo VA: Внутричерепные осложнения риносинусита. Arq Int Оторриноларингол. 2005, 9: 264-269.
Google ученый
Ручей I: Синусит одонтогенного происхождения. Отоларингол Head Neck Surg. 2006, 135: 349-355.
Артикул
пабмедGoogle ученый
Eberhardt JA, Torabinejad M, Christiansen EL: Компьютерно-томографическое исследование расстояний между дном верхнечелюстной пазухи и верхушками задних зубов верхней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1992, 73: 345-346.
Артикул
КАСGoogle ученый
Вейсберг Л.: Субдуральная эмпиема.
 Клинические и компьютерно-томографические корреляции. Арх Нейрол. 1986, 43: 497-500.
Клинические и компьютерно-томографические корреляции. Арх Нейрол. 1986, 43: 497-500.Артикул
КАС
пабмедGoogle ученый
Вонг А.М., Циммерман Р.А., Саймон Э.М., Поллок А.Н., Биланюк Л.Т.: Диффузионно-взвешенная МРТ субдуральной эмпиемы у детей. AJNR Am J Нейрорадиол. 2004, 25 (6): 1016-1021.
ПабМед
Google ученый
Kaufman DM, Miller MH, Steigbigel NH: Субдуральная эмпиема: анализ 17 недавних случаев и обзор литературы. Лекарственное средство. 1975, 54: 485-498.
Артикул
КАС
пабмедGoogle ученый
Санду Н., Садр-Эшкевари П., Шаллер Б.Дж., Группа исследования тригемино-сердечных рефлексов (TCREG): Полезность отчетов о клинических случаях для улучшения медицинских знаний о тригемино-сердечных рефлексах в хирургии основания черепа.
 J Med Case Rep. 2011, 5: 149-doi:10.1186/1752-1947-5-149
J Med Case Rep. 2011, 5: 149-doi:10.1186/1752-1947-5-149Статья
пабмед
ПабМед ЦентральныйGoogle ученый
Али А., Куриен М., Мэтьюз С.С., Мэтью Дж. Осложнения острого инфекционного риносинусита: опыт развивающейся страны. Singapore Med J. 2005, 46 (10): 540-4.
КАС
пабмедGoogle ученый
Betz CS, Issing W, Matschke J, Kremer A, Uhl E, Leunig A: Осложнения острого лобного синусита: ретроспективное исследование. Eur Arch Оториноларингол. 2008, 265 (1): 63-72.
Артикул
пабмедGoogle ученый
Ланг Э.Э., Карран А.Дж., Патил Н., Уолш Р.М., Ролук Д., Уолш М.А.: Внутричерепные осложнения острого лобного синусита. Clin Otolaryngol Allied Sci. 2001, 26: 452-457.
Артикул
КАС
пабмед
Google ученый
Унлу Х.Х., Аслан А., Гоктан С., Эгрилмез М.: Внутричерепное осложнение острого изолированного клиновидного синусита. Гортань Аурис Насус. 2002, 29: 69-71.
Артикул
пабмед
Google ученый
Скачать ссылки
Благодарности
Это исследование не получило финансирования.
Author information
Authors and Affiliations
Audiology Section, Department of Biopathology and Medical and Forenses Biotechnologies (DiBIMEF), University of Palermo, Palermo, Italy
Francesco Martines & Marianna Mucia
Otorhinolaryngology Section, Department экспериментальной биомедицины и клинической неврологии (BioNeC), Университет Палермо, Палермо, Италия
Pietro Salvago, Sergio Ferrara & Federico Sireci
Radiology Section, Department of Biopathology and Medical and Forenses Biotechnologies (DiBIMEF), University of Palermo, Palermo, Italy
Angelo Gambino
Authors
- Francesco Martines
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar - Pietro Salvago
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar - Sergio Ferrara
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar - Marianna Mucia
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Angelo Gambino
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Академия - Federico Sireci
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar
Автор, ответственный за корреспонденцию
Федерико Сиречи.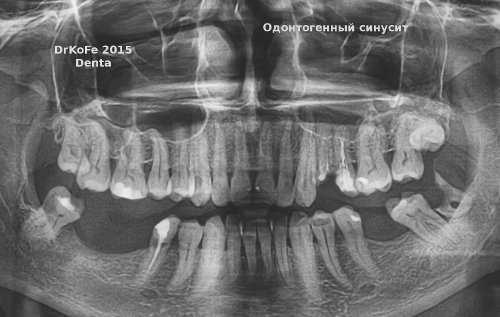
Дополнительная информация
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов при подготовке данной статьи.
Вклад авторов
FM внес основной вклад в написание рукописи; PS, сбор данных, подготовка рукописи; SF, сбор данных; ММ, подготовка рукописи, анализ; АГ, анализ и сбор данных; FS, подготовка рукописи и анализ. Все авторы прочитали и одобрили окончательный вариант рукописи.
Оригинальные файлы изображений, представленные авторами
Ниже приведены ссылки на оригинальные файлы изображений, представленные авторами.
Оригинальный файл авторов для рисунка 1
Оригинальный файл авторов для рисунка 2
Оригинальный файл авторов для рисунка 3
. файл для рисунка 5
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете автора(ов) оригинала и источник, предоставить ссылку на лицензию Creative Commons и указать, были ли внесены изменения.
Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя.
Чтобы просмотреть копию этой лицензии, посетите https://creativecommons.org/licenses/by/4.0/.
Отказ от права собственности на общественное достояние Creative Commons (https://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной строке данных.
Перепечатки и разрешения
Об этой статье
[PDF] Дифференциальная диагностика неодонтогенного синусита
- DOI:10.14436/2178-3713.4.2.069-073.
 OAR
OAR - Идентификатор корпуса: 55749908
@inproceedings{Ponce2014DifferentialDO,
title={Дифференциальный диагноз неодонтогенного синусита},
автор = {Хос {\ 'e} Бургос Понсе и Бруно Мартини Гимар эс и Лидиан Де Кастро Пинто и Селсо Кендзи Нишияма и Ана Люсия Помпа Фрага де Алмейда} ,
год = {2014}
} - J.B.Ponce, B.Guimarães, A.L.P.F.Almeida
- Опубликовано в 2014 г.
- Medicine
Тесная взаимосвязь между корнями зубов верхней челюсти и пневматическими полостями создает трудности в клинической диагностике патологий. В данной статье приводится дифференциальная диагностика неодонтогенного гайморита в области моляров с интимной связью со слизистой оболочкой верхнечелюстной пазухи. Диагноз был поставлен с помощью конусно-лучевой компьютерной томографии. Правильное использование радиологической оценки, связанной с клиническими данными, имеет решающее значение для…
Просмотр через издателя
dentalpresspub. com
com
ПОКАЗАНЫ 1-10 ИЗ 10 ЛИТЕРАТУРЫ
Верхнечелюстной синусит одонтогенного происхождения: диагностика с помощью конусно-лучевой объемной компьютерной томографии.
- U. Nair, M. Nair
Медицина
Оральная хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия .
- N. obayashi, Y. Ariji, E. Ariji
Медицина
Операция полости рта, пероральная медицина, патология перорального участка, полость рта и эндодонтику
- 2004
Неудовлетворительный. Оборотный odontogenicogenciallysary maxarysary maxarysary maxarysary maxarysary maxarysary maxarysary andcograined odontogenicalysary adontogencylysary adontogencylysary and. Неудачная хирургия придаточных пазух носа
Характеризуются клинические и рентгенологические данные у пациентов, которым не удается добиться улучшения с помощью ESS из-за неустановленной стоматологической этиологии, обнаруживая, что стоматологи не могут надежно распознать периапикальные абсцессы с помощью рентгенографии зубов и осмотра.

Конусно-лучевая компьютерная томография при гайморите.
- M. Maillet, W. Bowles, S.L. McClanahan, M. John, Mansur Ahmad
Медицина
Journal of endodontics
- 2011
Новые измерения в лучевой компьютерной томографии
Проведен обзор современной литературы о применении и ограничениях КЛКТ в лечении эндодонтических проблем для оценки истинного размера, распространенности, характера и положения периапикальных и резорбтивных поражений.
Ограниченная конусно-лучевая КТ и внутриротовая рентгенография для диагностики периапикальной патологии.
- S. Lofthag-Hansen, S. Huumonen, K. Gröndahl, H. Gröndahl
Medicine
Oral surgery, oral medicine, oral pathology, oral radiology, and endodontics
- 2007
A computed tomographic исследование расстояний между дном верхнечелюстной пазухи и верхушками жевательных зубов верхней челюсти.

- Дж. Эберхардт, М. Торабинежад, Э. Кристиансен
Медицина
Стоматологическая хирургия, стоматологическая медицина и оральная патология
- 1992
Эндодонтическое применение конусно-лучевой объемной томографии.
- Taylor P. Cotton, Todd M Geisler, David T. Holden, S. Schwartz, W. Schindler
Медицина
Журнал эндодонтии
- 2007
фильтрации по сравнению с внутриротовой фотостимулируемой люминофорной рентгенографией при обнаружении поперечных переломов корня в модели in vitro.
- A. Wenzel, F. Haiter-Neto, M. Frydenberg, L. Kirkevang
Медицина
Оральная хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия
- 2009 04 Voflunelx
- 04 Размер в диагностической способности конусно-лучевой томографии для оценки имитации внешней резорбции корней abriela
- S. Liedke, H.D. Silveira, eraldo Luis Dias da Silveira, V.

- 04 Размер в диагностической способности конусно-лучевой томографии для оценки имитации внешней резорбции корней abriela

 Сами выделения могут быть различной интенсивности;
Сами выделения могут быть различной интенсивности; Как только процедура будет завершена, устанавливается дренаж;
Как только процедура будет завершена, устанавливается дренаж;

 Ларингоскоп. 2002, 112: 59-63.
Ларингоскоп. 2002, 112: 59-63. Отчет о клиническом случае и обзор литературы. Клин Имиджинг. 2002, 26: 382-385.
Отчет о клиническом случае и обзор литературы. Клин Имиджинг. 2002, 26: 382-385. Рев Ларингол ОтолРинол (Борд). 2005, 126 (1): 49-51.
Рев Ларингол ОтолРинол (Борд). 2005, 126 (1): 49-51. , Каваками Н., Ито Х. Абсцесс головного мозга со смертельным внутрижелудочковым разрывом, вызванный бессимптомным параназальным синуситом. Eur Arch Оториноларингол. 1998, 255: 382-383.
, Каваками Н., Ито Х. Абсцесс головного мозга со смертельным внутрижелудочковым разрывом, вызванный бессимптомным параназальным синуситом. Eur Arch Оториноларингол. 1998, 255: 382-383.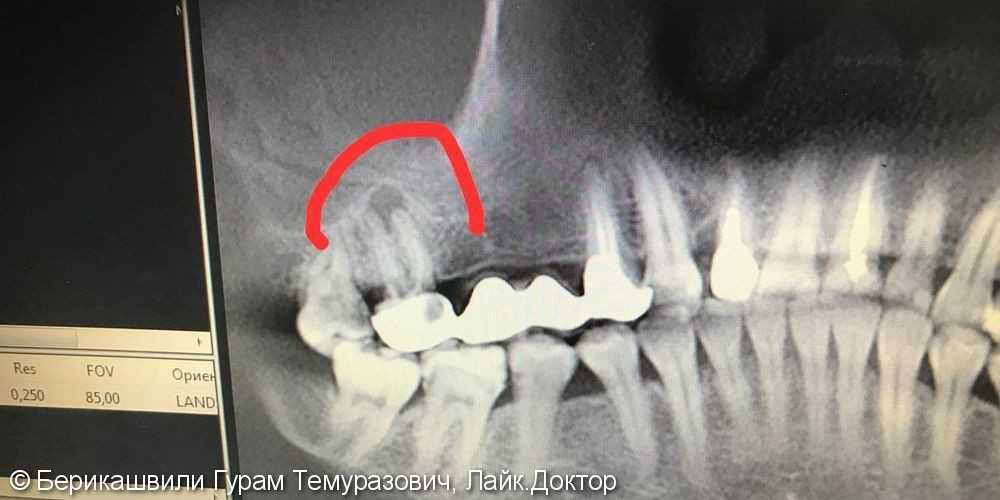 Eur Arch Оториноларингол. 2010, 267: 1673-1678.
Eur Arch Оториноларингол. 2010, 267: 1673-1678. Клинические и компьютерно-томографические корреляции. Арх Нейрол. 1986, 43: 497-500.
Клинические и компьютерно-томографические корреляции. Арх Нейрол. 1986, 43: 497-500. J Med Case Rep. 2011, 5: 149-doi:10.1186/1752-1947-5-149
J Med Case Rep. 2011, 5: 149-doi:10.1186/1752-1947-5-149 OAR
OAR