Содержание
Стационарные операции — Лапароскопия, кистэктомия (киста яичника, параовариальная киста) рядом с домом
Лапароскопия Кистэктомия.
Новообразование яичника(киста)- это образование с тонкими стенками, заполненное жидкостью или полужидким содержимым, располагается в толще яичника или на его поверхности.
Среди прочих гинекологических заболеваний кисты яичников занимают по распространенности от 8 до 20%К факторам, увеличивающим риск возникновения и развития кисты яичника, относят раннее начало менструаций, бесплодие, снижение функции щитовидной железы, прием некоторых фармацевтических препаратов.
Кисты яичников могут иметь разное строение и происхождение, соответственно для каждой из них есть свои методы лечения, от гормональной и противовоспалительной терапии до оперативного вмешательства.
Виды кист яичников:
- Фолликулярная;
- Киста желтого тела
- Серозная
- Эндометриоидная («шоколадная»)
- Дермоидная (тератома)
- Синдром поликистозных яичников.

Клиническая картина при данной патологии зависит от этиологии кисты.К основным симптомам при данном диагнозе можно отнести следующее: тянущие, режущие боли в низу живота, боль в животе при половом акте, боль, отдающая в задний проход, нарушение менструального цикла.При осложнениях: разрыв кисты, перекрут кисты, появляются такие симптомы, как слабость, головокружение, обморочное состояние, рвота. При появлении данных симптомов требуется госпитализация в гинекологическое отделение в неотложном порядке.
Для диагностики кист яичников применяют УЗИ, МРТ малого таза, лапароскопию, исследование гормонального баланса крови, пункция полости малого таза. Также проводится анализ крови на присутствие онкомаркеров.
В НМЦ Парацельс за один день можно провести полную диагностику для выявления кист яичников, определения причины их появления и получить консультацию гинеколога-эндокринолога, гинеколога-хирурга для выбора метода лечения.
В НМЦ Парацельс проводится оперативное лечение кист яичников любых размеров и этиологии( кроме злокачественных новообразований). Оперативное вмешательство при данной патологии проводится путем лапароскопии, лапаротомии.Выбор доступа и объема оперативного вмешательства определяется на консультации гинеколога-хирурга.
Оперативное вмешательство при данной патологии проводится путем лапароскопии, лапаротомии.Выбор доступа и объема оперативного вмешательства определяется на консультации гинеколога-хирурга.
Лапароскопия — современный метод хирургии, при котором операции на внутренних половых органах проводят через небольшие (обычно 0,5—1,5 см) отверстия на передней брюшной стенке
Лапароскопический доступ- это наиболее щадящий метод оперативного вмешательства, приводящий к быстрой реабилитации пациенток, минимизирующий вероятность возникновения послеоперационных спаек. Операция на органах малого таза осуществляется из нескольких небольших разрезов, куда вводятся специальные инструменты. Предварительно брюшная полость наполняется стерильным газом, который позволяет отодвинуть внутренние органы друг от друга. Обзор осуществляется с помощью видеокамеры, которая также вводится в брюшную полость.
С помощью введенных инструментов хирург проводит удаление кисты яичника, параовариальной кисты. Удаляется только стенка кисты, с максимальным сохранением здоровых тканей.
Удаляется только стенка кисты, с максимальным сохранением здоровых тканей.
В Нашем МЦ Парацельс во время лапароскопических операций используется оборудование фирмы Karl Storz (производитель №1 в мире лапароскопии), электрокоагуляция проводится биполярным электродом, что исключает электротравму пациентки во время операции, минимизирую термическую травму внутренних половых органов, что очень важно для сохранения репродуктивного резерва яичников.После осмотра и очищения(санации) брюшной полости, контроля отсутствия кровотечения, инструменты удаляются. Выводится газ и брюшной полости. На сегодняшний день существует ряд специальных гелей, который хирург вводит в брюшную полость для профилактики спайкообразования
Показания:
- Наличие доброкачественного новообразования яичников или широкой связки(параовариальная киста), диаметром более 30мм, неподдающиеся консервативному лечению.
- Наличие доброкачественного новообразования яичников в постменопаузе.

- Наличие доброкачественного новообразования яичников у пациенток, требующих назначение гормональных препаратов для лечения рака молочной железы.
Обследование на оперативное вмешательство и срокидействия результатов обследования:Весь объем предоперационного обследования Вы можете пройти в Нашем МЦ Парацель за один день!
- кольпоскопия-12мес
- УЗИ органов малого таза
- УЗИ вен нижних конечностей — 3мес
- Мазок на флору -10дн
- онкоцитология с шейки матки – 6месСА крови(онкомаркер)-3мес
- Общий анализ мочи-10 дн, Общий анализ крови и ретикулоциты -10 дн,
- Электрокардиограмма с расшифровкой -14дн,
- Кровь на ВИЧ, Гепатит В, Гепатит С, Сифилис 3мес.
- Биохимический анализ крови: общий, прямой, непрямой Билир., Общий Белок, альбумин,
- мочевина, глюкоза, креатинин, мочевая кислота, АСТ,АЛТ, ЩФ, натрий и калий крови,холестерин -10дн
- Коагулограмма — 10дн
- Группа Крови и резус фактор
- Флюрография — 6мес.

- Маммография -24мес (после 36 лет до 50лет),12мес (после 50 лет) УЗИ молочных желез (до 36 лет) -12мес
- Консультация Терапевта, анестезиолога и других специалистов по показаниям.По показаниям могут быть добавлены другие обследования.Обезболивание: Данные операции проводятся под эндотрахеальным наркозом. При этом методе обезболивания пациентка полностью расслаблена, во время проведения операции спит.Болевые ощущения после пробуждения минимизируются путем введения специальных препаратов.Противопоказания:
Плановое вмешательство не проводят при клинически значимых нарушениях свертываемости крови, острых инфекциях, декомпенсированных соматических заболеваниях (гипертонии, нестабильной стенокардии, тяжело протекающем сахарном диабете, выраженной анемии). После проведения оперативного лечения в Нашем МЦ Парацельс с 1х послеоперационных суток пациентки начинают физиолечение, что благоприятно сказывается на послеоперационном течении и профилактирует образование спаек.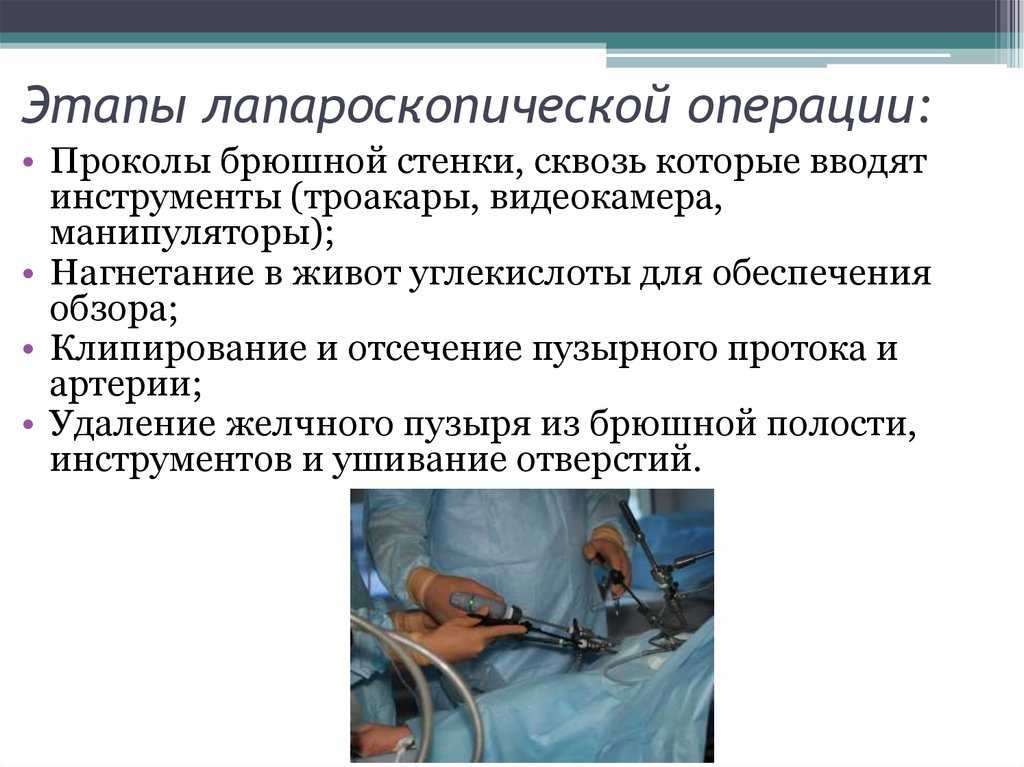 Нахождение в стационаре после кистэктомии 2-3 дня.
Нахождение в стационаре после кистэктомии 2-3 дня.
Лапароскопическое удаление кисты яичника: подготовка, как проходит, стоимость
Главная
Статьи
Лапароскопия кисты яичника
22 августа 2018
Сравнительно с недавнего времени у традиционных хирургических операций появилась альтернатива — лапароскопия. Лапароскопические методы применяются практически в каждой отрасли медицины — общей хирургии, гинекологии, урологии, — и по праву считаются «золотым стандартом».
В сравнение с традиционным оперативным вмешательством, лапароскопическая операция имеет огромное количество преимуществ, как, например: малоинвазивность, безопасность, эффективность, низкий риск развития осложнений, быстрый восстановительный период.
Особенно востребована лапароскопия в гинекологии. Лапароскопия маточных труб, лапароскопическое удаление кисты яичника, миомы матки, лапароскопическая гистерэктомия, лапароскопическое лечение бесплодия, эндометриоза — это далеко не весь список процедур, которые проводятся при помощи лапароскопа. Особенно популярна среди женщин лапароскопия кисты яичника, так как, согласно статистике, эта патология встречается примерно у 30-50% женщин.
Особенно популярна среди женщин лапароскопия кисты яичника, так как, согласно статистике, эта патология встречается примерно у 30-50% женщин.
Далее в статье расскажем более детально, как проводится и когда показано лапароскопическое удаление кисты яичника, в чем особенности предоперационной подготовки и восстановительного периода, а также сколько стоит лапароскопия кисты яичника.
Когда необходимо удаление кисты яичника с помощью лапароскопии
- Удаление кисты яичника (лапароскопия) целесообразно в следующих случаях:
- Наличие у женщины дермоидной, эндометриоидной, или параовариальной кисты.
- Киста имеет значительные размеры и оказывает давление на соседние органы и ткани, деформирует яичник. Удалить кисту яичника (лапароскопия) возможно только в случае, если ее размеры превышают 2 см.
- Существует вероятность перекрута ножки кисты, или ее разрыва.
- Киста отличается быстрым ростом.
- Существует риск малигнизации новообразования.

Удаление кисты яичника (лапароскопия) может быть рекомендовано и в случае бесплодия, воспаления яичника (аднексита), апоплексии яичника.
Надлежащая подготовка к лапароскопии кисты яичника
Подготовка к лапароскопии кисты яичника не отличается ничем особенным. В первую очередь при подготовке женщина должна сдать необходимые анализы, в отдельности общий анализ крови и мочи, биохимический анализ крови (сахар, белок, мочевина и др.), коагулограмму, анализы на гепатиты, сифилис, ВИЧ-инфекцию. Целесообразно при подготовке к лапароскопии стоит сделать также УЗИ органов малого таза, ЭКГ, обследоваться у гинеколога.
- Подготовка к лапароскопии кисты яичника непосредственно перед операцией включает следующее:
- Отказ от пищи и жидкости по крайней мере за 10 часов до операции.
- Отказ от препаратов, влияющих на свертывание крови, за 2 дня до операции.
- Очистительная клизма накануне вмешательства.

- Гигиенические процедуры также являются частью подготовки.
Некоторые врачи также рекомендуют на время операции одевать компрессионные чулки для предотвращения образования тромбов.
Как проходит операция лапароскопия кисты яичника
Итак, чем особенна лапароскопия кисты яичника, как проходит операция? Операция лапароскопия кисты яичника проводится под общим наркозом в несколько этапов, а именно:
- Антисептическая обработка операционного поля.
- Формирование небольшого прокола в передней брюшной стенке. Через него в брюшную полость нагнетается углекислый газ и вводится лапароскоп — эндоскопический инструмент, имеющий вид трубки и снабжен видеокамерой и источником света.
- Формирование двух небольших проколов в области паха.
- Удаление при помощи дополнительного микроинструментария кисты яичника, а при необходимости — удаление и всего яичника.
- Операция лапароскопия кисты яичника заканчивается накладыванием швов на отверстия.

Длительность вмешательства составляет около 20-40 минут.
Процесс восстановление после лапароскопии кисты яичника
Восстановление после лапароскопии кисты яичника проходит в большинстве случаев быстро и без осложнений. В стационаре женщина после операции находится примерно 5-6 дней. На время восстановительного периода ей назначаются антибиотики с целью избегания инфицирования ран, при необходимости обезболивающие препараты, противовоспалительные средства. Ежедневно проводится антисептическая обработка ран.
Восстановление после лапароскопии кисты яичника может сопровождаться незначительными болевыми ощущениями в области яичника, недомоганием, слабо выраженной ломотой в теле, вздутием живота, или запором. Однако, эти симптомы обычно сохраняются не дольше 2-4 дней.
В восстановительном периоде также может смениться характер менструаций — они становятся обильнее и болезненнее, однако, это касается обычно только первой менструации после лапароскопии.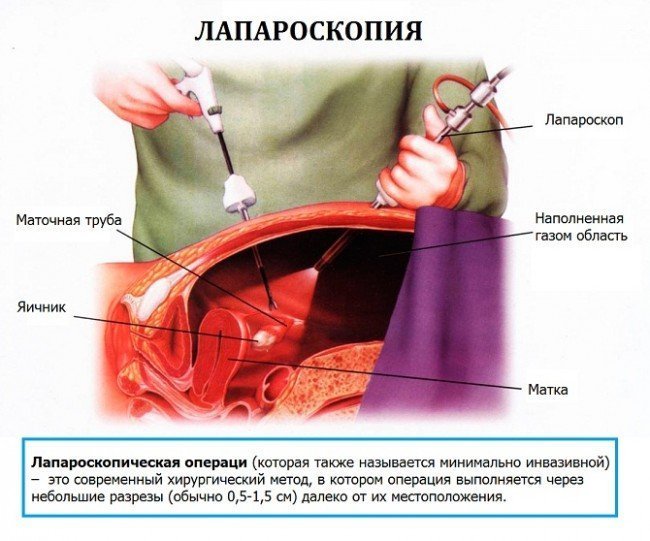
На время восстановления следует избегать чрезмерных физических нагрузок, слишком активного полового акта, занятий спортом, посещения саун, бассейнов, длительного пребывания под прямыми солнечными лучами.
Стоимость лапароскопии кисты яичника
Сколько стоит лапароскопия кисты яичника? Стоимость операции зависит от многих факторов, а именно — от размеров и локализации кисты, от применяемого наркоза, сложности операции, квалификации хирурга, а также непосредственно от клиники. В Киеве стоимость лапароскопии кисты яичника находится в диапазоне от 9000 до 30 000 грн. и даже больше.
В популярной среди пациентов киевской клинике Консилиум Медикал, например, стоимость лапароскопии кисты яичника составляет всего 15-18 000 грн. Эта стоимость предусматривает не только эффективное удаление кисты, но и обеспечение легкого и быстрого периода восстановления, предоставление женщине всех необходимых рекомендаций после операции и консультирование ее после выписки из стационара.
Лапароскопическая цистэктомия яичников: шаг за шагом – журнал O&G
Кисты яичников являются частой причиной обращения в отделения неотложной помощи и гинекологические клиники. До 10% женщин в течение жизни переносят операцию по поводу образования яичников. 1 Большинство доброкачественных цистэктомий яичников можно выполнить лапароскопически. Основные исследования завершены для стратификации риска злокачественных новообразований яичников. Они будут включать трансвагинальное ультразвуковое сканирование и онкомаркеры, такие как Ca125, HE4 и LDH, α-FP и HCG, у женщин в возрасте до 40 лет, чтобы исключить опухоль зародышевых клеток. 2 Также обычно требуются CEA и Ca19.9; однако их клиническая ценность менее ясна. 3 При подозрении на злокачественность следует проконсультироваться с гинекологом-онкологом.
Целью лапароскопической цистэктомии яичников является минимизация кровопотери, эффективное выполнение операции и сохранение ткани яичника. Важно сохранить кисту неповрежденной, чтобы избежать непреднамеренного распространения невыявленной злокачественной опухоли и, в случае дермоидной кисты, чтобы избежать химического перитонита. Эндометриомы являются исключением и могут разрываться.
Важно сохранить кисту неповрежденной, чтобы избежать непреднамеренного распространения невыявленной злокачественной опухоли и, в случае дермоидной кисты, чтобы избежать химического перитонита. Эндометриомы являются исключением и могут разрываться.
Согласие на хирургическое вмешательство
Существует несколько рисков, характерных для выполнения цистэктомии яичников, которые следует обсудить с женщиной до процедуры:
- Риск овариэктомии
- Риск распространения невыявленного злокачественного новообразования
- Риск постоянной боли, если боль является основным симптомом
- Риск рецидива кисты яичника
Процедура
- Пациент находится в положении для литотомии. Обычная подготовка кожи с использованием спиртового хлоргексидина для кожи и водного раствора повидон-йода для влагалища и вульвы.
- Установлен маточный манипулятор.
- Пневмоперитонеум достигается методом доступа, предпочтительным для хирурга.

- С левой стороны пациента вставлен порт диаметром 5 мм. Порт размещают на 1 см латеральнее поверхностного ориентира точки МакБернея – на одной трети расстояния между передней верхней подвздошной остью (ПВО) и пупком. Это делается для того, чтобы избежать нижних надчревных сосудов, идущих вдоль передней брюшной стенки. Расположение портов может варьироваться в зависимости от размера кисты, предыдущих операций и предпочтений хирурга.
Рис. 1. Обследование брюшной полости проводят, начиная с правого и левого верхних квадрантов, исследуя печень и диафрагму.
Рисунки 2 и 3. Осматриваются фаллопиевы трубы и яичники, а также двусторонние яичниковые ямки, дугласово пространство и брюшина мочевого пузыря. Аппендикс также визуализируется, чтобы исключить любую патологию и возможную причину болей в животе. Делаются снимки, документирующие каждую анатомическую область.
- Устанавливаются два дополнительных порта 5 мм – один справа, а другой в высоко надлобковой позиции.

Рисунок 4. При подозрении на злокачественность следует провести промывание брюшины.
Рис. 5. Киста яичника оценивается с помощью монополярных ножниц или крючка при мощности чистого разреза 30–50 Вт. Разрез делается на самой тонкой части кисты. Избегайте делать разрез близко к фаллопиевой трубе или фимбриальному концу. Используются короткие выбросы энергии. Важно случайно не прорезать стенку кисты.
Рис. 6 и 7. Плоскость между капсулой яичника и стенкой кисты разработана с использованием сочетания тупой и острой диссекции.
Рисунок 8. Важно держать инструменты близко друг к другу. Задняя часть ножниц представляет собой полезный инструмент для вскрытия. Направление ножниц от кисты сводит к минимуму риск непреднамеренного разрыва. Медленно обходите всю кисту.
- В частности, при работе с большой и тяжелой кистой (например, дермоидной кистой) удержание тела яичника над кистой позволяет силе тяжести и весу кисты помочь при вскрытии.
- После отделения кисты яичник можно восстановить.
 Предпочтительно использовать шовный материал из монофиламента, такой как Monocryl ® . Важно включить основание яичника для достижения гемостаза. В качестве альтернативы, гемостаз может быть достигнут биполярной энергией или гемостатическими агентами, такими как Surgicel ® . Гемостаз с помощью биполярной энергии, по-видимому, приводит к наибольшему снижению овариального резерва. 4
Предпочтительно использовать шовный материал из монофиламента, такой как Monocryl ® . Важно включить основание яичника для достижения гемостаза. В качестве альтернативы, гемостаз может быть достигнут биполярной энергией или гемостатическими агентами, такими как Surgicel ® . Гемостаз с помощью биполярной энергии, по-видимому, приводит к наибольшему снижению овариального резерва. 4 - Проверить гемостаз. Рассмотрите возможность использования противоспаечных барьеров, хотя данные ограничены. 5 Удалить порты на виду и закрыть кожные раны.
Рис. 9. Наложение швов на яичник имеет дополнительное преимущество, заключающееся в снижении вероятности прилегания яичника к боковой стенке таза.
Рис. 10. Киста удаляется с помощью пакета для образцов. На фото маленький Espinar E-Sac ® . Другие популярные альтернативы включают Endocatch ® .
Отклонения от рутинной практики
- Кисты яичников у беременных: процедура должна выполняться опытным лапароскопическим хирургом.
 Процедуру лучше всего проводить в начале второго триместра; однако время операции также будет зависеть от симптомов.
Процедуру лучше всего проводить в начале второго триместра; однако время операции также будет зависеть от симптомов. - С увеличением возраста и при наличии опасений относительно риска злокачественного новообразования рассмотрите возможность выполнения лапароскопической овариэктомии вместо цистэктомии.
- Чрезвычайно большие кисты яичников: рассмотрите возможность получения пневмоперитонеума в точке Палмера.
Влияние цистэктомии на овариальный резерв
- Овариальная цистэктомия, выполненная по поводу эндометриом, приводит к наибольшему снижению овариального резерва, что измеряется уровнями АМГ в сыворотке. 6
- Чрезмерная диатермия более вредна. 7 8
Pro Tips
- При отделении кисты от яичника держите инструменты близко друг к другу
- Отведите ножницы от кисты
- Включайте основание яичника при наложении швов, чтобы закрыть мертвое пространство и добиться гемостаза
Все изображения предоставлены доктором Майклом Винн-Уильямсом.
Ссылки
- Королевский колледж акушеров и гинекологов. Лечение подозреваемых образований яичников у женщин в пременопаузе. Руководящий принцип Green-top № 62. Лондон: RCOG, 2011.
- Королевский колледж акушеров и гинекологов. Лечение подозреваемых образований яичников у женщин в пременопаузе. Руководство Green-top № 62. Лондон: RCOG, 2011.
- Yeoh M. Исследование и лечение опухоли яичников. Врач Ауст Фам. 2015;44(1-2):48-52.
- Ата Б., Туркгельди Э., Сейхан А. и др. Влияние гемостатического метода на овариальный резерв после лапароскопического иссечения эндометриомы; сравнение швов, гемостатического герметика и биполярной десикации. Систематический обзор и метаанализ. J Миним инвазивный гинекол. 2015;22:363-72.
- Хиндоча А., Бере Л., Диас С. и др. Средства для предотвращения спаек при гинекологической хирургии: обзор Кокрановских обзоров. Кокрановская система базы данных, ред. 2015; 1:CD011254.
- Шах Д.К., Мехиа Р.
 Б., Лебович Д.И. Влияние операции по поводу эндометриомы на функцию яичников. J Миним инвазивный гинекол. 2014;21(2):203-9.
Б., Лебович Д.И. Влияние операции по поводу эндометриомы на функцию яичников. J Миним инвазивный гинекол. 2014;21(2):203-9. - Ата Б., Туркгельди Э., Сейхан А. и др. Влияние гемостатического метода на овариальный резерв после лапароскопического иссечения эндометриомы; сравнение швов, гемостатического герметика и биполярной десикации. Систематический обзор и метаанализ. J Миним инвазивный гинекол. 2015;22:363-72.
- Петерс А., Риндос Н.Б., Ли Т. Гемостаз во время цистэктомии яичников: систематический обзор влияния наложения швов по сравнению с хирургической энергией на функцию яичников. J Миним инвазивный гинекол. 2017;24:235-46.
ОТПРАВИТЬ ПИСЬМО В РЕДАКТОР >
Перекрут гигантской параовариальной кисты. Консервативное лапароскопическое лечение | Гинекологическая хирургия
- Связь
- Опубликовано:
- Dolores Borrás Suñer 1 ,
- Eduardo Cazorla Amorós 1 ,
- Amaya Urgal Ayala 1 ,
- Sara Fortuño Salais 1 &
- …
- César Díaz-García 1
Гинекологическая хирургия
том 6 , страницы 67–69 (2009 г.)Процитировать эту статью
1054 доступа
2 Цитаты
Сведения о показателях
Abstract
Перекрут придатков — состояние, которое может привести к серьезным последствиям, включая удаление придатков. В последнее время деторсия заменила сальпингоофорэктомию в качестве лечения перекрученного ишемического придатка, и лучшим способом ее выполнения, по-видимому, является лапароскопическая хирургия. Описан случай перекрута придатка, вызванного гигантской параовариальной кистой, с хорошими результатами лечения консервативным лапароскопическим доступом.
В последнее время деторсия заменила сальпингоофорэктомию в качестве лечения перекрученного ишемического придатка, и лучшим способом ее выполнения, по-видимому, является лапароскопическая хирургия. Описан случай перекрута придатка, вызванного гигантской параовариальной кистой, с хорошими результатами лечения консервативным лапароскопическим доступом.
Введение
Перекрут придатка (ПТ) является пятым наиболее распространенным хирургическим гинекологическим неотложным состоянием и поэтому требует быстрой диагностики и лечения. Преимущественно она возникает в детородной возрастной группе с частотой 2,7% всех гинекологических неотложных состояний, но нередко встречается у девушек в предменархальном периоде (15%) или у женщин в постменопаузе (15%) [1]. Это состояние состоит из полного или частичного вращения придатка вокруг его сосудистой оси, что вызывает венозную и лимфатическую блокаду, ведущую к гангрене и геморрагическому некрозу. Обычно проявляется внезапной, постоянной, неспецифической болью в нижней части живота.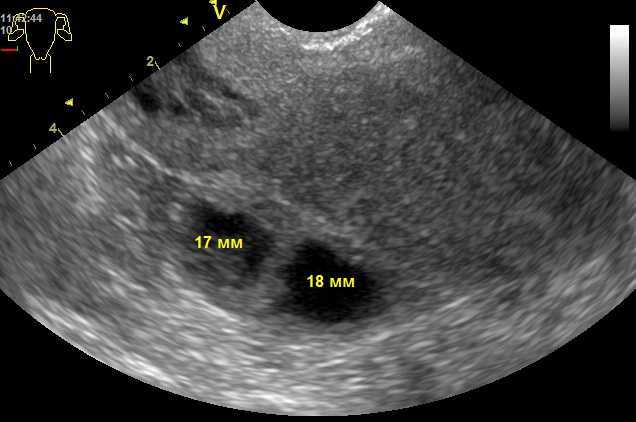 При подозрении на АТ показано оперативное лапароскопическое вмешательство для подтверждения диагноза и предотвращения необратимого повреждения яичников [2]. Данные УЗИ и допплеровское исследование, помимо клинических симптомов, могут помочь в постановке диагноза [3]. Окончательный диагноз ставится при лапароскопии или лапаротомии. Этиология неизвестна. В большинстве случаев присутствует опухоль яичника. Перекрут яичника нормальных размеров встречается крайне редко. Большие и тяжелые кисты яичников, такие как доброкачественные кистозные тератомы или поликистозные яичники, по-видимому, склонны к перекруту. Comerci et al [4] сообщили о частоте перекрутов 3,5% в серии из 517 пациентов с доброкачественными кистозными тератомами. Кисты размером менее 5 см редко являются причиной перекрута. После воспалительных заболеваний органов малого таза и тазового эндометриоза перекрут возникает редко из-за ассоциированных тазовых спаек, даже при наличии эндометриомы. До недавнего времени стандартным лечением искривленных ишемизированных придатков была сальпингоофорэктомия.
При подозрении на АТ показано оперативное лапароскопическое вмешательство для подтверждения диагноза и предотвращения необратимого повреждения яичников [2]. Данные УЗИ и допплеровское исследование, помимо клинических симптомов, могут помочь в постановке диагноза [3]. Окончательный диагноз ставится при лапароскопии или лапаротомии. Этиология неизвестна. В большинстве случаев присутствует опухоль яичника. Перекрут яичника нормальных размеров встречается крайне редко. Большие и тяжелые кисты яичников, такие как доброкачественные кистозные тератомы или поликистозные яичники, по-видимому, склонны к перекруту. Comerci et al [4] сообщили о частоте перекрутов 3,5% в серии из 517 пациентов с доброкачественными кистозными тератомами. Кисты размером менее 5 см редко являются причиной перекрута. После воспалительных заболеваний органов малого таза и тазового эндометриоза перекрут возникает редко из-за ассоциированных тазовых спаек, даже при наличии эндометриомы. До недавнего времени стандартным лечением искривленных ишемизированных придатков была сальпингоофорэктомия.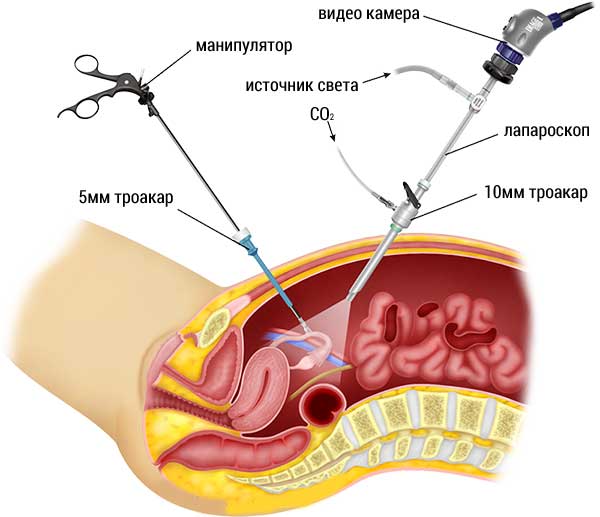 Недавно было высказано предположение, что деторсия является альтернативным методом лечения [5, 6]. Преимущества сохранения яичников очевидны, поскольку АТ чаще всего встречается у девочек-подростков и у женщин детородного возраста. Хотя размер кисты часто является ограничивающим фактором для лапароскопического лечения, в отдельных случаях это может быть безопасным вариантом.
Недавно было высказано предположение, что деторсия является альтернативным методом лечения [5, 6]. Преимущества сохранения яичников очевидны, поскольку АТ чаще всего встречается у девочек-подростков и у женщин детородного возраста. Хотя размер кисты часто является ограничивающим фактором для лапароскопического лечения, в отдельных случаях это может быть безопасным вариантом.
История болезни
Женщина 25 лет, беременность 3, пара 3, с регулярным менструальным циклом, внутриматочной спиралью в качестве метода контрацепции, с почечной коликой в анамнезе, поступила в стационар после начала правого боль в почках с тошнотой и рвотой. Отмечалась болезненность при глубокой пальпации живота, выраженная абдоминальная охрана. При УЗИ выявлено большое кистозное образование плотного содержимого, которое, по-видимому, зависело от правого придатка матки и располагалось на матке. Измеренная масса 117 мм × 89мм. Результаты цветного и спектрального допплеровского картирования: отсутствие васкуляризации как на периферии, так и внутри образования, в соответствии с признаками гипоперфузии.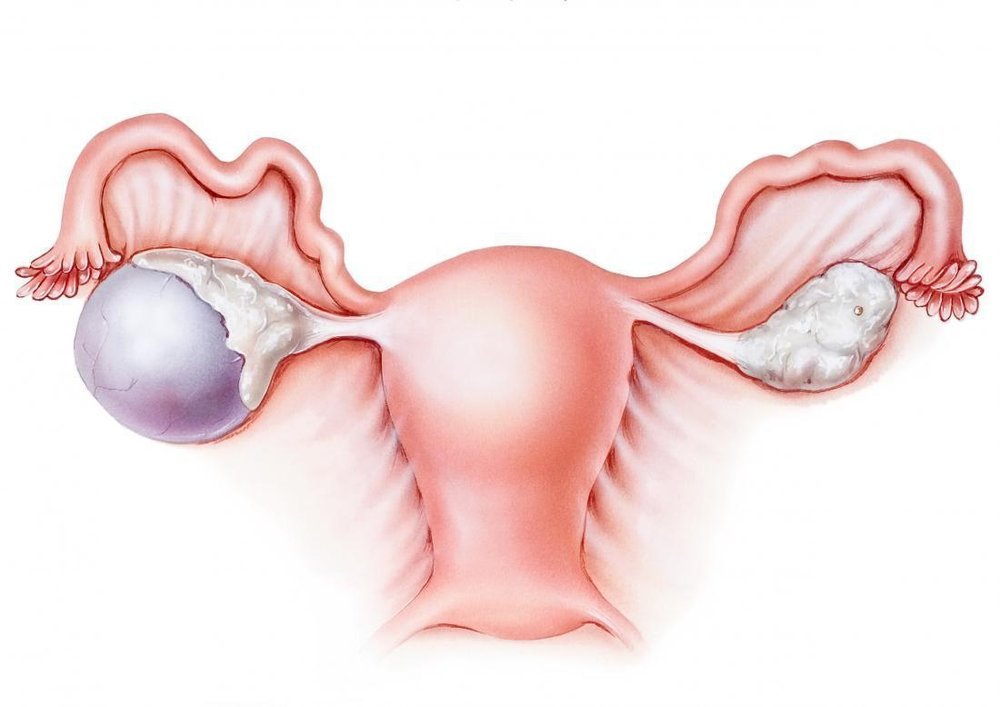 При исследовании крови выявлены умеренная анемия и лейкоцитоз с отклонением влево, значения сывороточных онкомаркеров (СА125, СА19.9) в пределах нормы, отрицательные результаты на сывороточный бета-хорионический гонадотропин человека (бета-ХГЧ).
При исследовании крови выявлены умеренная анемия и лейкоцитоз с отклонением влево, значения сывороточных онкомаркеров (СА125, СА19.9) в пределах нормы, отрицательные результаты на сывороточный бета-хорионический гонадотропин человека (бета-ХГЧ).
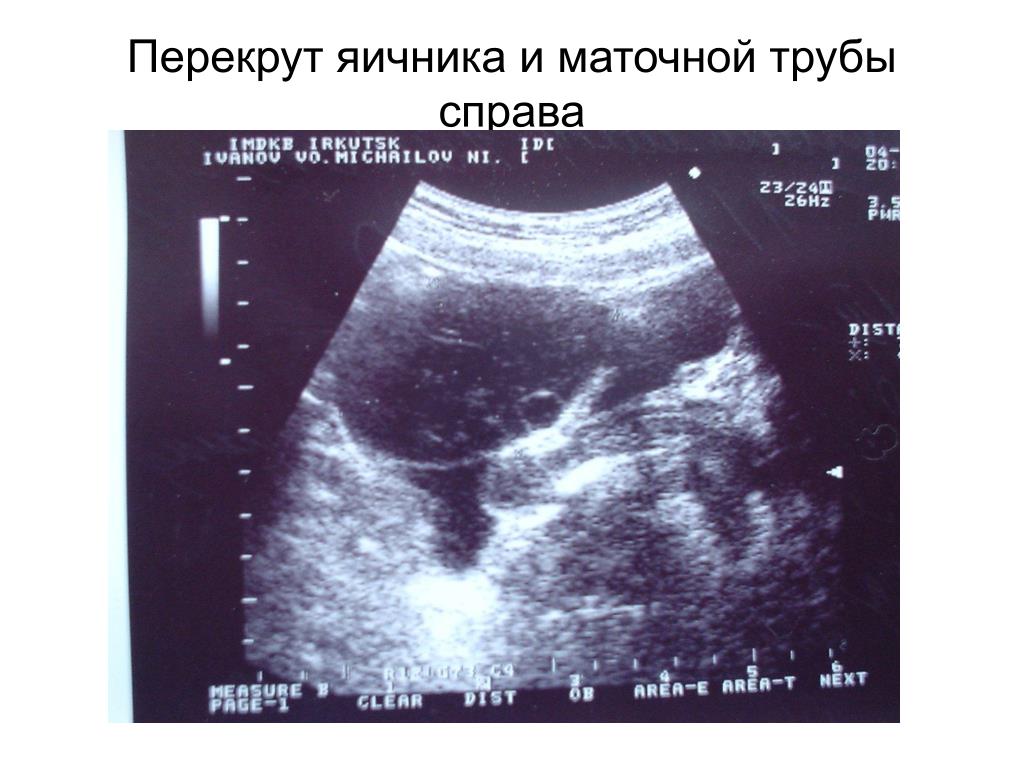
Выполнена экстренная лапароскопия с использованием стандартного оборудования. При осмотре малого таза выявлено незначительное увеличение размеров правого яичника, перекрут трубы, параовариальная киста размером 150 мм с 3-4 оборотами вокруг своей оси (рис. 1). Левый яичник трофический. После пункции (рис. 2) и эвакуации желтовато-белой однородной жидкости, деторсии (рис. 3) и цистэктомии (рис. 4) достигнута целостность трубы и яичника при любых повреждениях во время оперативного вмешательства. Послеоперационный период протекал без особенностей, на 2-е сутки больная выписана домой; при гистологическом исследовании указывалось на папиллярную серозную кисту. Через месяц после лечения пациент был бессимптомным, и УЗИ показало нормальные придатки.
Рис. 1
Интраоперационные признаки перекрута правого придатка
Полноразмерное изображение
Рис. 2
Первый этап: пункция и эвакуация кистозного содержимого
Полноразмерный этап 2
Изображение полного размера
Рис. 4
Третий этап: цистэктомия
Изображение полного размера
Обсуждение
AT обычно возникает в репродуктивном возрасте, что делает эту гинекологическую неотложную помощь более важной. При раннем диагнозе АТ следует лечить консервативно. С другой стороны, задержки в диагностике и хирургическом лечении распространены при AT из-за неспецифических клинических признаков. Тошнота и рвота встречаются довольно часто, у 70% больных. Также может присутствовать лихорадка. Специфических лабораторных данных при AT нет, хотя количество лейкоцитов может быть повышено без корреляции между количеством лейкоцитов и некрозом тканей. Окончательный диагноз зависит от прямой визуализации при лапаротомии или лапароскопии.
Окончательный диагноз зависит от прямой визуализации при лапаротомии или лапароскопии.
Перекрут придатков следует подозревать у любой пациентки с болью в животе и признанным фактором риска перекрута яичника. Эти факторы риска включают в себя такие состояния, как предшествующие абдоминальные операции, перекрут яичника в анамнезе, предыдущая или текущая киста яичника, гиперстимуляция яичников, поликистоз яичников и перевязка маточных труб [7].
Клинические признаки перекрута могут быть неспецифическими, а дифференциальный диагноз широк и должен включать рассмотрение других неотложных хирургических состояний, таких как внематочная беременность, киста яичника, новообразование в малом тазу, гинекологическая инфекция, почечная колика, аппендицит и желудочно-кишечные жалобы . В нашем случае мы могли бы думать о почечной колике из-за истории болезни пациента.
Полный или частичный перекрут сосудистой ножки яичника первоначально нарушает лимфатический и венозный отток с возможной потерей артериальной перфузии. Результаты ультразвукового сканирования AT варьируются в зависимости от степени сосудистой недостаточности и наличия массы придатков [1]. Наиболее частым значимым признаком перекрута яичника является наличие множественных кортикальных фолликулов в увеличенном яичнике [8]. Цветная допплерография позволяет предположить АТ, когда васкуляризация снижена или отсутствует, а спектральная допплерография дает информацию о типе кровотока (артериальный или венозный). Венозный кровоток исчезает первым, но артериальный кровоток может сохраняться в течение более длительного времени [9].]. У этого пациента как цветная, так и спектральная допплерография показали признаки заключительного этапа полной АТ, поскольку не было продемонстрировано венозного или артериального кровотока. В крупнейшем опубликованном в литературе исследовании эффективности допплеровского исследования в прогнозировании перекрута яичника Ben-Ami et al. [9] сообщили о положительном прогностическом значении 94%, если венозный кровоток отсутствует.
Результаты ультразвукового сканирования AT варьируются в зависимости от степени сосудистой недостаточности и наличия массы придатков [1]. Наиболее частым значимым признаком перекрута яичника является наличие множественных кортикальных фолликулов в увеличенном яичнике [8]. Цветная допплерография позволяет предположить АТ, когда васкуляризация снижена или отсутствует, а спектральная допплерография дает информацию о типе кровотока (артериальный или венозный). Венозный кровоток исчезает первым, но артериальный кровоток может сохраняться в течение более длительного времени [9].]. У этого пациента как цветная, так и спектральная допплерография показали признаки заключительного этапа полной АТ, поскольку не было продемонстрировано венозного или артериального кровотока. В крупнейшем опубликованном в литературе исследовании эффективности допплеровского исследования в прогнозировании перекрута яичника Ben-Ami et al. [9] сообщили о положительном прогностическом значении 94%, если венозный кровоток отсутствует.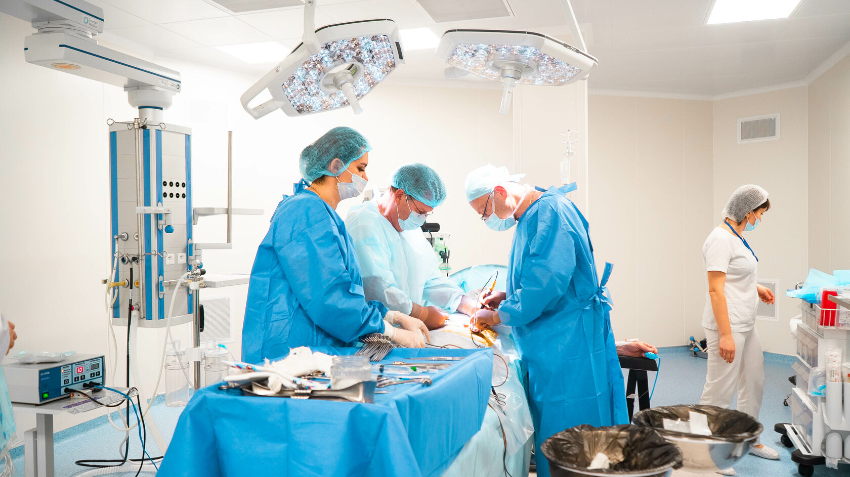
Вплоть до 1990-х годов AT лечили аднексэктомией из-за убеждения, что де-перекрут повысит риск легочной эмболии из-за искривленной ножки, а некротический яичник может предрасполагать пациента к диссеминированному внутрисосудистому свертыванию крови или легочному коллапсу с выброс вазоактивных веществ из ишемизированных тканей [10]. Однако некоторые авторы продемонстрировали, что де-перекрут перекрученного придатка сохраняет функцию яичника и не увеличивает риск тромбоэмболии легочной артерии по сравнению с иссечением без раскручивания [11, 12]. У пациента, о котором мы сообщаем, не было никаких осложнений. Несколько исследований показали, что оценка степени некроза во время операции неточна [13]. Цвет, размеры и отек перекрученных ишемизированных придатков обычно не отражают реального повреждения ткани яичника и, вероятно, цвет обусловлен венозным застоем, так как венозный отток нарушается в первую очередь. С другой стороны, яичник имеет двойное артериальное орошение, из аорты и маточных артерий, что допускает длительные периоды перекрута без ишемии; таким образом, де-кручение, вероятно, является единственной технической обработкой.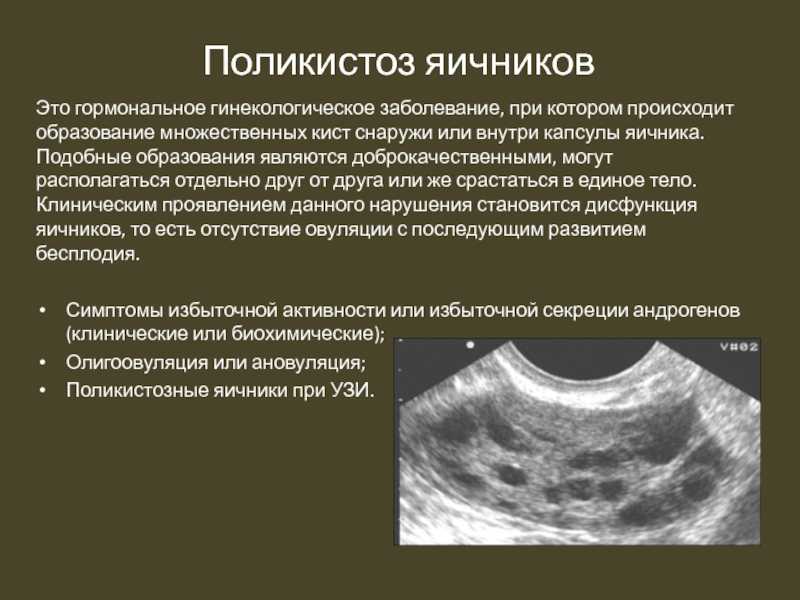 Искривленный ишемизированный придаток выглядит отечным и рыхлым и может быть травмирован. Поэтому деторсию следует выполнять с осторожностью и предпочтительно тупыми инструментами, если используется лапароскопия. Функция яичников сохраняется в 88–100% случаев [14]. Нет необходимости увеличивать продолжительность операции для наблюдения реперфузии яичников. Рецидив перекрута яичника встречается редко.
Искривленный ишемизированный придаток выглядит отечным и рыхлым и может быть травмирован. Поэтому деторсию следует выполнять с осторожностью и предпочтительно тупыми инструментами, если используется лапароскопия. Функция яичников сохраняется в 88–100% случаев [14]. Нет необходимости увеличивать продолжительность операции для наблюдения реперфузии яичников. Рецидив перекрута яичника встречается редко.
Де-перекрут может быть выполнен путем лапароскопии или лапаротомии. Лапароскопия связана с более короткой продолжительностью госпитализации, в среднем 2,1 ± 1,2 дня против 7,4 ± 1,5 дня для лапаротомии [12], и большей степенью комфорта для пациента. Таким образом, лапароскопия является предпочтительным подходом, когда доступны опытные лапароскописты. В нашем случае она находилась в больнице 2 дня.
Некоторые авторы изучали функцию яичников с помощью ультразвука, оценивая кровоток с помощью цветовой допплерографии, размер яичника и развитие фолликулов, показывая развитие фолликулов и нормальный размер яичника в 93% случаев [12]. К сожалению, невозможно предсказать, какие яичники, которые были сильно повреждены, восстановятся. Однако оставление некротизированных и нежизнеспособных яичников на месте не нанесло пациентке дальнейшего вреда.
К сожалению, невозможно предсказать, какие яичники, которые были сильно повреждены, восстановятся. Однако оставление некротизированных и нежизнеспособных яичников на месте не нанесло пациентке дальнейшего вреда.
В заключение, перекрут придатков считается неотложным хирургическим вмешательством для сохранения репродуктивной функции. Золотым стандартом в ее лечении является лапароскопия, и это оправдывает важность навыков использования лапароскопии в неотложной хирургии, а также подход с этой техникой при гигантских кистах в отдельных случаях.
Ссылки
Bassil S, Steinhart U, Donnez J (1999) Успешное лапароскопическое лечение перекрута придатков. Hum Reprod 14:855–857
Статья
пабмед
КАСGoogle Scholar
Уайт М., Стелла Дж. (2005) Перекрут яичника: 10-летняя перспектива. Emerg Med Australas 17: 231–237
PubMed
Google Scholar
«>
Цил А.П., Акгуль М.А., Тулунай Г., Атаяр Ю.Ю. (2006) Восстановление функции яичников после деторсии: результаты допплерографии. Акта Радиол 47: 618–620
Артикул
пабмед
КАС
Google Scholar
Comerci JT Jr, Licciardi F, Bergh PA, Gregori C, Breen JL (1994) Зрелая кистозная тератома: клинико-патологическая оценка 517 случаев и обзор литературы. Obstet Gynecol 84:22–28
PubMed
Google Scholar
Mage G, Canis M, Manhes H, Pouly JL, Bruhat MA (1989) Лапароскопическое лечение перекрута придатков. Обзор 35 дел. J Reprod Med 34: 520–524
ПабМед
КАС
Google Scholar
Wagaman R, Williams RS (1990) Консервативное лечение перекрута придатков. Отчет о случае. J Reprod Med 35:833–834
Статья
пабмед
КАС
Google Scholar
Houry D, Abbott JT (2001) Перекрут яичника: пятнадцатилетний обзор. Ann Emerg Med 38:156–159
Статья
пабмед
КАС
Google Scholar
Lambert MJ, Villa M (2004) Гинекологическое ультразвуковое исследование в неотложной медицине. Emerg Med Clin North Am 22:683–696
Статья
пабмед
Google Scholar
Бен-Ами М., Перлиц Ю., Хаддад С. (2002)Эффективность спектральной и цветовой допплерографии в прогнозировании перекрута яичников. Перспективное исследование. Eur J Obstet Gynecol Reprod Biol 104:64–66
Статья
пабмед
Google Scholar
Oelsner G, Bider D, Goldenberg M (1993) Долгосрочное наблюдение за искривленным ишемическим придатком, управляемым перекрутом. Fertil Steril 60:976–979
PubMed
КАС
Google Scholar
Макговерн П.Г., Ной Р., Кенигсберг Р., Литтл А.Б. (1999)Перекрут придатков и легочная эмболия: отчет о клиническом случае и обзор литературы. Obstet Gynecol Surv 54:601–608
Статья
пабмед
КАС
Google Scholar
Oelsner G, Cohen SB, Soriano D, Admon D, Mashiach S, Carp H (2003) Минимальная хирургия искривленных ишемических придатков может сохранить функцию яичников. Human Reprod 18:2599–2602
Статья
Google Scholar
Mazouni C, Bretelle F, Menard JP, Blanc B, Gamerre M (2005) Диагностика перекрута придатков и прогностические факторы некроза придатков. Gynecol Obstet Fertil 33:102–106
Статья
пабмед
КАС
Google Scholar
Oelsner G, Shashar D (2006) Перекрут придатков. Clin Obstet Gynecol 49:459–463
Статья
пабмед
Google Scholar
Скачать ссылки
Информация об авторе
Авторы и организации
Отделение гинекологической эндоскопии, отделение гинекологии, Университетская больница Ла Фе, Av.
 Campanar 21, 46009, Валенсия, Испания
Campanar 21, 46009, Валенсия, ИспанияДолорес Боррас Суньер, Эдуардо Касорла Аморос, Амайя Ургал Айяла, Сара Фортуньо Салаис и Сезар Диас-Гарсия
Авторы
- Долорес Боррас Суньер
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Eduardo Cazorla Amorós
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Amaya Urgal Ayala
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Академия - Sara Fortuño Salais
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - César Díaz-García
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar
Автор, ответственный за корреспонденцию
Долорес Боррас Суньер.








 Предпочтительно использовать шовный материал из монофиламента, такой как Monocryl ® . Важно включить основание яичника для достижения гемостаза. В качестве альтернативы, гемостаз может быть достигнут биполярной энергией или гемостатическими агентами, такими как Surgicel ® . Гемостаз с помощью биполярной энергии, по-видимому, приводит к наибольшему снижению овариального резерва. 4
Предпочтительно использовать шовный материал из монофиламента, такой как Monocryl ® . Важно включить основание яичника для достижения гемостаза. В качестве альтернативы, гемостаз может быть достигнут биполярной энергией или гемостатическими агентами, такими как Surgicel ® . Гемостаз с помощью биполярной энергии, по-видимому, приводит к наибольшему снижению овариального резерва. 4  Процедуру лучше всего проводить в начале второго триместра; однако время операции также будет зависеть от симптомов.
Процедуру лучше всего проводить в начале второго триместра; однако время операции также будет зависеть от симптомов. Б., Лебович Д.И. Влияние операции по поводу эндометриомы на функцию яичников. J Миним инвазивный гинекол. 2014;21(2):203-9.
Б., Лебович Д.И. Влияние операции по поводу эндометриомы на функцию яичников. J Миним инвазивный гинекол. 2014;21(2):203-9. Campanar 21, 46009, Валенсия, Испания
Campanar 21, 46009, Валенсия, Испания