Содержание
Гормоны щитовидной железы
- Т3 общий
- Т4 общий
- Т3 свободный
- Т4 свободный
- ТТГ (тиреотропный)
- Антитела к тиреоглобулину(АТ-ТГ)
- Антитела к тиреопероксидазе (АТ-ТПО)
Щитовидная железа и ее гормоны совместно с нервной и иммунной системами принимает участие в регуляции работы всех органов человека (сердца, головного мозга, почек и т.д.). В отличии от большинства гормонов, которые действуют только на определенные клетки отдельных органов (например, для эстрадиола это половые органы), гормоны щитовидной железы необходимы для нормальной работы всем тканям и всем органам без исключения. Приникая внутрь клетки, гормон направляется в ядро, где связываясь с определенными участками на хромосомах, активирует комплекс реакций, отвечающих за процессы окисления и восстановления. Гормоны щитовидной железы являются основными регуляторами расхода энергии в организме, и поддержание их концентрации на необходимом уровне крайне важно для нормальной деятельности всех органов и систем. Для синтеза гормонов щитовидной железы необходимы два обязательных компонента — йод и аминокислота тирозин. Без йода синтез гормонов полностью прекращается, поэтому крайне важно обеспечить получение достаточного количества йода с пищей. Тирозин также поступает в организм с пищей, он – основа не только гормонов щитовидной железы, но и адреналина, меланина, дофамина.
Гормоны щитовидной железы являются основными регуляторами расхода энергии в организме, и поддержание их концентрации на необходимом уровне крайне важно для нормальной деятельности всех органов и систем. Для синтеза гормонов щитовидной железы необходимы два обязательных компонента — йод и аминокислота тирозин. Без йода синтез гормонов полностью прекращается, поэтому крайне важно обеспечить получение достаточного количества йода с пищей. Тирозин также поступает в организм с пищей, он – основа не только гормонов щитовидной железы, но и адреналина, меланина, дофамина.
Т3 и Т4. Основные два гормона, которые вырабатывает щитовидная железа – трийодтиронин и тетрайодтиронин (тироксин). В состав трийодтиронина входят 3 молекулы йода, а в состав тироксина — 4 молекулы. Сокращённо эти гормоны называют, соответственно, Т3 и Т4. В клетках и тканях нашего организма Т4 постепенно превращается в Т3, который является главным биологически активным гормоном, непосредственно влияющим на обмен веществ. Тем не менее, тироксин (Т4) составляет около 90 % от общего количества гормонов, выделяемых щитовидной железой.
Тем не менее, тироксин (Т4) составляет около 90 % от общего количества гормонов, выделяемых щитовидной железой.
Свободный Т3 и Т4. Гормоны щитовидной железы перед попаданием в кровь должны быть связаны с транспортными белками-глобулинами (для того чтоб не «вымываться» почками), но для попадания внутрь клетки и в ткани они должны освободиться от этого «транспорта». Т.о. в крови Т3 и Т4 встречаются либо в свободном, либо в связанном виде. Уровень свободных гормонов составляет менее 0,1% от общего их количества, но именно свободная фракция гормонов является наиболее биологически активной, и именно они обеспечивают все эффекты гормонов щитовидной железы.
Анализ уровня основных гормонов Т3, Т4 и их свободных вариантов — первый и самый главный шаг в определении качества работы щитовидной железы при любых подозрениях на её заболевание.
Тиреотропный гормон (ТТГ) – основной регулятор функции щитовидной железы. Вырабатывается гипофизом – небольшой железой, расположенной на нижней поверхности головного мозга. ТТГ управляет выработкой гормонов щитовидной железы (тироксина и трийодтиронина), которые, в свою очередь, регулируют процессы образования энергии в организме. Механизм обратной связи, позволяет поддерживать стабильный уровень этих гормонов — когда их содержание в крови понижается, гипоталамус определяет этот факт и даёт сигнал гипофизу на синтез ТТГ. Повышение концентрации ТТГ, в свою очередь, стимулирует выработку тиреоидных гормонов щитовидной железой. Обратный процесс происходит аналогично.Дисфункция гипофиза может вызывать неуправляемое повышение или понижение уровня тиреотропного гормона, провоцируя тем самым, щитовидную железу на выработку тироксина и трийодтиронина в аномальных количествах. Повышение их концентрации становится причиной гипертиреоза, а снижение, соответственно, гипотиреоза. Заболевания гипоталамуса — регулятора секреции ТТГ гипофизом, также могут стать причиной сбоев в этой системе. Кроме того, заболевания щитовидной железы, сопровождающиеся нарушением выработкии тиреоидных гормонов, могут опосредованно (по механизму обратной связи) влиять на синтез тиреотропного гормона, вызывая понижение или повышение его концентрации.
ТТГ управляет выработкой гормонов щитовидной железы (тироксина и трийодтиронина), которые, в свою очередь, регулируют процессы образования энергии в организме. Механизм обратной связи, позволяет поддерживать стабильный уровень этих гормонов — когда их содержание в крови понижается, гипоталамус определяет этот факт и даёт сигнал гипофизу на синтез ТТГ. Повышение концентрации ТТГ, в свою очередь, стимулирует выработку тиреоидных гормонов щитовидной железой. Обратный процесс происходит аналогично.Дисфункция гипофиза может вызывать неуправляемое повышение или понижение уровня тиреотропного гормона, провоцируя тем самым, щитовидную железу на выработку тироксина и трийодтиронина в аномальных количествах. Повышение их концентрации становится причиной гипертиреоза, а снижение, соответственно, гипотиреоза. Заболевания гипоталамуса — регулятора секреции ТТГ гипофизом, также могут стать причиной сбоев в этой системе. Кроме того, заболевания щитовидной железы, сопровождающиеся нарушением выработкии тиреоидных гормонов, могут опосредованно (по механизму обратной связи) влиять на синтез тиреотропного гормона, вызывая понижение или повышение его концентрации.
Антитела к тиреоглобулину (АТ-ТГ) и к тиреопероксидазе (АТ-ТПО) Вообще, антитела — это белки, синтезируемые клетками иммунной системы. Их основная функция — выявление и уничтожение чужеродных объектов (бактерий, вирусов, и т.п). Однако случается, что в результате сбоя, организм начинает вырабатывать антитела против собственных здоровых тканей. В щитовидной железе, чаще всего, объектами для выработки антител становятся фермент тиреопероксидаза (ТПО) и основа для синтеза гормонов — тиреоглобулин (ТГ).
Тиреоглобулин — это заготовка для гормонов щитовидной железы, из него клетки щитовидной железы «делают» гормоны Т3 и Т4. Вначале клетки вырабатывают тиреоглобулин (создавая т.о. запасы йода), который «складируется на будущее» в специальных емкостях — фолликулах. Потом, по мере необходимости, из тиреоглобулина синтезируются Т3 и Т4.
Тиреоидная пероксидаза – фермент щитовидной железы участвующий в образовании активной формы йода и, таким образом, играющий ключевую роль в выработке гормонов щитовидной железы.
Повреждающее действие антител может приводить к нарушению нормальной продукции гормонов щитовидной железы и негативно влиять на регуляцию её функции, что в итоге вызывает хронические патологии, связанные с гипо- или гипертиреозом. Тем не менее, важно подчеркнуть, что антитела к ТПО и ТГ не являются ключевым звеном в патогенезе аутоиммунных заболеваний щитовидной железы и начинают вырабатываться уже в ответ на её повреждение. Поэтому попытки снижения уровня антител лишены какого-либо практического смысла.
Тесты АТ-ТГ и АТ-ТПО используются для подтверждения или исключения аутоиммунной природы того или иного заболевания щитовидной железы (увеличения щитовидной железы без нарушения её функции, первичного гипо- или гипертиреоза, офтальмопатии и др.), так как это позволяет назначить наиболее эффективную терапию. Тесты также назначаются детям, рождённым от матерей с патологией эндокринных органов, для определения групп риска по развитию заболеваний щитовидной железы. Количественный анализ сыворотки крови на АТ-ТПО – наиболее чувствительный метод диагностики аутоиммунных заболеваний щитовидной железы.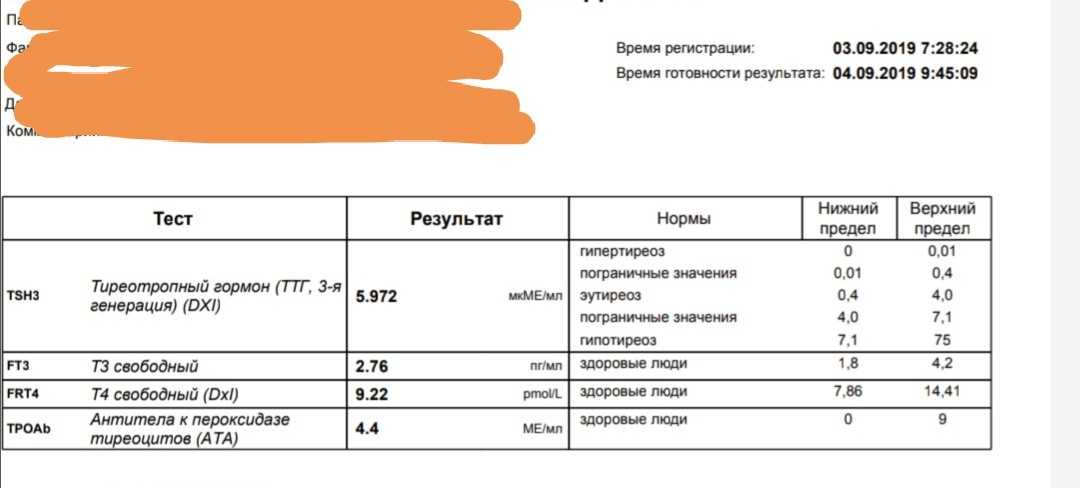 Анализ АТ-ТГ ценен при дифференциальной диагностике.
Анализ АТ-ТГ ценен при дифференциальной диагностике.
Цены на исследования можно узнать в разделе «Прейскурант» клинической лаборатории. Кровь на исследования принимается ежедневно (кроме воскресенья) с 7 до 11 часов. Строго натощак.
Прочтите так же о Гормонах надпочечников и Половых гормонах
ТТГ-продуцирующая микроаденома гипофиза: проблемы диагностики в дебюте заболевания | Климчук
АКТУАЛЬНОСТЬ
Опухоли гипофиза составляют 14% первичных опухолей внутричерепной области и центральной нервной системы. Согласно статистическим данным, ежегодно в России и странах СНГ выявляется около 3 тыс. человек с данной патологией [1][2]. Известно, что часть опухолей гипофиза (около 36–54%) не секретируют гормоны, а примерно половина из них (46–64%) являются гормонопродуцирующими. Аденомы гипофиза чаще выявляются у лиц молодого и трудоспособного возраста и нередко приводят к инвалидизации этих больных. Наиболее часто встречаются аденомы гипофиза, секретирующие пролактин (32–51%), гормон роста (9–11%) и адренокортикотропный гормон (3–6%) [3]. Опухоли гипофиза, продуцирующие изолированно тиреотропный гормон (ТТГ), встречаются редко и составляют около 1–3% всех его аденом [4–6]. Тиреотропиномы гипофиза в большинстве выявленных случаев (82–87%) представляют собой макроаденомы. Однако за последние 5 лет отмечается учащение выявления ТТГ-продуцирующих микроаденом гипофиза [7][8]. Этому способствует использование в настоящее время сверхчувствительного иммунометрического анализа ТТГ и магнитно-резонансной томографии (МРТ) для визуализации [9].
Наиболее часто встречаются аденомы гипофиза, секретирующие пролактин (32–51%), гормон роста (9–11%) и адренокортикотропный гормон (3–6%) [3]. Опухоли гипофиза, продуцирующие изолированно тиреотропный гормон (ТТГ), встречаются редко и составляют около 1–3% всех его аденом [4–6]. Тиреотропиномы гипофиза в большинстве выявленных случаев (82–87%) представляют собой макроаденомы. Однако за последние 5 лет отмечается учащение выявления ТТГ-продуцирующих микроаденом гипофиза [7][8]. Этому способствует использование в настоящее время сверхчувствительного иммунометрического анализа ТТГ и магнитно-резонансной томографии (МРТ) для визуализации [9].
С целью акцентирования внимания эндокринологов на этой патологии мы представляем клинический случай тиреотропиномы у 44-летней женщины, диагностирование аденомы гипофиза у которой произошло через 6 лет после ее первичного обращения к специалисту.
ОПИСАНИЕ СЛУЧАЯ
Больная П., 44 лет обратилась к эндокринологу поликлиники ГБУЗ РК «РКБ им. Н.А. Семашко» г. Симферополя с жалобами на постоянное сердцебиение, частые тупые умеренно выраженные головные боли, потливость, ощущение жара, раздражительность, утомляемость, общую слабость, бессонницу.
Н.А. Семашко» г. Симферополя с жалобами на постоянное сердцебиение, частые тупые умеренно выраженные головные боли, потливость, ощущение жара, раздражительность, утомляемость, общую слабость, бессонницу.
Из анамнеза известно, что вышеперечисленные жалобы, а также снижение массы тела на 5 кг за 1 мес появились у пациентки примерно 6 лет назад, с чем она впервые обратилась к эндокринологу. На тот момент при обследовании у пациентки было выявлено повышение показателей: ТТГ — 15 мкМЕ/мл (норма 0,2–4,2), антитела к тиреоглобулину — 808,2 МЕ/мл (норма 0–115 МЕ/мл), антитела к тиреопероксидазе — 448,7 МЕ/мл (норма 0–34 МЕ/мл) и нормальный уровень свободного тироксина (сТ4) — 15,4 пмоль/л (норма 10,8–22,0), глюкоза крови — 4,4 ммоль/л. УЗИ щитовидной железы: общий объем железы 24,3 см3. Обе ее доли повышенной эхогенности, диффузно-неоднородной структуры за счет обширных участков повышенной и сниженной эхогенности, васкуляризация железы повышена, внутриорганные сосуды не расширены, лимфоузлы не изменены. Заключение УЗИ щитовидной железы: отмечаются эхо-признаки гипертрофии щитовидной железы и аутоиммунного тиреоидита. Остальные общеклинические и биохимические исследования были без патологических изменений. Больной был поставлен диагноз субклинического гипотиреоза, назначен левотироксин в дозе 25 мкг/сут. Рекомендован контроль ТТГ каждые 3–6 мес. Пациентка выполняла назначения врача. После постановки диагноза и начала лечения гормоны щитовидной железы (свободный трийодтиронин (сТ3), сТ4) не контролировались. На фоне лечения — вес стабильный, беспокоили тахикардия, нарушение сна, общая слабость. Несмотря на постоянное постепенное увеличение дозы левотироксина от 25 до 150 мкг/сут, подавления ТТГ не наблюдалось. Уровень ТТГ находился в диапазоне 5,6–8,5 мкМЕ/мл (норма 0,2–4,2).
Заключение УЗИ щитовидной железы: отмечаются эхо-признаки гипертрофии щитовидной железы и аутоиммунного тиреоидита. Остальные общеклинические и биохимические исследования были без патологических изменений. Больной был поставлен диагноз субклинического гипотиреоза, назначен левотироксин в дозе 25 мкг/сут. Рекомендован контроль ТТГ каждые 3–6 мес. Пациентка выполняла назначения врача. После постановки диагноза и начала лечения гормоны щитовидной железы (свободный трийодтиронин (сТ3), сТ4) не контролировались. На фоне лечения — вес стабильный, беспокоили тахикардия, нарушение сна, общая слабость. Несмотря на постоянное постепенное увеличение дозы левотироксина от 25 до 150 мкг/сут, подавления ТТГ не наблюдалось. Уровень ТТГ находился в диапазоне 5,6–8,5 мкМЕ/мл (норма 0,2–4,2).
Через 5 лет больная обратилась к другому специалисту, так как ее продолжали беспокоить жалобы на учащенное сердцебиение, слабость, нарушение сна, периодическое повышение артериального давления до 160/80 мм рт. ст., частые умеренно выраженные головные боли, а также отсутствие нормализации уровня ТТГ на фоне лечения левотироксином. На этот момент пациентка принимала левотироксин 150 мкг/сут. При обследовании выявлен повышенный уровень ТТГ — 4,9 мкМЕ/мл (норма 0,4–4,0). На УЗИ щитовидная железа диффузно-неоднородная, эхогенность повышена. В правой доле в среднем отделе визуализируется гиперэхогенный узел диаметром 10 мм с периферическим кровотоком. В нижнем отделе определяется аналогичный узел диаметром 10,5 мм. Общий объем железы: 19 см3. Васкуляризация железы повышена, внутриорганные сосуды не расширены. Лимфоузлы не изменены. В заключении: УЗ-признаки аутоиммунного тиреоидита, узлового зоба. Общеклинические и биохимические анализы без патологических изменений. Поставлен диагноз: Аутоиммунный тиреоидит, гипотиреоз. Увеличена доза левотироксина до 175 мкг/сут, назначен бисопролол 2,5 мг/сут.
ст., частые умеренно выраженные головные боли, а также отсутствие нормализации уровня ТТГ на фоне лечения левотироксином. На этот момент пациентка принимала левотироксин 150 мкг/сут. При обследовании выявлен повышенный уровень ТТГ — 4,9 мкМЕ/мл (норма 0,4–4,0). На УЗИ щитовидная железа диффузно-неоднородная, эхогенность повышена. В правой доле в среднем отделе визуализируется гиперэхогенный узел диаметром 10 мм с периферическим кровотоком. В нижнем отделе определяется аналогичный узел диаметром 10,5 мм. Общий объем железы: 19 см3. Васкуляризация железы повышена, внутриорганные сосуды не расширены. Лимфоузлы не изменены. В заключении: УЗ-признаки аутоиммунного тиреоидита, узлового зоба. Общеклинические и биохимические анализы без патологических изменений. Поставлен диагноз: Аутоиммунный тиреоидит, гипотиреоз. Увеличена доза левотироксина до 175 мкг/сут, назначен бисопролол 2,5 мг/сут.
Через 2 мес, на фоне получаемого лечения, больную по-прежнему беспокоят сердцебиение и вышеперечисленные жалобы. При обследовании гормонального статуса выявлено повышение уровней ТТГ — 5,1 мкМЕ/мл (норма 0,2–4,2), сТ4 — 3,7 нг/дл (норма 0,9–1,7), сТ3 — 6,7 нг/дл (норма 2,0–4,4). Выполнена МРТ головного мозга. При МРТ-сканировании межполушарная щель находится строго посредине. Признаков объемного воздействия на структуры мозга не выявлено. Серое и белое вещество полушарий головного мозга нормально развито. В переднем полюсе правой височной доли определяется единичный очаг округлой формы, гиперинтенсивный, размером 4 мм, без перифокального отека и масс-эффекта. Базальные ганглии, внутренняя капсула, мозолистое тело и таламус выглядят неизмененными. Турецкое седло и параселлярные структуры без видимых изменений. Гипофиз без видимой патологии, воронка не смещена. Заключение: МРТ-признаки единичного очагового изменения правой височной доли. В гипофизе патологических образований не выявлено. Поставлен диагноз: Аутоиммунный тиреоидит, гипотиреоз. Рекомендовано снизить дозу левотироксина до 150 мкг/сут с контролем ТТГ через 3 мес, продолжать прием бисопролола 2,5 мг/сут.
При обследовании гормонального статуса выявлено повышение уровней ТТГ — 5,1 мкМЕ/мл (норма 0,2–4,2), сТ4 — 3,7 нг/дл (норма 0,9–1,7), сТ3 — 6,7 нг/дл (норма 2,0–4,4). Выполнена МРТ головного мозга. При МРТ-сканировании межполушарная щель находится строго посредине. Признаков объемного воздействия на структуры мозга не выявлено. Серое и белое вещество полушарий головного мозга нормально развито. В переднем полюсе правой височной доли определяется единичный очаг округлой формы, гиперинтенсивный, размером 4 мм, без перифокального отека и масс-эффекта. Базальные ганглии, внутренняя капсула, мозолистое тело и таламус выглядят неизмененными. Турецкое седло и параселлярные структуры без видимых изменений. Гипофиз без видимой патологии, воронка не смещена. Заключение: МРТ-признаки единичного очагового изменения правой височной доли. В гипофизе патологических образований не выявлено. Поставлен диагноз: Аутоиммунный тиреоидит, гипотиреоз. Рекомендовано снизить дозу левотироксина до 150 мкг/сут с контролем ТТГ через 3 мес, продолжать прием бисопролола 2,5 мг/сут.
Пациентка вредные привычки, в том числе курение, отрицает. Семейный анамнез не отягощен заболеваниями гипофиза, щитовидной железы и другими эндокринными заболеваниями. У матери — острое нарушение мозгового кровообращения в 40 лет. Из сопутствующих заболеваний: хронический холецистит, киста правой гайморовой пазухи. Гинекологический анамнез: в юности отмечались нарушения менструального цикла, в течение 1 года была аменорея, лечилась по поводу бесплодия 2-й степени; на фоне лечения кломифеном менструальный цикл восстановился, 2 беременности: в 2000 г. — роды, в 2006 г. — кесарево сечение. В настоящий момент — миома матки малых размеров. Операция по поводу аденофлегмоны шеи (после травмы головы) в детстве. Аллергия на новокаин.
На момент обращения больная принимала левотироксин 150 мкг/сут. Объективно. Общее состояние удовлетворительное. Вес 57 кг. Рост 168 см. Индекс массы тела 20,2 кг/м2 (норма). Температура 36,8 °С. Кожные покровы чистые, естественной окраски, теплые, умеренно влажные. Видимые слизистые оболочки чистые, обычной окраски. Глазные симптомы — отрицательные. Слабовыраженный тремор рук в позе Ромберга. Щитовидная железа при пальпации эластична, подвижна, безболезненная, несколько увеличена за счет обеих долей. Регионарные и периферические лимфоузлы не увеличены. Тоны сердца приглушены, ритмичны, шумы отсутствуют. Артериальное давление 140/85 мм рт. ст. Частота сердечных сокращений 88 в минуту. Дыхание везикулярное, хрипов нет. Число дыхательных движений — 16 в 1 мин. Язык влажный, живот при поверхностной пальпации мягкий, безболезненный во всех отделах, печень у края реберной дуги, селезенка не увеличена. Симптом поколачивания по поясничной области отрицательный с обеих сторон, Мочеиспускание свободное, безболезненное, стул, со слов, регулярный. Отеков нет.
Видимые слизистые оболочки чистые, обычной окраски. Глазные симптомы — отрицательные. Слабовыраженный тремор рук в позе Ромберга. Щитовидная железа при пальпации эластична, подвижна, безболезненная, несколько увеличена за счет обеих долей. Регионарные и периферические лимфоузлы не увеличены. Тоны сердца приглушены, ритмичны, шумы отсутствуют. Артериальное давление 140/85 мм рт. ст. Частота сердечных сокращений 88 в минуту. Дыхание везикулярное, хрипов нет. Число дыхательных движений — 16 в 1 мин. Язык влажный, живот при поверхностной пальпации мягкий, безболезненный во всех отделах, печень у края реберной дуги, селезенка не увеличена. Симптом поколачивания по поясничной области отрицательный с обеих сторон, Мочеиспускание свободное, безболезненное, стул, со слов, регулярный. Отеков нет.
Результаты физикального, лабораторного и инструментального исследования
Уровни гормонов при обращении на фоне приема левотироксина 150 мкг/сут: отмечаются повышение ТТГ — 6,7 мкМЕ/мл (норма 0,2–4,2), сТ4 — 33,3 пмоль/л (норма 10,8–22,0), сТ3 — 10,3 пмоль/л (норма 3,1–6,3) и нормальный уровень пролактина 252,8 мЕд/л (норма 64–395).
УЗИ щитовидной железы.
Контуры: четкие, ровные. Правая доля, размеры: длина — 6,0 см, ширина — 2,0 см, толщина — 1,8 см; объем — 10,3 см3. Левая доля, размеры: длина — 5,4 см, ширина — 1,9 см, толщина — 1,8 см; объем — 8,8 см3. Общий объем щитовидной железы: 19,1 см3. Перешеек: 0,3 см. Васкуляризация при цветовом допплеровском картировании (ЦДК): умеренно усилена. Расположение: обычное. Структура: неоднородная. Эхогенность: понижена. Объемное образование в средней трети по задней поверхности — образование средней эхогенности с четкими контурами диаметром 0,9 см, в нижней трети — аналогичное образование размеры 1,4×1,3×1,0 см. Регионарные лимфатические узлы: с обеих сторон — паратрахеальные лимфоузлы до 0,9×0,5 см, однородной структуры. Заключение: эхографические признаки аутоиммунного поражения щитовидной железы в сочетании с правосторонним многоузловым зобом. TIRADS 2.
Гистологические и цитологические исследования пунктата щитовидной железы.
Результат цитологического исследования: пунктирован узел коллоидного в разной степени пролиферирующего зоба с очагами оксифильноклеточной трансформации тиреоцитов, регрессивными изменениями, лимфоидной инфильтрацией (по Bethesda Thyroid Classification категория II).
ЭКГ.
Ритм: синусовый с ЧСС 69 в минуту. Положение электрической оси сердца: вертикальное. Изменение предсердного компонента (перегрузка левого предсердия). Признаки перегрузки левого желудочка. Особенности в/желудочковой проводимости по правой ножке пучка Гиса.
Консультация офтальмолога.
Заключение: Ангиопатия сетчатки по гипертоническому типу обоих глаз.
Больной рекомендовано продолжать прием бисопролола 2,5 мг/сут, отменить левотироксин. Пациентка отказалась отменять левотироксин, объясняя это тем, что принимает препарат 6 лет и боится ухудшения самочувствия после его отмены. Больной рекомендовано снизить суточную дозу левотироксина до ¼ таблетки (37,5 мкг) и повторить гормональные исследования через 2 нед. При повторном обследовании выявлены повышение ТТГ — 7,0 мкМЕ/мл (норма 0,2–4,2), сТ4 — 25,9 пмоль/л (норма 10,8–22,0), сТ3 — 7,1 пмоль/л (норма 3,1–6,3) и нормальный уровень пролактина — 237,2 мкМЕ/мл (норма 64–395). После получения результатов повторно рекомендовано отменить левотироксин, продолжать прием бисопролола 2,5 мг/сут. Больная выполняет рекомендации. Через 2 мес после отмены левотироксина при исследовании отмечалось повышение ТТГ — 8,9 мкМЕ/мл (норма 0,2–4,2), сТ4 — 23,7 пмоль/л (норма 10,8–22,0), сТ3 — 9,1 пмоль/л (норма 3,1–6,3).
При повторном обследовании выявлены повышение ТТГ — 7,0 мкМЕ/мл (норма 0,2–4,2), сТ4 — 25,9 пмоль/л (норма 10,8–22,0), сТ3 — 7,1 пмоль/л (норма 3,1–6,3) и нормальный уровень пролактина — 237,2 мкМЕ/мл (норма 64–395). После получения результатов повторно рекомендовано отменить левотироксин, продолжать прием бисопролола 2,5 мг/сут. Больная выполняет рекомендации. Через 2 мес после отмены левотироксина при исследовании отмечалось повышение ТТГ — 8,9 мкМЕ/мл (норма 0,2–4,2), сТ4 — 23,7 пмоль/л (норма 10,8–22,0), сТ3 — 9,1 пмоль/л (норма 3,1–6,3).
Больной рекомендована МРТ гипофиза с внутривенным контрастным усилением. Результат МPT головного мозга с внутривенным контрастным усилением (15,0 омнискан): на серии томограмм получены изображения суб- и супратенториальных структур головного мозга. В режимах T1W, T2 FLAIR и T2W патологических МР-сигналов от вещества мозга не получено. Признаков объемного образования не выявлено. Срединные структуры симметричны, не смещены. Базальные цистерны обычной конфигурации, не расширены. После внутривенного усиления гипофиз неоднородно выполнен контрастом, в левой половине гипофиза определяется микроаденома размером 4 мм в диаметре. Ножка гипофиза не отклонена. Заключение: Микроаденома гипофиза (рис. 1).
После внутривенного усиления гипофиз неоднородно выполнен контрастом, в левой половине гипофиза определяется микроаденома размером 4 мм в диаметре. Ножка гипофиза не отклонена. Заключение: Микроаденома гипофиза (рис. 1).
Рисунок 1. Магнитно-резонансная томография хиазмально-селлярной области. Выделена микроаденома гипофиза.
При исследовании тропных гормонов гипофиза выявлены повышение уровня ТТГ — 7,7 мкМЕ/мл (норма 0,2–4,2) и нормальные уровни соматотропного гормона — 12 мЕд/л (норма 0,2–13 мЕд/л), фолликулостимулирующего гормона — 13,8 мЕд/мл (норма 3,4–21,6 мЕд/мл), инсулиноподобного фактора роста 1 — 239,4 нг/мл (норма 82–293). Отмечалось повышение уровня пролактина 486,2 мЕд/л (норма 64–395) при нормальном уровне биоактивного пролактина 206 мЕд/л (норма 64–395). Выявлено повышение гормонов щитовидной железы: сТ4 — 24,9 пмоль/л (норма 10,8–22,0), сТ3 — 8,7 пмоль/л (норма 3,1–6,3) и нормальный уровень антител к рецепторам ТТГ — 0,5 МЕ/л (норма 0–1,8).
Больной поставлен диагноз: ТТГ-секретирующая микроаденома гипофиза. Узловой зоб. Ангиопатия сетчатки по гипертоническому типу обоих глаз. Пациентка направлена в ФГБУ «НМИЦ эндокринологии», г. Москва, где диагноз был подтвержден, проведено хирургическое лечение — транссфеноидальная аденомэктомия.
Морфологическое исследование послеоперационного материала гипофиза.
Микроскопическое описание: фрагменты аденомы гипофиза из хромофобных клеток, с 2 митозами, солидного строения. Заключение: аденома гипофиза. Код МКБ: D35.2 Доброкачественное новообразование гипофиза.
Исход и результаты последующего наблюдения
В настоящий момент прошло 3 года после оперативного лечения. Больная жалоб не предъявляет. Общее состояние удовлетворительное. Наблюдается эндокринологом по поводу вторичного гипотиреоза, многоузлового зоба. Пациентка получает постоянно левотироксин 75 мкг/сут. Уровни гормонов в норме: сТ3 — 3,7 пг/мл (норма 2,5–4,3), сТ4 — 1,3 нг/дл (норма 0,9–1,7), ТТГ — 1,8 мкМЕ/мл (норма 0,3–4,2).
MPT головного мозга с внутривенным усилением (15,0 омнискан): на серии томограмм получены изображения суб- и супратенториальных структур головного мозга. Состояние после оперативного лечения (удаления микроаденомы гипофиза). После внутривенного усиления гипофиз однородно гомогенно накапливает контрастное вещество. Ножка гипофиза не отклонена. В режимах TIW, T2 FLAIR и T2W патологических МP-сигналов от вещества мозга не получено. Признаков объемного образования не выявлено. Заключение: органических изменений головного мозга не выявлено.
УЗИ щитовидной железы.
Перешеек: 2,3 мм. Расположение типичное. Контуры четкие. Правая доля: 46×16×17 мм. Объем: 6,5 см3. Эхогенность смешанная, больше средняя. Эхоструктура неоднородная за счет наличия двух изоэхогенных узловых образований с четкими ровными контурами, с гипоэхогенным ободком в средней трети у задней стенки 7,7×6,5×7 мм и в нижнем полюсе 12×7,6×10 мм с умеренным перинодулярным кровотоком при ЦДК в обоих узлах; за счет наличия множества гипоэхогенных зон неправильной и в меньшем количестве овальной формы. Левая доля: 47×15×15 мм. Объем: 5,5 см3. Эхогенность смешанная, больше средняя. Эхоструктура неоднородная за счет наличия множества гипоэхогенных зон неправильной и в меньшем количестве овальной формы. Общий объем: 11,0 см3. Кровоток в обеих долях в режиме ЦДК — диффузно повышен. Лимфатические узлы по ходу общей сонной артерии с обеих сторон — без патологических изменений. Заключение: УЗ-признаки аутоиммунного тиреоидита, узлового зоба.
Левая доля: 47×15×15 мм. Объем: 5,5 см3. Эхогенность смешанная, больше средняя. Эхоструктура неоднородная за счет наличия множества гипоэхогенных зон неправильной и в меньшем количестве овальной формы. Общий объем: 11,0 см3. Кровоток в обеих долях в режиме ЦДК — диффузно повышен. Лимфатические узлы по ходу общей сонной артерии с обеих сторон — без патологических изменений. Заключение: УЗ-признаки аутоиммунного тиреоидита, узлового зоба.
ОБСУЖДЕНИЕ
Редкость данной патологии, слабо выраженная клиническая картина центрального тиреотоксикоза на фоне приема β-блокаторов, отсутствие прогрессирования заболевания в описанном нами клиническом случае привели к позднему выявлению микроаденомы гипофиза: от появления клинических симптомов и обращения больной к врачу до диагностирования тиреотропиномы прошло 6 лет.
В дебюте заболевания у данной пациентки тиреотропинома проявила себя изолированным повышением ТТГ на фоне нормального уровня гормонов сТ3, сТ4, что было расценено специалистом как «субклинический гипотиреоз». В дальнейшем лечение и наблюдение больной проходило как пациентки с гипотиреозом: контролировался уровень ТТГ на фоне непрерывного наращивания дозы левотироксина. Однако при заместительной гормонотерапии, несмотря на увеличение дозы левотироксина до 175 мг, подавления ТТГ не отмечалось. Обращает на себя внимание не только отсутствие достижения нормальных уровней ТТГ на фоне проводимого лечения в течение нескольких лет, но и наличие жалоб больной на чувство жара, нарушение сна, сердцебиение, эмоциональную лабильность, частые умеренные головные боли. Вышеперечисленное может служить поводом для специалистов для более широкого обследования таких пациентов и периодического контроля профилей гормонов щитовидной железы сТ3, сТ4 в комбинации с ТТГ для исключения или выявления ТТГ-продуцирующей аденомы.
В дальнейшем лечение и наблюдение больной проходило как пациентки с гипотиреозом: контролировался уровень ТТГ на фоне непрерывного наращивания дозы левотироксина. Однако при заместительной гормонотерапии, несмотря на увеличение дозы левотироксина до 175 мг, подавления ТТГ не отмечалось. Обращает на себя внимание не только отсутствие достижения нормальных уровней ТТГ на фоне проводимого лечения в течение нескольких лет, но и наличие жалоб больной на чувство жара, нарушение сна, сердцебиение, эмоциональную лабильность, частые умеренные головные боли. Вышеперечисленное может служить поводом для специалистов для более широкого обследования таких пациентов и периодического контроля профилей гормонов щитовидной железы сТ3, сТ4 в комбинации с ТТГ для исключения или выявления ТТГ-продуцирующей аденомы.
В представленном нами случае у пациентки отмечался клинически умеренно выраженный тиреотоксикоз, даже несмотря на постоянный прием препаратов левотироксина. Это можно объяснить постоянным приемом β-блокаторов пациенткой, а также соответствует описанным ранее в литературных источниках случаям тиреотропином, где отмечалось, что клинические проявления тиреотоксикоза центрального генеза менее выражены, чем у пациентов с болезнью Грейвса [10].
Уровень ТТГ у больной за весь период заболевания колебался в диапазоне от 4,9 до 15,5 мкМЕ/мл. Это соответствует существующим литературным данным, что ТТГ у пациентов с тиреотропиномами часто может находиться в пределах от субнормальных до слегка повышенных значений — около 10 мкМЕ /мл [9].
В периодической литературе встречается описание клинического случая чрезвычайно высокого уровня ТТГ (288,2 мкМЕ/мл) у пациента с тиреотропиномой и тяжелым гипотиреозом. В этой ситуации заместительная гормонотерапия привела к снижению опухолевой массы гипофиза [11]. Можно предположить, что в этом случае причиной возникновения ТТГ-продуцирующей аденомы у больного явился длительно существующий тяжелый гипотиреоз, приведший к долго существующей продукции высокого уровня ТТГ. Вероятно, поэтому назначение левотироксина привело к улучшению состояния этого пациента и уменьшению аденомы гипофиза. В нашем клиническом случае такого эффекта от приема больной данного препарата не наблюдалось.
В представленном нами клиническом случае у пациентки на фоне долго существующего высокого уровня ТТГ отмечалось увеличение объема щитовидной железы, а также появление в ней узлов. Это соответствует литературным данным, описывающим наличие узлового или многоузлового зоба у большинства больных с тиреотропиномой. Иногда его выявление у этой категории больных при наличии выраженных клинических проявлений тиреотоксикоза и отсутствии правильной диагностики приводит к тиреоидэктомии, что, в свою очередь, ведет к значительному увеличению опухолевой массы гипофиза, а часто и к рецидивированию многоузлового зоба, если выполнена частичная резекция щитовидной железы [12][13].
Это соответствует литературным данным, описывающим наличие узлового или многоузлового зоба у большинства больных с тиреотропиномой. Иногда его выявление у этой категории больных при наличии выраженных клинических проявлений тиреотоксикоза и отсутствии правильной диагностики приводит к тиреоидэктомии, что, в свою очередь, ведет к значительному увеличению опухолевой массы гипофиза, а часто и к рецидивированию многоузлового зоба, если выполнена частичная резекция щитовидной железы [12][13].
Ранее существующие наблюдения позволили сделать вывод, что тиреотропиномы — медленнорастущие опухоли гипофиза [14][15]. В пользу этого утверждения говорит и наш клинический случай, в котором, несмотря на существование ТТГ-продуцируемой аденомы около 6 лет, нарушений полей зрения и больших размеров аденомы у пациентки не отмечалось.
Клиническая значимость раннего выявления данного редкого заболевания несомненна, но имеет определенные диагностические и терапевтические трудности. Неспособность вовремя распознать тиреотропиному может привести к нежелательным последствиям, таким как ошибочное удаление щитовидной железы у пациентов с центральным гипертиреозом, а гипердиагностика заболевания — к операциям на гипофизе у пациентов с резистентностью к гормонам щитовидной железы.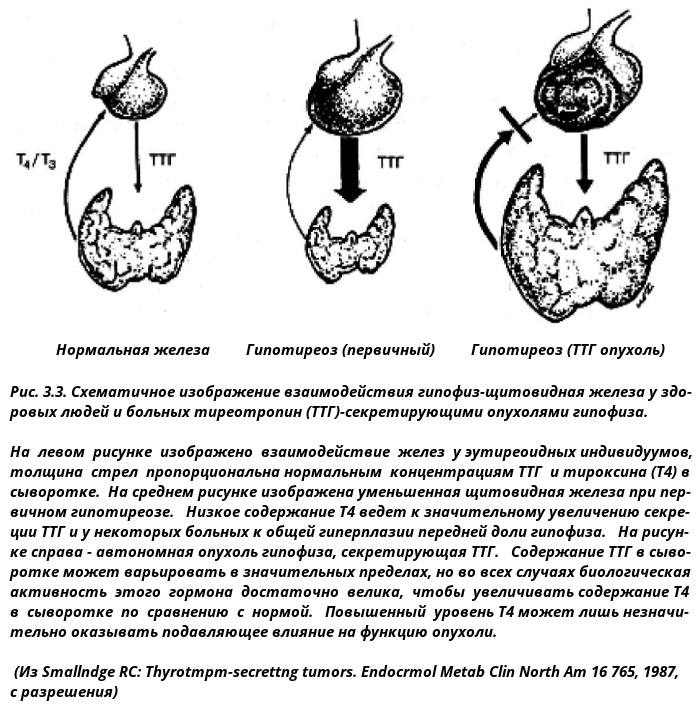 Ранняя диагностика и лечение ТТГ-продуцирующей аденомы гипофиза могут предотвратить возникновение таких осложнений, как дефекты зрения из-за сдавления хиазмы зрительного нерва, развитие гипопитуитаризма. При выполнении нашей пациентке первичной МРТ головного мозга без внутривенного контрастного усиления микроаденома гипофиза не выявлена, что отсрочило время постановки правильного диагноза.
Ранняя диагностика и лечение ТТГ-продуцирующей аденомы гипофиза могут предотвратить возникновение таких осложнений, как дефекты зрения из-за сдавления хиазмы зрительного нерва, развитие гипопитуитаризма. При выполнении нашей пациентке первичной МРТ головного мозга без внутривенного контрастного усиления микроаденома гипофиза не выявлена, что отсрочило время постановки правильного диагноза.
По данным исследования E. Malchiodi и соавт., наблюдавших 68 больных после проведенной транссфеноидальной аденомэктомии по поводу тиреотропиномы, рецидивы заболевания в этой категории пациентов редки и составляют 3% случаев, недостаточность других тропных гормонов после операции развивается у 9% больных [16]. Трехлетнее наблюдение пациентки после выполненной транссфеноидальной аденомэктомии показало отсутствие рецидива заболевания и нарушений со стороны секреции других тропных гормонов гипофиза. Больная в настоящий момент не имеет жалоб и отмечает значительное улучшение самочувствия после проведенного оперативного лечения.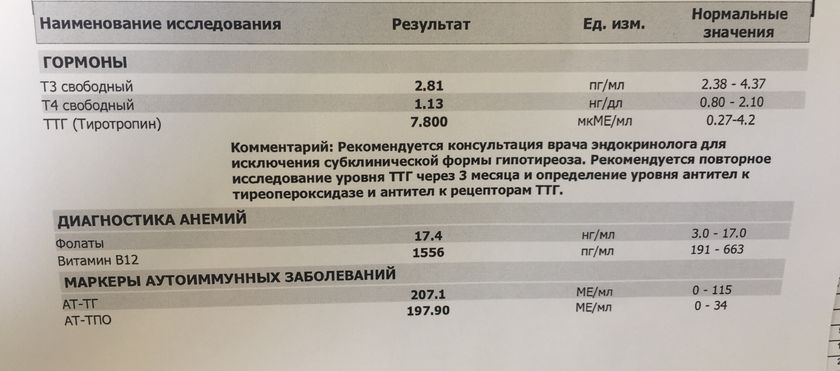 Своевременное выявление и лечение этой категории больных значительно улучшают их качество жизни и прогноз заболевания.
Своевременное выявление и лечение этой категории больных значительно улучшают их качество жизни и прогноз заболевания.
Приведенный клинический случай должен обратить внимание эндокринологов на проблемы ранней диагностики тиреотропином.
ЗАКЛЮЧЕНИЕ
1. Тиреотропинома в дебюте заболевания проявляет себя изолированным повышением ТТГ на фоне нормального уровня гормонов щитовидной железы сТ3, сТ4.
2. Клинические проявления центрального гипертиреоза у пациентов с тиреотропиномой слабо выражены при приеме β-блокаторов.
3. При микроаденоме гипофиза МРТ без внутривенного контрастного усиления дает ложноотрицательный результат.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источники финансирования. Работа выполнена по инициативе авторов без привлечения финансирования.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Участие авторов. Климчук А.В. — концепция статьи, работа с пациентом, анализ публикаций, интерпретация результатов, внесение существенных правок с целью повышения научной ценности статьи; Яцков И.А. — анализ публикаций, интерпретация результатов, внесение существенных правок с целью повышения научной ценности статьи; Бублей К.В. — сбор и систематизация данных, написание статьи; Энзель Д.А. — сбор и систематизация данных, написание статьи; Щербаков А.С. — сбор и систематизация данных, написание статьи. Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Климчук А.В. — концепция статьи, работа с пациентом, анализ публикаций, интерпретация результатов, внесение существенных правок с целью повышения научной ценности статьи; Яцков И.А. — анализ публикаций, интерпретация результатов, внесение существенных правок с целью повышения научной ценности статьи; Бублей К.В. — сбор и систематизация данных, написание статьи; Энзель Д.А. — сбор и систематизация данных, написание статьи; Щербаков А.С. — сбор и систематизация данных, написание статьи. Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Согласие пациента. Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации в обезличенной форме.
Физиология, Гормон щитовидной железы — StatPearls
Введение
Гормон щитовидной железы, также известный как ТТГ, представляет собой гликопротеиновый гормон, вырабатываемый передней долей гипофиза.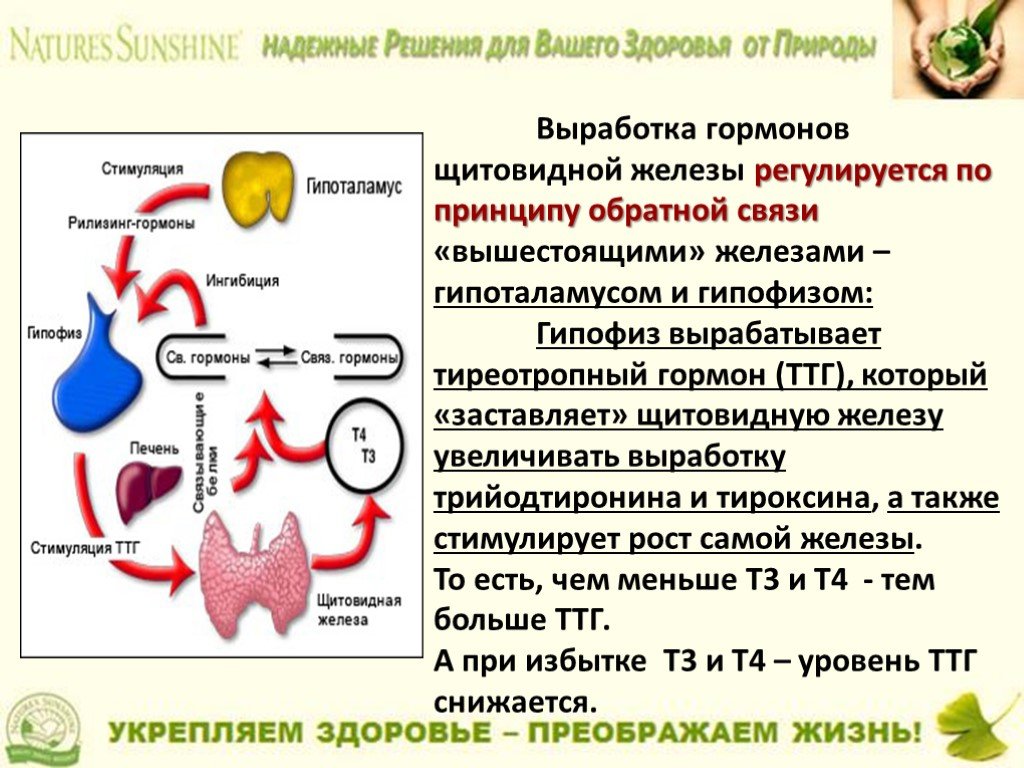 Это основной стимул для выработки гормонов щитовидной железы щитовидной железой. Он также оказывает влияние на рост фолликулярных клеток щитовидной железы, что приводит к увеличению щитовидной железы. Гипоталамо-гипофизарная ось регулирует выброс ТТГ. В частности, нейроны в гипоталамусе выделяют ТРГ или тиреотропный гормон, который стимулирует тиреотрофы передней доли гипофиза к секреции ТТГ. ТТГ, в свою очередь, стимулирует фолликулярные клетки щитовидной железы к высвобождению гормонов щитовидной железы в форме Т3 или Т4. Трийодтиронин, или Т3, является активной формой гормона щитовидной железы. Хотя он составляет только 20% высвобождаемого гормона, большая часть Т3 образуется в результате периферического превращения Т4 в Т3. Тетрайодтиронин, также известный как тироксин или Т4, составляет более 80% секретируемого гормона. При попадании в кровоток он образует Т3 в процессе дейодирования. Затем Т4 и Т3 могут оказывать отрицательную обратную связь на переднюю долю гипофиза, при этом высокие уровни Т3/Т4 снижают секрецию ТТГ, а низкие уровни Т3/Т4 увеличивают высвобождение ТТГ.
Это основной стимул для выработки гормонов щитовидной железы щитовидной железой. Он также оказывает влияние на рост фолликулярных клеток щитовидной железы, что приводит к увеличению щитовидной железы. Гипоталамо-гипофизарная ось регулирует выброс ТТГ. В частности, нейроны в гипоталамусе выделяют ТРГ или тиреотропный гормон, который стимулирует тиреотрофы передней доли гипофиза к секреции ТТГ. ТТГ, в свою очередь, стимулирует фолликулярные клетки щитовидной железы к высвобождению гормонов щитовидной железы в форме Т3 или Т4. Трийодтиронин, или Т3, является активной формой гормона щитовидной железы. Хотя он составляет только 20% высвобождаемого гормона, большая часть Т3 образуется в результате периферического превращения Т4 в Т3. Тетрайодтиронин, также известный как тироксин или Т4, составляет более 80% секретируемого гормона. При попадании в кровоток он образует Т3 в процессе дейодирования. Затем Т4 и Т3 могут оказывать отрицательную обратную связь на переднюю долю гипофиза, при этом высокие уровни Т3/Т4 снижают секрецию ТТГ, а низкие уровни Т3/Т4 увеличивают высвобождение ТТГ. В этом обзоре мы обсуждаем физиологию, биохимию и клиническую значимость ТТГ [1].
В этом обзоре мы обсуждаем физиологию, биохимию и клиническую значимость ТТГ [1].
Проблемы, вызывающие озабоченность
Первичное заболевание щитовидной железы относится к проблемам, возникающим из-за самой щитовидной железы. Напротив, вторичное заболевание щитовидной железы относится к центральным проблемам, возникающим из передней доли гипофиза, которые косвенно влияют на функцию щитовидной железы. Проблемы со щитовидной железой могут существовать в форме гипертиреоза или гипотиреоза. Гипертиреоз возникает при избыточном синтезе или высвобождении гормонов щитовидной железы. С другой стороны, гипотиреоз возникает из-за недостаточной выработки гормонов щитовидной железы.
При первичном гипертиреозе щитовидная железа вырабатывает большое количество Т3 и Т4, которые посредством отрицательной обратной связи подавляют секрецию ТТГ передней долей гипофиза. При первичном гипотиреозе щитовидная железа вырабатывает недостаточное количество Т3 и Т4, что приводит к утрате торможения по отрицательной обратной связи и увеличению продукции ТТГ передней долей гипофиза. При вторичном гипертиреозе передняя доля гипофиза вырабатывает большое количество ТТГ, который, в свою очередь, стимулирует фолликулярные клетки щитовидной железы к секреции тиреоидных гормонов в избыточных количествах. С другой стороны, если передняя доля гипофиза продуцирует низкие уровни ТТГ, отсутствие стимуляции фолликулярных клеток щитовидной железы вызывает снижение уровней Т3 и Т4, что приводит к вторичному гипотиреозу.
При вторичном гипертиреозе передняя доля гипофиза вырабатывает большое количество ТТГ, который, в свою очередь, стимулирует фолликулярные клетки щитовидной железы к секреции тиреоидных гормонов в избыточных количествах. С другой стороны, если передняя доля гипофиза продуцирует низкие уровни ТТГ, отсутствие стимуляции фолликулярных клеток щитовидной железы вызывает снижение уровней Т3 и Т4, что приводит к вторичному гипотиреозу.
ТТГ является скрининговым тестом первой линии для большинства пациентов с подозрением на проблемы со щитовидной железой. Вместе с T3 и T4 он помогает оценить, является ли заболевание щитовидной железы первичным или вторичным. Тесты функции щитовидной железы измеряют уровни Т3, Т4 и ТТГ в крови. Они имеют решающее значение не только для диагностики проблем со щитовидной железой, но и для дифференциации первичной и вторичной причины заболевания щитовидной железы. Изменение ТТГ, параллельное изменениям Т3 и Т4, указывает на вторичную проблему, возникающую в передней доле гипофиза.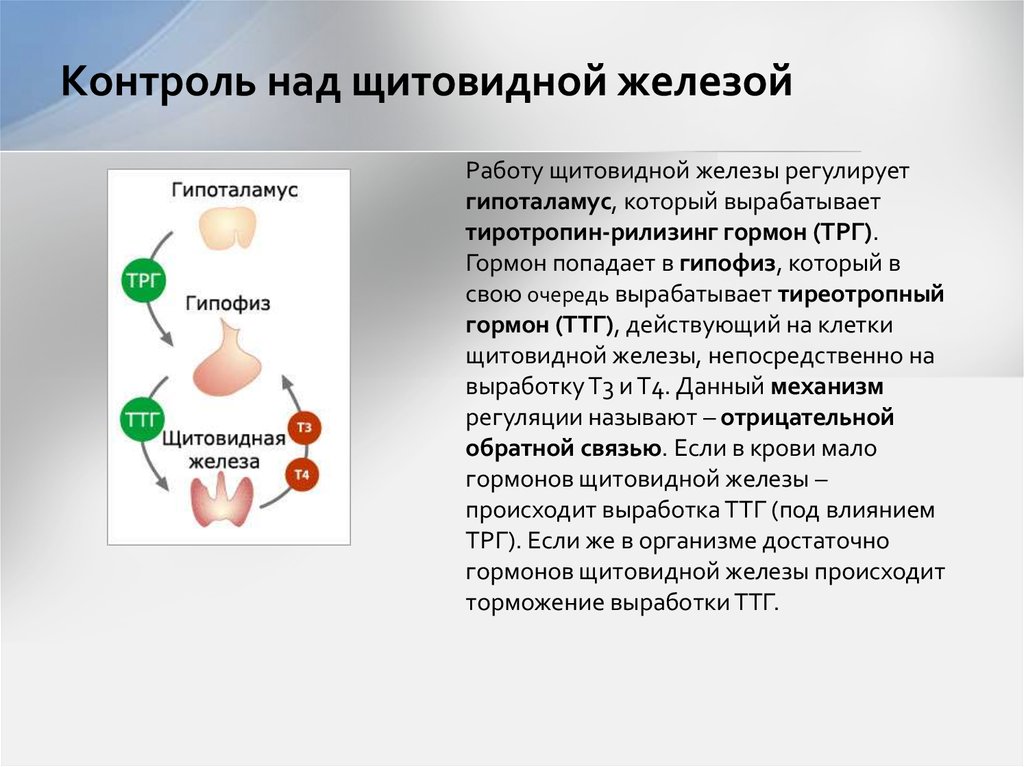 Напротив, изменение ТТГ, которое следует за направлением, противоположным Т3 и Т4, предполагает проблему в самой щитовидной железе.[2][3][4]
Напротив, изменение ТТГ, которое следует за направлением, противоположным Т3 и Т4, предполагает проблему в самой щитовидной железе.[2][3][4]
Клеточный
ТТГ представляет собой пептидный гормон, вырабатываемый передней долей гипофиза. Он состоит из двух цепей: альфа-цепи и бета-цепи. Его молекулярная масса составляет приблизительно 28 000 Да. Состав очень похож на другие гликопротеиновые гормоны, вырабатываемые передней долей гипофиза. Лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФСГ) и хорионический гонадотропин человека (ХГЧ) очень похожи на ТТГ. В частности, все они имеют ту же альфа-субъединицу, что и ТТГ, но разные бета-цепи, которые придают биологическую специфичность. Поскольку ТТГ, ЛГ, ФСГ и ХГЧ имеют одну и ту же альфа-субъединицу, все они функционируют через одну и ту же систему вторичного мессенджера циклического аденинмонофосфата (цАМФ). Система вторичного мессенджера цАМФ влечет за собой превращение аденинмонофосфата (АМФ) в цАМФ. Помимо цАМФ, ТТГ также активирует сигнальный каскад IP3.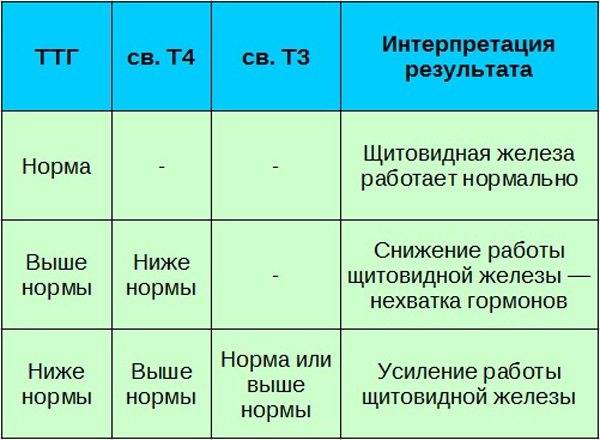 Система вторичных мессенджеров IP3 включает высвобождение кальция из саркоплазматического ретикулума. Как цАМФ, так и каскады IP3/Ca2+ приводят к последующим физиологическим эффектам, которые усиливают синтез гормонов щитовидной железы и рост щитовидной железы.
Система вторичных мессенджеров IP3 включает высвобождение кальция из саркоплазматического ретикулума. Как цАМФ, так и каскады IP3/Ca2+ приводят к последующим физиологическим эффектам, которые усиливают синтез гормонов щитовидной железы и рост щитовидной железы.
Вовлеченные системы органов
Первичной мишенью ТТГ является щитовидная железа. В частности, ТТГ модулирует высвобождение Т3 и Т4 из фолликулярных клеток щитовидной железы. Около 80% гормона щитовидной железы высвобождается в виде Т4. Т4 дейодируется до Т3, который является более мощным гормоном щитовидной железы. Несмотря на то, что только около 20% Т3 образуется в щитовидной железе, 80% поступает в результате периферической конверсии с участием дейодиназы. Более 99% гормонов щитовидной железы связываются с тиреоидсвязывающим глобулином, преальбумином и альбумином, и только 1% свободно циркулирует в крови. Как только Т3 связывается со своим рецептором в ядре, он активирует транскрипцию ДНК, за которой следует трансляция мРНК и синтез нового белка. Эти новые белки влияют на многие системы органов, способствуя росту, а также созреванию костей и центральной нервной системы (ЦНС). Т3 и Т4 воздействуют почти на все клетки организма, повышая скорость основного обмена. В частности, они увеличивают синтез Na?/K?-АТФазы, что приводит к увеличению потребления кислорода и выработки тепла. Они также воздействуют на рецепторы B1 в сердце, увеличивая частоту сердечных сокращений и сократительную способность за счет увеличения количества рецепторов бета-1 в миокарде, так что миокард становится более чувствительным к стимуляции симпатической нервной системой. Гормоны щитовидной железы также активируют метаболизм с увеличением всасывания глюкозы, гликогенолиза, глюконеогенеза, липолиза, а также синтеза и деградации белка (чистый катаболизм) [5].
Эти новые белки влияют на многие системы органов, способствуя росту, а также созреванию костей и центральной нервной системы (ЦНС). Т3 и Т4 воздействуют почти на все клетки организма, повышая скорость основного обмена. В частности, они увеличивают синтез Na?/K?-АТФазы, что приводит к увеличению потребления кислорода и выработки тепла. Они также воздействуют на рецепторы B1 в сердце, увеличивая частоту сердечных сокращений и сократительную способность за счет увеличения количества рецепторов бета-1 в миокарде, так что миокард становится более чувствительным к стимуляции симпатической нервной системой. Гормоны щитовидной железы также активируют метаболизм с увеличением всасывания глюкозы, гликогенолиза, глюконеогенеза, липолиза, а также синтеза и деградации белка (чистый катаболизм) [5].
Функция
ТТГ связывается и активирует рецептор ТТГ (TSHR), который представляет собой рецептор, связанный с G-белком (GPCR), на базолатеральной поверхности фолликулярных клеток щитовидной железы. TSHR связан как с Gs, так и с Gq G-белками, активируя как путь цАМФ (через Gsa), так и сигнальные каскады вторичных мессенджеров фосфоинозитол/кальций (IP/Ca2+; через Gq). Путь Gs активирует поглощение йодида, секрецию гормонов щитовидной железы, рост и дифференцировку желез. Путь Gq ограничивает скорость синтеза гормонов за счет стимуляции организации йодидов. Мутация усиления функции рецептора ТТГ приводит к гипертиреозу, тогда как мутация потери функции приводит к гипотиреозу.
TSHR связан как с Gs, так и с Gq G-белками, активируя как путь цАМФ (через Gsa), так и сигнальные каскады вторичных мессенджеров фосфоинозитол/кальций (IP/Ca2+; через Gq). Путь Gs активирует поглощение йодида, секрецию гормонов щитовидной железы, рост и дифференцировку желез. Путь Gq ограничивает скорость синтеза гормонов за счет стимуляции организации йодидов. Мутация усиления функции рецептора ТТГ приводит к гипертиреозу, тогда как мутация потери функции приводит к гипотиреозу.
Для понимания роли ТТГ в стимуляции секреции Т3 и Т4 необходимо знать пути синтеза гормонов щитовидной железы. Двумя основными компонентами Т3 и Т4 являются йод и тирозин. Йод (I2) образуется в результате окисления йодида (I-) после того, как фолликулярные клетки щитовидной железы активно поглощают йод (I-) из кровотока против градиента его концентрации. Тирозин, с другой стороны, происходит из тиреоглобулина, богатого тирозином белка, синтезируемого фолликулярными клетками щитовидной железы. После поглощения и окисления йодида йод связывает остатки тирозина на тиреоглобулин с образованием монойодтирозина (МИТ) и дийодтирозина (ДИТ). Трийодтиронин, или Т3, образуется, когда MIT смешивается с DIT. Точно так же соединение двух ДИТ создает тетрайодтиронин (Т4) или тироксин. Процесс окисления йодида, йодирования тиреоглобулина и связывания MIT и DIT катализируется ферментом, называемым тиреопероксидазой. ТТГ стимулирует секрецию гормонов щитовидной железы за счет увеличения поглощения йодида, синтеза тиреоглобулина и активности тиреопероксидазы. Кроме того, ТТГ также увеличивает приток крови к щитовидной железе и стимулирует гипертрофию и гиперплазию фолликулярных клеток щитовидной железы, оказывая влияние на рост щитовидной железы.
Трийодтиронин, или Т3, образуется, когда MIT смешивается с DIT. Точно так же соединение двух ДИТ создает тетрайодтиронин (Т4) или тироксин. Процесс окисления йодида, йодирования тиреоглобулина и связывания MIT и DIT катализируется ферментом, называемым тиреопероксидазой. ТТГ стимулирует секрецию гормонов щитовидной железы за счет увеличения поглощения йодида, синтеза тиреоглобулина и активности тиреопероксидазы. Кроме того, ТТГ также увеличивает приток крови к щитовидной железе и стимулирует гипертрофию и гиперплазию фолликулярных клеток щитовидной железы, оказывая влияние на рост щитовидной железы.
Механизм
Гипоталамо-гипофизарная ось регулирует высвобождение ТТГ через нейроны гипоталамуса, которые секретируют тиреорилизинг-гормон (ТРГ), гормон, стимулирующий тиреотрофы в передней доле гипофиза к секреции ТТГ. ТТГ, в свою очередь, стимулирует фолликулярные клетки щитовидной железы к высвобождению тироксина, или Т4 (80%), и трийодтиронина, или Т3 (20%). Соматостатин, с другой стороны, является другим гормоном, вырабатываемым гипоталамусом, который ингибирует высвобождение ТТГ из передней доли гипофиза. Когда Т4 попадает в кровоток, он преобразуется в Т3 в процессе дейодирования. Затем Т4 и Т3 могут оказывать отрицательную обратную связь на уровни ТТГ (высокие уровни Т3/Т4 снижают высвобождение ТТГ передней долей гипофиза, а низкие уровни Т3/Т4 увеличивают высвобождение ТТГ). Т3 является преобладающим ингибитором секреции ТТГ. Поскольку секреция ТТГ очень чувствительна к незначительным изменениям свободного Т4 через эту петлю отрицательной обратной связи, аномальные уровни ТТГ обнаруживаются раньше, чем уровни свободного Т4 при гипотиреозе и гипертиреозе. Между Т3/Т4 и ТТГ существует логарифмическая зависимость, и незначительные изменения Т3/Т4 приводят к значительным изменениям ТТГ.
Когда Т4 попадает в кровоток, он преобразуется в Т3 в процессе дейодирования. Затем Т4 и Т3 могут оказывать отрицательную обратную связь на уровни ТТГ (высокие уровни Т3/Т4 снижают высвобождение ТТГ передней долей гипофиза, а низкие уровни Т3/Т4 увеличивают высвобождение ТТГ). Т3 является преобладающим ингибитором секреции ТТГ. Поскольку секреция ТТГ очень чувствительна к незначительным изменениям свободного Т4 через эту петлю отрицательной обратной связи, аномальные уровни ТТГ обнаруживаются раньше, чем уровни свободного Т4 при гипотиреозе и гипертиреозе. Между Т3/Т4 и ТТГ существует логарифмическая зависимость, и незначительные изменения Т3/Т4 приводят к значительным изменениям ТТГ.
Сопутствующее тестирование
ТТГ является скрининговым тестом первой линии как для гипотиреоза, так и для гипертиреоза, поскольку изменения ТТГ происходят раньше, чем изменения Т3/Т4. Если значения выходят за пределы диапазона от 0,4 до 4,5 миллиединиц на литр (мЕд/л), необходимо измерить T3 и T4. Тем не менее, ТТГ всегда является лучшим первым тестом, потому что он более надежен, чем уровни Т3/Т4 в плазме, которые имеют тенденцию колебаться. При первичном гипотиреозе уровни ТТГ повышены из-за потери отрицательного торможения в передней доле гипофиза. Напротив, при первичном гипертиреозе уровень ТТГ снижается.
Тем не менее, ТТГ всегда является лучшим первым тестом, потому что он более надежен, чем уровни Т3/Т4 в плазме, которые имеют тенденцию колебаться. При первичном гипотиреозе уровни ТТГ повышены из-за потери отрицательного торможения в передней доле гипофиза. Напротив, при первичном гипертиреозе уровень ТТГ снижается.
Другим важным тестом, когда речь идет о заболеваниях щитовидной железы, является тиреостимулирующий иммуноглобулин (TSI). Тест является диагностическим для состояния, называемого болезнью Грейвса. Как будет показано ниже, болезнь Грейвса представляет собой аутоиммунное заболевание, характеризующееся наличием в крови аутоантител, оказывающих ТТГ-подобное действие. Антитела стимулируют ТТГ на фолликулярных клетках щитовидной железы, что приводит к неконтролируемому синтезу и высвобождению гормонов щитовидной железы. Тест определяет наличие в крови антител, стимулирующих щитовидную железу (TSI).[7]
Патофизиология
Гипертиреоз
Гипертиреоз — это состояние, характеризующееся избыточной секрецией гормонов щитовидной железы. К гипертиреозу приводят различные заболевания, включая болезнь Грейвса, новообразования щитовидной железы, аденомы щитовидной железы, избыточную секрецию ТТГ или экзогенное введение Т3 или Т4. Симптомы гипертиреоза включают увеличение основного обмена, потерю веса, повышенный аппетит, потливость, тремор, чувствительность к теплу, раздражительность, диарею и бессонницу. При первичном гипертиреозе, как и в случае аденомы щитовидной железы, уровни ТТГ имеют тенденцию к снижению из-за ингибирования по отрицательной обратной связи, оказываемого на переднюю долю гипофиза Т3 и Т4. При вторичном гипертиреозе, как и в случае опухоли, секретирующей ТТГ или ТРГ, повышаются уровни как ТТГ, так и Т3/Т4. [8] [9]]
К гипертиреозу приводят различные заболевания, включая болезнь Грейвса, новообразования щитовидной железы, аденомы щитовидной железы, избыточную секрецию ТТГ или экзогенное введение Т3 или Т4. Симптомы гипертиреоза включают увеличение основного обмена, потерю веса, повышенный аппетит, потливость, тремор, чувствительность к теплу, раздражительность, диарею и бессонницу. При первичном гипертиреозе, как и в случае аденомы щитовидной железы, уровни ТТГ имеют тенденцию к снижению из-за ингибирования по отрицательной обратной связи, оказываемого на переднюю долю гипофиза Т3 и Т4. При вторичном гипертиреозе, как и в случае опухоли, секретирующей ТТГ или ТРГ, повышаются уровни как ТТГ, так и Т3/Т4. [8] [9]]
Гипотиреоз
Гипотиреоз возникает, когда щитовидная железа не вырабатывает гормон щитовидной железы в достаточном количестве. Наиболее распространенной причиной гипотиреоза является тиреоидит Хашимото, который представляет собой состояние, вызванное аутоантителами, которые атакуют фолликулярные клетки щитовидной железы, что приводит к снижению синтеза гормонов щитовидной железы.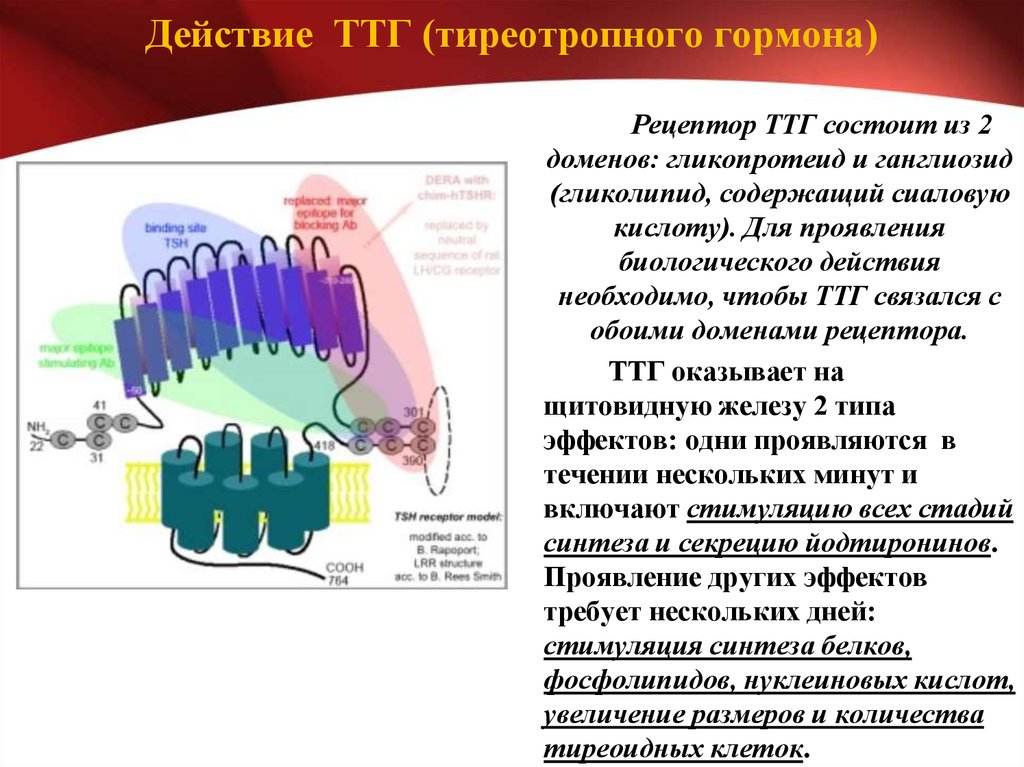 Другие распространенные причины гипотиреоза включают лучевую терапию, операции на щитовидной железе, чрезмерное лечение антитиреоидными препаратами, врожденный гипотиреоз, дефицит йода или опухоли гипофиза. Симптомы гипотиреоза включают снижение основного обмена, увеличение массы тела, несмотря на снижение аппетита, чувствительность к холоду, снижение сердечного выброса, гиповентиляцию, вялость и умственную замедленность, опущение век, микседему, задержку роста, умственную отсталость у перинатальных больных и зоб. При первичном гипотиреозе, как и в случае тиреоидита Хашимото, уровень ТТГ повышается из-за потери отрицательной обратной связи. При вторичном гипотиреозе, как и при доброкачественной опухоли гипофиза, уровень ТТГ снижается. Лечение гипотиреоза включает заместительную терапию гормонами щитовидной железы.[10][11][12]
Другие распространенные причины гипотиреоза включают лучевую терапию, операции на щитовидной железе, чрезмерное лечение антитиреоидными препаратами, врожденный гипотиреоз, дефицит йода или опухоли гипофиза. Симптомы гипотиреоза включают снижение основного обмена, увеличение массы тела, несмотря на снижение аппетита, чувствительность к холоду, снижение сердечного выброса, гиповентиляцию, вялость и умственную замедленность, опущение век, микседему, задержку роста, умственную отсталость у перинатальных больных и зоб. При первичном гипотиреозе, как и в случае тиреоидита Хашимото, уровень ТТГ повышается из-за потери отрицательной обратной связи. При вторичном гипотиреозе, как и при доброкачественной опухоли гипофиза, уровень ТТГ снижается. Лечение гипотиреоза включает заместительную терапию гормонами щитовидной железы.[10][11][12]
ТТГ и эстроген
Тироксин-связывающий глобулин (ТСГ) связывает большую часть Т3/Т4 в крови. Небольшая часть тиреоидных гормонов свободно циркулирует в крови и представляет собой физиологически активную форму. Эстроген увеличивает синтез и снижает клиренс тироксинсвязывающего глобулина (ТСГ). Следовательно, состояния с избытком эстрогена, такие как беременность или использование оральных контрацептивов, вызывают повышение уровня ТБГ. Повышение связывающей активности (увеличение ТСГ) вначале снижает концентрацию свободного гормона. Однако интактная гипоталамо-гипофизарно-щитовидная ось быстро нормализует уровень свободных гормонов и восстанавливает гомеостаз. Таким образом, уровни ТТГ и свободного Т3/Т4 остаются нормальными, в то время как общий Т3/Т4 увеличивается. Напротив, пациенты с ранее существовавшим гипотиреозом полагаются на экзогенный гормон щитовидной железы (левотироксин) для поддержания адекватных уровней свободного Т3/Т4. Таким образом, они не могут адекватно реагировать на снижение уровня свободных гормонов щитовидной железы. Таким образом, увеличение TBG у этих пациентов может привести к снижению уровня свободного T3/T4. Потеря торможения отрицательной обратной связи в гипофизе приводит к повышению уровня ТТГ.
Эстроген увеличивает синтез и снижает клиренс тироксинсвязывающего глобулина (ТСГ). Следовательно, состояния с избытком эстрогена, такие как беременность или использование оральных контрацептивов, вызывают повышение уровня ТБГ. Повышение связывающей активности (увеличение ТСГ) вначале снижает концентрацию свободного гормона. Однако интактная гипоталамо-гипофизарно-щитовидная ось быстро нормализует уровень свободных гормонов и восстанавливает гомеостаз. Таким образом, уровни ТТГ и свободного Т3/Т4 остаются нормальными, в то время как общий Т3/Т4 увеличивается. Напротив, пациенты с ранее существовавшим гипотиреозом полагаются на экзогенный гормон щитовидной железы (левотироксин) для поддержания адекватных уровней свободного Т3/Т4. Таким образом, они не могут адекватно реагировать на снижение уровня свободных гормонов щитовидной железы. Таким образом, увеличение TBG у этих пациентов может привести к снижению уровня свободного T3/T4. Потеря торможения отрицательной обратной связи в гипофизе приводит к повышению уровня ТТГ. Этим пациентам требуется увеличение дозы левотироксина для поддержания эутиреоза.
Этим пациентам требуется увеличение дозы левотироксина для поддержания эутиреоза.
Клиническая значимость
Болезнь Грейвса
Болезнь Грейвса — это аутоиммунное заболевание, которое чаще всего поражает молодых женщин в возрасте до сорока лет. Отличительной чертой этого заболевания является наличие аутоантител, которые оказывают ТТГ-подобные эффекты, называемые тиреостимулирующими антителами (TSI). TSI стимулируют рецепторы ТТГ на фолликулярных клетках щитовидной железы, что приводит как к гипертиреозу, так и к увеличению щитовидной железы, следовательно, к зобу. По мере увеличения уровня Т3/Т4 уровень ТТГ снижается за счет торможения с отрицательной обратной связью. Помимо классических признаков и симптомов гипертиреоза, болезнь Грейвса также вызывает офтальмопатию, которая проявляется экзофтальмом (выпученными глазами), раздражением глаз, двоением в глазах и, возможно, потерей зрения. Офтальмопатия Грейвса, скорее всего, возникает из-за связывания TSI с рецепторами на мягких тканях и мышцах позади глаз. Это инициирует воспалительный каскад, вызывающий появление глазных симптомов.[8]
Это инициирует воспалительный каскад, вызывающий появление глазных симптомов.[8]
ТТГ-секретирующая аденома гипофиза
Функционирующая аденома гипофиза представляет собой опухоль гипофиза, которая секретирует активные гормоны. Обычно он возникает из секретирующих пролактин клеток, также известных как лактотрофы. Он также может возникать из-за ТТГ-секретирующих тиреотрофов, что приводит к повышению уровня ТТГ. ТТГ-секретирующие аденомы часто представляют собой макроаденомы, которые не только продуцируют избыточное количество ТТГ, но и создают массовые эффекты на соседние структуры. Пациенты обычно жалуются на компрессионные симптомы (головные боли, проблемы со зрением), а также на симптомы гипертиреоза. Высокий ТТГ вызывает увеличение щитовидной железы, и у пациентов обычно развивается зоб.[13]
Нефункционирующая аденома гипофиза
Нефункционирующая аденома гипофиза обычно возникает из гонадотрофов (клеток, секретирующих гонадотропин).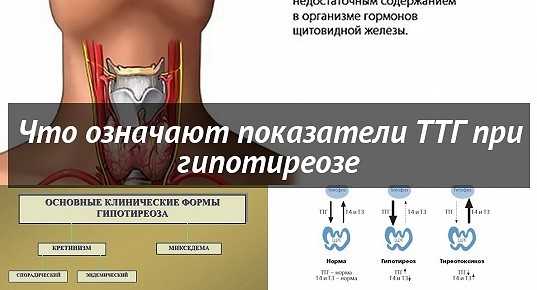 Здоровые гонадотрофы выделяют активные ЛГ и ФСГ, состоящие как из альфа-, так и из бета-субъединиц. Напротив, нефункционирующая аденома гипофиза секретирует неактивную форму гонадотропинов, которая имеет альфа-цепь, но не имеет активной бета-субъединицы. Симптомы обычно не проявляются до тех пор, пока опухоль не станет достаточно большой, чтобы сдавливать соседние структуры. Общие симптомы компрессии включают головные боли и проблемы со зрением. Кроме того, большая масса может сдавливать соседние клетки гипофиза, что приводит к снижению ТТГ, а также других гормонов гипофиза. Падение уровня ТТГ может привести к гипотиреозу, если опухоль не лечится надлежащим образом.[14]
Здоровые гонадотрофы выделяют активные ЛГ и ФСГ, состоящие как из альфа-, так и из бета-субъединиц. Напротив, нефункционирующая аденома гипофиза секретирует неактивную форму гонадотропинов, которая имеет альфа-цепь, но не имеет активной бета-субъединицы. Симптомы обычно не проявляются до тех пор, пока опухоль не станет достаточно большой, чтобы сдавливать соседние структуры. Общие симптомы компрессии включают головные боли и проблемы со зрением. Кроме того, большая масса может сдавливать соседние клетки гипофиза, что приводит к снижению ТТГ, а также других гормонов гипофиза. Падение уровня ТТГ может привести к гипотиреозу, если опухоль не лечится надлежащим образом.[14]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Эхтедари Б., Корреа Р. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 6 августа 2021 г.
 Левотироксин. [PubMed: 30969630]
Левотироксин. [PubMed: 30969630]- 2.
Calsolaro V, Niccolai F, Pasqualetti G, Calabrese AM, Polini A, Okoye C, Magno S, Caraccio N, Monzani F. Явный и субклинический гипотиреоз у пожилых людей: когда Удовольствие? Фронт Эндокринол (Лозанна). 2019;10:177. [Бесплатная статья PMC: PMC6438852] [PubMed: 30967841]
- 3.
Wiersinga WM. Болезнь Грейвса: можно ли вылечить? Эндокринол Метаб (Сеул). 2019 март;34(1):29-38. [Бесплатная статья PMC: PMC6435849] [PubMed: 30912336]
- 4.
Jannin A, Peltier L, d’Herbomez M, Defrance F, Marcelli S, Ben Hamou A, Humbert L, Wémeau JL, Vantyghem MC, Эспиард С. Уроки неправильного измерения антител к рецептору ТТГ при гипотиреозе: серия случаев и обзор литературы. Clin Chem Lab Med. 201927 августа; 57 (9): e218-e221. [PubMed: 30849043]
- 5.
Delitala AP, Capobianco G, Cherchi PL, Dessole S, Delitala G. Функция щитовидной железы и нарушения щитовидной железы во время беременности: обзор и лечение.
 Arch Gynecol Obstet. 2019 февраль; 299(2):327-338. [PubMed: 30569344]
Arch Gynecol Obstet. 2019 февраль; 299(2):327-338. [PubMed: 30569344]- 6.
Руссе Б., Дюпюи С., Миот Ф., Дюмон Дж. Глава 2 Синтез и секреция гормонов щитовидной железы. In: Feingold KR, Anawalt B, Boyce A, Chrousos G, de Herder WW, Dhatariya K, Dungan K, Hershman JM, Hofland J, Kalra S, Kaltsas G, Koch C, Kopp P, Korbonits M, Kovacs CS, Kuohung W , Лаферрер Б., Леви М., МакГи Э.А., Маклахлан Р., Морли Дж.Э., Нью М., Пурнелл Дж., Сахай Р., Сингер Ф., Сперлинг М.А., Стратакис К.А., Тренс Д.Л., Уилсон Д.П., редакторы. Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 2 сентября 2015 г. [PubMed: 25905405]
- 7.
McKee A, Peyerl F. Использование анализа TSI: влияние на затраты на диагностику гипертиреоза Грейвса. Am J Manag Care. 2012 01 января; 18 (1): e1-14. [PubMed: 22435785]
- 8.
Blick C, Nguyen M, Jialal I. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 28 сентября 2021 г.
 Тиреотоксикоз. [PubMed: 29489233]
Тиреотоксикоз. [PubMed: 29489233]- 9.
Мэтью П., Роула П. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 12 декабря 2021 г. Гипертиреоз. [В паблике: 30725738]
- 10.
Азим С., Наср С. Субклинический гипотиреоз: когда лечить. Клив Клин J Med. 2019 февраль;86(2):101-110. [PubMed: 30742580]
- 11.
Ленг О, Разви С. Гипотиреоз у пожилых людей. Рез. щитовидной железы. 2019;12:2. [Бесплатная статья PMC: PMC6367787] [PubMed: 30774717]
- 12.
Элерс М., Шотт М., Аллелайн С. Болезнь Грейвса в клинической перспективе. Front Biosci (Landmark Ed). 2019 01 января; 24 (1): 35-47. [В паблике: 30468646]
- 13.
Бек-Пеккос П., Персани Л., Лания А. Тиротропин-секретирующие аденомы гипофиза. In: Feingold KR, Anawalt B, Boyce A, Chrousos G, de Herder WW, Dhatariya K, Dungan K, Hershman JM, Hofland J, Kalra S, Kaltsas G, Koch C, Kopp P, Korbonits M, Kovacs CS, Kuohung W , Лаферрер Б.
 , Леви М., МакГи Э.А., Маклахлан Р., Морли Дж.Э., Нью М., Пурнелл Дж., Сахай Р., Сингер Ф., Сперлинг М.А., Стратакис К.А., Тренс Д.Л., Уилсон Д.П., редакторы. Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 11 января 2019 г.. [PubMed: 25905212]
, Леви М., МакГи Э.А., Маклахлан Р., Морли Дж.Э., Нью М., Пурнелл Дж., Сахай Р., Сингер Ф., Сперлинг М.А., Стратакис К.А., Тренс Д.Л., Уилсон Д.П., редакторы. Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 11 января 2019 г.. [PubMed: 25905212]- 14.
Драммонд Дж. Б., Рибейро-Оливейра А., Соарес Б. С. Нефункционирующие аденомы гипофиза. In: Feingold KR, Anawalt B, Boyce A, Chrousos G, de Herder WW, Dhatariya K, Dungan K, Hershman JM, Hofland J, Kalra S, Kaltsas G, Koch C, Kopp P, Korbonits M, Kovacs CS, Kuohung W , Лаферрер Б., Леви М., МакГи Э.А., Маклахлан Р., Морли Дж.Э., Нью М., Пурнелл Дж., Сахай Р., Сингер Ф., Сперлинг М.А., Стратакис К.А., Тренс Д.Л., Уилсон Д.П., редакторы. Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 28 ноября 2018 г. [PubMed: 30521182]
Низкая активность щитовидной железы: решение о лечении субклинического гипотиреоза — InformedHealth.org
Создано: 8 октября 2014 г.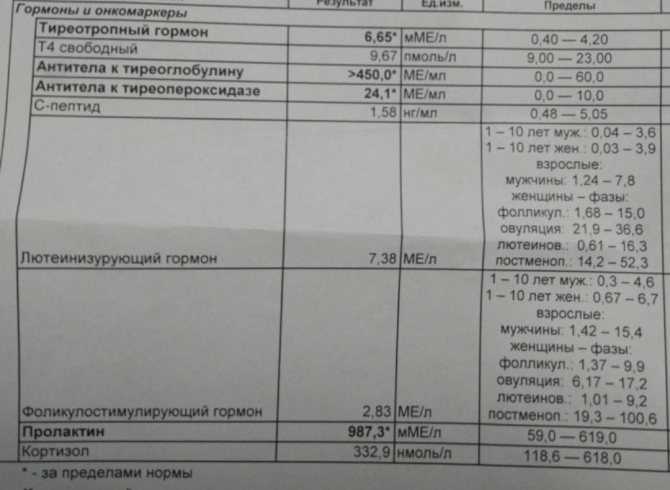 ; Последнее обновление: 10 августа 2017 г.; Следующее обновление: 2020.
; Последнее обновление: 10 августа 2017 г.; Следующее обновление: 2020.
Субклинический (латентный) гипотиреоз означает, что щитовидная железа все еще вырабатывает достаточно гормонов щитовидной железы. Но некоторые показатели крови могут свидетельствовать о ранних стадиях дефицита гормонов. Эксперты не согласны с тем, следует ли лечить субклинический гипотиреоз. Неясно, в каких случаях лечение будет иметь преимущества.
Если у вас уже есть заметный («явный» или «манифестный») гипотиреоз, значит, щитовидная железа больше не вырабатывает достаточное количество тиреоидных гормонов. Тироксин является наиболее важным из гормонов щитовидной железы. Он помогает регулировать многие функции организма, чтобы сбалансировать обмен веществ. Слишком малое количество тироксина может вызвать ряд различных проблем со здоровьем. Симптомы варьируются от холодных рук до физической слабости, трудностей с концентрацией внимания и депрессии. Гипотиреоз можно легко вылечить, принимая один раз в день таблетку, содержащую гормон щитовидной железы. Эти таблетки заменяют тироксин, который не вырабатывается. Обычно это приводит к полному исчезновению симптомов.
Эти таблетки заменяют тироксин, который не вырабатывается. Обычно это приводит к полному исчезновению симптомов.
Поскольку он не вызывает никаких симптомов, субклинический гипотиреоз незаметен. Значение ТТГ (тиреотропного гормона) слишком высокое, но щитовидная железа все еще вырабатывает достаточное количество гормонов. Этот гормон вырабатывается в гипофизе и действует как триггер для щитовидной железы, чтобы начать выработку гормонов щитовидной железы. Уровни ТТГ, которые слишком высоки, могут быть первым признаком ранних стадий гипотиреоза: гипофиз реагирует на более низкие уровни гормонов щитовидной железы, увеличивая выработку ТТГ, чтобы активировать щитовидную железу.
Подсчитано, что около 5 из 100 человек имеют субклинический гипотиреоз. Незначительно повышенный уровень ТТГ обычно выявляется случайно при плановом обследовании. Но сами по себе они не представляют опасности для здоровья. Также возможно, что уровень ТТГ повышен только временно, например, после интенсивной физической активности. Эксперты не полностью согласны с тем, как решать, когда следует лечить субклинический гипотиреоз.
Эксперты не полностью согласны с тем, как решать, когда следует лечить субклинический гипотиреоз.
Как диагностируется субклинический гипотиреоз?
Показатели щитовидной железы, такие как ТТГ, измеряются в анализах крови. Поскольку один тест может ввести в заблуждение, второй тест обычно проводится через 2 или 3 месяца. В обоих случаях кровь берут в одно и то же время суток, поскольку уровень ТТГ может колебаться в течение 24 часов. Субклинический гипотиреоз диагностируют, когда оба показателя ТТГ высокие, но уровень гормона щитовидной железы тироксин остается в пределах нормы.
Эксперты не согласны с тем, какой уровень ТТГ следует считать слишком высоким. Некоторые предполагают, что уровни ТТГ более 2,5 миллиединиц на литр (мЕд/л) являются ненормальными, в то время как другие считают уровни ТТГ слишком высокими только после того, как они достигнут 4-5 мЕд/л.
У детей и подростков, а также у пожилых людей уровень ТТГ несколько выше, чем у людей среднего возраста.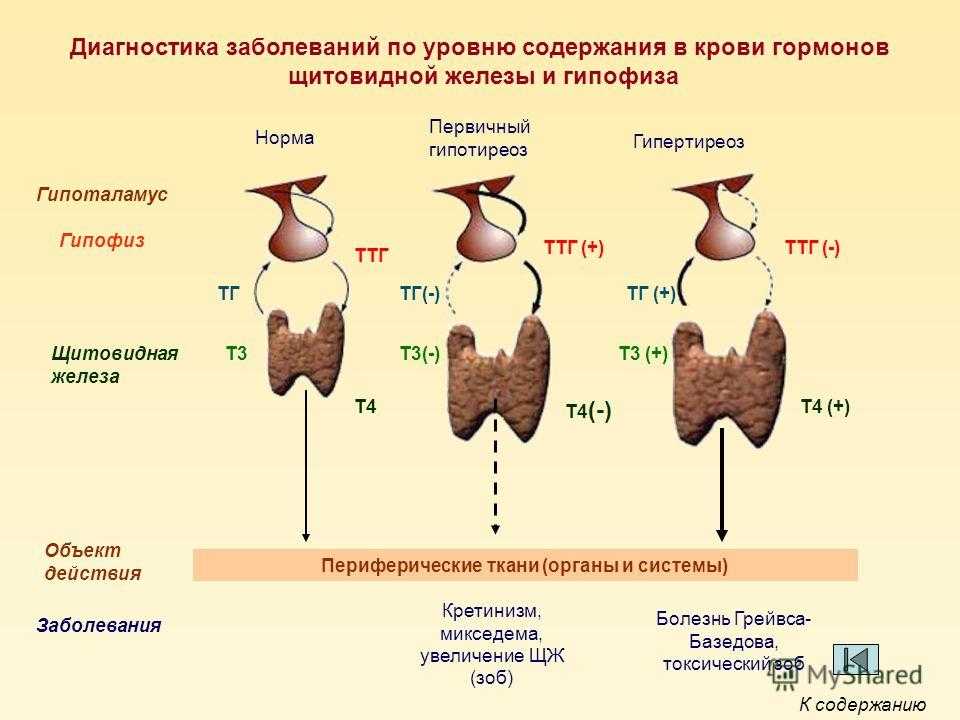 Из-за этого специалисты по щитовидной железе спорят о том, следует ли использовать более высокий порог для этих возрастных групп. Избыточный вес и прием некоторых лекарств также могут повышать уровень ТТГ. Уровни ТТГ, вероятно, будут больше колебаться во время беременности.
Из-за этого специалисты по щитовидной железе спорят о том, следует ли использовать более высокий порог для этих возрастных групп. Избыточный вес и прием некоторых лекарств также могут повышать уровень ТТГ. Уровни ТТГ, вероятно, будут больше колебаться во время беременности.
Как развивается субклинический гипотиреоз?
Способ развития субклинического гипотиреоза зависит от ряда различных факторов, в том числе от уровня ТТГ: Слегка повышенный уровень ТТГ (от 5 до 10 мЕд/л) часто возвращается к норме самостоятельно. Но у людей с сильно повышенным уровнем (более 15 мЕд/л) часто развивается явный симптоматический гипотиреоз в течение нескольких месяцев или лет.
В одном исследовании наблюдались люди с высоким уровнем ТТГ в течение двух-трех лет. У участников не было никаких симптомов или диагностированных заболеваний щитовидной железы. Они были разделены на три группы в зависимости от того, насколько высоким был их уровень ТТГ. Исследование дало следующие результаты:
Слегка повышенный уровень ТТГ (от 5 до 10 мЕд/л): Каждый год у 2% участников этой группы развился явный гипотиреоз.

Умеренно повышенный уровень ТТГ (от 10 до 15 мЕд/л): каждый год у 20% участников этой группы развился гипотиреоз с симптомами.
Сильно повышенный уровень ТТГ (более 15 мЕд/л): Каждый год у 73% участников этой группы развился явный гипотиреоз.
Незначительно или умеренно повышенный уровень ТТГ не обязательно требует лечения. У некоторых людей с высоким уровнем ТТГ симптомы никогда не проявляются. Также очень часто уровни ТТГ возвращаются к норме у детей и подростков.
Вероятность развития явного гипотиреоза из субклинического гипотиреоза выше, если щитовидная железа увеличена и в крови обнаруживаются антитела к щитовидной железе. И женщины, как правило, имеют более высокий риск, чем мужчины.
Тиреоидные антитела обычно являются признаком состояния, называемого тиреоидитом Хашимото. Это аутоиммунное заболевание является наиболее частой причиной гипотиреоза. Но обнаружение антител к щитовидной железе в крови не является верным признаком того, что у вас снижена активность щитовидной железы.
Есть ли какие-либо преимущества при лечении тироксином при высоком уровне ТТГ?
Некоторые врачи советуют вам немедленно начать лечение, если у вас субклинический гипотиреоз. Это связано с тем, что есть некоторые данные, свидетельствующие о том, что риск сердечно-сосудистых заболеваний может немного увеличиться в долгосрочной перспективе, если уровень ТТГ выше 10 мЕд/л. Эта связь не наблюдалась для слегка повышенных уровней ТТГ ниже 10 мЕд/л.
Только в нескольких качественных исследованиях изучались преимущества и недостатки лечения субклиническим гипотиреозом тироксином. В самом крупном и качественном исследовании, проведенном на сегодняшний день, приняли участие почти 800 человек в возрасте старше 65 лет. Однако оно было недостаточно большим, чтобы ответить на вопрос, снижает ли лечение тироксином риск осложнений. Также не было никаких доказательств того, что лечение имело другие преимущества: у людей, которые не использовали тироксин, симптомы гипотиреоза развивались так же редко, как и у людей, которые принимали тироксин.
Нет исследований, демонстрирующих преимущества лечения субклинического гипотиреоза у детей и подростков. Иногда у молодых людей уровень ТТГ выше из-за избыточного веса, поэтому медикаментозное лечение обычно не является хорошей идеей.
Имеет ли лечение тироксином побочные эффекты?
Качественных исследований побочных эффектов лечения субклинического гипотиреоза тироксином не проводилось, но обычно этот препарат считается хорошо переносимым. Поскольку организм обычно вырабатывает этот гормон самостоятельно, при правильной дозировке проблем не возникает. Однако, если он слишком высок, нельзя исключать побочные эффекты. Возможные побочные эффекты включают проблемы с сердцем, такие как мерцательная аритмия или учащенное сердцебиение.
Имеет ли смысл лечение во время беременности
Иногда проводят лечение субклинического гипотиреоза у беременных. С этой целью им время от времени предлагается диагностический скрининг-тест. В Германии это предоставляется как «индивидуальная медицинская услуга» (IGeL Leistung).
Некоторые данные свидетельствуют о том, что субклинический гипотиреоз во время беременности может увеличить риск выкидыша или преждевременных родов. Но нет никаких доказательств того, что лечение тироксином может снизить этот риск у женщин с высоким уровнем ТТГ или антител к щитовидной железе. Крупнейшее исследование пока не показывает каких-либо преимуществ лечения тироксином во время беременности ни в отношении риска преждевременных родов или выкидыша, ни в отношении развития ребенка.
Лечение: да или нет?
Людям, у которых нет симптомов, а уровень ТТГ лишь незначительно повышен, лечение обычно не требуется. Многие врачи не рекомендуют лечение, если уровень ТТГ не очень высок (более 10 мЕд/л). Другие факторы также могут играть роль в принятии решения, например, насколько высок общий риск сердечно-сосудистых заболеваний.
Лечение иногда рекомендуется начинать уже при уровне ТТГ более 6 мЕд/л у людей с высоким уровнем антител к щитовидной железе (тиреоидит Хашимото). Это делается для предотвращения перехода субклинического гипотиреоза в явный гипотиреоз. Вряд ли есть какие-либо исследования о том, может ли лечение достичь этой цели.
Это делается для предотвращения перехода субклинического гипотиреоза в явный гипотиреоз. Вряд ли есть какие-либо исследования о том, может ли лечение достичь этой цели.
Решение о том, лечиться или нет, во многом зависит от личных предпочтений, так как многие вопросы до сих пор остаются без ответа. Вы можете предпочесть не принимать какие-либо гормоны, если в этом нет крайней необходимости, даже несмотря на то, что лечение тироксином считается вполне безопасным, если принимать его в правильной дозе. Особенно, если у вас нет симптомов или у вас очень слабые симптомы и вы почти не замечаете никакого эффекта от лекарства, может быть проблемой продолжать принимать таблетки ежедневно.
Некоторые люди могут полагать, что такие явления, как истощение или запоры, являются симптомами их субклинического гипотиреоза, и из-за этого пробуют лечение, даже если это не щитовидная железа вызывает их проблемы. Вместо этого их симптомы могут иметь ряд других причин.
Если они не проходят при лечении, вероятно, они не вызваны недостаточной активностью щитовидной железы. Затем вы можете прекратить прием лекарства после обсуждения этого с врачом.
Затем вы можете прекратить прием лекарства после обсуждения этого с врачом.
Источники
Кейси Б.М., Том Э.А., Писман А.М., Варнер М.В., Сорокин Ю., Хирц Д.Г. и др. Лечение субклинического гипотиреоза или гипотироксинемии при беременности. N Engl J Med 2017; 376(9): 815-825. [PMC free article: PMC5605129] [PubMed: 28249134]
Diez JJ, Iglesias P. Спонтанный субклинический гипотиреоз у пациентов старше 55 лет: анализ естественного течения и факторов риска развития явной недостаточности щитовидной железы. J Clin Endocrinol Metab 2004; 89(10): 4890-4897. [PubMed: 15472181]
Pearce SH, Brabant G, Duntas LH, Monzani F, Peeters RP, Razvi S et al. Руководство ETA 2013 г.: Ведение субклинического гипотиреоза. Еврощитовидная железа J 2013; 2(4): 215-228. [Бесплатная статья PMC: PMC3923601] [PubMed: 24783053]
Рейд С., М., Миддлтон П., Коссич Мэри К., Кроутер К.А., Бейн Э. Вмешательства при клиническом и субклиническом гипотиреозе до беременности и во время беременности.
 Кокрановская система базы данных, ред. 2013 г.; (5): CD007752. [В паблике: 23728666]
Кокрановская система базы данных, ред. 2013 г.; (5): CD007752. [В паблике: 23728666]Rodondi N, den Elzen WP, Bauer DC, Cappola AR, Razvi S, Walsh JP et al. Субклинический гипотиреоз и риск ишемической болезни сердца и смертности. ЯМА 2010; 304(12): 1365-1374. [Бесплатная статья PMC: PMC3923470] [PubMed: 20858880]
Rugge JB, Bougatsos C, Chou R. Скрининг и лечение дисфункции щитовидной железы: обзор данных для Целевой группы профилактических служб США. 10.2014. (Обобщение доказательств Целевой группы профилактических служб США, ранее называвшееся Систематические обзоры доказательств).
Schübel J, Feldkamp J, Bergmann A, Drossard W, Voigt K. Скрытый гипотиреоз у взрослых. Dtsch Arztebl Int 2017; 114(25): 430-438. [Статья бесплатно PMC: PMC5508068] [PubMed: 28683860]
Spencer L, Bubner T, Bain E, Middleton P. Скрининг и последующее лечение дисфункции щитовидной железы до беременности и во время беременности для улучшения здоровья матери и ребенка.
 Кокрановская система базы данных, ред. 2015 г.; (9): CD011263. [Бесплатная статья PMC: PMC9233937] [PubMed: 26387772]
Кокрановская система базы данных, ред. 2015 г.; (9): CD011263. [Бесплатная статья PMC: PMC9233937] [PubMed: 26387772]Stott DJ, Rodondi N, Kearney PM, Ford I, Westendorp RG, Mooijaart SP и др. Гормональная терапия щитовидной железы для пожилых людей с субклиническим гипотиреозом. N Engl J Med 2017; 376(26): 2534-2544. [PubMed: 28402245]
Тангаратинам С., Тан А., Нокс Э., Килби М.Д., Франклин Дж., Кумарасами А. Связь между аутоантителами щитовидной железы и выкидышем и преждевременными родами: метаанализ доказательств. БМЖ 2011; 342: д2616. [Бесплатная статья PMC: PMC3089879] [PubMed: 21558126]
Информация о здоровье IQWiG написана с целью помочь
люди понимают преимущества и недостатки основных вариантов лечения и здоровья
услуги по уходу.Поскольку IQWiG является немецким институтом, некоторая информация, представленная здесь, относится к
Немецкая система здравоохранения. Пригодность любого из описанных вариантов у конкретного
случае можно определить, поговорив с врачом.

 Левотироксин. [PubMed: 30969630]
Левотироксин. [PubMed: 30969630] Arch Gynecol Obstet. 2019 февраль; 299(2):327-338. [PubMed: 30569344]
Arch Gynecol Obstet. 2019 февраль; 299(2):327-338. [PubMed: 30569344] Тиреотоксикоз. [PubMed: 29489233]
Тиреотоксикоз. [PubMed: 29489233]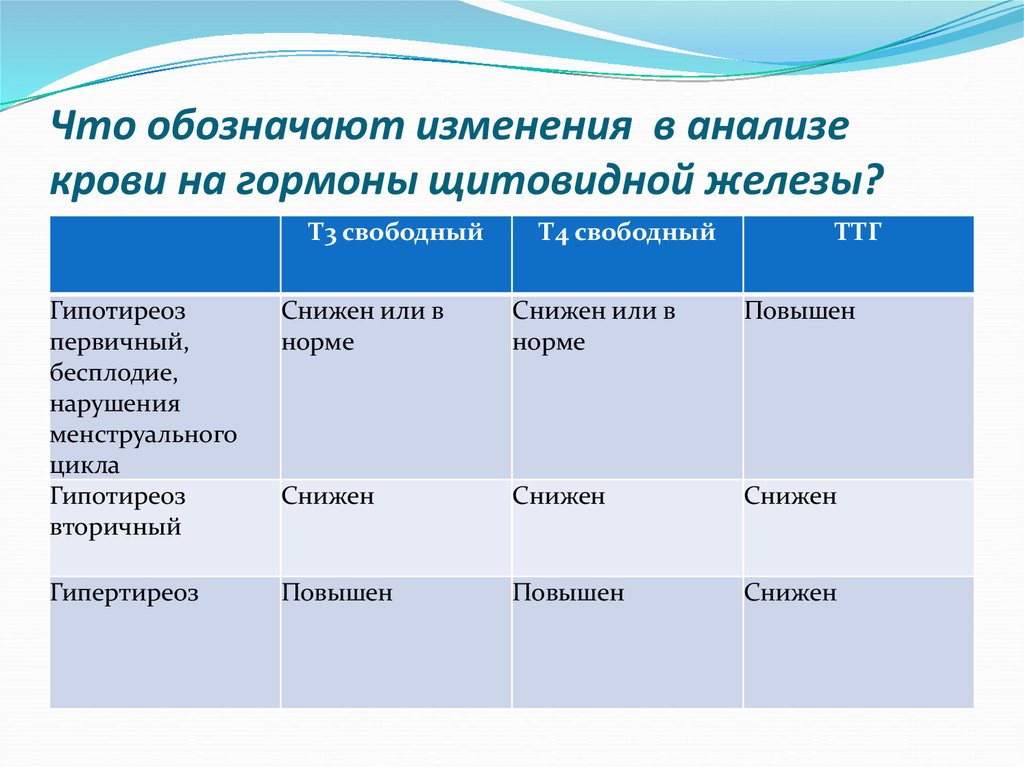 , Леви М., МакГи Э.А., Маклахлан Р., Морли Дж.Э., Нью М., Пурнелл Дж., Сахай Р., Сингер Ф., Сперлинг М.А., Стратакис К.А., Тренс Д.Л., Уилсон Д.П., редакторы. Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 11 января 2019 г.. [PubMed: 25905212]
, Леви М., МакГи Э.А., Маклахлан Р., Морли Дж.Э., Нью М., Пурнелл Дж., Сахай Р., Сингер Ф., Сперлинг М.А., Стратакис К.А., Тренс Д.Л., Уилсон Д.П., редакторы. Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 11 января 2019 г.. [PubMed: 25905212]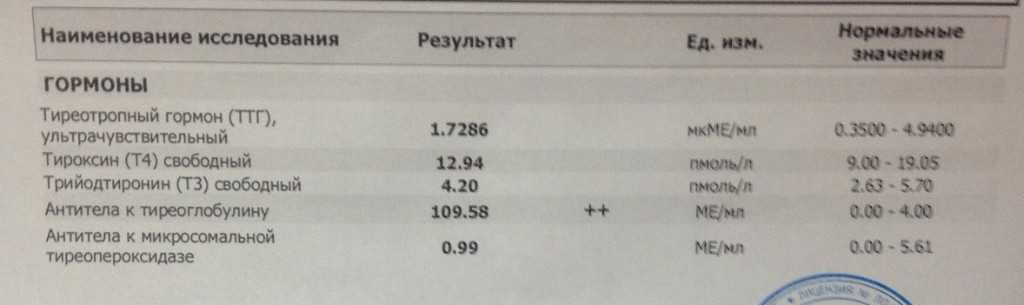
 Кокрановская система базы данных, ред. 2013 г.; (5): CD007752. [В паблике: 23728666]
Кокрановская система базы данных, ред. 2013 г.; (5): CD007752. [В паблике: 23728666] Кокрановская система базы данных, ред. 2015 г.; (9): CD011263. [Бесплатная статья PMC: PMC9233937] [PubMed: 26387772]
Кокрановская система базы данных, ред. 2015 г.; (9): CD011263. [Бесплатная статья PMC: PMC9233937] [PubMed: 26387772]