Содержание
Ибупрофен снижает качество спермы | UroWeb.ru — Урологический информационный портал!
Прием ибупрофена негативно сказывается на различных параметрах спермы, в частности подвижности, жизнеспособности сперматозоидов и целостности их ДНК. Об этом сообщили исследователи из Иорданского университета науки и технологии. Специалисты сделали обзор исследований, проведенных с 1986 года по наши дни, в которых влияние препарата на качество эякулята изучалось как in vitro, так и in vivo.
Ибупрофен (изобутилфенил-пропионовая кислота) — нестероидный противовоспалительный препарат, который показан для облегчения боли, жара и воспаления. Чаще всего препарат используется при таких состояниях, как ревматоидный артрит, зубная, менструальная и головная боль. Ибупрофен можно применять внутрь (биодоступность 80-100%) или внутривенно. Обычно при пероральном приеме действие препарата проявляется не менее чем через час.
Обычно при пероральном приеме действие препарата проявляется не менее чем через час.
Как и другие НПВС, ибупрофен подавляет фермент циклооксигеназу, ответственный за выработку простагландинов. В сравнении с другими препаратами, он оказывает более слабый противовоспалительный эффект. Но при этом достаточно эффективен как жаропонижающее и обезболивающее средство.
С момента одобрения в США в 1974 году безопасность ибупрофена изучалась неоднократно. Тщательное 15-летнее постмаркетинговое наблюдение как за здоровыми, так и за больными людьми, принимавшими препарат, показало, что он имеет благоприятный профиль безопасности, особенно в сравнении с другими НПВС, например, ацетилсалициловой кислотой. Хотя ибупрофен не рекомендуется при беременности, в том числе и на поздних сроках, так как может нарушать развитие эмбриона.
Несмотря на то, что безопасность ибупрофена изучалась в течение долгого времени, постмаркетинговый надзор и исследования 4 фазы по-прежнему имеют большое значение для выявления его неблагоприятных свойств. Для андрологов особый интерес представляет влияние препарата на способность мужчин к зачатию.
Для андрологов особый интерес представляет влияние препарата на способность мужчин к зачатию.
Специалисты из Иордании провели систематический обзор литературы, чтобы определить влияние ибупрофена на качество спермы. Поиск научных статей и абстрактов на английском языке проводился в исследовательских базах данных Scopus и PubMed по ключевым запросам «ibuprofen»,»semen» и «sperm». Кроме того, рассматривались связанные с найденными статьями публикации, если они были релевантны теме. В обзор включались исследования, выполнявшиеся в период с 1 июня 1986 года по 13 октября 2018 года.
В большинстве исследований, проведенных как in vitro, так и in vivo, сообщалось о неблагоприятном влиянии ибупрофена на такие параметры сперматозоидов, как подвижность, жизнеспособность, общее их количество в эякуляте и целостность ДНК. Однако в клинических исследованиях этот эффект пока подтвержден не был.
Авторы предположили, что ибупрофен может изменять показатели спермы, снижая синтез тестостерона, простагландинов, хелатирование ионов цинка и ингибируя синтез оксида азота. По мнению ученых, чтобы обосновать негативное влияние препарата на качество спермы, нужны новые исследования, в первую очередь — клинические.
По мнению ученых, чтобы обосновать негативное влияние препарата на качество спермы, нужны новые исследования, в первую очередь — клинические.
Источник: Andrologia. 2019 Jan 8:e13228. doi: 10.1111/and.13228. [Epub ahead of print]
Тематики и теги
Мужское бесплодие
Для отправки комментариев необходимо
войти
или зарегистрироваться
Использование безрецептурных препаратов при беременности и кормлении грудью
US Pharm . 2019;44:9):16-19
В Соединенных Штатах более 90% женщин принимают лекарства во время беременности. 1 Однако по этическим причинам большинство клинических испытаний не включают беременных женщин; поэтому имеются ограниченные данные, помогающие оценить использование лекарств во время беременности. 2-6 Так как первый триместр является важной частью развития основных органов плода и когда вероятно возникновение большинства врожденных дефектов, рекомендуется осторожное использование лекарств. Однако некоторые женщины не знают о своей беременности до приема лекарств на ранних сроках.
2-6 Так как первый триместр является важной частью развития основных органов плода и когда вероятно возникновение большинства врожденных дефектов, рекомендуется осторожное использование лекарств. Однако некоторые женщины не знают о своей беременности до приема лекарств на ранних сроках.
Исследование CDC определило наиболее распространенные лекарства, используемые в первом триместре, при этом ацетаминофен, ибупрофен, докузат, псевдоэфедрин, аспирин и напроксен являются наиболее часто используемыми безрецептурными препаратами. 7 С ростом использования безрецептурных и отпускаемых по рецепту лекарств поставщики, фармацевты и Интернет стали ценными источниками для определения того, безопасно ли принимать лекарство. Учитывая риск врожденных дефектов, преждевременных родов, младенческой смерти, невынашивания беременности и различных других осложнений, может быть рекомендовано разумное использование. Однако доступные ресурсы с годами увеличились из-за растущего использования лекарств. 8,9
8,9
Кроме того, некоторые из этих состояний, такие как боль или запор, могут сохраняться после рождения ребенка, что вызывает вопросы о безопасности приема лекарств во время грудного вскармливания. Подобно безопасному использованию лекарств во время беременности, лечение состояний при грудном вскармливании сопряжено с сопоставимыми проблемами, такими как безопасность для ребенка и матери, влияние на лактацию и ограниченность доступных подтверждающих данных. 5,10 Некоторые лекарства могут представлять риск для безопасности, и следует уделять особое внимание тем, у которых длительный период полувыведения или те, которые накапливаются в грудном молоке в больших количествах, а также детям, которые более склонны к побочным эффектам (например, , недоношенные, новорожденные, сопутствующие заболевания). 11
Поскольку от 2% до 3% врожденных дефектов связаны с приемом лекарств, этикетки с лекарствами или листки-вкладыши должны давать рекомендации по применению лекарств во время беременности и кормления грудью. 12 Хотя известно, что количество лекарств, вызывающих врожденные дефекты, невелико, эти лекарства также могут быть ограничены лекарственными препаратами, отпускаемыми по рецепту. В 2015 году FDA обновило прежние категории беременности на этикетках рецептурных и биологических препаратов до более описательного резюме, потребовав от поставщиков изучить имеющиеся доказательства, прежде чем принимать клиническое решение о том, можно ли безопасно принимать лекарство во время беременности и кормления грудью. 13 Однако маркировка безрецептурных препаратов и категории, помогающие оценить риск безопасности, остались без изменений. Помимо этикеток FDA, доступно огромное количество ресурсов, которые помогут определить, безопасно ли лекарство (, ТАБЛИЦА 1, ). 1,14-20
12 Хотя известно, что количество лекарств, вызывающих врожденные дефекты, невелико, эти лекарства также могут быть ограничены лекарственными препаратами, отпускаемыми по рецепту. В 2015 году FDA обновило прежние категории беременности на этикетках рецептурных и биологических препаратов до более описательного резюме, потребовав от поставщиков изучить имеющиеся доказательства, прежде чем принимать клиническое решение о том, можно ли безопасно принимать лекарство во время беременности и кормления грудью. 13 Однако маркировка безрецептурных препаратов и категории, помогающие оценить риск безопасности, остались без изменений. Помимо этикеток FDA, доступно огромное количество ресурсов, которые помогут определить, безопасно ли лекарство (, ТАБЛИЦА 1, ). 1,14-20
Исследования показывают, что во время беременности и после беременности чаще всего лечат боль. 3 Однако из-за большого разнообразия безрецептурных препаратов для обезболивания рекомендуются лишь некоторые из них.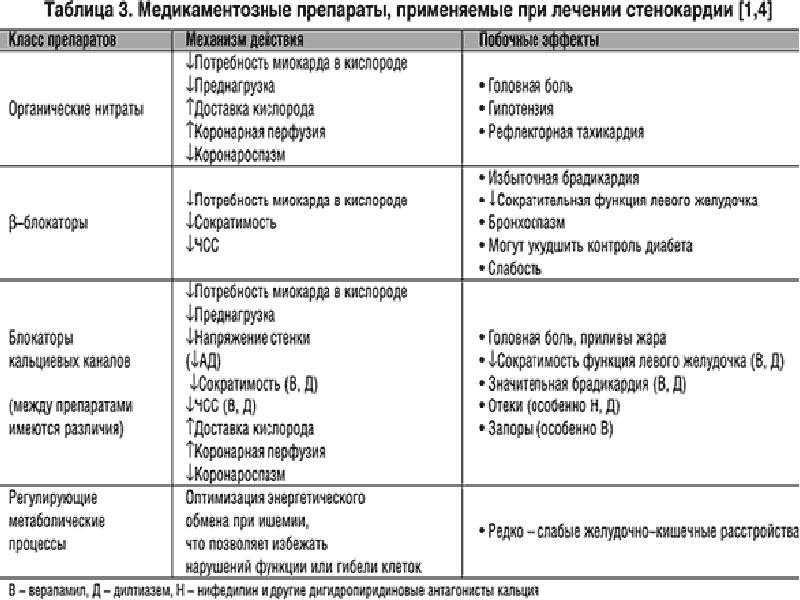
Ацетаминофен (Тайленол) продемонстрировал эффективность и безопасность на всех стадиях беременности при использовании в рекомендуемых терапевтических дозах и при кратковременном применении. 15-17,21,22 Неблагоприятные исходы беременности или аномалии обычно не наблюдаются при использовании ацетаминофена. Однако недавние данные показали потенциальные риски пренатального использования ацетаминофена, такие как астма, более низкий коэффициент умственного развития, проблемы с развитием нервной системы, снижение внимания и поведенческие проблемы в детстве. 22 Тем не менее, ацетаминофен по-прежнему является более безопасным вариантом при боли или лихорадке во время беременности, и его следует использовать только при необходимости в рекомендуемых дозах. 22 Кроме того, он считается безопасным для кормящих женщин, так как его количество в грудном молоке фактически меньше, чем доза, обычно вводимая младенцу при лихорадке или боли. 14,23
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (адвил, мотрин), напроксен (алев) или аспирин, не рекомендуются в течение последних 3 месяцев беременности из-за усиления кровотока и кровотечения осложнения у матери и ребенка во время беременности и при родах. 15-17,21 Тем не менее, ибупрофен на самом деле является одним из предпочтительных вариантов лечения боли/лихорадки у кормящих матерей из-за его низкого содержания в грудном молоке и короткого периода полувыведения. 1 Аспирин и напроксен не рекомендуются для грудного вскармливания из-за более длительного периода полувыведения и серьезных побочных реакций. Важно отметить, что комбинация ацетаминофен/аспирин/кофеин (Экседрин) при головной боли не может считаться безопасной из-за эффектов, которые аспирин и кофеин оказывают на растущий плод, а также на младенца.
15-17,21 Тем не менее, ибупрофен на самом деле является одним из предпочтительных вариантов лечения боли/лихорадки у кормящих матерей из-за его низкого содержания в грудном молоке и короткого периода полувыведения. 1 Аспирин и напроксен не рекомендуются для грудного вскармливания из-за более длительного периода полувыведения и серьезных побочных реакций. Важно отметить, что комбинация ацетаминофен/аспирин/кофеин (Экседрин) при головной боли не может считаться безопасной из-за эффектов, которые аспирин и кофеин оказывают на растущий плод, а также на младенца.
Тошнота и рвота являются наиболее частыми желудочно-кишечными осложнениями у беременных. Это может повлиять на качество жизни не только в начале беременности; у некоторых женщин это состояние может повлиять на большую часть их срока. Доступны несколько вариантов лечения, которые могут считаться безопасными в течение определенных триместров беременности, и большинство вариантов — это лекарства, отпускаемые по рецепту. Обычными безрецептурными продуктами, безопасность которых доказана и которые рекомендованы, являются витамин B 6 и корень имбиря. 24 Американский колледж акушеров и гинекологов и Американский семейный врач рекомендуют комбинацию витамина B 6 (10–25 мг каждые 8 часов) и доксиламина (Unisom) (12,5–25 мг каждые 8 часов) для помогают уменьшить тошноту и рвоту в первом триместре. 25,26 Эта комбинированная терапия может уменьшить тошноту и рвоту на 70%.
Обычными безрецептурными продуктами, безопасность которых доказана и которые рекомендованы, являются витамин B 6 и корень имбиря. 24 Американский колледж акушеров и гинекологов и Американский семейный врач рекомендуют комбинацию витамина B 6 (10–25 мг каждые 8 часов) и доксиламина (Unisom) (12,5–25 мг каждые 8 часов) для помогают уменьшить тошноту и рвоту в первом триместре. 25,26 Эта комбинированная терапия может уменьшить тошноту и рвоту на 70%.
Из-за физиологических и анатомических изменений в желудочно-кишечном тракте запоры могут возникать у 38% беременных женщин, что делает их вторым наиболее распространенным желудочно-кишечным расстройством. 27 Жидкости, пищевые волокна и физические упражнения могут облегчить запор; однако для достижения дополнительного облегчения могут потребоваться альтернативы, такие как пробиотики или слабительные. Многие слабительные считаются безопасными во время беременности, поскольку имеют свои особенности, которые могут препятствовать их длительному использованию или мониторингу побочных эффектов. 27,28 Осмотические слабительные, такие как полиэтиленгликоль, могут вызывать метеоризм и вздутие живота, но могут считаться одним из предпочтительных средств во время беременности.
27,28 Осмотические слабительные, такие как полиэтиленгликоль, могут вызывать метеоризм и вздутие живота, но могут считаться одним из предпочтительных средств во время беременности.
Стимулирующие слабительные, такие как сенна, могут вызывать спазмы в животе и ограничены кратковременным применением. Чрезмерное употребление сенны может привести к нарушению работы кишечника и вызвать зависимость от стимулятора; рутинное использование не рекомендуется и ограничивается вариантом последней линии не более 1 недели. 29 Следует избегать использования смазочных материалов, таких как минеральное масло, из-за кровотечения и уменьшения всасывания жирорастворимых витаминов при длительном применении. Для кормящих матерей слабительные средства, которые не всасываются из желудочно-кишечного тракта, такие как докузат, сенна и подорожник, не могут попасть в грудное молоко и предпочтительны для кратковременного применения. 14,28
Легкие заболевания верхних дыхательных путей и насморк вызываются самоограничивающимися вирусами; поэтому безрецептурные препараты в значительной степени зависят от симптомов и улучшения качества жизни. 30 Многие безрецептурные препараты содержат всего несколько ингредиентов; однако эти продукты могут быть не самыми безопасными для кормящих матерей. ТАБЛИЦА 2 содержит сводку рекомендаций по применению этих продуктов при беременности и лактации.
30 Многие безрецептурные препараты содержат всего несколько ингредиентов; однако эти продукты могут быть не самыми безопасными для кормящих матерей. ТАБЛИЦА 2 содержит сводку рекомендаций по применению этих продуктов при беременности и лактации.
При изменении уровня гормонов и повышении содержания гликогена в вагинальном секрете дрожжевые инфекции часто встречаются при беременности, особенно во втором триместре. Азолы для местного применения, такие как миконазол (Monistat), являются терапией выбора из-за данных о безопасности, собранных у людей. 31 Терапия рекомендуется в течение 7 дней, и более короткая продолжительность лечения не показывает успеха. 31 Пробиотики, такие как лактобактерии и бифидобактерии, также могут использоваться для лечения дрожжевого вагиноза, и не сообщалось о том, что они вызывают неблагоприятные исходы для плода. 32 Крайне важно бороться с этими инфекциями, поскольку они могут попасть в рот ребенка, если их не лечить во время родов, вызывая молочницу у новорожденных.
Если дрожжевая инфекция возникает во время грудного вскармливания, местные азолы и пробиотики (например, лактобациллы) считаются безопасными и рекомендуются; передача в грудное молоко маловероятна. 14,32
Фармацевты часто являются основным ресурсом, к которому обращаются пациент или медицинский работник, чтобы проверить, безопасно ли принимать лекарство во время беременности или кормления грудью. Местные фармацевты, в частности, могут быть первой линией контакта или последним специалистом, которого видит пациент. 33 Изучение имеющихся ресурсов и клинических данных жизненно важно для принятия обоснованного решения о безопасности и эффективности для беременной или кормящей женщины.
Хотя использование лекарств во время беременности с годами увеличилось, разумное использование настоятельно рекомендуется на любой стадии беременности или в период лактации из-за безопасности, ограниченных подтверждающих данных и побочных эффектов, таких как снижение выработки молока. Хотя большинство безрецептурных препаратов считаются безопасными, все еще есть некоторые распространенные продукты, которые потенциально могут нанести вред растущему плоду, вызвать проблемы во время родов или снизить выработку молока. Запрос информации или рекомендаций от поставщиков или фармацевтов, исследование безопасности с использованием доступных ресурсов и оценка того, действительно ли терапия необходима во время беременности или кормления грудью, следует проводить с любым лекарством, включая безрецептурные препараты.
Хотя большинство безрецептурных препаратов считаются безопасными, все еще есть некоторые распространенные продукты, которые потенциально могут нанести вред растущему плоду, вызвать проблемы во время родов или снизить выработку молока. Запрос информации или рекомендаций от поставщиков или фармацевтов, исследование безопасности с использованием доступных ресурсов и оценка того, действительно ли терапия необходима во время беременности или кормления грудью, следует проводить с любым лекарством, включая безрецептурные препараты.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Центры по контролю и профилактике заболеваний. Лечение за двоих: более безопасное использование лекарств во время беременности. www.cdc.gov/treatingfortwo. По состоянию на 20 июня 2019 г.
2. Аяд М., Костантин М.М. Эпидемиология применения лекарственных препаратов при беременности. Семин Перинатол . 2015;39(7):508-511.
3. Lupattelli A, Spigset O, Twigg MJ, et al. Использование лекарств во время беременности: перекрестное многонациональное интернет-исследование. BMJ Открыть . 2014;4(2):e004365.
BMJ Открыть . 2014;4(2):e004365.
4. Хонейн М.А., Гильбоа С.М., Бруссард К.С. Необходимость более безопасного использования лекарств во время беременности. Expert Rev Clin Pharmacol . 2013;6(5):453-455.
5. Темминг Л.А., Кэхилл А.Г., Райли Л.Е. Клиническая тактика медикаментозного лечения при беременности и лактации. Am J Obstet Gynecol . 2016;214(6):698-702.
6. Митчелл А.А., Гилбоа С.М., Верлер М.М. и соавт. Использование лекарств во время беременности, с особым акцентом на лекарства, отпускаемые по рецепту: 1976–2008 гг. Am J Obstet Gynecol . 2011;205(1):51.e1-51.e8.
7. Thorpe PG, Gilboa SM, Hernandez-Diaz S, et al. Лекарства в первом триместре беременности: наиболее распространенные воздействия и критические пробелы в понимании риска для плода. Фармакоэпидемический препарат Саф . 2013;22(9):1013-1018.
8. Серви Дж., Чанг Дж. Безрецептурные препараты при беременности. Семейный врач . 2014;90(8):548-555.
9. Refuerzo J, Blackwell S, Sokol R. Использование потенциально вредных безрецептурных лекарств во время беременности. Am J Акушерство Gynecol . 2003;189(6)(Приложение):S129.
Refuerzo J, Blackwell S, Sokol R. Использование потенциально вредных безрецептурных лекарств во время беременности. Am J Акушерство Gynecol . 2003;189(6)(Приложение):S129.
10. Hussainy SY, Dermele N. Знание, отношение и практика медицинских работников и женщин в отношении использования лекарств при грудном вскармливании: обзор. Внутреннее грудное вскармливание J . 2011;6:11.
11. Сакс ХК. Перенос лекарств и терапевтических средств в грудное молоко человека: обновленная информация по избранным темам. Педиатрия . 2013;132(3):e796-e809.
12. Сачдева П., Патель Б.Г., Патель Б.К. Употребление наркотиков во время беременности; повод задуматься! Индийский J Pharm Sci . 2009;71(1):1-7.
13. Перниа С., ДеМаагд Г. Новое правило маркировки беременности и лактации. РТ . 2016;41(11):713-715.
14. Национальная медицинская библиотека США. База данных по наркотикам и лактации (LactMed). https://toxnet.nlm.nih.gov/newtoxnet/lactmed. htm. По состоянию на 19 июня 2019 г.
htm. По состоянию на 19 июня 2019 г.
15. Марш за десять центов. Лекарства по рецепту во время беременности. www.marchofdimes.org/pregnancy/prescription-medicine-during-pregnancy.aspx. По состоянию на 19 июня 2019 г.
16. От матери к ребенку: лекарства и многое другое во время беременности и грудного вскармливания, спросите у экспертов. https://mothertobaby.org/. По состоянию на 19 июня, 2019.
17. Министерство здравоохранения и социальных служб США: Управление женского здоровья. Беременность и лекарства. www.womenshealth.gov/a-z-topics/pregnancy-and-medicines. По состоянию на 19 июня 2019 г.
18. Хейл Т.В. Лекарства Хейла и Материнское молоко 2019 . 18-е изд. Нью-Йорк, штат Нью-Йорк: издательство Springer Publishing Company; 2018.
19. Бриггс Г.Г., Фримен Р.К., Тауэрс К.В., Форинаш А.Б. Лекарственные препараты при беременности и лактации: Справочное руководство по рискам для плода и новорожденного. 11-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2017.
20. Центр репродуктивной токсикологии. Репротокс. www.reprotox.org/. По состоянию на 15 августа 2019 г.
21. Бабб М., Корен Г., Эйнарсон А. Лечение боли во время беременности. Can Fam Врач . 2010;56(1):25,27.
22. Тода К. Безопасен ли ацетаминофен при беременности? Scand J Pain . 2017;17:445-446.
23. Американский колледж акушеров и гинекологов. Комитет по акушерской практике. Управление послеродовой болью. Мнение комитета ACOG . 2018;132(1):e35.
24. Эйнарсон А., Малтепе С., Боскович Р. и соавт. Лечение тошноты и рвоты при беременности. Can Fam Врач . 2007;53(12):2109-2111.
25. Американский колледж акушерства и гинекологии. Практический бюллетень ACOG: тошнота и рвота при беременности. Акушерство Гинекол . 2004;103(4):803-814.
26. Херрелл Х.Э. Тошнота и рвота беременных. Семейный врач . 2014;89(12):965-970.
27. Тротье М., Эребара А., Боццо П. Лечение запоров во время беременности. Кан Фам Врач . 2012;58(8):836-838.
2012;58(8):836-838.
28. Махадеван У., Кейн С. Заявление о медицинской позиции института Американской гастроэнтерологической ассоциации в отношении использования желудочно-кишечных препаратов во время беременности. Гастроэнтерология . 2006; 131:278-282.29. Сенна (вкладыш). Честербрук, Пенсильвания: Аптека добрососедства; 2018.
30. Эребара А., Боццо П., Эйнарсон А., Корен Г. Лечение простуды во время беременности. Can Fam Врач . 2008;54(5):687-689.
31. Сунг Д., Эйнарсон А. Вагинальные дрожжевые инфекции во время беременности. Кан Фам Врач . 2009;55(3):255-256.
32. Элиас Дж., Боццо П., Эйнарсон А. Безопасны ли пробиотики при беременности и кормлении грудью? Can Fam Врач . 2011;57(3):299-301.
33. Люн Х.И., Сайни Б., Ричи Х.Е. Лекарства и беременность: роль внебольничных фармацевтов – описательное исследование. PLoS One . 2018; 13(5):e0195101.
Чтобы прокомментировать эту статью, обращайтесь по адресу rdavidson@uspharmacist. com.
com.
Обычные обезболивающие связаны с риском выкидыша
Эми Нортон, Reuters Health
4 минуты чтения
НЬЮ-ЙОРК (Reuters Health) — Женщины, которые принимают обычные обезболивающие, такие как ибупрофен и напроксен, на ранних сроках беременности, могут иметь повышенный риск выкидыша, согласно исследованию, опубликованному во вторник.
Исследователи обнаружили, что из почти 52 000 беременных женщин Квебека у тех, кто принимал нестероидные противовоспалительные препараты (НПВП) после зачатия, вероятность выкидыша была более чем в два раза выше.
Исследователи рассмотрели другие НПВП, помимо аспирина, в число которых входят такие распространенные препараты, как ибупрофен (такие марки, как Advil и Motrin), напроксен (Aleve, Naprosyn) и целекоксиб (Celebrex) от артрита.
Они обнаружили, что из 4705 женщин, у которых случился выкидыш, 7,5% выписали рецепт на НПВП в какой-то момент во время беременности. Это по сравнению с менее чем тремя процентами из 47 000 женщин, у которых не было выкидыша.
В целом использование НПВП было связано с 2,4-кратным увеличением риска выкидыша.
В Квебеке ибупрофен является единственным неаспириновым НПВП, доступным без рецепта. И люди там обычно все равно получают рецепт на него, чтобы его стоимость была оплачена медицинской страховкой.
Таким образом, результаты показывают, что как рецептурные, так и безрецептурные НПВП могут быть связаны с выкидышем, по словам старшего научного сотрудника Аника Берарда из Исследовательского центра Сент-Жюстин Университета Монреаля.
Исследование, опубликованное в журнале Canadian Medical Association Journal, не доказывает, что НПВП сами по себе вызывают выкидыши у некоторых женщин.
«Я не могу сказать на 100 процентов, что это причинно-следственная связь, — сказал Берар в интервью. «Но это вполне может быть фармакологическим эффектом».
Некоторые прошлые исследования, хотя и не все, также связывали НПВП с повышенным риском выкидыша.
И Берард сказал, что связь, обнаруженная в этом исследовании, сохранялась даже после того, как исследователи учли ряд других факторов, которые могли бы объяснить это, включая основные медицинские состояния, такие как ревматоидный артрит (РА) и волчанка, а также использование женщинами других лекарств. .
.
По словам Берара, эта идея также правдоподобна с точки зрения биологии.
Уровни гормоноподобных веществ, называемых простагландинами, снижаются в матке на ранних сроках беременности, и известно, что НПВП влияют на выработку простагландинов. Теория состоит в том, что НПВП могут влиять на риск выкидыша, препятствуя нормальным изменениям простагландинов, которые происходят на ранних сроках беременности.
В целом, беременным женщинам уже рекомендуется по возможности избегать приема каких-либо лекарств.
Берард посоветовала женщинам, принимающим НПВП при таких хронических заболеваниях, как ревматоидный артрит или волчанка, проконсультироваться со своими врачами. Они могут отказаться от лекарств, тем более что эти заболевания часто проходят во время беременности.
Для женщин, которые чувствуют, что им нужно обезболивающее для краткосрочной проблемы, такой как головная боль, ацетаминофен (тайленол) считается самым безопасным выбором, сказал Берард.
Этот совет, по словам исследователя, также относится к женщинам, которые планируют беременность, так как выкидыши часто происходят еще до того, как женщина узнает, что беременна.
