Содержание
Панкреатит
Поджелудочная железа является одним из главных и самых сложных органов в человеческом организме, который трудно диагностируется и практически не поддается восстановлению. От слаженной работы этого органа зависит нормальное пищеварение и обмен веществ организма человека. Множество медицинских исследований, которые проводятся с целью определения всех факторов риска в развитии панкреатита, могут определить около 200 причин сбоя в работе этого органа. Однако главными причинами возникновения воспаления поджелудочной железы, то есть панкреатита, являются желчнокаменная болезнь и чрезмерное употребление алкогольных напитков.
Профилактика панкреатита и соблюдение диеты
Самой главной профилактикой при панкреатите является диета, но если заболевание уже развилось, то в первые два дня лечения запрещается что-либо кушать. И как это не придется тяжело, но все же такая строгая диета просто необходима. Относительно диеты при панкреатите, то разрешается кушать нежирную говядину, индейку, телятину, кур, крольчатину в виде кнелей, суфле или в виде фрикаделек.
Из рыбных продуктов разрешается кушать щуку, судака, треску, навагу или сазана в паровом или в отварном виде. Из молочных продуктов разрешается кушать такие продукты, как простокваша, кефир, некислый творог, ацидофилин, неострый сыр, например ярославский, голландский или другие. Хлеб желательно кушать в слегка подсушенном виде, например можно сделать вкусные сухарики в духовке. Вся пища должна быть теплой, но не горячей и не сильно холодной. Все овощи необходимо всегда обрабатывать, то есть пропаривать или тушить. Блюда готовить можно из тыквы, моркови, цветной капусты, кабачков, свеклы, картофеля.
Диета во время для лечения панкреатита должна включать в себя употребление каш, и особенно полезны овсяная и гречневая каша, а другие более тяжелые крупы желательно промалывать или протирать. Не рекомендуется при панкреатите кушать свежий хлеб. Нельзя кушать пироги, жирное, торты, копченое, острое и соленое, а также нельзя кушать жирное мясо, колбасу, сосиски, сырые овощи и кислые соки. Желательно исключить из рациона питания куриные, мясные, рыбные и грибные бульоны, борщ, щи, яйца, жирную сметану, бараний и свиной жир, белокочанную капусту, бобовые, редис, редьку, шпинат и щавель.
Желательно исключить из рациона питания куриные, мясные, рыбные и грибные бульоны, борщ, щи, яйца, жирную сметану, бараний и свиной жир, белокочанную капусту, бобовые, редис, редьку, шпинат и щавель.
Относительно фруктов, то их рекомендуется употреблять в обработанном виде, это могут быть компоты, сухофрукты, некислые соки, желе, фруктово-ягодные подливы. Общее содержание жиров в рационе ограничивается до 60 г за сутки. Вообще панкреатит – это такое заболевание, которое имеет способность возвращаться при первом же поводе. А, если имеются проблемы с поджелудочной железой, то нужно стараться соблюдать диету при панкреатите, а не только в период обострения. Поэтому необходимо избавляться от вредных привычек и соблюдать все правила правильного питания, не нужно передать и тогда точно, можно не допустить повторного рецидива болезни.
Основная профилактика панкреатита
Во время приступа острого панкреатита необходима срочная медицинская помощь, именно поэтому лечение болезни проводят в стационаре, в некоторых случаях больному требуется оперативное вмешательство. Довольно часто острая форма панкреатита и особенно после нескольких приступов, перерастает в хроническую форму, при которой поджелудочная железа подвергается постоянному саморазрушению. Поэтому профилактика панкреатита является самым лучшим способом, чтобы не допустить развития острой формы панкреатита.
Довольно часто острая форма панкреатита и особенно после нескольких приступов, перерастает в хроническую форму, при которой поджелудочная железа подвергается постоянному саморазрушению. Поэтому профилактика панкреатита является самым лучшим способом, чтобы не допустить развития острой формы панкреатита.
Если отказаться от курения и от излишнего употребления алкоголя, то нагрузка на поджелудочную железу уменьшится в несколько раз, а при наличии хронической формы панкреатита человек надолго продлит время ремиссии. Длительные тренировки в тренажерном зале, бег, непосильные упражнения, посещение бани, прыжки – все это способно вызвать обострение панкреатита. А самым оптимальным вариантом для физических упражнений является лечебная гимнастика, массаж и дыхательные упражнения.
От состояния желчного пузыря и желчных путей зависит работа поджелудочной железы. Если в желчном пузыре сформировались камни, то необходимо вывести их из организма как можно быстрее. Еще во время прием пищи нужно прислушиваться к своему организму, ведь переедание всегда отрицательно сказывается на состоянии обмена веществ, работы поджелудочной железы и всего желудочно-кишечного тракта.
Нужно стараться употреблять пищу маленькими порциями, однако часто, еще по возможности не стоит смешивать за один прием пищи много разных продуктов, а также нужно придерживаться принципов раздельного питания. Наиболее тяжело работать поджелудочной железе, если в питании смешиваются углеводы и белки. Желательно иногда устраивать своему организму разгрузочные дни, в которые следует употреблять только простую еду, это каши, супчики, творог. Еще поджелудочная железа не любит кофе, именно поэтому желательно ограничить употребление этого напитка или же выпивать не больше одной чашки кофе за сутки и особенно кофе вредно натощак. Растворимый кофе вообще желательно исключить, так как это самый ядовитый напиток для железы, а также стоит меньше употреблять тех продуктов, которые содержат грубую клетчатку, это свекла, капуста или морковь, их лучше тушить или запекать.
ГУЗ «Елецкая городская больница №1 им Н.А. Семашко»
Зав. хирургического отделения Безбородов А.Н.
Панкреатит: симптомы, лечение, диагностика, диета
Панкреатит — это воспаление поджелудочной железы. При первых признаках панкреатита следует незамедлительно обратиться к врачу и начать лечение.
При первых признаках панкреатита следует незамедлительно обратиться к врачу и начать лечение.
Диагноз «Панкреатит»
Истинный (первичный) панкреатит — очень редкий диагноз. Его причиной в большинстве случаев является злоупотребление алкоголем. Частый приём спиртного вызывает нарушение моторики в сфинктере Одди, из-за этого в протоках поджелудочной железы образуются белковые пробки, отток ферментов нарушается и возникает давление сока поджелудочной железы на ткани самой железы. Это вызывает болевой синдром и воспаление. Длительный приём большого количества лекарств — также довольно частая причина возникновения панкреатита. Спровоцировать заболевание может и систематическое неправильное питание, алкоголь, частые стрессы и гормональные нарушения.
Чаще встречается вторичный (реактивный) панкреатит, который возникает на фоне нарушений в желудочно-кишечном тракте. Главная причина развития вторичного панкреатита — проблемы с желчным пузырём (например, холецистит — воспаление желчного пузыря, желчнокаменная болезнь, постхолецистэктомический синдром, дискинезия желчных протоков и хронический гастродуоденит). Таким образом, развитие панкреатита является следствием других перенесенных заболеваний желудка и желчного пузыря. У детей заболевание может появиться после перенесённых вирусных инфекций и гриппа. Правда, случается такое довольно редко.
Таким образом, развитие панкреатита является следствием других перенесенных заболеваний желудка и желчного пузыря. У детей заболевание может появиться после перенесённых вирусных инфекций и гриппа. Правда, случается такое довольно редко.
Формы панкреатита
Помимо вышеуказанных типов панкреатита в медицине различают острый и хронический панкреатит. Острый панкреатит возникает внезапно. Хронический панкреатит развивается постепенно и периодически дает о себе знать. Хроническая форма панкреатита опасна своим прогрессированием и может привести к серьезным последствиям.
Симптомы панкреатита
Обе формы панкреатита сопровождаются болями, расстройствами работы желудка и кишечника, тошнотой и рвотой (это самые характерные симптомы панкреатита). Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Острый панкреатит
Характеризуется очень сильным болевым синдромом. Терпеть такую боль невозможно, поэтому пациенту сразу вызывают скорую и больного везут в хирургическое отделение. Боли при остром панкреатите пациент испытывает как в верхней части живота, так и во всему обхвату живота (опоясывающие боли). Появляется тошнота, рвота, вздутие живота. Пациент жалуется на болезненность при прощупывании живота. Учащается сердцебиение, давление может понизиться.
Терпеть такую боль невозможно, поэтому пациенту сразу вызывают скорую и больного везут в хирургическое отделение. Боли при остром панкреатите пациент испытывает как в верхней части живота, так и во всему обхвату живота (опоясывающие боли). Появляется тошнота, рвота, вздутие живота. Пациент жалуется на болезненность при прощупывании живота. Учащается сердцебиение, давление может понизиться.
Хронический панкреатит
Симптомы хронического панкреатита проявляются перманентно и периодически обостряются после воздействия различных раздражителей. Человек чувствует постоянную тупую боль в эпигастрии и обоих подреберьях, из-за нехватки ферментов для переваривания пищи может возникать понос, вздутие в животе, неустойчивый стул. В периоды обострения панкреатита пациент должен следовать предписаниям своего лечащего врача или обратиться в службу скорой помощи.
Запор при панкреатите
При реактивном воспалении может появиться запор. Но его причина — не само заболевание, а нарушение оттока желчи. Лечить запор нужно, но сначала необходимо исключить первопричину.
Но его причина — не само заболевание, а нарушение оттока желчи. Лечить запор нужно, но сначала необходимо исключить первопричину.
Лечение панкреатита у взрослых
При хронической форме назначаются спазмолитики, которые улучшают отток ферментов, антисекреторные препараты, снимающие воспалительный процесс, и заместительная терапия. Если 90% поджелудочной железы не работает, выписываются ферментные препараты. При острой форме заболевания лечение можно описать тремя словами: голод, холод и покой. Придерживаться такого режима нужно три дня. Кроме того, пациенту ставят капельницу со спазмолитиками и препаратом, который снижает секрецию. В случае некроза поджелудочной железы необходимо хирургическое вмешательство.
Можно ли вылечить панкреатит?
Острая форма панкреатита может закончиться только одним приступом, хронический панкреатит полностью вылечить не получится, но можно добиться ремиссии. Для этого необходимо вовремя принимать лекарства, сдавать анализы (кровь, кал на копрограмму, УЗИ брюшной полости, КТ и МРТ), заниматься профилактикой, соблюдать диету.
Диета при панкреатите
Всех пациентов волнует вопрос: что едят при панкреатите — воспалении поджелудочной железы?
При хроническом течении заболевания нужно соблюдать очень строгую диету всю жизнь, так как её нарушение может спровоцировать обострение. В периоды ремиссии она немного расширяется, но следить за питанием всё равно придётся постоянно. Питание больного должно включать большое количество фруктов и овощей, следует избегать жирной и пряной пищи в рационе, рекомендуется принимать дополнительные ферменты для облегчения пищеварения, а также следить за уровнем сахара в крови.
Можно ли пить алкоголь?
Длительное и регулярное употребление алкоголя недопустимо. По праздникам можно позволить себе немного выпить. Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Народные средства
Большинство трав обладают желчегонным действием, а всё желчегонное противопоказано при панкреатите, поэтому от лечения в домашних условиях лучше отказаться.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
5 способов предотвратить панкреатит и внешнесекреторную недостаточность поджелудочной железы
Вы много слышали о том, как поддерживать здоровье сердца, печени, легких и головного мозга, но поджелудочной железе уделяется не так много внимания. И когда речь идет о профилактике внешнесекреторной недостаточности поджелудочной железы (ЭНПЖ), этот орган играет ключевую роль.
Поджелудочная железа представляет собой орган странной формы, который, по описанию, напоминает все, от груши до головастика. Он спрятан глубоко внутри брюшной полости — за желудком и расположен между печенью, селезенкой и желчным пузырем — так что вы, возможно, не видели его изображения или даже не знаете, что он делает.
«Поджелудочная железа очень похожа на слюнную железу в том смысле, что она вырабатывает жидкость, которая выделяется в желудочно-кишечный тракт и помогает расщеплять питательные вещества в пище, которую вы едите», — говорит Дебашиш Бозе, доктор медицины, доктор философии, медицинский директор Центра гепатобилиарных заболеваний в Мерси в Балтиморе. Он также вырабатывает гормон инсулин, который помогает контролировать уровень сахара в крови, добавляет он.
Однако поджелудочная железа не застрахована от проблем. По данным Национального фонда поджелудочной железы, каждый год в Соединенных Штатах более 300 000 человек лечатся в больнице от острого панкреатита, серьезного и болезненного воспаления поджелудочной железы, которое, если его не лечить, может ухудшиться и даже стать опасным для жизни. Панкреатит также может привести к таким проблемам, как EPI, который возникает, когда ваш организм не вырабатывает достаточное количество пищеварительных ферментов.
Панкреатит также может привести к таким проблемам, как EPI, который возникает, когда ваш организм не вырабатывает достаточное количество пищеварительных ферментов.
К счастью, есть шаги, которые вы можете предпринять, чтобы снизить риск развития панкреатита и связанных с ним проблем со здоровьем. Но сначала важно понять, что такое панкреатит, что его вызывает и как он связан с РПИ.
Общие сведения о панкреатите
Панкреатит возникает, когда поджелудочная железа воспаляется и пищеварительные ферменты, которые должны действовать только внутри кишечника, начинают разрушать саму поджелудочную железу. Это состояние может быть не только болезненным, но и мешать пищеварению и мешать правильному усвоению пищи, что может привести к тошноте, рвоте, вздутию живота, лихорадке и диарее.
В результате панкреатита у вас также может развиться серьезный дефицит питательных веществ и потеря веса.
Панкреатит может быть острым (возникает внезапно и улучшается после лечения) или хроническим (возникает неоднократно в течение длительного времени). В большинстве случаев острый панкреатит проходит в течение нескольких дней после изменения диеты, отказа от алкоголя или лечения, которое может включать введение жидкости, антибиотиков, обезболивающих или процедуры, при которой врач вручную расширяет отверстие поджелудочной железы или желчного протока. Воспаление поджелудочной железы, которое со временем ухудшается, считается хроническим панкреатитом. Стойкий или хронический панкреатит может повредить поджелудочную железу и привести к другим проблемам, таким как EPI, который развивается, когда поджелудочная железа не может производить ферменты, необходимые для переваривания пищи.
В большинстве случаев острый панкреатит проходит в течение нескольких дней после изменения диеты, отказа от алкоголя или лечения, которое может включать введение жидкости, антибиотиков, обезболивающих или процедуры, при которой врач вручную расширяет отверстие поджелудочной железы или желчного протока. Воспаление поджелудочной железы, которое со временем ухудшается, считается хроническим панкреатитом. Стойкий или хронический панкреатит может повредить поджелудочную железу и привести к другим проблемам, таким как EPI, который развивается, когда поджелудочная железа не может производить ферменты, необходимые для переваривания пищи.
Причины панкреатита
По данным StatPearls, наиболее распространенными причинами панкреатита являются желчные камни и алкоголь.
Желчные камни или камешки, состоящие из затвердевшей желчи, могут вызвать острый панкреатит, если они покидают желчный пузырь и проходят или застревают в общем желчном протоке, который представляет собой трубку, соединяющую печень, желчный пузырь и поджелудочную железу с тонкой кишкой.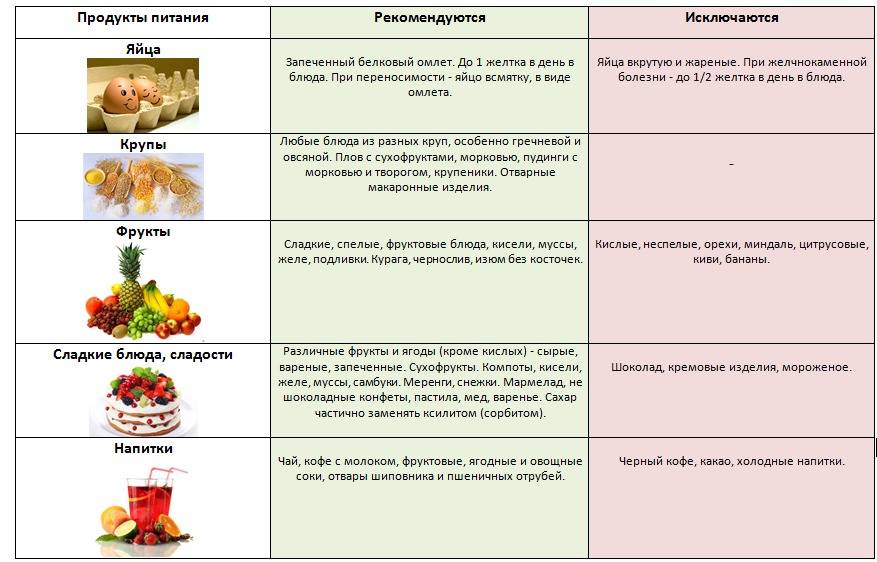
Употребление алкоголя также может нанести вред поджелудочной железе, поэтому врачи рекомендуют людям бросить пить, чтобы снизить риск панкреатита. По данным StatPearls, хроническое употребление алкоголя является второй по распространенности причиной острого панкреатита после камней в желчном пузыре и ведущей причиной хронического панкреатита, на которую приходится от 40 до 70 процентов всех случаев.
А в исследовании, опубликованном в октябре 2019 года в журнале Алкоголь и алкоголизм , отмечается, что у людей, у которых в результате употребления алкоголя развился хронический панкреатит, диагноз был поставлен в более раннем возрасте, чем у тех, чье состояние было связано с другими причинами.
Другие причины включают:
- Высокий уровень жира в крови
- Высокий уровень кальция в крови
- Абдоминальная травма, повреждающая поджелудочную железу
- Гормональные нарушения
- Определенные лекарства, такие как стероиды, эстроген, некоторые антивирусные препараты и некоторые лекарства от диабета
- Вирусная инфекция
- Генетические аномалии поджелудочной железы
- .
 вы можете защитить свою поджелудочную железу и снизить риск панкреатита и других серьезных проблем со здоровьем, таких как ЭНПЖ.
вы можете защитить свою поджелудочную железу и снизить риск панкреатита и других серьезных проблем со здоровьем, таких как ЭНПЖ.1. Ограничьте потребление алкоголя. Если пить меньше (или вообще не пить), вы можете защитить поджелудочную железу от токсического воздействия алкоголя и снизить риск развития панкреатита.
2. Придерживайтесь здоровой для сердца диеты. Камни в желчном пузыре, основная причина острого панкреатита, могут развиваться, когда в желчи накапливается слишком много холестерина, жидкости, которая помогает расщеплять жиры. Чтобы снизить риск образования камней в желчном пузыре, придерживайтесь здоровой для сердца диеты, включающей цельнозерновые продукты и разнообразные свежие фрукты и овощи. Чтобы предотвратить панкреатит, избегайте жирной или жареной пищи и жирных молочных продуктов.
Если у вас высокий уровень триглицеридов — жира, который содержится в крови, — у вас также может быть повышен риск острого панкреатита.

3. Регулярно занимайтесь спортом и сбрасывайте лишний вес. У людей с избыточным весом чаще образуются камни в желчном пузыре, что приводит к большему риску острого панкреатита. Потеря лишних килограммов и поддержание здорового веса за счет сбалансированного питания и регулярной физической активности могут помочь предотвратить образование камней в желчном пузыре.
4. Откажитесь от экспресс-диет. Важно похудеть постепенно. Когда вы переходите на режим экстренной диеты, что приводит к быстрой потере веса, ваша печень в ответ увеличивает выработку холестерина, что увеличивает риск образования камней в желчном пузыре.
5. Не курите. Обзор исследований, опубликованных в декабре 2019 года в журнале Pancreatology , показал, что у курящих взрослых вероятность развития панкреатита в 1,5 раза выше, чем у некурящих.
Панкреатит может быть серьезным заболеванием и, если его не лечить, может прогрессировать до РПИ.
 Если у вас есть факторы риска панкреатита, внесите соответствующие изменения в образ жизни, чтобы предотвратить его.
Если у вас есть факторы риска панкреатита, внесите соответствующие изменения в образ жизни, чтобы предотвратить его.Дополнительный отчет Элизабет Юн
Управление питанием при остром панкреатите: рассмотрение клинической практики
1. Теннер С., Стейнберг В.М. Острый панкреатит. 10-е изд. Фельдман М., Фридман Л.С., Брандт Л.Дж., редакторы. В: Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана. Филадельфия: Elsevier Inc., 2016: 969–993. [Google Scholar]
2. Tenner S, Baillie J, DeWitt J, Vege SS Американский колледж гастроэнтерологии. Рекомендации Американского колледжа гастроэнтерологов: лечение острого панкреатита. Am J Гастроэнтерол. 2013;108:1400–1415; 1416. [PubMed] [Google Scholar]
3. Fagenholz PJ, Castillo CF, Harris NS, Pelletier AJ, Camargo CA., Jr Увеличение количества госпитализаций в США по поводу острого панкреатита, 1988-2003. Энн Эпидемиол. 2007; 17: 491–497. [PubMed] [Google Scholar]
4. Yadav D, Lowenfels AB.
 Тенденции в эпидемиологии первой атаки острого панкреатита: систематический обзор. Поджелудочная железа. 2006; 33: 323–330. [PubMed] [Google Scholar]
Тенденции в эпидемиологии первой атаки острого панкреатита: систематический обзор. Поджелудочная железа. 2006; 33: 323–330. [PubMed] [Google Scholar]5. Бэнкс П.А., Боллен Т.Л., Дервенис С., Гусен Х.Г., Джонсон К.Д., Сарр М.Г., Циотос Г.Г., Веге С.С. Рабочая группа по классификации острого панкреатита. Классификация острого панкреатита-2012: пересмотр классификации Атланты и определений на международном уровне. Кишка. 2013;62:102–111. [PubMed] [Академия Google]
6. Реннер И.Г., Сэвидж В.Т., 3-й, Пантоха Дж.Л., Реннер В.Дж. Смерть от острого панкреатита. Ретроспективный анализ 405 вскрытий. Dig Dis Sci. 1985; 30: 1005–1018. [PubMed] [Google Scholar]
7. Gramlich L, Taft AK. Острый панкреатит: практические соображения нутритивной поддержки. Curr Gastroenterol Rep. 2007; 9:323–328. [PubMed] [Google Scholar]
8. Fagenholz PJ, Fernández-del Castillo C, Harris NS, Pelletier AJ, Camargo CA., Jr Прямые медицинские расходы на госпитализацию при остром панкреатите в США.
 Поджелудочная железа. 2007; 35: 302–307. [PubMed] [Академия Google]
Поджелудочная железа. 2007; 35: 302–307. [PubMed] [Академия Google]9. Марик П.Е., Залога Г.П. Метаанализ парентерального питания по сравнению с энтеральным питанием у пациентов с острым панкреатитом. БМЖ. 2004; 328:1407. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Пан Л.Л., Ли Дж., Шамун М., Бхатия М., Сан Дж. Последние достижения в области питания при лечении острого панкреатита. Фронт Иммунол. 2017;8:762. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Shaw JH, Wolfe RR. Кинетика глюкозы, жирных кислот и мочевины у больных с тяжелым панкреатитом. Реакция на инфузию субстрата и полное парентеральное питание. Энн Сург. 1986;204:665–672. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Dickerson RN, Vehe KL, Mullen JL, Feurer ID. Энергозатраты в покое у больных панкреатитом. Крит Уход Мед. 1991; 19: 484–490. [PubMed] [Google Scholar]
13. Meier R, Ockenga J, Pertkiewicz M, Pap A, Milinic N, Macfie J DGEM (Немецкое общество пищевой медицины), Löser C, Keim V; ESPEN (Европейское общество парентерального и энтерального питания) Руководство ESPEN по энтеральному питанию: Поджелудочная железа.
 Клин Нутр. 2006; 25: 275–284. [PubMed] [Академия Google]
Клин Нутр. 2006; 25: 275–284. [PubMed] [Академия Google]14. Буффар Ю.Х., Делафосс Б.Х., Аннат Г.Дж., Виале Ж.П., Бертран О.М., Мотин Ж.П. Энергозатраты при тяжелом остром панкреатите. JPEN J Parenter Enteral Nutr. 1989; 13:26–29. [PubMed] [Google Scholar]
15. Sitzmann JV, Steinborn PA, Zinner MJ, Cameron JL. Полное парентеральное питание и альтернативные энергетические субстраты в лечении тяжелого острого панкреатита. Хирургический гинекологический акушер. 1989; 168: 311–317. [PubMed] [Google Scholar]
16. Hill GL. Лекция Джонатана Э. Роадса. Исследование состава тела: последствия для практики лечебного питания. JPEN J Parenter Enteral Nutr. 1992;16:197–218. [PubMed] [Google Scholar]
17. Соломон С.С., Дакворт В.К., Джаллепалли П., Бобал М.А., Айер Р. Непереносимость глюкозы при остром панкреатите: гормональный ответ на аргинин. Сахарный диабет. 1980; 29: 22–26. [PubMed] [Google Scholar]
18. Meier RF, Beglinger C. Питание при заболеваниях поджелудочной железы.
 Best Pract Res Clin Gastroenterol. 2006; 20: 507–529. [PubMed] [Google Scholar]
Best Pract Res Clin Gastroenterol. 2006; 20: 507–529. [PubMed] [Google Scholar]19. Хан Р., Джехангир В., Регети К., Юсиф А. Панкреатит, вызванный гипертриглицеридемией: выбор лечения. Гастроэнтерология Res. 2015; 8: 234–236. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Крюгер К., Макклэйв С.А., Мартиндейл Р.Г. Панкреатит. В: Мюллер К.М., редактор основной учебной программы ASPEN по поддержке питания взрослых. 3-е изд. США: Американское общество парентерального и энтерального питания, 2017 г.: 549–564. [Google Scholar]
21. Рабочая группа Австралазийского панкреатического клуба. Смит Р.К., Смит С.Ф., Уилсон Дж., Пирс С., Рэй Н., Во Р., Чен Дж., Оои С.И., Оливер М., Кац Т., Тернер Р., Никфарджам М., Райнер С., Горовиц М., Холтманн Г., Талли Н., Виндзор Дж. , Пирола Р., Нил Р. Резюме и рекомендации Австралазийского руководства по лечению экзокринной недостаточности поджелудочной железы. Панкреатология. 2016;16:164–180. [PubMed] [Академия Google]
22.
 Лугли А.К., Карли Ф., Вайкс Л. Важность оценки статуса питания: случай тяжелого острого панкреатита. Nutr Rev. 2007; 65: 329–334. [PubMed] [Google Scholar]
Лугли А.К., Карли Ф., Вайкс Л. Важность оценки статуса питания: случай тяжелого острого панкреатита. Nutr Rev. 2007; 65: 329–334. [PubMed] [Google Scholar]23. De Waele B, Vierendeels T, Willems G. Витаминный статус у пациентов с острым панкреатитом. Клин Нутр. 1992; 11:83–86. [PubMed] [Google Scholar]
24. Kohn CL, Brozenec S, Foster PF. Нутритивная поддержка больного с панкреатобилиарной болезнью. Crit Care Nurs Clin North Am. 1993; 5: 37–45. [PubMed] [Академия Google]
25. Онг Дж.П., Фок К.М. Нутритивная поддержка при остром панкреатите. Дж. Диг Дис. 2012;13:445–452. [PubMed] [Google Scholar]
26. Петров М.С., Виндзор Дж.А. Диетологическое лечение острого панкреатита: концепция «пробуждения кишечника». Curr Opin Clin Nutr Metab Care. 2013; 16: 557–563. [PubMed] [Google Scholar]
27. О’Киф С.Дж., Ли Р.Б., Ли Дж., Стивенс С., Абу-Асси С., Чжоу В. Секреция и оборот трипсина у пациентов с острым панкреатитом. Am J Physiol Gastrointest Liver Physiol.
 2005;289:G181–G187. [PubMed] [Google Scholar]
2005;289:G181–G187. [PubMed] [Google Scholar]28. McClave SA, Greene LM, Snider HL, Makk LJ, Cheadle WG, Owens NA, Dukes LG, Goldsmith LJ. Сравнение безопасности раннего энтерального и парентерального питания при легком остром панкреатите. JPEN J Parenter Enteral Nutr. 1997; 21:14–20. [PubMed] [Google Scholar]
29. Аль-Омран М., Албалави З.Х., Ташканди М.Ф., Аль-Ансари Л.А. Энтеральное и парентеральное питание при остром панкреатите. Кокрановская система базы данных, ред. 2010: CD002837. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Yi F, Ge L, Zhao J, Lei Y, Zhou F, Chen Z, Zhu Y, Xia B. Метаанализ: полное парентеральное питание по сравнению с полным энтеральным питанием при прогнозируемом тяжелом остром панкреатите. Интерн Мед. 2012; 51: 523–530. [PubMed] [Google Scholar]
31. Yao H, He C, Deng L, Liao G. Энтеральное и парентеральное питание у пациентов в критическом состоянии с тяжелым панкреатитом: метаанализ. Eur J Clin Nutr. 2018;72:66–68.
 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]32. Wu P, Li L, Sun W. Сравнение эффективности энтерального и парентерального питания у пациентов с тяжелым острым панкреатитом: метаанализ рандомизированных контролируемых исследований. Biosci Rep. 2018;38 [бесплатная статья PMC] [PubMed] [Google Scholar]
33. Rinninella E, Annetta MG, Serricchio ML, Dal Lago AA, Miggiano GA, Mele MC. Нутритивная поддержка при остром панкреатите: от физиопатологии к практике. Доказательный подход. Eur Rev Med Pharmacol Sci. 2017;21:421–432. [PubMed] [Google Scholar]
34. Xu CF, Huang XX, Shen YZ, Wang XP, Gong L, Wang YD. Влияние энтерального питания по сравнению с полным парентеральным питанием на барьерную функцию кишечника при тяжелом остром панкреатите. Чжунхуа Нейке Зачжи. 2011;50:370–373. [PubMed] [Академия Google]
35. Kotani J, Usami M, Nomura H, Iso A, Kasahara H, Kuroda Y, Oyanagi H, Saitoh Y. Энтеральное питание предотвращает транслокацию бактерий, но не улучшает выживаемость при остром панкреатите.
 Арка Сур. 1999; 134: 287–292. [PubMed] [Google Scholar]
Арка Сур. 1999; 134: 287–292. [PubMed] [Google Scholar]36. Kittikundecha T, Lakananurak N, Rerknimitr R. Использование оценок риска, связанного с питанием, для прогнозирования продолжительности пребывания в больнице при легком остром панкреатите: проспективное когортное исследование. J Med Assoc Thai. 2019;102:38–42. [Google Scholar]
37. Мартинес Дж., Джонсон К.Д., Санчес-Пайя Дж., де Мадария Э., Роблес-Диас Г., Перес-Матео М. Ожирение является определяющим фактором риска тяжести и смертности при остром панкреатите: обновленный метаданный -анализ. Панкреатология. 2006; 6: 206–209.. [PubMed] [Google Scholar]
38. Добзай Д., Матрай П., Дьёндьи З., Чупор Д., Байор Дж., Эрёсс Б., Мико А., Сако Л., Мецкер А., Хагендорн Р., Марта К., Сентеси А., Хедьи П.; Венгерская группа по изучению поджелудочной железы. Индекс массы тела коррелирует с тяжестью и смертностью при остром панкреатите: метаанализ. Мир J Гастроэнтерол. 2019;25:729–743. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39.
 Khatua B, El-Kurdi B, Singh VP. Ожирение и панкреатит. Курр Опин Гастроэнтерол. 2017; 33:374–382. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Khatua B, El-Kurdi B, Singh VP. Ожирение и панкреатит. Курр Опин Гастроэнтерол. 2017; 33:374–382. [Бесплатная статья PMC] [PubMed] [Google Scholar]40. Джейкобсон Б.К., Вандер Влит М.Б., Хьюз М.Д., Маурер Р., Макманус К., Бэнкс П.А. Проспективное рандомизированное исследование прозрачных жидкостей по сравнению с твердой диетой с низким содержанием жира в качестве первого приема пищи при легком остром панкреатите. Клин Гастроэнтерол Гепатол. 2007; 5: 946–951. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Sathiaraj E, Murthy S, Mansard MJ, Rao GV, Mahukar S, Reddy DN. Клинические испытания: пероральное питание мягкой диетой по сравнению с прозрачной жидкой диетой в качестве первого приема пищи при легком остром панкреатите. Алимент Фармакол Тер. 2008; 28: 777–781. [PubMed] [Академия Google]
42. Лариньо-Нойя Х., Линдквист Б., Иглесиас-Гарсия Х., Сейхо-Риос С., Иглесиас-Канле Х., Домингес-Муньос Х.Е. Раннее и/или немедленное полнокалорийное питание по сравнению со стандартным возобновлением питания при легком остром панкреатите: рандомизированное открытое исследование.
 Панкреатология. 2014; 14:167–173. [PubMed] [Google Scholar]
Панкреатология. 2014; 14:167–173. [PubMed] [Google Scholar]43. Allingstrup MJ, Esmailzadeh N, Wilkens Knudsen A, Espersen K, Hartvig Jensen T, Wiis J, Perner A, Kondrup J. Обеспечение белка и энергии в соответствии с измеренными потребностями в интенсивной терапии пациенты. Клин Нутр. 2012; 31: 462–468. [PubMed] [Академия Google]
44. Gianotti L, Meier R, Lobo DN, Bassi C, Dejong CH, Ockenga J, Irtun O, MacFie J ESPEN. Руководство ESPEN по парентеральному питанию: поджелудочная железа. Клин Нутр. 2009; 28: 428–435. [PubMed] [Google Scholar]
45. Руководство рабочей группы IAP/APA по острому панкреатиту. Доказательные рекомендации IAP/APA по ведению острого панкреатита. Панкреатология. 2013;13:e1–e15. [PubMed] [Google Scholar]
46. Li JY, Yu T, Chen GC, Yuan YH, Zhong W, Zhao LN, Chen QK. Энтеральное питание в течение 48 часов после поступления улучшает клинические исходы острого панкреатита за счет уменьшения осложнений: метаанализ. ПЛОС Один. 2013;8:e64926.
 [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]47. Song J, Zhong Y, Lu X, Kang X, Wang Y, Guo W, Liu J, Yang Y, Pei L. Энтеральное питание предоставляется в течение 48 часов после поступления при тяжелом остром панкреатите: систематический обзор и метаанализ. Медицина (Балтимор) 2018; 97: e11871. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. Баккер О.Дж., ван Браншот С., ван Сантвоорт Х.К., Бесселинк М.Г., Боллен Т.Л., Бурмистер М.А., Деджонг Ч., ван Гур Х., Босша К., Ахмед Али У. Боувенсе С., ван Гревенштайн В.М., Хейстеркамп Дж., Худейк А.П., Янсен Дж.М., Карстен Т.М., Манусама Э.Р., Ньювенхуйс В.Б., Шаафердер А.Ф., ван дер Шеллинг Г.П., Шварц М.П., Спаниер Б.В., Тан А., Фехт Дж., Веустен Б.Л., Виттеман Б.Дж. , Akkermans LM, Bruno MJ, Dijkgraaf MG, van Ramshorst B, Gooszen HG Голландская группа по изучению панкреатита. Раннее кормление через назоэнтеральный зонд по сравнению с кормлением по требованию при остром панкреатите. N Engl J Med. 2014;371:1983–1993.
 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]49. Stevens EC, Lipscomb AF, Poole GV, Sacks GS. Сравнение непрерывного и прерывистого назогастрального энтерального питания у пациентов с травмами: восприятие и практика. Нутр Клин Практ. 2002; 17: 118–122. [PubMed] [Google Scholar]
50. Van Dyck L, Casaer MP. Прерывистое или непрерывное кормление: есть ли разница в течение первой недели? Curr Opin Crit Care. 2019;25:356–362. [PubMed] [Google Scholar]
51. Uhl W, Büchler MW, Malfertheiner P, Beger HG, Adler G, Gaus W. Рандомизированное двойное слепое многоцентровое исследование октреотида при остром панкреатите средней и тяжелой степени. Кишка. 1999;45:97–104. [Бесплатная статья PMC] [PubMed] [Google Scholar]
52. Moggia E, Koti R, Belgaumkar AP, Fazio F, Pereira SP, Davidson BR, Gurusamy KS. Фармакологические вмешательства при остром панкреатите. Cochrane Database Syst Rev. 2017;4:CD011384. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Chang YS, Fu HQ, Xiao YM, Liu JC.
 Назогастральное или назоеюнальное питание при прогнозируемом тяжелом остром панкреатите: метаанализ. Критический уход. 2013;17:R118. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Назогастральное или назоеюнальное питание при прогнозируемом тяжелом остром панкреатите: метаанализ. Критический уход. 2013;17:R118. [Бесплатная статья PMC] [PubMed] [Google Scholar]54. Раманатан М., Адам А.А. Управление питанием при остром панкреатите. Нутр Клин Практ. 2019;34 Приложение 1:S7–S12. [PubMed] [Google Scholar]
55. O’Keefe SJ, Lee RB, Anderson FP, Gennings C, Abou-Assi S, Clore J, Heuman D, Chey W. Физиологические эффекты энтерального и парентерального питания на панкреатобилиарную секрецию у люди. Am J Physiol Gastrointest Liver Physiol. 2003; 284:G27–G36. [PubMed] [Google Scholar]
56. Tiengou LE, Gloro R, Pouzoulet J, Bouhier K, Read MH, Arnaud-Battandier F, Plaze JM, Blaizot X, Dao T, Piquet MA. Полуэлементная смесь или полимерная смесь: что лучше для энтерального питания при остром панкреатите? Рандомизированное сравнительное исследование. JPEN J Parenter Enteral Nutr. 2006; 30:1–5. [PubMed] [Академия Google]
57. Endo A, Shiraishi A, Fushimi K, Murata K, Otomo Y.
 Сравнительная эффективность элементарной формулы при раннем энтеральном питании при остром панкреатите: ретроспективное когортное исследование. Энн Интенсивная терапия. 2018;8:69. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Сравнительная эффективность элементарной формулы при раннем энтеральном питании при остром панкреатите: ретроспективное когортное исследование. Энн Интенсивная терапия. 2018;8:69. [Бесплатная статья PMC] [PubMed] [Google Scholar]58. Петров М.С., Лавдей Б.П., Пилипчук Р.Д., Макилрой К., Филлипс А.Р., Виндзор Дж.А. Систематический обзор и метаанализ препаратов для энтерального питания при остром панкреатите. Бр Дж Сур. 2009;96:1243–1252. [PubMed] [Академия Google]
59. McClave SA, Taylor BE, Martindale RG, Warren MM, Johnson DR, Braunschweig C, McCarthy MS, Davanos E, Rice TW, Cresci GA, Gervasio JM, Sacks GS, Roberts PR, Compher C Society of Critical Care Medicine ; Американское общество парентерального и энтерального питания. Руководство по предоставлению и оценке поддерживающей нутритивной терапии у взрослых пациентов в критическом состоянии: Общество медицины критических состояний (SCCM) и Американское общество парентерального и энтерального питания (A.S.P.E.N.) JPEN J Parenter Enteral Nutr.
 2016;40:159–211. [PubMed] [Google Scholar]
2016;40:159–211. [PubMed] [Google Scholar]60. Исследователи исследования NICE-SUGAR. Финфер С., Читток Д.Р., Су С.И., Блэр Д., Фостер Д., Дингра В., Белломо Р., Кук Д., Додек П., Хендерсон В.Р., Хеберт П.С., Херитье С., Хейланд Д.К., Макартур С., Макдональд Э., Митчелл И., Майбург Дж.А. , Нортон Р., Поттер Дж., Робинсон Б.Г., Ронко Дж.Дж. Интенсивный контроль уровня глюкозы в сравнении с обычным контролем у пациентов в критическом состоянии. N Engl J Med. 2009; 360:1283–1297. [PubMed] [Google Scholar]
61. Mirtallo J, Canada T, Johnson D, Kumpf V, Petersen C, Sacks G, Seres D, Guenter P Целевая группа по пересмотру безопасных методов парентерального питания. Безопасные методы парентерального питания. JPEN J Parenter Enteral Nutr. 2004;28:С39–S70. [PubMed] [Google Scholar]
62. He XL, Ma QJ, Lu JG, Chu YK, DuXL Влияние полного парентерального питания (TPN) с добавками дипептида глутамина и без них на исход тяжелого острого панкреатита (SAP) Clin Nutr Supp . 2004; 1:43–47.
 [Google Scholar]
[Google Scholar]63. Hall JC, Heel K, McCauley R. Glutamine. Бр Дж Сур. 1996; 83: 305–312. [PubMed] [Google Scholar]
64. Асрани В., Чанг В.К., Донг З., Харди Г., Виндзор Дж.А., Петров М.С. Добавление глютамина при остром панкреатите: метаанализ рандомизированных контролируемых исследований. Панкреатология. 2013; 13: 468–474. [PubMed] [Академия Google]
65. Yong L, Lu QP, Liu SH, Fan H. Эффективность пищевой поддержки, обогащенной глютамином, у пациентов с тяжелым острым панкреатитом: метаанализ. JPEN J Parenter Enteral Nutr. 2016;40:83–94. [PubMed] [Google Scholar]
66. Арутла М., Рагунатх М., Дипика Г., Джаккампуди А., Мурти ХВВ, Рао Г.В., Редди Д.Н., Талукдар Р. Эффективность энтерального приема глютамина у пациентов с тяжелым и прогнозируемым тяжелым острым панкреатитом. Рандомизированное контролируемое исследование. Индийский J Гастроэнтерол. 2019;38:338–347. [PubMed] [Google Scholar]
67. Ван Миннен Л.П., Тиммерман Х.М., Лутгендорф Ф., Верхим А.
 , Хармсен В., Константинов С.Р., Смидт Х., Виссер М.Р., Рийкерс Г.Т., Гузен Х.Г., Аккерманс Л.М. Модификация кишечной флоры многовидовыми пробиотиками снижает бактериальную транслокацию и улучшает клиническое течение в крысиной модели острого панкреатита. Хирургия. 2007; 141:470–480. [PubMed] [Google Scholar]
, Хармсен В., Константинов С.Р., Смидт Х., Виссер М.Р., Рийкерс Г.Т., Гузен Х.Г., Аккерманс Л.М. Модификация кишечной флоры многовидовыми пробиотиками снижает бактериальную транслокацию и улучшает клиническое течение в крысиной модели острого панкреатита. Хирургия. 2007; 141:470–480. [PubMed] [Google Scholar]68. Акьол С., Мас М.Р., Комерт Б., Атескан У., Ясар М., Айдоган Х., Девечи С., Акай С., Мас Н., Йенер Н., Кочар И.Х. Влияние комбинированной терапии антибиотиками и пробиотиками на вторичные инфекции поджелудочной железы и параметры окислительного стресса при экспериментальном остром некротическом панкреатите. Поджелудочная железа. 2003; 26: 363–367. [PubMed] [Академия Google]
69. Oláh A, Belágyi T, Issekutz A, Gamal ME, Bengmark S. Рандомизированное клиническое исследование специфических лактобацилл и клетчатки для раннего энтерального питания у пациентов с острым панкреатитом. Бр Дж Сур. 2002; 89: 1103–1107. [PubMed] [Google Scholar]
70. Kecskés G, Belágyi T, Oláh A.
 [Раннее тощекишечное питание с комбинированными пре- и пробиотиками при остром панкреатите — проспективные, рандомизированные, двойные слепые исследования] Magy Seb. 2003; 56: 3–8. [PubMed] [Академия Google]
[Раннее тощекишечное питание с комбинированными пре- и пробиотиками при остром панкреатите — проспективные, рандомизированные, двойные слепые исследования] Magy Seb. 2003; 56: 3–8. [PubMed] [Академия Google]71. Цинь Х.Л., Чжэн Дж.Дж., Тонг Д.Н., Чен В.С., Фан Х.Б., Ханг Х.М., Цзян Ю.К. Влияние энтерального питания Lactobacillus plantarum на проницаемость кишечника и септические осложнения у больных острым панкреатитом. Eur J Clin Nutr. 2008; 62: 923–930. [PubMed] [Google Scholar]
72. Бесселинк М.Г., ван Сантвоорт Х.К., Бускенс Э., Бурмистер М.А., ван Гур Х., Тиммерман Х.М., Ньювенхуйс В.Б., Боллен Т.Л., ван Рамсхорст Б., Виттеман Б.Дж., Росман С., Плоэг Р.Дж., Brink MA, Schaapherder AF, Dejong CH, Wahab PJ, van Laarhoven CJ, van der Harst E, van Eijck CH, Cuesta MA, Akkermans LM, Gooszen HG Голландская группа по изучению острого панкреатита. Пробиотическая профилактика прогнозируемого тяжелого острого панкреатита: рандомизированное двойное слепое плацебо-контролируемое исследование.
 Ланцет. 2008; 371: 651–659.. [PubMed] [Google Scholar]
Ланцет. 2008; 371: 651–659.. [PubMed] [Google Scholar]73. Lei QC, Wang XY, Xia XF, Zheng HZ, Bi JC, Tian F, Li N. Роль омега-3 жирных кислот при остром панкреатите: метаанализ рандомизированных контролируемые испытания. Питательные вещества. 2015;7:2261–2273. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74. Патанкар Р.В., Чанд Р., Джонсон К.Д. Применение ферментов поджелудочной железы при остром панкреатите. HPB Surg. 1995; 8: 159–162. [Бесплатная статья PMC] [PubMed] [Google Scholar]
75. Туули Дж., Бьянкин А.В., Оливер М.Р., Пирс С.Б., Уилсон Дж.С., Рэй Н.Х. Австралазийский панкреатический клуб. Лечение экзокринной недостаточности поджелудочной железы: рекомендации Австралазийского панкреатического клуба. Мед J Aust. 2010;193: 461–467. [PubMed] [Google Scholar]
76. Холлеманс Р.А., Hallensleben NDL, Mager DJ, Kelder JC, Besselink MG, Bruno MJ, Verdonk RC, van Santvoort HC Голландская группа по изучению панкреатита. Экзокринная недостаточность поджелудочной железы после острого панкреатита: систематический обзор и метаанализ уровня исследования.


 вы можете защитить свою поджелудочную железу и снизить риск панкреатита и других серьезных проблем со здоровьем, таких как ЭНПЖ.
вы можете защитить свою поджелудочную железу и снизить риск панкреатита и других серьезных проблем со здоровьем, таких как ЭНПЖ.
 Если у вас есть факторы риска панкреатита, внесите соответствующие изменения в образ жизни, чтобы предотвратить его.
Если у вас есть факторы риска панкреатита, внесите соответствующие изменения в образ жизни, чтобы предотвратить его. Тенденции в эпидемиологии первой атаки острого панкреатита: систематический обзор. Поджелудочная железа. 2006; 33: 323–330. [PubMed] [Google Scholar]
Тенденции в эпидемиологии первой атаки острого панкреатита: систематический обзор. Поджелудочная железа. 2006; 33: 323–330. [PubMed] [Google Scholar] Поджелудочная железа. 2007; 35: 302–307. [PubMed] [Академия Google]
Поджелудочная железа. 2007; 35: 302–307. [PubMed] [Академия Google] Клин Нутр. 2006; 25: 275–284. [PubMed] [Академия Google]
Клин Нутр. 2006; 25: 275–284. [PubMed] [Академия Google] Best Pract Res Clin Gastroenterol. 2006; 20: 507–529. [PubMed] [Google Scholar]
Best Pract Res Clin Gastroenterol. 2006; 20: 507–529. [PubMed] [Google Scholar] Лугли А.К., Карли Ф., Вайкс Л. Важность оценки статуса питания: случай тяжелого острого панкреатита. Nutr Rev. 2007; 65: 329–334. [PubMed] [Google Scholar]
Лугли А.К., Карли Ф., Вайкс Л. Важность оценки статуса питания: случай тяжелого острого панкреатита. Nutr Rev. 2007; 65: 329–334. [PubMed] [Google Scholar] 2005;289:G181–G187. [PubMed] [Google Scholar]
2005;289:G181–G187. [PubMed] [Google Scholar] [PubMed] [Google Scholar]
[PubMed] [Google Scholar] Арка Сур. 1999; 134: 287–292. [PubMed] [Google Scholar]
Арка Сур. 1999; 134: 287–292. [PubMed] [Google Scholar] Khatua B, El-Kurdi B, Singh VP. Ожирение и панкреатит. Курр Опин Гастроэнтерол. 2017; 33:374–382. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Khatua B, El-Kurdi B, Singh VP. Ожирение и панкреатит. Курр Опин Гастроэнтерол. 2017; 33:374–382. [Бесплатная статья PMC] [PubMed] [Google Scholar] Панкреатология. 2014; 14:167–173. [PubMed] [Google Scholar]
Панкреатология. 2014; 14:167–173. [PubMed] [Google Scholar] [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar] [PubMed] [Google Scholar]
[PubMed] [Google Scholar] Назогастральное или назоеюнальное питание при прогнозируемом тяжелом остром панкреатите: метаанализ. Критический уход. 2013;17:R118. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Назогастральное или назоеюнальное питание при прогнозируемом тяжелом остром панкреатите: метаанализ. Критический уход. 2013;17:R118. [Бесплатная статья PMC] [PubMed] [Google Scholar]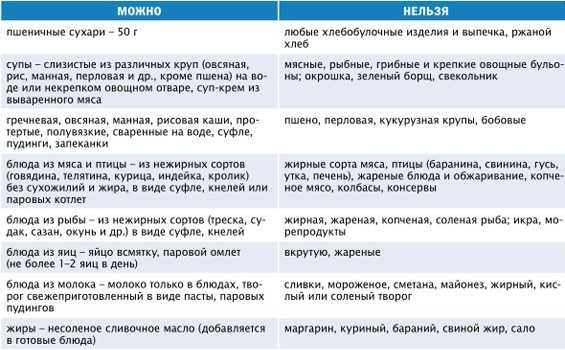 Сравнительная эффективность элементарной формулы при раннем энтеральном питании при остром панкреатите: ретроспективное когортное исследование. Энн Интенсивная терапия. 2018;8:69. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Сравнительная эффективность элементарной формулы при раннем энтеральном питании при остром панкреатите: ретроспективное когортное исследование. Энн Интенсивная терапия. 2018;8:69. [Бесплатная статья PMC] [PubMed] [Google Scholar]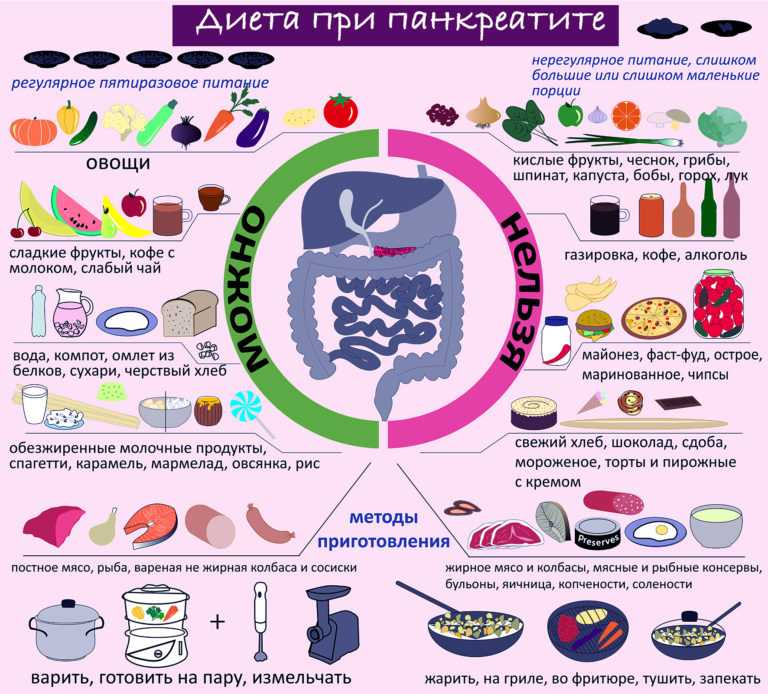 2016;40:159–211. [PubMed] [Google Scholar]
2016;40:159–211. [PubMed] [Google Scholar]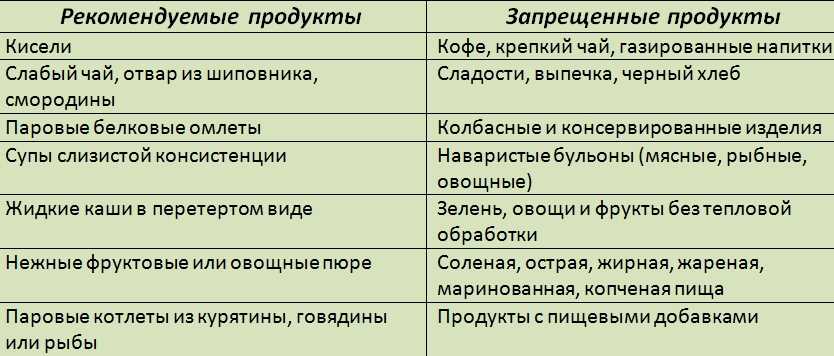 [Google Scholar]
[Google Scholar] , Хармсен В., Константинов С.Р., Смидт Х., Виссер М.Р., Рийкерс Г.Т., Гузен Х.Г., Аккерманс Л.М. Модификация кишечной флоры многовидовыми пробиотиками снижает бактериальную транслокацию и улучшает клиническое течение в крысиной модели острого панкреатита. Хирургия. 2007; 141:470–480. [PubMed] [Google Scholar]
, Хармсен В., Константинов С.Р., Смидт Х., Виссер М.Р., Рийкерс Г.Т., Гузен Х.Г., Аккерманс Л.М. Модификация кишечной флоры многовидовыми пробиотиками снижает бактериальную транслокацию и улучшает клиническое течение в крысиной модели острого панкреатита. Хирургия. 2007; 141:470–480. [PubMed] [Google Scholar] [Раннее тощекишечное питание с комбинированными пре- и пробиотиками при остром панкреатите — проспективные, рандомизированные, двойные слепые исследования] Magy Seb. 2003; 56: 3–8. [PubMed] [Академия Google]
[Раннее тощекишечное питание с комбинированными пре- и пробиотиками при остром панкреатите — проспективные, рандомизированные, двойные слепые исследования] Magy Seb. 2003; 56: 3–8. [PubMed] [Академия Google] Ланцет. 2008; 371: 651–659.. [PubMed] [Google Scholar]
Ланцет. 2008; 371: 651–659.. [PubMed] [Google Scholar]