Содержание
Щитовидная железа и беременность / Эндокринология / Статьи о здоровье / Статьи и энциклопедия / madez.ru
Щитовидная железа оказывает огромное влияние на репродуктивную функцию женщины. Гормоны щитовидной железы:
— регулируют процессы развития, созревания, специализации и обновления всех тканей плода;
— имеют исключительное значение для закладки и развития головного мозга плода;
— формируют интеллект ребенка, обучаемость, IQ;
— роста и созревания костного скелета, половой системы ребенка.
Гормоны щитовидной железы производятся из поступающего с пищевыми продуктами йода. Если до беременности производство тиреоидных гормонов относительно стабильно, то с первых недель беременности уже происходит изменение функционирования щитовидной железы. Изменения в гормональной системе, обмене веществ в первый триместр беременности прямо или косвенно стимулирует щитовидную железу женщины. В первый триместр беременности щитовидная железа плода ещё не функционирует (до 15 недели беременности) и высокая потребность в тиреоидных гормонах у плода, а именно правильное и качественное развитие плода, формирование его центральной нервной системы, щитовидной железы, других органов и систем, обеспечивается только за счет достаточного содержания гормонов матери, особенно в первый триместр беременности, когда происходит закладка органов плода. В целом продукция тиреоидных гормонов во время беременности в норме увеличивается до 50%.
В целом продукция тиреоидных гормонов во время беременности в норме увеличивается до 50%.
Даже после начала синтеза гормонов щитовидной железой плода во 2 половине беременности материнские гормоны своей роли не теряют.
Заболевания щитовидной железы матери могут оказывать существенное влияние на синтез тиреоидных гормонов железой матери и приводить к недостаточному или избыточному количеству их для плода.
Итак, согласно современным представлениям о влиянии патологии щитовидной железы на репродукцию, можно сформулировать несколько постулатов:
1.Во время беременности происходит изменение функционирования щитовидной железы матери.
2.Беременность является мощным фактором, стимулирующим щитовидную железу, что при определенных условиях может приобретать патологическое значение.
3.Для нормального развития плода, прежде всего на ранних этапах, необходим нормальный уровень гормонов щитовидной железы матери
4.Принципы диагностики и лечения заболеваний щитовидной железы у беременных существенно отличаются от стандартных лечебно-диагностических подходов
5. Как сниженная, так и повышенная функция щитовидной железы могут обусловить снижение репродуктивной способности у женщин и являются фактором риска нарушений развития плода.
Как сниженная, так и повышенная функция щитовидной железы могут обусловить снижение репродуктивной способности у женщин и являются фактором риска нарушений развития плода.
6.Беременность может развиваться как на фоне гипотиреоза (сниженной функции ЩЖ), так и на фоне тиреотоксикоза (повышенной функции ЩЖ)
7.Показания для прерывания беременности у женщин с нарушениями функции щитовидной железы существенно ограничены.
8.Показания для оперативного лечения патологии щитовидной железы во время беременности существенно ограничены.
9.Во время беременности проводится коррекция нарушенной функции щитовидной железы медикаментозными препаратами в соответствие с принятыми принципами лечения беременных.
Необходимые обследования.
В настоящее время обследование функции щитовидной железы у здоровых женщин не внесено в обязательные рекомендации для подготовки к беременности. Тем не менее существуют клинические рекомендации с хорошей степенью доказательности, принятые во всем мире, которые говорят о том, что лучшие условия для зачатия, вынашивания, развития плода существуют именно при определенных интервалах тиреоидных гормонов (ТТГ, Т4св) как до зачатия, так и во время беременности, особенно в 1 триместре.
Так, наилучший интервал ТТГ для зачатия находится в пределах 0,4-2,5 МЕД\л при нормальных значениях Т4св. При выпадении ТТГ из необходимых интервалов, существует возможность подкорректировать содержание гормонов.
По законам физиологии ТТГ в 1 половине беременности должен снижаться, иногда достаточно сильно; уровень Т4 должен повышаться, иногда до верхней границы нормы. Во 2 половине беременности ТТГ выравнивается, повышается по сравнению с низким уровнем в 1 половине; Т4 может быть нормальным или низконормальным.
В последнее время изменились референсные интервалы (допустимое содержание) тиреоидных гормонов у беременных в 1, 2, 3 триместрах беременности, требуется консультация эндокринолога.
Иные подходы к женщинам, страдающих патологией щитовидной железы. Необходимо постоянное наблюдение и лечение у эндокринолога, контроль гормонов щитовидной железы с определенной регулярностью, которая зависит от вида заболевания.
Если вам назначили определение АТ/ТПО и выявлено их повышение, не следует бить тревогу. Так называемое «носительство АТ/ТПО» — распространенный феномен в популяции, определяется у здоровых женщин и далеко не всегда имеет прогностическое значение. Среди беременных АТ/ТПО выявляются не менее чем в 10% случаев и не оказывают патологического влияния на плод.
Так называемое «носительство АТ/ТПО» — распространенный феномен в популяции, определяется у здоровых женщин и далеко не всегда имеет прогностическое значение. Среди беременных АТ/ТПО выявляются не менее чем в 10% случаев и не оказывают патологического влияния на плод.
Тем не менее увеличение АТ/ТПО может быть диагностическим критерием хр. аутоиммунного тиреоидита, а также иметь прогностическое значение в развитие послеродового тиреоидита и гипотиреоза (сниженной функции щитовидной железы) в последующем, требуется консультация эндокринолога.
УЗИ щитовидной железы во время беременности не противопоказано.
Пункционная биопсия узлов щитовидной железы во время беременности не противопоказана в любом сроке беременности. Узлы с размером больше 1 см и с прогрессирующим ростом , особенно во время беременности, подлежат обязательной биопсии.
Фаустова Елена Вячеславовна,
врач эндокринолог высшей категории
Ключевые слова беременность, эндокриология
Заболевания щитовидной железы / Заболевания / Клиника ЭКСПЕРТ
Общие представления о щитовидной железе и ее функции
Щитовидная железа (ЩЖ) – это эндокринный орган, располагающийся на передней поверхности шеи. Железа отделена от кожи только тонкими фасциями («пластинами» из соединительной ткани), поэтому находится практически под кожей. За счет своего расположения она хорошо доступна пальпации (ощупыванию в ходе осмотра), а при значительном увеличении хорошо заметна «на глаз», деформируя контур шеи. ЩЖ в норме состоит из двух долей, соединенных перешейком. Такое строение напоминает бабочку.
Железа отделена от кожи только тонкими фасциями («пластинами» из соединительной ткани), поэтому находится практически под кожей. За счет своего расположения она хорошо доступна пальпации (ощупыванию в ходе осмотра), а при значительном увеличении хорошо заметна «на глаз», деформируя контур шеи. ЩЖ в норме состоит из двух долей, соединенных перешейком. Такое строение напоминает бабочку.
Основная задача щитовидной железы – продукция специфических веществ — тиреоидных гормонов. Происходит этот процесс при обязательном участии йода. ЩЖ единственная железа, захватывающая йод из кровотока и только при адекватном его поступлении способна синтезировать гормоны.
Гормоны ЩЖ оказывают влияние на весь организм. Если описать одной фразой действие «щитовидных» гормонов – они регулируют обмен веществ. При нормальном содержании тиреоидных гормонов в крови все процессы в организме протекают в физиологическом ритме. Механизм выработки гормонов у взрослых не зависит от пола и возраста.
Причины
Определенно, существует наследственная предрасположенность к болезням щитовидной железы. Давно замечено, что такими заболеваниями чаще страдают в одной семье. Обычно пациенты уже на первом приеме сообщают, что ближайшие кровные родственники имели проблемы со «щитовидкой». Женщины более подвержены заболеваниям ЩЖ, (в 10 раз чаще мужчин).
Давно замечено, что такими заболеваниями чаще страдают в одной семье. Обычно пациенты уже на первом приеме сообщают, что ближайшие кровные родственники имели проблемы со «щитовидкой». Женщины более подвержены заболеваниям ЩЖ, (в 10 раз чаще мужчин).
Отмечается связь между началом заболевания щитовидной железы и:
- перенесенным стрессом
- инфекцией
- интенсивным пребыванием на солнце
- неблагоприятными экологическими условиями
На фоне генетической предрасположенности, провоцирующие внешние факторы запускают патологический механизм, результатом которого становится заболевание щитовидной железы.
Заболевания щитовидной железы
Все заболевания щитовидной железы протекают или с нарушением выработки гормонов ЩЖ, или без таковых.
В свою очередь, нарушение работы ЩЖ происходит в сторону
- уменьшения — гипофункция, гипотиреоз
- увеличения — гиперфункция, гипертиреоз.
Гипотиреоз
Причинами первичного гипотиреоза могут быть:
- аутоиммунный тиреоидит
- удаление ЩЖ при операции (послеоперационный гипотиреоз)
- разрушение ЩЖ под влиянием радиоактивных веществ (пострадиационный гипотиреоз)
Аутоиммунный тиреоидит (АИТ)
Заболевание, относящееся к разряду аутоиммунных, когда собственная иммунная система вырабатывает антитела, влияющие на работу ЩЖ.
Типичными для АИТа являются антитела к тиреопероксидазе (ат к ТПО) — более специфичные по заболеванию и антитела к тиреоглобулину (ат к ТГ). При иммунной агрессии этими антителами развивается постепенное снижение работы ЩЖ, т.е. возникает гипотиреоз — одно из закономерных проявлений АИТа.
Происходящий в щитовидной железе патологический процесс способен изменить не только функцию, но и ее структуру. При УЗИ щитовидной железы определяются специфические для АИТа изменения. Поскольку АИТ приводит к гипотиреозу, то лечение заболевания сводится к назначению гормона ЩЖ (тироксина) для восполнения дефицита гормонов в организме.
Лечение назначается только при снижении работы ЩЖ. Если у пациента только определяется в крови повышенный уровень антител, но функция ЩЖ нормальна, лечения не назначают. Функцию ЩЖ оставляют на ежегодный контроль и более частый контроль у женщин во время беременности. Считается также, что наличие аутоиммунного заболевания одного органа способно сочетаться с другими аутоиммунными заболеваниями (других органов). Поэтому обнаружение АИТа нередко влечет за собой обследование других эндокринных желез.
Поэтому обнаружение АИТа нередко влечет за собой обследование других эндокринных желез.
Для установления диагноза «Аутоиммунный тиреоидит» необходимо выявление не менее двух из трех показателей (сниженная работа ЩЖ (гипотиреоз), наличие антител к ЩЖ, специфическая картина структуры ЩЖ при УЗИ).
Если присутствует только один параметр, то диагноз выставляется «под вопросом» и берется на контроль.
Послеоперационный и пострадиационный гипотиреоз(АИТ)
В результате частичного или полного удаления/разрушения щитовидной железы (операция или лечение радиоактивным йодом) организм оказывается в условиях дефицита тиреоидных гормонов. Заболевание выявляется сразу после лечения (при полном удалении ЩЖ) или спустя непродолжительное время (при неполном удалении органа или после радиойодтерапии). Единственное лечение – восполнение гормонов ЩЖ приемом тироксина.
Причины вторичного гипотиреоза
Редкой причиной снижения работы щитовидной железы является патология регулирующих ее функцию органов (гипофиза и гипоталамуса). Это значит, что поражена не сама щитовидная железа, а «начальники» над ней. Причиной патологии гипофиза и гипоталамуса могут явиться опухоли, травмы, кисты этой области. Очень редко гипофиз может производить «недействующий» гормон ТТГ, который не способен стимулировать ЩЖ к выработке гормонов.
Это значит, что поражена не сама щитовидная железа, а «начальники» над ней. Причиной патологии гипофиза и гипоталамуса могут явиться опухоли, травмы, кисты этой области. Очень редко гипофиз может производить «недействующий» гормон ТТГ, который не способен стимулировать ЩЖ к выработке гормонов.
Гипертиреоз
Заболевания, протекающие с повышением работы щитовидной железы
Диффузный токсический зоб (ДТЗ, болезнь Грейвса, Базедова болезнь)
Это аутоиммунное заболевание ЩЖ, когда иммунной системой вырабатываются специфические антитела, стимулирующие работу ЩЖ (тиреостимулирующие антитела, антитела к рецептору ТТГ). Продукция гормонов в ЩЖ становится патологически повышенной, клинически проявляется тиреотоксикозом (реакцией различных тканей организма на большое количество тиреоидных гормонов ЩЖ), а лабораторно — повышенной концентрацией Т3 и Т4 в крови и сниженным показателем ТТГ. Нередко ДТЗ сочетается с аутоиммунной эндокринной офтальмопатией (специфическим поражением глаз). Эти два заболевания имеют общие аутоиммунные корни, поэтому нередким бывает их сочетание. Существует три варианта лечения этого заболевания:
Эти два заболевания имеют общие аутоиммунные корни, поэтому нередким бывает их сочетание. Существует три варианта лечения этого заболевания:
- консервативная терапия (таблетками) в течение 1-1,5 лет
- операция по удалению щитовидной железы
- лечение радиоактивным йодом (радиойодтерапия).
Успех от таблетированной терапии наименее стоек (заболевание может давать в 30—70% случаев рецидив).
Чаще болезнь Грейвса встречается у молодых пациентов, чаще у женщин.
Узловой (и многоузловой) токсический зоб (УТЗ, МУТЗ)
Заболевание такое же, как узловой нетоксический зоб: по неустановленной причине в структуре щитовидной железы образуются узловые образования, но они (узлы) патологически активны и способны вырабатывать высокое количество тиреоидных гормонов с развитием клинической картины тиреотоксикоза. Часто заболевание сопровождается нарушением сердечного ритма. Помимо рутинного определения уровня тиреоидных гормонов (они будут как при болезни Грейвса), заболевание подтверждается еще сцинтиграфией ЩЖ для определения автономности узла. Лечение — операция или радиойодтерапия после медикаментозной подготовки пациента.
Лечение — операция или радиойодтерапия после медикаментозной подготовки пациента.
Заболевания, протекающие без нарушения функции щитовидной железы:
Узловой (и многоузловой) нетоксический зоб (УНЗ, МНЗ)
Заболевание неуточненной этиологии (причины), когда в ткани ЩЖ формируются узловые образования. В большинстве случаев узлы имеют небольшой размер (от 1 см до 2,5-3 см), являются доброкачественными по клеточному составу, не нарушают функцию ЩЖ и не требуют никакого лечения. Осуществляется наблюдение, выполняется ежегодное динамическое обследование.
Диффузный нетоксический зоб (ДНЗ)
Этим термином описывают диффузное увеличение щитовидной железы в размерах при неизмененной функции органа, отсутствии лабораторных и ультразвуковых данных за аутоиммунный процесс. Чаще всего увеличение ЩЖ связано с дефицитом йода. При устранении данного факта размеры ЩЖ возвращаются к норме.
Злокачественные заболевания
Это отдельная группа онкологических заболеваний ЩЖ. Различают папиллярный рак, фолликулярный рак, медуллярный рак, анапластический рак ЩЖ. Они отличаются по клеточному составу, каждый имеет особенности диагностики, лечения и наблюдения. Наиболее частые варианты рака ЩЖ (папиллярный и фолликулярный) успешно подвергаются лечению, соответственно у пациентов есть хороший шанс на излечение и прогноз для жизни. Более агрессивный рак – медуллярный и анапластический — имеет свои диагностические и лечебные особенности, дает худший прогноз на лечение и выживаемость. Пациенты с онкологическим заболеванием ЩЖ наблюдаются онкологом и эндокринологом, которые составляют индивидуальный план лечения и наблюдения.
Различают папиллярный рак, фолликулярный рак, медуллярный рак, анапластический рак ЩЖ. Они отличаются по клеточному составу, каждый имеет особенности диагностики, лечения и наблюдения. Наиболее частые варианты рака ЩЖ (папиллярный и фолликулярный) успешно подвергаются лечению, соответственно у пациентов есть хороший шанс на излечение и прогноз для жизни. Более агрессивный рак – медуллярный и анапластический — имеет свои диагностические и лечебные особенности, дает худший прогноз на лечение и выживаемость. Пациенты с онкологическим заболеванием ЩЖ наблюдаются онкологом и эндокринологом, которые составляют индивидуальный план лечения и наблюдения.
Симптомы заболеваний щитовидной железы
Наиболее типичные проявления заболеваний щитовидной железы:
- общая и мышечная слабость
- неконтролируемое снижение веса при повышенном аппетите или, наоборот, мало поддающийся контролю набор массы тела
- нарушение памяти, внимания, апатия, депрессия
- нервозность, гневливость, повышенная эмоциональность, плаксивость, снижение работоспособности
- малая продуктивность работы, отсутствие «сил на работу»
- распространенные отеки (лицо, руки, ноги, передняя брюшная стенка, язык)
- нарушение стула (запоры или поносы)
- нарушение сердечного ритма (особенно у пожилых пациентов)
- анемия, трудно поддающаяся лечению
- постоянное чувство внутренней дрожи, беспокойства, дрожание рук (вплоть до изменения почерка и невозможности выполнять мелкие движения)
- изменения со стороны глаз (пучеглазие, изменение взгляда, отечность век, слезотечение, особенно от яркого света)
- наконец, больной может пожаловаться на увеличение передней поверхности шеи в размерах, деформацию контура шеи.

Симптомы заболеваний щитовидной железы не всегда специфичны. Совершенно не обязательно, что все эти симптомы наблюдаются одновременно. Если у Вас есть хотя бы один из перечисленных симптомов, необходимо проверить функцию ЩЖ. На эти жалобы обязательно обратит внимание и врач эндокринолог при беседе и осмотре пациента.
Диагностика
Поскольку влияние гормонов ЩЖ на организм очень значимо и разнообразно, ее заболевания, несомненно, будут отражаться на функции всех органов, поэтому важна своевременная диагностика.
Обследование простое и весьма доступное.
Первый шаг – это прием врача эндокринолога, который включает беседу и осмотр. Как правило, при расспросе пациента можно выявить некоторые беспокоящие симптомы, которые заставляют думать о нарушении работы ЩЖ. Эти симптомы в большинстве своем неспецифичны и могут наблюдаться у многих больных, а иногда и здоровых в условиях стресса, усталости.
Вторым шагом, при обоснованном подозрении на нарушение функции или структуры ЩЖ является направление пациента на анализ крови для определения содержания тиреоидных гормонов.
- в крови определяют уровень Т4, Т3 (гормоны ЩЖ) и ТТГ (гормон гипофиза)
- нередко исследование дополняется определением в крови уровня различных антител к ЩЖ
При снижении работы самой ЩЖ — гормоны Т4 (в большей степени) и Т3 оказываются сниженными, а «гормон-начальник» (ТТГ) — повышен. Наоборот, при увеличенной продукции гормонов щитовидной железой, уровень Т4 и Т3 повышен, но ТТГ снижен.
Третьим шагом в диагностике необходимо визуализировать ЩЖ.
Самый простой, доступный и информативный метод — ультразвуковое исследование (УЗИ) ЩЖ, при котором определяется размер и структура ткани органа.
При этом, одно исследование не заменяет другое исследование. Осмотр, лабораторные и инструментальные обследования – три ключевых момента в диагностике заболеваний ЩЖ.
Врачи Клиники ЭКСПЕРТ составили перечень всех необходимых исследований, необходимых для базового обследования щитовидной железы.
Существуют и более специализированные, нужные только в некоторых случаях, исследования:
Сцинтиграфия ЩЖ — использующийся метод при подозрении на активно функционирующие узловые образования в ЩЖ. Также может использоваться для дифференциальной диагностики в условиях тиреотоксикоза для подтверждения/исключения деструктивного тиреоидита.
Также может использоваться для дифференциальной диагностики в условиях тиреотоксикоза для подтверждения/исключения деструктивного тиреоидита.
Другие инструментальные методы обследования (МРТ, СКТ, ПЭТ) в рутинной клинической практике используются гораздо реже. Для дополнительного проведения этих методов обследования нужны веские основания.
Особенную важность представляет оценка функционального состояния щитовидной железы у беременной женщины в связи с тем, что развитие ребенка – в особенности, его нервной системы – зависит от уровня тироксина (основной формы тиреоидных гормонов) у будущей матери.
Лечение заболеваний щитовидной железы
Лечение зависит от конкретной патологии и нарушения функции ЩЖ.
Лечение всех форм гипотиреоза одинаково – назначение препарата тироксина. Лечение хорошо переносится и полностью восполняет дефицит гормонов в организме.
Лечение гипертиреоза – более сложное. Требуется целый ряд препаратов: одни снижают избыточную работу ЩЖ, другие нормализуют работу сердца, кишечника. Зачастую требуется участие в лечении не только врача эндокринолога, но и других специалистов (кардиолога, гастроэнтеролога).
Зачастую требуется участие в лечении не только врача эндокринолога, но и других специалистов (кардиолога, гастроэнтеролога).
При отсутствии нарушений функций ЩЖ чаще всего ограничиваются наблюдением за патологией.
Прогноз
Любые заболевания ЩЖ поддаются лечению. Чаще всего удается добиться хорошего ответа на медикаментозную (таблетированную) терапию с достойным шансом на полное излечение. Лечение некоторых заболеваний ЩЖ позволяет перевести их в длительную ремиссию (заболевание не проявляется активно, не прогрессирует и не нарушает качества жизни пациента, а соответственно, не требует постоянного лечения). Болезни ЩЖ, протекающие со стойким гипотиреозом, также можно успешно компенсировать медикаментозно, когда приходится постоянно (всю жизнь) принимать таблетированные препараты для восполнения утраченной функции ЩЖ. В данном случае лечение абсолютно безопасно, т. к. при назначении с целью лечения препаратов тиреоидных гормонов побочных эффектов от лечения не возникает.
Если заболевание не удается компенсировать (или излечить) таблетированными средствами (это, в основном, касается патологий, протекающих с тиреотоксикозом; при больших размерах ЩЖ и узлов в ней; онкологических заболеваний ЩЖ), то операция на ЩЖ позволяет в подавляющем большинстве случаев решить проблему болезни.
Грамотное и своевременное лечение заболеваний щитовидной железы позволит не допустить осложнений болезни со стороны других систем в организме: сердечно-сосудистой, пищеварительной, костной и т.д.
Отсутствие лечения в течение длительного времени со временем вызовет изменения в жизненно важных органах. Они могут оказаться необратимыми — даже при начале терапии!
Профилактика и рекомендации
Как таковой профилактики заболеваний ЩЖ не существует. Поэтому высокую степень важности приобретает периодическое профилактическое обследование (осмотр врача эндокринолога, УЗИ щитовидной железы, анализы крови), особенно для групп риска (к ним относят при наличии факторов наследственности, неблагоприятной экологии места проживания, профессиональной вредности, частых стрессов).
Ведение здорового образа жизни, охранительное отношение к своей нервной системе, физиологическое потребление продуктов, содержащих йод и т. д. выступят лучшей профилактикой патологии этого эндокринного органа.
Часто задаваемые вопросы
У близких родственников выявлено заболевание щитовидной железы, есть ли риск заболеть?
Заболевания ЩЖ не являются «заразными», но существует генетическая предрасположенность к патологии ЩЖ. Зачастую (но совсем не в 100%), в одной семье у нескольких человек наблюдается заболевание ЩЖ. Не обязательно патология ЩЖ должна быть одинаковой у всех, это могут быть совершенно различные варианты заболеваний ЩЖ.
Единственное тяжелое заболевание ЩЖ — медуллярный рак — обязательно уточняется у всех ближайших кровных родственников больного этой патологией, т.к. встречаются генетические варианты болезни, поражающие родных со 100% вероятностью.
Ничего не беспокоит, но при лабораторном обследовании в крови выявлены очень высокие показатели антител к ЩЖ, что дальше?
Примерно у 15-20% здоровых людей в крови выявляются антитела (АТ) к различным структурам ЩЖ (как правило, это антитела к ТПО и ТГ, реже к рецептору ТТГ). Если функция ЩЖ не нарушена, то клинического значения факт наличия антител иметь не будет, назовем это «индивидуальной особенностью». Разумеется, только лишь факт наличия антител не будет подвергаться лечению, какой бы их уровень не регистрировался в крови. При нарушении функции ЩЖ или при увеличении в размерах ЩЖ определение наличия антител (в большей степени АТ к ТПО) будет сообщать о причине нарушений в железе. Сочетание нарушенной функции ЩЖ и высокий титр АТ к ЩЖ позволяет установить диагноз аутоиммунного поражения ЩЖ. Еще наличие антител к ЩЖ будет диктовать необходимость более частой оценки функции щитовидной железы в условиях приема препаратов с большим (нефизиологическим) количеством йода и препаратов лития, а также при беременности, поскольку могут отмечаться особенности в функционировании ЩЖ на этом фоне. Отметим, что само по себе присутствие антител в крови на самочувствие влияния не оказывает. В большинстве случаев, пациента больше пугает «цифра» антител в лабораторном бланке, иногда превышающая в сотни раз верхнюю границу нормы.
Если функция ЩЖ не нарушена, то клинического значения факт наличия антител иметь не будет, назовем это «индивидуальной особенностью». Разумеется, только лишь факт наличия антител не будет подвергаться лечению, какой бы их уровень не регистрировался в крови. При нарушении функции ЩЖ или при увеличении в размерах ЩЖ определение наличия антител (в большей степени АТ к ТПО) будет сообщать о причине нарушений в железе. Сочетание нарушенной функции ЩЖ и высокий титр АТ к ЩЖ позволяет установить диагноз аутоиммунного поражения ЩЖ. Еще наличие антител к ЩЖ будет диктовать необходимость более частой оценки функции щитовидной железы в условиях приема препаратов с большим (нефизиологическим) количеством йода и препаратов лития, а также при беременности, поскольку могут отмечаться особенности в функционировании ЩЖ на этом фоне. Отметим, что само по себе присутствие антител в крови на самочувствие влияния не оказывает. В большинстве случаев, пациента больше пугает «цифра» антител в лабораторном бланке, иногда превышающая в сотни раз верхнюю границу нормы. Лечить «уровень антител в крови» не нужно.
Лечить «уровень антител в крови» не нужно.
Что можно сделать, чтобы снизить риск заболевания?
Оказать влияние на генетическую предрасположенность к болезни мы не в состоянии. Она дана нам от рождения. Пусковым моментом в реализации патологической наследственной предрасположенности могут явиться стрессы, тяжелые инфекционные заболевания, прием некоторых медикаментов и т.д. Поэтому выполнение общих рекомендаций по здоровому образу жизни в какой-то степени предостережет от манифестации болезни.
Чтобы исключить нарушение функции ЩЖ, какой анализ нужно сдать?
Первым (а иногда единственным) анализом, который нужно выполнить при подозрении на нарушение функции ЩЖ – это тиреотропный гормон (ТТГ). Если этот показатель в норме, то ни одно нарушение в самочувствии пациента не может быть связано с ЩЖ. Справедливости ради нужно сказать, что есть очень редкие заболевания эндокринной системы, при которых ТТГ остается нормальным, но есть нарушение выработки гормонов. Определение показаний к расширению обследования — прерогатива врача эндокринолога, осуществляющего осмотр пациента. Иногда сами пациенты просят врача выдать направление на исследование «всех гормонов ЩЖ», объясняя такое желание «нелюбовью» к забору крови на анализ, но это не всегда оправдано. Подробная беседа, объяснение, когда может потребоваться углубленное обследование функции ЩЖ, поможет пациенту не тратить «лишнего», но и не пропустить «нужного».
Иногда сами пациенты просят врача выдать направление на исследование «всех гормонов ЩЖ», объясняя такое желание «нелюбовью» к забору крови на анализ, но это не всегда оправдано. Подробная беседа, объяснение, когда может потребоваться углубленное обследование функции ЩЖ, поможет пациенту не тратить «лишнего», но и не пропустить «нужного».
Анализ крови на тиреоидные гормоны выполняется в первую половину дня, натощак. У женщин — вне зависимости от дня менструального цикла.
Впервые выявлены изменения в уровне ТТГ, нужно ли сразу лечить?
Чаще всего, выявляется очень умеренное (до 10 Мед/л) увеличение уровня ТТГ при нормальных показателях Т4. Такая ситуация сначала требует повторного контроля через 2-3 месяца. Если это повышение стойкое, т.е. не произошло самостоятельной нормализации уровня гормонов, то далее индивидуально с пациентом, при тщательной оценке сопутствующей патологии, врачом эндокринологом решается вопрос о необходимости назначения лечения. Возможно, что ситуация просто будет «взята на карандаш».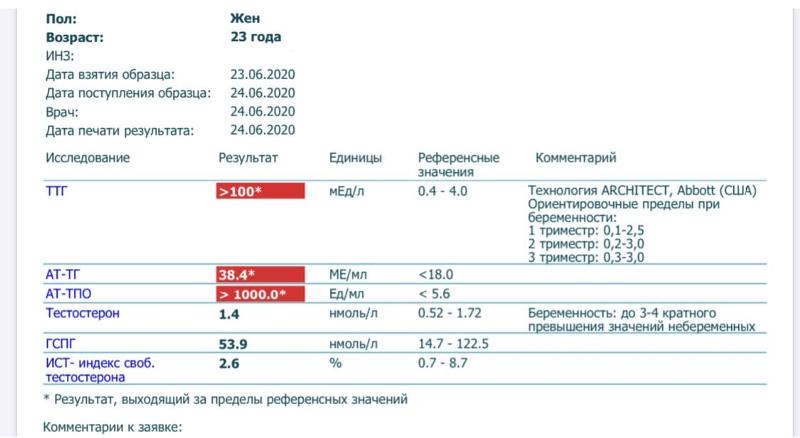 Единственная категория наших пациенток, для которых повышение уровня ТТГ не требует дополнительной перепроверки – это беременные. В этом случае терапия тироксином назначается сразу, т.к. «нет времени» перепроверять через несколько месяцев.
Единственная категория наших пациенток, для которых повышение уровня ТТГ не требует дополнительной перепроверки – это беременные. В этом случае терапия тироксином назначается сразу, т.к. «нет времени» перепроверять через несколько месяцев.
Поставлен диагноз «аутоиммунный тиреоидит», что делать?
При установлении такого диагноза и назначении заместительной терапии препаратами тироксина, подбор дозы препарата происходит под контролем уровня ТТГ. В начале болезни, снижение функции собственной ЩЖ может быть не тотальным, т.е. для восполнения нехватки тироксина требуется небольшая доза гормона. С течением времени болезни, все новые клетки ЩЖ захватываются патологическим процессом и для восполнения утраченного требуется соответствующее повышение дозы тироксина, доходящее со временем до индивидуальной суточной потребности. Пациенты, зачастую, делают из этого факта «свои» выводы: «Прием препарата прекратил работу моей щитовидной железы, теперь я буду «зависеть от гормонов». Это обывательское представление абсолютно не верно. Не прием препарата, а сама ЩЖ постепенно снизила и наконец, прекратила свою работу. Это вполне закономерное течение аутоиммунного тиреоидита, когда с течением времени болезни повышается потребность в тироксине.
Не прием препарата, а сама ЩЖ постепенно снизила и наконец, прекратила свою работу. Это вполне закономерное течение аутоиммунного тиреоидита, когда с течением времени болезни повышается потребность в тироксине.
Как часто нужно контролировать функцию ЩЖ?
Существуют более распространенные и менее распространенные заболевания ЩЖ.
При аутоиммунном тиреоидите и подобранной дозе тироксина достаточно контролировать уровень ТТГ 1 раз в год. Исключение – беременность, когда контроль осуществляется 1 раз в месяц. Необходимость к коррекции терапии обсуждается с врачом после получения результатов.
При болезни Грейвса контроль тиреоидных гормонов осуществляется гораздо чаще. Сначала ежемесячно, а при хорошем ответе на лечение, в дальнейшем 1 раз в 2 месяца. Обязателен осмотр врача, т.к. возможна коррекция терапии.
При узловом зобе с подтвержденной доброкачественной структурой узла в ЩЖ контроль гормонов ЩЖ осуществляется 1 раз в год.
Другие, более редкие заболевания, требуют составления врачом эндокринологом индивидуального планадинамического обследования и наблюдения.
Какие параметры, кроме тиреоидных гормонов, нужно контролировать?
При некоторых болезнях ЩЖ периодического контроля требует УЗИ ЩЖ. В большей степени это касается узлового нетоксического зоба, когда оцениваются в динамике размеры узловых образований в ЩЖ. Также, динамическое УЗИ ЩЖ выполняется при диффузном увеличении ЩЖ, когда необходимо оценить динамику размеров ЩЖ на фоне лечения или без терапии. УЗИ ложа удаленной ЩЖ и лимфатических узлов необходимо после радикального лечения рака ЩЖ.
Необходимости динамического выполнения УЗИ ЩЖ при наблюдении пациента с аутоиммунным тиреоидитом, как правило, нет.
Другие специальные методы динамического обследования (сцинтиграфия, компьютерная томография, МРТ шеи) назначаются редко, только при наличии специальных к тому показаний.
Материал подготовлен с использованием данных из «Клинических рекомендаций Российской Ассоциации Эндокринологов по диагностике и лечению аутоиммунного тиреоидита у взрослых»; «Клинических рекомендаций Российской Ассоциации Эндокринологов по диагностике и лечению узлового зоба»
Истории лечения
Узловой зоб
Пациентка В.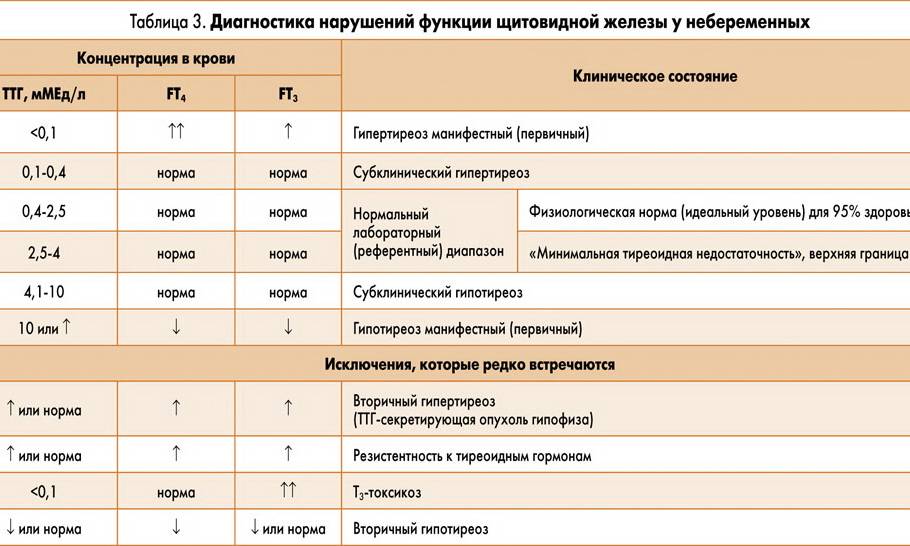 , 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.
, 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.
Важно! Выявленные у данной пациентки «узлы» в щитовидной железе, не имеющие отрицательной динамики, вообще не требуют какого-либо лечения и наблюдения в динамике. Это случайные находки, которые клинического значения не имеют.
Пациентка И., 32 года. На самочувствие не жаловалась. Направлена к эндокринологу после диспансерного осмотра, в ходе которого терапевтом заподозрен узел в щитовидной железе. При обследовании узловой зоб был подтвержден – узел 12 мм в диаметре с нечеткими контурами и повышенным кровотоком внутри. Гормональная функция железы не нарушалась. Была выполнена биопсия узла, по итогам которой выявлено подозрение на рак щитовидной железы. Пациентка была прооперирована (удалена железа и частично лимфоузлы на шее). При последующем гистологическом исследовании диагноз рака подтвержден, дополнительно выявлены метастазы в лимфоузлы. Пациентке потребовалось дальнейшее лечение – радиойодтерапия. В настоящее время пациентка получает лечение и находится под динамическим контролем эндокринолога и онколога. Данных о прогрессировании и возврата болезни спустя 2 года нет.
Впоследствии (через 3 года), убедившись в том, что болезнь не вернулась, пациентка планирует беременность.
Важно! Своевременная диагностика и лечение позволяют адекватно лечить больного, предоставляя ему хорошие шансы на выздоровление.
Гипотиреоз
Пациентка М., 20 лет. В течение 3 лет постепенно неуклонно набирает вес. Отмечает отеки на лице, на кистях рук, на ногах, на животе. В течение всего этого времени беспокоят непрекращающиеся запоры. Кожа стала бледной, с желтоватым оттенком. Пациентка учится в институте на III курсе. Стала хуже учиться, т.к. ухудшились внимания и способность запоминать, стало трудно усваивать большой объем информации, хотя раньше учеба давалась легко. Пыталась больше заниматься. Все описанные жалобы – в особенности изменение веса, отеки и запоры – связывала с тем, что ведет преимущественно сидячий образ жизни. Старалась применять «различные диеты» для снижения веса. Значительного эффекта они не приносили. Для нормализации стула использовала слабительные, клизмы. Обратилась в студенческую поликлинику. При обследовании был выявлен сниженный уровень гемоглобина. Назначены препараты железа, витаминные препараты, но значительного эффекта от лечения не было.
Обратилась в Клинику ЭКСПЕРТ.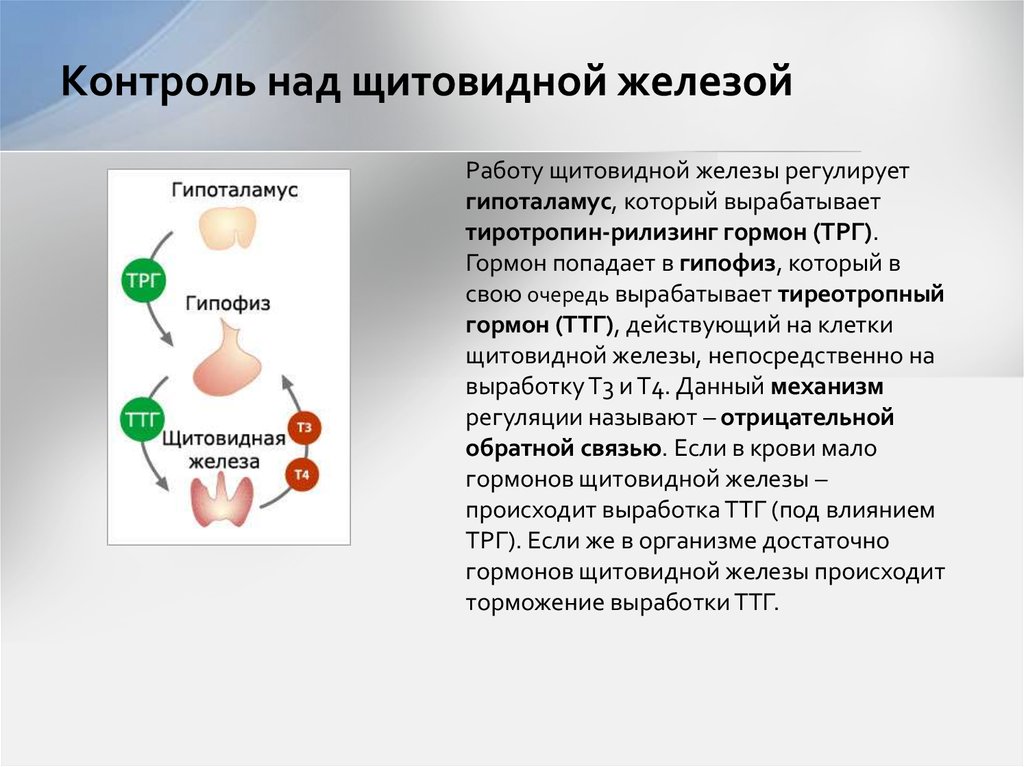 При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.
При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.
Важно! Гипотиреоз у взрослых, чаще всего возникающий на фоне аутоиммунного поражения щитовидной железы – нередкое заболевание. Его несложно диагностировать и просто лечить. Главное вовремя поставить диагноз и правильно подобрать лечение. От этого будет зависеть качество жизни пациента.
Диффузный токсический зоб
Пациентка Н., 32 года. Обратилась в Клинику ЭКСПЕРТ с жалобами на плаксивость, неустойчивость настроения, повышенную раздражительность. Стала конфликтной в отношении домочадцев и коллег по работе. Беспокоила повышенная потливость, дрожание рук – как при нервной нагрузке, так и в состоянии покоя. Стала отмечать частый жидкий стул; снижение массы тела. Все эти изменения возникли за 3-4 месяца. Сама больная указала, что самочувствие нарушилось вскоре после психотравмирующей ситуации в семье.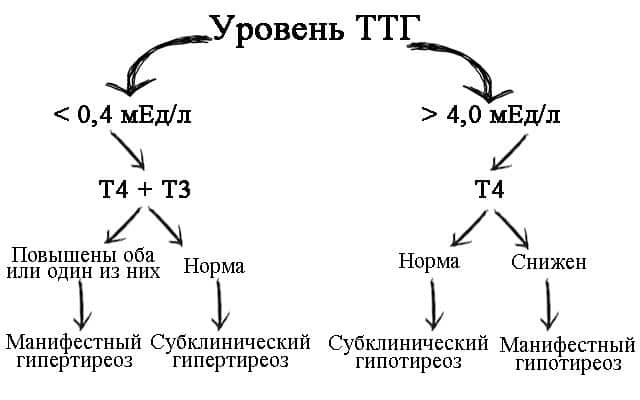
С вышеописанными жалобами пациентка обратилась к терапевту поликлиники, где был установлен диагноз «расстройство вегетативной нервной системы» и «синдром раздраженной кишки».
Обратилась к гастроэнтерологу, затем к врачу неврологу Клиники ЭКСПЕРТ. При осмотре сразу была заподозрена возможная патология щитовидной железы. При обследовании был выявлен впервые и подтвержден гипертиреоз (болезнь Грейвса).
На фоне своевременного лечения самочувствие пациентки полностью нормализовалось. Гастроэнтерологическое и неврологическое лечение даже не потребовалось. В настоящее время пациентка продолжает лечение, чувствует себя хорошо. Находится под наблюдением врача эндокринолога (куратора), проводящего коррекцию лечения. Пациентка довольна кураторством, возможностью посоветоваться и получить консультацию при любых настораживающих изменениях в самочувствии, имеет полную информацию о лечении и прогнозе своего заболевания.
Важно! Своевременная диагностика заболевания ЩЖ позволяет в кратчайшие сроки назначить лечение, не дожидаясь выраженного влияния на другие системы организма.
Гиперфункция щитовидной железы — Болезни и состояния
Посмотреть все части этого руководства
Скрыть направляющие части
- 1.
О гиперактивности щитовидной железы
- 2.
Симптомы гиперактивности щитовидной железы
- 3.
Причины гиперактивности щитовидной железы
- 4.

Диагностика гиперактивности щитовидной железы
- 5.
Лечение гиперактивности щитовидной железы
- 6.
Осложнения сверхактивной щитовидной железы
О гиперфункции щитовидной железы
Гиперфункция щитовидной железы (также известная как гипертиреоз) является относительно распространенным гормональным заболеванием, которое возникает, когда в организме слишком много гормонов щитовидной железы.
Избыточный уровень гормонов щитовидной железы может ускорить обмен веществ в организме, вызывая ряд симптомов, таких как:
- нервозность и тревога
- гиперактивность – когда человек не может оставаться на месте и полон нервной энергии
- необъяснимая или незапланированная потеря веса
- опухоль щитовидной железы, вызывающая образование в горле заметной шишки, известной как зоб
Тяжесть, частота и спектр симптомов могут варьироваться от человека к человеку.
Подробнее о симптомах повышенной активности щитовидной железы
Что вызывает гиперактивность щитовидной железы?
Щитовидная железа находится на шее. Он вырабатывает гормоны, которые высвобождаются в кровоток для контроля роста и обмена веществ в организме. Эти гормоны называются тироксин и трийодтиронин.
Они влияют на такие процессы, как частота сердечных сокращений и температура тела, и помогают преобразовывать пищу в энергию для поддержания жизнедеятельности организма.
При гипертиреозе щитовидная железа вырабатывает слишком много тироксина или трийодтиронина, что ускоряет обмен веществ в организме.
Существует несколько возможных основных причин, наиболее распространенной из которых является болезнь Грейвса, при которой иммунная система организма нацелена на щитовидную железу и заставляет ее вырабатывать слишком много гормонов щитовидной железы.
Узнайте больше о причинах гиперактивности щитовидной железы
Лечение
Гиперфункция щитовидной железы обычно хорошо поддается лечению, и большинство людей могут контролировать свои симптомы.
Тремя наиболее широко используемыми методами лечения гиперактивной щитовидной железы являются:
- тионамиды — группа лекарств, включая карбимазол и метимазол, которые останавливают выработку щитовидной железой слишком большого количества гормона щитовидной железы
- лечение радиоактивным йодом – радиоактивное вещество, называемое йодом, которое способствует уменьшению щитовидной железы, снижая ее активность (радиация, содержащаяся в йоде, представляет собой очень низкую дозу и не представляет угрозы для здоровья)
- хирургическое вмешательство — в некоторых случаях может потребоваться хирургическое вмешательство для удаления части или всей щитовидной железы, особенно при большом зобе
Бета-блокаторы иногда также могут использоваться для временного облегчения многих симптомов сверхактивной щитовидной железы, хотя они не нацелены на саму щитовидную железу.
Обычно лечение приводит к тому, что щитовидная железа не вырабатывает достаточное количество гормонов.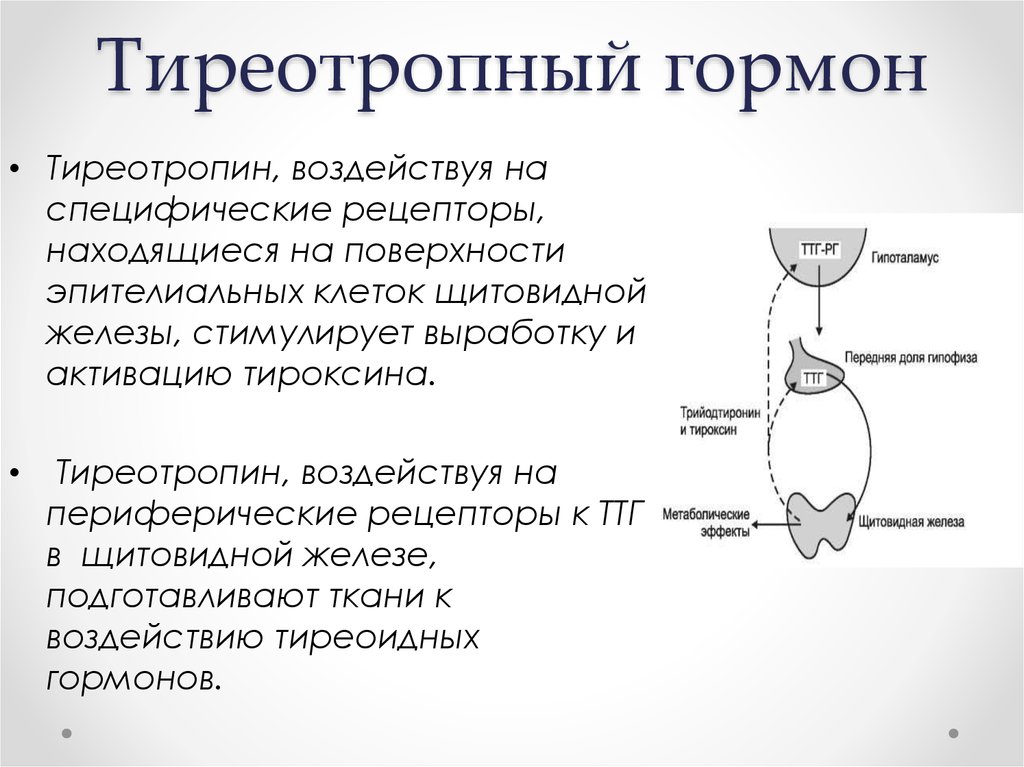 Это известно как гипофункция щитовидной железы (гипотиреоз). Однако недостаточная активность щитовидной железы обычно не является серьезной и легко поддается лечению.
Это известно как гипофункция щитовидной железы (гипотиреоз). Однако недостаточная активность щитовидной железы обычно не является серьезной и легко поддается лечению.
Подробнее о лечении гиперфункции щитовидной железы
Осложнения
Примерно у 1 из 20 человек с болезнью Грейвса также развиваются симптомы, поражающие глаза, такие как:
- двоение в глазах
- чувствительность к свету (светобоязнь)
- слезотечение (избыточное выделение слез)
Это известно как офтальмопатия Грейвса, и его должен наблюдать врач, специализирующийся на лечении заболеваний глаз (офтальмолог).
Более редким и более серьезным осложнением является внезапное и серьезное обострение симптомов, известное как тиреоидный шторм. Тиреоидная буря может быть опасной для жизни, так как вызывает серьезное обезвоживание и проблемы с сердцем.
Узнайте больше об осложнениях гиперфункции щитовидной железы
Кто страдает
У женщин в 10 раз больше шансов иметь гиперактивность щитовидной железы, чем у мужчин.
Подсчитано, что примерно 1 из 50 женщин в Англии в настоящее время имеет гиперактивную щитовидную железу.
В большинстве случаев симптомы появляются где-то в возрасте от 20 до 40 лет, хотя они могут появиться в любом возрасте, в том числе в детстве.
Гиперфункция щитовидной железы чаще всего встречается у белых и азиатских людей и реже у афро-карибских людей.
Симптомы сверхактивной щитовидной железы
Гиперактивная щитовидная железа (гипертиреоз) имеет много признаков и симптомов, хотя маловероятно, что у вас разовьются все они.
Симптомы гипертиреоза
Если у вас гипертиреоз, вы можете испытывать некоторые из следующих симптомов:
- гиперактивность
- перепады настроения – такие как тревога, раздражительность и нервозность
- проблемы со сном (бессонница)
- постоянное чувство усталости (усталость)
- мышечная слабость
- потребность в более частом опорожнении стула (фекалиях) или мочеиспускании
- избыток жира в стуле, который может сделать его жирным и трудным для смыва в унитаз (стеаторея)
- чувствительность к теплу и повышенное потоотделение
- необъяснимая или неожиданная потеря веса, несмотря на повышенный аппетит (хотя в небольшом числе случаев повышение аппетита может привести к увеличению веса)
- очень редкие или легкие менструации или менструации полностью прекращаются
- бесплодие
- потеря интереса к сексу
Если у вас диабет, симптомы диабета, такие как сильная жажда и усталость, могут усугубляться гипертиреозом.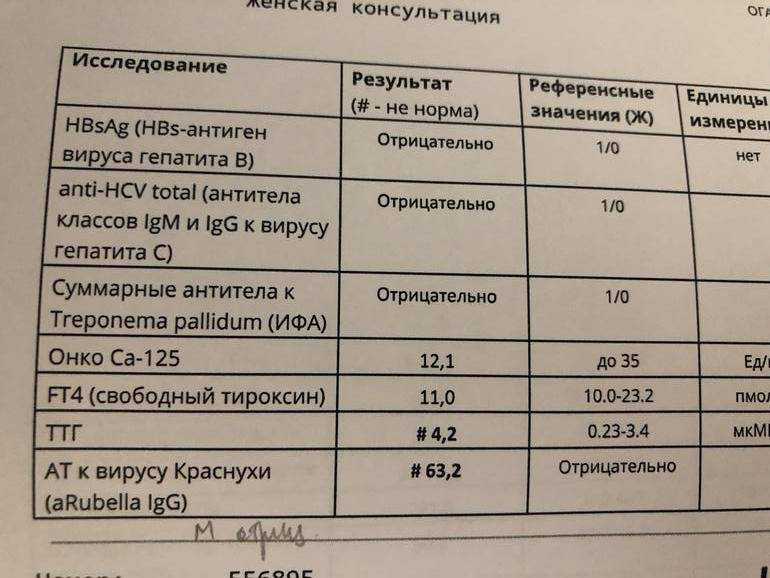
Признаки гипертиреоза
Если у вас гипертиреоз, у вас могут быть некоторые из следующих физических признаков:
- опухоль на шее, вызванная увеличением щитовидной железы (зоб)
- нерегулярный и/или необычно быстрый сердечный ритм (сердцебиение)
- дрожь или дрожь (тремор)
- теплая, влажная кожа
- покраснение на ладонях
- расшатывание ногтей в ногтевом ложе
- крапивница (крапивница)
- очаговое выпадение волос (алопеция)
- подергивание лица и конечностей
Когда обращаться за медицинской помощью
Обратитесь к своему терапевту, если вы испытываете что-либо из вышеперечисленного. Они могут не быть результатом гиперактивности щитовидной железы, но потребуют дальнейшего изучения.
Может оказаться полезным составить список ваших симптомов, так как это часто может помочь в постановке правильного диагноза.
Причины гиперактивности щитовидной железы
Гиперфункция щитовидной железы (гипертиреоз) возникает, когда щитовидная железа вырабатывает слишком много гормонов щитовидной железы тироксина или трийодтиронина.
Перепроизводство гормонов щитовидной железы может быть вызвано рядом состояний, которые описаны ниже.
Болезнь Грейвса
Болезнь Грейвса является наиболее частой причиной гиперфункции щитовидной железы. Заболевание может передаваться по наследству и может возникать в любом возрасте, хотя чаще всего встречается у женщин в возрасте 20–40 лет. У вас больше шансов заболеть болезнью Грейвса, если вы курите.
Болезнь Грейвса является аутоиммунным заболеванием. Это означает, что иммунная система ошибочно принимает что-то в организме за токсичное вещество и атакует его.
При болезни Грейвса он поражает щитовидную железу, что приводит к перепроизводству гормонов щитовидной железы.
Неизвестно, что заставляет иммунную систему делать это. Считается, что, как и во многих аутоиммунных состояниях, может быть задействована комбинация как генетических факторов, так и факторов окружающей среды.
Если у вас болезнь Грейвса, ваши глаза также могут быть поражены, вызывая дискомфорт и двоение в глазах. Это известно как офтальмопатия Грейвса. Вы можете обнаружить, что ваши глаза выпучены или кажутся более выпуклыми.
Это известно как офтальмопатия Грейвса. Вы можете обнаружить, что ваши глаза выпучены или кажутся более выпуклыми.
Для получения дополнительной информации об офтальмопатии Грейвса прочитайте нашу страницу, посвященную осложнениям гиперфункции щитовидной железы.
Узлы щитовидной железы
Возможно образование уплотнений в щитовидной железе. Они известны как узелки. Неизвестно, почему образуются узелки, но обычно они незлокачественные (доброкачественные).
Однако узлы могут содержать аномальную ткань щитовидной железы, которая влияет на нормальную выработку тироксина или трийодтиронина, вызывая гиперактивность щитовидной железы. Узлы, содержащие аномальную ткань щитовидной железы, описываются как токсичные.
Токсические узлы щитовидной железы составляют примерно 1 из 20 случаев гипертиреоза.
Йодсодержащие добавки
Йод, содержащийся в пище, которую вы едите, используется вашей щитовидной железой для выработки тиреоидных гормонов тироксина и трийодтиронина.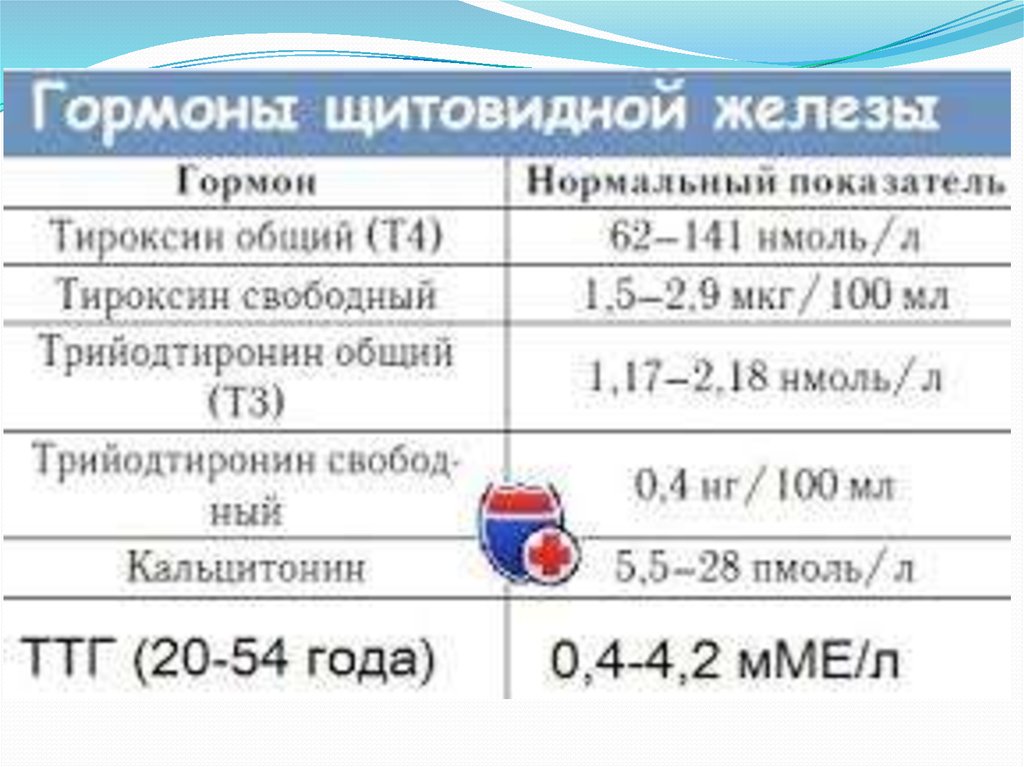 Однако дополнительный прием йода в виде добавок может привести к тому, что ваша щитовидная железа выработает слишком много тироксина или трийодтиронина.
Однако дополнительный прием йода в виде добавок может привести к тому, что ваша щитовидная железа выработает слишком много тироксина или трийодтиронина.
Это известно как йод-индуцированный гипертиреоз, иногда называемый феноменом Джод-Баседоу. Обычно это происходит только в том случае, если у вас уже есть узлы в щитовидной железе.
Амиодарон
Амиодарон — это лекарство, известное как антиаритмическое средство, которое помогает контролировать нерегулярное сердцебиение (мерцательную аритмию). Если у вас есть нетоксичные узлы в щитовидной железе, прием амиодарона может вызвать гипертиреоз, поскольку он содержит йод.
Амиодарон может вызывать тип гипертиреоза, обычно более тяжелый и трудно поддающийся лечению из-за вредного воздействия на ткань щитовидной железы. Этот тип гипертиреоза называется амиодарон-индуцированным гипертиреозом.
Фолликулярный рак щитовидной железы
В редких случаях у вас может развиться гиперактивность щитовидной железы в результате рака щитовидной железы, который начинается в фолликулах щитовидной железы. Это может произойти, если раковые клетки щитовидной железы начинают вырабатывать тироксин или трийодтиронин. Это также известно как функционирующий рак щитовидной железы.
Это может произойти, если раковые клетки щитовидной железы начинают вырабатывать тироксин или трийодтиронин. Это также известно как функционирующий рак щитовидной железы.
Диагностика гиперактивности щитовидной железы
Если вы подозреваете, что у вас гиперактивность щитовидной железы (гипертиреоз), обратитесь к своему врачу общей практики.
Диагноз будет основан на ваших симптомах и результатах анализов крови, которые оценивают, насколько хорошо работает ваша щитовидная железа. Они известны как тесты функции щитовидной железы.
Функциональные тесты щитовидной железы
Ваш лечащий врач возьмет образец вашей крови и проверит его на уровни:
- тиреотропного гормона (ТТГ)
- Тироксин и трийодтиронин (гормоны щитовидной железы)
ТТГ вырабатывается в гипофизе головного мозга и контролирует выработку тироксина и трийодтиронина.
- Когда уровень тироксина и трийодтиронина в крови нормальный, гипофиз вырабатывает нормальный уровень ТТГ.
 Когда производство гормонов щитовидной железы становится чрезмерным, гипофиз перестает выделять ТТГ.
Когда производство гормонов щитовидной железы становится чрезмерным, гипофиз перестает выделять ТТГ. - Когда уровень тироксина или трийодтиронина падает, гипофиз вырабатывает больше ТТГ для его повышения.
Если у вас сверхактивная щитовидная железа, анализ функции щитовидной железы покажет, что уровень ТТГ в крови постоянно ниже нормы. Низкий уровень ТТГ означает, что ваша щитовидная железа гиперактивна и, вероятно, вырабатывает избыточное количество гормонов щитовидной железы. Это первая часть функционального теста щитовидной железы.
Затем врач общей практики проверит вашу кровь на уровень тироксина и трийодтиронина. Если у вас сверхактивная щитовидная железа, у вас будет более высокий, чем обычно, уровень обоих этих гормонов.
Субклиническая гиперактивность щитовидной железы
В некоторых случаях анализы могут показать, что у вас нормальный уровень гормонов щитовидной железы, но низкий или подавленный уровень ТТГ.
Это известная субклиническая гиперактивность щитовидной железы. Если у вас диагностирована субклиническая гиперактивность щитовидной железы, вам может не понадобиться лечение.
Если у вас диагностирована субклиническая гиперактивность щитовидной железы, вам может не понадобиться лечение.
В большинстве случаев сниженный уровень ТТГ в крови возвращается к норме в течение нескольких месяцев, и субклинический гипертиреоз проходит сам по себе.
Тем не менее, вам потребуется дополнительное исследование функции щитовидной железы, чтобы можно было контролировать ваше состояние.
Определение основной причины
Если тесты подтвердят гиперактивность щитовидной железы, вас могут направить на дополнительные анализы для определения основной причины.
Дополнительным тестом, который может быть использован, является изотопное сканирование щитовидной железы. Это включает проглатывание небольшого количества радиоактивного вещества (изотопа), обычно технеция, в капсуле или жидкой форме.
Затем проводится сканирование для измерения того, сколько изотопа поглощается вашей щитовидной железой.
Если ваша щитовидная железа поглощает большое количество изотопа, вероятно основной причиной является либо болезнь Грейвса, либо узлы щитовидной железы.
Если количество низкое, основная причина может быть связана с:
- отеком (воспалением) щитовидной железы (тиреоидитом), часто вызванным вашей иммунной системой, ошибочно атакующей ткань щитовидной железы, или, реже, инфекцией
- избыток йода в рационе
- в редких случаях рак щитовидной железы
Лечение повышенной активности щитовидной железы
Если у вас диагностирована повышенная активность щитовидной железы (гипертиреоз), врач общей практики направит вас к специалисту по гормональным заболеваниям (эндокринологу) для планирования вашего лечения.
Наиболее широко используемые методы лечения гиперактивности щитовидной железы описаны ниже.
Тионамиды
Тионамиды, такие как карбимазол и пропилтиоурацил, являются распространенным средством лечения. Это тип лекарств, которые останавливают выработку щитовидной железой избыточного количества тироксина или трийодтиронина.
Поскольку тионамиды влияют на выработку гормонов щитовидной железы, а не на их текущий уровень, вам нужно будет принимать их в течение нескольких недель, прежде чем вы заметите улучшение (обычно от четырех до восьми недель).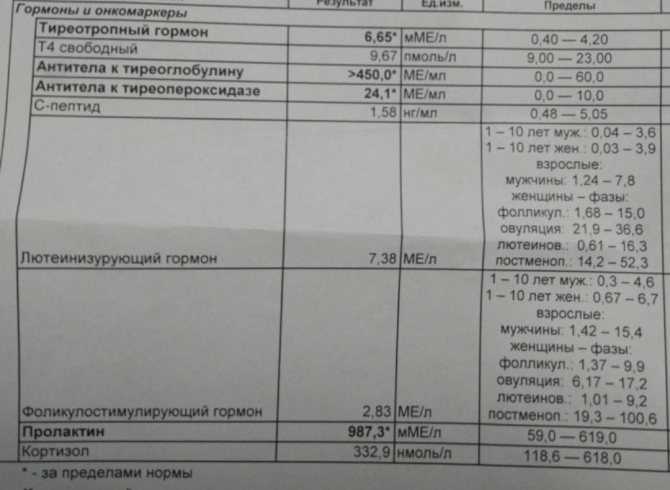
После того, как выработка гормонов щитовидной железы находится под контролем, ваш специалист может постепенно уменьшать дозу принимаемого вами лекарства.
Возможно, вам придется продолжать принимать тионамиды в течение длительного времени, пока состояние не станет контролируемым.
Примерно 1 из 20 человек испытывает побочные эффекты при первом приеме тионамидов, например:
- зудящая кожная сыпь
- боль в суставах
Эти побочные эффекты должны пройти, как только ваше тело привыкнет к действию лекарства.
В редких случаях (примерно в 1 случае из 500) тионамиды вызывают внезапное снижение количества лейкоцитов (агранулоцитоз), что может сделать вас чрезвычайно уязвимыми для инфекций.
Симптомы агранулоцитоза включают:
- лихорадку
- боль в деснах, отек и кровоточивость
- боль в горле
- язвы во рту
- упорный кашель
- одышка
Если вы принимаете тионамиды и испытываете какие-либо из вышеперечисленных симптомов, немедленно позвоните своему врачу общей практики для консультации и срочного анализа крови. Если это невозможно, позвоните в службу NHS 111 или в местную службу, работающую в нерабочее время.
Если это невозможно, позвоните в службу NHS 111 или в местную службу, работающую в нерабочее время.
Бета-блокаторы
Бета-блокаторы, такие как пропранолол или атенолол, могут облегчить некоторые симптомы гиперфункции щитовидной железы, включая тремор (дрожь и дрожь), учащенное сердцебиение и гиперактивность.
Ваш специалист может назначить вам бета-блокаторы на время диагностики состояния или до тех пор, пока тионамид не вернет контроль над вашей щитовидной железой. Однако бета-блокаторы не подходят, если у вас астма.
Бета-блокаторы иногда могут вызывать побочные эффекты, в том числе:
- плохое самочувствие
- постоянное чувство усталости (усталость)
- холодные руки и ноги
- проблемы со сном, иногда с кошмарами
Лечение радиоактивным йодом
Лечение радиоактивным йодом — это форма лучевой терапии, используемая для лечения большинства типов гиперактивности щитовидной железы. Радиоактивный йод уменьшает щитовидную железу, уменьшая количество тиреоидных гормонов, которые она может вырабатывать.
Лечение радиоактивным йодом назначается либо в виде напитка, либо в виде капсулы для проглатывания. Доза радиоактивности в радиоактивном йоде очень мала и не опасна.
Лечение радиоактивным йодом не подходит, если вы беременны или кормите грудью, и может быть неподходящим, если у вас есть проблемы со зрением, такие как двоение в глазах или выпуклые (выпуклые) глаза.
Женщинам следует избегать беременности в течение как минимум шести месяцев после лечения радиоактивным йодом. Мужчины не должны быть отцами в течение как минимум четырех месяцев после лечения радиоактивным йодом.
Большинству людей требуется только однократное лечение радиоактивным йодом. Если требуется дополнительная последующая доза, ее обычно вводят через 6–12 месяцев после первой дозы.
Короткий курс лечения тионамидами можно провести за несколько недель до лечения радиоактивным йодом, так как это может привести к более быстрому облегчению симптомов.
Тионамиды или радиоактивный йод?
В некоторых случаях может быть рекомендовано конкретное лечение, основанное на таких факторах, как ваш возраст, симптомы и количество дополнительного гормона щитовидной железы в крови.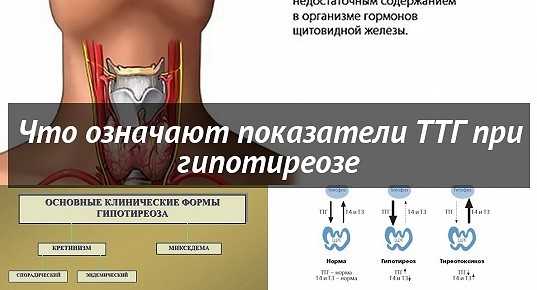 Однако могут быть обстоятельства, когда вам будет предложен выбор между длительным курсом тионамидов или радиойодным лечением.
Однако могут быть обстоятельства, когда вам будет предложен выбор между длительным курсом тионамидов или радиойодным лечением.
Оба метода лечения имеют свои преимущества и недостатки.
Преимущества тионамидов включают:
- Их легко принимать, и вам не нужно идти в больницу, чтобы принять их.
- В результате лечения снижается риск снижения активности щитовидной железы (гипотиреоза).
К недостаткам тионамидов относятся:
- Лечение может быть не таким успешным, как лечение радиоактивным йодом.
- Существует более высокий риск побочных эффектов.
Преимущества лечения радиоактивным йодом включают:
- Лечение обычно очень успешное.
Недостатки лечения радиоактивным йодом включают:
- Существует большая вероятность того, что ваша щитовидная железа станет менее активной в результате лечения.
- Лечение радиоактивным йодом обычно не подходит людям с дополнительными симптомами, поражающими глаза (офтальмопатия Грейвса).

- Женщины должны воздерживаться от беременности в течение как минимум шести месяцев, а мужчины не должны иметь детей в течение как минимум четырех месяцев после лечения.
Вы должны обсудить потенциальные риски и преимущества обоих видов лечения со специалистом, отвечающим за ваше лечение.
Хирургия
Операция по удалению всей или части щитовидной железы известна как полная или частичная тиреоидэктомия. Это постоянное лекарство от рецидивирующей гиперактивности щитовидной железы.
Ваш специалист может порекомендовать операцию, если ваша щитовидная железа сильно опухла (большой зоб) и вызывает проблемы с шеей.
Другие причины для хирургического вмешательства включают:
- Человеку нельзя проводить лечение радиоактивным йодом, поскольку он беременен и не может или не хочет принимать тионамиды.
- У человека тяжелая форма офтальмопатии Грейвса.
- Симптомы возвращаются (рецидив) после предыдущего успешного курса лечения тионамидами.

Обычно рекомендуется удалить всю щитовидную железу, так как это означает, что рецидива не будет.
Однако вам придется всю оставшуюся жизнь принимать лекарства, чтобы компенсировать отсутствие функционирующей щитовидной железы – это будут те же лекарства, которые используются для лечения гипофункции щитовидной железы.
Осложнения гиперфункции щитовидной железы
При гиперфункции щитовидной железы (гипертиреоз) могут возникать некоторые осложнения, особенно если это состояние не лечить.
Офтальмопатия Грейвса
Если у вас болезнь Грейвса, у вас могут быть проблемы с глазами. Это известно как офтальмопатия Грейвса и, как полагают, вызвано тем, что иммунная система ошибочно атакует ткани глаз. Это затрагивает примерно 1 из 20 человек с болезнью Грейвса.
Симптомы офтальмопатии Грейвса включают:
- ощущение сухости и песка в глазах
- чувствительность к свету (светобоязнь)
- чрезмерное разрывание
- двойное зрение
- некоторая потеря зрения
- ощущение давления за глазами
В более тяжелых случаях ваши глаза могут заметно выпячиваться из глазниц.
Если у вас разовьется офтальмопатия Грейвса, вас, вероятно, направят на лечение к окулисту (офтальмологу).
Варианты лечения включают:
- глазные капли для облегчения симптомов
- солнцезащитные очки для защиты глаз от яркого света
- кортикостероиды для уменьшения воспаления
- лучевая терапия
- хирургия
Беременность и повышенная активность щитовидной железы
Некоторые женщины беременны, когда у них впервые диагностирована повышенная активность щитовидной железы. Беременность может привести к рецидиву симптомов, особенно у людей с болезнью Грейвса в анамнезе.
Беременные женщины с гиперактивностью щитовидной железы подвергаются повышенному риску развития осложнений во время беременности и родов, таких как выкидыш и эклампсия.
Они также более подвержены риску преждевременных родов и рождения ребенка с низким весом при рождении.
Беременным женщинам потребуется специализированное лечение, поэтому это состояние следует лечить с помощью лекарств, которые не влияют на ребенка. Скорее всего, это лекарство под названием пропилтиоурацил.
Скорее всего, это лекарство под названием пропилтиоурацил.
Низкая активность щитовидной железы
Во многих случаях лечение заставляет щитовидную железу выделять слишком низкий уровень гормонов. Это известно как гипофункция щитовидной железы (гипотиреоз).
Иногда это только временный побочный эффект лечения, но часто он может быть постоянным.
Симптомы гипофункции щитовидной железы включают:
- чувствительность к холоду
- прибавка в весе
- запор
- впадина
- усталость
Недостаточно активную щитовидную железу лечат с помощью лекарств, которые помогают воспроизвести эффекты гормонов щитовидной железы.
Подробнее о лечении гипофункции щитовидной железы
Тиреоидный шторм
Недиагностированная или плохо контролируемая гиперактивность щитовидной железы может привести к редкой, но серьезной реакции, называемой тиреоидным штормом. Он затрагивает примерно 1 из 100 человек с гиперактивной щитовидной железой.
Тиреоидный шторм — это серьезное и внезапное обострение симптомов, вызванное ускоренным обменом веществ, часто из-за таких триггеров, как:
- заражение
- беременность
- не принимать лекарства в соответствии с указаниями
- повреждение щитовидной железы, например удар кулаком по горлу
Симптомы тиреоидного криза включают:
- очень быстрое сердцебиение (более 140 ударов в минуту)
- лихорадка (температура выше 38°С/100,4°F)
- обезвоживание с диареей и рвотой
- желтуха – желтый оттенок кожи и глаз
- сильное возбуждение и спутанность сознания
- галлюцинации — видение или слух нереальных вещей
- психоз — неспособность отличить реальность от своего воображения
- повышенная потливость
- боль в груди
- мышечная слабость
Тиреоидный шторм требует неотложной медицинской помощи. Если вы считаете, что у вас или у кого-то из ваших подопечных возникло это осложнение, вам необходимо позвонить по номеру 999, чтобы вызвать скорую помощь.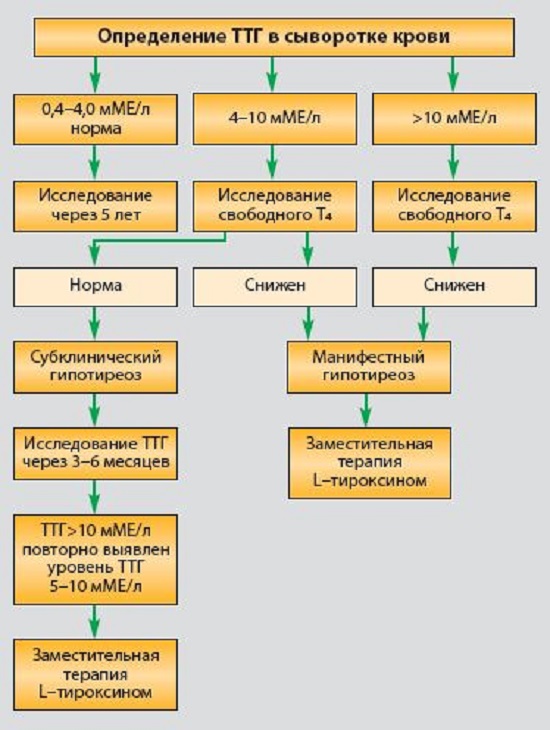
Симптомы, причины, лечение и лекарства
Обзор
Что такое гипертиреоз?
Гипертиреоз — это состояние, при котором щитовидная железа вырабатывает и выделяет больше гормонов, чем вам нужно. Это также называется гиперактивной щитовидной железой. Основные гормоны, которые вырабатывает ваша щитовидная железа, включают трийодтиронин (Т3) и тироксин (Т4).
Гипертиреоз может поражать все ваше тело и является состоянием, которое должен лечить поставщик медицинских услуг.
Что делает моя щитовидная железа?
Щитовидная железа, расположенная в передней части шеи, имеет форму бабочки. Железы — это органы, которые можно найти по всему телу. Некоторые из ваших желез вырабатывают и выделяют гормоны — вещества, которые помогают вашему телу функционировать и расти. Щитовидная железа играет большую роль во многих основных функциях вашего тела, в том числе:
- Регулировка температуры тела.
- Контроль частоты сердечных сокращений.

- Контроль вашего метаболизма (процесс, который превращает пищу, которую вы едите в свое тело, в энергию, которая помогает вашему телу функционировать).
Когда ваша щитовидная железа работает правильно, ваше тело находится в равновесии, и все ваши системы функционируют должным образом. Если ваша щитовидная железа перестает работать так, как должна, — вырабатывая слишком много или слишком мало гормонов щитовидной железы, — это может повлиять на все ваше тело.
В чем разница между гипертиреозом и гипотиреозом?
Гипертиреоз и гипотиреоз — это медицинские состояния, которые связаны с количеством гормонов щитовидной железы, которые вырабатывает и выделяет ваша щитовидная железа.
Представьте что-нибудь, связанное со словом «гипер». Скорее всего, вы просто подумали о чем-то быстром или энергичном. Когда у вас гипертиреоз, ваша щитовидная железа сверхактивна и производит и выделяет слишком много гормона щитовидной железы.
В медицинском мире приставка «гипо-» означает «низкий» или «недостаточный». Когда у вас гипотиреоз, ваша щитовидная железа неактивна и не вырабатывает и не выделяет достаточного количества гормонов щитовидной железы, в которых нуждается ваше тело.
Когда у вас гипотиреоз, ваша щитовидная железа неактивна и не вырабатывает и не выделяет достаточного количества гормонов щитовидной железы, в которых нуждается ваше тело.
Кто болеет гипертиреозом?
Гипертиреоз может быть у любого человека, но чаще встречается у женщин.
Насколько распространен гипертиреоз?
Гипертиреоз встречается относительно редко. Приблизительно 1% людей в Соединенных Штатах имеют гипертиреоз.
Каковы симптомы гипертиреоза?
Существует множество симптомов гипертиреоза, и они могут повлиять на весь организм. Вы можете испытывать некоторые из этих симптомов, но не другие, или многие из них одновременно. Симптомы гипертиреоза могут включать:
- Учащенное сердцебиение (учащенное сердцебиение).
- Ощущение дрожи и/или нервозности.
- Потеря веса.
- Повышенный аппетит.
- Диарея и более частые испражнения.
- Видение меняется.
- Тонкая, теплая и влажная кожа.

- Менструальные изменения.
- Непереносимость жары и повышенная потливость.
- Проблемы со сном.
- Отек и увеличение шеи из-за увеличения щитовидной железы (зоб).
- Выпадение волос и изменение текстуры волос (ломкость).
- Выпячивание глаз (наблюдается при болезни Грейвса).
- Мышечная слабость.
Симптомы и причины
Что вызывает гипертиреоз?
Медицинские состояния и ситуации, которые могут вызвать гипертиреоз, включают:
- Болезнь Грейвса : При этом заболевании иммунная система атакует щитовидную железу. Это заставляет вашу щитовидную железу вырабатывать слишком много гормона щитовидной железы. Болезнь Грейвса является наследственным заболеванием (передается по наследству). Если у члена вашей семьи есть болезнь Грейвса, есть вероятность, что она может быть и у других членов семьи. Это чаще встречается у людей, которым при рождении был назначен женский пол, чем у людей, которым при рождении был назначен мужчина.
 Болезнь Грейвса является наиболее частой причиной гипертиреоза, составляя около 85% случаев.
Болезнь Грейвса является наиболее частой причиной гипертиреоза, составляя около 85% случаев. - Узлы щитовидной железы : Узлы щитовидной железы представляют собой опухоль или разрастание клеток в щитовидной железе. Они могут производить больше гормонов, чем нужно вашему организму. Узлы щитовидной железы редко злокачественны.
- Тиреоидит : Тиреоидит – это воспаление щитовидной железы, которое может быть болезненным или безболезненным (бессимптомным). Это может произойти в течение года после родов (послеродовой тиреоидит). После того, как вы перенесете тиреоидит, ваша щитовидная железа может не восстановиться, что приведет к гипотиреозу.
- Потребление избыточного йода: Если вы подвержены риску гипертиреоза и потребляете слишком много йода (через диету или лекарства), это может привести к тому, что ваша щитовидная железа вырабатывает больше гормона щитовидной железы. Йод — это минерал, который ваша щитовидная железа использует для создания гормона щитовидной железы.
 Внутривенное введение йодсодержащего контраста (йодного «красителя») также может вызвать гипертиреоз. Амиодарон, лекарство, содержащее большое количество йода, также может вызывать гипертиреоз.
Внутривенное введение йодсодержащего контраста (йодного «красителя») также может вызвать гипертиреоз. Амиодарон, лекарство, содержащее большое количество йода, также может вызывать гипертиреоз.
Диагностика и тесты
Как диагностируется гипертиреоз?
Ваш лечащий врач может диагностировать гипертиреоз несколькими способами, в том числе:
- Осмотр шеи, чтобы определить, увеличена ли ваша щитовидная железа.
- Анализы крови для определения высокого уровня гормонов щитовидной железы в организме.
- Визуализирующие обследования щитовидной железы.
Медицинский осмотр для диагностики гипертиреоза
Если вы испытываете симптомы гипертиреоза, ваш лечащий врач может проверить следующее во время медицинского осмотра в своем кабинете:
- Ваша щитовидная железа : Ваш врач может осторожно ощупать вашу щитовидную железу снаружи шеи, чтобы проверить, увеличена ли она, неровная или болезненная.

- Ваши глаза : Ваш врач может проверить ваши глаза на наличие отека, покраснения, выпячивания и других признаков болезни Грейвса.
- Ваше сердце : Ваш врач может использовать стетоскоп для прослушивания вашего сердца на предмет учащенного и/или нерегулярного сердцебиения.
- Ваши руки : Ваш врач может попросить вас протянуть руки, чтобы проверить, нет ли у вас тремора. Они также могут искать изменения в ваших ногтях.
- Ваша кожа : Ваш врач может ощупать вашу кожу, чтобы убедиться, что она теплая и влажная.
Анализы крови для диагностики гипертиреоза
Ваш лечащий врач может взять образец крови для определения высокого уровня гормонов щитовидной железы. Это называется тестированием функции щитовидной железы. При гипертиреозе уровни гормонов щитовидной железы Т3 и Т4 выше нормы, а уровень тиреотропного гормона (ТТГ) ниже нормы.
Визуализирующие тесты для диагностики гипертиреоза
Тщательный осмотр вашей щитовидной железы может помочь вашему врачу диагностировать гипертиреоз и его возможную причину.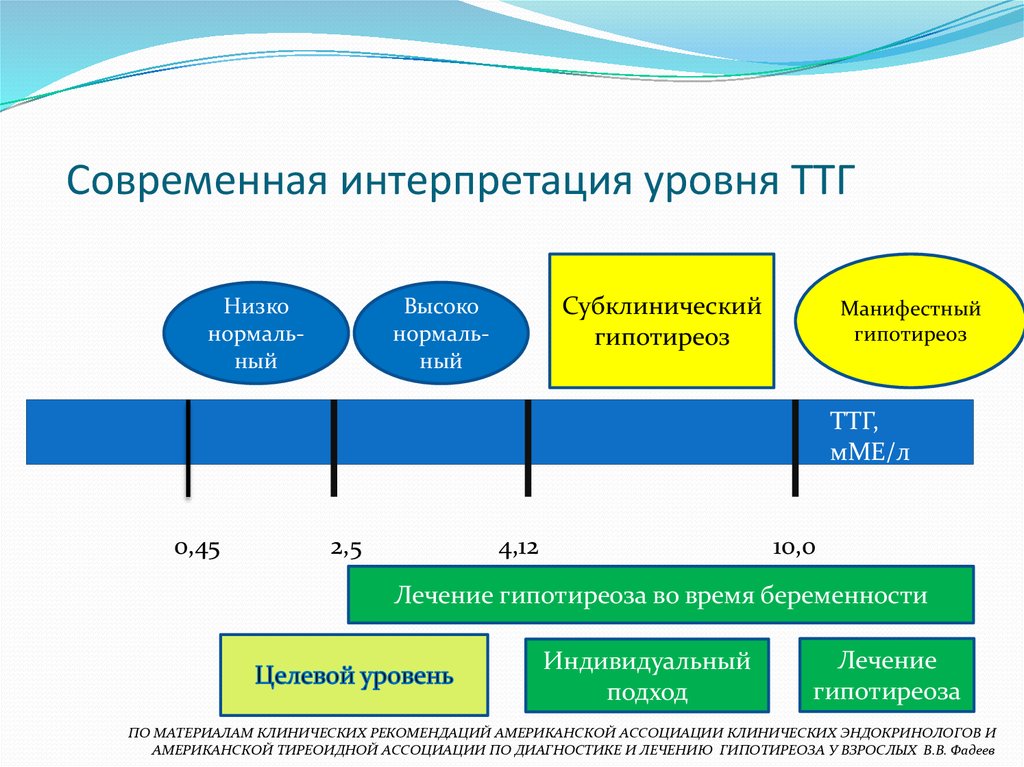 Визуализирующие тесты, которые ваш врач может использовать для обследования вашей щитовидной железы, включают:
Визуализирующие тесты, которые ваш врач может использовать для обследования вашей щитовидной железы, включают:
- Тест на поглощение радиоактивного йода (RAIU) : Для этого теста вы примете небольшую безопасную дозу радиоактивного йода (также называемого радиоактивным индикатором) через рот, чтобы посмотрите, сколько его поглощает ваша щитовидная железа. Через определенное время — обычно через шесть и 24 часа — ваш лечащий врач просканирует вашу шею с помощью устройства, называемого гамма-зондом, чтобы увидеть, сколько радиоактивного йода поглотила ваша щитовидная железа. Если ваша щитовидная железа поглотила много радиоактивного йода, это означает, что ваша щитовидная железа вырабатывает слишком много тироксина (Т4). В этом случае у вас, скорее всего, болезнь Грейвса или узлы щитовидной железы.
- Сканирование щитовидной железы : Эта процедура является продолжением RAIU, при котором в дополнение к измерению количества радиоактивности, поглощенной щитовидной железой, вы ложитесь на стол с запрокинутой головой, а специальная камера (гамма-камера) снимает несколько изображений щитовидной железы.
 Радиоактивный материал делает всю или некоторые части вашей щитовидной железы «яркими» на экране. Ваш врач может использовать сканирование щитовидной железы для поиска уплотнений или узлов на щитовидной железе, воспалений, отеков, зоба или рака щитовидной железы.
Радиоактивный материал делает всю или некоторые части вашей щитовидной железы «яркими» на экране. Ваш врач может использовать сканирование щитовидной железы для поиска уплотнений или узлов на щитовидной железе, воспалений, отеков, зоба или рака щитовидной железы. - Щитовидная железа Ультразвук : Ультразвук использует высокочастотные звуковые волны для создания изображений щитовидной железы. Это неинвазивная процедура, которая позволяет вашему лечащему врачу смотреть на вашу щитовидную железу на экране. Ваш врач может использовать этот тест для поиска узлов на щитовидной железе.
Управление и лечение
Как лечить гипертиреоз?
Существует множество вариантов лечения гипертиреоза. В зависимости от причины вашего гипертиреоза некоторые варианты могут быть лучше для вас. Ваш лечащий врач обсудит с вами каждый вариант и поможет определить наилучший план лечения.
Варианты лечения гипертиреоза включают:
- Антитиреоидные препараты метимазол (тапазол) или пропилтиоурацил (PTU): Эти препараты блокируют способность щитовидной железы вырабатывать гормоны.
 Они предлагают быстрый контроль вашей щитовидной железы.
Они предлагают быстрый контроль вашей щитовидной железы. - Радиоактивный йод : Радиоактивный йод — это пероральное лекарство, которое поглощают гиперактивные клетки щитовидной железы. Радиоактивный йод повреждает эти клетки и вызывает сокращение щитовидной железы и снижение уровня гормонов щитовидной железы в течение нескольких недель. Обычно это приводит к необратимому разрушению щитовидной железы, что лечит гипертиреоз. Количество радиации, доставляемое этим лекарством, отличается от количества, используемого для теста на поглощение радиоактивного йода (RAIU) и сканирования для диагностики. Большинству людей, получающих это лечение, приходится принимать препараты гормонов щитовидной железы до конца жизни, чтобы поддерживать нормальный уровень гормонов.
- Хирургия : Ваш лечащий врач может удалить вашу щитовидную железу хирургическим путем (тиреоидэктомия). Это скорректирует ваш гипертиреоз, но обычно вызывает гипотиреоз (недостаточную активность щитовидной железы), который требует пожизненного приема добавок щитовидной железы для поддержания нормального уровня гормонов.

- Бета-блокаторы : Эти препараты блокируют действие гормонов щитовидной железы на организм. Они не изменяют уровень гормонов в крови, но могут помочь справиться с такими симптомами, как учащенное сердцебиение, нервозность и дрожь, вызванные гипертиреозом. Это лечение не используется отдельно и обычно сочетается с другим вариантом лечения гипертиреоза в течение длительного времени.
Сколько времени занимает лечение гипертиреоза?
Время, необходимое для лечения гипертиреоза, может варьироваться в зависимости от того, что его вызвало. Если ваш лечащий врач лечит ваше состояние антитиреоидными препаратами (метимазол или пропилтиоурацил), уровень гормонов должен снизиться до здорового уровня примерно через шесть-двенадцать недель.
Ваш лечащий врач может принять решение о назначении вам больших доз йодсодержащих капель (не радиоактивных), которые нормализуют уровень щитовидной железы в течение 7–10 дней. Однако это краткосрочное решение, и вам, скорее всего, понадобится более постоянное решение, например операция. Хотя вам, возможно, придется подождать, чтобы записаться на операцию на щитовидной железе (тиреоидэктомию), это очень эффективный и окончательный способ лечения гипертиреоза. Это считается постоянным решением для гипертиреоза.
Хотя вам, возможно, придется подождать, чтобы записаться на операцию на щитовидной железе (тиреоидэктомию), это очень эффективный и окончательный способ лечения гипертиреоза. Это считается постоянным решением для гипертиреоза.
Существуют ли какие-либо риски при лечении гипертиреоза?
Большинство методов лечения также сопряжены с риском побочных эффектов. Важно поговорить со своим лечащим врачом и взвесить все преимущества и недостатки, прежде чем принимать решение о плане лечения. Некоторые из этих рисков включают:
- Побочные эффекты лекарств : Двумя препаратами, которые могут лечить гипертиреоз, являются метимазол и пропилтиоурацил (ПТУ). Эти препараты могут вызывать ряд побочных эффектов. Одним из редких побочных эффектов, которым страдают менее 1% людей, является потенциальное повреждение печени, которое может быть необратимым в случае ПТУ. Другим редким (менее 1%), но серьезным побочным эффектом является агранулоцитоз (сильное снижение количества лейкоцитов).
 Эти побочные эффекты могут возникнуть у людей любого возраста. У беременных этот препарат может передаваться от родителей к плоду через плаценту. Это может вызвать гипотиреоз или развитие зоба у плода. Беременные люди находятся под пристальным наблюдением из-за этого побочного эффекта. Также существует вероятность аллергической реакции на эти лекарства, которая возникает примерно у 5% людей.
Эти побочные эффекты могут возникнуть у людей любого возраста. У беременных этот препарат может передаваться от родителей к плоду через плаценту. Это может вызвать гипотиреоз или развитие зоба у плода. Беременные люди находятся под пристальным наблюдением из-за этого побочного эффекта. Также существует вероятность аллергической реакции на эти лекарства, которая возникает примерно у 5% людей. - Радиоактивный материал s: Всякий раз, когда имеет место радиация, возможен побочный эффект рака. В настоящее время нет никакой связи между использованием радиоактивного йода для лечения гипертиреоза и развитием рака. Это считается низким риском и маловероятным. Один из известных рисков — это отношения между беременной или кормящей грудью женщиной и их ребенком. Вы не должны принимать радиоактивный йод во время беременности или кормления грудью, потому что это может повлиять на щитовидную железу вашего ребенка. Иногда вы можете потерять чувствительность во рту после терапии радиоактивным йодом (RAI).
 Это обычное дело. Но не волнуйтесь — хотя это может длиться до нескольких месяцев, со временем ощущение возвращается ко рту.
Это обычное дело. Но не волнуйтесь — хотя это может длиться до нескольких месяцев, со временем ощущение возвращается ко рту. - Хирургия : Всегда существуют определенные риски, связанные с операцией, такие как инфекция и кровотечение. Хирургия обычно считается очень эффективным методом лечения гипертиреоза. В редких случаях могут возникнуть такие осложнения, как паралич голосовых связок (неспособность говорить) и повреждение паращитовидных желез, что приводит к снижению уровня кальция в крови.
После лечения вам, скорее всего, придется всю оставшуюся жизнь принимать заместительный гормон щитовидной железы. Это связано с тем, что некоторые из этих методов лечения, особенно хирургия, снижают уровень гормонов щитовидной железы до очень низкого уровня или устраняют этот гормон, удаляя щитовидную железу. Вам нужно будет снова ввести гормоны щитовидной железы в свою систему, принимая регулярные лекарства.
Что произойдет, если гипертиреоз не лечить?
Гипертиреоз может поражать многие части тела. Различные системы, от вашей сосудистой системы (сердца) до вашей скелетной системы (кости), могут быть затронуты, если у вас сверхактивная щитовидная железа.
Различные системы, от вашей сосудистой системы (сердца) до вашей скелетной системы (кости), могут быть затронуты, если у вас сверхактивная щитовидная железа.
Осложнения нелеченого или недостаточно леченного гипертиреоза включают:
- Мерцательная аритмия.
- Инсульт.
- Застойная сердечная недостаточность.
- Остеопороз.
Если вы испытываете симптомы гипертиреоза, важно обратиться к врачу, чтобы он мог поставить правильный диагноз и порекомендовать лечение.
Профилактика
Каковы факторы риска гипертиреоза?
Некоторые факторы, которые могут увеличить риск развития гипертиреоза, могут включать:
- Семейный анамнез заболеваний щитовидной железы.
- Наличие в анамнезе таких состояний, как пернициозная анемия, диабет 1 типа и первичная надпочечниковая недостаточность (болезнь Аддисона).
- Наличие в рационе большого количества йода (минерала, используемого организмом для выработки гормонов щитовидной железы).

- Беременность.
Перспективы/прогноз
Каков прогноз (прогноз) при гипертиреозе?
Гипертиреоз является контролируемым и излечимым состоянием, и большинство людей хорошо переносят лечение. Хотя некоторые формы лечения требуют, чтобы вы принимали лекарства всю оставшуюся жизнь, уровень гормонов щитовидной железы будет в норме.
К сожалению, невылеченный гипертиреоз, вызванный болезнью Грейвса, со временем может ухудшиться и вызвать осложнения. Если у вас болезнь Грейвса, задайте своему лечащему врачу вопросы о том, как лучше всего справиться с вашим состоянием.
Можно ли вылечить гипертиреоз?
Да, существует постоянное лечение гипертиреоза. Удаление щитовидной железы хирургическим путем или ее разрушение с помощью лекарств вылечит гипертиреоз. Однако, как только ваша щитовидная железа будет удалена или разрушена, вам нужно будет принимать препараты для замены гормонов щитовидной железы до конца жизни. Ваше тело по-прежнему нуждается в гормонах щитовидной железы, просто не в таких высоких количествах, как при гипертиреозе. Хотя вам нужно будет принимать лекарства и регулярно проверяться у своего лечащего врача, это управляемая форма заболевания щитовидной железы.
Хотя вам нужно будет принимать лекарства и регулярно проверяться у своего лечащего врача, это управляемая форма заболевания щитовидной железы.
Возможны ли осложнения гипертиреоза?
Тиреоидный шторм (тиреоидный криз или тиреотоксический криз) — редкое, но серьезное осложнение гипертиреоза. Это происходит, когда ваша щитовидная железа вырабатывает и выделяет большое количество гормона щитовидной железы за короткий промежуток времени. Тиреоидный шторм представляет собой опасное для жизни неотложное состояние, требующее немедленной медицинской помощи.
Симптомы тиреотоксического криза включают:
- Высокая температура — часто бывает температура от 104 до 106 градусов по Фаренгейту.
- Учащенное сердцебиение (тахикардия), которое может превышать 140 ударов в минуту.
- Чувство возбуждения, раздражительности и/или беспокойства.
- Бред.
- Застойная сердечная недостаточность.
- Потеря сознания.
Осложнение болезни Грейвса, одной из причин гипертиреоза, называется болезнью Грейвса (офтальмопатией Грейвса).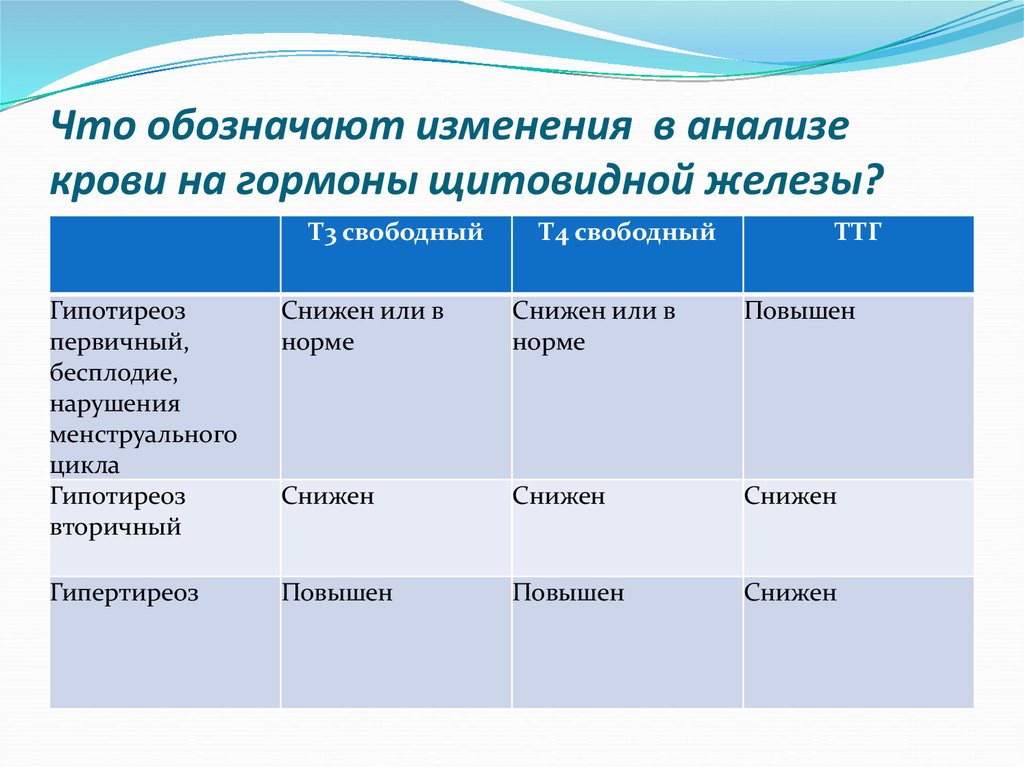 Это состояние обычно не может быть предотвращено. Болезнь Грейвса может вызвать следующие осложнения:
Это состояние обычно не может быть предотвращено. Болезнь Грейвса может вызвать следующие осложнения:
- Выпученные глаза.
- Потеря зрения.
- Двоение в глазах.
- Светочувствительность.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Если вы испытываете признаки и симптомы гипертиреоза, важно обратиться к своему лечащему врачу, чтобы он мог оценить ваше состояние и порекомендовать лечение.
Если у вас уже был диагностирован гипертиреоз, вам, вероятно, потребуется регулярно посещать своего врача, чтобы убедиться, что ваше лечение работает.
Если у вас появились признаки тиреоидного криза, осложнения гипертиреоза, такие как высокая температура и очень учащенное сердцебиение, как можно скорее обратитесь в ближайшую больницу.
Часто задаваемые вопросы
Может ли гипертиреоз вызывать женское бесплодие?
Одним из симптомов гипертиреоза могут быть нерегулярные менструальные циклы (менструации), которые могут затруднить беременность.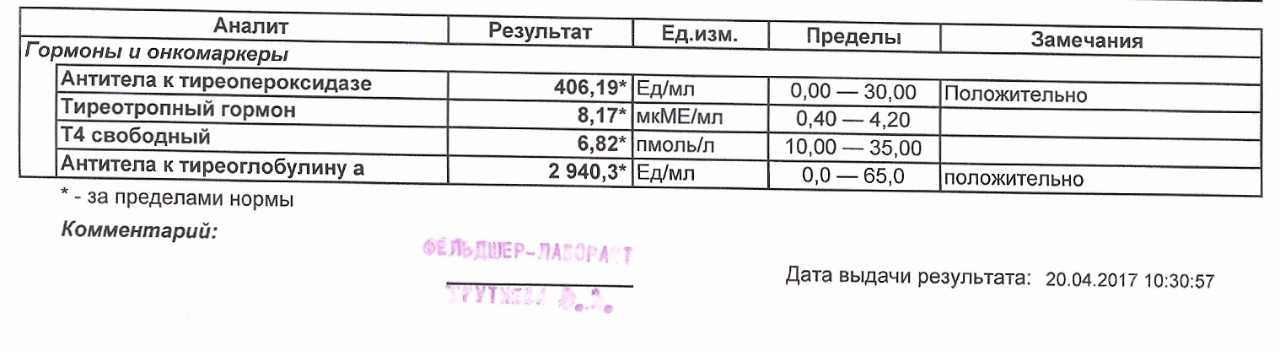 Некоторые люди на самом деле начинают обращаться к своему лечащему врачу из-за проблем с беременностью, а затем узнают о состоянии щитовидной железы.
Некоторые люди на самом деле начинают обращаться к своему лечащему врачу из-за проблем с беременностью, а затем узнают о состоянии щитовидной железы.
Может ли у меня развиться гипертиреоз во время беременности?
На ранних сроках беременности вашему организму необходимо вырабатывать больше гормонов щитовидной железы, чем обычно, чтобы помочь развивающемуся плоду. Эти гормоны особенно важны для его мозга и нервной системы. Если уровень гормонов щитовидной железы немного выше нормы, это нормально, но если ваш уровень резко возрастет, вашему лечащему врачу может потребоваться составить план лечения. Высокий уровень гормонов щитовидной железы может повлиять не только на вас, но и на плод.
Диагностировать гипертиреоз во время беременности может быть сложно, поскольку уровень гормонов щитовидной железы естественным образом повышается, а другие симптомы беременности маскируют признаки гипертиреоза.
Каких продуктов следует избегать при гипертиреозе?
Употребление слишком большого количества продуктов, богатых йодом или обогащенных йодом, в вашем рационе может вызвать гипертиреоз или усугубить его в некоторых случаях.
Если у вас гипертиреоз, ваш лечащий врач может порекомендовать определенные изменения в вашем рационе. Всегда консультируйтесь со своим врачом или зарегистрированным диетологом, прежде чем вносить радикальные изменения в свой рацион. Если вы принимаете лекарства от гипертиреоза, всегда принимайте их количество, предписанное вашим лечащим врачом.
По данным Национального института здоровья (NIH), рекомендуемая суточная доза йода составляет около 150 мкг (мкг). Суточная доза выше для беременных. Диета с низким содержанием йода требует еще меньше.
Больше всего йода содержится в морепродуктах. Всего в 1 грамме водорослей содержится 23,2 микрограмма (мкг) или 0,02 миллиграмма (мг).
Если ваш врач или диетолог рекомендовал диету с низким содержанием йода, старайтесь избегать следующих морепродуктов и их добавок:
- Рыба.
- Морские водоросли.
- Краб.
- Омар.
- Суши.
- Креветки.
- Водоросли.




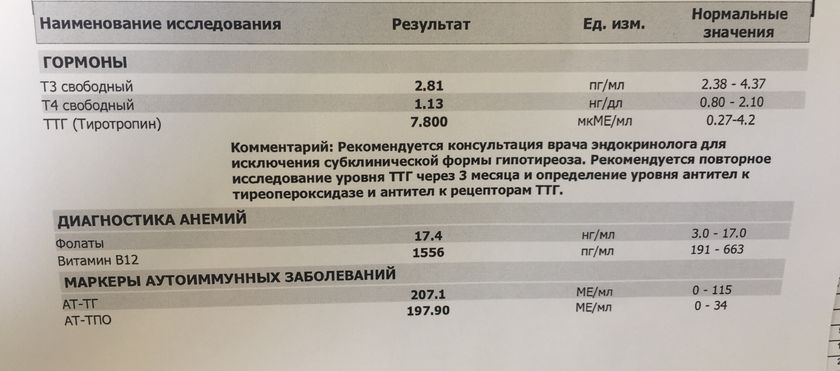
 Когда производство гормонов щитовидной железы становится чрезмерным, гипофиз перестает выделять ТТГ.
Когда производство гормонов щитовидной железы становится чрезмерным, гипофиз перестает выделять ТТГ.


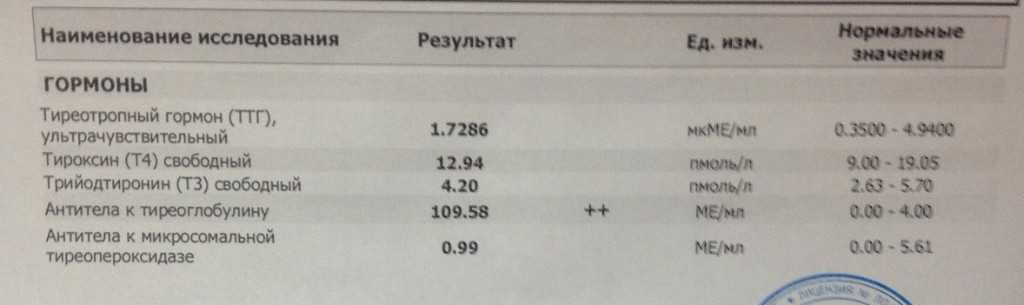
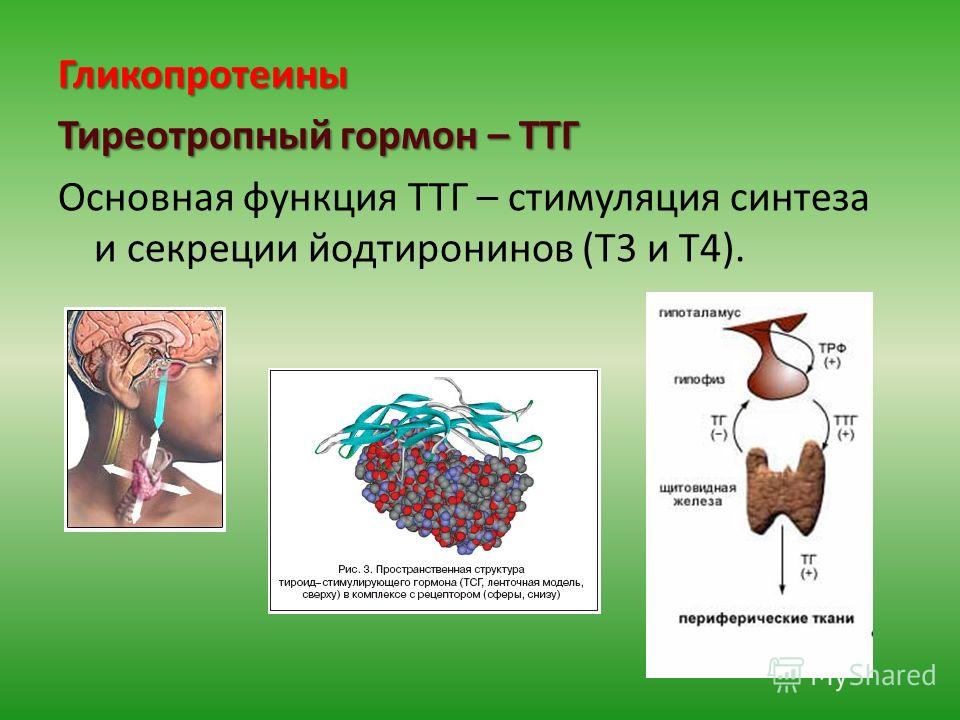 Болезнь Грейвса является наиболее частой причиной гипертиреоза, составляя около 85% случаев.
Болезнь Грейвса является наиболее частой причиной гипертиреоза, составляя около 85% случаев. Внутривенное введение йодсодержащего контраста (йодного «красителя») также может вызвать гипертиреоз. Амиодарон, лекарство, содержащее большое количество йода, также может вызывать гипертиреоз.
Внутривенное введение йодсодержащего контраста (йодного «красителя») также может вызвать гипертиреоз. Амиодарон, лекарство, содержащее большое количество йода, также может вызывать гипертиреоз.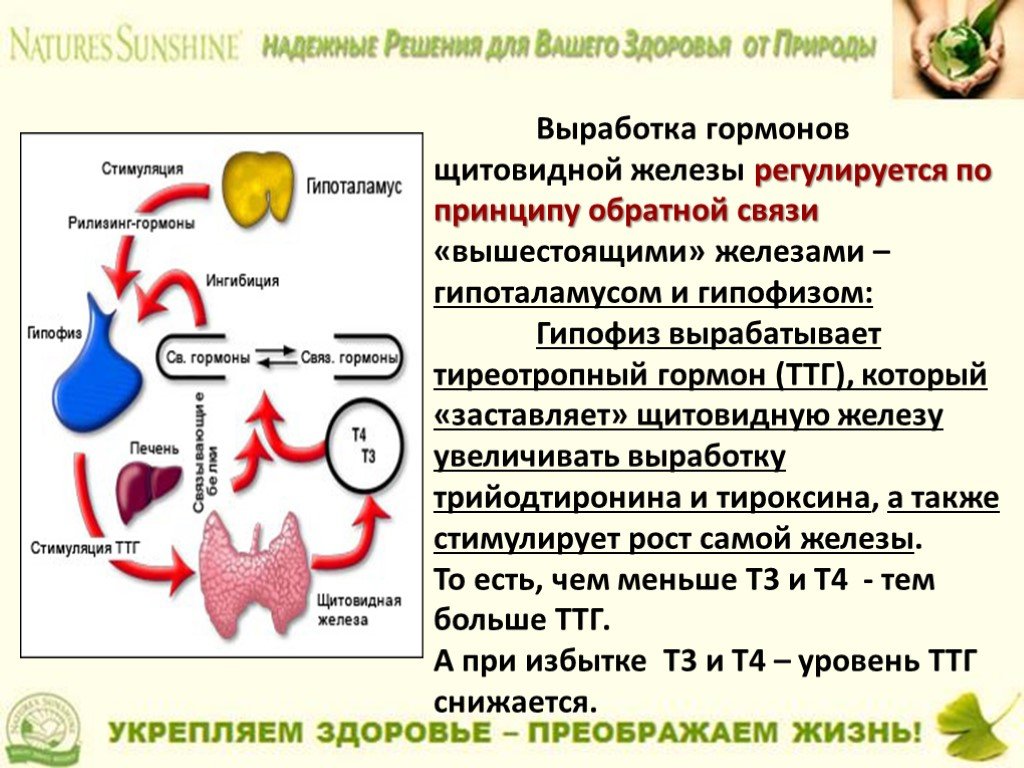
 Радиоактивный материал делает всю или некоторые части вашей щитовидной железы «яркими» на экране. Ваш врач может использовать сканирование щитовидной железы для поиска уплотнений или узлов на щитовидной железе, воспалений, отеков, зоба или рака щитовидной железы.
Радиоактивный материал делает всю или некоторые части вашей щитовидной железы «яркими» на экране. Ваш врач может использовать сканирование щитовидной железы для поиска уплотнений или узлов на щитовидной железе, воспалений, отеков, зоба или рака щитовидной железы.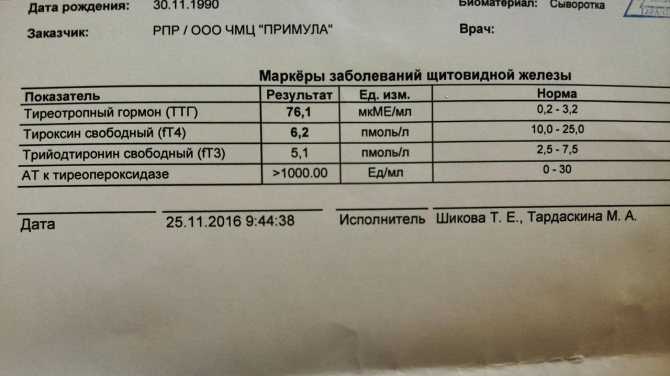 Они предлагают быстрый контроль вашей щитовидной железы.
Они предлагают быстрый контроль вашей щитовидной железы.
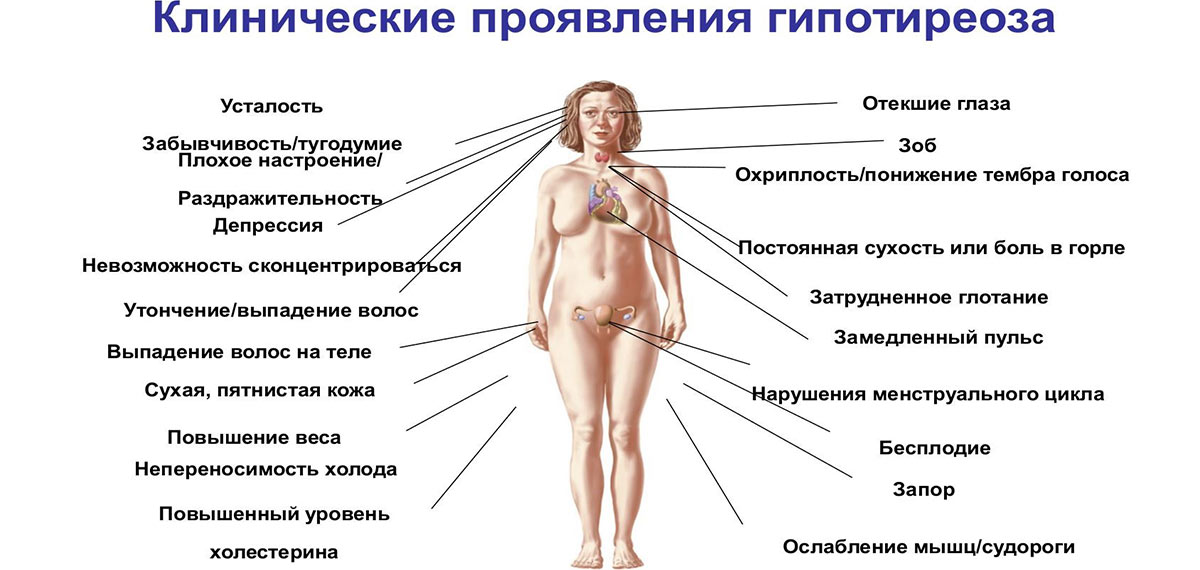 Эти побочные эффекты могут возникнуть у людей любого возраста. У беременных этот препарат может передаваться от родителей к плоду через плаценту. Это может вызвать гипотиреоз или развитие зоба у плода. Беременные люди находятся под пристальным наблюдением из-за этого побочного эффекта. Также существует вероятность аллергической реакции на эти лекарства, которая возникает примерно у 5% людей.
Эти побочные эффекты могут возникнуть у людей любого возраста. У беременных этот препарат может передаваться от родителей к плоду через плаценту. Это может вызвать гипотиреоз или развитие зоба у плода. Беременные люди находятся под пристальным наблюдением из-за этого побочного эффекта. Также существует вероятность аллергической реакции на эти лекарства, которая возникает примерно у 5% людей. Это обычное дело. Но не волнуйтесь — хотя это может длиться до нескольких месяцев, со временем ощущение возвращается ко рту.
Это обычное дело. Но не волнуйтесь — хотя это может длиться до нескольких месяцев, со временем ощущение возвращается ко рту.
