Содержание
эндокринолог, профессор, д.м.н Поздняк Александр Олегович.
Когда в семье стоит вопрос о рождении ребенка, но женщина наблюдается с диагнозом первичное или вторичное бесплодие, в первую очередь, необходимо исключить эндокринную патологию. Возможно несколько групп эндокринных заболеваний, дающих синдром бесплодия. В первую очередь, это патология щитовидной железы. Мы хорошо знаем, что наш регион относится к зоне йодного дефицита, и все мы в той или иной степени испытываем его последствия. Если для большинства здоровых людей это может быть не так существенно, то для женщины, которая готовится стать матерью, данный фактор принципиально важен. Йодный дефицит непосредственно отражается на развитии и формировании ребенка. Мозг плода, центральная нервная система и щитовидная железа начинают формироваться примерно с 15 недели беременности. Если в этот период женщина, даже если у нее нет патологии щитовидной железы, не принимает препараты йода, то это чревато самыми страшными последствиями – нарушениями формирования центральной нервной системы и щитовидной железы плода. Встречаются, хотя и редко, случаи, когда ребенок рождается с врожденным гипотиреозом (резким снижением функции щитовидной железы) или даже с явлениями кретинизма. Все беременные и кормящие женщины, вне всякого сомнения, должны получать необходимую суточную дозу йода– 200 микрограмм в сутки. По современным представлениям скоро эта доза будет увеличена до 250 микрограмм в сутки. Часто патология щитовидной железы является фактором, нарушающим репродуктивную функцию. В первую очередь, это такое серьезное заболевание щитовидной железы как гипотиреоз – дефицит гормонов щитовидной железы. В настоящее время двумя основными причинами гипотиреоза являются аутоиммунное поражение щитовидной железы (аутоиммунный тиреоидин), а также послеоперационные случаи гипотиреоза (когда во время операции удаляется большая часть щитовидной железы). К чему ведет нехватка гормонов щитовидной железы? Известно, что гормоны щитовидной железы являются ускорителями, катализаторами всех обменных процессов в организме человека.
Встречаются, хотя и редко, случаи, когда ребенок рождается с врожденным гипотиреозом (резким снижением функции щитовидной железы) или даже с явлениями кретинизма. Все беременные и кормящие женщины, вне всякого сомнения, должны получать необходимую суточную дозу йода– 200 микрограмм в сутки. По современным представлениям скоро эта доза будет увеличена до 250 микрограмм в сутки. Часто патология щитовидной железы является фактором, нарушающим репродуктивную функцию. В первую очередь, это такое серьезное заболевание щитовидной железы как гипотиреоз – дефицит гормонов щитовидной железы. В настоящее время двумя основными причинами гипотиреоза являются аутоиммунное поражение щитовидной железы (аутоиммунный тиреоидин), а также послеоперационные случаи гипотиреоза (когда во время операции удаляется большая часть щитовидной железы). К чему ведет нехватка гормонов щитовидной железы? Известно, что гормоны щитовидной железы являются ускорителями, катализаторами всех обменных процессов в организме человека. При их дефиците все обменные процессы протекают очень вяло. Это отражается на изменении внешнего вида человека: появляются апатичность, вялость, слабость, сухость кожи, нарушения памяти, безразличие к жизни, отечный синдром. Но, кроме того, очень часто при гипотиреозе одновременно отмечается синдром бесплодия. Дело в том, что когда развивается гипотиреоз у женщины, одновременно с этим в гипофизе повышается секреция очень важного гормона — пролактина. В высоких концентрациях этот гормон нарушает менструальный цикл и овуляцию. Нам известны тяжелые случаи гипотиреоза, когда у женщины полностью исчезают менструации (аменорея), и тогда уже речь о рождении ребенка вообще не идет. Поэтому любая пациентка с нарушением менструального цикла, овуляции, выявленным бесплодием должна обязательно обследоваться эндокринологом, в первую очередь, на предмет исключения гипофункции щитовидной железы. На сегодняшний день сделать это очень просто. У нас есть имунноферментные лаборатории, где определяются гормоны щитовидной железы.
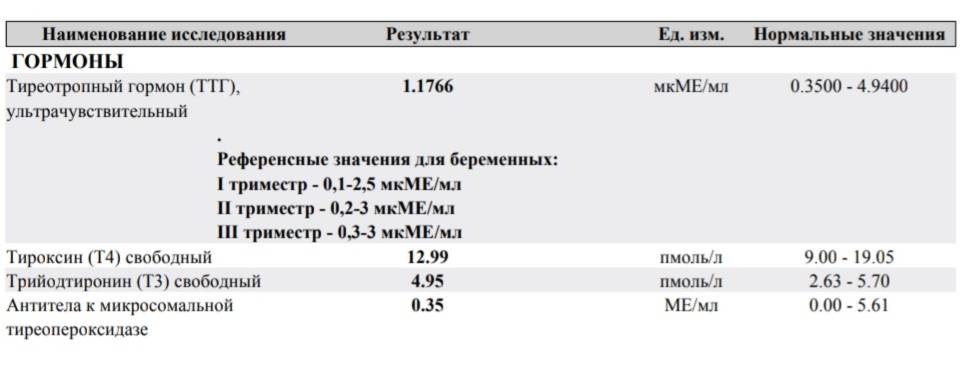
При их дефиците все обменные процессы протекают очень вяло. Это отражается на изменении внешнего вида человека: появляются апатичность, вялость, слабость, сухость кожи, нарушения памяти, безразличие к жизни, отечный синдром. Но, кроме того, очень часто при гипотиреозе одновременно отмечается синдром бесплодия. Дело в том, что когда развивается гипотиреоз у женщины, одновременно с этим в гипофизе повышается секреция очень важного гормона — пролактина. В высоких концентрациях этот гормон нарушает менструальный цикл и овуляцию. Нам известны тяжелые случаи гипотиреоза, когда у женщины полностью исчезают менструации (аменорея), и тогда уже речь о рождении ребенка вообще не идет. Поэтому любая пациентка с нарушением менструального цикла, овуляции, выявленным бесплодием должна обязательно обследоваться эндокринологом, в первую очередь, на предмет исключения гипофункции щитовидной железы. На сегодняшний день сделать это очень просто. У нас есть имунноферментные лаборатории, где определяются гормоны щитовидной железы. Для исключения гипотиреоза необходимо исследование двух гормонов: свободный тироксин (Т4) и тиреотропный гормон (ТТГ). Самое сложное состоит в том, что есть понятие «скрытый гипотиреоз», который невидим невооруженным глазом. Щитовидная железа справляется с работой, но гипофиз женщины работает уже с напряжением. При этом часто отмечаются нарушения менструального цикла и бесплодие даже при хорошем самочувствии пациентки. Все эти скрытые формы выявляются только при гормональном обследовании (отмечается повышение уровня ТТГ при нормальном уровне тироксина). Если женщина готовит себя к беременности, то даже при нормальном самочувствии она должна самостоятельно применять препараты йода в необходимой суточной дозе для адекватной работы щитовидной железы. Большой ошибкой является то, что пациентка с гипотиреозом, проходящая курс заместительной терапии гормонами щитовидной железы, при установлении беременности бросает принимать тиреоидные препараты, считая это вредным и опасным для ребенка. Это грубейшая ошибка! Если женщина с гипотиреозом при беременности не принимает тиреоидные гормоны, ее ребенок имеет очень высокий риск развития патологии щитовидной железы.
Для исключения гипотиреоза необходимо исследование двух гормонов: свободный тироксин (Т4) и тиреотропный гормон (ТТГ). Самое сложное состоит в том, что есть понятие «скрытый гипотиреоз», который невидим невооруженным глазом. Щитовидная железа справляется с работой, но гипофиз женщины работает уже с напряжением. При этом часто отмечаются нарушения менструального цикла и бесплодие даже при хорошем самочувствии пациентки. Все эти скрытые формы выявляются только при гормональном обследовании (отмечается повышение уровня ТТГ при нормальном уровне тироксина). Если женщина готовит себя к беременности, то даже при нормальном самочувствии она должна самостоятельно применять препараты йода в необходимой суточной дозе для адекватной работы щитовидной железы. Большой ошибкой является то, что пациентка с гипотиреозом, проходящая курс заместительной терапии гормонами щитовидной железы, при установлении беременности бросает принимать тиреоидные препараты, считая это вредным и опасным для ребенка. Это грубейшая ошибка! Если женщина с гипотиреозом при беременности не принимает тиреоидные гормоны, ее ребенок имеет очень высокий риск развития патологии щитовидной железы. Поэтому при беременности доза препаратов щитовидной железы не только не уменьшается, а увеличивается, исходя из потребностей будущего ребенка. Кроме патологии щитовидной железы одной из главных причин бесплодия и нарушения менструального цикла является патология гипофиза. На сегодняшний день синдром повышенной секреции пролактина я бы назвал, наверное, социальной проблемой нашего времени, потому что у большого количества женщин мы выявляем синдром гиперпролактинемии. Происходит это по различным причинам:
Поэтому при беременности доза препаратов щитовидной железы не только не уменьшается, а увеличивается, исходя из потребностей будущего ребенка. Кроме патологии щитовидной железы одной из главных причин бесплодия и нарушения менструального цикла является патология гипофиза. На сегодняшний день синдром повышенной секреции пролактина я бы назвал, наверное, социальной проблемой нашего времени, потому что у большого количества женщин мы выявляем синдром гиперпролактинемии. Происходит это по различным причинам:
- пролактин четко повышается при стрессовых ситуациях (пролактин – гормон стресса)
- при значительных физических нагрузках
- при приеме огромного количества известных лекарственных препаратов (антидепрессанты, транквилизаторы, препараты церукал и мотилиум, которые применяются в гастроэнтерологии, некоторые препараты, применяемые при лечении язвенной болезни)
- бесконтрольное использование гормональных контрацептивных препаратов (женские половые гормоны – эстрогены повышают уровень пролактина).

Кроме воздействия внешних факторов, уровень пролактина часто повышается при хронических заболеваниях печени и почек. Самая серьезная и достаточно частая проблема – это формирование опухоли гипофиза у женщин. С помощью магниторезонансной томографии головного мозга (МРТ) мы ежедневно выявляем подобных пациенток. Любые, даже небольшие опухоли гипофиза хорошо визуализируются при этом исследовании. Оказывается, что у очень большого процента женщин с нарушением менструального цикла и бесплодием выявляются аденомы гипофиза. Это самая частая и нередко поздно выявляемая опухоль гипофиза у женщин, поскольку ее очень трудно заподозрить. В дебюте заболевания субъективных жалоб практически не отмечается: нет головных болей, нарушения зрения, так как опухоль пока еще мала. Единственная жалоба, с которой женщина приходит к гинекологу – нарушенный менструальный цикл и бесплодие. Иногда гинеколог без исследования уровня пролактина в крови принимает решение о назначении женщине гормональных контрацептивов для коррекции менструального цикла. Это очень серьезная ошибка. Если пролактин в крови повышен, а женщина начинает принимать гормональные препараты, уровень пролактина становится еще выше. На ранней стадии заболевания опухоль еще мала, и можно обойтись одним медикаментозным лечением. Но если мы потеряем 5-6 лет, и опухоль увеличится в объеме, тогда, конечно же, к сожалению, пациентку приходится отправлять на оперативное вмешательство (операция на головном мозге) с возможными серьезными последствиями. Поэтому так важна ранняя диагностика аденомы гипофиза.
Это очень серьезная ошибка. Если пролактин в крови повышен, а женщина начинает принимать гормональные препараты, уровень пролактина становится еще выше. На ранней стадии заболевания опухоль еще мала, и можно обойтись одним медикаментозным лечением. Но если мы потеряем 5-6 лет, и опухоль увеличится в объеме, тогда, конечно же, к сожалению, пациентку приходится отправлять на оперативное вмешательство (операция на головном мозге) с возможными серьезными последствиями. Поэтому так важна ранняя диагностика аденомы гипофиза.
Парадоксальное бесплодие
Есть категория пациенток, у которых отмечается регулярный менструальный цикл и овуляция, но беременность почему-то не наступает – это женщины с так называемым парадоксальным бесплодием. Дело в том, что у этих пациенток уровень пролактина повышается не постоянно, а в отдельные моменты времени:
- ночью (в этом случае мы просим пациентку сдать пролактин в 1.00-2.00 часа ночи).
- в середине менструального цикла, при этом овуляция происходит, но сдвигается на более позднее время – синдром укороченной лютеиновой фазы.
 Беременность не наступает, потому что недостаточно вырабатывается гормон желтого тела – прогестерон. В этом случае необходимо исследовать пролактин в середине менструального цикла.
Беременность не наступает, потому что недостаточно вырабатывается гормон желтого тела – прогестерон. В этом случае необходимо исследовать пролактин в середине менструального цикла.
Правила взятия крови на пролактин:
- необходимо состояние полного покоя, чтобы у женщины накануне и в день анализа не было стрессовой ситуации
- перед анализом необходимо успокоиться, посидеть 15-20 минут
- за день до исследования исключаются сауны, бани, любые тепловые процедуры
- за день до исследования исключается половой контакт, поскольку он приводит к ложному повышению уровня пролактина
Известна еще одна патология, с которой часто приходится иметь дело и эндокринологам и гинекологам – синдром поликистозных яичников. Это очень серьезная эндокринная патология, которая имеет хроническое течение и, как правило, не достигается полное излечение, а только временное улучшение состояния пациентки. На сегодняшний день доказано, что во многом развитие синдрома поликистозных яичников происходит за счет повышения секреции гормона инсулина в поджелудочной железе. Любое повышение уровня инсулина влечет за собой повышенный аппетит, избыточный вес, ожирение, а в последующем – метаболический синдром, плавно переходящий в более старшем возрасте в сахарный диабет 2-го типа. Развитие поликистоза яичников начинается с подросткового периода (14-16 лет). Сначала девочка просто имеет избыточный вес, затем у нее исчезает овуляция, нарушается менструальный цикл, появляется избыточное оволосение, в более старшем возрасте формируется первичное бесплодие, при этом ожирение все больше прогрессирует. Поэтому когда мы говорим о поликистозе яичников, то на сегодня во всех алгоритмах лечения на первом месте стоит коррекция массы тела, а потом уже применение специфической терапии данного заболевания. Для коррекции веса необходимо правильное питание, дозированные физические нагрузки, специальное обучение в школах для больных с избыточным весом (такие школы в Казани уже существуют). Пациентка с поликистозом яичников должна наблюдаться как у гинеколога, так и у эндокринолога одновременно.
Любое повышение уровня инсулина влечет за собой повышенный аппетит, избыточный вес, ожирение, а в последующем – метаболический синдром, плавно переходящий в более старшем возрасте в сахарный диабет 2-го типа. Развитие поликистоза яичников начинается с подросткового периода (14-16 лет). Сначала девочка просто имеет избыточный вес, затем у нее исчезает овуляция, нарушается менструальный цикл, появляется избыточное оволосение, в более старшем возрасте формируется первичное бесплодие, при этом ожирение все больше прогрессирует. Поэтому когда мы говорим о поликистозе яичников, то на сегодня во всех алгоритмах лечения на первом месте стоит коррекция массы тела, а потом уже применение специфической терапии данного заболевания. Для коррекции веса необходимо правильное питание, дозированные физические нагрузки, специальное обучение в школах для больных с избыточным весом (такие школы в Казани уже существуют). Пациентка с поликистозом яичников должна наблюдаться как у гинеколога, так и у эндокринолога одновременно.
Патология надпочечников.
Эту патологию необходимо исключать у пациенток, имеющих выраженное вторичное оволосение на теле и нарушения менструального цикла. Для женщины нормальным является умеренное вторичное оволосение в области голени и предплечья. Но если имеется диссеминированное, распространенное вторичное оволосение на конечностях, животе, в области грудных желез – это уже является патологией, при этом необходимо исключить так называемый адреногенитальный синдром. Он бывает врожденным и скрытым. Скрытый адреногенитальный синдром проявляет себя после полового развития, в возрасте старше 15-16 лет, когда девушка вполне сформирована. Происходит избыток секреции мужских половых гормонов (причем не в яичниках, а в надпочечниках), и у женщины появляется повышенное вторичное оволосение и дисфункция яичников. Субъективно состояние пациентки существенно не меняется. Однако адреногенитальный синдром представляет серьезную помеху нормальному зачатию и вынашиванию ребенка. Если женщина все же беременеет, у нее имеется большой риск выкидыша.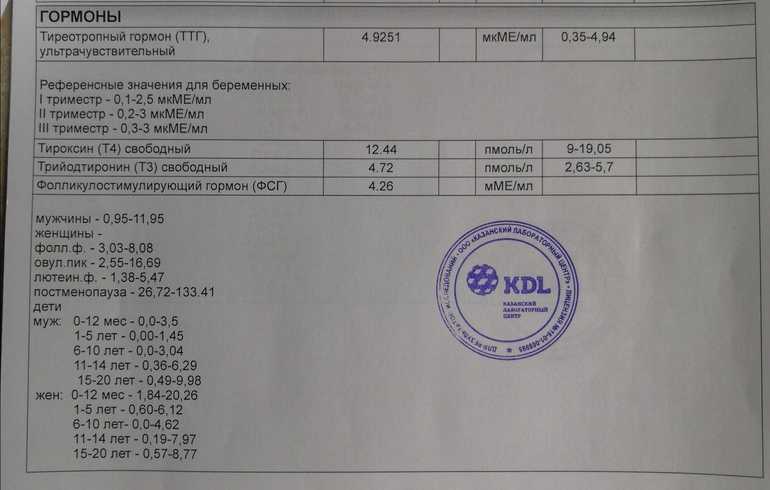 Поэтому принципиально важно диагностировать эту патологию (отмечается повышенный уровень 17-гидроксипрогестерона и адренокортикотропного гормона при иммуноферментном исследовании). При выявлении адреногенитального синдрома женщина и до беременности и во время нее принимает малые дозы гормональных глюкокортикоидных препаратов. Здесь названы только наиболее частые эндокринные причины бесплодия. В жизни их намного больше. Все перечисленные эндокринные заболевания вносят большой вклад в общую структуру бесплодия у женщин. И поэтому, конечно, при любом случае бесплодия необходима консультация врача– эндокринолога.
Поэтому принципиально важно диагностировать эту патологию (отмечается повышенный уровень 17-гидроксипрогестерона и адренокортикотропного гормона при иммуноферментном исследовании). При выявлении адреногенитального синдрома женщина и до беременности и во время нее принимает малые дозы гормональных глюкокортикоидных препаратов. Здесь названы только наиболее частые эндокринные причины бесплодия. В жизни их намного больше. Все перечисленные эндокринные заболевания вносят большой вклад в общую структуру бесплодия у женщин. И поэтому, конечно, при любом случае бесплодия необходима консультация врача– эндокринолога.
На сегодня возможна диагностика практически любой эндокринной патологии. Быструю и комплексную диагностику эндокринной патологии, консультацию врача и качественное лечение пациенты могут получить, придя в медицинский центр «Здоровье семьи». Если синдром повышенной секреции пролактина дает 30% эндокринного бесплодия, то поликистоз яичников еще 20-30%, а гипотиреоз – 15-20%.
Тиреотропный гормон (ТТГ) — 600 р.
 – Сдать в лаборатории ЦЭЛТ
– Сдать в лаборатории ЦЭЛТ
ТТГ-анализ — лабораторное исследование, призванное определить концентрацию тиреотропного гормона в плазме. Он является показателем, позволяющим врачу выявить особенности работы щитовидной железы пациента и является одним из основных исследований, позволяющих диагностировать и контролировать развитие патологических состояний ЩЖ.
Что такое ТТГ?
Тиреотропный гормон ещё называют «тиреотропин». Он является тропином передней доли нижнего мозгового придатка — гипофиза. Функции тиреотропного гормона заключаются в воздействии на специфические рецепторы ЩЖ с целью стимуляции производства и активации тироксина. Последний является основной формой тиреоидных гормонов ЩЖ и оказывает влияние на все без исключения ткани человеческого организма.
Он активирует обменные процессы посредством стимуляции синтеза рибонуклеиновой кислоты и белков. Таким образом он оказывает влияние на метаболизм, контролирует развитие организма, повышает общую температуру тела и ЧСС. Благодаря ему в клетках происходят процессы окисления, слизистая матки становится толще, клетки организма развиваются.
Благодаря ему в клетках происходят процессы окисления, слизистая матки становится толще, клетки организма развиваются.
Заболевания гипофиза являются инициирующим фактором снижения или повышения концентрации ТТГ в плазме, что окажет влияние на уровень гормонов ЩЖ и, следовательно, станет причиной развития гипо- или гипертиреоза.
Особенности тиреотропина заключаются в том, что его выработка зависит от времени суток. Так:
- Максимальный уровень достигается в период с двух до четырёх часов ночи и постепенным снижением до шести утра;
- Минимальный уровень наблюдается в период с пяти до семи часов вечера.
Концентрация тиреотропного гормона при беременности снижается, но потом постепенно возвращается к показателям нормы и может повыситься в третьем триместре. Ритм производства гормона может быть нарушен, если человек не спит в ночное время. С возрастом его уровень немного повышается.
Определение тиреотропного гормона в Москве
Пройти лабораторные исследования по определению уровня ТТГ можно в ЦЭЛТ. В нашей многопрофильной клинике имеется собственная клинико-химическая лаборатория, располагающая оборудованием для проведения этого теста.
В нашей многопрофильной клинике имеется собственная клинико-химическая лаборатория, располагающая оборудованием для проведения этого теста.
Наши врачи-лаборанты, кандидаты биологических и медицинских работ имеют опыт работы более двадцати пяти лет и знают, как обеспечить максимальную информативность исследований. Они используют современные анализаторы и реагенты ведущих отечественных и зарубежных производителей, а также практикуют двойной контроль качества полученных результатов.
Ознакомиться со стоимостью исследований можно перейдя на вкладку «Услуги и цены» в данном разделе нашего официального сайта. Во избежание недоразумений мы рекомендуем уточнять цифры у наших операторов: 8 (495) 788 33 88.
Показания к ТТГ-анализу
Тест используют для оценки работы щитовидной железы, когда нужно выявить сбои в производстве тироксина или провести мониторинг эффективности проводимых лечебных мероприятий. Также он позволяет установить причину нарушений репродуктивной функции у женщин. В таблице ниже представлены патологические состояния и их клинические проявления, при которых проводят тест на ТТГ.
В таблице ниже представлены патологические состояния и их клинические проявления, при которых проводят тест на ТТГ.
| Заболевание | Симптоматика, являющаяся поводом для ТТГ |
|---|---|
Гипертиреоз — гиперфункция ЩЖ. |
|
Гипотиреоз — стойкий, длительный дефицит гормонов ЩЖ. |
|
Помимо этого, исследование позволяет дифференцировать заболевания ЩЖ. Его назначают детям для раннего определения её дисфункции при отставании в физическом и умственном развитии.
Его назначают детям для раннего определения её дисфункции при отставании в физическом и умственном развитии.
Подготовка и проведение ТТГ
Для того, чтобы результаты исследований были максимально точными, пациенту нужно правильно подготовить к их проведению. Из-за того, что он достигает максимальной концентрации ночью и в утренние часы, забор крови осуществляют в период с 8-ми до 12-ти часов. Он проводится натощак, поэтому требует отказа от потребления пищи не менее чем за 10 часов до проведения. Помимо этого, пациенту нужно:
- Исключить из рациона жирную пищу и спиртные напитки не позже чем за 2 дня до диагностики;
- Исключить физические нагрузки и стрессы за 24 часа до теста;
- В соответствии с рекомендациями врача отказаться от приёма фармакологических препаратов.
Процедура предусматривает забор крови из локтевой вены посредством пункции. Её передают в лабораторию, где обрабатывают на центрифуге для выделения сыворотки, необходимой для проведения анализа.
Результаты теста на ТТГ
Концентрация тиреотропного гормона в плазме после рождения начинает постепенно снижаться и достигает своей нормы к двадцати годам, останавливаясь на отметках — от 0,5 до 4,3 мкМЕ/мл. Что касается взрослых пациентов, то для них показатели нормы тиреотропного гормона составляют от 0,3 до 4,2 мкМЕ/мл. Отклонения физиологической природы наблюдаются в период беременности, а также при серьёзных физических нагрузках, в стрессовых ситуациях и при излишне жёсткой диете.
| Результат | Возможные причины |
|---|---|
Тиреотропный гормон повышен |
|
Тиреотропный гормон понижен |
|
Проходите тест на ТТГ качественно и быстро в ЦЭЛТ!
Повышенный уровень тиреотропного гормона связан с метаболическим синдромом у молодых женщин с эутиреозом
Korean J Intern Med. 2013 март; 28(2): 180–186.
Опубликовано в Интернете 2013 г. 27 февраля. DOI: 10.3904/kjim.2013.28.2.180
, , и
Информация о авторе. Примечания к аспектам и лицензионной информации о лицензии. между уровнями тиреотропина (тиреотропного гормона, ТТГ) и метаболическими нарушениями у эутиреоидных субъектов является спорным. Мы исследовали связь между высоким нормальным уровнем ТТГ и метаболическим синдромом у здоровых молодых женщин.
Методы
В исследовании приняли участие 2760 молодых женщин-добровольцев (возраст от 18 до 39 лет) с нормальным уровнем ТТГ (от 0,3 до 4,5 мЕд/л). Мы определили метаболический синдром, используя критерии Международной диабетической федерации 2007 года. Используя уровень ТТГ 2,5 мЕд/л в качестве верхнего контрольного предела, как это рекомендовано Национальной академией клинической биохимии, мы разделили субъектов на группы с высоким (n = 453) и низким уровнем ТТГ (n = 2307).
Используя уровень ТТГ 2,5 мЕд/л в качестве верхнего контрольного предела, как это рекомендовано Национальной академией клинической биохимии, мы разделили субъектов на группы с высоким (n = 453) и низким уровнем ТТГ (n = 2307).
Результаты
Распространенность метаболического синдрома была значительно выше в группе с высоким уровнем ТТГ, чем в группе с низким уровнем ТТГ (7,5% против 4,8%, р = 0,016). Центральное ожирение (22,3% против 17,3%, p = 0,012) и гипертриглицеридемия (8,0% против 4,2%, p = 0,0007) значительно чаще встречались в группе с высоким уровнем ТТГ, чем в группе с низким уровнем ТТГ. Окружность талии, систолическое и диастолическое артериальное давление и триглицериды были значительно связаны с уровнем ТТГ после поправки на возраст и индекс массы тела (ИМТ). У субъектов с высоким уровнем ТТГ риск развития метаболического синдрома был в 2 раза выше, чем у субъектов с низким уровнем ТТГ после поправки на возраст и ИМТ (отношение шансов 1,9). ; 95% доверительный интервал, от 1,1 до 3,2).
; 95% доверительный интервал, от 1,1 до 3,2).
Выводы
Здоровых молодых женщин с уровнем ТТГ > 2,5 мЕд/л следует обследовать на наличие метаболического синдрома, даже если их уровень ТТГ находится в пределах нормы.
Ключевые слова: Тиротропин, Эутиреоид, Метаболический синдром, Молодые женщины
Метаболический синдром, кластер расстройств, включающий центральное ожирение, непереносимость глюкозы, гипертонию и дислипидемию, использовался для выявления лиц с риском сердечно-сосудистых заболеваний (ССЗ). [1,2].
Дисфункция щитовидной железы является фактором риска ССЗ, опосредованным влиянием тиреоидных гормонов на липидный обмен и артериальное давление [3-5]. Некоторые исследования показали, что инсулинорезистентность (ИР) или гиперинсулинемия связаны с явным или субклиническим гипотиреозом и метаболическим синдромом [5-7]. Однако существование связи между слегка повышенным уровнем тиреотропного гормона (ТТГ), который все еще находится в пределах нормы, и нарушением обмена веществ остается спорным.
Распространенность субклинического гипотиреоза и метаболического синдрома имеет тенденцию к увеличению с возрастом [1,8]. Риск ССЗ заметно возрастает в постменопаузальном периоде из-за резкого снижения защитного действия эстрогенов у женщин [9]. Многие исследования выявили связь между субклиническим гипотиреозом и метаболическим синдромом или сердечно-сосудистыми факторами риска у женщин в постменопаузе [10,11], но есть несколько подобных исследований у детей или подростков [12,13]. Однако ни в одном исследовании не изучалась связь между уровнями гормонов щитовидной железы и метаболическим синдромом у молодых женщин репродуктивного возраста.
В 2003 г. Национальная академия клинической биохимии (NACB) рекомендовала снизить верхний референтный предел ТТГ до 2,5 мЕд/л на основании крупномасштабного эпидемиологического исследования, которое показало, что более 95% здоровых людей имеют уровни ТТГ < 2,5 мЕд/л и что у людей с более высоким уровнем ТТГ могут быть различные заболевания щитовидной железы [8,14-16].
В этом исследовании мы изучили связь между высоким нормальным уровнем ТТГ и метаболическим синдромом и ИР. Мы также оценили клинические последствия использования уровня ТТГ 2,5 мМЕ/л в качестве верхней границы нормы для выявления метаболических нарушений у здоровых молодых женщин.
Субъекты исследования
В период с 2008 по 2010 год мы исследовали состояние здоровья и питания женщин моложе 40 лет, проживающих в Сеуле, Южная Корея. Участники были набраны с помощью объявлений в газетах и в Интернете. Из 2950 субъектов, добровольно принявших участие в этом исследовании, мы исключили 140 субъектов, поскольку они были моложе 18 лет; эти субъекты были исключены, потому что результаты теста для девочек-подростков могут иметь другие клинические последствия, чем для взрослых женщин. Мы хотели сосредоточиться на субъектах с уровнем ТТГ в нормальном диапазоне (от 0,3 до 4,5 мЕд/л), поэтому 50 субъектов с уровнем ТТГ <0,3 или >4,5 мЕд/л также были исключены. В конечном итоге в этом анализе использовались данные 2760 субъектов. Основываясь на новом верхнем нормальном пределе ТТГ из рекомендаций NACB [8], мы разделили субъектов исследования на группы с высоким (ТТГ, от 2,6 до 4,5 мЕд/л; n = 453) и низким (ТТГ, от 0,3 до 2,5 мЕд/л). L, n = 2307) группы ТТГ.
Основываясь на новом верхнем нормальном пределе ТТГ из рекомендаций NACB [8], мы разделили субъектов исследования на группы с высоким (ТТГ, от 2,6 до 4,5 мЕд/л; n = 453) и низким (ТТГ, от 0,3 до 2,5 мЕд/л). L, n = 2307) группы ТТГ.
Институциональный наблюдательный совет больницы Мокдонг Женского университета Ихва одобрил это исследование. Информированное согласие было получено от всех участников. Мы подтверждаем, что в ходе данного исследования соблюдались все применимые институциональные и правительственные нормы, касающиеся этического использования добровольцев.
Клинические, антропометрические и лабораторные измерения
Ни одному из субъектов не назначались какие-либо лекарства от гипертонии, дислипидемии или сахарного диабета, антитиреоидные препараты, гормоны щитовидной железы или заместительная терапия эстрогенами. Вес и рост измерялись у испытуемых в легкой одежде и без обуви; также рассчитывался индекс массы тела (ИМТ) (кг/м 2 ). Окружность талии измеряли на голой коже в середине вдоха по самому узкому углублению между 10-м ребром и гребнем подвздошной кости с точностью до 0,1 см.
Уровни глюкозы в плазме натощак (ГПН) и уровни глюкозы в плазме через 2 часа после нагрузки (2-часовой ГП) были получены с использованием стандартного перорального теста на толерантность к глюкозе (75 г). Концентрации инсулина в плазме натощак (FPI) и инсулина в плазме через 2 часа после нагрузки (2-часовой PI) измеряли с использованием набора двойных антител для радиоиммуноанализа, специфичного для человеческого инсулина (Diagnostic Products, Лос-Анджелес, Калифорния, США). Площади под кривой (AUC) для глюкозы и инсулина рассчитывали по правилу трапеций. Анализ модели гомеостаза IR (HOMA-IR) рассчитывали как FPG (ммоль/л) × FPI (мкЕд/мл) / 22,5 [17]. Скорость метаболического клиренса (MCR) глюкозы, полученная по данным OGTT, рассчитывалась, как сообщалось Stumvoll et al. [18] и использовался как индекс чувствительности к инсулину.
Статистический анализ
Анализ данных был выполнен с использованием SAS версии 9.1 (Институт SAS, Кэри, Северная Каролина, США). Все данные были выражены как среднее значение ± стандартное отклонение (SD). Критерий Стьюдента использовался для сравнения различий между различными параметрами. Коэффициенты корреляции Пирсона были рассчитаны для определения силы ассоциаций. Был проведен множественный линейный регрессионный анализ для оценки связи ТТГ и метаболических параметров. Модель 1 является грубой моделью; модель 2 включает возраст; модель 3 включает возраст и ИМТ; а модель 4 включает возраст, ИМТ и HOMA-IR. Поскольку распределение инсулина, триглицеридов (ТГ), холестерина липопротеинов высокой плотности (ХС-ЛПВП) и HOMA-IR было слегка асимметричным, p значения основаны на логарифмических данных, а средние значения представлены как непреобразованные данные. Все значения p были двусторонними, и статистическая значимость была определена как p <0,05.
Критерий Стьюдента использовался для сравнения различий между различными параметрами. Коэффициенты корреляции Пирсона были рассчитаны для определения силы ассоциаций. Был проведен множественный линейный регрессионный анализ для оценки связи ТТГ и метаболических параметров. Модель 1 является грубой моделью; модель 2 включает возраст; модель 3 включает возраст и ИМТ; а модель 4 включает возраст, ИМТ и HOMA-IR. Поскольку распределение инсулина, триглицеридов (ТГ), холестерина липопротеинов высокой плотности (ХС-ЛПВП) и HOMA-IR было слегка асимметричным, p значения основаны на логарифмических данных, а средние значения представлены как непреобразованные данные. Все значения p были двусторонними, и статистическая значимость была определена как p <0,05.
показывает клинические характеристики 2760 субъектов исследования. Средний возраст составил 25 ± 5 лет (от 18 до 39), а средний ИМТ составил 21,5 ± 3,3 кг/м 2 (от 16,4 до 39,4). Общая скорректированная по возрасту распространенность метаболического синдрома составила 5,2%. показывает, что распространенность метаболического синдрома (7,5% против 4,8%, p = 0,016), центральное ожирение (22,3% против 17,3%, p = 0,012) и гипертриглицеридемия (8,0% против 4,2%, p = 0,0007) были значительно выше в группе с высоким уровнем ТТГ, чем в группе с низким уровнем ТТГ. Среди всех субъектов уровни ТТГ достоверно положительно коррелировали с возрастом, ИМТ, окружностью талии, систолическим и диастолическим артериальным давлением, 2-часовым PG, AUC глюкозы, 2-часовым PI, общим холестерином и ТГ и отрицательно коррелировали с MCR. ().
показывает, что распространенность метаболического синдрома (7,5% против 4,8%, p = 0,016), центральное ожирение (22,3% против 17,3%, p = 0,012) и гипертриглицеридемия (8,0% против 4,2%, p = 0,0007) были значительно выше в группе с высоким уровнем ТТГ, чем в группе с низким уровнем ТТГ. Среди всех субъектов уровни ТТГ достоверно положительно коррелировали с возрастом, ИМТ, окружностью талии, систолическим и диастолическим артериальным давлением, 2-часовым PG, AUC глюкозы, 2-часовым PI, общим холестерином и ТГ и отрицательно коррелировали с MCR. ().
Таблица 1
Метаболические характеристики испытуемых
Открыть в отдельном окне
Значения представлены как среднее ± SD (диапазон).
AUC, площадь под кривой; HOMA-IR, модель оценки гомеостаза резистентности к инсулину; MCR, скорость метаболического клиренса; HDL-C, холестерин липопротеинов высокой плотности; LDL-C, холестерин липопротеинов низкой плотности; ТТГ, тиреостимулирующий гормон.
Таблица 2
Распространенность метаболического синдрома и его компонентов
Открыть в отдельном окне
Значения представлены в процентах.
ТТГ, тиреотропный гормон; АД, артериальное давление; FPG, глюкоза плазмы натощак; ТГ, триглицериды; HDL-C, холестерин липопротеинов высокой плотности.
Таблица 3
Коэффициенты корреляции ( r ) тиреотропного гормона с параметрами метаболизма
Открыть в отдельном окне
AUC, площадь под кривой; HOMA-IR, модель оценки гомеостаза резистентности к инсулину; MCR, скорость метаболического клиренса; HDL-C, холестерин липопротеинов высокой плотности; LDL-C, холестерин липопротеинов низкой плотности.
Связь уровней ТТГ с наличием компонентов метаболического синдрома оценивали с помощью множественного линейного регрессионного анализа (): модель 1 без поправок; модель 2 с поправкой на возраст; модель 3 с поправкой на возраст и ИМТ; и модель 4 с поправкой на возраст, ИМТ и HOMA-IR. Более высокие уровни ТТГ были связаны с увеличением окружности талии, систолического и диастолического артериального давления и ТГ в моделях 1-3 и с повышением ТГ во всех моделях. Множественный логистический регрессионный анализ показал, что отношение шансов с поправкой на возраст и ИМТ, предсказывающее наличие метаболического синдрома, составляло 1,9.(95% доверительный интервал, от 1,1 до 3,2) для группы с высоким уровнем ТТГ по сравнению с группой с низким уровнем ТТГ (данные не показаны).
Более высокие уровни ТТГ были связаны с увеличением окружности талии, систолического и диастолического артериального давления и ТГ в моделях 1-3 и с повышением ТГ во всех моделях. Множественный логистический регрессионный анализ показал, что отношение шансов с поправкой на возраст и ИМТ, предсказывающее наличие метаболического синдрома, составляло 1,9.(95% доверительный интервал, от 1,1 до 3,2) для группы с высоким уровнем ТТГ по сравнению с группой с низким уровнем ТТГ (данные не показаны).
Таблица 4
Ассоциация тиреотропного гормона как независимой переменной с метаболическими параметрами с помощью множественного анализа линейной регрессии
Открыть в отдельном окне
Модель 1 является грубой моделью, модель 2 включает возраст, модель 3 включает возраст и телосложение индекс массы (ИМТ), а модель 4 включает анализ возраста, ИМТ и модели гомеостаза резистентности к инсулину.
HDL-C, холестерин липопротеинов высокой плотности.
В этом исследовании мы наблюдали, что повышенные уровни ТТГ в пределах нормы значительно коррелировали с различными параметрами метаболического синдрома и ИР/гиперинсулинемией у 2760 здоровых молодых кореянок. Распространенность метаболического синдрома была значительно выше у лиц с уровнем ТТГ > 2,5 мЕд/л, чем в группе с низким уровнем ТТГ. Из компонентов метаболического синдрома центральное ожирение и гипертриглицеридемия были значительно выше в группе с высоким уровнем ТТГ.
Распространенность метаболического синдрома была значительно выше у лиц с уровнем ТТГ > 2,5 мЕд/л, чем в группе с низким уровнем ТТГ. Из компонентов метаболического синдрома центральное ожирение и гипертриглицеридемия были значительно выше в группе с высоким уровнем ТТГ.
Взаимосвязь между ожирением и дисфункцией щитовидной железы сложна и до сих пор не ясна. Поскольку гормоны щитовидной железы модулируют многие метаболические пути, связанные с расходом энергии в состоянии покоя, гипотиреоз связан с умеренным увеличением веса [19,20]. Многие предыдущие исследования продемонстрировали положительную корреляцию между уровнем ТТГ и ИМТ у лиц с ожирением, хотя уровни ТТГ были в пределах нормы [21-23]. Возможные причины повышения уровня ТТГ у лиц с ожирением включают нейроэндокринную дисфункцию, индуцированное лептином изменение гипоталамо-гипофизарной оси и резистентность к гормонам щитовидной железы из-за частично биоинактивного белка ТТГ [24,25]. Во многих перекрестных и лонгитюдных исследованиях сообщается о корреляции между ТТГ и лептином, а уровни циркулирующего лептина коррелируют с ожирением тела и ИР [19]. ,22-24]. Следовательно, лептин может играть важную роль в связи между ТТГ и ожирением, возможно, через ИР.
,22-24]. Следовательно, лептин может играть важную роль в связи между ТТГ и ожирением, возможно, через ИР.
Поскольку гормоны щитовидной железы регулируют выработку печеночных липопротеинов, ТТГ может быть связан с неблагоприятными концентрациями липидов в сыворотке крови, особенно если уровень ТТГ > 10 мЕд/л [26] или если уровень ТТГ находится в пределах референтного диапазона [27,28] . Наш вывод о положительной связи между уровнями ТТГ и ТГ согласовывался с другими результатами. Популяционное исследование показало, что повышенные уровни ТТГ в пределах референтного диапазона были связаны с менее благоприятными уровнями липидов, и эта корреляция была линейной по всему референтному диапазону ТТГ [29].]. Высокий уровень ТГ может быть результатом сниженной активности липопротеинлипазы или нарушения клиренса липопротеинов, зависящего от функции рецептора ЛПНП, у лиц с гипотиреозом [29,30]. Наше исследование было ограниченным, поскольку мы не измеряли аутоантитела к щитовидной железе. Михалопулу и др. [31] сообщили, что у субъектов с высоким нормальным уровнем ТТГ (от 2,0 до 4,0 мЕд/л) и положительными тиреоидными аутоантителами уровень холестерина в сыворотке был выше, чем у лиц без тиреоидных аутоантител. Следовательно, возможно, что наши пациенты в группе с высоким уровнем ТТГ, демонстрирующие более высокую частоту дислипидемии, имели аутоантитела к щитовидной железе и субклинический гипотиреоз.
Михалопулу и др. [31] сообщили, что у субъектов с высоким нормальным уровнем ТТГ (от 2,0 до 4,0 мЕд/л) и положительными тиреоидными аутоантителами уровень холестерина в сыворотке был выше, чем у лиц без тиреоидных аутоантител. Следовательно, возможно, что наши пациенты в группе с высоким уровнем ТТГ, демонстрирующие более высокую частоту дислипидемии, имели аутоантитела к щитовидной железе и субклинический гипотиреоз.
Мы выявили положительную линейную связь между систолическим и диастолическим артериальным давлением и уровнем ТТГ. Однако распространенность артериальной гипертензии не отличалась между группами с высоким и низким уровнем ТТГ. Хотя гипотиреоз может вызывать артериальную гипертензию, многие исследователи сообщают о противоречивых результатах относительно взаимосвязи между повышенным уровнем ТТГ и артериальным давлением, и в большинстве исследований не было обнаружено значимой связи [32-34].
Мы заметили, что распространенность нарушений уровня глюкозы натощак (IFG) была довольно низкой и существенно не отличалась между группами с высоким и низким уровнем ТТГ.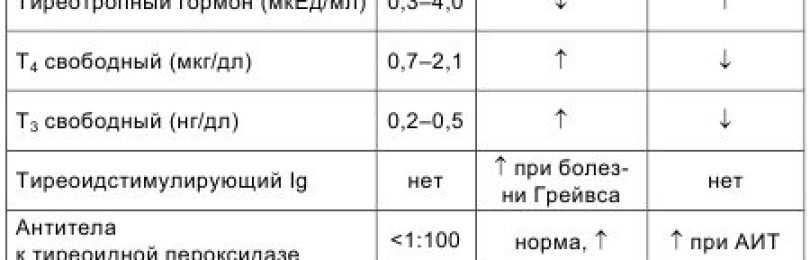 Данные с 2007 по 2009 годКорейские национальные исследования здоровья и питания показали, что распространенность IFG составила 9,7% среди женщин в возрасте от 30 до 39 лет [35]. Учитывая более молодой возраст наших испытуемых (от 18 до 39 лет), наблюдаемая в этом исследовании низкая частота IFG неудивительна. Это согласуется со многими другими отчетами, в которых не было обнаружено связи между уровнями глюкозы натощак и уровнями ТТГ в пределах нормы. Хотя частота IFG не была связана с повышенным уровнем ТТГ, мы наблюдали значительную корреляцию между ТТГ и 2-часовым PG и AUC глюкозы, предполагая, что повышенные уровни ТТГ связаны с гипергликемией или нарушением толерантности к глюкозе.
Данные с 2007 по 2009 годКорейские национальные исследования здоровья и питания показали, что распространенность IFG составила 9,7% среди женщин в возрасте от 30 до 39 лет [35]. Учитывая более молодой возраст наших испытуемых (от 18 до 39 лет), наблюдаемая в этом исследовании низкая частота IFG неудивительна. Это согласуется со многими другими отчетами, в которых не было обнаружено связи между уровнями глюкозы натощак и уровнями ТТГ в пределах нормы. Хотя частота IFG не была связана с повышенным уровнем ТТГ, мы наблюдали значительную корреляцию между ТТГ и 2-часовым PG и AUC глюкозы, предполагая, что повышенные уровни ТТГ связаны с гипергликемией или нарушением толерантности к глюкозе.
Поскольку ИР является ключевым патофизиологическим компонентом метаболического синдрома, его точное измерение является обязательным. Однако гиперинсулинемический эугликемический клэмп-тест, являющийся золотым стандартом для оценки ИР, клинически непрактичен. HOMA — простой в применении метод, но его точность неясна [36].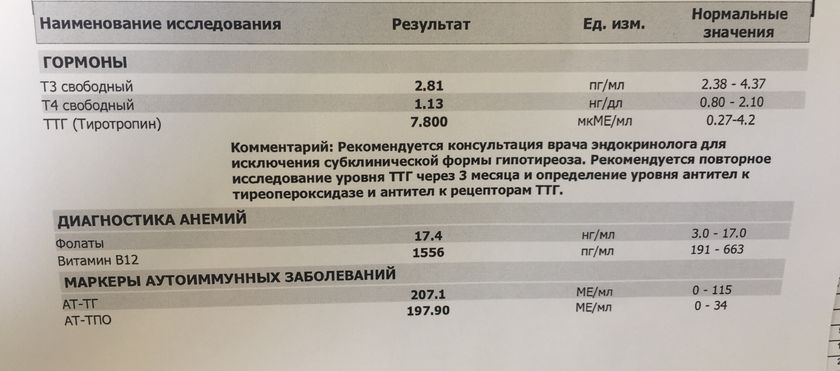 Поэтому мы использовали MCR глюкозы из OGTT в качестве индекса чувствительности к инсулину в дополнение к HOMA, и MCR значительно коррелировал с уровнем ТТГ, а HOMA — нет. Хотя связь между ТТГ и ИР предполагается, многие исследования сообщают о противоречивых результатах, которые могут быть связаны с использованием только НОМА в качестве индекса ИР.
Поэтому мы использовали MCR глюкозы из OGTT в качестве индекса чувствительности к инсулину в дополнение к HOMA, и MCR значительно коррелировал с уровнем ТТГ, а HOMA — нет. Хотя связь между ТТГ и ИР предполагается, многие исследования сообщают о противоречивых результатах, которые могут быть связаны с использованием только НОМА в качестве индекса ИР.
В последних руководствах по лабораторным исследованиям NACB цитируются клинические исследования, показывающие, что более 95% нормальных субъектов европеоидной расы имеют уровни ТТГ < 2,5 мЕд/л, и в этих руководствах предлагается снизить верхний предел нормы с 4,5 мЕд/л до 2,5 [8]. В нашем исследовании среднее значение и стандартное отклонение ТТГ составили 1,6 и 0,9 мЕд/л соответственно, а среднее значение + 1 стандартное отклонение составило 2,5 мЕд/л, что идентично новой нижней верхней границе референтного диапазона. У здоровых молодых женщин с уровнем ТТГ > 2,5 мЕд/л риск развития метаболического синдрома был примерно в 2 раза выше, чем у женщин с уровнем ТТГ < 2,5 мЕд/л. Таким образом, наши данные подтверждают снижение верхней границы нормального диапазона до 2,5 мЕд/л.
Таким образом, наши данные подтверждают снижение верхней границы нормального диапазона до 2,5 мЕд/л.
Таким образом, мы выявили значительную связь между повышенным уровнем ТТГ в пределах нормы и метаболическим синдромом у здоровых молодых корейских женщин. Среди компонентов метаболического синдрома окружность талии, систолическое и диастолическое артериальное давление и ТГ были значимо связаны с уровнями ТТГ, в то время как гипергликемия натощак и низкие уровни ХС-ЛПВП не были связаны. У женщин с уровнем ТТГ > 2,5 мЕд/л риск метаболического синдрома был примерно в 2 раза выше, чем у женщин с уровнем ТТГ < 2,5 мЕд/л.
Мы предлагаем обследовать здоровых молодых женщин с уровнем ТТГ > 2,5 мЕд/л на наличие метаболического синдрома, даже если их уровень ТТГ находится в пределах нормы ТТГ.
1. Известно, что гипотиреоз связан с метаболическим синдромом в связи с резистентностью к инсулину.
2. При нормальном уровне тиреотропного гормона (ТТГ) в группе с высоким уровнем ТТГ риск развития метаболического синдрома был в 2 раза выше, чем в группе с низким уровнем ТТГ в этом исследовании.
3. Здоровых молодых женщин с уровнем ТТГ выше 2,5 мЕд/л следует обследовать на наличие метаболического синдрома, даже если уровень ТТГ находится в пределах нормы.
Это исследование было поддержано грантом от 2012 Ewha Global Top 5.
О потенциальном конфликте интересов, имеющем отношение к этой статье, не сообщается.
1. Группа экспертов по выявлению, оценке и лечению высокого уровня холестерина в крови у взрослых. Резюме третьего отчета группы экспертов Национальной образовательной программы по холестерину (NCEP) по выявлению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа по лечению взрослых III) JAMA. 2001; 285:2486–2497. [PubMed] [Академия Google]
2. Экель Р.Х., Гранди С.М., Зиммет П.З. Метаболический синдром. Ланцет. 2005; 365:1415–1428. [PubMed] [Google Scholar]
3. Кляйн И., Оямаа К. Гормон щитовидной железы и сердечно-сосудистая система. N Engl J Med. 2001; 344: 501–509. [PubMed] [Google Scholar]
4. Каппола А.Р., Ладенсон П.В. Гипотиреоз и атеросклероз. J Clin Endocrinol Metab. 2003; 88: 2438–2444. [PubMed] [Google Scholar]
Каппола А.Р., Ладенсон П.В. Гипотиреоз и атеросклероз. J Clin Endocrinol Metab. 2003; 88: 2438–2444. [PubMed] [Google Scholar]
5. Асвольд Б.О., Ваттен Л.Дж., Нильсен Т.И., Бьоро Т. Связь между ТТГ в пределах референтного диапазона и концентрацией липидов в сыворотке в популяционном исследовании: исследование HUNT. Евр Дж Эндокринол. 2007; 156: 181–186. [PubMed] [Академия Google]
6. Роос А., Баккер С.Дж., Линкс Т.П., Ганс Р.О., Вольфенбюттель Б.Х. Функция щитовидной железы связана с компонентами метаболического синдрома у эутиреоидных субъектов. J Clin Endocrinol Metab. 2007; 92: 491–496. [PubMed] [Google Scholar]
7. Chubb SA, Davis WA, Davis TM. Взаимодействия между функцией щитовидной железы, чувствительностью к инсулину и концентрацией липидов в сыворотке: исследование диабета Фримантла. J Clin Endocrinol Metab. 2005;90:5317–5320. [PubMed] [Google Scholar]
8. Kratzsch J, Fiedler GM, Leichtle A, et al. Новые референтные интервалы для тиреотропина и гормонов щитовидной железы, основанные на критериях Национальной академии клинической биохимии и регулярном УЗИ щитовидной железы. Клин Хим. 2005; 51: 1480–1486. [PubMed] [Академия Google]
Клин Хим. 2005; 51: 1480–1486. [PubMed] [Академия Google]
9. Карр М.С. Возникновение метаболического синдрома при климаксе. J Clin Endocrinol Metab. 2003; 88: 2404–2411. [PubMed] [Google Scholar]
10. Hak AE, Pols HA, Visser TJ, Drexhage HA, Hofman A, Witteman JC. Субклинический гипотиреоз является независимым фактором риска атеросклероза и инфаркта миокарда у пожилых женщин: Роттердамское исследование. Энн Интерн Мед. 2000; 132: 270–278. [PubMed] [Google Scholar]
11. Park HT, Cho GJ, Ahn KH, et al. Тиреотропный гормон связан с метаболическим синдромом у эутиреоидных женщин в постменопаузе. Зрелые. 2009 г.;62:301–305. [PubMed] [Google Scholar]
12. Надер Н.С., Бан Р.С., Джонсон М.Д., Уивер А.Л., Сингх Р., Кумар С. Взаимосвязь между функцией щитовидной железы и липидным статусом или резистентностью к инсулину у детей. Щитовидная железа. 2010;20:1333–1339. [PubMed] [Google Scholar]
13. Паоли-Валери М., Гусман М., Хименес-Лопес В., Ариас-Феррейра А. , Брисено-Фернандес М., Арата-Беллабарба Г. Атерогенный липидный профиль у детей с субклиническим гипотиреозом. Педиатр (Барк) 2005; 62: 128–134. [PubMed] [Академия Google]
, Брисено-Фернандес М., Арата-Беллабарба Г. Атерогенный липидный профиль у детей с субклиническим гипотиреозом. Педиатр (Барк) 2005; 62: 128–134. [PubMed] [Академия Google]
14. Baskin HJ, Cobin RH, Duick DS, et al. Медицинские рекомендации Американской ассоциации клинических эндокринологов для клинической практики по оценке и лечению гипертиреоза и гипотиреоза. Эндокр Практ. 2002; 8: 457–469. [PubMed] [Google Scholar]
15. Baloch Z, Carayon P, Conte-Devolx B, et al. Практические рекомендации по лабораторной медицине: лабораторная поддержка диагностики и мониторинга заболеваний щитовидной железы. Щитовидная железа. 2003; 13:3–126. [PubMed] [Академия Google]
16. Фатоуречи В., Клее Г.Г., Гребе С.К. и соавт. Эффекты снижения верхней границы нормальных значений ТТГ. ДЖАМА. 2003; 290:3195–3196. [PubMed] [Google Scholar]
17. Matthews DR, Hosker JP, Rudenski AS, Naylor BA, Treacher DF, Turner RC. Оценка модели гомеостаза: резистентность к инсулину и функция бета-клеток по концентрации глюкозы в плазме натощак и концентрации инсулина у человека. Диабетология. 1985; 28: 412–419. [PubMed] [Google Scholar]
Диабетология. 1985; 28: 412–419. [PubMed] [Google Scholar]
18. Stumvoll M, Mitrakou A, Pimenta W, et al. Использование перорального теста на толерантность к глюкозе для оценки высвобождения инсулина и чувствительности к инсулину. Уход за диабетом. 2000;23:295–301. [PubMed] [Google Scholar]
19. Reinehr T. Ожирение и функция щитовидной железы. Мол Селл Эндокринол. 2010; 316:165–171. [PubMed] [Google Scholar]
20. Onur S, Haas V, Bosy-Westphal A, et al. L-трийодтиронин является основным фактором, определяющим расход энергии в покое у пациентов с недостаточной массой тела, страдающих нервной анорексией и во время набора массы тела. Евр Дж Эндокринол. 2005; 152:179–184. [PubMed] [Google Scholar]
21. Nyrnes A, Jorde R, Sundsfjord J. ТТГ в сыворотке положительно связан с ИМТ. Int J Obes (Лондон) 2006; 30: 100–105. [PubMed] [Академия Google]
22. Tagliaferri M, Berselli ME, Calo G, et al. Субклинический гипотиреоз у пациентов с ожирением: связь с расходом энергии в покое, сывороточным лептином, составом тела и профилем липидов. Обес Рез. 2001; 9: 196–201. [PubMed] [Google Scholar]
Обес Рез. 2001; 9: 196–201. [PubMed] [Google Scholar]
23. Knudsen N, Laurberg P, Rasmussen LB, et al. Небольшие различия в функции щитовидной железы могут иметь значение для индекса массы тела и возникновения ожирения в популяции. J Clin Endocrinol Metab. 2005;90:4019–4024. [PubMed] [Академия Google]
24. Reinehr T, Isa A, de Sousa G, Dieffenbach R, Andler W. Гормоны щитовидной железы и их связь с массовым статусом. Горм Рез. 2008;70:51–57. [PubMed] [Google Scholar]
25. Winter WE, Signorino MR. Обзор: молекулярная тиреоидология. Энн Клин Lab Sci. 2001; 31: 221–244. [PubMed] [Google Scholar]
26. Surks MI, Ortiz E, Daniels GH, et al. Субклиническое заболевание щитовидной железы: научный обзор и рекомендации по диагностике и лечению. ДЖАМА. 2004; 291: 228–238. [PubMed] [Академия Google]
27. Паллас Д., Кутрас Д.А., Адамопулос П. и соавт. Повышение среднего уровня тиреотропина в сыворотке у пациентов с явно эутиреоидной гиперхолестеринемией: означает ли это скрытый гипотиреоз? Дж Эндокринол Инвест. 1991; 14: 743–746. [PubMed] [Google Scholar]
1991; 14: 743–746. [PubMed] [Google Scholar]
28. Bakker SJ, ter Maaten JC, Popp-Snijders C, Slaets JP, Heine RJ, Gans RO. Взаимосвязь между тиреотропином и холестерином липопротеинов низкой плотности модифицируется чувствительностью к инсулину у здоровых людей с эутиреозом. J Clin Endocrinol Metab. 2001; 86: 1206–1211. [PubMed] [Академия Google]
29. Lithell H, Boberg J, Hellsing K, et al. Концентрация липопротеинов и аполипопротеинов в сыворотке крови и активность липопротеинлипазы в тканях при явном и субклиническом гипотиреозе: эффект заместительной терапии. Евро Джей Клин Инвест. 1981; 11: 3–10. [PubMed] [Google Scholar]
30. Liu XQ, Rahman A, Bagdade JD, Alaupovic P, Kannan CR. Влияние гормона щитовидной железы на аполипопротеины плазмы и апоА- и апоВ-содержащие липопротеиновые частицы. Евро Джей Клин Инвест. 1998; 28: 266–270. [PubMed] [Академия Google]
31. Michalopoulou G, Alevizaki M, Piperingos G, et al. Высокий уровень холестерина в сыворотке крови у лиц с «высоким нормальным» уровнем ТТГ: следует ли расширить определение субклинического гипотиреоза? Евр Дж Эндокринол. 1998; 138:141–145. [PubMed] [Google Scholar]
1998; 138:141–145. [PubMed] [Google Scholar]
32. Walsh JP, Bremner AP, Bulsara MK, et al. Субклиническая дисфункция щитовидной железы и кровяное давление: исследование на базе сообщества. Clin Endocrinol (Oxf) 2006; 65: 486–491. [PubMed] [Google Scholar]
33. Liu D, Jiang F, Shan Z, et al. Поперечное исследование взаимосвязи между уровнем ТТГ в сыворотке крови и артериальным давлением. Дж. Гум Гипертенс. 2010; 24:134–138. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Duan Y, Peng W, Wang X, et al. Общественное исследование связи субклинической дисфункции щитовидной железы с артериальным давлением. Эндокринный. 2009; 35: 136–142. [PubMed] [Google Scholar]
35. Ким DJ. Эпидемиология диабета в Корее. Диабет Metab J. 2011;35:303–308. [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. McAuley KA, Williams SM, Mann JI, et al. Диагностика резистентности к инсулину в общей популяции. Уход за диабетом. 2001; 24: 460–464. [PubMed] [Академия Google]
Тест на ТТГ (тиреотропный гормон)
Анализ на тиреотропный гормон (ТТГ) измеряет количество ТТГ в крови. Анализ крови может измерить ТТГ и помочь врачу диагностировать состояние щитовидной железы, такое как гипотиреоз или гипертиреоз.
Анализ крови может измерить ТТГ и помочь врачу диагностировать состояние щитовидной железы, такое как гипотиреоз или гипертиреоз.
Тест на тиреотропный гормон (ТТГ) измеряет количество ТТГ в крови. ТТГ вырабатывается гипофизом, расположенным в основании головного мозга. Он отвечает за регулирование количества гормонов, выделяемых щитовидной железой.
Щитовидная железа представляет собой небольшую железу в форме бабочки, расположенную в передней части шеи. Это важная железа, вырабатывающая три основных гормона:
- трийодтиронин (Т3)
- тироксин (Т4)
- кальцитонин
Щитовидная железа контролирует множество различных функций организма, включая обмен веществ и рост, посредством высвобождения этих трех гормонов.
Ваша щитовидная железа вырабатывает больше гормонов, если ваш гипофиз вырабатывает больше ТТГ. Таким образом, две железы работают вместе, чтобы убедиться, что вырабатывается нужное количество гормонов щитовидной железы.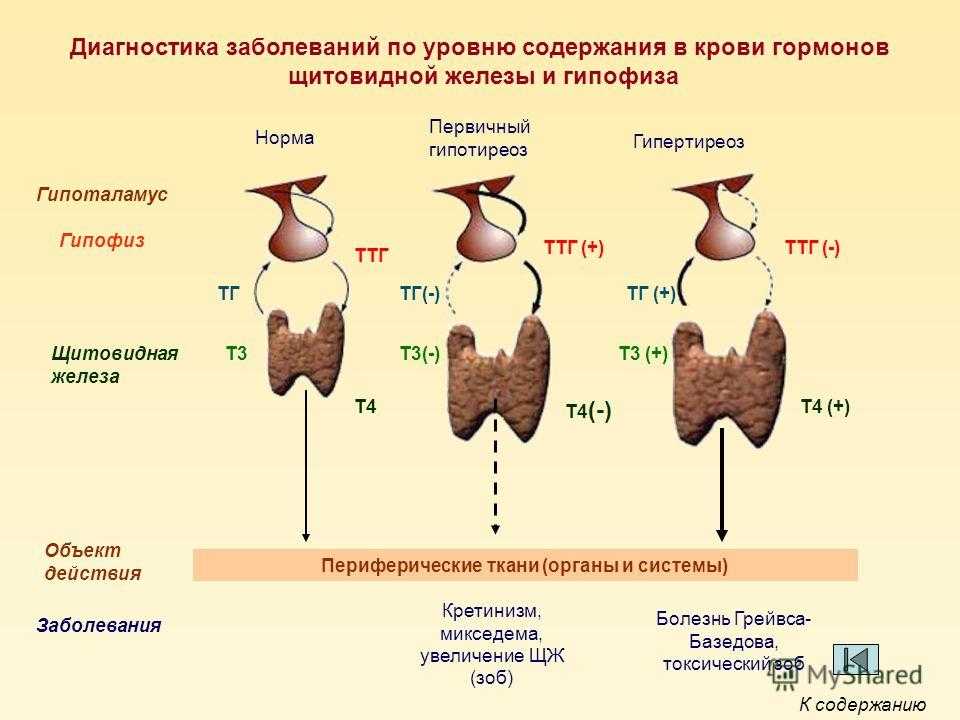
Однако, когда эта система нарушена, ваша щитовидная железа может производить либо слишком много, либо слишком мало гормонов.
Анализ ТТГ часто проводится для определения основной причины аномального уровня гормонов щитовидной железы. Он также используется для скрининга недостаточной или сверхактивной щитовидной железы. Измеряя уровень ТТГ в крови, врач может определить, насколько хорошо работает щитовидная железа.
Ваш врач может назначить анализ ТТГ, если вы испытываете симптомы заболевания щитовидной железы. Заболевания щитовидной железы можно разделить на гипотиреоз и гипертиреоз.
Гипотиреоз
Гипотиреоз — это состояние, при котором щитовидная железа вырабатывает слишком мало гормонов, что приводит к замедлению метаболизма. Симптомы гипотиреоза включают усталость, слабость и трудности с концентрацией внимания.
Ниже приведены некоторые из наиболее распространенных причин гипотиреоза:
- Тиреоидит Хашимото. Это аутоиммунное заболевание, при котором организм атакует собственные клетки щитовидной железы.
 В результате щитовидная железа не может вырабатывать достаточное количество гормонов. Состояние не всегда вызывает симптомы, поэтому оно может прогрессировать в течение нескольких лет, прежде чем нанесет заметный ущерб.
В результате щитовидная железа не может вырабатывать достаточное количество гормонов. Состояние не всегда вызывает симптомы, поэтому оно может прогрессировать в течение нескольких лет, прежде чем нанесет заметный ущерб. - Тиреоидит. Это воспаление щитовидной железы. Это часто вызвано вирусной инфекцией или аутоиммунным заболеванием, таким как тиреоидит Хашимото. Это состояние препятствует выработке гормонов щитовидной железы и в конечном итоге приводит к гипотиреозу.
- Послеродовой тиреоидит. Это временная форма тиреоидита, которая может развиться у некоторых людей после родов.
- Дефицит йода. Щитовидная железа использует йод для производства гормонов. Дефицит йода может привести к гипотиреозу. Это крайне редкое явление в Соединенных Штатах из-за широкого использования йодированной соли. Тем не менее, это более распространено в других регионах мира.
Гипертиреоз
Гипертиреоз — это состояние, при котором щитовидная железа вырабатывает слишком много гормонов, что приводит к ускорению обмена веществ.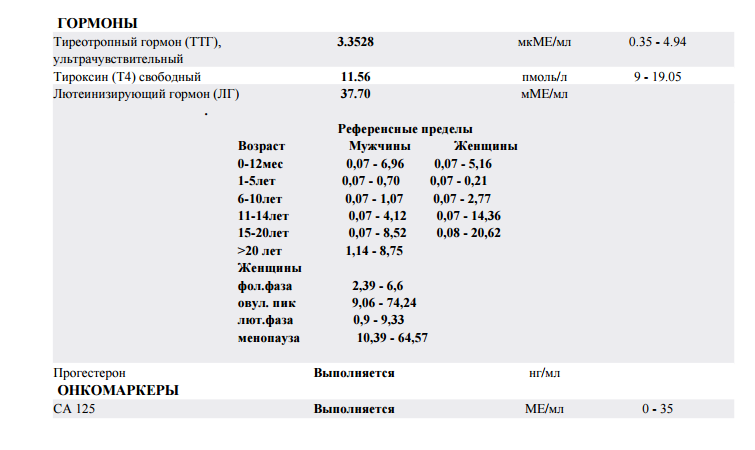 Симптомы гипертиреоза включают повышенный аппетит, беспокойство и проблемы со сном.
Симптомы гипертиреоза включают повышенный аппетит, беспокойство и проблемы со сном.
Ниже приведены некоторые из наиболее распространенных причин гипертиреоза:
- Болезнь Грейвса. Это распространенное заболевание, при котором щитовидная железа увеличивается и вырабатывает избыточное количество гормонов. Состояние имеет многие из тех же симптомов, что и гипертиреоз, и часто способствует развитию гипертиреоза.
- Тиреоидит. В конечном итоге это приводит к гипотиреозу, но в краткосрочной перспективе может также спровоцировать гипертиреоз. Это может произойти, когда воспаление заставляет щитовидную железу вырабатывать слишком много гормонов и выделять их все сразу.
- Избыток йода. Избыток йода в организме может привести к повышенной активности щитовидной железы. Обычно это происходит в результате постоянного приема препаратов, содержащих йод. Эти лекарства включают некоторые сиропы от кашля, а также амиодарон, который используется для лечения сердечных аритмий.

- Узлы щитовидной железы. Это доброкачественные новообразования, которые иногда образуются на щитовидной железе. Когда эти уплотнения начинают увеличиваться в размерах, они могут стать сверхактивными, и щитовидная железа может начать вырабатывать слишком много гормонов.
Анализ ТТГ не требует специальной подготовки. Однако важно сообщить своему врачу, если вы принимаете лекарства, которые могут повлиять на точность измерения ТТГ. Некоторые лекарства, которые могут помешать тесту ТТГ:
- амиодарон
- дофамин
- литий
- преднизолон
- калия йодид
- биотин
Возможно, вам придется избегать приема этих препаратов перед тестом. Тем не менее, не прекращайте прием лекарств, если ваш врач не говорит вам об этом.
Анализ ТТГ включает взятие образца крови. Кровь обычно берут из вены, которая находится внутри внутренней части локтя.
Медицинский работник выполнит следующую процедуру:
- Сначала они обработают участок антисептическим или другим стерилизующим раствором.

- Затем они навяжут вам на руку резинку, чтобы вены набухли от крови.
- Как только они найдут вену, они вставят в нее иглу, чтобы взять кровь. Кровь будет собираться в небольшую пробирку или флакон, прикрепленный к игле.
- После того, как они наберут достаточное количество крови, они удалят иглу и наложат повязку на место прокола, чтобы остановить кровотечение.
Вся процедура займет всего несколько минут. Образец крови будет отправлен в лабораторию для анализа.
Как только ваш врач получит результаты теста, он назначит вам встречу, чтобы обсудить результаты и объяснить, что они могут означать.
Нормальный диапазон уровней ТТГ составляет от 0,4 до 4,0 миллимеждународных единиц на литр. Если вы уже лечитесь от заболевания щитовидной железы, нормальный диапазон составляет от 0,5 до 3,0 милли-международных единиц на литр.
Значение выше нормального диапазона обычно указывает на недостаточную активность щитовидной железы. Это указывает на гипотиреоз.

 Беременность не наступает, потому что недостаточно вырабатывается гормон желтого тела – прогестерон. В этом случае необходимо исследовать пролактин в середине менструального цикла.
Беременность не наступает, потому что недостаточно вырабатывается гормон желтого тела – прогестерон. В этом случае необходимо исследовать пролактин в середине менструального цикла.
 В результате щитовидная железа не может вырабатывать достаточное количество гормонов. Состояние не всегда вызывает симптомы, поэтому оно может прогрессировать в течение нескольких лет, прежде чем нанесет заметный ущерб.
В результате щитовидная железа не может вырабатывать достаточное количество гормонов. Состояние не всегда вызывает симптомы, поэтому оно может прогрессировать в течение нескольких лет, прежде чем нанесет заметный ущерб.
