Гранулезоклеточная опухоль яичника: причины, симптомы, лечение и прогноз. Гранулезоклеточная опухоль яичника
Гранулезоклеточная опухоль - Заболевания
Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная — чаще у детей и в молодом возрасте. Гранулезоклеточная опухоль составляет от 1 до 4% гормонпродуцирующих новообразований яичников, развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула; чаще встречается в подростковом и репродуктивном периодах. Гранулезоклеточные опухоли составляют 1-2% всех новообразований яичника.
Симптомы
Клинические проявления связаны с гормональной активностью феминизирующих опухолей. Гранулезоклеточная опухоль «ювенильного типа» обусловливает преждевременное половое созревание, которое правильнее считать ложным в связи с отсутствием овуляции. У девочек появляются нерегулярные кровянистые выделения из половых путей при незначительном развитии вторичных половых признаков; определяются черты эстрогенного влияния — симптом «зрачка», цианотичность вульвы, складчатость влагалища, увеличение тела матки. Соматическое развитие не ускорено. Костный возраст соответствует календарному. В репродуктивном возрасте возможны дисфункциональные маточные кровотечения.
Гранулезоклеточные опухоли в пожилом возрасте проявляются, как правило, метроррагией, что служит особенно значимым симптомом новообразования. В постменопаузальном периоде повышен уровень эстрогенных гормонов с «омоложением» пациентки. В эндометрии могут выявляться пролиферативные процессы: железисто-кистозная гиперплазия, нередко с атипией различной степени, полипы эндометрия, возможно развитие аденокарциномы эндометрия.
Диагностика гранулезоклеточной опухоли
Диагноз устанавливают на основании выраженной клинической картины, данных общего осмотра и гинекологического исследования, тестов функциональной диагностики, уровня гормонов, УЗИ с ЦДК, лапароскопии.
Феминизирующие опухоли яичника при двуручном влагалищно-абдоминальном исследовании определяются как односторонние образования диаметром от 4 до 20 см (в среднем 10-12 см), плотной или тугоэластической консистенции (в зависимости от доли фиброзной или текаматозной стромы), подвижные, гладкостенные, безболезненные.
Гранулезоклеточная опухоль имеет четкую капсулу, на разрезе выраженную дольчатость и желтый цвет, очаговые кровоизлияния и поля некроза. У текомы капсула обычно отсутствует: на разрезе видно солидное строение, ткань с желтоватым оттенком вплоть до интенсивного желтого цвета. Очаги кровоизлияния, кисты не типичны. В большинстве случаев текомы односторонние и редко малигнизируются. Диаметр колеблется от 5 до 10 см.
На эхограммах феминизирующие опухоли визуализируются в виде одностороннего образования округлой формы с преимущественно эхопозитивным внутренним строением и эхонегативными включениями, нередко множественными. Диаметр опухоли 10-12 см.
Опухоль может иметь кистозные варианты; в таких случаях она напоминает цистаденому яичников. Звукопроводимость опухолей обычная. Сопоставление анамнестических данных, эхографической картины с визуализируемой патологией эндометрия (особенно в постменопаузальном возрасте) помогает установить правильный диагноз.
При ЦДК визуализируются множественные зоны васкуляризации как в самой опухоли, так и по ее периферии. Внутренние структуры образования имеют вид пестрой мозаики с преобладанием венозного кровотока. В режиме спектрального допплеровского исследования кровоток в опухолях яичника имеет невысокую систолическую скорость и низкую резистентность (ИР Лечение
Лечение гранулезоклеточных опухолей только оперативное. Объем и доступ (лапаротомия-лапароскопия) зависят от возраста больной, величины ЦДК образования, состояния другого яичника и сопутствующей генитальной и экстрагенитальной патологии.
Во время операции проводят срочное гистологическое исследование, ревизию брюшной полости, тщательно осматривают коллатеральный яичник. При его увеличении показана биопсия, пытаются определить состояние парааортальных лимфатических узлов.
У девочек при доброкачественной гранулезоклеточной опухоли удаляют только пораженный яичник, у пациенток репродуктивного периода показано удаление придатков матки на пораженной стороне. В пери- и постменопаузальном возрасте выполняют надвлагалищную ампутацию матки с придатками или экстирпацию матки с придатками (в зависимости от изменений в эндометрии). Небольшие опухоли можно удалить путем хирургической лапароскопии.
При злокачественной опухоли (по результатам срочного гистологического заключения) показаны экстирпация матки с придатками с обеих сторон и удаление сальника.
Полезно:
surgeryzone.net
Гранулёзоклеточные опухоли яичника - опухоли стромы полового тяжа
К середине беременности у плода уже полностью сформированы яичники, в них даже образуется женский половой гормон эстрадиол, и почти 7 миллионов фолликулов подготовлены для выполнения репродуктивной программы ещё не родившейся женщины. В фолликуле находится ооцит, который позже созреет в яйцеклетку и даст новую жизнь или погибнет. Вокруг ооцита располагаются гранулёзные клетки, а они окружены базальной мембраной с тека-клетками. Тека-клетки продуцируют андрогены, которые проникают в гранулёзные клетки и превращаются там в эстрадиол. Гормоны помогают созреванию фолликула и овуляции.
Гранулёзные и тека-клетки могут давать рост гранулёзоклеточной опухоли яичника или по-научному «опухоли стромы полового тяжа». На них приходится примерно 5% всех злокачественных опухолей яичников. В отличие от герминогенных опухолей яичника, ГКО появляются у зрелых женщин — большинство больных 50–55 лет. Поскольку яичниковые клетки задействованы в синтезе гормонов, гранулёзоклеточные опухоли (ГКО) могут вырабатывать и андрогены, и эстрогены, и даже прогестерон с ингибином. Все эти гормоны меняются во время менструального цикла, обеспечивая возможное начало беременности. От того какая популяция клеток вступила в опухолевый рост зависит и гормональная продукция опухоли.
Какие бывают опухоли?
Гранулёзоклеточные опухоли делят на два варианта:
- 5% ювенильный тип, проявляющийся до 30 лет,
- и взрослый тип составляет 95% всех ГКО, им болеют строго после 40 лет.
Почти у всех взрослых больных гранулёзоклеточной опухолью находят мутацию FOXL2, при ювенильном типе эта мутация есть только у 10%. Отмечена связь ювенильного типа ГКО с некоторыми наследственными синдромами, сопряжёнными с аномалиями 12 и 22 хромосом. И этот тип гранулёзоклеточной опухоли вполне вероятно связан с нарушением с тем периодом эмбриогенеза, когда у плода формируется яичник, что происходит в первой половине беременности.
Взрослый тип ГКО не аномалия развития, подобно герминогенным опухолям яичника, пусковым механизмом для развития гранулёзоклеточной опухоли становится гормональная дисфункция, но не яичниковая, а — гипофизарной системы головного мозга. Отчасти нарушение нейроэндокринной регуляции с поздним началом месячных, неустойчивым менструальным циклом, яичниковой дисфункцией считают факторами риска гранулёзоклеточной опухоли яичника.
Гранулёзоклеточные опухоли относят к новообразованиям низкой степени злокачественности, но они способны давать метастазы, распространение которых чаще имплантационное — от соприкосновения с опухолью начинается рост нового узла. Тогда как большинство метастазов при раке получается от миграции опухолевых клеток в другие органы током крови и лимфы. Поэтому метастазы ГКО преимущественно возникают рядом — в брюшной полости, во влагалище, в матке, а отдалённые — редкость, но возможны в лёгких, головном мозге или костях.
Клиническая картина
Гранулёзоклеточные опухоли менее агрессивны, чем рак яичника, и медленнее растут. Как правило, гранулёзоклеточная опухоль поражает один яичник, покрыта плотной капсулой, и не врастает интимно в соседний орган. Может проявить себя неинтенсивными болями в брюшной полости, каждая десятая женщина с выраженным болевым синдромом, похожим на «острый живот», попадает в стационар, где диагностируют разрыв капсулы опухоли. В четверти случаев возможен асцит — накопление избыточного количества жидкости в брюшной полости, но опухолевых клеток в жидкости не находят. Каждая десятая ювенильная ГКО возникает во время беременности, но это состояние не ухудшает прогноза заболевания.
Три четверти ГКО выявляется на ранней стадии развития из-за проявления избыточной продукции опухолью половых гормонов. У молодых женщин при избыточной продукции прогестерона или ингибина может отмечаться нарушение менструального цикла вплоть до аменореи — отсутствия месячных. Обильные менструальные кровотечения у женщин репродуктивного возраста и кровотечения после менопаузы связывают с гиперпродукцией эстрогенов.
Когда опухоль яичников продуцирует андрогены — мужские гормоны, то женщина не просто теряет менструации, она становится мужеподобной, появляется оволосение в несвойственных местах, на голове выпадают волосы, грубеет голос, растёт либидо. Это называется гирсутизмом или вирильным синдромом. Продукция гормонов, конечно, неприятно меняет женский облик, но отмечено, что не продуцирующая гормоны гранулёзоклеточная опухоль течёт гораздо агрессивнее, раньше даёт метастазы и лечится хуже.
Метастазы, как и первичная гранулёзоклеточная опухоль, преимущественно не имеют инфильтративного роста, возникают через несколько лет после лечения материнской опухоли. Только у трети женщин рецидивы и метастазы возникают в первую пятилетку после операции, у остальных — много позже. При ювенильном типе злокачественность течения ГКО может быть чуть выше, рецидив способен развиться в течение трёх лет после операции, а метастазы обильно разносятся кровью, вспыхивая бурным ростом.
Лечение гранулёзоклеточной опухоли
Только хирургическое удаление, благо, что опухоли не врастают в соседние органы. При I стадии молодой женщине, настроенной на рождение ребёнка, могут удалить яичник с маточной трубой и сальник. Женщинам в постменопаузальном периоде рекомендуется радикальная операция — пангистерэктомия.
Аналогичную операцию выполняют при II–IV стадии. При рецидиве опухоли стараются удалить что возможно, что останется от опухоли — облучают и, конечно, проводят химиотерапию.
В Европейской Клинике успешно лечат пациенток с гранулёзоклеточной опухолью яичников, наши онкогинекологи знают эту патологию и смогут подобрать оптимальную программу лечения, ориентированную на индивидуальный случай.
Запись на консультацию круглосуточно
www.euroonco.ru
причины, симптомы, лечение и прогноз
Яичники, по данным исследователей, являются излюбленным местом для опухолей. Гранулезоклеточная опухоль яичников (ГКОЯ) – это не одно заболевание, а целая группа, они неэпителиального происхождения, относятся к группе стромальных. Развиваются из гранулезных клеток фолликула яичника, которые окружают ооцит и образуют его строму.
Сущность проблемы

Возникновение образования происходит при гормональных нарушениях в целом или в самих яичниках, в которых развиваются гранулезы. Состоит группа из следующих патологических образований:
- аденома пузырька;
- цилиндрома;
- гранулезный и фолликулоидный рак;
- гранулезоэпителиома;
- мезенхимома яичника.
Среди онкологических заболеваний женской половой сферы ГКО занимают 1-7%. Возраст болеющих – 40-60 лет. Наиболее часто – 50-55 лет. Но может развиваться и в других возрастах.
Справка! Специфичностью данных опухолей является их гормональная активность.
Гранулезоклеточная опухоль яичника чаще всего проявляется повышенным продуцированием эстрогенов и гиперплазией эндометрия. Это и дает негативную симптоматику. С самого своего появления злокачественности ГКО не обнаруживает. Наступление онкогенеза в организме может послужить пусковым крючком к малигнизации.
Опасность малигнизации

Малигнизацию гранулезоклеточной опухоли в придатке выявить непросто. Но всегда имеется переходной этап - между добро- и злокачественностью опухоли. Его протекание и определяет шанс злокачественности.
Интересно: данные статистики свидетельствуют, что малигнизация возникает у каждого пятого случая. Достижение опухоли размера больше 5 см делает прогноз неблагоприятным.
Гистология опухоли
Сама гранулезоклеточная опухоль взрослого типа содержит моноформные округлые клетки, т.е. дифференцированные. Но иногда форма может быть и вытянутой. Они имеют темно окрашенные ядра, окруженные тонким слоем цитоплазмы.
ГКО всегда содержит в себе т.н. розетки – ряд мелких полостей. Они имеют желтоватый цвет за счет содержания липидов, между которыми находятся волокнистые структуры.
Чаще всего поверхность опухолей гладкая, реже – бугристая. Микропрепарат злокачественной гранулезоклеточной опухоли яичника: в поле зрения видно, что клетки уже потеряли своюмоноформность и стали полиморфными. Т.е. атипичные клетки имеют разную величину и форму.
На разрезе опухоли видны области размягчения с полостями серозной или геморрагической жидкости. Гранулезоклеточная опухоль яичника имеет неприятное свойство прорастать (инвазировать) в соседние органы - во второй яичник, матку, кишечник, сальник, печень.
Важно! Гематогенного и лимфогенного распространения опухоли не бывает, а значит, и отдаленных метастазов здесь не будет.
Сложность любых метастазов всегда в том, что с ними практически невозможно бороться хирургическими способами. Поэтому дополнением к лечению становится химиотерапия или облучение.
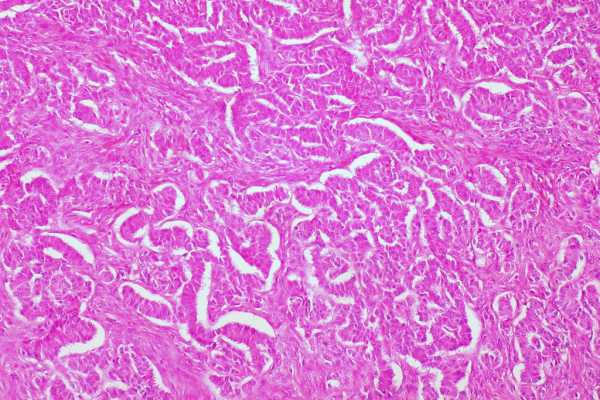
Рецидивы при этом возникают все равно. Отсюда и понятна ценность раннего установления диагноза. Гранулезоклеточный рак содержит не слишком атипичные клетки – еще одна его особенность. Поэтому риск малигнизации не очень высок. Кроме того, рост опухоли медленный.
Причины ГКО
Выше отмечалось, что именно гормональные дисбалансы становятся основной причиной. Причем, сценарий спускается "сверху" – при нарушениях гипофиза. Именно он ответственен за продуцирование эстрогенов и прогестерогна в придатках.
Точная этиология ГКО не установлена и сегодня. Но провоцирующих моментов немало:
- плохая наследственность;
- низкий иммунитет;
- вирусы;
- воспаления придатков;
- запоздалое созревание у девочек;
- нарушения МЦ;
- дисфункции придатков.
Классификация ГКО

Гранулезоклеточная опухоль существует в 2 видах и 2 типах. Каждый из них обладает своими особенностями протекания, появления, последствий и лечения.
По категориям возраста ГКО бывает 2 видов – подростковые или ювенильные и взрослые. Первые занимают всего 5%. Появляются они в пубертате и у молодых женщин до 30, при этом поражение бывает обычно односторонним. 95% - возникают после 40 лет и относятся к взрослому виду. Подростковые опухоли по диаметру колеблются от 9 до 22 см.
Ювенильные образования никогда не перерождаются, после операции исчезает симптоматика и полностью сама опухоль. Редко, но бывают рецидивы, обычно в первые 3 года после операции. Клиника также благоприятная.
Для справки: 10% ювенильных образований развиваются при гестации, но прогноза это не меняет.
Взрослый вид ГКО появляется в 45-60 лет. Гранулезоклеточная опухоль яичника взрослого типа клинически может выражаться в особой моложавости пациенток, это наблюдается при гиперплазии эндометрия. Остальные симптомы гранулезноклеточной опухоли взрослого типа не так приятны и качество жизни очень ухудшают.
Типы ГКО
Их тоже 2 - макрофолликулярный и лютеинизированный. Макрофолликулярный – характерен для молодого возраста. Такая опухоль часто крупная, ее большие полости заполнены жидкостью – серозной или кровянистой.
Лютеинизированный тип - гранулезные клетки различны по размеру и форме и сгруппированы. Цитоплазма хорошо развита и не имеет ядер. Такие клетки содержат капли эозинофильного секрета.
Факт! Многие исследования говорят о том, что ювенильные образования появляются от генных мутаций, которые возникли еще в эмбриогенезе, и именно во время формирования половых придатков плода. А гранулезоклеточная опухоль яичника взрослого типа - это результат гипофизарных нарушений.
Симптоматические проявления
Наиболее часто имеют место нарушения МЦ и маточные кровотечения. Нередки боли в пояснице и внизу живота. Разный возраст имеет свои симптомы. Если патология имеется у девочки, будет отмечаться раннее половое созревание. Нехарактерно и появление кровотечений из матки и в период менопаузы.
Важно! Гормональная активность ГКО дает возможность раннего его обнаружения. Это отмечается в 65-75% случаев диагностики. Гранулезоклеточная опухоль яичника взрослого вида может продуцировать любые половые гормоны – эстрогены и андрогены. Симптомы от этого будут меняться.
Наиболее явные проявления
Самые частые проявления:
- Патологические колебания МЦ – в виде аменореи в фертильном возрасте, меноррагии, маточные кровотечения в менопаузе, выделения кровянистых выделений со слизью между циклами.
- Кроме того, боли в пояснице и внизу живота.
- У девочек – раннее половое развитие в сочетании с другими признаками: ростом МЖ и оволосения лобка и подмышек.
- Превалирование андрогенов – даст рост клитора и увеличение матки, формирование фигуры по мужскому типу, гирсутизм, активизация сальных желез и гирсутизм. При гирсутизме у женщины начинают расти усы и борода. Гинекологический осмотр обнаружит плотно-эластическое образование в области яичника. Лечение в таком раннем периоде обнаружения всегда успешно.
Осложнения опухоли
Помимо метастазирования, могут отмечаться разрыв капсулы образования с последующей клиникой острого живота. В четверти случаев ГКО может приводить к накоплению жидкости в брюшной полости – асцит. Отличительно то, что при ГКО в такой жидкости атипичных клеток не бывает.
Диагностические мероприятия

Начинается она с гинекологического осмотра больной в кресле – уже тогда возможно определение уплотнения в области яичника. При анализе крови на гормоны – всегда повышен уровень эстрадиола; в динамике процесса отмечается рост онкомаркера СА-125. Моча также может содержать эстрогены.
Проводится цитология мазка на патологические клетки и гистологическое исследование биоптата, пневмогинекография, осмотр полости матки гистероскопом, эхография трансвагинальная, трансабдоминальное УЗИ или ультрасонография яичников (оба последних метода используют ультразвук, но режим использования аппаратов разный).
КТ – обнаруживает многокамерное кистозное образование,что указывает на злокачественность процесса.
Ценным методом остается УЗИ – в яичниках обнаруживает раннюю стадию опухоли.
Пневмогинекография или пневмопельвиография – вид рентгенологического исследования, где вместо контрастирующего вещества используют воздух: закись азота, кислород, углекислый газ. Преимущество их заключается в быстром рассасывании в полости – от получаса до 2 часов. Кислород задерживается до суток. Кроме того, он имеет бактерицидные и анальгезирующие свойства. Метод применяется у девочек и женщин, не живших половой жизнью. Он дает сведения о внешних контурах матки и придатков, спаечных здесь процессах, рубцовых изменениях вагины, наличии образований в яичниках, гермафродитизме.
Для диагностики рецидивов при ГКОЯ применяют определение такого маркера, как ингибины. При менопаузе его практически не бывает. Но при появлении опухоли он продолжает продуцироваться.
Методы лечения

Лечение гранулезоклеточной опухоли всегда только комплексное. Здесь имеются в виду хирургический способ (основной), облучение опухоли, гормонотерапия и химиотерапия. Операция заключается в полном удалении пораженных участков. Многое определяет возраст больной и стадия ГКО.
У женщин в период менопаузы проводят пангистерэктомию, т.е. удаление матки и придатков, сальника полностью. У женщин репродуктивного возраста, планирующих беременность, хирурги всегда стараются оставить одну трубу и матку. Но сальник чаще всего удаляется с пораженным яичником, потому что именно в него любит прорастать опухоль.
Метастазы могут потребовать повторных операций, но риск рецидивов сохраняется в любом случае – это особенность ГКО. Для снижения возможности их появлений проводят химио- и лучевую терапию. Для химиотерапии применяется блеоцин, проиводные платины, этопозид и др. Подбор и курс приема всегда индивидуальны. Чаще всего после операции ограничиваются 3 курсами лечения.
Кроме того, может иметь место и гормонотерапия. Мегестролом и пр. гормоны также подбираются отдельно для каждой больной, шаблонов здесь нет.
И еще один частый способ лечения – лучевая терапия. Она показана при противопоказаниях к химиотерапии. Радиолучи разрушают опухоль и в 80% случаев она регрессирует.
Все дополнительные методы применяют для борьбы не только с рецидивами, но и метастазами. В целом лечение длится от полугода до 2 лет.
В 12-55% случаев возникает ГКО, отличается тем, что даже при таком полноценном лечении у 12-55% больных она дает рецидивы через несколько лет – от 9 до 30 лет ожидания. Об этом же говорят отзывы о гранулезоклеточной опухоли яичника у женщин фертильного возраста. При 1-й стадии болезни 5-летняя выживаемость составляет 95%, в поздних стадиях она заметно меньше. Иногда до 70%, или еще меньше.
Внимание: стоит напомнить, что не нужно отмахиваться из-за рецидивов от лучевой терапии и гормонов. Это полноценные методы лечения.
Прогнозы при ГКО
Прогнозы гранулезоклеточной опухоли в придатках матки определяются стадией ее, возрастом больной и общим состоянием. Как ни парадоксально, эффективность лечения при взрослых опухолях у больных в возрасте 50—60 лет оказывается более успешной, чем при подростковой. В течение 5 лет рецидивы в таких случаях возникают только у трети пациенток.
Ювенильные – могут возвращаться в течение 3 лет после лечения. Следует заметить, что ни один хирург не даст вам гарантию, что рецидива не будет. Это еще раз говорит о важности ранней диагностики.
Что спрашивают женщины у врачей? Самый их частый вопрос – относится ли гранулезоклеточная опухоль к раку? Ответ двоякий – и да, и нет. Определяется он стадией болезни.
Как говорится, "чистым раком" она изначально не является. Но если женщина не внимает никаким симптомам и запускает процесс, она метастазирует и малигнизируется однозначно.
Коварство гранулезной опухоли в отличие от других новообразований в том, что даже через 30 лет после успешного удаления она может вернуться у половины больных. Это особенно касается тех женщин, которым при операции были оставлены частично репродуктивные органы.
загрузка...
worldfb.ru
причины, симптомы, лечение и прогноз
Яичники, по данным исследователей, являются излюбленным местом для опухолей. Гранулезоклеточная опухоль яичников (ГКОЯ) – это не одно заболевание, а целая группа, они неэпителиального происхождения, относятся к группе стромальных. Развиваются из гранулезных клеток фолликула яичника, которые окружают ооцит и образуют его строму.
Сущность проблемы

Возникновение образования происходит при гормональных нарушениях в целом или в самих яичниках, в которых развиваются гранулезы. Состоит группа из следующих патологических образований:
- аденома пузырька;
- цилиндрома;
- гранулезный и фолликулоидный рак;
- гранулезоэпителиома;
- мезенхимома яичника.
Среди онкологических заболеваний женской половой сферы ГКО занимают 1-7%. Возраст болеющих – 40-60 лет. Наиболее часто – 50-55 лет. Но может развиваться и в других возрастах.
Справка! Специфичностью данных опухолей является их гормональная активность.
Гранулезоклеточная опухоль яичника чаще всего проявляется повышенным продуцированием эстрогенов и гиперплазией эндометрия. Это и дает негативную симптоматику. С самого своего появления злокачественности ГКО не обнаруживает. Наступление онкогенеза в организме может послужить пусковым крючком к малигнизации.
Опасность малигнизации

Малигнизацию гранулезоклеточной опухоли в придатке выявить непросто. Но всегда имеется переходной этап - между добро- и злокачественностью опухоли. Его протекание и определяет шанс злокачественности.
Интересно: данные статистики свидетельствуют, что малигнизация возникает у каждого пятого случая. Достижение опухоли размера больше 5 см делает прогноз неблагоприятным.
Гистология опухоли
Сама гранулезоклеточная опухоль взрослого типа содержит моноформные округлые клетки, т.е. дифференцированные. Но иногда форма может быть и вытянутой. Они имеют темно окрашенные ядра, окруженные тонким слоем цитоплазмы.
ГКО всегда содержит в себе т.н. розетки – ряд мелких полостей. Они имеют желтоватый цвет за счет содержания липидов, между которыми находятся волокнистые структуры.
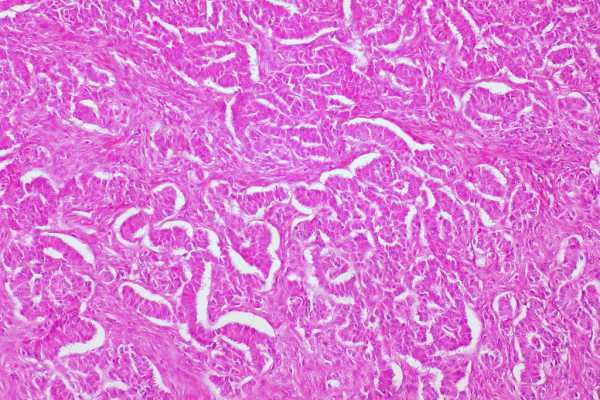
Чаще всего поверхность опухолей гладкая, реже – бугристая. Микропрепарат злокачественной гранулезоклеточной опухоли яичника: в поле зрения видно, что клетки уже потеряли своюмоноформность и стали полиморфными. Т.е. атипичные клетки имеют разную величину и форму.
На разрезе опухоли видны области размягчения с полостями серозной или геморрагической жидкости. Гранулезоклеточная опухоль яичника имеет неприятное свойство прорастать (инвазировать) в соседние органы - во второй яичник, матку, кишечник, сальник, печень.
Важно! Гематогенного и лимфогенного распространения опухоли не бывает, а значит, и отдаленных метастазов здесь не будет.
Сложность любых метастазов всегда в том, что с ними практически невозможно бороться хирургическими способами. Поэтому дополнением к лечению становится химиотерапия или облучение.
Рецидивы при этом возникают все равно. Отсюда и понятна ценность раннего установления диагноза. Гранулезоклеточный рак содержит не слишком атипичные клетки – еще одна его особенность. Поэтому риск малигнизации не очень высок. Кроме того, рост опухоли медленный.
Причины ГКО
Выше отмечалось, что именно гормональные дисбалансы становятся основной причиной. Причем, сценарий спускается "сверху" – при нарушениях гипофиза. Именно он ответственен за продуцирование эстрогенов и прогестерогна в придатках.
Точная этиология ГКО не установлена и сегодня. Но провоцирующих моментов немало:
- плохая наследственность;
- низкий иммунитет;
- вирусы;
- воспаления придатков;
- запоздалое созревание у девочек;
- нарушения МЦ;
- дисфункции придатков.
Классификация ГКО

Гранулезоклеточная опухоль существует в 2 видах и 2 типах. Каждый из них обладает своими особенностями протекания, появления, последствий и лечения.
По категориям возраста ГКО бывает 2 видов – подростковые или ювенильные и взрослые. Первые занимают всего 5%. Появляются они в пубертате и у молодых женщин до 30, при этом поражение бывает обычно односторонним. 95% - возникают после 40 лет и относятся к взрослому виду. Подростковые опухоли по диаметру колеблются от 9 до 22 см.
Ювенильные образования никогда не перерождаются, после операции исчезает симптоматика и полностью сама опухоль. Редко, но бывают рецидивы, обычно в первые 3 года после операции. Клиника также благоприятная.
Для справки: 10% ювенильных образований развиваются при гестации, но прогноза это не меняет.
Взрослый вид ГКО появляется в 45-60 лет. Гранулезоклеточная опухоль яичника взрослого типа клинически может выражаться в особой моложавости пациенток, это наблюдается при гиперплазии эндометрия. Остальные симптомы гранулезноклеточной опухоли взрослого типа не так приятны и качество жизни очень ухудшают.
Типы ГКО
Их тоже 2 - макрофолликулярный и лютеинизированный. Макрофолликулярный – характерен для молодого возраста. Такая опухоль часто крупная, ее большие полости заполнены жидкостью – серозной или кровянистой.
Лютеинизированный тип - гранулезные клетки различны по размеру и форме и сгруппированы. Цитоплазма хорошо развита и не имеет ядер. Такие клетки содержат капли эозинофильного секрета.
Факт! Многие исследования говорят о том, что ювенильные образования появляются от генных мутаций, которые возникли еще в эмбриогенезе, и именно во время формирования половых придатков плода. А гранулезоклеточная опухоль яичника взрослого типа - это результат гипофизарных нарушений.
Симптоматические проявления
Наиболее часто имеют место нарушения МЦ и маточные кровотечения. Нередки боли в пояснице и внизу живота. Разный возраст имеет свои симптомы. Если патология имеется у девочки, будет отмечаться раннее половое созревание. Нехарактерно и появление кровотечений из матки и в период менопаузы.
Важно! Гормональная активность ГКО дает возможность раннего его обнаружения. Это отмечается в 65-75% случаев диагностики. Гранулезоклеточная опухоль яичника взрослого вида может продуцировать любые половые гормоны – эстрогены и андрогены. Симптомы от этого будут меняться.
Наиболее явные проявления
Самые частые проявления:
- Патологические колебания МЦ – в виде аменореи в фертильном возрасте, меноррагии, маточные кровотечения в менопаузе, выделения кровянистых выделений со слизью между циклами.
- Кроме того, боли в пояснице и внизу живота.
- У девочек – раннее половое развитие в сочетании с другими признаками: ростом МЖ и оволосения лобка и подмышек.
- Превалирование андрогенов – даст рост клитора и увеличение матки, формирование фигуры по мужскому типу, гирсутизм, активизация сальных желез и гирсутизм. При гирсутизме у женщины начинают расти усы и борода. Гинекологический осмотр обнаружит плотно-эластическое образование в области яичника. Лечение в таком раннем периоде обнаружения всегда успешно.
Осложнения опухоли
Помимо метастазирования, могут отмечаться разрыв капсулы образования с последующей клиникой острого живота. В четверти случаев ГКО может приводить к накоплению жидкости в брюшной полости – асцит. Отличительно то, что при ГКО в такой жидкости атипичных клеток не бывает.
Диагностические мероприятия

Начинается она с гинекологического осмотра больной в кресле – уже тогда возможно определение уплотнения в области яичника. При анализе крови на гормоны – всегда повышен уровень эстрадиола; в динамике процесса отмечается рост онкомаркера СА-125. Моча также может содержать эстрогены.
Проводится цитология мазка на патологические клетки и гистологическое исследование биоптата, пневмогинекография, осмотр полости матки гистероскопом, эхография трансвагинальная, трансабдоминальное УЗИ или ультрасонография яичников (оба последних метода используют ультразвук, но режим использования аппаратов разный).
КТ – обнаруживает многокамерное кистозное образование,что указывает на злокачественность процесса.
Ценным методом остается УЗИ – в яичниках обнаруживает раннюю стадию опухоли.
Пневмогинекография или пневмопельвиография – вид рентгенологического исследования, где вместо контрастирующего вещества используют воздух: закись азота, кислород, углекислый газ. Преимущество их заключается в быстром рассасывании в полости – от получаса до 2 часов. Кислород задерживается до суток. Кроме того, он имеет бактерицидные и анальгезирующие свойства. Метод применяется у девочек и женщин, не живших половой жизнью. Он дает сведения о внешних контурах матки и придатков, спаечных здесь процессах, рубцовых изменениях вагины, наличии образований в яичниках, гермафродитизме.
Для диагностики рецидивов при ГКОЯ применяют определение такого маркера, как ингибины. При менопаузе его практически не бывает. Но при появлении опухоли он продолжает продуцироваться.
Методы лечения

Лечение гранулезоклеточной опухоли всегда только комплексное. Здесь имеются в виду хирургический способ (основной), облучение опухоли, гормонотерапия и химиотерапия. Операция заключается в полном удалении пораженных участков. Многое определяет возраст больной и стадия ГКО.
У женщин в период менопаузы проводят пангистерэктомию, т.е. удаление матки и придатков, сальника полностью. У женщин репродуктивного возраста, планирующих беременность, хирурги всегда стараются оставить одну трубу и матку. Но сальник чаще всего удаляется с пораженным яичником, потому что именно в него любит прорастать опухоль.
Метастазы могут потребовать повторных операций, но риск рецидивов сохраняется в любом случае – это особенность ГКО. Для снижения возможности их появлений проводят химио- и лучевую терапию. Для химиотерапии применяется блеоцин, проиводные платины, этопозид и др. Подбор и курс приема всегда индивидуальны. Чаще всего после операции ограничиваются 3 курсами лечения.
Кроме того, может иметь место и гормонотерапия. Мегестролом и пр. гормоны также подбираются отдельно для каждой больной, шаблонов здесь нет.
И еще один частый способ лечения – лучевая терапия. Она показана при противопоказаниях к химиотерапии. Радиолучи разрушают опухоль и в 80% случаев она регрессирует.
Все дополнительные методы применяют для борьбы не только с рецидивами, но и метастазами. В целом лечение длится от полугода до 2 лет.
В 12-55% случаев возникает ГКО, отличается тем, что даже при таком полноценном лечении у 12-55% больных она дает рецидивы через несколько лет – от 9 до 30 лет ожидания. Об этом же говорят отзывы о гранулезоклеточной опухоли яичника у женщин фертильного возраста. При 1-й стадии болезни 5-летняя выживаемость составляет 95%, в поздних стадиях она заметно меньше. Иногда до 70%, или еще меньше.
Внимание: стоит напомнить, что не нужно отмахиваться из-за рецидивов от лучевой терапии и гормонов. Это полноценные методы лечения.
Прогнозы при ГКО
Прогнозы гранулезоклеточной опухоли в придатках матки определяются стадией ее, возрастом больной и общим состоянием. Как ни парадоксально, эффективность лечения при взрослых опухолях у больных в возрасте 50—60 лет оказывается более успешной, чем при подростковой. В течение 5 лет рецидивы в таких случаях возникают только у трети пациенток.
Ювенильные – могут возвращаться в течение 3 лет после лечения. Следует заметить, что ни один хирург не даст вам гарантию, что рецидива не будет. Это еще раз говорит о важности ранней диагностики.
Что спрашивают женщины у врачей? Самый их частый вопрос – относится ли гранулезоклеточная опухоль к раку? Ответ двоякий – и да, и нет. Определяется он стадией болезни.
Как говорится, "чистым раком" она изначально не является. Но если женщина не внимает никаким симптомам и запускает процесс, она метастазирует и малигнизируется однозначно.
Коварство гранулезной опухоли в отличие от других новообразований в том, что даже через 30 лет после успешного удаления она может вернуться у половины больных. Это особенно касается тех женщин, которым при операции были оставлены частично репродуктивные органы.
загрузка...
buk-journal.ru
причины, симптомы, лечение и прогноз
Яичники, по данным исследователей, являются излюбленным местом для опухолей. Гранулезоклеточная опухоль яичников (ГКОЯ) – это не одно заболевание, а целая группа, они неэпителиального происхождения, относятся к группе стромальных. Развиваются из гранулезных клеток фолликула яичника, которые окружают ооцит и образуют его строму.
Сущность проблемы

Возникновение образования происходит при гормональных нарушениях в целом или в самих яичниках, в которых развиваются гранулезы. Состоит группа из следующих патологических образований:
- аденома пузырька;
- цилиндрома;
- гранулезный и фолликулоидный рак;
- гранулезоэпителиома;
- мезенхимома яичника.
Среди онкологических заболеваний женской половой сферы ГКО занимают 1-7%. Возраст болеющих – 40-60 лет. Наиболее часто – 50-55 лет. Но может развиваться и в других возрастах.
Справка! Специфичностью данных опухолей является их гормональная активность.
Гранулезоклеточная опухоль яичника чаще всего проявляется повышенным продуцированием эстрогенов и гиперплазией эндометрия. Это и дает негативную симптоматику. С самого своего появления злокачественности ГКО не обнаруживает. Наступление онкогенеза в организме может послужить пусковым крючком к малигнизации.
Опасность малигнизации
Малигнизацию гранулезоклеточной опухоли в придатке выявить непросто. Но всегда имеется переходной этап - между добро- и злокачественностью опухоли. Его протекание и определяет шанс злокачественности.
Интересно: данные статистики свидетельствуют, что малигнизация возникает у каждого пятого случая. Достижение опухоли размера больше 5 см делает прогноз неблагоприятным.
Гистология опухоли
Сама гранулезоклеточная опухоль взрослого типа содержит моноформные округлые клетки, т.е. дифференцированные. Но иногда форма может быть и вытянутой. Они имеют темно окрашенные ядра, окруженные тонким слоем цитоплазмы.
ГКО всегда содержит в себе т.н. розетки – ряд мелких полостей. Они имеют желтоватый цвет за счет содержания липидов, между которыми находятся волокнистые структуры.
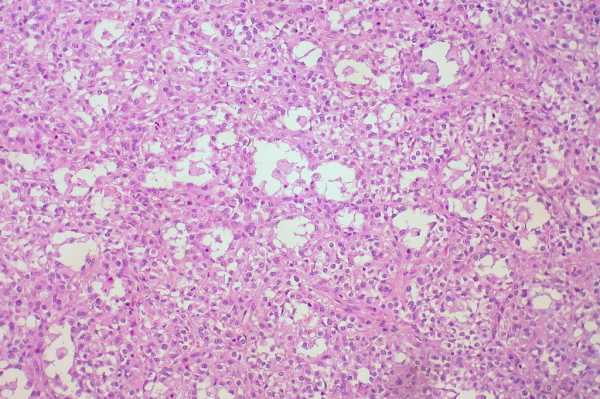
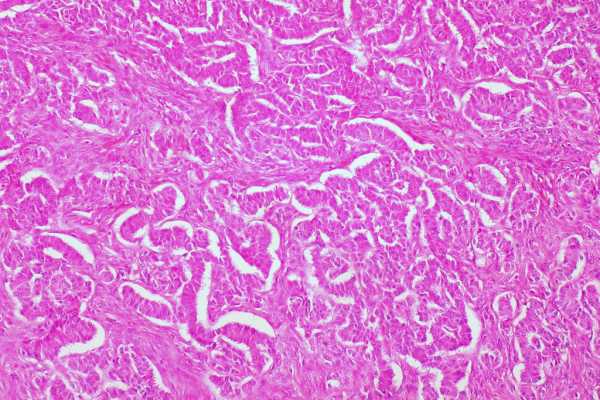
Чаще всего поверхность опухолей гладкая, реже – бугристая. Микропрепарат злокачественной гранулезоклеточной опухоли яичника: в поле зрения видно, что клетки уже потеряли своюмоноформность и стали полиморфными. Т.е. атипичные клетки имеют разную величину и форму.
На разрезе опухоли видны области размягчения с полостями серозной или геморрагической жидкости. Гранулезоклеточная опухоль яичника имеет неприятное свойство прорастать (инвазировать) в соседние органы - во второй яичник, матку, кишечник, сальник, печень.
Важно! Гематогенного и лимфогенного распространения опухоли не бывает, а значит, и отдаленных метастазов здесь не будет.
Сложность любых метастазов всегда в том, что с ними практически невозможно бороться хирургическими способами. Поэтому дополнением к лечению становится химиотерапия или облучение.
Рецидивы при этом возникают все равно. Отсюда и понятна ценность раннего установления диагноза. Гранулезоклеточный рак содержит не слишком атипичные клетки – еще одна его особенность. Поэтому риск малигнизации не очень высок. Кроме того, рост опухоли медленный.
Причины ГКО
Выше отмечалось, что именно гормональные дисбалансы становятся основной причиной. Причем, сценарий спускается "сверху" – при нарушениях гипофиза. Именно он ответственен за продуцирование эстрогенов и прогестерогна в придатках.
Точная этиология ГКО не установлена и сегодня. Но провоцирующих моментов немало:
- плохая наследственность;
- низкий иммунитет;
- вирусы;
- воспаления придатков;
- запоздалое созревание у девочек;
- нарушения МЦ;
- дисфункции придатков.
Классификация ГКО

Гранулезоклеточная опухоль существует в 2 видах и 2 типах. Каждый из них обладает своими особенностями протекания, появления, последствий и лечения.
По категориям возраста ГКО бывает 2 видов – подростковые или ювенильные и взрослые. Первые занимают всего 5%. Появляются они в пубертате и у молодых женщин до 30, при этом поражение бывает обычно односторонним. 95% - возникают после 40 лет и относятся к взрослому виду. Подростковые опухоли по диаметру колеблются от 9 до 22 см.
Ювенильные образования никогда не перерождаются, после операции исчезает симптоматика и полностью сама опухоль. Редко, но бывают рецидивы, обычно в первые 3 года после операции. Клиника также благоприятная.
Для справки: 10% ювенильных образований развиваются при гестации, но прогноза это не меняет.
Взрослый вид ГКО появляется в 45-60 лет. Гранулезоклеточная опухоль яичника взрослого типа клинически может выражаться в особой моложавости пациенток, это наблюдается при гиперплазии эндометрия. Остальные симптомы гранулезноклеточной опухоли взрослого типа не так приятны и качество жизни очень ухудшают.
Типы ГКО
Их тоже 2 - макрофолликулярный и лютеинизированный. Макрофолликулярный – характерен для молодого возраста. Такая опухоль часто крупная, ее большие полости заполнены жидкостью – серозной или кровянистой.
Лютеинизированный тип - гранулезные клетки различны по размеру и форме и сгруппированы. Цитоплазма хорошо развита и не имеет ядер. Такие клетки содержат капли эозинофильного секрета.
Факт! Многие исследования говорят о том, что ювенильные образования появляются от генных мутаций, которые возникли еще в эмбриогенезе, и именно во время формирования половых придатков плода. А гранулезоклеточная опухоль яичника взрослого типа - это результат гипофизарных нарушений.
Симптоматические проявления
Наиболее часто имеют место нарушения МЦ и маточные кровотечения. Нередки боли в пояснице и внизу живота. Разный возраст имеет свои симптомы. Если патология имеется у девочки, будет отмечаться раннее половое созревание. Нехарактерно и появление кровотечений из матки и в период менопаузы.
Важно! Гормональная активность ГКО дает возможность раннего его обнаружения. Это отмечается в 65-75% случаев диагностики. Гранулезоклеточная опухоль яичника взрослого вида может продуцировать любые половые гормоны – эстрогены и андрогены. Симптомы от этого будут меняться.
Наиболее явные проявления
Самые частые проявления:
- Патологические колебания МЦ – в виде аменореи в фертильном возрасте, меноррагии, маточные кровотечения в менопаузе, выделения кровянистых выделений со слизью между циклами.
- Кроме того, боли в пояснице и внизу живота.
- У девочек – раннее половое развитие в сочетании с другими признаками: ростом МЖ и оволосения лобка и подмышек.
- Превалирование андрогенов – даст рост клитора и увеличение матки, формирование фигуры по мужскому типу, гирсутизм, активизация сальных желез и гирсутизм. При гирсутизме у женщины начинают расти усы и борода. Гинекологический осмотр обнаружит плотно-эластическое образование в области яичника. Лечение в таком раннем периоде обнаружения всегда успешно.
Осложнения опухоли
Помимо метастазирования, могут отмечаться разрыв капсулы образования с последующей клиникой острого живота. В четверти случаев ГКО может приводить к накоплению жидкости в брюшной полости – асцит. Отличительно то, что при ГКО в такой жидкости атипичных клеток не бывает.
Диагностические мероприятия

Начинается она с гинекологического осмотра больной в кресле – уже тогда возможно определение уплотнения в области яичника. При анализе крови на гормоны – всегда повышен уровень эстрадиола; в динамике процесса отмечается рост онкомаркера СА-125. Моча также может содержать эстрогены.
Проводится цитология мазка на патологические клетки и гистологическое исследование биоптата, пневмогинекография, осмотр полости матки гистероскопом, эхография трансвагинальная, трансабдоминальное УЗИ или ультрасонография яичников (оба последних метода используют ультразвук, но режим использования аппаратов разный).
КТ – обнаруживает многокамерное кистозное образование,что указывает на злокачественность процесса.
Ценным методом остается УЗИ – в яичниках обнаруживает раннюю стадию опухоли.
Пневмогинекография или пневмопельвиография – вид рентгенологического исследования, где вместо контрастирующего вещества используют воздух: закись азота, кислород, углекислый газ. Преимущество их заключается в быстром рассасывании в полости – от получаса до 2 часов. Кислород задерживается до суток. Кроме того, он имеет бактерицидные и анальгезирующие свойства. Метод применяется у девочек и женщин, не живших половой жизнью. Он дает сведения о внешних контурах матки и придатков, спаечных здесь процессах, рубцовых изменениях вагины, наличии образований в яичниках, гермафродитизме.
Для диагностики рецидивов при ГКОЯ применяют определение такого маркера, как ингибины. При менопаузе его практически не бывает. Но при появлении опухоли он продолжает продуцироваться.
Методы лечения

Лечение гранулезоклеточной опухоли всегда только комплексное. Здесь имеются в виду хирургический способ (основной), облучение опухоли, гормонотерапия и химиотерапия. Операция заключается в полном удалении пораженных участков. Многое определяет возраст больной и стадия ГКО.
У женщин в период менопаузы проводят пангистерэктомию, т.е. удаление матки и придатков, сальника полностью. У женщин репродуктивного возраста, планирующих беременность, хирурги всегда стараются оставить одну трубу и матку. Но сальник чаще всего удаляется с пораженным яичником, потому что именно в него любит прорастать опухоль.
Метастазы могут потребовать повторных операций, но риск рецидивов сохраняется в любом случае – это особенность ГКО. Для снижения возможности их появлений проводят химио- и лучевую терапию. Для химиотерапии применяется блеоцин, проиводные платины, этопозид и др. Подбор и курс приема всегда индивидуальны. Чаще всего после операции ограничиваются 3 курсами лечения.
Кроме того, может иметь место и гормонотерапия. Мегестролом и пр. гормоны также подбираются отдельно для каждой больной, шаблонов здесь нет.
И еще один частый способ лечения – лучевая терапия. Она показана при противопоказаниях к химиотерапии. Радиолучи разрушают опухоль и в 80% случаев она регрессирует.
Все дополнительные методы применяют для борьбы не только с рецидивами, но и метастазами. В целом лечение длится от полугода до 2 лет.
В 12-55% случаев возникает ГКО, отличается тем, что даже при таком полноценном лечении у 12-55% больных она дает рецидивы через несколько лет – от 9 до 30 лет ожидания. Об этом же говорят отзывы о гранулезоклеточной опухоли яичника у женщин фертильного возраста. При 1-й стадии болезни 5-летняя выживаемость составляет 95%, в поздних стадиях она заметно меньше. Иногда до 70%, или еще меньше.
Внимание: стоит напомнить, что не нужно отмахиваться из-за рецидивов от лучевой терапии и гормонов. Это полноценные методы лечения.
Прогнозы при ГКО
Прогнозы гранулезоклеточной опухоли в придатках матки определяются стадией ее, возрастом больной и общим состоянием. Как ни парадоксально, эффективность лечения при взрослых опухолях у больных в возрасте 50—60 лет оказывается более успешной, чем при подростковой. В течение 5 лет рецидивы в таких случаях возникают только у трети пациенток.
Ювенильные – могут возвращаться в течение 3 лет после лечения. Следует заметить, что ни один хирург не даст вам гарантию, что рецидива не будет. Это еще раз говорит о важности ранней диагностики.
Что спрашивают женщины у врачей? Самый их частый вопрос – относится ли гранулезоклеточная опухоль к раку? Ответ двоякий – и да, и нет. Определяется он стадией болезни.
Как говорится, "чистым раком" она изначально не является. Но если женщина не внимает никаким симптомам и запускает процесс, она метастазирует и малигнизируется однозначно.
Коварство гранулезной опухоли в отличие от других новообразований в том, что даже через 30 лет после успешного удаления она может вернуться у половины больных. Это особенно касается тех женщин, которым при операции были оставлены частично репродуктивные органы.
загрузка...
em-goldex.ru
Гранулезоклеточная опухоль яичника - Лечение рака от А до Я
Гранулезоклеточная опухоль яичника – это опухоль половых тяжей яичников. Она возникает при гормональных нарушениях и появлении гранулеза фолликулов яичника и может составлять до 8% от всех новообразований на этом органе.
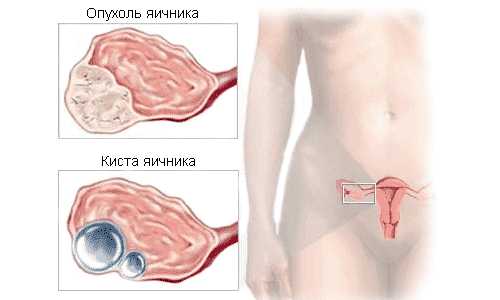
Гранулезоклеточные опухоли яичников представляют собой целый «букет» заболеваний, а именно:
- Гранулезный рак.
- Цилиндрома.
- Аденома пузырька.
- Гранулезаэпителиома.
- Мезенхимома яичника.
- Фолликулоидный рак.
Сами болезни проявляются сравнительно редко, но оказывают негативное воздействие и нарушают гормональный баланс организма, что ведет к появлению новообразований на яичниках. Встречаются два типа подобных опухолей: макрофолликулярные и лютеинизированные. Первый вид бывает у молодых женщин, когда новообразование достигает больших размеров и имеет большие полости, заполненные серозной или геморрагической жидкостью.
Фолликуломы имеют разный характер, но самая распространенная среди них так называемая солидная. При ней могут возникнуть одно и несколько кистовых образований, имеющих несколько полостей. Эпителиальные опухоли яичников имеют в основном полиморфное строение.
При лютеинизированном варианте эпителиальные опухоли яичников содержат расположенные по группам клетки, различные по габаритам и формам. Они имеют развитую, но оптически пустую цитоплазму и четкую границу. Внутри них находится эозинофильный секрет в виде капель.
Злокачественность гранулезоклеточной опухоли яичника установить довольно сложно. Прогноз неблагоприятного развития событий возможен при инвазии и габаритах новообразования более пяти сантиментов.
Другие типы гранулезоклеточной опухоли яичника
К таким разновидностям заболевания относятся ювенальный и взрослый виды. Второй вариант был рассмотрен выше и составляет до 90% случаев появления новообразований.
Ювенальный вид встречается при раннем половом созревании и характерен для лиц возрастом от одного года до 28-32 лет. Очень редко заболевание протекает на фоне андрогенного эффекта, чаще всего опухоль появляется вместе с асцитом. Обычно она имеет односторонний характер при диаметре новообразования от 9 до 22 сантиметров. Ювенальная опухоль имеет более благоприятную клиническую картину и редко переходит в злокачественную фазу. Рецидив может возникнуть в первые три года после хирургической операции. Отмечается и более агрессивное течение заболевания.
Обычно опухоли имеют гладкую поверхность, но иногда она бывает бугристой. Если новообразование разрезать, то проявятся размягченные области и полости с кровоизлиянием.
Сама опухоль состоит из мономорфных округлых клеток. Их ядра окрашены в темные оттенки и обтянуты тонким слоем цитоплазмы. Характерной чертой таких новообразований считается наличие розеток – это мелкие полости. Часть клеток может иметь вытянутую форму. Внутри они заполнены липидами, а между ними видны сетки волокнистых структур. Злокачественная опухоль возникает при перерождении клеток в 17% случаев. Метастазы проникают во второй яичник, брюшную полость, печень. Они прорастают и в некоторые другие органы в том случае, когда заболевание запущено. С метастазами трудно бороться при излечении больного хирургическими методами, и поэтому приходится применять химиотерапию или использовать лучевые способы, но все равно это не избавляет пациента от рецидивов заболевания. Поэтому важно как можно раньше диагностировать наличие опухоли на яичниках и предпринять меры по ее уничтожению.
Клиническая картина болезни
Заболевшие женщины чаще всего жалуются на различные расстройства менструального цикла и выхода крови из матки. Возможны боли в области живота, которые могут передаваться в пах или спину. Если недуг поразил ребенка, то болезнь провоцирует раннее половое развитие, а при появлении болезни у более взрослой женщины возможны различные расстройства менструального характера, а при климаксе и в период менопаузы из матки у таких больных идет кровь. При более пожилом возрасте пациентки недуг придает ей моложавость при отсутствии возрастной атрофии половых органов.
Может развиться вирильный синдром, если опухоль имеет андрогенный тип. Обычно при обследовании обнаруживается новообразование на яичниках в виде плотной консистенции или эластичной структуры. Оно в начале развития не имеет злокачественного характера и при ранней диагностике может быть успешно удалено путем хирургической операции.
Но по неизвестным до сих пор причинам новообразование может трансформироваться в опасную раковую опухоль с метастазами. Это происходит в 15-18% от всех случаев появления недуга. Тогда излечение пациента надо проводить в несколько стадий, с применением всего арсенала средств, имеющихся у современной медицины. В таком случае успех зависит от ранней диагностики болезни и индивидуальных особенностей организма пациента.
https://youtu.be/GAw8z4TY6Lo
Чаще всего в таком случае могут проявиться рецидивы заболевания (даже после успешной операции). Они появляются через несколько лет после первоначального излечения.
Диагностика и лечение болезни разными способами
Для постановки точного диагноза используют следующие методы:
- Лабораторные исследования.
- Рентгеновское обследование способом пневмогинекографии.
- Цитологическое исследование новообразования.
Опухоли надо дифференцировать от текоматоза яичников и синдрома Штейна-Левенталя. При лабораторных исследованиях особое внимание уделяют наличию в моче пациентки эстрогенов или повышенному количеству андрогенов. При раннем обнаружении болезни прогнозы на оперативное вмешательство положительны. Если опухоль перешла в злокачественную фазу, то возможность излечения резко понижается.
Основной метод борьбы с заболеванием – хирургическое вмешательство. Пораженные участки яичников удаляют. Сам объем операции сильно зависит от возраста больного и стадии развития самого недуга. При пожилом возрасте женщины возможно полное удаление яичников, матки и сальника при обязательном стадировании. Если выявлены метастазы, то возможно проведение дополнительных операций. Но их эффективность оказывается невысокой из-за возможности рецидивов.
Еще один метод лечения – это химиотерапия. Она необязательна при ранних стадиях болезни, но часто применяется при злокачественном новообразовании. В качестве препаратов для этой процедуры применяют этопозид, разные производные платины, блеоцин, таксаны. После радикальной операции больному проводят три курса с применением цисплатина, этопозида и блеомицина. Если остаются очаги заболевания, то проводят еще четыре таких же курса.
При лечении таких опухолей возможно использование гормонотерапии, которое проводят с применением мегестрола и других гормональных препаратов. Еще один, наиболее часто применяемый способ лечения – лучевая терапия. Ее используют при рецидивах болезни или для борьбы с метастазами. Она часто заменяет химиотерапию, если последняя не рекомендована больному из-за противопоказаний. Использование излучения позволяет разрушить основное тело опухоли, и при этом возможен регресс самого заболевания на 80-90%. Продолжительность лечебного процесса составляет от 6 месяцев до двух лет.
Борьба с недугом может быть проведена с использованием всех вышеперечисленных методов в различном сочетании, так как в 12-55% случаев возникает рецидив болезни через 9-30 лет после первоначального диагностирования и применения хирургической операции.
На первой стадии заболевания выживаемость пациентов достигает 95%, а при другом раскладе она падает до 70%.
https://youtu.be/b1qZ5-s9mAg
Это показывает всю сложность борьбы с этим коварным заболеванием, поэтому медики все время ищут новые пути для излечения этого недуга.
onkologiya.my1.ru
причины, симптомы, лечение и прогноз
Яичники, по данным исследователей, являются излюбленным местом для опухолей. Гранулезоклеточная опухоль яичников (ГКОЯ) – это не одно заболевание, а целая группа, они неэпителиального происхождения, относятся к группе стромальных. Развиваются из гранулезных клеток фолликула яичника, которые окружают ооцит и образуют его строму.
Сущность проблемы

Возникновение образования происходит при гормональных нарушениях в целом или в самих яичниках, в которых развиваются гранулезы. Состоит группа из следующих патологических образований:
- аденома пузырька;
- цилиндрома;
- гранулезный и фолликулоидный рак;
- гранулезоэпителиома;
- мезенхимома яичника.
Среди онкологических заболеваний женской половой сферы ГКО занимают 1-7%. Возраст болеющих – 40-60 лет. Наиболее часто – 50-55 лет. Но может развиваться и в других возрастах.
Справка! Специфичностью данных опухолей является их гормональная активность.
Гранулезоклеточная опухоль яичника чаще всего проявляется повышенным продуцированием эстрогенов и гиперплазией эндометрия. Это и дает негативную симптоматику. С самого своего появления злокачественности ГКО не обнаруживает. Наступление онкогенеза в организме может послужить пусковым крючком к малигнизации.
Опасность малигнизации
Малигнизацию гранулезоклеточной опухоли в придатке выявить непросто. Но всегда имеется переходной этап - между добро- и злокачественностью опухоли. Его протекание и определяет шанс злокачественности.
Интересно: данные статистики свидетельствуют, что малигнизация возникает у каждого пятого случая. Достижение опухоли размера больше 5 см делает прогноз неблагоприятным.
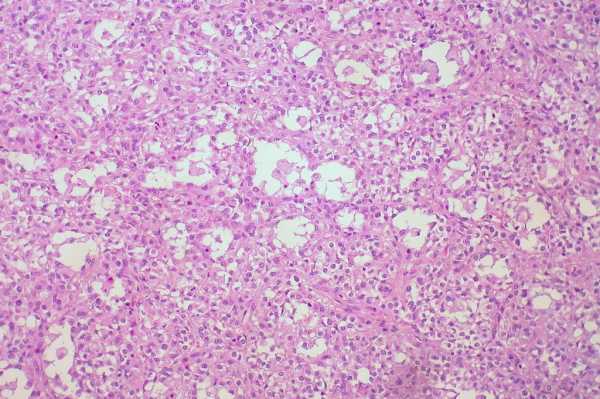
Гистология опухоли
Сама гранулезоклеточная опухоль взрослого типа содержит моноформные округлые клетки, т.е. дифференцированные. Но иногда форма может быть и вытянутой. Они имеют темно окрашенные ядра, окруженные тонким слоем цитоплазмы.
ГКО всегда содержит в себе т.н. розетки – ряд мелких полостей. Они имеют желтоватый цвет за счет содержания липидов, между которыми находятся волокнистые структуры.
Чаще всего поверхность опухолей гладкая, реже – бугристая. Микропрепарат злокачественной гранулезоклеточной опухоли яичника: в поле зрения видно, что клетки уже потеряли своюмоноформность и стали полиморфными. Т.е. атипичные клетки имеют разную величину и форму.
На разрезе опухоли видны области размягчения с полостями серозной или геморрагической жидкости. Гранулезоклеточная опухоль яичника имеет неприятное свойство прорастать (инвазировать) в соседние органы - во второй яичник, матку, кишечник, сальник, печень.
Важно! Гематогенного и лимфогенного распространения опухоли не бывает, а значит, и отдаленных метастазов здесь не будет.
Сложность любых метастазов всегда в том, что с ними практически невозможно бороться хирургическими способами. Поэтому дополнением к лечению становится химиотерапия или облучение.
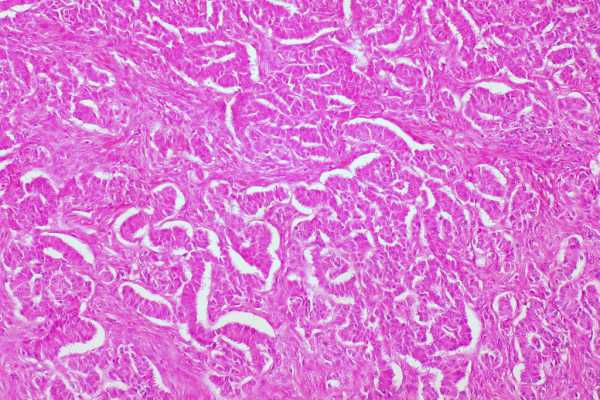
Рецидивы при этом возникают все равно. Отсюда и понятна ценность раннего установления диагноза. Гранулезоклеточный рак содержит не слишком атипичные клетки – еще одна его особенность. Поэтому риск малигнизации не очень высок. Кроме того, рост опухоли медленный.
Причины ГКО
Выше отмечалось, что именно гормональные дисбалансы становятся основной причиной. Причем, сценарий спускается "сверху" – при нарушениях гипофиза. Именно он ответственен за продуцирование эстрогенов и прогестерогна в придатках.
Точная этиология ГКО не установлена и сегодня. Но провоцирующих моментов немало:
- плохая наследственность;
- низкий иммунитет;
- вирусы;
- воспаления придатков;
- запоздалое созревание у девочек;
- нарушения МЦ;
- дисфункции придатков.
Классификация ГКО

Гранулезоклеточная опухоль существует в 2 видах и 2 типах. Каждый из них обладает своими особенностями протекания, появления, последствий и лечения.
По категориям возраста ГКО бывает 2 видов – подростковые или ювенильные и взрослые. Первые занимают всего 5%. Появляются они в пубертате и у молодых женщин до 30, при этом поражение бывает обычно односторонним. 95% - возникают после 40 лет и относятся к взрослому виду. Подростковые опухоли по диаметру колеблются от 9 до 22 см.
Ювенильные образования никогда не перерождаются, после операции исчезает симптоматика и полностью сама опухоль. Редко, но бывают рецидивы, обычно в первые 3 года после операции. Клиника также благоприятная.
Для справки: 10% ювенильных образований развиваются при гестации, но прогноза это не меняет.
Взрослый вид ГКО появляется в 45-60 лет. Гранулезоклеточная опухоль яичника взрослого типа клинически может выражаться в особой моложавости пациенток, это наблюдается при гиперплазии эндометрия. Остальные симптомы гранулезноклеточной опухоли взрослого типа не так приятны и качество жизни очень ухудшают.
Типы ГКО
Их тоже 2 - макрофолликулярный и лютеинизированный. Макрофолликулярный – характерен для молодого возраста. Такая опухоль часто крупная, ее большие полости заполнены жидкостью – серозной или кровянистой.
Лютеинизированный тип - гранулезные клетки различны по размеру и форме и сгруппированы. Цитоплазма хорошо развита и не имеет ядер. Такие клетки содержат капли эозинофильного секрета.
Факт! Многие исследования говорят о том, что ювенильные образования появляются от генных мутаций, которые возникли еще в эмбриогенезе, и именно во время формирования половых придатков плода. А гранулезоклеточная опухоль яичника взрослого типа - это результат гипофизарных нарушений.
Симптоматические проявления
Наиболее часто имеют место нарушения МЦ и маточные кровотечения. Нередки боли в пояснице и внизу живота. Разный возраст имеет свои симптомы. Если патология имеется у девочки, будет отмечаться раннее половое созревание. Нехарактерно и появление кровотечений из матки и в период менопаузы.
Важно! Гормональная активность ГКО дает возможность раннего его обнаружения. Это отмечается в 65-75% случаев диагностики. Гранулезоклеточная опухоль яичника взрослого вида может продуцировать любые половые гормоны – эстрогены и андрогены. Симптомы от этого будут меняться.
Наиболее явные проявления
Самые частые проявления:
- Патологические колебания МЦ – в виде аменореи в фертильном возрасте, меноррагии, маточные кровотечения в менопаузе, выделения кровянистых выделений со слизью между циклами.
- Кроме того, боли в пояснице и внизу живота.
- У девочек – раннее половое развитие в сочетании с другими признаками: ростом МЖ и оволосения лобка и подмышек.
- Превалирование андрогенов – даст рост клитора и увеличение матки, формирование фигуры по мужскому типу, гирсутизм, активизация сальных желез и гирсутизм. При гирсутизме у женщины начинают расти усы и борода. Гинекологический осмотр обнаружит плотно-эластическое образование в области яичника. Лечение в таком раннем периоде обнаружения всегда успешно.
Осложнения опухоли
Помимо метастазирования, могут отмечаться разрыв капсулы образования с последующей клиникой острого живота. В четверти случаев ГКО может приводить к накоплению жидкости в брюшной полости – асцит. Отличительно то, что при ГКО в такой жидкости атипичных клеток не бывает.
Диагностические мероприятия

Начинается она с гинекологического осмотра больной в кресле – уже тогда возможно определение уплотнения в области яичника. При анализе крови на гормоны – всегда повышен уровень эстрадиола; в динамике процесса отмечается рост онкомаркера СА-125. Моча также может содержать эстрогены.
Проводится цитология мазка на патологические клетки и гистологическое исследование биоптата, пневмогинекография, осмотр полости матки гистероскопом, эхография трансвагинальная, трансабдоминальное УЗИ или ультрасонография яичников (оба последних метода используют ультразвук, но режим использования аппаратов разный).
КТ – обнаруживает многокамерное кистозное образование,что указывает на злокачественность процесса.
Ценным методом остается УЗИ – в яичниках обнаруживает раннюю стадию опухоли.
Пневмогинекография или пневмопельвиография – вид рентгенологического исследования, где вместо контрастирующего вещества используют воздух: закись азота, кислород, углекислый газ. Преимущество их заключается в быстром рассасывании в полости – от получаса до 2 часов. Кислород задерживается до суток. Кроме того, он имеет бактерицидные и анальгезирующие свойства. Метод применяется у девочек и женщин, не живших половой жизнью. Он дает сведения о внешних контурах матки и придатков, спаечных здесь процессах, рубцовых изменениях вагины, наличии образований в яичниках, гермафродитизме.
Для диагностики рецидивов при ГКОЯ применяют определение такого маркера, как ингибины. При менопаузе его практически не бывает. Но при появлении опухоли он продолжает продуцироваться.
Методы лечения

Лечение гранулезоклеточной опухоли всегда только комплексное. Здесь имеются в виду хирургический способ (основной), облучение опухоли, гормонотерапия и химиотерапия. Операция заключается в полном удалении пораженных участков. Многое определяет возраст больной и стадия ГКО.
У женщин в период менопаузы проводят пангистерэктомию, т.е. удаление матки и придатков, сальника полностью. У женщин репродуктивного возраста, планирующих беременность, хирурги всегда стараются оставить одну трубу и матку. Но сальник чаще всего удаляется с пораженным яичником, потому что именно в него любит прорастать опухоль.
Метастазы могут потребовать повторных операций, но риск рецидивов сохраняется в любом случае – это особенность ГКО. Для снижения возможности их появлений проводят химио- и лучевую терапию. Для химиотерапии применяется блеоцин, проиводные платины, этопозид и др. Подбор и курс приема всегда индивидуальны. Чаще всего после операции ограничиваются 3 курсами лечения.
Кроме того, может иметь место и гормонотерапия. Мегестролом и пр. гормоны также подбираются отдельно для каждой больной, шаблонов здесь нет.
И еще один частый способ лечения – лучевая терапия. Она показана при противопоказаниях к химиотерапии. Радиолучи разрушают опухоль и в 80% случаев она регрессирует.
Все дополнительные методы применяют для борьбы не только с рецидивами, но и метастазами. В целом лечение длится от полугода до 2 лет.
В 12-55% случаев возникает ГКО, отличается тем, что даже при таком полноценном лечении у 12-55% больных она дает рецидивы через несколько лет – от 9 до 30 лет ожидания. Об этом же говорят отзывы о гранулезоклеточной опухоли яичника у женщин фертильного возраста. При 1-й стадии болезни 5-летняя выживаемость составляет 95%, в поздних стадиях она заметно меньше. Иногда до 70%, или еще меньше.
Внимание: стоит напомнить, что не нужно отмахиваться из-за рецидивов от лучевой терапии и гормонов. Это полноценные методы лечения.
Прогнозы при ГКО
Прогнозы гранулезоклеточной опухоли в придатках матки определяются стадией ее, возрастом больной и общим состоянием. Как ни парадоксально, эффективность лечения при взрослых опухолях у больных в возрасте 50—60 лет оказывается более успешной, чем при подростковой. В течение 5 лет рецидивы в таких случаях возникают только у трети пациенток.
Ювенильные – могут возвращаться в течение 3 лет после лечения. Следует заметить, что ни один хирург не даст вам гарантию, что рецидива не будет. Это еще раз говорит о важности ранней диагностики.
Что спрашивают женщины у врачей? Самый их частый вопрос – относится ли гранулезоклеточная опухоль к раку? Ответ двоякий – и да, и нет. Определяется он стадией болезни.
Как говорится, "чистым раком" она изначально не является. Но если женщина не внимает никаким симптомам и запускает процесс, она метастазирует и малигнизируется однозначно.
Коварство гранулезной опухоли в отличие от других новообразований в том, что даже через 30 лет после успешного удаления она может вернуться у половины больных. Это особенно касается тех женщин, которым при операции были оставлены частично репродуктивные органы.
загрузка...
skv-tv.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа