Почему возникает кольпит у женщин и как его лечить? Кольпит лечение у пожилых
Кольпит — описание, причины, симптомы, лечение
В рейтинге самых распространенных женских болезней занимает одно из лидирующих мест. Воспаление, охватывающее слизистую стенок влагалища, может поражать и малолетних девочек, и дам преклонного возраста, но чаще оно встречается у женщин репродуктивного возраста.
Причины кольпита
Этиология имеет инфекционную природу. Возбудителями заболевания могут быть трихомонады, хламидии, гемофильные палочки, микоплазмы, стрептококки, стафилококки и пр. Чаще передается половым путем. У девочек данная болезнь может развиться на фоне скарлатины, гриппа, кори в результате попадания патогенных микробов во влагалище через системный кровоток.
Естественная микрофлора влагалища здоровой женщины, благодаря жизнедеятельности лактобактерий, подавляет развитие болезнетворных микроорганизмов. Факторами, провоцирующими заболевание, являются:
- Вагинальный дисбактериоз, возникающий на фоне снижения иммунитета, плохой экологии, нервных срывов, бесконтрольного приема медикаментов.
- Механические травмы половых органов, полученные в результате лечебных процедур (абортов, зондирования, удаления или введения внутриматочной спирали и т.д.).
- Незащищенные сексуальные контакты и пренебрежение правилами гигиены.
- Колебания гормонального фона у беременных, а также у пациенток, переживающих климактерический период.
Симптомы кольпита
Признаки проявляются в зависимости от формы протекания заболевания и типа возбудителя.
Острая форма
Обильные, неприятно пахнущие бели – основной симптом острой формы. Выделения мутноватого оттенка с примесью слизи характерны для неспецифического кольпита, творожистая консистенция указывает на микотический вид болезни, пенистость и запах тухлой рыбы говорит о поражении трихомонадами. Пациентки жалуются на жжение и зуд в промежности, болезненное мочеиспускание. Боли локализуются в паховой области, иногда в спине. При внешнем осмотре видны ярко выраженные отеки слизистой влагалища, иногда распространяющиеся на бедра и ягодицы.
Хроническая форма
Часто протекает бессимптомно. Лишь в редких случаях женщины отмечают ощущение сухости во время интимной близости и скудные влагалищные выделения.
Осложнения при кольпите
У девочек запущенная патология провоцирует появление синехий (сращений половых губ), у пожилых женщин иногда происходит изъязвление стенок влагалища вследствие плохого кровоснабжения тканей.
Последствия у молодых женщин могут быть достаточно серьезны. При отсутствии должного лечения, воспалительный процесс охватывает другие мочеполовые органы и может привести к возникновению эрозии шейки матки, эндометрита, болезней почек. Такие заболевания наносят урон репродуктивной системе, вплоть до бесплодия. Во время беременности грозит внутриутробным инфицированием плода и преждевременными родами.
Виды кольпита
По характеру возбудителя выделяют 2 большие группы: неспецифические и специфические.
Специфические вызваны:
- Гонококки (гонорейный) ;
- Трихомонады (трихомонадный) ;
- Бледные трепонемы (сифилитический) ;
- Хламидии (хламидийный) ;
- Микоплазмы (уреоплазменный и микоплазменный).
Неспецифические вызывают микроорганизмы, входящие в состав естественной микрофлоры, но при определенных обстоятельствах приобретающие патогенные свойства:
- Стафилококк, стрептококк, гарднерелла, протей, кишечная палочка (бактериальный) ;
- Дрожжеподобные грибки рода Bacteroides spp., Candida, Corynebacterium spp. и др. (дрожжевой) ;
- Вирус простого герпеса, папилломавирус (вирусный).
Трихомонадный
Самая распространенная разновидность. Возбудители заболевания – жгутиковые простейшие микроорганизмы трихомонады, в результате активного размножения которых происходит инфицирование слизистой влагалища, переходящее на шейку матки, а также уретру.
Заболевшую женщину беспокоят обильные пенистые выделения желтовато-зеленоватого оттенка, учащенное мочеиспускание и сильный зуд.
Заражение трихомонадами чаще происходит половым путем, иногда через белье или воду (при посещении бассейна). Характерно хроническое течение с эпизодическими острыми проявлениями симптомов.
Атрофический
Атрофический (старческий, сенильный) развивается на фоне недостаточной выработки эстрогенов в период менопаузы, а также в результате проведения овариэктомии или лучевой терапии яичников.
Дефицит женских гормонов приводит к необратимым изменениям: истончению и сухости слизистой влагалища, атрофии мышц и сосудов, ранимости вагинальных стенок. Уменьшение лактобактерий во влагалищном секрете приводит к бурному развитию других микроорганизмов. Кольпит при климаксе сопровождают гноевидные выделения с вкраплениями крови, зуд, болезненное мочеиспускание.
Лечение кольпита
Сульфаниламидные, антигрибковые и антибактериальные препараты подбираются в зависимости от выявленного типа инфекционного агента.
В комплекс терапевтических мероприятий входят физиопроцедуры (УВЧ, лазерное облучение вульвы, дарсонвализация). После медикаментозного лечения обязательно назначают пробиотики для восстановления нормального вагинального биоценоза, а также витамины для повышения иммунитета. Диета требует исключения из рациона продуктов, оказывающих раздражающее действие (копченых, соленых и острых блюд).
Лечение атрофической формы
Ведущий метод лечения старческого кольпита – гормональная терапия. Средством для локального воздействия служат свечи. Вводят вагинально в течение 2 недель Эстриол, Триожиналь, Овестин. Гормональные средства – Анжелик, Тиболон, Этрадиол, Индивина, в форме пластырей и таблеток, применяют для длительного системного воздействия на организм.
Если у пациентки наблюдаются проблемы с мочеиспусканием, назначают уросептики. В тех случаях, когда использование эстрогенов противопоказано (при инфаркте миокарда, стенокардии, венозных тромбоэмболиях, раке эндометрия), используют местное лечение травами (ванночки и спринцевания настоями ромашки, календулы, зверобоя).
Лечение трихономанадной формы
Основной способ лечения – прием антипротозойных препаратов внутрь. Наиболее эффективным лекарством считается Метронидазол. Другие применяемые нитроимидазолы (Орнидазол, Тинидазол) требуют более длительного приема.
Локальная терапия (спринцевания, итравагинальное введение таблеток, гелей, свечей) при форме спровоцированной активностью трихомонад, не столь эффективна, как при лечении других видов неспецифических кольпитов.
Народные средства
Снять отечность, зуд и позитивно повлиять на состояние слизистой оболочки помогут заживляющие и успокаивающие ванночки, спринцевания с применением травяных отваров. Для этих целей подходит ромашка аптечная, чистотел, лаванда, календула, кора дуба.
Однако лечение в домашних условиях не должно превращаться в самолечение. Даже безобидное на первый взгляд спринцевание может отрицательно сказаться на состоянии влагалищной флоры и еще более усугубить воспалительный процесс. Также следует учесть то, что большинство возбудителей этой болезни невозможно победить с помощью растений, поэтому лечение народными средствами допустимо только лишь в качестве вспомогательной части терапии.
Лечение во время беременности
Осложняется существующими ограничениями в приеме многих препаратов, которые могут отрицательно повлиять на развитие плода.
Нистатин, Трежинан, Гексигон, Пимафуцин считаются относительно безопасными препаратами. Прием таблеток обязательно сочетают с местным лечением: сидячими ваннами, спринцеваниями, ректальными и вагинальными суппозиториями, гелями, мазями.
Бетадин безопасен только в первые три месяца беременности, а Клотримазол, Метронизадол – во втором и третьем триместре.
В любом случае, лечение беременных и после родов – дело очень ответственное и сложное, не приемлющее самодеятельности, поэтому женщине необходимо неукоснительно следовать всем рекомендациям и назначениям гинеколога.
Профилактика кольпита
Соблюдение элементарных правил гигиены и ответственное отношение к сексуальной жизни позволит избежать развития многих видов кольпита. Использование гипоаллергенных средств интимной гигиены (прокладок, тампонов, гелей и мыла) значительно снизит риск возникновения аллергической формы заболевания. Большое значение имеет сбалансированное питание, которое напрямую влияет на формирование микрофлоры, устойчивой к развитию воспалений. В случае незащищенного секса или при появлении необычных выделений нужно непременно показаться гинекологу, чтобы вовремя выявить болезнь и избежать опасных осложнений.
odeve.ru
Кольпит у женщин - симптомы и лечение, профилактика
Лидирующие позиции в списке особо известных болезней мочеполовой среды занимает кольпит. Увы, большая часть женского населения планеты испытала на себе данное заболевание. Ведь именно у женщин этот недуг является одним из наиболее распространенных отклонений. Согласно статистике, в наше время каждая третья женщина испытывает на себе одну из форм кольпита, при этом даже не догадываясь о своей болезни.
Терминология кольпита
Кольпит или вагинит — это процесс воспаления влагалища, в последствии его заражения. Специалисты выделяют следующие возбудители данной болезни:
- стрептококк;
- трихомонада;
- хламидия;
- микоплазма;
- гемофильная палочка.
Если запустить вагинит, возникает большая вероятность воспалительного процесса влагалища, который приводит к срастанию стенок и прогрессированию заболеваний матки. А это может привести к таким страшным последствиям, как внематочная беременность или бесплодие.
Важно знать, что кольпит у мужчин не формируется, но контагий (заразительная материя, которая переносит болезнь от одного человека к другому) данного заболевания присутствует. Так как недуг провоцируют стафилококки, хламидии и гемофильные палочки, то, попадая на подходящую почву вагины с нарушенной микрофлорой, инфекция стремительно прогрессирует.
Классификация вагинита
Данное заболевание имеет два вида:
- Специфический (вторичный) – когда недуг вызван инфекцией, которая передается половым путем.
- Неспецифический кольпит (первичный) – когда недуг развивается условно патогенными бактериями прямо во влагалище.
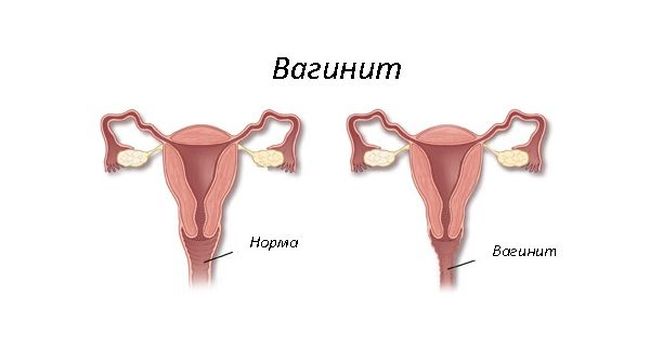 Проявление вагинита
Проявление вагинитаНаправление заболевания определяется такими тремя основными видами:
- Хронический кольпит. Сопровождается желтыми выделениями, которые имеют резкий запах. Возникает тяжесть и боль внизу живота, а также зуд внешних половых органов. Лечение данного вида вагинита длительное и неприятное. Хронический недуг является проблемой не только молодых девушек, но также детей и пожилых женщин.
- Острый кольпит. Этот тип характеризуется такими признаками: тяжесть в области влагалища (реже внизу живота), жжение, обильные или умеренные выделения (иногда бывают гнойные). При осмотре можно заметить гиперемию и отек слизистой части влагалища.
- Подострый кольпит. В этой стадии клинические выражения проявляются сдержанно. Боли появляются реже, выделения и отек слизистой части уменьшается, как и выраженная гиперемия.
Еще существуют такие категории, как:
- дрожжевой кольпит;
- атрофический кольпит;
- старческий кольпит;
- трихомонадный кольпит.
Дрожжевой кольпит
Дрожжевой кольпит, или как его еще называют, кандидозный кольпит является одним из самых распространенных видов заболевания, особенно у женщин в положении и тех, кто часто принимает антибиотики. Молочница – это еще одно из названий данной категории.
У женщин, больных кандидозным кольпитом, проявляются такие симптомы:
- Зуд в интимной зоне.
- Резкая боль при мочеиспускании.
- Отечность внешних половых органов.
- Кислый запах и творожистые выделения.
Кроме того, в выделяемых жидкостях присутствуют примеси крови.
 Дрожжевой кольпит- один из самых распространенных видов заболевания
Дрожжевой кольпит- один из самых распространенных видов заболеванияАтрофический кольпит
Атрофический кольпит является патологией, которая возникает вследствие климакса, его еще называют сенильным кольпитом. Из-за того, что снижается интенсивность яичников, падает деление эстрогенов, которые вызывают рост эпителиальных клеток. С течением времени концентрация полезных бифидо- и лактобактерий уменьшается, слизистые оболочки половых органов стают тоньше и высыхают.
Сенильный кольпит
Сенильный кольпит выражается следующими признаками:
- зуд и сухость влагалища;
- боль во время интимной близости;
- кровяные выделения после полового акта;
- раздражение от мыла.
Обратите внимание! Чаще всего воспаления, длительность которых более 3 месяцев, называют хроническими. Но атрофический кольпит может развиваться годами.
Старческий кольпит
Старческий кольпит проявляется во время менопаузы. Симптомы данного вида выражаются в прогрессирующей сухости половых органов из-за чего появляется свербеж. Если у пациентки очень сильный зуд, гнойные или кровяные выделения, то следует срочно обратится к врачу, для проверки на образование злокачественных опухолей.
При старческом виде болезни категорически запрещается пользоваться тампонами и прижигающими мазями.
Совет! Для облегчения симптомов кольпита лучше пользоваться мазями, которые содержат сок алоэ, облепиховый экстракт и другие витаминные мази на основе натуральных компонентов, либо детским кремом. Только предварительно необходимо проконсультироваться с врачом.
 Старческий кольпит диагностируется в период менопаузы
Старческий кольпит диагностируется в период менопаузыТрихоманадный кольпит
Трихоманадный кольпит у женщин проявляется уже в первые 3 дня после заражения, а температура тела повышается до 38 градусов, поэтому не сложно диагностировать болезнь.
Для нее характерны такие симптомы:
- Генитальная зона становится опухшей и краснеет.
- Появляются обильные желтые выделения, которые могут быть пенистыми. В крайне запущенной форме выделения становятся зеленого оттенка.
- Во время полового контакта появляется сильная боль, а влагалище легко ранить, и оно может кровоточить.
В исключительных случаях пациенту могут диагностировать хламидийный кольпит. Этот вид заболевания характеризуется меньшим количеством выделений, нарушенным мочеиспусканием, зудом и болью.
Причины возникновения патологии
В гинекологии выделяют множество причин возникновения этого неприятного недуга. У маленьких девочек данное заболевание появляется вследствие детских инфекций, а также на фоне таких заболеваний, как скарлатина, дифтерия и пр.
Для развития кольпита должны существовать предрасполагающие условия:
- беспорядочные половые связи;
- аллергические реакции;
- синтетическое белье;
- несоблюдение правил гигиены;
- употребление гормональных препаратов;
- неправильное питание;
 Неправильное питание может спровоцировать возникновение кольпита
Неправильное питание может спровоцировать возникновение кольпита- авитаминозы;
- химиотерапия и лучевая терапия при раковых заболеваниях.
Специалисты различают следующие патологии, провоцирующие возникновение кольпита:
- повреждение половых органов;
- патологии половых органов;
- болезнь пищевого тракта;
- прерывание беременности;
- ослабление иммунитета при беременности и менструации;
 Снижение иммунитета при беременности также может положить начало патологии
Снижение иммунитета при беременности также может положить начало патологии- приобретенное или врожденное иммунодефицитное состояние.
Внимание: большинство предрасполагающих условий входят в международную классификацию болезней десятого пересмотра (мкб 10).
Кольпит и гипоэстрогения
Очень часто причиной кольпита становится гипоэстрогения. Гипоэстрогения – это уменьшение уровня эстрогенов. Бывает она двух видов:
- Физиологическая;
- Искусственная (операции в области яичников).
У женщины, достигшей детородного возраста, гипоэстрогения может формироваться из-за таких обстоятельств:
- После родов. В том периоде, когда женщина медленно восстанавливает гормональный баланс организма. Особенно у тех пациенток, которые кормят ребенка грудным молоком (именно в этот момент вырабатывается пролактин), что служит поводом к длительной гипоэстрогении и возможному прогрессированию атрофического кольпита.
- Гормональный атиреоз яичников. Долгий гормональный дисбаланс порождает устойчивую гипоэстрогению и развитие переживаний, а также становится причиной эндокринной патологии.
- Наличие ВИЧ или СПИДа.
Женщины, болеющие сахарным диабетом, надпочечной патологией предрасположены к атрофическому кольпиту.
Клиническая картина заболевания
Клиническая картина вагинита часто зависит от вида болезни, но есть несколько признаков, которые являются характерными чертами заболевания:
- Дискомфорт во влагалище.
- Резкое увеличение выделений и их неприятный запах.
- Разнообразный характер выделений (гнойные, творожистые, кровяные и другие).
- Раздражение половых губ (краснота, отечность и прочее).
- Тянущая боль внизу живота.
 Тянущая боль внизу живота — один из симптомов кольпита
Тянущая боль внизу живота — один из симптомов кольпита- Резкое повышение температуры.
- Боли и рези во время мочеиспускания.
Если кольпит остро выраженный, все вышеуказанные черты недуга ярко выражены. Во время хронического вагинита симптомы менее выражены, а само заболевание длительное и со вспышками ухудшения. Атрофический кольпит проходит медленно, и пациенты могут практически не предъявлять жалоб.
Кольпит при беременности
Врачи-гинекологи говорят, что во время кольпита беременеть можно, но они не советуют этого делать. Ведь заболевание может привести к обострению во время беременности и что самое страшное – к инфицированию ребенка. Поскольку вагинит очень опасен как для матери, так и для плода, то следует вовремя диагностировать болезнь и вылечить ее.
Внимание! Кольпит у беременных женщин проявляется на ранней стадии беременности, а самым опасным временем для недуга является момент перед самими родами.
Такие опасности могут возникнуть у женщин, болеющих кольпитом и вынашивающих ребенка:
- инфицирование плода внутри утроба;
- недонашивание ребенка;
- токсикоз;
- выкидыш;
- преждевременный отход вод;
- заражение плаценты и амниотической жидкости.
 Во время заболевания беременеть не рекомендуется, но можно
Во время заболевания беременеть не рекомендуется, но можноКольпит при беременности в гинекологии рекомендуют лечить такими препараты:
- свечи от кольпита Пимафуцин, Трихопол, Натамицин, Итраконазол.
- таблетки Трихопол, которые нужно принимать с 20 недели беременности.
Кроме того, эффективно использовать мазь Далацин.
Диагностика
Правильная диагностика заболевания – это основа всей терапии. Врач ставит диагноз, опираясь на осмотр пациента и результаты исследований.
Диагностика обязательно должна быть систематической и включать в себя:
- осмотр врачом-гинекологом стенок влагалища:
- взятие мазков для лабораторных исследований.
При видимом воспалительном процессе и проблематичных результатах мазков, женщину должны отправить на анализы, которые проводятся методом ПЦР. В данные анализы входит сдача мочи и крови, а также гинекологические мазки, для того, чтобы выявить возможные скрытые инфекции.
Также могут провести особый тест, используя полоску для определения кислотности влагалища. Возможен осмотр маточной шейки стенок влагалища с помощью кольпоскопа. Врачи еще берут мазки с заднего свода влагалища и шейки матки, чтобы провести цитологическое лабораторное изучение.
Чем лечить кольпит и какой метод лучше?
Лечение болезни зависит от особенностей организма женщины. Лечить кольпит нужно только с консультацией гинеколога, самостоятельно лечить не рекомендуется, дабы не допустить осложнений.
Чтобы вылечить данный недуг, следует применять противовоспалительные средства, но в особых случаях можно использовать антибиотики (только в виде эмульсий и растворов). Дело в том, что возбудители заболевания переносят действие антибиотиков довольно легко, именно поэтому такие препараты бессильны перед вагинитом. Лечащий врач обязан прописать курс терапии, ориентируясь на то заболевание, которое сопровождает кольпит.
Одним из самых действенных методов является лечение кольпита свечами. Данный вид лечения нужно использовать строго по рекомендациям лечащего врача. Вот список тех свечей, которые отлично оказывают помощь при воспалении и грибковых действиях:
- Тержинан;
- Клион-Д100;
- Вокадин;
- Пимафуцин.
Если кольпит сопровождается микоплазмозом, уреаплазмозом, хламидиозом, в таком случае следует применять свечи Генферон, но только сочетая их с таблетками Метронидазол или Флуконазол.
Народное лечение также положительно влияет на терапию. Но не стоит применять только народные средства. Этот тип лечения нужно проводить в сочетании с медикаментами, прописанными лечащим врачом.
Совет! Для большего эффекта принимать ванночки и проводить спринцевание необходимо в лежачем положении.
 Лечить кольпит можно только с консультацией гинеколога
Лечить кольпит можно только с консультацией гинекологаСписок народных средств, которые отлично влияют на лечение кольпита:
- Имбирь. Чтобы приготовить средство из имбиря, нужно 150 г имбирных корней порезать на мелкие кусочки и замочить в 0,7-0,8 л хорошей водки. Настойка должна настояться 2 недели в стеклянной таре, избегая попадания солнечных лучей. Лучше всего тару брать с темным стеклом. Такой курс лечения должен определить лечащий врач, ведь все зависит от специфики вашего организма.
- Ромашка. Отвар нужно готовить из двух столовых ложек цветов ромашки на 1 л воды, которые следует кипятить 15 минут. Отвар охладить и старательно процедить. Процедуру спринцевания проводить 2 раза в сутки длительностью в 2 недели. Таким же способом можно приготовить отвар из календулы. Он обладает противовоспалительными свойствами.
- Бессмертник. Пол литра крутого кипятка и 20 г сухой травы достаточно для приготовления настойки. Бессмертник залить кипятком и оставить настаиваться не более часа, после чего процедить и приняться за процесс спринцевания.
- Черника. 2 ч. л. черничных листьев залить стаканом кипятка и настаивать не больше 30 минут. Делать процедуру спринцевания только утром и вечером.
- Эквалипт. На 5 стаканов кипятка нужно столько же столовых ложек сухого эвкалипта. Все залить кипятком и настаивать 30 минут. После тщательного процеживания вы можете применять отвар.
- Мед. Это один из самых популярных методов домашнего лечения. Лучше всего пользоваться тимьяновым или липовым медом. Тампон смочить в меде и аккуратно ввести во влагалище. Этот способ лечения заранее обговорить с врачом.
Результаты заметны уже на первом этапе лечения, то есть примерно через 10 дней. Все признаки кольпита постепенно прекращаются, а выделения исчезают.
Профилактические меры
Выполнение профилактических мер включают в себя:
- Своевременное лечение недугов, изнуряющих деятельность яичников.
- Воздержание от противозачаточных гелей.
- Воздержание от разнообразных добавок в средствах для интимной гигиены.
- Ежедневная смена белья, использование прокладок без синтетических материалов.
- Ношение просторной и удобной одежды и нижнего белья из натуральных материалов.
Кольпит никак нельзя отнести к тяжелому недугу, но, если своевременно не выявить его, тогда лечение будет длительным и неприятным.
Внимание! Только правильное употребление лекарств, соблюдение всех советов лечащего врача, регулярный осмотр у гинеколога и терпение помогают вылечить кольпит любых видов!
simptom-lechenie.ru
Кольпит (вагинит) - классификация, симптомы, лечение
Многие женщины репродуктивного возраста мучаются таким известным заболеванием как кольпит или вагинит. Согласно статистике, их число составляет почти треть от общего количества женщин.
Термин «вагинит» употребляется для обозначения разных состояний, вызывающих различные инфекции либо воспаление влагалища. Данные состояния могут быть обусловлены как различными организмами (например, дрожжевыми грибками, микробами или вирусами), которые передаются половым путем, так и разными химическими элементами, содержащимися в аэрозолях и кремах, причем даже в тканях, соприкасающимися с половыми органами, плохим иммунитетом и экологией. Предрасположены к заболеванию и женщины, страдающие гормональными нарушениями и гипофункцией яичников.
Природная микрофлора влагалища женщины не позволяет развиваться в ней бактериям. Но если по каким-то причинам она нарушается, тогда появляется угроза развития кольпита - воспаления слизистой оболочки влагалища.
В наше время кольпит очень распространен и разработаны эффективные методы его лечения, поэтому не нужно запускать болезнь. Так как воспаление может захватить шейку матки и саму матку, и, в конце концов, грозит бесплодием.
Классификация кольпита (вагинита)
Кольпиты бывают двух видов:
- специфические, когда появление такого кольпита вызвано инфекциями, передающимися половым путем;
- не специфические, когда возбуждается условно-патогенными бактериями (кишечная палочка, стрептококк, стафилококк).
Кольпит. Симптомы
Основополагающий признак появления вагинита - это взбухшая и покрасневшая слизистая влагалища, много белей в виде выделений, иногда с кровью, ноющая боль внизу живота, жжение при мочеиспускании, зуд внутри влагалища, отвратительный запах. У пожилых женщин наблюдается сухость влагалища - это старческий вагинит.
Диагностика кольпита (вагинита)
По медицинским показаниям пациентке могут быть назначены исследование гормонального статуса и иммуноферментный анализ крови. При проведении лабораторной диагностики предполагается проведение ряда многоэтапных и дорогостоящих анализов. Исходя из этого особое значение имеют методы скринингового исследования, таких как кольпоскопия и ультразвуковое исследование. Ультразвуковое исследование органов малого таза может назначаться для того, чтобы обнаружить гинекологические заболевания, которые сопутствуют кольпиту. Кольпоскоп - это бинокулярный микроскоп, который позволяет провести подробнейший осмотр с увеличением внутренних половых органов, выявить протекающие в них патологические процессы. Кольпоскопия - это самый доступный метод диагностирования, с его помощью выявляются хронический, острый и торпидно протекающий кольпит.
Кольпит. Лечение
При наличии всех признаков кольпита, окончательный диагноз должен поставить доктор после изучения результатов обследования. Самолечение может привести к необратимым последствиям. И чем раньше начать лечение, тем больше шансов избежать нежелательных последствий и осложнений. Острая форма кольпита может вызвать осложнение самочувствия в виде болей внизу живота, болезненного мочеиспускания и болей при половых актах, неприятных выделений.
Лечение кольпита должно быть комплексным: диета, физиотерапия, общеукрепляющие препараты. Когда возбудитель кольпита чувствителен к антибиотикам применяется антибактериальная терапия. Кольпит при беременности имеет свои особенности. Следует учесть, что многие препараты противопоказаны во время беременности, поэтому лечение нужно начинать при первых признаках, не допуская развитие болезни. Гинеколог назначает сложный комплекс для лечения кольпита, который зависит от многих факторов, вызвавших само заболевание, и включает в себя антибактериальные, противовоспалительные и общеукрепляющие препараты. Эффективно и местное лечение в виде промываний, вагинальных свечей, мазей ванночек. При этом лечиться нужно парой. Во время лечения желательно воздержаться от половых сношений до полного выздоровления, чтобы не заболеть повторно. В крайнем случае, можно пользоваться презервативами. В дальнейшем нужно соблюдать гигиену, ограничить использование косметических средств интимной гигиены и вы больше никогда не будете болеть.
nikolanta.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа