Лекарства при панкреатите - особенности их приема. Лекарство панкреатит
Лекарства при панкреатите - список препаратов при медикаментозном лечении воспаления поджелудочной железы
Сильные боли в верхней части живота, рвота с желчью, тошнота могут свидетельствовать о панкреатите – воспалении поджелудочной железы. При этом заболевании вырабатываемые органом пищеварительные ферменты вместо того, чтобы уйти в двенадцатиперстную кишку, остаются в железе и начинают ее переваривать. Это приводит к выделению токсинов, которые выбрасываются в кровь, доходят до почек, сердца, легких, мозга и разрушают их ткани. Своевременно принятые лекарства при панкреатите позволят избежать подобных последствий, нормализовать работу поджелудочной железы.
Симптомы панкреатита
Поджелудочная железа синтезирует пищеварительные ферменты и гормоны, регулирующие белковый, жировой, углеводный обмены – инсулин, глюкагон, соматостатин. Орган имеет продолговатую форму и расположен в верхней части живота, позади желудка, тесно контактирует с двенадцатиперстной кишкой. Весит железа около 70 г, длина колеблется от 14 до 22 см, ширина – от 3 до 9 см, толщина – 2-3 см.
Воспаление поджелудочной может протекать в острой и хронической формах, клинические проявления которых различны. Острый панкреатит смертельно опасен, поскольку токсины могут спровоцировать некроз тканей железы и других органов, инфицирование, гнойные процессы. Даже при своевременно начатом лечении современными средствами летальность составляет 15%.
Четко выраженной клинической картины при остром панкреатите нет, поэтому для точной диагностики необходимы дополнительные обследования. При острой форме заболевания в поджелудочной нередко образуются ложные кисты, которые вызывают боли в других органах, нарушают продвижение пищи по желудку и кишечнику. Кроме того, патология проявляет себя следующими симптомами:
- острая боль вверху живота, отдающая в левую сторону, спину;
- тошнота;
- рвота с желчью, не приносящая облегчения;
- вздутие живота;
- обезвоживание;
- может развиться желтуха, сопровождающаяся пожелтением кожи, темной мочой, светлым калом;
- в некоторых случаях появляются синюшные пятна возле пупка или с левой стороны живота, иногда с желтым оттенком.
При хроническом воспалении в поджелудочной происходят необратимые изменения. Она сморщивается, протоки сужаются, клетки замещаются соединительной тканью, из-за чего орган перестает исполнять свои функции, происходит снижение синтеза пищеварительных ферментов, гормонов. Для хронического панкреатита характерна смытая клиническая картина, его симптомы легко можно спутать с другими болезнями пищеварительной системы.
Заболевание развивается постепенно и долго не дает о себе знать. Патология проявляет себя постоянной или периодической болью в животе, возле левого подреберья, может отдавать в поясницу. Болезнь сопровождает тошнота, рвота, отрыжка, изжога, неприятный кислый вкус во рту. Понос может чередоваться с запорами, вместе с калом выходят частицы непереваренной пищи. Возможна резкая потеря веса, появление сосудистых пятен. Поскольку поджелудочная синтезирует инсулин, хронический панкреатит нередко сопровождается сахарным диабетом.

Медикаментозное лечение панкреатита у взрослых
Обнаружив у себя симптомы, типичные для воспаления поджелудочной, необходимо срочно обратиться к доктору и пройти исследования. Затем, по результатам полученных анализов врач назначит схему лечения. Она предусматривает действия, направленные на:
- купирование болевых симптомов;
- снятие воспалений в поджелудочной и близлежащих органах;
- устранение симптомов, сопровождающих ферментную недостаточность поджелудочной железы;
- профилактику осложнений.
Чем раньше приступить к лечению, тем больше шансов на успех. Все лекарства от панкреатита у взрослых следует употреблять по указанию врача в назначенной дозировке. Для лечения поджелудочной железы выписывают спазмолитики, антациды, антиферментные препараты, Н-2 блокаторы. Хорошо помогают средства, содержащие полипептид апротинин. Параллельно с приемом лекарств назначают процедуры для очищения организма от панкреатических ферментов, диету.
Спазмолитики при панкреатите
Для устранения боли при воспалительных процессах применяют спазмолитики. Они расслабляюще действуют на гладкую мускулатуру, что облегчает вывод ферментов по протокам из поджелудочной. Спазмолитики – временная мера: как только их действие закончится, боль вернется, поэтому основная терапия должна быть направлена на нормализацию работы органа. Во время обострения врач назначает внутримышечные или внутривенные инъекции, реже – подкожные. При хроническом воспалении применяют таблетки.
Для устранения болей нередко назначается Но-Шпа (Венгрия) или его аналог Дротаверин. Активное вещество этих препаратов – дротаверина гидрохлорид. Средство снимает спазмы мышц пищеварительного тракта, мочевой системы, желчевыводящих путей, желчного пузыря, сосудов головного мозга. Действие лекарства после перорального употребления наступает через четверть часа, после укола – на второй минуте. При остром воспалении железы назначают:
- для внутримышечных инъекций: 2 мл раствора за раз;
- при внутривенном уколе 2 мл средства разбавляют 8-10 мл физиологического раствора натрия хлорида, вводят медленно на протяжении пяти минут;
- таблетки: средняя дневная доза – 80 мг, максимальная суточная доза – 240 мг.
Эффективно устраняет боль Папаверин, активное вещество которого аналогично названию препарата. Лекарство расслабляет гладкую мускулатуру органов пищеварительной мочеполовой и дыхательной систем, устраняет спазм клапана, который отвечает за отток сока из поджелудочной. Выпускают средство в виде таблеток, свечей, инъекций разные производители. Дозировка лекарства для взрослых:
- таблетки: 40-60 мг 3-4 раза в сутки, максимальная суточная доза – 0,6 г;
- подкожные и внутримышечные уколы при панкреатите: 0,5-2 мл двухпроцентного раствора, максимальная разовая доза – 5 мл, суточная – 15 мл.
Платифиллин снижает спазмы мышц брюшной полости, понижает тонус гладкой мускулатуры желчных протоков и желчного пузыря. Выпускают спазмолитик в виде таблеток или инъекций разные производители. Для купирования острых болей назначают уколы: раствор вводят подкожно 1-2 мл два-три раза в сутки, максимальная суточная доза – 15 мл, разовая не больше 5 мл.
Атропин расслабляет гладкую мускулатуру пищеварительной системы, блокирует чувствительность к ацетилхолину – нейромедиатору, который осуществляет нервно-мышечную передачу сигналов. Выпускают в виде таблеток и инъекций разные производители. Для снятия острой боли вводят подкожно 1 мл 0,1% раствора атропина сульфата два-три раза в день. Препарат возбуждающе действует на нервную систему, сердце, поэтому применять следует осторожно под наблюдением врача.

Ферменты и антиферментные препараты при панкреатите
Для нормализации кислотности желудочного сока доктор прописывает лекарства, содержащие вещества, которые заменяют пищеварительные ферменты, вырабатываемые поджелудочной железой. Это амилаза, способствующая переработке крахмала в сахара, а также протеаза и липаза (первая расщепляет соединения между аминокислотами в белках, вторая – жиры). Ферментные препараты при панкреатите поддерживают работу поджелудочной железы, позволяют избежать ее истощения, качественно переварить пищу, избавиться от поноса, тошноты, вздутия живота, метеоризма.
Для лечения поджелудочной выписывают ферментные лекарства, содержащие панкреатин. Он расщепляет жиры, белки и углеводы, заменяя амилазу, липазу, протеазу:
- Фестал. Кроме панкреатина в составе – гемицеллюлоза, экстракт бычьей желчи. Лекарство способствует не только перевариванию и всасыванию пищи, но и распаду клетчатки, улучшению выделения желчи, активизирует липазу. Доза: 1 драже в день после или во время приема пищи.
- Креон. Форма выпуска – капсулы 150, 300, 400 мг панкреатина. Дозировка зависит от клинической картины заболевания, принимают во время или после трапезы.
- Панзинорм 10000 и 20000. Выпускают в капсулах, пьют по 1 таблетке во время еды трижды в день.
- Дигестал. Форма выпуска – драже. Принимают после или во время трапезы 1-2 шт. три раза в день.
- Мезим 10000 и 20000. Выпускают в таблетках, капсулах, драже. Принимают перед или после трапезы по 1-2 шт. один-три раза в день.
При отеке поджелудочной железы следует подавить ее активность. Для этого доктор назначает внутривенное введение антиферментных препаратов. Среди них следует выделить Контрикал или его аналог Апротинин. Они инактивируют протеиназу, оказывают тормозящее действие на калликреин-кининовую систему – группу белков, которые принимают активное участие в воспалительных процессах, свертывании крови, возникновении боли.
Антациды
Воспаленная поджелудочная железа заставляет желудок выделять большое количество соляной кислоты. Повышенная кислотность разъедает окружающие ткани, вызывает сильные боли, нейтрализует работу пищеварительных ферментов. Чтобы улучшить действие ферментных препаратов и не допустить повреждений стенок желудка, врачи прописывают антациды, задачей которых является нейтрализовать соляную кислоту. Лекарства этой группы характеризуются обволакивающим действием, защищают от вредоносных воздействий, улучшают синтез гидрокарбонатов, предотвращают метеоризм.
Основными действующими веществами антацидов, которые используют при лечении воспаленной поджелудочной, являются соединения магния и алюминия. Такие препараты снижают уровень соляной кислоты, обладают желчегонным, местным анестезирующим действием, имеют слабительный эффект, улучшают желчеотделение, устраняют газообразование. Лекарства в виде таблеток перед употреблением следует измельчить или тщательно разжевать. Для стабилизации кислотно-щелочного баланса назначают следующие средства:
- Гель Алмагель. Взрослым назначают принимать 1-2 ч.л. в день за полчаса до приема пищи и перед сном. Максимальная суточная доза – 16 ч.л. Курс лечения –2-3 недели.
- Суспензия и таблетки Маалокс. Обладает обезболивающим действием, купируя боль в верхних отделах ЖКТ. Дозировка – 2-3 таблетки или 15 мл суспензии спустя час после приема пищи и перед сном. Курс лечения – 2-3 месяца.
- Таблетки Гастрацид. Дозировка: 1-2 таблетки 4 раза в день после трапезы и перед сном. Курс терапии не дольше трех недель.
- Таблетки Алюмаг. Пить через 1,5 часа после еды. Курс лечения – месяц.
- Гель и таблетки Палмагель. Дозировка: 2-3 таблетки или 5-10 мл суспензии через полтора часа после еды. Курс терапии 2-3 месяца.
Н2-блокаторы
При лечении панкреатита одновременно с антацидами обязательно назначают ингибиторы секреции – блокаторы Н2-гистаминовых рецепторов. Эти препараты делают нечувствительными к гистамину рецепторы клеток желудка, которые вырабатывают соляную кислоту. Это снижает ее синтез и поступление в просвет желудка, что способствует лечению панкреатита. Этим действие блокаторов на организм не ограничивается: ингибиторы секреции делают слизистую желудка более устойчивой к агрессивным факторам, способствуют ее заживлению.
Н2-блокаторы принимать следует осторожно, в строго указанной врачом дозировке, поскольку они могут вызывать немало побочных эффектов. Больше всего осложнений дают лекарства 1 поколения. Для лечения воспаленной поджелудочной назначают следующие препараты:
- Циметидин. Средство принимают перед или во время еды. Максимальная концентрация в крови наблюдается через 2 часа. Это препарат первого поколения, поэтому может спровоцировать много побочных эффектов со стороны разных органов. Среди них – понос, метеоризм, головные боли, поражения центральной нервной системы, изменения в составе крови, снижение иммунитета. Спустя сутки из организма выходит 48% действующего вещества.
- Ранитидин. Препарат относится ко второму поколению. Его активность в 60 раз превышает действие Циметидина. Лекарство принимают вне зависимости от пищи. Средство дает меньше осложнений, характеризуется более продолжительным действием. Быстро всасывается в кровоток, максимальная концентрация наблюдается спустя 2 часа. Сорок процентов действующего вещества выходит из организма спустя сутки.
- Таблетки Фамотидин. Препарат третьего поколения, поэтому намного эффективней Ранитидина, отличается меньшим количеством побочных эффектов и переносится хорошо. Средство можно принимать независимо от приема пищи. Максимальный уровень наблюдается через час, период полувыведения – 3,5 часа, эффективность длится 12 часов.
Последние исследования показали, что блокаторы Н2-гистаминновых рецепторов имеют немало недостатков. Они неспособны удержать нужный уровень кислотности больше 18 часов, после лечения случается немало рецидивов, организм быстро привыкает к лекарству и способен ему противостоять, а к приему препаратов возникает привыкание. Самым большим недостатком блокаторов является то, что их применение может спровоцировать развитие панкреатита или его обострение.

Ингибиторы протонной помпы
В последнее время блокаторы Н2-гистаминовых рецепторов стали вытеснять более эффективные и безопасные препараты – ингибиторы протонной помпы (ИПП). Их действие направлено на блокирование работы ферментов, известных под названием «протонная помпа», которые непосредственно участвуют в синтезе соляной кислоты. Преимуществом ИПП в том, что к ним не возникает привыкания после отмены, они неспособны спровоцировать развитие панкреатита, вызывают малое количество побочных реакций.
Все ингибиторы протонной помпы – производные бензимидазола, поэтому характеризуются одинаковым механизмом действия. Действующее вещество препаратов избирательно накапливается в секреторных канальцах, где под влиянием высокой кислотности преобразуется и активизируется, блокируя работу фермента. ИПП способны на протяжении суток контролировать синтез соляной кислоты вне зависимости от того, что стимулирует ее выделение.
Эффективным лекарством при панкреатите является Пантопразол, который продается под названиями Нольпаза, Санпраз, Ульсепан. Пантап. Препарат эффективен вне зависимости от приема пищи, но лучше принять за 10 минут до трапезы. Максимальная концентрация лекарства в крови наблюдается через 2, 5 часа, эффект длится сутки. Длительность курса лечения определяет врач.
Для лечения панкреатита в качестве комплексной терапии используют Рабепразол (аналоги – Париет, Разо, Хайрабезол). ИПП начинает подавлять выработку соляной кислоты на протяжении часа после приема лекарства. Максимальное снижение уровня кислотности в желудке фиксируется спустя два-четыре часа после первой дозы, стабильный эффект через 3 дня лечения. В первые сутки показатель кислотности уменьшается на 61%, на восьмой день лечения – на 88% от первоначальных чисел.
Прочие лекарства при панкреатите
В некоторых случаях при хроническом воспалении поджелудочной врачи прописывают седативные препараты, которые успокаивающе действуют на нервную систему, снижают эмоциональное напряжение. Эти средства не только снижают депрессию, но и усиливают эффект обезболивающих лекарств при панкреатите. Среди таких препаратов можно выделить:
- Доксепин;
- Амитриптилин;
- Глицин;
- Фенибут.
При воспалении поджелудочной железы доктор может назначить гормональную терапию. Для подавления выработки поджелудочного и желудочного сока применяют Октреотид – аналог гормона соматостатина, который используют для лечения опухолей. Кортикостероиды (напр., Преднизолон) прописывают, если хроническое воспаление было спровоцировано аутоиммунным заболеванием. Гормональная терапия в течение определенного отрезка времени, поскольку продолжительное лечение может спровоцировать немало побочных эффектов.
При хроническом панкреатите нередко наблюдается расстройство пищеварения, сопровождающееся диареей. Ферментная недостаточность замедляет переваривание пищи, из-за чего еда задерживается в ЖКТ, и в ней поселяются бактерии, вызывающие процессы гниения, провоцируя понос и метеоризм. С этой проблемой способны справиться сорбенты. Смекта при панкреатите нейтрализует эти процессы, устраняя дискомфорт и стабилизируя стул. Препарат создает на слизистой защитную оболочку, обволакивает токсины и бактерии и выводит их наружу вместе с калом.
Антибиотики используют для уничтожения патогенных бактерий, которые спровоцировали инфекционные осложнения: разрыв протока поджелудочной, застой желчи, воспаление желчных протоков, появление кист, бактериальные инфекции. Препараты при остром панкреатите назначают в инъекциях, поскольку при обострениях следует действовать быстро. Антибиотики следует принимать только по указанию врача, поскольку они сами по себе способны повредить клетки поджелудочной и спровоцировать ее воспаление. Среди таких препаратов следует выделить:
- Цефтриаксон, Цефотаксим из группы цефалоспоринов;
- Амоксиклав из группы пенициллинов;
- Тиенам из группы тиенамицинов;
- Ампиокс – комбинированное лекарство из антибиотиков Ампициллина и Оксациллина;
- Ванкомицин из группы трициклических гликопептидов.
Чтобы не допустить отека поджелудочной, вывести лишние ферменты и яды из организма, врачи назначают диуретики – мочегонные средства. При панкреатите прописывают Фуросемид и Диакарб в сочетании с препаратами калия. Пить диуретики следует строго по указанию врача, поскольку неправильное применение может разрушить клетки поджелудочной железы, спровоцировать рост креатинина и мочевины в крови, сильное снижение артериального давления и другие реакции.

Особенности приема лекарств при панкреатите
Схему лечения должен назначить врач и разъяснить, какие лекарства для поджелудочной железы нужно пить после, какие – во время трапезы. Например, ферментные лекарства при панкреатите пьют одновременно с принятием пищи, тогда как антибиотики – после, ингибиторы протонного насоса – раз в день. Обезболивающие можно принимать при необходимости в любое время, точно соблюдая указанную в инструкции дозировку.
Все таблетки при панкреатите нужно запивать большим количеством чистой питьевой воды. Во время болезни категорически запрещен алкоголь, токсины которого разрушающе действуют на все клетки организма, в том числе – на поджелудочную железу. Сочетание лекарств с этанолом усилит нагрузку на печень, почки, другие органы пищеварительного тракта, приведет к серьезным осложнениям.
Любое лекарственное средство способно вызвать побочные эффекты и имеет противопоказания, поэтому перед употреблением необходимо прочитать инструкцию и сообщить доктору о любых хронических заболеваниях. Если лекарство при панкреатите спровоцировало осложнения и серьезные побочные эффекты, его следует сразу отменить, заменив средством с другим действующим веществом.
Продолжительность курса лечения каждым конкретным препаратом назначает врач. Например, антибиотики нельзя пить дольше двух недель, поскольку у бактерий появляется привыкание и лекарства становятся неэффективными. Прерывать назначенную терапию нельзя, поскольку это не только может снизить эффективность лечения, но и спровоцировать рецидив заболевания.
Чтобы лечение было эффективным, обязательно следует придерживаться диеты. При острой форме заболевания в первые два дня показана голодовка, после чего можно начать употреблять низкокалорийные блюда. Запрещены жирные, острые, соленые, перченые, копченые продукты, другие блюда, стимулирующие выделение желудочного сока, газообразование в кишечнике. При хронической форме заболевания их употребление тоже ограничить. Блюда готовить следует на пару, можно тушить, варить, запекать. Принимать пищу небольшими порциями 5-6 раз в день.
Видео
sovets.net
обзор препаратов, ферментные и обезболивающие таблетки
Лекарства для лечения панкреатита делятся на два вида: таблетки и растворы. Таблетки при панкреатите являются удобным и хорошим средством. Перед другими лекарственными формами у таблеток есть преимущества, такие как:
- При принятии через рот таблетки начинают действовать сразу в просвете ЖКТ, а растворяясь и попадая в кровь через стенку кишечника и желудка, оказывают лечебный эффект на поджелудочную железу и другие близлежащие органы.
- Некоторые таблетки почти не всасываются в кровь, поэтому не оказывают действия на целый организм, действуя только на кишечник.
- При принятии таблетки нет необходимости участия квалифицированных медицинских сестер, как при внутривенных инъекциях, например.
- Можно пить при панкреатите таблетки самостоятельно, дома. Но принимаемые пилюли должны быть назначены доктором!
- При принятии таблетки через рот нет никаких болевых ощущений, как при инфузиях и инъекциях.
Но не следует забывать о недостатках таблеток:
- Таблетированные лекарства, их доза, кратность и длительность приема, обязательно должны подбираться врачом. Важно! Неконтролируемый прием таблеток без участия врача очень опасен!
- Таблетированная форма лекарств не лишена побочных действий, противопоказаний к применению.
Назначаемые врачом таблетки от панкреатита делятся:
- Лекарства, влияющие на желудочную секрецию: блокаторы протонной помпы (ИПП), ингибиторы Н2 – гистаминорецепторов, антациды буферные.
- Ферментные препараты: микразим, креон, панкреатин, эрмиталь.
- Анальгетики – обезболивающие препараты.
- Миотропные спазмолитические препараты.
Перечисленные таблетки для лечения панкреатита обязательно назначаются и контролируются лечащим врачом.
Лекарства, влияющие на выработку секрета поджелудочной железой
При панкреатите очень важно создать поджелудочной железе покой, чтобы она не работала, секрет не выделяла, а просто «отдыхала». При создании необходимых условий, выздоровление пойдет намного быстрее и без осложнений. Для обеспечения таких условий используют группу:
1. Блокаторы Н2-гистаминорецепторов: Роксатидин, Ранитидин, Лафутидин, Фамотидин. Эти препараты блокируют Н2-гистаминовые рецепторы, тем самым, уменьшая секрецию соляной кислоты желудком. Эффект от данных таблеток не очень хороший, так как помимо гистамина существует и механизм выработки соляной кислоты с помощью гастрина и ацетилхолина. Получается, эти препараты блокируют только один путь выработки соляной кислоты, оставляя еще два пути совершенно незатронутыми.

 Эта группа препаратов уступает лекарствам из ингибиторов протонной помпы по побочным действиям, по уменьшению выработки соляной кислоты, по продолжительности действия, но все же продолжают выпускаться и применяться в силу генетических особенностей некоторых пациентов и экономических соображений (стоят намного дешевле).
Эта группа препаратов уступает лекарствам из ингибиторов протонной помпы по побочным действиям, по уменьшению выработки соляной кислоты, по продолжительности действия, но все же продолжают выпускаться и применяться в силу генетических особенностей некоторых пациентов и экономических соображений (стоят намного дешевле).
Фамотидин и Ранитидин, при панкреатите, обладают свойством уменьшения лечебного эффекта при повторных приемах.
Поэтому длительное лечение этими препаратами врачи не рекомендуют, отдавая предпочтение таблеткам из группы ингибиторов протонной помпы. Если развивается привыкание к этим препаратам, то даже многократное увеличение дозы к желаемому эффекту не приводит.
Эти таблетки нельзя принимать при аллергии на данные лекарства. При приеме могут наблюдаться следующие побочные действия: сонливость, головная боль, диарея, запор, у мужчин увеличение грудных желез, кожная сыпь, тошнота, аритмии, АV – блокада, изменение частоты пульса, боль в мышцах, облысение, бронхоспазм.
2. Ингибиторов протонной помпы: омепразол, лансопразол, рабепразол, пантопразол, эзомепразол. Они блокируют протонную помпу обкладочных клеток стенки желудка, уменьшая образование и выделение соляной кислоты. Пониженная выработка в желудке соляной кислоты служит сигналом для поджелудочной железы, что свою секрецию можно уменьшить или прекратить. Вследствие этого поджелудочная железа начинает «отдыхать» и выздоравливать.
Омепразол в России включен в список жизненно необходимых лекарств.
Эта группа препаратов является современной, по сравнению с Н2-гистаминоблокаторами. Но они не лишены недостатков:
- Зарубежными учёными доказано, что прием больших доз или длительное лечение омепразолом, увеличивает риск переломов кости бедра, запястья и позвоночника.
- При лечении лекарствами этой группы, есть высокая вероятность поноса, вызванным определенным видом клостридиальной инфекции.
Нельзя применять таблетки этой группы у беременных, у детей, у больных с аллергией на лекарства данной группы, у кормящих матерей.
Прием ингибиторов протонной помпы в первом триместре беременности, в два раза увеличивается риск развития врожденных пороков сердца у плода.
Побочные действия: головокружение, диарея или запор, сухость во рту, нарушение зрения, метеоризм, головная боль, зуд кожи, боль в мышцах. Эти явления обратимы и пропадают при отмене препарата.
3. Антациды – это препараты, которые в желудке нейтрализуют образовавшуюся соляную кислоту. Недостатком таблеток и суспензий этой группы является механизм рикошета: они нейтрализуют соляную кислоту, но в ответ желудок выделяет еще больше соляной кислоты.

 Антациды использовали еще в древности в виде растертого порошка из раковин и кораллов.
Антациды использовали еще в древности в виде растертого порошка из раковин и кораллов.
Они обладают весьма непродолжительным действием: примерно 2-3 часа.
Для продления продолжительности действия антацидов необходимо их принимать через час после приема еды. В этом случае антациды задержатся в желудке и окажут более продолжительное действие.
Антациды бывают двух видов: всасывающиеся в ЖКТ (натрия гидрокарбонат) и невсасывающиеся. Сегодня в лечении больных используют только невсасывающиеся антациды, так как у всасывающихся препаратов очень много побочных действий. Невсасывающиеся препараты разделяются на две разновидности:
- Алюминиевые (соли алюминия и фосфорной кислоты – фосфалюгель).
- Алюминиево-магниевые (маалокс, алмагель).
Нейтрализация соляной кислоты всегда сопровождается образованием углекислого газа, который вызывает побочные действия: вздутие живота и отрыжка. Запор – еще одно побочное действие антацидных препаратов.
Но у лекарств, содержащих комбинацию магния и алюминия, такого побочного действия нет за счет послабляющего действия магния. Противопоказано принимать пациентам с тяжелыми заболеваниями почек. Данные препараты могут вызвать снижение прочности (остеомаляцию) костей и энцефалопатию.
Ферментные препараты
Ферменты применяются для создания функционального покоя больному органу и лечения внешнесекреторной недостаточности. В просвете кишечника, ферменты в достаточном количестве служат сигналом для поджелудочной железы, что ферментов достаточно и можно пока «отдохнуть».
Используются две группы препаратов:
- Таблетки, содержащие панкреатин растительного происхождения.
- Капсулы кислотоустойчивые, содержащие микрогранулы с запрограммированным высвобождением.
Препараты, содержащие кроме панкреатина еще и желчь, не используются. Так как они ускоряют перистальтические движения кишечника и желчного пузыря, увеличивают давление в просвете ЖКТ, активизируют работу поджелудочной железы, вызывая боль.
Наиболее оптимальным ферментным препаратом являются капсулы с кислотоустойчивой оболочкой, содержащие микрогранулы. Эти капсулы, за счет устойчивой к соляной кислоте оболочки, не разрушаются в желудке, а маленькие микрогранулы (примерно по 2 мм) хорошо перемешиваются с принятой пищей. К таким препаратам относятся креон, эрмиталь, микразим. Ферменты используют при хронической болезни поджелудочной, как правило, после плотного застолья.
Для повышения эффективности принимаемых ферментных таблеток, необходимо уменьшить количество потребляемой растительной клетчатки.
К побочным действиям ферментных препаратов относятся: дискомфорт в животе, покраснение кожи перианальной области, боль во рту, в крови повышение содержания мочевой кислоты, недостаток фолиевой кислоты, так как с ней ферменты образуют комплексные соединения. Препараты нельзя употреблять людям с аллергией на свиной белок.
Обезболивающие препараты
Широко используются ненаркотические обезболивающие препараты при лечении панкреатита, так как болевой синдром при этом заболевании очень сильный.


К этой группе препаратов относятся Парацетамол, Баралгин, Анальгин. Анальгетики используют в минимальной дозе, которая эффективна.
Миотропные спазмолитики
При панкреатите рекомендуют принимать спазмолитики, если болезнь сопровождается болевым синдромом, вызванным увеличенным давлением в протоках поджелудочной железы (кисты, псевдокисты, камни). Лекарства: Папаверин, Мебеверин, Дротаверин. Побочные действия: головокружение, диарея или запор. Единственным противопоказанием к приему данных препаратов является аллергия.
Лекарства от панкреатита должны обязательно назначаться, контролироваться лечащим врачом!
Самолечение – опасно. Учитывая форму и причину панкреатита, возраст пациента, сопутствующие заболевания, аллергические реакции на препараты, врачи подбирают лечение панкреатита и знают, какие таблетки лучше назначить.
Будьте здоровы!
www.podgeludka.ru
таблетки, ферменты, спазмолитики, народные средства, диета
Острые боли в животе? Панкреатит не дает спокойно жить? Если у вас приступ вызывайте скорую помощь, незамедлительно обратитесь к врачу. До приезда врача рекомендуют выполнить следующие действия: на живот (область боли) наложить холодный компресс, лучше пакет со льдом, а также принять таблетки спазмолитики.
Какие существуют лекарства от панкреатита?
Не дает вздохнуть панкреатит? Медикаментозное лечение временно облегчит боль.
1.
Временно успокоят спазмы при панкреатите – «Но-шпа», «Папаверин», «Баралгин». Одинарная доза не должна превышать 2-х таблеток. «Папаверин» рекомендуют употреблять совместно с «Платифиллином». С невыносимой болью может помочь справиться только врач, введя сильное обезболивающее. Не стоит употреблять при панкреатите дешевых таблеток анальгетиков. Помочь не помогут, но могут внести неясности при диагностировании.
2.
Уровень ферментов, вырабатываемых поджелудочной железой, необходимо контролировать. Раз в год сдавать анализы на проверку уровня ферментов. Для коррекции баланса применяют таблетки – ферменто-заменители. Такие как «Мезим», «Креон», «Фестал».
3.
Снизить воспаление в области железы помогут «Диклофенак» и «Аспирин». Эти таблетки от панкреатита уменьшают боль.
4.
При хроническом панкреатите врачи назначают препарат «Октреотид». Этот препарат часто назначают стационарным больным. Применяют его капельным путем внутривенно.
5.
Сопутствующей болезнью является нарушение пищеварения. Так как длительное течение панкреатита приводит к нарушению нормального функционирования поджелудочной железы.
Ферменты при лечении панкреатита
Врачи рекомендуют для нормализации пищеварения и облегчения процесса переваривания пищи принимать от панкреатита таблетки-ферменты: Мезим, Фестал, Панкреатин. В период применения этих таблеток нагрузка на железу снижается, соответственно боль тоже уменьшается.
1.
Панкреатин – таблетка от панкреатита, содержащая ферменты поджелудочной железы. С его помощью выполняется расщепление углеводов, жиров и белков. Принимать Панкреатин следует во время еды по 3 таблетки.
2.
Мезим форте 10 000 принимают также во время еды, запивая обильным количеством минеральной воды, с содержанием соды, например «Боржоми».
3.
Фестал рекомендуют принимать с Фамотидином или Циметидином, для понижения кислотности. Принимать таблетки Фестал следует во время еды, трижды в день.
Обострение панкреатита
Часто курс лечения включает таблетки от панкреатита нескольких групп. Устранение болевого синдрома достигают с помощью антихолинергических препаратов и миотропных таблеток спазмолитиков (Но-шпа). При сильных болях колют анальгин и подобные ему. Больным также могут назначить Альмагель, микстуру Бурже, Гистодил, Ранитидин.
Народные средства
Наряду с лекарственными медикаментами, можно использовать отвары из трав:
- корень алтея,
- лапчатки,
- синюхи,
- плоды черемухи,
- соплодия ольхи,
- зверобой,
- цветки ромашки.
Чтобы приготовить отвар необходимо взять 10-20 грамм эти травы (1 или несколько видов) и заварить в стакане кипятка (на водяной бане), затем настоять и пить до еды несколько раз в день (регулярно).
Общие принципы медикаментозного лечения
Зачастую медикаментозное лечение болезни не обходится без приема антибиотиков широкого действия (гентамицин, допустим). Они предупреждают заражение и абсцессы.
При хроническом панкреатите целесообразным будет короткое лечение 3-4 раза в год Пентоксилом либо Метирурацилом. Эти таблетки будут стимулировать метаболические процессы в организме.
После снятия острых болей благодаря медикаментозному лечению рекомендовано пребывание в санаториях с минеральными водами (Боржоми, Трускавец, Ессентуки и др.). После лечения обязательно необходимо следить за питанием и его режимом.
Цели применения таблеток
В ходе медикаментозного лечения стремятся достичь таких целей:
1.
уменьшение болевого синдрома;
2.
нормализация пищеварительных процессов пациента;
3.
улучшение процессов всасывания у пациентов с панкреатитом;
4.
компенсация недостаточности всасывания кишечника с помощью внутривенных инъекций медикаментов и витаминов внутривенным введением лекарственных препаратов и витаминов;
5.
компенсация инкреторной недостаточности.
Диета при панкреатите
Ни одно медикаментозное лечение не обходится без диеты. Принимать пищу больным советую по чуть-чуть пять-шесть раз в день. До и после еды положен небольшой отдых.
Питание должно состоять из
- крупяных супов,
- протертых каш,
- белковых омлетов,
- нежирного творога,
- нежирного мяса,
- рыбы.
Авторами такой диеты были Покровский и Самсонов. Это они предложили низкокалорийную, нежирную диету для больных панкреатитом, которая разгрузит поджелудочную железу. Постепенно диету делают более свободной и гибкой, однако с исключением жареного, копченого, жирного, острого – всего того, что вызывает усиленную секрецию пищеварительного сока.
Видео: Таблетки от панкреатита
www.astromeridian.ru
Лечение панкреатита: лекарства. Лечение панкреатита: народные средства
Поражение поджелудочной железы называется панкреатитом. Оставлять это заболевание без внимания нельзя, ведь этот орган вырабатывает ферменты для пищеварения и гормоны, которые отвечают за регуляцию уровня глюкозы в крови.
Установка диагноза
 Для назначения грамотной терапии важно своевременно установить диагноз. Для этого надо знать, как проявляется панкреатит хронический. Симптомы, диагностика, лечение известны врачам, но пациентам надо и самим понимать причину своего плохого самочувствия.
Для назначения грамотной терапии важно своевременно установить диагноз. Для этого надо знать, как проявляется панкреатит хронический. Симптомы, диагностика, лечение известны врачам, но пациентам надо и самим понимать причину своего плохого самочувствия.
Например, при остром воспалении появляются сильные боли в животе. Они могут быть острыми или тупыми. Помимо этого, панкреатит характеризуется нарушением работы органов пищеварения (может начаться понос либо запор), отрыжкой, сухостью во рту, повышением температуры. Хроническая форма заболевания может быть даже бессимптомной. Но в большинстве случаев болевые приступы чередуются с периодами ремиссии.
Установить точный диагноз можно лишь в больнице после проведения ряда обследований. Пациента отправляют на УЗИ, анализы мочи, кала и крови.
Выбор тактики лечения
При панкреатите необходима специальная схема терапии. Желательно, чтобы квалифицированный врач назначал лекарства. Лечение панкреатита, как правило, начинается с голода. В это время назначаются мощные анальгетики, способные устранить боль. Больной должен находиться в стационаре больницы под наблюдением врачей. В остром периоде внутривенно вводят специальные ингибиторы ферментов. Это могут такие медикаменты как «Контрикал», «Гордокс». Также вводят плазму, солевые растворы, препараты «Реополиглюкин», «Альбумин».
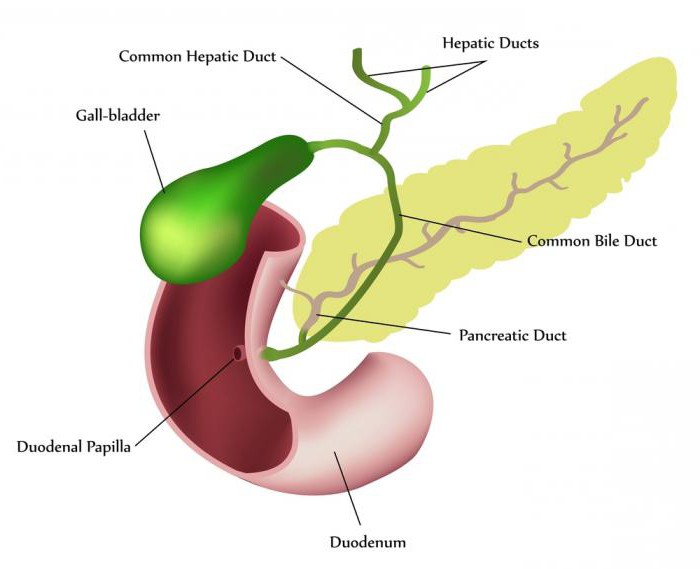 При остром приступе необходимо трехдневное голодание. В этот период разрешено лишь употреблять воду без газа, отвар шиповника либо несладкий чай. Одновременно проводят поддерживающую терапию. После этого назначается жесткая диета.
При остром приступе необходимо трехдневное голодание. В этот период разрешено лишь употреблять воду без газа, отвар шиповника либо несладкий чай. Одновременно проводят поддерживающую терапию. После этого назначается жесткая диета.
Лекарства для поджелудочной железы при лечении панкреатита подбираются в зависимости от состояния пациента. При необходимости используют болеутоляющие препараты. Помимо этого, необходимы препараты, которые регулируют работу поджелудочной железы.
Обезболивающие средства
При лечении панкреатита важно облегчить состояние пациента. При острых приступах в условиях стационара больницы внутривенно могут вводить наркотические обезболивающие лекарства. Лечение панкреатита должно быть направлено на снятие болевого приступа и на нормализацию функции поджелудочной железы.
 После устранения острого воспаления или при хронической форме заболевания часто назначают средство «Но-шпа». Для достижения желаемого эффекта необходимо по 80 мг дважды в сутки. При внутривенном введении важно обеспечить поступление препарата каждые 4 часа.
После устранения острого воспаления или при хронической форме заболевания часто назначают средство «Но-шпа». Для достижения желаемого эффекта необходимо по 80 мг дважды в сутки. При внутривенном введении важно обеспечить поступление препарата каждые 4 часа.
Помимо указанного средства, могут назначать и другие спазмолитики. Популярностью пользуются свечи «Папаверин». Но при их применении возможно нарушение сердечного ритма. Также используют средство «Баралгин».
Восстанавливающие препараты
Одной из главных задач является нормализация функционирования поджелудочной железы. Для этого используются специальные лекарства. Лечение панкреатита проводится с помощью антацидных средств. Они предназначены для купирования болевого симптома и защиты слизистой желудка и кишечника. Для этих целей используют такие препараты, как «Фосфалюгель», «Маалокс», «Гевискон».
Блокируют рецепторы, отвечающие за выработку соляной кислоты, такие средства как «Ранитидин», «Омепразол». При уменьшении ее секреции прекращается стимуляция работы поджелудочной железы. Принимать их надо не менее двух недель. В условиях больниц средство «Ранитидин» вводят внутримышечно по 50 мг трижды в день. Также возможно инъекционное внутривенное введение. При облегчении состояния переходят на прием таблеток. Назначают, как правило, по 150 мг «Ранитидина» дважды в сутки.
 А вот средство «Омепразол» вводят один раз в сутки. Достаточно 40 мг, разведенных в физрасторе. Препарат вводят внутривенно капельно. Со временем возможен переход на одноименные капсулы либо таблетки. Принимать необходимо по 20 мг дважды в день.
А вот средство «Омепразол» вводят один раз в сутки. Достаточно 40 мг, разведенных в физрасторе. Препарат вводят внутривенно капельно. Со временем возможен переход на одноименные капсулы либо таблетки. Принимать необходимо по 20 мг дважды в день.
Дополнительные средства
Помимо обезболивания и прекращения стимуляции поджелудочной важно наладить работу всей пищеварительной системы. Для этих целей используют не только специальные препараты для лечения панкреатита. Какие препараты принимать, помимо спазмолитиков и средств, уменьшающих секрецию соляной кислоты, должен объяснять лечащий врач.
 Так, нередко рекомендуют ферментные средства. Часто назначают препарат «Панкреатин». Это ферментное средство без содержания желчных кислот, в составе которого находятся специальные ферменты поджелудочной – амилаза, протеаза, липаза. Оно способствует улучшению процесса пищеварения и всасывания в двенадцатиперстную кишку основных нутриентов.
Так, нередко рекомендуют ферментные средства. Часто назначают препарат «Панкреатин». Это ферментное средство без содержания желчных кислот, в составе которого находятся специальные ферменты поджелудочной – амилаза, протеаза, липаза. Оно способствует улучшению процесса пищеварения и всасывания в двенадцатиперстную кишку основных нутриентов.
Вместо средства «Панкреатин» могут быть назначены и другие лекарства. Лечение панкреатита также проводится с помощью таких медикаментов, как «Креон», «Мезим», «Фестал».
Антибактериальное лечение
В некоторых случаях хронический панкреатит обостряется реактивным воспалением желчного протока. При этом не обойтись без антибактериальных средств.
Назначено может быть такое средство как «Цефуроксим». Его вводят внутримышечно по 1 г трижды в день. Также в этом случае эффективен препарат «Доксициклин». Назначают по 0,1 г трижды в сутки. Лечение должно длится от 7 до 10 дней.
Но начинать самостоятельно вводить себе антибиотики без подтвержденного диагноза нельзя. В любом случае лишь под контролем врача должно проводиться лечение панкреатита лекарственными препаратами. Народные средства также применяются лишь после согласования с доктором.
Альтернативные методы
 Неплохо действуют на поджелудочную железу отвары и настои различных трав. Готовые сборы можно найти в аптеке или составить самостоятельно. Важно лишь разобраться, комбинация каких трав лучше всего влияет на состояние поджелудочной железы.
Неплохо действуют на поджелудочную железу отвары и настои различных трав. Готовые сборы можно найти в аптеке или составить самостоятельно. Важно лишь разобраться, комбинация каких трав лучше всего влияет на состояние поджелудочной железы.
Эффективной считается настойка из девясила, мяты и череды. Сбор заливается кипятком (из расчета 100 мл воды на 1 ст. л.) и кипятится на протяжении 3 минут. Отвар можно пить по 1/3 стакана на голодный желудок дважды в день.
Также существуют и другие народные средства и методы лечения панкреатита. Целители часто советуют смешать зверобой, хвощ, череду, шалфей, полынь, девясил, корни лопуха, цветы ромашки и календулы. Столовая ложна измельченных перемешанных трав заливается стаканом кипятка. После того как сбор настоится, его можно пить. Достаточно употреблять по 100 мл трижды в день до еды.
Также на состояние поджелудочной железы положительно влияет специальная дыхательная гимнастика. Она предназначена для мягкого массажа всех внутренних органов. Необходимо задерживать дыхание и выпячивать/втягивать живот.
fb.ru
Какие таблетки для лечения панкреатита лучше?
Людям, страдающим от патологии поджелудочной железы, нужно знать, какие таблетки для лечения панкреатита лучшие на сегодняшний день.
Фармацевтические компании поставляют на рынок лекарственные препараты различного назначения, которые обладают комплексным воздействием на организм.
Чтобы не навредить своему здоровью, нужно принимать лекарства только после консультации со специалистом.
Что такое панкреатит?
Согласно действующей классификации, панкреатитом называется воспаление поджелудочной железы.
В числе наиболее опасных для здоровья и жизни человека заболеваний панкреатит занимает одну из основных позиций.
Возникает и развивается патология под влиянием двух факторов – желчнокаменной болезни и неправильного питания.
Пристрастие к жирной пище и чрезмерное употребление алкоголя у взрослых очень часто приводит к панкреатиту.
Образование камней в желчных протоках происходит в течение длительного отрезка времени без ярко выраженных симптомов. В конечном итоге эти протоки засоряются.
Фото:
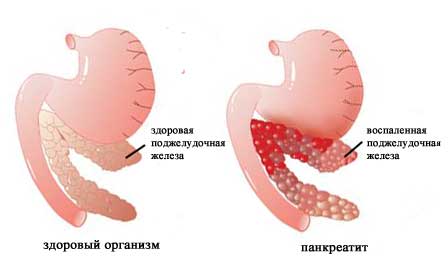
Основной функцией поджелудочной железы является выработка ферментов, необходимых для нормального пищеварения.
Плюс к этому железой вырабатывается инсулин, дефицит которого приводит к сахарному диабету. Лечение диабета сопряжено с серьезными трудностями.
Лучше своевременно заняться профилактикой панкреатита, чем регулярно поддерживать организм с помощью инъекций или таблеток инсулина.
При панкреатите ферменты, которые вырабатываются поджелудочной железой, застревают в протоках и начинают разрушать ткани железы. При попадании в кровь они вызывают симптомы общего отравления.
Очень важно адекватно отреагировать на сигналы, которые подает организм. Специалисты настоятельно советуют не использовать домашние методы лечения или самые дорогие таблетки из аптеки.
Необходимо оценить следующие симптомы:
- высокая температура и скачки артериального давления;
- икота и тошнота;
- рвота и вздутие живота.
При обострении панкреатита присутствует еще целый ряд признаков, которые тоже характерны при острой интоксикации.
Нужно отметить, что подобные симптомы возникают и при холецистите. О том, какие таблетки от панкреатита лучше, можно узнать на приеме у гастроэнтеролога.
Специалисты различают два типа панкреатита – острый и хронический. Для лечения острого приступа таблетки не используются, поскольку снять боль нужно в самый короткий срок.
Видео:
Как правило, больного госпитализируют в стационар и там проводят интенсивную терапию по снятию приступа. В особо сложных ситуациях применяется хирургический метод.
При хронической форме воспаления поджелудочной железы прописываются к применению определенные таблетки.
Важно подчеркнуть, что таблетки только дополнительное лекарственное средство, а основой лечения хронического панкреатита является строгая диета.
Лечение панкреатита таблетками
Острое воспаление поджелудочной железы лечится, как правило, в стационарных условиях. Такой подход подтвердил свою эффективность, все тонкости процедуры хорошо проработаны.
Подобные методы используются и при холецистите. Многолетняя практика показывает, что хронический панкреатит можно успешно лечить и в домашних условиях.
Для своевременного и эффективного лечения достаточно знать, какие таблетки нужно принимать и при каких условиях это делается.
Препараты принимаются в следующих ситуациях:
- при купировании приступов боли;
- при устранении воспаления;
- для поддержки поджелудочной железы;
- для предотвращения возможных осложнений.
Это краткий список, который дополняется в конкретных ситуациях.
Обезболивающие средства
Острые боли, которые часто возникают при панкреатите, способствуют перерастанию заболевания в хроническую форму.
Чтобы предотвратить такой исход, необходимо снимать обострение с помощью инъекций или таблеток. В домашних условиях практичнее принимать таблетки.
Видео:
Важно, чтобы инструкция по применению была на понятном языке, ведь некоторые препараты сопровождаются руководством на языке компании-производителя – это не должно стать причиной для нарушения правил приема лекарств.
Если подходить к выбору таблеток для лечения панкреатита серьезно, то лучше всего проконсультироваться с гастроэнтерологом.
В настоящее время рекомендуются к применению Анальгин, Баралгин, Но-Шпа, Парацетамол. Когда боль становится нестерпимой, вместо таблеток приходится использовать инъекции.
Обезболивающие препараты способны вызывать аллергическую реакцию – об этой стороне лечебного процесса забывать не следует.
Стероидные препараты
В реальной жизни нередко встречается ситуация, когда воспалительные процессы периодически возникают внутри поджелудочной железы.
Как правило, это происходит в результате ослабления иммунной системы. Понижение иммунитета объясняется снижением выработки определенных гормонов.
Чтобы возместить недостающий объем гормональных ингредиентов, можно принимать следующие таблетки: Декадрон, Преднизолон, Целестон.
Инструкция по применению каждого препарата содержит всю необходимую для больного информацию.
Какие таблетки лучше принимать, определяется конкретными обстоятельствами. Лечение панкреатита всегда требует комплексного подхода.
Фото:
Декадрон используется и при холецистите для снятия тяжелых форм воспаления, Преднизолон стимулирует укрепление иммунитета, а Целестон препятствует проникновению в организм веществ, которые вызывают воспаление.
Препараты этой группы способны вызывать побочные эффекты, поэтому инструкция по применению должна выполняться четко.
Ферментные препараты
На стадии хронического панкреатита функции поджелудочной железы ослабевают. Ферментов, которые требуются для переваривания пищи, становится недостаточно.
Чтобы предотвратить обострение болезни и нормализовать пищеварительный процесс, гастроэнтерологи рекомендуют принимать следующие таблетки:
- Креон;
- Мезим-Форте;
- Панкреатин.
Необходимо предупредить, что эти препараты предназначены только для взрослых. Практически все они оказывают побочные эффекты в виде запора, диареи или вздутия живота.
Для профилактики и лечения панкреатита в домашних условиях лучше всего подходят таблетки Креон. Таблетки принимают во время приема пищи.
Дозировка для взрослых и детей определяется в индивидуальном порядке. Панкреатин содержит ферменты аналогичные человеческим.
Видео:
Инструкция по применению предписывает применять таблетки при хроническом панкреатите. Мезим-Форте по своему составу – пищеварительный фермент.
Таблетки Мезима принимают при ферментной недостаточности, аллергии на некоторые виды пищи и понижении иммунитета.
Лекарства от панкреатита
Практика последних лет показывает, что назвать определенное лекарство, какое лучше всего помогает при панкреатите, невозможно. Более того, сама постановка вопроса является некорректной.
Если регулярно пить алкогольные напитки, то в скором времени поджелудочная железа станет функционировать с перебоями, а лечить придется не только ее, но и прочие органы пищеварительной системы.
В таком случае потребуется объемный комплекс лекарств и процедур, который назначается в зависимости от конкретной клинической картины.
При лечении панкреатита и восстановлении поджелудочной железы некоторые препараты приходится регулярно пить в течение нескольких лет.
Какие конкретно, определяется по результатам исследования организма и от состояния других органов, печени и желудка.
Когда лечение поджелудочной железы проводится правильно, то обезболивающие средства прекращают употреблять уже через неделю – другую.
Прием таблеток, которые содержат ферменты панкреатина, позволяет купировать панкреатит ориентировочно через полтора месяца.
Видео:
Гастроэнтерологи настоятельно рекомендуют вести здоровый образ жизни и не допускать развития панкреатита. Лечить это заболевание приходится долго, во многих случаях – годами.
В лечебном процессе задействованы не только инъекции и таблетки, но и другие процедуры. Для каждого этапа разработана подробная инструкция.
Подавляющая часть пациентов проходят лечение в домашних условиях. Для них очень важно соблюдать диету и график приема таблеток. Не стоит использовать народные средства для лечения панкреатита.
protrakt.ru
Лекарства при панкреатите
загрузка...
Воспаление поджелудочной железы достаточно распространенное и серьезное заболевание. Причиной этого служит неправильное питание, врожденные проблемы, стрессы, гормональный дисбаланс, злоупотребление алкоголем и множество других факторов.
Что такое панкреатит
Панкреатит – это целая группа заболеваний, которые сопровождаются воспалением поджелудочной железы разной тяжести.
Происходит это из-за того, что ферменты, вырабатываемые поджелудочной, не попадают в двенадцатиперстную кишку, а активизируются сразу же, вызывая воспаления и разрушая железу.
Этот процесс, который в народе называют самоперевариванием, сопровождается обильным выбросом токсинов в кровь, что оказывает пагубное действие на все органы, а не только на поджелудочную.
Есть несколько форм воспалительного процесса:
- Острый;
- Хронический;
- Реактивный.
Симптомы проявляются в первую очередь резкой болью в правом боку в районе поджелудочной. Она носит характерный, опоясывающий характер и не снимается болеутоляющими, спазмолитиками анальгетиками.
Также могут наблюдаться сбои пищеварения, рвота, диарея, быстрая потеря веса, головокружение и слабость. При появлении этих симптомов необходимо сразу же обратиться к врачу – многие заболевания почек и печени имеют схожую симптоматику и самостоятельно можно легко ошибиться с диагнозом, а запущенную стадию очень тяжело лечить, она может иметь серьезные последствия вплоть до летального исхода.
Лечение панкреатита
При правильной диагностике эту болезнь можно успешно лечить в домашних условиях, и только в тяжелых случаях назначают стационар.
Лечение включает в себя медикаментозную терапию, таблетки, строгую диету, гомеопатические лекарственные средства.
Для полноценного лечения необходимо следовать рекомендациям врача. Самолечение, скорее всего, не принесет никакого эффекта или только усугубит состояние. Не стоит увлекаться и народной медициной в ущерб медикаментозной терапии — травы хороши для профилактики и поддержки организма, но современные таблетки они не заменят.
Для каждой формы заболевания есть свои рекомендации и методики терапии.
Лечение хронической стадии
При хроническом панкреатите врачи рекомендуют комплексную терапию, которая включает медикаменты(спазмолитики, холинопрепараты, анальгетики, антациды, ферментные препараты, Н2-блокираторы), строгую диету, щадящий режим.
Холинопрепараты, анальгетики и спазмолитики принимают для снятия болей. В большинстве случаев дозировка соответствует рекомендациях в инструкции, но при необходимости врач может ее регулировать. Среди самых распространенных средств:
- Атропин,
- Платифиллин,
- Но-Шпа,
- Папаверин,
- Гастроцепин.
Препараты антациды назначают при повышенной кислотности – эти лекарственные средства нейтрализуют соляную кислоту в желудочном соке, в результате чего снижается его разрушающее действие. Наиболее популярные щелочные препараты – фосфалюгель и альмагель.
Для нормализации работы поджелудочной железы при хронической форме прописывают ферментные и антиферментные таблетки – панкреатин, фестал, пепфиз, пензитал, дигестал, флогензим, энзистал. Все ферментные медикаменты делятся на несколько групп:
- Панкреатиносодержащие препараты;
- Растительные лекарственные препараты на основе папаина;
- Лекарственные средства, содержащие панкреатин в комбинации с желчью и гемицеллюлазой;
- Комбинированные таблетки на основе панкреатина с растительными компонентами.
Чтобы снять сильные болевые проявления широко применяют Н2-блокаторы – они дают положительный эффект уже через несколько часов после приема. К ним относятся ранитидин и фамотидин.
Чтобы нормализовать работу железы и стимулировать процесс регенерации, нормализовать стул и предотвратить потерю веса принимают трипсин, амилаз и липазу, которые подавляют панкреатическую секрецию.
загрузка...
Терапию этими таблетками следует начинать сразу после того, как острый приступ предотвращен и болевые ощущения ослаблены.
В большинстве клинических случаев он проходит после трех-четырех недель приема ферментов, а излечение наступает через полгода. Но в тяжелых случаях воспаления принимать лекарства и ферментосодержащие таблетки приходится на протяжении многих лет, чтобы стимулировать нормальную работу поджелудочной железы. К медикаментам такого типа относят – панцитрат, панкреатин, панкурмен.
Лечение острого панкреатита
Острый панкреатит – это довольно серьезное заболевание, которое очень тяжело переносится больным из-за сильных болей и его тяжело лечить. Поэтому если наблюдаются его признаки — необходимо вызвать врача и оказать первую помощь, которая заключается в том, что:
- Обеспечить больному полный покой;
- Вызвать рвоту – от этого ненадолго тяжелые симптомы отступают;
- Избегать любого приема пищи или напитков, но можно давать по четверти стакана воды каждые полчаса;
- Для облегчения болей можно положить холодную грелку в область поджелудочной со стороны спины;
- Если подобный приступ не первый, то можно дать лекарства – но-шпа или дротаверин гидрохлорид, ввести внутримышечно 2 мл папаверина.
Лечить острую форму достаточно тяжело, поэтому необходимо поместить больного в стационар в хирургическом отделении – в любой момент может понадобиться хирургическое вмешательство.
 В больнице больному назначают голодную диету, при помощи капельницы вводят большие объемы жидкости (физраствор, глюкоза). Это помогает снять интоксикацию.
В больнице больному назначают голодную диету, при помощи капельницы вводят большие объемы жидкости (физраствор, глюкоза). Это помогает снять интоксикацию.
Чтобы снизить активность работы железы вводят ферментные медикаменты сандостатин или контрикал. Болезненные спазмы в области желудка снимают при помощи спазмолитиков – но-шпа, кетанов, спазмолгон.
Если в желудочно-кишечном тракте наблюдается повышенное давление, больному устанавливают назогастральный зонд (небольшая трубка, которая вводится через нос в желудок). Часто рекомендуют и антибиотики, чтобы снизить риски возникновения инфекций. При сильном болевом синдроме принимают сильные обезболивающие наркотические лекарства.
Лечение симптомов
Так как это заболевание сопровождается сильными симптомами, параллельно с терапией назначают и курс медикаментов для их снятия:
- Кальций;
- Гормоны;
- Желчегонное;
- Обволакивающие препараты;
- Метаболические лекарственные комплексы;
- Седитивы.
Хорошо зарекомендовала себя эпсилон-аминокапроновая кислота, которая снимает симптоматику. Вводят ее внутривенно при помощи капельницы четыре раза в сутки.
Часто назначают и ферментные медикаменты с высоким содержанием клетчатки – вобэнзим, флогэнзим, юниэнзим. По усмотрению врача назначают также витаминные комплексы (В6, В12) и анаболические стероидные комплексы. В результате снимаются симптомы, нормализуются, трофические процессы, масса тела и белковый спектр крови.
Что нельзя применять при острой форме
Лечение острого панкреатита без врачебной помощи чревато ухудшением состояния и многочисленными осложнениями. Кроме того, неправильная дозировка препаратов может тоже усугубить состояние.
Очень осторожно стоит принимать дигестал, фестал, энзистал. В их составе есть желчь и при передозировке разрушительные процессы только усугубятся, поэтому они противопоказаны.
Очень осторожно стоит отнестись к питанию – соблюдать все рекомендации доктора, полностью отказаться от тяжелой, жирной пищи, копченостей, алкоголя.
Профилактика панкреатита
Для профилактики острого панкреатита можно постоянно или периодически принимать ферментосодержащие таблетки, такие как ранитидин, фамотидин.
Не убудут лишними и витаминные комплексы, которые поддержат работу поджелудочной железы, такие как В6, В12.
Необходимо строго соблюдать диету — отказаться от тяжелой пищи. После обильного приема пищи, стоит принять таблетку ранитидина, чтобы стимулировать работу железы и предотвратить возможнее проблемы.
Можно регулярно пить различные сборы трав – они простимулируют работу поджелудочной, укрепят организм и облегчат симптомы. Они продаются в каждой аптеке и стоят немного. Но не стоит лечить панкреатит только травами, игнорируя традиционную медицину, это может иметь неприятные последствия.
Еще раз подчеркнем, что самодиагностика может иметь печальные последствия, ведь успех в излечении воспалений поджелудочной железы зависит, насколько своевременно был поставлен диагноз и начато лечение.
загрузка...
pankreatitum.ru
типы препаратов и их особенности
Лечение панкреатита медикаментами является наиболее распространенным, потому что обычно именно оно приносит определенные результаты. Перед началом употребления тех или иных лекарств очень важно проконсультироваться с врачом.
Панкреатит представляет собой одно из заболеваний поджелудочной железы. Это заболевание может появляться по разным причинам, например, вследствие перенесенных инфекционных заболеваний, язв, травм, алкоголизма, злоупотребления едой и т.д. Еще одним фактором является наследственность. Среди основных симптомов данного заболевания можно отметить отсутствие аппетита, подташнивание, дисбактериоз, жажду и пр.
Медикаментозное лечение
 Надо посетить специалиста, пройти соответствующее обследование, на основании результатов которого врач сможет определить оптимальный набор лекарств для лечения.
Надо посетить специалиста, пройти соответствующее обследование, на основании результатов которого врач сможет определить оптимальный набор лекарств для лечения.Медикаментозное лечение панкреатита может предполагать использование разнообразных комбинаций ферментов. Надо подбирать дозы исключительно индивидуально. Данный тип лечения врач пересматривает практически каждый день, чтобы можно было вовремя внести туда необходимые корректировки.
Врачи могут прописывать больным капсульные ферменты, микрогранулированные формы, которые характеризуются более оперативным воздействием на организм.
Благодаря терапии с применением лекарственных препаратов можно устранять некоторые неприятные симптомы болезни, например, диарею. Она может возникать из-за воспаления железы и проблем с всасыванием жиров.
Медикаменты
При лечении панкреатита применяется комплексная терапия, которая включает антиферментные препараты, антибиотики, ферментные препараты, холинолитики и спазмолитики, антациды, h3-блокаторы.
Антиферментные препараты
Антиферментные лекарственные средства (гордокс, контрикал, антагозан, трасилол) применяются для инактивации протеолитических ферментов поджелудочной, приводящие к развитию воспалительных и некротических процессов.
Эта группа препаратов – вытяжка из паренхимы лёгких и поджелудочной крупного рогатого скота. Наиболее эффективно назначение антиферментных препаратов в первые сутки от начала заболевания.
Антибиотики
Антибактериальные препараты назначают, чтобы снизить воспаление поджелудочной железы, а также прилежащих тканях и других органах, которые повреждены её ферментами.
Благодаря назначению антибиотиков возможно предотвращение:
- панкреонекроза,
- абсцесса сальниковой сумки,
- перитонита,
- сепсисов забрюшинной флегмоны.
Используются антибактериальные средства широкого спектра действия. Это могут быть синтетические пенициллины, цефалоспорины, макролиды, фторхинолоны.
Ферментные препараты
Ферментные препараты (креон, панкреатин, панкурмен, энзистал, фестал, панзинорм и другие) содержат панкреатические ферменты – амилаза, липаза, протеаза.
Заместительное лечение данными препаратами:
- обеспечивают функциональный покой поджелудочной железы
- улучшают всасывание и переваривание углеводов, жиров и белков.
- нормализует процесс пищеварения,
- устраняет диспепсические симптомы.
Спазмолитики
Гладкомышечный спазм, вызванный дискинезией (гипермоторной) желчного протока и функциональные изменения в работе сфинктера Одди являются основным показанием к назначению спазмолитиков.
Они возникают вследствие недостаточного тонуса сфинктеров панкреатического протока, который вызывает затруднение с поступлением панкреатического сока из железы в кишечник (двенадцатиперстную кишку).
Чаще всего из спазмолитиков применяют:
- папаверин, мебеверин,
- дротаверин, Но-шпа,
- риабал, спазмомен,
- спазмол и др.
Холинолитики
Холинолитики — это препараты, основным свойством которых является способность предотвращать или ослаблять действие холиномиметических средств и ацетилхолина.
Различают: н-холинолитики (никотинолитики) и м-холинолитики (мускаринолитики). При хроническом панкреатите обычно используют селективные м-холиноблокаторы (гастрил, пирензепин, гастрозипин).
 Холинолитики блокируют патологические импульсы в ганглиях и коре головного мозга, что приводит к торможению в системе мионевральных синапсов ЖКТ, нормализуя их ритм и усиливая моторно-эвакуаторную функцию.
Холинолитики блокируют патологические импульсы в ганглиях и коре головного мозга, что приводит к торможению в системе мионевральных синапсов ЖКТ, нормализуя их ритм и усиливая моторно-эвакуаторную функцию.
К холинолитикам оносятся такие препараты, как:
- атропин, метацин,
- хлорозин, платифиллин,
- спазмолитин и др.
Все эти вещества в большинстве случаев используют как спазмолитики.
Антациды
Антациды — лекарственные препараты, которые назначают при кислотозависимых заболеваниях ЖКТ для нейтрализации соляной кислоты желудочного сока.
Повышенное выделение соляной кислоты стимулирует панкреатическую секрецию, поэтому при хроническом панкреатите используют препараты, снижающие желудочную секрецию. Это устранит агрессивное воздействие соляной кислоты.
Различают: невсасывающиеся и всасывающиеся антацидные препараты. Обычно назначают невсасывающиеся антациды (алюминий-магнийсодержащие): Альмагель, Алюмаг, Алтацид, Маалокс, Гастрацид, Маалукол, Палмагель.
Эти антациды имеют в составе магний и алюминий, обладают способностью адсорбировать фермент пепсин, желчные кислоты, лизолецитин, оказывая вспомогательное защитное действие. При панкреатите антациды не применяют без ингибиторов секреции.
Н2-блокаторы
В качестве антисекреторных препаратов применяются блокаторы h3-гистаминовых рецепторов – фамотидин, ранитидин, низатидин.
Антисекреторное лечение применяют для угнетения кислотообразующей функции желудка, поскольку соляная кислота является основным стимулятором образования секретина (регулирующего образование бикарбонатов и воды клетками эпителия протоков поджелудочной). Таким образом уменьшения ее объема и бикарбонатов позволяет достичь эффекта от лечения.
Условия лечения
Необходимо составлять программу лечения для каждого отдельного пациента в индивидуальном порядке. Можно добиться успеха только в этом случае. Нет никакой универсальной программы приема медикаментов.
Лечение в обязательном порядке должно сопровождаться:
- Постельным режимом
- Соблюдением особой диеты, как правило, с увеличенным содержанием белков. Обычно такую диету надо соблюдать на протяжении, по меньшей мере, трех недель.
- Если у человека намечается обострение, то лучше поголодать в течение нескольких дней.
При слишком серьезных патологических изменениях поджелудочной железы иногда невозможно обойтись без хирургического вмешательства. Лапароскопия представляет собой основной метод лечения болезни в таком случае.
Заместительная терапия может играть очень важную роль при лечении болезни. В данном случае лечение может предполагать употребление таких лекарств, как панкреатин. Обычно он употребляется на протяжении месяцев, когда человек каждый день по несколько раз употребляет лекарство.
При этом заболевании могут использоваться:
- желчегонные средства
- обволакивающие препараты
- разнообразные гормоны стероидного
- анаболического типа
Также могут употребляться такие препараты, как фестал, мезим-форте и некоторые другие.
Если возникает ярко выраженный болевой синдром, то специалисты обычно назначают специальные антиферментные препараты.
Использование анальгетиков, спазмолитиков также часто является частью терапии.
Грамотное сочетание препаратов обычно позволяет добиться неплохого результата. Но при этом лечение острого панкреатита должно производиться под наблюдением специалиста, который должен тщательно контролировать все нюансы и детали лечения.
Консервативные методы
 При слабо выраженном болевом синдроме именно такой способ лечения является наиболее результативным и быстрым.
При слабо выраженном болевом синдроме именно такой способ лечения является наиболее результативным и быстрым.
Иногда назначается специальная ферментоподавляющая терапия, чтобы можно было подавить боль. Для сокращения уровня давления в протоках, пациенту могут назначаться особенные панкреатические ферменты. Их употребление позволяет снять болевые симптомы.
Врачи
Лечением панкреатита занимаются такие специалисты, как гастроэнтеролог, эндокринолог. Особая роль в лечении данного заболевания отводится диетологу. Он способен разработать уникальную индивидуальную диету, при помощи которой можно будет сделать медикаментозное лечение более эффективным, а также успешным.
udietologa.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа









