Пограничная серозная опухоль яичников. Пограничная опухоль это рак или нет
Что такое пограничная опухоль яичника — АНТИ-РАК
Что такое пограничная опухоль яичника
Пограничные муцинозные опухоли (син. атипически пролиферируюшие муцинозные опухоли) встречаются с примерной частотой 10 % от всех муцинозных опухолей. Возраст больных диагностического значения не имеет. Пограничные муцинозные опухоли обычно односторонние. Макроскопически они представляют собой кистозные поражения с гладкой наружной поверхностью, имеющие на разрезе многокамерные кисты, заполненные тягучей жидкостью. Между кистами определяются широкие перегородки, а их внутренняя поверхность покрыта короткими сосочками.
Под микроскопом в таких опухолях всегда обнаруживаются довольно большие участки с Признаками доброкачественного процесса. Граница между структурами разной степени зрелости в разных типах муцинозных опухолей крайне нечеткая, очаги доброкачественного или пограничного типа могут соседствовать в одном поле зрения с зоной инвазивного рака. В железах пограничной муцинозной опухоли, по сравнению с ее доброкачественным «аналогом», количество слоев эпителиоцитов увеличено, эпителий обретает веерообразный вид, возникают внутрикистозные сосочки, сливающиеся между собой и формирующие сложные и ветвящиеся структуры. Встречается также много железисто-трубчатых и криброзных комплексов. Часть опухолевых клеток растет кнаружи от кистозной полости, вдаваясь в строму и образуя аденоматозные структуры со слабо выраженной выработкой слизи. Встречаются участки с развитой дисплазией эпителия, приближающиеся к карциноме in situ.
Муцинозный рак встречается редко, его находки составляют не более 10 % от всех случаев рака яичника. Возраст больных диагностического значения не имеет. Как правило, муцннозный рак поражает один яичник и может достигать крупных размеров. Макроскопически опухолевый узел содержит многокамерные кисты с перегородками между ними, достигающими толщины 4—5 см. Внутри кист определяется много сосочков и бляшек. Имеются очаги некроза, кровоизлияний. Муцннозный рак метастазирует преимущественно им плантационным путем с формированием крупных узлов в сальнике. Нередко метастазы поражают печень. При этом может развиться асцит, характеризующийся наличием слизи в асцитической жидкости.
Псевдомиксома брюшины
Под микроскопом видны Многочисленные кистозные полости, в просвете которых определяется множество солидных и криброзных структур. Сильно ветвящиеся сосочки обладают тонким стромальным стержнем. На поперечных срезах они имеют вид гроздьев, плавающих в просвете кист. Эпителиальная часть эти «гроздьев» представлена узкими высокими клетками с палочковидными продолговатыми ядрами, занимающими всю цитоплазму. Эти клетки дают положительную реакцию на цитокератины 7 и 20. Кроме того, встречаются структуры коллоидного рака. Строма муцинозных раков по строению варьирует. В сосочках она рыхлая, ангиоматозная, вокруг кист и крупных желез, напротив, имеет признаки склероза. В ней могут быть признаки лютеинизации. Иногда муцинозный рак бывает преимущественно представлен структурами злокачественной аденофибромы, когда среди обширных участков стромы выявляются железы, выстланные полиморфным эпителием, а слизь сохраняется лишь в отдельных эпителиоцитах.
Особую трудность представляют те случаи, когда образование Слизи в опухолевых клетках редуцировано, и опухоль представлена сосочковыми и железистыми структурами, выстланными высокими призматическими клетками с нагромождением ядер и незначительным количеством свободной слизи в просвете желез. Установить правильный диагноз позволяет обнаружение хотя бы единичных бокаловидных клеток и элементов с внутриклеточной слизью, Муцинозные опухоли могут сочетаться с некоторыми другими патологическими изменениями.
Анапластический рак в стенках муцинозных опухолей — один или несколько узлов, обнаруживаемых в перегородках между кистами. Такие узлы могут достигать диаметра 12 см. Они имеют желтоватый цвет, а также очаги некроза и кровоизлияний. Клиническое течение опухоли очень тяжелое. Через год, а иногда и раньше наступает генерализация процесса. Чувствительность к терапии изучена мало. Под микроскопом в доброкачественной муцинозной опухоли без всякой связи с муцинозным эпителием определяются участки анапластического рака, состоящего из клеток с высоким ядерно-плазматическим отношением, гиперхромными или везикулярными ядрами с несколькими ядрышками. Кое-где можно увидеть железистоподобные структуры. Скудная строма содержит довольно многочисленные вытянутые клетки с крупными ядрами.
Гигантоклеточные узелки в строме муцинозных кист достигают в диаметре 5—6 см, их может быть несколько. На разрезе они имеют коричневато-красный цвет. Под микроскопом в рыхлой и богатой сосудами строме разбросаны гигантские клетки типа остеокластов и веретенообразные клетки, местами образующие ритмические структуры. Характерны многочисленные кровоизлияния. Видны скопления макрофагов. Часто попадаются фигуры митоза. Диагностика гигантоклеточных узелков важна потому, что при этом поражении, как правило, в забрюшинном пространстве, синхронно или метахронно развивается экстрагонадная гигантоклеточная саркома.
Кроме этих двух сочетанных поражений, в Стенках муцинозных новообразований можно встретить узелки, имеющие строение лейомиомы, саркомы и карциносаркомы.
К числу особых Осложнений муцинозных новообразований относится пссвдомиксома брюшины — скопление в брюшной полости желеобразных масс разной плотности, не разрушающих и не прорастающих стенки органов, однако приводящих к механическому нарушению функции жизненно важных органов. Псевдомиксома брюшины — это редкие скопления слизеобразующих железистых клеток среди слизи в межтканевых пространствах с ангиоматозной реакцией в сальнике и по наружной поверхности органов брюшной полости. Участки аналогичного строения в самом яичнике называют внутренней псевдомиксомой яичника. Развитие псевдомиксомы не зависит от степени гистологической дифференцировки первичной муцинозной опухоли.
Оглавление темы «Опухоли матки и яичников.»:
Причины и симптомы папиллярной цистаденомы
Одним из распространенных заболеваний, которое выявляется в детородном возрасте женщины, является опухоль на яичнике, так называемая цистаденома. Это образование представляет собой полость, окруженную плотными оболочками и заполненную жидкостью.

Своевременное диагностирование и удаление образования на яичнике позволяет предотвратить рецидив.
Цистаденома чаще имеет круглую форму с четкими краями и, как характерно для такого образования, она развивается в каком-то одном яичнике. В медицине имеется также классическое выражение – киста яичника. И, в зависимости от состояния стенки, она подразделяется на простую серозную цистаденому (имеет гладкие и прямые поверхности) и папиллярную (еще называется сосочковая из-за наличия маленьких плотных отростков, похожих на бородавки).
Причины и симптомы появления кист яичника
Этиология новообразований появляющихся в яичниках еще не слишком хорошо изучена, но главной причиной их возникновения выступают гормональные нарушения.
К основным причинам относят:
- гормональные сбои в организме; стресс, глубокие и сильные переживания; психоэмоциональные и физические нагрузки; редкие половые акты или длительное воздержание; имеющийся в организме вирус генитального герпеса или вирус папилломы человека; заболевания половой сферы хронической этиологии; перенесенные венерические заболевания, а также стадия их обострения; внематочная беременность, аборты; операции на яичниках, сделанные в прошлом; наследственная предрасположенность.
Обычно наличие кисты никак не ощущается и явные симптомы не прослеживаются. Ее диагностируют чаще всего при плановом осмотре на УЗИ. Основным поводом для беспокойства могут стать нерегулярные месячные или слабые боли внизу живота, справа или слева, то есть с той стороны, где расположена киста.

Явные симптомы, при наличии кисты больших размеров:
- тянущие боли в животе; периодические обострения болевых ощущений в середине цикла, которые сопровождаются кровянистыми выделениями; нарушенный менструальный цикл; боли при физической активности и в момент полового акта; периодически возникающая тошнота и рвота; частые позывы в туалет, боли во время мочеиспускания или при опорожнении кишечника.
Разновидности цистаденом
Папиллярная цистаденома – категория серозной опухоли, проявляющаяся чувством тяжести и болевыми ощущениями, нарушениями менструального цикла, бесплодием. Некоторые типы таких опухолей могут перерождаться в аденокарциному. Диагностировать это заболевание можно при помощи инвагинального УЗИ, лапароскопии.
Диагностировать заболевание можно при помощи инвагинального УЗИ или лапароскопии.
Развитие папиллярной кисты очень часто наблюдается в двустороннем поражении яичников и особым размещением самой опухоли. В зависимости от расположения сосочков, отмечают следующие формы:
- инвертирующая – в середине кисты; эвертирующая – на внешней поверхности капсулы; смешанная – внутри и снаружи кисты.
Разрастание и увеличение сосочков часто распространяются по брюшине, но это не является показателем злокачественности опухоли.
В большинстве случае размеры папиллярных цистаденом не превышают 10 см в диаметре. Каждая вторая такая киста может перерождаться в раковое образование.
Заболевание на начальном этапе никак себя не проявляет. При некоторых формах формируется асцит серозного характера, который влечет за собой увеличение размеров живота и спаечные процессы, что впоследствии чревато бесплодием. В случае тяжелых, запущенных проявлений, при некрозе опухоли, разрыве кисты отмечается внутрибрюшное кровотечение, возникновение перитонита.
Папиллярная цистаденома может быть обнаружена после проведения диагностических исследований и гистологических анализов. В процессе проведения УЗИ определяются реальные размеры кисты, толщина капсулы, размер и наличие камер и сосочков. В отдельных случаях для более точного диагноза дополнительно проводится КТ или МРТ органов малого таза. Заключительный диагноз ставится после прохождения лапароскопии, биопсии и гистологии.
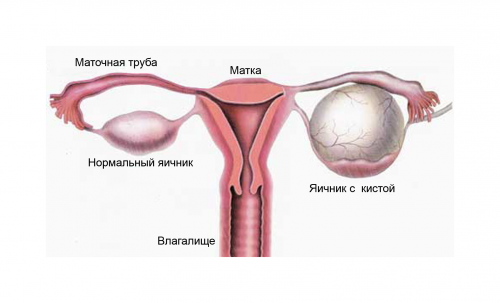
Развитие папиллярной кисты очень часто наблюдается в двустороннем поражении яичников и особым размещением самой опухоли.
Лечение, которое рекомендуется при папиллярной кисте яичника, предусматривает исключительно хирургическое вмешательство и удаление пораженного органа.
В ситуации двусторонней цистаденомы, независимо от возраста, выполняется удаление обоих яичников. В период менопаузы или при пограничных опухолях может быть произведена ампутация матки с придатками, после чего пораженная ткань передается на гистологическое исследование.
Своевременное диагностирование и удаление образования на яичнике позволяет предотвратить рецидив. Но чтобы исключить онкологические риски, необходимо постоянное наблюдение у гинеколога.
Серозная цистаденома
Наиболее распространенной опухолью является серозная киста. Она может развиваться до крупных размеров, что проявляется в виде болезненности в животе, тяжести и дискомфорта. Эта доброкачественная опухоль очень редко перерастает в рак яичника. Чаще всего серозная киста проявляется после 40 лет, однако отмечаются случаи образования данной проблемы в более раннем возрасте.
Серозная киста: основные симптомы
Тупые боли в паховой, лобковой области, в поясничном отделе. Частые позывы к мочеиспусканию. Увеличивается размер живота. Постоянный дискомфорт, тяжесть, распирание в животе. Сложность дефекации. Сбои менструального цикла. Проблемы с зачатием, бесплодие.
Опухоль такого рода удачно диагностируется при УЗИ. Если отсутствуют показания срочного оперативного вмешательства, то за образованием ведется наблюдение, которое может занять несколько месяцев. Поскольку это функциональная киста, существует вероятность ее уменьшения или полного исчезновения. А для того чтобы повлиять на скорость ее рассасывания, может быть назначена гормональная или противовоспалительная терапия.
В большинстве случаев размеры папиллярных цистаденом не превышают 10 см в диаметре.
Лечение серозной цистаденомы несет хирургический характер. Объемы и способ операции зависят обычно от следующих факторов:
- возраст больной; состояние яичников; размер, вид, размещение опухоли; возможные параллельные патологии.
Предполагаемые объемы операции также могут быть различны. Они предусматривают полное или частичное удаление репродуктивных органов:
- вырезание опухоли с последующим восстановлением органа; удаление опухоли с пораженным яичником; вырезание одного или двух яичников; ампутация или экстирпация матки.
После проведения оперативного вмешательства киста подвергается гистологическим исследованиям. В случае доброкачественности опухоли удаляется только пораженный придаток. Если образование с двух сторон, требуется проведение резекции яичников, после чего сохраняется способность к последующему зачатию.
После проведения оперативного вмешательства цистаденому подвергают гистологическим исследованиям.
Полное удаление матки или яичника показано в том случае, когда существует злокачественный характер кисты и возможен риск метастазов. К тому же, если анализы гистологии и биопсии оказались неутешительными, после операции назначается химиотерапия.
Киста очень опасна, поскольку ее наличие может повлечь за собой рак яичников. Своевременная диагностика и удаление новообразований избавит от многих проблем в будущем.
Особенности пограничной папиллярной цистаденомы
В пограничной папиллярной опухоли имеются обильные и частые сосочковые образования с наличием полей обширной дислокации. Основным диагностическим показателем является отсутствие инвазий, но наряду с этим определяются инвагинаты без особых признаков атипизма.
При выявлении пограничной папиллярной кисты на яичнике у молодых женщин, которые заинтересованы в будущем иметь детей, применяется удаление придатков матки с пораженными участками, а также резекция второго яичника. Женщины предклимаксного возраста подвергаются экстирпации матки с яичниками и сальником.
Источники:
Http://medicalplanet. su/oncology/228.html
Http://vrachlady. ru/kista-yaichnika/papillyarnaya-cistadenoma. html
Полезные статьи:
Continue Reading
rakprotiv.ru
почему развивается, насколько опасна, лечение
В процессе внутриутробного развития у человека образуются органы, которые функционируют временно, а затем либо превращаются в более совершенные, либо исчезают. Из первичной почки зародыша моча поступает по специальному вольфову протоку. Затем у мальчиков он становится семяпроводом, а у девочек редуцируется. Из остатков тканей вольфова протока во взрослой жизни может образоваться доброкачественная опухоль Бреннера яичников. Но иногда она происходит из нормальных тканей яичника.
Особенности новообразования

Опухоль Бреннера представляет собой редкую патологию, на ее долю приходится 1-2% всех новообразований яичников. Могут обнаруживаться в любом возрасте, даже у детей, но больше половины случаев приходится на возраст после 50 лет.
Диаметр образования может быть различным – от нескольких миллиметров до 30 см. По форме напоминают шар, могут иметь овоидный вид. Капсулы нет, но ткани в узле плотные, иногда каменистые, белые или с сероватым оттенком.
Внутри могут быть небольшие множественные кисты, иногда крупного размера. Содержимое кист имеет слизистый характер.
Доброкачественные узлы могут сочетаться и с другими типами объемных образований. Часто это муцинозная цистаденома. Опухоль Бренера по строению напоминает фиброму. Это скопление соединительной ткани с единичными эпителиальными клетками. А при сочетании с цистаденомой она приобретает вид утолщения стенки, узелка или крупного узла в ней.
Гистологически строма представлена большим количеством коллагеновых волокон. Иногда в ней много клеток, которые добавляют сходство с яичниками. Характерным признаком, по которому отличают этот тип новообразования, являются эпителиальные гнезда. Они похожи на клетки эпидермиса, но чаще относятся к переходному эпителию мочевыводящих путей. Иногда встречаются очаги обызвествления. Кровеносных сосудов очень мало. Особенности строения подтверждают, что патологический узел может развиваться из разных источников:
- поверхностного эпителия;
- стромы яичника;
- остатков вольфова протока.
Изначально заявлялось о доброкачественном течении патологии, но в последнее время подтверждается возможность развития злокачественной опухоли Бреннера. В большинстве случаев она не обладает гормональной активностью. Но позже исследования показали, что иногда на фоне повышенного количества эстрогенов у женщин в постменопаузе развивается гиперплазия эндометрия. Также есть случаи сочетания новообразования с проявлениями вирилизма. Это появление вторичных половых признаков, обусловленных высоким уровнем андрогенов. При этом наблюдаются следующие изменения:
- гипертрофия клитора;
- атрофия молочных желез;
- нарушения менструального цикла, аменорея;
- повышенный рост волос на лице и конечностях.
ВОЗ в 1973 году выделила в отдельную группу пограничные опухоли яичников, в которую включена и описываемая патология. Для них характерна низкая степень злокачественности. Такие образования дают метастазы в 20-30% случаев. Их рост ограничен тканями яичников. Метастазы могут расти как инвазивно, так и неинвазивно.
Кто в зоне риска
Специфических факторов, провоцирующих процесс, не выявлено. Но определены некоторые состояния и особенности образа жизни, которые могут привести к формированию новообразования:
- хронические инфекции;
- воспалительные заболевания половых органов;
- гормональные нарушения;
- раннее начало полового развития;
- стрессы;
- хронические болезни печени;
- нарушения менструального цикла;
- длительное лечение миомы консервативным методом;
- другие карциномы яичников.
Но точные причины развития опухолевого процесса неизвестны.
По каким симптомам можно выявить
Динамика роста патологического очага различна. Это может быть длительное постепенное увеличение размеров на протяжении многих лет или более ускоренный рост.
Пока образование небольшого размера, симптомы полностью отсутствуют. Поэтому небольшие очаги часто являются случайной находкой во время операции по другой причине. Более крупные образования могут проявляться в виде необъяснимого увеличения живота. Особенно страдают женщины, которые редко посещают гинеколога

Боль внизу живота служит основным симптомом уже большой, разросшейся опухоли
Большая опухоль сопровождается болью. Появляются признаки сдавления соседних органов. Чаще всего процесс протекает доброкачественно. Сколько живут с опухолью Бреннера зависит от ее доброкачественности. Злокачественные появляются редко, но способны метастазировать. Лимфоузлы практически не поражаются. Метастазы обычно распространяются по брюшине.
Гормонально активные новообразования сопровождаются симптомами гиперэстрогении. Это могут быть:
Повышенный уровень эстрогенов создает предпосылки для развития гиперплазии эндометрия, миомы, эндометриоза.
Диагностика
Опухоль Бреннера часто является случайной находкой при обследовании по совершенно другому заболеванию. Но подходы к диагностике направлены на ее дифференцировку от других объемных образований.
Первым этапом обследования является сбор анамнеза и осмотр.
При осмотре в зеркалах специфические признаки объемного образования не определяются. Двуручное исследование позволяет врачу определить в области яичников очень плотное, гладкое образование, которое не спаяно с окружающими тканями и смещается. Пальпация может сопровождаться неприятными ощущениями или болью.
Мазок на флору является обязательным при любой гинекологической патологии, чтобы выявить воспалительный процесс. В плане диагностики рака необходим ПАП-тест. Он позволяет определить наличие атипических клеток, которые являются показателем злокачественного процесса.

Мазок на флору обязателен при данной патологии
Общеклинические исследования крови и мочи отражают общее состояние организма, наличие возможного воспаления, анемии.
Определение онкомаркера СА-125 необходимо для дифференцировки доброкачественного процесса от рака яичников. Для сдачи анализа специальная подготовка не требуется. Достаточно не употреблять накануне гормональных препаратов, алкоголь и жирную пищу, а сам анализ сдавать натощак. Нормальным показателем считается концентрация до 30 МЕ/мл. На рак указывает увеличение показателя выше 40 МЕ/мл.
Диагностика опухоли Бреннера должна включать методы визуализации патологии:
УЗИ является первым способом рассмотреть патологический очаг, определить его точное положение, размеры, наличие полостей и включений. Но для уточнения параметров применяют другие методы лучевой диагностики. Наиболее чувствительным является МРТ. С его помощью можно рассмотреть точное местоположение относительно других органов. Методика высокочувствительна и выявляет новообразования небольших размеров, которые могут быть не заметны на УЗИ.
Гистологическое исследование биопсийного материала проводится уже после удаления опухоли. На доброкачественный характер и видовую принадлежность указывают следующие признаки:
- строма представлена коллагеновыми волокнами;
- в основной ткани отсутствуют липиды;
- эпителиальные гнезда;
- клетки в эпителиальных гнездах расположены многослойно;
- муцинозное содержимое в микрокистах.
На злокачественный характер указывают многочисленные митозы, наличие атипичных клеток.
Подходы к лечению
Лечение опухоли Бреннера проводится только хирургическим путем. Тактика предполагает удаление пораженного яичника. Если узлы локализуется двусторонне, то необходимо удалить оба яичника. Такой метод применяется в случае как злокачественного, так и доброкачественного процесса.
Операционный доступ выбирается, исходя из размера узла и наличия других противопоказаний или показаний. Если у женщины не было абдоминальных операций, в полости живота нет спаек, а размер опухоли не большой, то возможно проведение резекции яичника с лапароскопическим доступом. В случае, когда опухоль имеет внушительные размеры, а у пациентки есть хронические воспалительные процессы в малом тазу, которые часто сопровождаются спайками, выбирают лапаротомический доступ.

Терапия опухоли Бреннера проводится только хирургическим путем. При небольшом размере опухоли, предпочтение отдаётся более щадящему способу операционного доступа — лапароскопическому
Женщинам репродуктивного возраста с двумя удаленными яичниками назначается заместительная гормональная терапия. При интактной матке используются эстрогены с прогестинами. Если по какой-либо причине в ходе операции удалили матку, то можно использовать ЗГТ чистыми эстрогенами. Лечение гормонами необходимо, чтобы смягчить проявления хирургического климакса. Его симптомы соответствуют обычному переходу к менопаузе, но более выраженные из-за резкого отключения функции яичников. Длительность гормонотерапии зависит от возраста, в котором провели операцию. Чем дальше это время от среднего возраста наступления климакса, тем дольше нужно проводить лечение.
Химиотерапия против злокачественной опухоли Бреннера не разработана из-за неэффективности имеющихся средств.
Доброкачественная форма не представляет серьезной опасности для здоровья. Прогноз после хирургического удаления благоприятный. Но чтобы это было возможным, необходимо регулярно посещать гинеколога, чтобы на ранних этапах заметить формирование патологического образования.
ginekolog-i-ya.ru
Пограничная серозная опухоль яичников.: oncobudni
-
Remove all links in selection
Remove all links in selection{{ bubble.options.editMode ? 'Save' : 'Insert' }}
{{ bubble.options.editMode ? 'Save' : 'Insert' }}
PhotoHint http://pics.livejournal.com/igrick/pic/000r1edq
oncobudni.livejournal.com
Пограничные новообразования Злокачественные эпителиальные опухоли » АИРМЕД
Пограничные новообразования –
особая разновидность опухолей, которые клинически напоминают истинные карциномы, проявляются наличием метастазов и полисерозитов, тогда как гистологическое исследование выявляет картину пролиферирующей опухоли, отличающейся клеточным полиморфизмом без признаков инвазивного роста.
Клинические симптомы пограничных эпителиальных опухолей яичника различны: заболевание может протекать вполне доброкачественно, а в ряде случаев – давать множественные имплантационные метастазы, рецидивы заболевания и приводить к летальному исходу. Частота метастазирования у больных репродуктивного возраста с коротким анамнезом заболевания возрастает. Интенсивность метастазирования нарастает при наличии асцита, прорастании капсулы опухолью, кистозно-солидной и папиллярной (разрастания типа цветной капусты) формах роста опухоли, двусторонности поражения. Гистологический тип пограничной опухоли также оказывает влияние на частоту метастазирования, которая составила у больных цистаденомой 30 %, муцинозной цистаденомой 15 % и эндометриоидной 8 %. Лечение больных пограничными опухолями необходимо максимально индивидуализировать в зависимости от наличия или отсутствия клинико-морфологических признаков злокачественности, гистологического типа цистаденомы и возраста больных.
Злокачественные эпителиальные опухоли (рак яичника)разделяют на первичный (возникающий непосредственно из ткани яичника), вторичный (развивающийся из предшествующих доброкачественных и пограничных опухолей яичника) и метастатический.
Первичный рак яичника составляет 4 – 5% всех злокачественных опухолей яичника (часто даже при небольших размерах опухоли дает обширную диссеминацию по брюшной полости). Микроскопическое строение этих новообразований преимущественно солидное или железисто-солидное.
Вторичный рак возникает на почве папиллярных цилиоэпителиальных кистом. Микроскопическая структура его отличается разнообразием. Он составляет 80 – 88 % по отношению ко всем раковым опухолям яичника. Характеризуется быстрым ростом, прорастанием в соседние органы.
Рак из псевдомуцинозной кистомы (псевдомуцинозная цистаденокарцинома, малигнизированная псевдомуцинозная кистома) составляет 10 % всех форм рака яичника. Макроскопически характеризуется наличием солидных участков распадающейся опухоли в толще отдельных камер или папиллярных разрастаний на капсуле опухоли, спаечным процессом вокруг.
Эндометриоидный рак встречают реже, чем серозный и муцинозный. В отличие от злокачественных цилиоэпителиальных кистом редко метастазирует, чувствителен к гормональной терапии и в прогностическом отношении более благоприятен
www.airmed.com.ua
Что такое рак. - пограничная опухоль это рак или нет - запись пользователя Лана (svetilein) в сообществе Нетрадиционная медицина
мы все говорим о раке. А как? Это ужасное заболевание от которого люди умирают.
А я вам расскажу что думают по поводу рака люди которые думают не так как наша традиционная медицина. Прежде всего рак это не болезнь. Это просто такой же симптом как и температура, высокое давление или понос. Все эти симптомы могут вызывать различными причинами, но их никто как отдельное заболевание не определяет. Определить чем вызван тот или иной симптом бывает очень и очень сложно. Так же и рак. Это симптом причина которого не всегда может быть даже установлена. Помимо этого этот симптом служит исключительно для нашего выживания. Приведем пример с поносом. Вы отравились и вам срочно нужно избавится от того что вас отравляет. Ваше тело делает понос - что очень разумно чтобы Вы выжили. Это механизм выживания, но если причина не устранена и у вас понос уже 3 недели то Вы рискуете умереть от обезвоживания.
Так же и с раком. Сначала этот симтом помогает клетке адаптироваться к неблагоприятным условиям переходя в режим брожения и потребляя глюкозу в безкислородном режиме. Чем вызваны неблагоприятные условия - большим количеством токсинов в межклеточном пространстве или переизбытком сахара или снижением напряжения клеточной мембраны или еще чем то, установить сложно. Факт то, что у клетки есть выбор: или умереть или видоизменится, те адаптироваться к условиям неблагоприятным. Вот и представьте что лучше отмирание клеток, внутренние кровотечения итд.. Или рак? Конечно для выживания лучше рак. Если причина не уходит, то когда то рак становится опасным для нашего выживания в дальнейшем так он потребляя слишком много энергии(я имею виду то, что можно в джоулях мерить) он забирает у организма энергию на поддержание жизненно важных функций. А вот здесь и может быть конец. С раком если у человека хватает энергии и на опухоль и на поддержание жизненно важных функций может быть очень даже долгая жизнь.
Думать что иммунная система должна побороть рак очень глупо. Рак с точки зрения организма что-то очень важное для его выживания. Это же не инопланетяне внедрили рак в организм человека, а сам организм создал рак. И значит ему это зачем то нужно. Это просто решение какой то серьезной проблемы в организме. Поэтому иммунная система не будет ничего делать чтобы убрать рак. Например в книге антирак стоит что там хирург открыл что организм создает дополнительные кровеносные сосуды чтобы питать раковые клетки. Вывод хирурга был - надо бороться с кровеносными сосудами, чтобы не давать развиваться раковым клеткам. Это просто чушь: вся иммунная система организма работает таким образом чтобы поддержать раковую опухоль и приоизирует её создавая новые кровеносные сосуды. Потому как наше тело считат раковую опухоль чем то очень полезным для себя.
Для того, чтобы избавится от рака нужно избавится от Проблемы а не избавляться от раковой опухоли. Раковая опухоль это решение проблемы нашим организмом. А категорий этих проблем всего навсего 3: питание, токсины и психика. Если работать над решением этих проблем то можно убрать причину рака и раковая опухоль исчезнет сама.
высокая температура при ракеwww.babyblog.ru
Пограничная опухоль это рак или нет
Я видел нечто
В яичниках встречаются доброкачественные, злокачественные и пограничные опухоли. Приблизительно 10% пограничных опухолей яичников перерождаются в злокачественные новообразования при рецидиве.
Доброкачественные опухоли обычно не трансформируются в злокачественные, но могут вызывать боли и перекруты сосудов яичника, а в некоторых случаях могут протекать вообще без симптомов. Злокачественные опухоли часто ведут себя агрессивно, быстро прогрессируют и дают метастазы. Они требуют комплексного лечения – радикальных операций и химиотерапии до и (или) после операции. Технически они не относятся к доброкачественным и сопровождаются частыми рецидивами при выборе органосохраняющего лечения, но еще и не являются злокачественными и не требуют химиотерапии.
Сообщество тех, для кого слова «рак» и «онкология» стали будничными
Зачастую при пограничных опухолях специфические симптомы не наблюдаются, что осложняет их диагностику. Это означает, что опухоль, которая по данным гистологического исследования ранее являлась пограничной, через некоторое время возвращается, но уже как злокачественная. Внешне пограничные новообразования могут выглядеть и как доброкачественные, и как злокачественные, и только интраоперационная или послеоперационная гистология смогут точно определить диагноз.
Молодым женщинам мы проводим органосохраняющие операции, чтобы пациентки в дальнейшем были готовы к деторождению и сохранили гормональную функцию. Таким образом, матка при этом заболевании у молодых женщин практически никогда не удаляется даже при распространенных формах пограничных опухолей.
Просто странно, при пограничных опухолях химию редко делают
Рак шейки матки, нахожусь на 10 неделе беременности. Сохранить матку можно, когда проводится лучевая терапия без операции, плод при этом не выживает, чаще необратимо поражаются яичники, так что матка останется, зато вероятно наступление менопаузы.
Лучевая терапия после операции может и не понадобиться, в зависимости от результатов патологии. Пограничная без стадии, можно сказать нулевая, если хотите. Мне кажется при серьезном отношении к здоровью и контролю у вас все должно быть хорошо. Вообще то при пограничных опухолях РЯ прогнозы хорошие, редко рецидивируют, медленно растут. Пью в таблетках между курсами, на дни химии и пару дней после — перерыв. Скорее всего, Вашей маме еще и удалили все по женской части. Пограничная — тоже не самый кошмарный вариант.
Инвазивных имплантов в сальнике у меня не было, опухоль была ограничена яичником не выходя за его пределы (это по результатам гистологии при просмотре послеоперационных стёкол и парафиновых блоков).
Добрый день, она принимала таксол и карбоплатин, но 6 ХТ, у нее двухсторонняя опухоль и вот эти импланты в сальнике нашли и брюшине(((. До этого анализа ставили стадию Т3b и аденокарциному, но диагноз не подтвердился(чему очень рады). Много вопросов в связи с этим. Маме сделали радикальную операцию в 62 больнице.
При первой операции у меня обнаружили пограничную опухоль левого яичника, опухолевидные высыпания по брюшине. Полостные же операции при пограничных опухолях – скорее, исключение, чем правило. Многие клиники в России предлагают проведение химиотерапии в рамках лечения пограничных опухолей яичников после хирургической операции.
Пограничная опухоль яичников
Регистрация: 03.01.2013 Сообщений: 4
Пограничная опухоль яичников
Здравствуйте! мне 25 лет, год назад асцит, диагностическая лапароскопия, диагноз — пограничная опухоль яичников, канцероматоз, СА125 — 180ед. Далее 2 курса ХТ по схеме ЦП, лапаротомия, экстирпация б. сальника, еще 5 курсов ХТ (карбоплатин + доцетаксел), сентябрь 2012г. — пангистероктомия с одновременной гипертермической химиоперфузией цисплатином (140мг), далее еще 2 курса карбоплатин+доцетаксел. На сегодняшний день лечение окончено, СА125 не превышает 1,5ед. уже несколько месяцев, врачу я очень доверяю, но смущает момент, что дальнейшего лечения не назначено. Скажите, пожалуйста, достаточно ли проведенного лечения и нужно ли принимать какие-то препараты для сбережения костной массы? знаю, что ЗГТ мне противопоказана, но есть ли альтернатива им, мне всего 25 лет. Заранее благодарю за ответ
Регистрация: 01.12.2009 Сообщений: 4,643
Здравствуйте. Обычно при таком распространенном процессе суммарно проводится 6-8 курсов химиотерапии (у Вас — 10), поэтому, думаю, что лечение проведено достаточно. Хотя для полоты картины надо видеть гистологические заключения после всех операций. Для сохранения костной ткани — витрум-остеомаг или любой комплекс поливитаминов с микроэлементами. Если нет климактерических проявлений (приливы, перепада настроения и АД и т. п.) то альтернативу ЗГТ можно не использовать, т. К. некоторое количество женских гормонов вырабатывается надпочечниками и, обычно, в молодом возрасте этого хватает. Но если они не справляются — любой препарат для лечения (или профилактики) климакса на основе растительнх компонентов — ременс, ци-Клим и т. п.
Регистрация: 03.01.2013 Сообщений: 4
Большое спасибо за ответ! Гистология после второй операции — картина пограничной смешанной цистаденомы с большим кол-вом псаммомных тел. После третьей операции — в ткани яичников, на фоне фиброза с включениями шовного материала, гагантоклеточных гранулем инородных тел имеются разрастания пограничной серозной цистаденомы, распространяющейся на серозную оболочку и наружные отделы миометрия тела матки, микрометастазы в слизистой оболочке маточной трубы.
Подскажите, пожалуйста, сейчас, после окончания лечения, мне нужно сделать какие-либо исследования (кроме плановых осмотров и контроля анализов)? КТ, МРТ?
Регистрация: 01.12.2009 Сообщений: 4,643
Здравствуйте. Учитываю гистологию, думаю, что лечение проведено адекватное. При отсутствии жалоб, стабильных показателях Са125, каких-либо подозрительных образований при осмотре достаточно через 6 мес после завершения лечения выполнить узи бр полости, малого таза. Если там будут какие-то изменения, то сделайте МРТ.
Регистрация: 04.03.2008 Сообщений: 4,019
при пограниных опухолях химиотерапия вообще не показана, даже если есть канцероматоз потому что частота рецидивов с химией и без нее ровно одинаковая, а вот побочные эффекты гарантированы.
поэтому моя рекомендация от химии вообще отказаться, по поводу остеопороза или для профилактики его развития начать прием алендроната по 35 мг в неделю или Бонвивы (по 1 таблетке в месяц)
Регистрация: 03.01.2013 Сообщений: 4
к сожалению (или к счастью), 10 курсов ХТ УЖЕ позади, лечение окончено. В связи с этим вопрос: пограничные опухоли рецидивируют также пограничными опухолями или возможен рецидив злокачественной опухолью? как часто рецидивируют пограничные опухоли? и есть ли у меня шанс на полное излечение? благодарю за ответ
Регистрация: 01.12.2009 Сообщений: 4,643
С учетом промежуточного строения такой опухоли чаще всего рецидив возникает в виде злокачественного процесса, поэтому, по моему мнению проведение химиотерапии (тем более при таком значительном распространении, как у Вас) абсолютно оправдано и, скорее всего, позволит достичь полного излечения.
Регистрация: 04.03.2008 Сообщений: 4,019
по данным множественных исследований рецидивы пограничных опухолей наступают именно в виде пограничных опухолей, а не рака (только муцинозные опухоли в ряде случаев озлокачествляются). просто рак и аналогичные по гистологии пограничные опухоли происходят из двух разных клеток-предшественников, как доказано цитогенетическими исследованиями, то есть это два разных процесса. считается, что если пограничная опухоль рецидивирует раком, то это просто два параллельных процесса, не зависящих друг от друга.
сделана химиотерапия — так сделана, но вдальнейшем она не показана.
частота рецидивов определяется радикальностью первичного удаления, если рецидиву суждено наступить, то чаще всего это происходит через полтора-два года. Излечение возможно, конечно.
Пограничная опухоль это рак или нет
Пограничные муцинозные опухоли (син. атипически пролиферируюшие муцинозные опухоли) встречаются с примерной частотой 10 % от всех муцинозных опухолей. Возраст больных диагностического значения не имеет. Пограничные муцинозные опухоли обычно односторонние. Макроскопически они представляют собой кистозные поражения с гладкой наружной поверхностью, имеющие на разрезе многокамерные кисты, заполненные тягучей жидкостью. Между кистами определяются широкие перегородки, а их внутренняя поверхность покрыта короткими сосочками.
Под микроскопом в таких опухолях всегда обнаруживаются довольно большие участки с признаками доброкачественного процесса. Граница между структурами разной степени зрелости в разных типах муцинозных опухолей крайне нечеткая, очаги доброкачественного или пограничного типа могут соседствовать в одном поле зрения с зоной инвазивного рака. В железах пограничной муцинозной опухоли, по сравнению с ее доброкачественным «аналогом», количество слоев эпителиоцитов увеличено, эпителий обретает веерообразный вид, возникают внутрикистозные сосочки, сливающиеся между собой и формирующие сложные и ветвящиеся структуры. Встречается также много железисто-трубчатых и криброзных комплексов. Часть опухолевых клеток растет кнаружи от кистозной полости, вдаваясь в строму и образуя аденоматозные структуры со слабо выраженной выработкой слизи. Встречаются участки с развитой дисплазией эпителия, приближающиеся к карциноме in situ.
Муцинозный рак встречается редко, его находки составляют не более 10 % от всех случаев рака яичника. Возраст больных диагностического значения не имеет. Как правило, муцннозный рак поражает один яичник и может достигать крупных размеров. Макроскопически опухолевый узел содержит многокамерные кисты с перегородками между ними, достигающими толщины 4—5 см. Внутри кист определяется много сосочков и бляшек. Имеются очаги некроза, кровоизлияний. Муцннозный рак метастазирует преимущественно им плантационным путем с формированием крупных узлов в сальнике. Нередко метастазы поражают печень. При этом может развиться асцит, характеризующийся наличием слизи в асцитической жидкости.
Псевдомиксома брюшины
Под микроскопом видны многочисленные кистозные полости, в просвете которых определяется множество солидных и криброзных структур. Сильно ветвящиеся сосочки обладают тонким стромальным стержнем. На поперечных срезах они имеют вид гроздьев, плавающих в просвете кист. Эпителиальная часть эти «гроздьев» представлена узкими высокими клетками с палочковидными продолговатыми ядрами, занимающими всю цитоплазму. Эти клетки дают положительную реакцию на цитокератины 7 и 20. Кроме того, встречаются структуры коллоидного рака. Строма муцинозных раков по строению варьирует. В сосочках она рыхлая, ангиоматозная, вокруг кист и крупных желез, напротив, имеет признаки склероза. В ней могут быть признаки лютеинизации. Иногда муцинозный рак бывает преимущественно представлен структурами злокачественной аденофибромы, когда среди обширных участков стромы выявляются железы, выстланные полиморфным эпителием, а слизь сохраняется лишь в отдельных эпителиоцитах.
Особую трудность представляют те случаи, когда образование слизи в опухолевых клетках редуцировано, и опухоль представлена сосочковыми и железистыми структурами, выстланными высокими призматическими клетками с нагромождением ядер и незначительным количеством свободной слизи в просвете желез. Установить правильный диагноз позволяет обнаружение хотя бы единичных бокаловидных клеток и элементов с внутриклеточной слизью, Муцинозные опухоли могут сочетаться с некоторыми другими патологическими изменениями.
Анапластический рак в стенках муцинозных опухолей — один или несколько узлов, обнаруживаемых в перегородках между кистами. Такие узлы могут достигать диаметра 12 см. Они имеют желтоватый цвет, а также очаги некроза и кровоизлияний. Клиническое течение опухоли очень тяжелое. Через год, а иногда и раньше наступает генерализация процесса. Чувствительность к терапии изучена мало. Под микроскопом в доброкачественной муцинозной опухоли без всякой связи с муцинозным эпителием определяются участки анапластического рака, состоящего из клеток с высоким ядерно-плазматическим отношением, гиперхромными или везикулярными ядрами с несколькими ядрышками. Кое-где можно увидеть железистоподобные структуры. Скудная строма содержит довольно многочисленные вытянутые клетки с крупными ядрами.
Гигантоклеточные узелки в строме муцинозных кист достигают в диаметре 5—6 см, их может быть несколько. На разрезе они имеют коричневато-красный цвет. Под микроскопом в рыхлой и богатой сосудами строме разбросаны гигантские клетки типа остеокластов и веретенообразные клетки, местами образующие ритмические структуры. Характерны многочисленные кровоизлияния. Видны скопления макрофагов. Часто попадаются фигуры митоза. Диагностика гигантоклеточных узелков важна потому, что при этом поражении, как правило, в забрюшинном пространстве, синхронно или метахронно развивается экстрагонадная гигантоклеточная саркома.
Кроме этих двух сочетанных поражений, в стенках муцинозных новообразований можно встретить узелки, имеющие строение лейомиомы, саркомы и карциносаркомы.
К числу особых осложнений муцинозных новообразований относится пссвдомиксома брюшины — скопление в брюшной полости желеобразных масс разной плотности, не разрушающих и не прорастающих стенки органов, однако приводящих к механическому нарушению функции жизненно важных органов. Псевдомиксома брюшины — это редкие скопления слизеобразующих железистых клеток среди слизи в межтканевых пространствах с ангиоматозной реакцией в сальнике и по наружной поверхности органов брюшной полости. Участки аналогичного строения в самом яичнике называют внутренней псевдомиксомой яичника. Развитие псевдомиксомы не зависит от степени гистологической дифференцировки первичной муцинозной опухоли.
Оглавление темы «Опухоли матки и яичников.»:
http://natootawaner.ru/rak-yaichnikov-simptomy-priznaki-progn/
http://www.oncoforum.ru/forum/showthread.php?t=87639
http://medicalplanet.su/oncology/228.html
Может быть интересно:
protiv-rak.ru
Пограничная опухоль яичников это рак или нет
Пограничная опухоль яичников это рак или нет
Пограничные муцинозные опухоли (син. атипически пролиферируюшие муцинозные опухоли) встречаются с примерной частотой 10 % от всех муцинозных опухолей. Возраст больных диагностического значения не имеет. Пограничные муцинозные опухоли обычно односторонние. Макроскопически они представляют собой кистозные поражения с гладкой наружной поверхностью, имеющие на разрезе многокамерные кисты, заполненные тягучей жидкостью. Между кистами определяются широкие перегородки, а их внутренняя поверхность покрыта короткими сосочками.
Под микроскопом в таких опухолях всегда обнаруживаются довольно большие участки с признаками доброкачественного процесса. Граница между структурами разной степени зрелости в разных типах муцинозных опухолей крайне нечеткая, очаги доброкачественного или пограничного типа могут соседствовать в одном поле зрения с зоной инвазивного рака. В железах пограничной муцинозной опухоли, по сравнению с ее доброкачественным «аналогом», количество слоев эпителиоцитов увеличено, эпителий обретает веерообразный вид, возникают внутрикистозные сосочки, сливающиеся между собой и формирующие сложные и ветвящиеся структуры. Встречается также много железисто-трубчатых и криброзных комплексов. Часть опухолевых клеток растет кнаружи от кистозной полости, вдаваясь в строму и образуя аденоматозные структуры со слабо выраженной выработкой слизи. Встречаются участки с развитой дисплазией эпителия, приближающиеся к карциноме in situ.
Муцинозный рак встречается редко, его находки составляют не более 10 % от всех случаев рака яичника. Возраст больных диагностического значения не имеет. Как правило, муцннозный рак поражает один яичник и может достигать крупных размеров. Макроскопически опухолевый узел содержит многокамерные кисты с перегородками между ними, достигающими толщины 4—5 см. Внутри кист определяется много сосочков и бляшек. Имеются очаги некроза, кровоизлияний. Муцннозный рак метастазирует преимущественно им плантационным путем с формированием крупных узлов в сальнике. Нередко метастазы поражают печень. При этом может развиться асцит, характеризующийся наличием слизи в асцитической жидкости.
Псевдомиксома брюшины
Под микроскопом видны многочисленные кистозные полости, в просвете которых определяется множество солидных и криброзных структур. Сильно ветвящиеся сосочки обладают тонким стромальным стержнем. На поперечных срезах они имеют вид гроздьев, плавающих в просвете кист. Эпителиальная часть эти «гроздьев» представлена узкими высокими клетками с палочковидными продолговатыми ядрами, занимающими всю цитоплазму. Эти клетки дают положительную реакцию на цитокератины 7 и 20. Кроме того, встречаются структуры коллоидного рака. Строма муцинозных раков по строению варьирует. В сосочках она рыхлая, ангиоматозная, вокруг кист и крупных желез, напротив, имеет признаки склероза. В ней могут быть признаки лютеинизации. Иногда муцинозный рак бывает преимущественно представлен структурами злокачественной аденофибромы, когда среди обширных участков стромы выявляются железы, выстланные полиморфным эпителием, а слизь сохраняется лишь в отдельных эпителиоцитах.
Особую трудность представляют те случаи, когда образование слизи в опухолевых клетках редуцировано, и опухоль представлена сосочковыми и железистыми структурами, выстланными высокими призматическими клетками с нагромождением ядер и незначительным количеством свободной слизи в просвете желез. Установить правильный диагноз позволяет обнаружение хотя бы единичных бокаловидных клеток и элементов с внутриклеточной слизью, Муцинозные опухоли могут сочетаться с некоторыми другими патологическими изменениями.
Анапластический рак в стенках муцинозных опухолей — один или несколько узлов, обнаруживаемых в перегородках между кистами. Такие узлы могут достигать диаметра 12 см. Они имеют желтоватый цвет, а также очаги некроза и кровоизлияний. Клиническое течение опухоли очень тяжелое. Через год, а иногда и раньше наступает генерализация процесса. Чувствительность к терапии изучена мало. Под микроскопом в доброкачественной муцинозной опухоли без всякой связи с муцинозным эпителием определяются участки анапластического рака, состоящего из клеток с высоким ядерно-плазматическим отношением, гиперхромными или везикулярными ядрами с несколькими ядрышками. Кое-где можно увидеть железистоподобные структуры. Скудная строма содержит довольно многочисленные вытянутые клетки с крупными ядрами.
Гигантоклеточные узелки в строме муцинозных кист достигают в диаметре 5—6 см, их может быть несколько. На разрезе они имеют коричневато-красный цвет. Под микроскопом в рыхлой и богатой сосудами строме разбросаны гигантские клетки типа остеокластов и веретенообразные клетки, местами образующие ритмические структуры. Характерны многочисленные кровоизлияния. Видны скопления макрофагов. Часто попадаются фигуры митоза. Диагностика гигантоклеточных узелков важна потому, что при этом поражении, как правило, в забрюшинном пространстве, синхронно или метахронно развивается экстрагонадная гигантоклеточная саркома.
Кроме этих двух сочетанных поражений, в стенках муцинозных новообразований можно встретить узелки, имеющие строение лейомиомы, саркомы и карциносаркомы.
К числу особых осложнений муцинозных новообразований относится пссвдомиксома брюшины — скопление в брюшной полости желеобразных масс разной плотности, не разрушающих и не прорастающих стенки органов, однако приводящих к механическому нарушению функции жизненно важных органов. Псевдомиксома брюшины — это редкие скопления слизеобразующих железистых клеток среди слизи в межтканевых пространствах с ангиоматозной реакцией в сальнике и по наружной поверхности органов брюшной полости. Участки аналогичного строения в самом яичнике называют внутренней псевдомиксомой яичника. Развитие псевдомиксомы не зависит от степени гистологической дифференцировки первичной муцинозной опухоли.
Оглавление темы «Опухоли матки и яичников.»:
Пограничная опухоль яичника
Патологии в репродуктивной системе женщины встречаются довольно часто. Наиболее распространенная проблема – это пограничная опухоль яичника. Главной ее особенностью является отсутствие специфической клинической картины. Выявить недуг можно исключительно посредством диагностического обследования. Лечение подразумевает только хирургическое удаление опухоли.
Что собой представляет пограничная опухоль яичника?
Пограничные образования относятся к опухолям с низкой степенью злокачественности. Это подтверждает тот факт, что особой опасности заболевание не несет. Если на протяжении длительного времени не проводится лечение, опухоль прогрессирует, но за пределы яичника не выходит.
Поражение выявляется преимущественно у женщин в возрасте 30-50 лет. Обусловлено это колебаниями гормонального фона, отсутствием половой жизни и нерегулярным циклом. На формирование опухоли влияют второстепенные факторы, в частности поздний родовой процесс, а также использование внутриматочных средств контрацепции.
серозная; муцинозная; эндометриоидная; опухоль Бреннера.
Серозные поражения охватывают верхний слой эпителия и погружаются внутрь яичника. По своей форме напоминают капсулу, в которой содержится жидкость.
Муцинозные образования встречаются в 10% всех случаев. Состоят из слизистой оболочки, в связи, с чем отличаются гигантскими размерами. В 95% случаев не выходят за пределы пораженного яичника.
Эндометриоидные по своему строению схожи с эндометрием. Опухоли Бреннера встречаются редко, они безопасны, риск развития рецидива после лечения минимальный.
Опасна ли пограничная опухоль яичника для жизни женщины?
Пограничные образования не опасные. Они крайне редко переходят в злокачественную форму патологии. Правильное лечение опухоли позволяют снизить вероятность развития рецидива.
Основные симптомы
На ранних стадиях выявить развитие опухоли невозможно без диагностических мероприятий. Специфической клинической картины не наблюдается. По мере прогрессирования болезни, женщины отмечают появление болевого синдрома в области живота. Проявления заболевания зависят от его стадии и типа образования. В большинстве случаев состояние не критичное. Озлокачествление и метастазирование практически не встречаются.
У некоторых женщин наблюдается скопление жидкости в брюшной полости и развитие анемии.
Что входит в диагностику?
Предварительный диагноз ставится на основании жалоб пациентки и ее осмотра. Подтвердить предположения помогут диагностические обследования. К их числу относят:
Точный диагноз ставится на основании гистологии. УЗИ и КТ помогают в подтверждении наличия образования, но не выявляют его тип.
Лечение пограничной опухоли яичника
Главной лечебной тактикой является применение хирургического удаления. Данная методики позволяет полностью устранить образование и снизить вероятность развития рецидива.
Если заболевание выявлено на ранней стадии, и необходимо сохранить репродуктивную функцию, проводится резекция яичника. В этом случае удаляется часть органа, в котором находится опухоль. Вероятность рецидива при таких условиях высокая. При полном удалении органа повторное оперативное вмешательство не требуется.
Если образование крупное, применяется химическая или лучевая терапия. По мере прогрессирования заболевания, лечебная тактика может изменяться. Специалисты нередко прибегают к полному удалению придатков вместе с маткой.
Профилактика
Специфических профилактических мероприятий нет. Развитие опухоли связано с нарушениями обменных процессов и изменениями гормонального фона. С целью снижения риска развития новообразования рекомендуется следить за питанием. Дефицит некоторых витаминов, в частности А, В и С приводит к изменениям в эндокринной системе, что негативно сказывается на общем самочувствии женщины. Отрицательное влияние наблюдается и при употреблении жирной пищи.
Нормализация гормонального фона снижает риск развития опухоли, но не дает 100% гарантий.
Частота рецидивов напрямую зависит от стадии развития заболевания. Повлиять на дальнейшее состояние может грамотно проведенный лечебный курс. От правильности хирургического воздействия зависит дальнейшее состояние женщины.
На первой стадии при удалении сальника и лимфоузлов вероятность рецидива минимальная. Если состояние дополняется разрывом образования, шансы на повторное появление заболевания увеличиваются.
Чаще всего рецидивируют муцинозные опухоли, но при этом они не влияют на выживаемость. В этом случае увеличивается количество проводимых оперативных вмешательств. Практически во всех случаях сохраняется 100% выживаемость.
Прогноз благоприятный, однако, на его течение может повлиять стадия развития заболевания. В большинстве случаев опухоли удаляются хирургическим путем и в дальнейшем не беспокоят пациента. При этом вероятность негативного исхода сохраняется, хотя риск минимальный. На этот фактор влияет состояние женщины и индивидуальные особенности ее организма.
Пограничная опухоль яичника – распространенное явление. Она легко устраняется хирургическим путем с высокой вероятностью сохранения репродуктивной функции.
Пограничная опухоль яичников
Регистрация: 03.01.2013 Сообщений: 4
Пограничная опухоль яичников
Здравствуйте! мне 25 лет, год назад асцит, диагностическая лапароскопия, диагноз — пограничная опухоль яичников, канцероматоз, СА125 — 180ед. Далее 2 курса ХТ по схеме ЦП, лапаротомия, экстирпация б. сальника, еще 5 курсов ХТ (карбоплатин + доцетаксел), сентябрь 2012г. — пангистероктомия с одновременной гипертермической химиоперфузией цисплатином (140мг), далее еще 2 курса карбоплатин+доцетаксел. На сегодняшний день лечение окончено, СА125 не превышает 1,5ед. уже несколько месяцев, врачу я очень доверяю, но смущает момент, что дальнейшего лечения не назначено. Скажите, пожалуйста, достаточно ли проведенного лечения и нужно ли принимать какие-то препараты для сбережения костной массы? знаю, что ЗГТ мне противопоказана, но есть ли альтернатива им, мне всего 25 лет. Заранее благодарю за ответ
Регистрация: 01.12.2009 Сообщений: 4,651
Здравствуйте. Обычно при таком распространенном процессе суммарно проводится 6-8 курсов химиотерапии (у Вас — 10), поэтому, думаю, что лечение проведено достаточно. Хотя для полоты картины надо видеть гистологические заключения после всех операций. Для сохранения костной ткани — витрум-остеомаг или любой комплекс поливитаминов с микроэлементами. Если нет климактерических проявлений (приливы, перепада настроения и АД и т. п.) то альтернативу ЗГТ можно не использовать, т. К. некоторое количество женских гормонов вырабатывается надпочечниками и, обычно, в молодом возрасте этого хватает. Но если они не справляются — любой препарат для лечения (или профилактики) климакса на основе растительнх компонентов — ременс, ци-Клим и т. п.
Регистрация: 03.01.2013 Сообщений: 4
Большое спасибо за ответ! Гистология после второй операции — картина пограничной смешанной цистаденомы с большим кол-вом псаммомных тел. После третьей операции — в ткани яичников, на фоне фиброза с включениями шовного материала, гагантоклеточных гранулем инородных тел имеются разрастания пограничной серозной цистаденомы, распространяющейся на серозную оболочку и наружные отделы миометрия тела матки, микрометастазы в слизистой оболочке маточной трубы.
Подскажите, пожалуйста, сейчас, после окончания лечения, мне нужно сделать какие-либо исследования (кроме плановых осмотров и контроля анализов)? КТ, МРТ?
Регистрация: 01.12.2009 Сообщений: 4,651
Здравствуйте. Учитываю гистологию, думаю, что лечение проведено адекватное. При отсутствии жалоб, стабильных показателях Са125, каких-либо подозрительных образований при осмотре достаточно через 6 мес после завершения лечения выполнить узи бр полости, малого таза. Если там будут какие-то изменения, то сделайте МРТ.
Регистрация: 04.03.2008 Сообщений: 4,019
при пограниных опухолях химиотерапия вообще не показана, даже если есть канцероматоз потому что частота рецидивов с химией и без нее ровно одинаковая, а вот побочные эффекты гарантированы.
поэтому моя рекомендация от химии вообще отказаться, по поводу остеопороза или для профилактики его развития начать прием алендроната по 35 мг в неделю или Бонвивы (по 1 таблетке в месяц)
Регистрация: 03.01.2013 Сообщений: 4
к сожалению (или к счастью), 10 курсов ХТ УЖЕ позади, лечение окончено. В связи с этим вопрос: пограничные опухоли рецидивируют также пограничными опухолями или возможен рецидив злокачественной опухолью? как часто рецидивируют пограничные опухоли? и есть ли у меня шанс на полное излечение? благодарю за ответ
Регистрация: 01.12.2009 Сообщений: 4,651
С учетом промежуточного строения такой опухоли чаще всего рецидив возникает в виде злокачественного процесса, поэтому, по моему мнению проведение химиотерапии (тем более при таком значительном распространении, как у Вас) абсолютно оправдано и, скорее всего, позволит достичь полного излечения.
Регистрация: 04.03.2008 Сообщений: 4,019
по данным множественных исследований рецидивы пограничных опухолей наступают именно в виде пограничных опухолей, а не рака (только муцинозные опухоли в ряде случаев озлокачествляются). просто рак и аналогичные по гистологии пограничные опухоли происходят из двух разных клеток-предшественников, как доказано цитогенетическими исследованиями, то есть это два разных процесса. считается, что если пограничная опухоль рецидивирует раком, то это просто два параллельных процесса, не зависящих друг от друга.
сделана химиотерапия — так сделана, но вдальнейшем она не показана.
частота рецидивов определяется радикальностью первичного удаления, если рецидиву суждено наступить, то чаще всего это происходит через полтора-два года. Излечение возможно, конечно.
http://medicalplanet.su/oncology/228.html
http://orake.info/pogranichnaya-opuxol-yaichnika/
http://www.oncoforum.ru/forum/showthread.php?t=87639
Может быть интересно:
protiv-rak.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа